Может ли появиться дерматит на нервной почве
Обновлено: 24.04.2024
Нейродерматит считается хроническим заболеванием нервной системы, в основе которого лежит замкнутый круг зуда и расчесывания кожи, которое еще больше усиливает зуд. Это состояние проявляется пятнами на коже шеи, волосистой части головы, плечей, стоп, лодыжек, запястий и кистей рук, окруженными здоровой кожей. Такие участки утолщаются, становятся кожистыми и зудят еще сильнее от расчесывания из-за раздражения нервных окончаний в дерме.
Нервный дерматит на фото (8 штук) с описанием
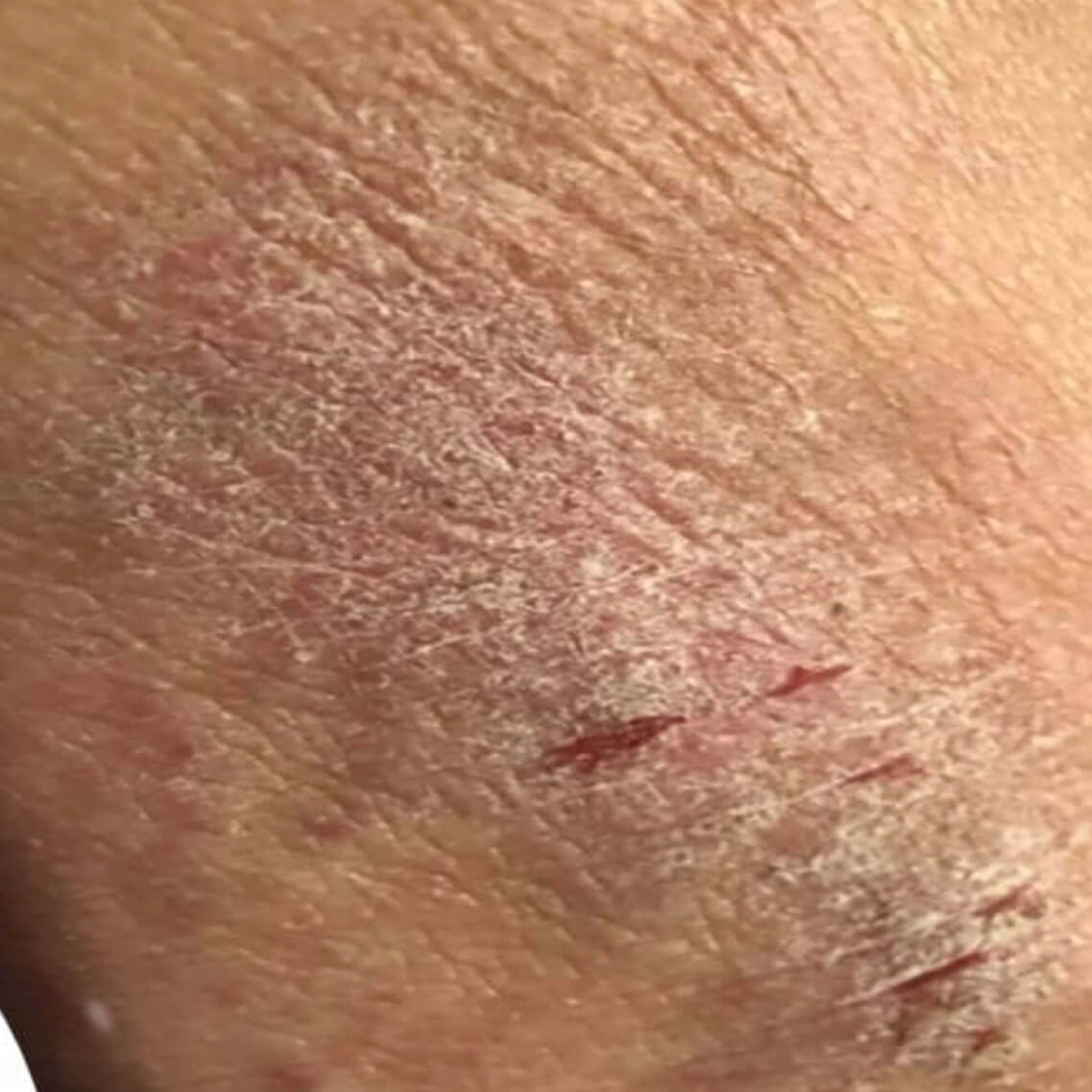
Дерматит на нервной почве
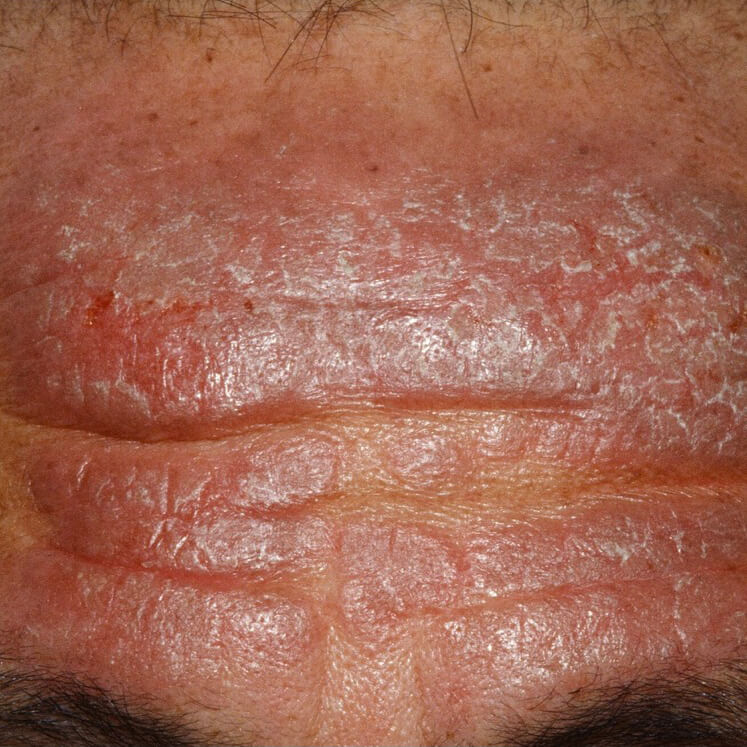
Нервный дерматит на лице
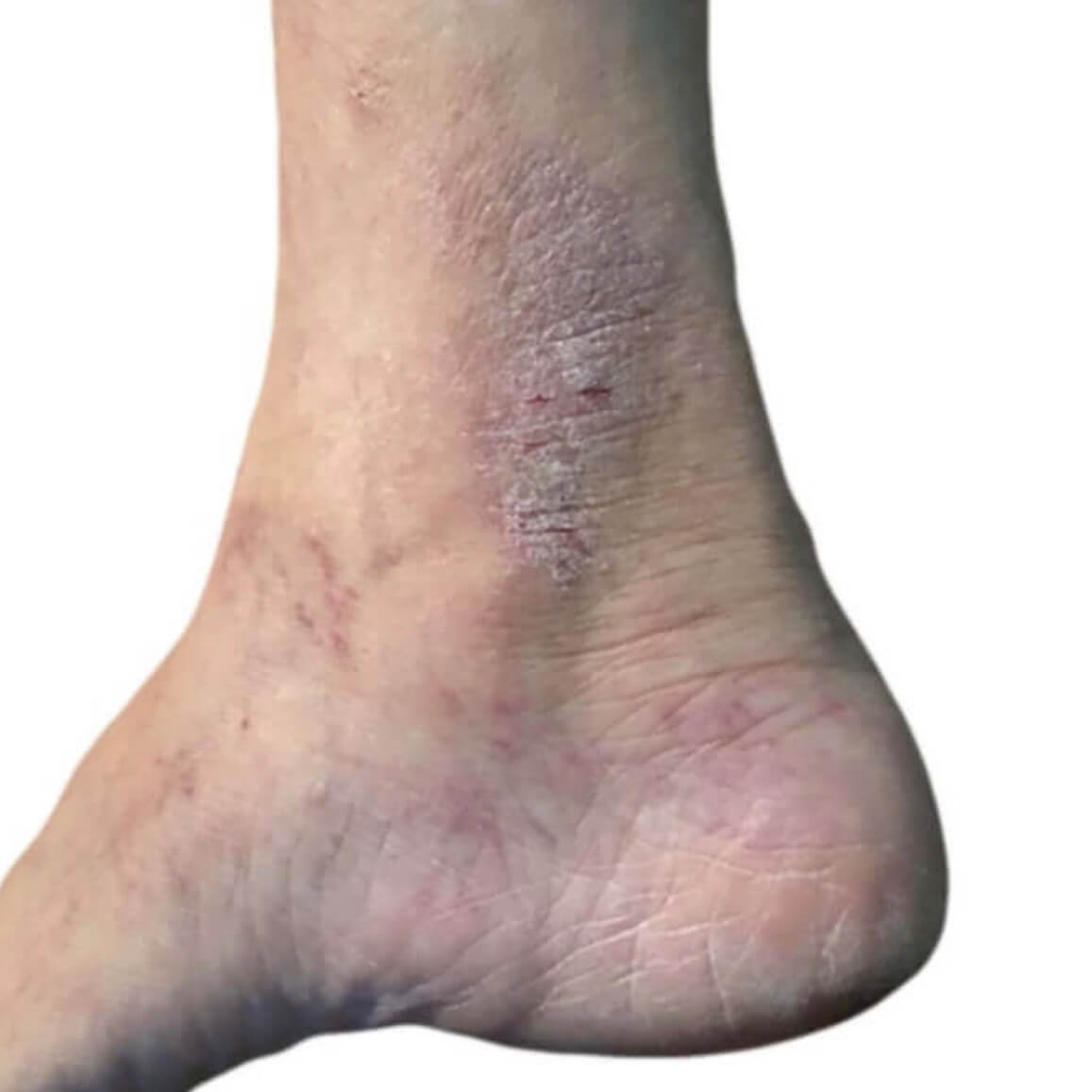
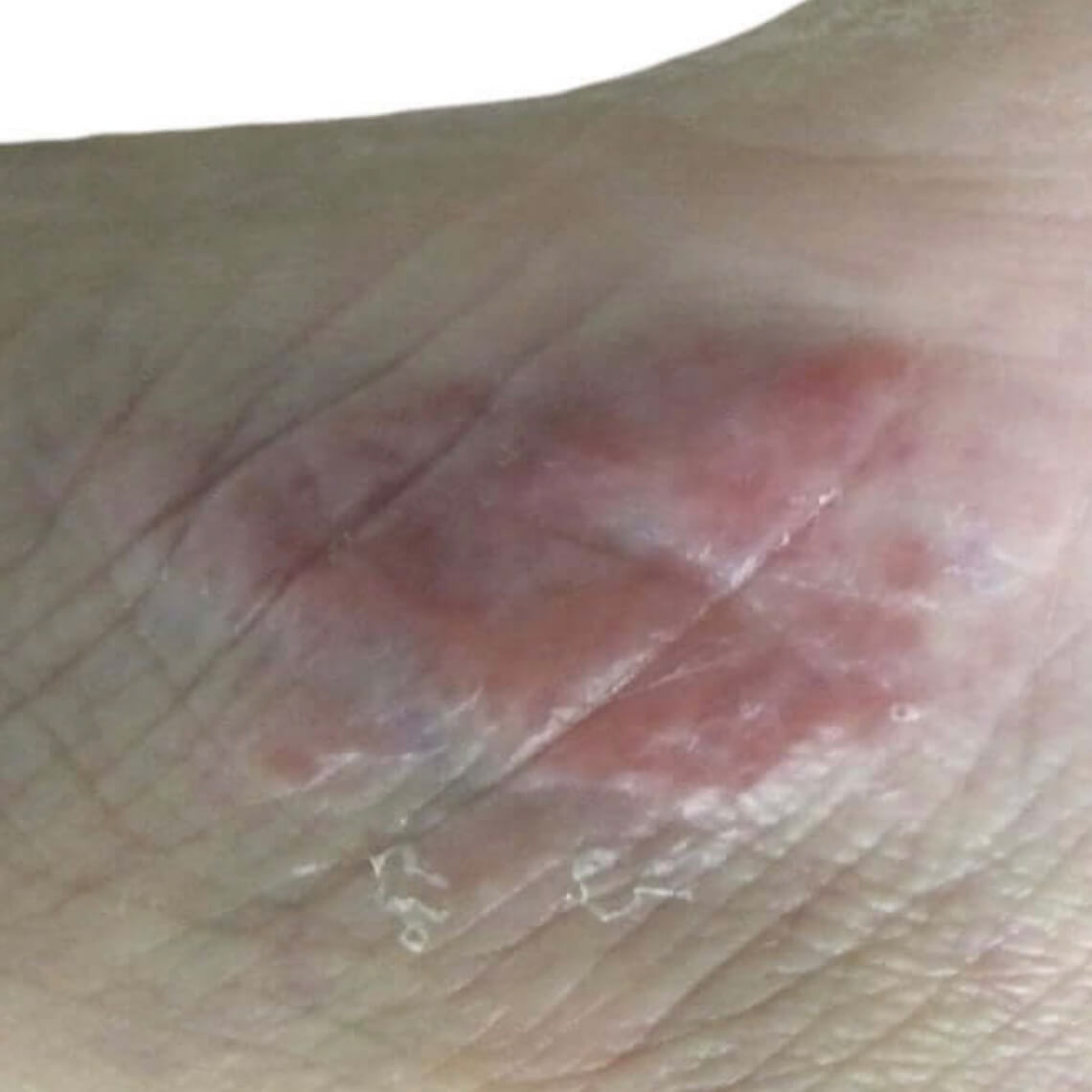
Нервный дерматит на лодыжке
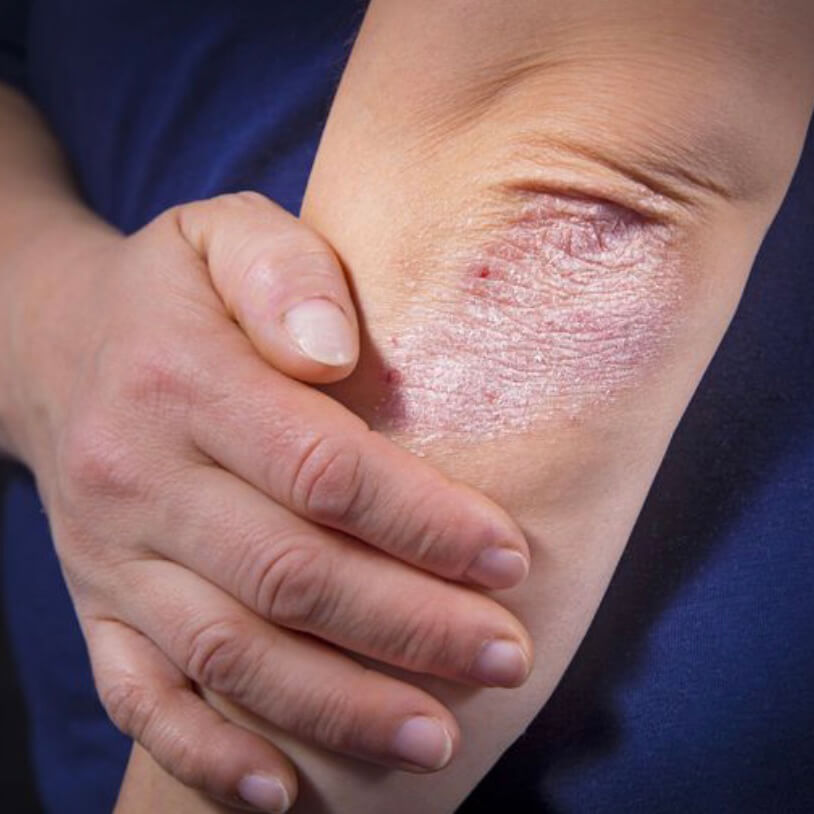
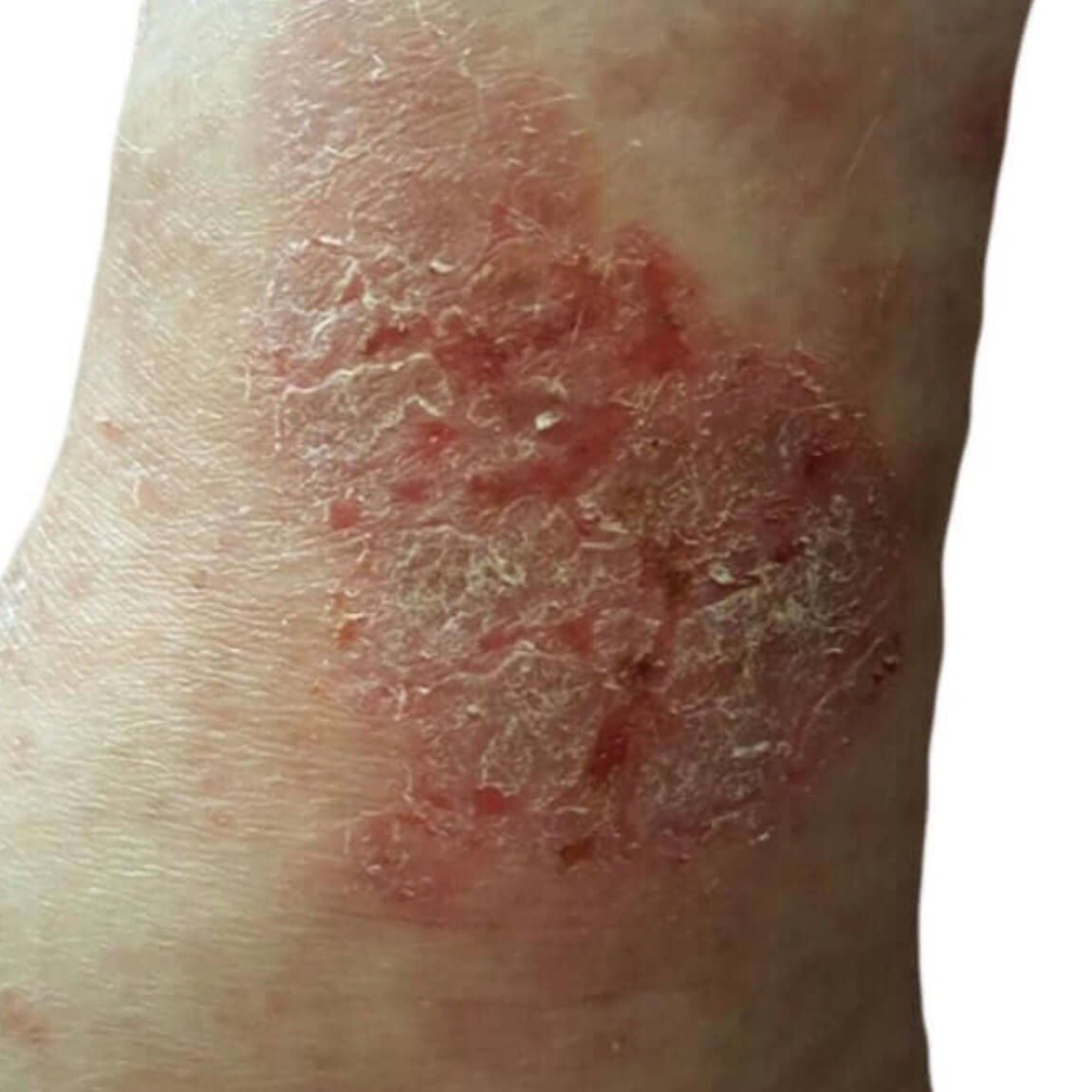
Нервный дерматит на локте
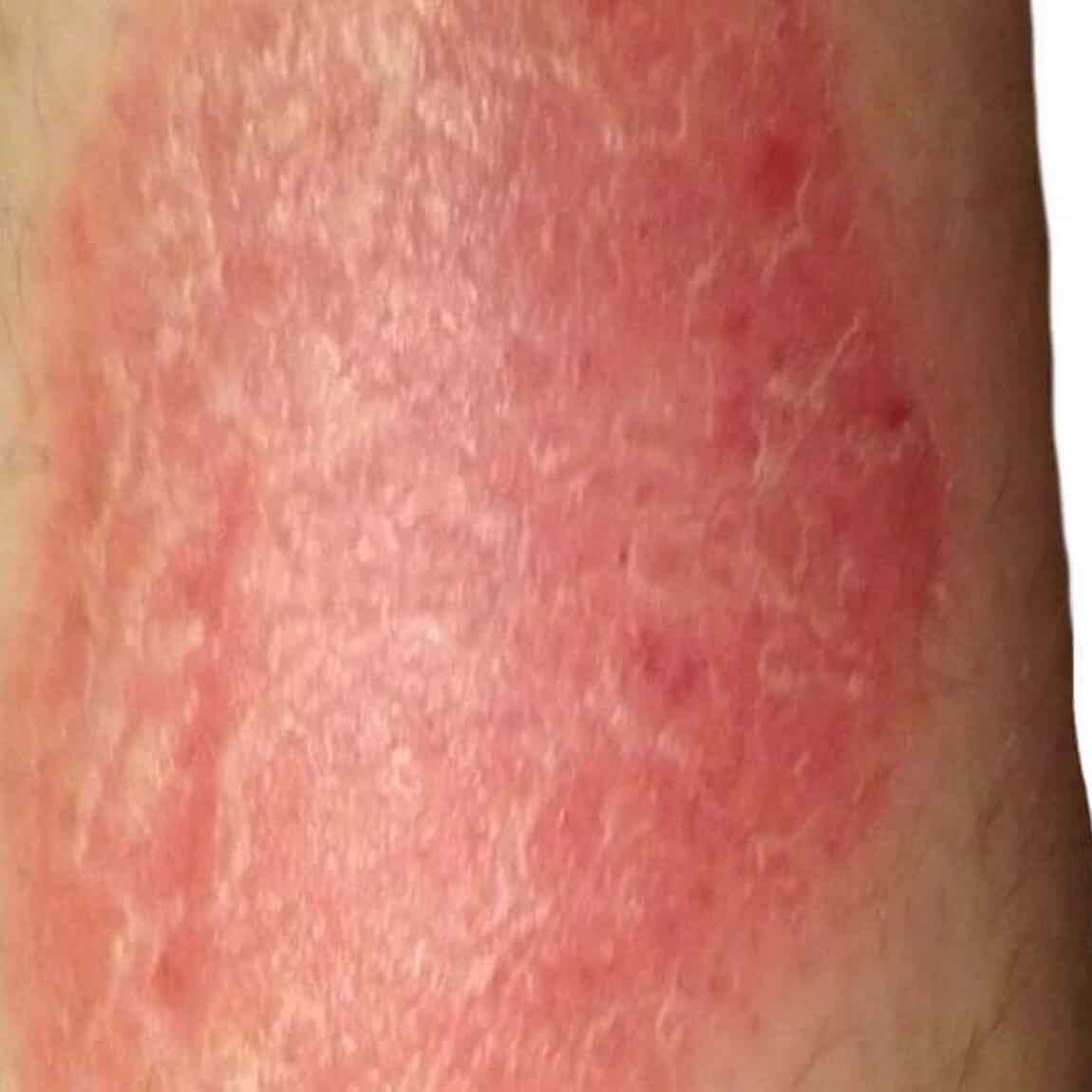
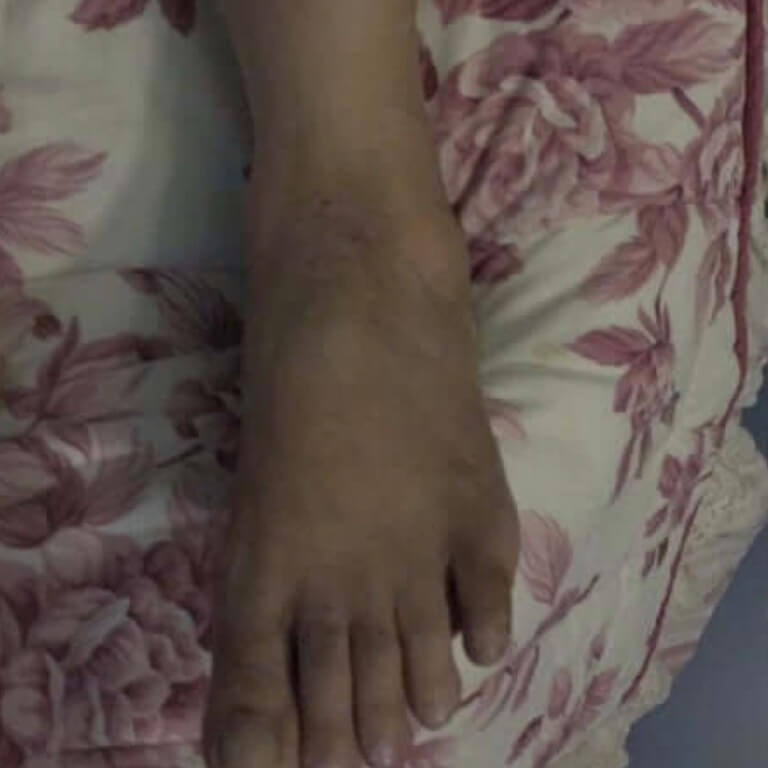
Причины нервного дерматита
Точная причина этого заболевания неизвестна. Предполагается, что это особое состояние нервной системы, при котором нервные окончания находятся в состоянии повышенной готовности и сообщают мозгу, что кожа чешется, хотя на самом деле нет никаких раздражителей, вызывающих зуд.
Провоцирующие факторы
Неясно, что именно дает начало процессу воспаления, однако было замечено, что определенные воздействия могут вызывать обострение нейродермита. Вот список триггеров, которые по отзывам чаще всего провоцируют заболевание.
- Стресс и негативные эмоции;
- Повреждение нерва;
- Укусы насекомых;
- Жесткое мыло и моющие средства;
- Некоторые виды тканей, жесткие, колючие или царапающие, такие как шерсть;
- Парфюмерия, средства для ухода за кожей, косметика;
- Пыльца и плесень;
- Шерсть, перхоть, высохшая слюна домашних животных;
- Табачный дым;
- Сухой и морозный зимний воздух, низкая влажность воздуха;
- Горячий душ или ванна, слишком продолжительное мытье;
- Сухость кожи;
- Потливость;
- Пыль или песок;
- Определенные продукты (чаще всего это яйца, молочные продукты, пшеница, соя и орехи).
Факторы риска
- Женский пол. Женщины более склонны к нервному дерматиту, чем мужчины.
- Молодой возраст. Заболевают нейродермитом обычно люди моложе пятидесяти лет.
- Другие кожные заболевания. Пациенты, страдающие атопическим дерматитом, экземой или псориазом, с большей вероятностью заболеют нервным дерматитом.
- Тревожное расстройство, обсессивно-компульсивное расстройство, как и другие состояния, сопровождающиеся нервным напряжением - это мощный провоцирующий фактор зуда при нейродерматите.
Симптомы нервного дерматита
- Зуд. При нейродермите на коже появляется зудящий участок. В отличие от псориаза или экземы, при этом заболевании бывает только один - два участка поражения. Очень редко нейродерматит распространяется, и развиваются множественные очаги. Пациент часто чешет или растирает область, затронутую патологией. Никакой объективной причины зуда не выявляется. Зуд усиливается при отдыхе и ночью, а стрессы провоцируют обострения.
- Боль. Некоторые пациенты отмечают болезненные ощущения. Когда болезнь затрагивает кожу волосистой части головы, оно сопровождается болью или сочетанием боли и зуда.
- Участок кожи с приподнятыми краями грубый и плотный на ощупь, красного или фиолетового цвета, который появляется, если больной продолжает расчесывать.
- При повторном расчёсывании и хроническом течении область патологического процесса утолщается, поверхность выглядит кожистой, коричневатой, при выраженном утолщении имеет сероватый оттенок.
- Возможна потеря волос, особенно заметная, если участок поражения находится на скальпе.
- При расчесывании повреждается эпителий, и формируются открытые ранки и язвочки, которые кровоточат. Это может привести к инфекции.
- При длительном течении и частых повреждениях образуются рубцы и шрамы.
- Если целостность эпидермиса нарушена, присоединяется бактериальная инфекция. Возникает отёк, боль, усиливается краснота, появляется отделяемое, которое засыхает в виде желтых корок.
Нервный дерматит у взрослых
У взрослых заболевание поражает небольшой участок кожи, приносит большие страдания из-за неодолимого зуда, однако не распространяется на другие области тела. Это состояние называется ограниченный нейродермит, и вызывается оно стрессом, тревогой и нервным напряжением.
Нервный дерматит у детей
Нервный дерматит в большинстве случаев стартует в детском возрасте, симптомы его схожи с заболеванием у взрослых, а отличается он характерным расположением на лице, шее и в локтевых сгибах (см фото). Продолжительный контакт с аллергенами и отсутствие лечения атопического дерматита приводят к тому, что малыш постоянно расчесывает участки кожи. Это отодвигает аллергическую реакцию на второй план, делая зуд основным симптомом. Сложность заключается в том, что детям младшего возраста невозможно объяснить, что чесать пораженные участки нельзя. Если атопия с возрастом у многих проходит самостоятельно, то дошедшую до стадии нейродермита болезнь прервать уже гораздо сложнее, особенно учитывая то, что многие глюкокортикоидные препараты запрещены к применению у детей. Важно вовремя обратиться к врачу за лечением.
Виды нервной сыпи
Нервная аллергия это гиперчувствительная реакция в отсутствии непосредственно аллергена. Реакция воспаления развивается из-за раздражения нервных окончаний - чувствительных рецепторов. При этом в окружающие ткани выбрасываются такие же вещества, как и при аллергии, и вызывают аналогичные изменения: зуд, отек, сыпь и покраснение. Такой процесс участвует в формировании симптомов кожных болезней, (экзема и псориаз), а также астмы, мигрени, вазомоторного ринита.
Крапивница - это заболевание, при котором отмечается покраснение кожи, зуд и характерная сыпь в виде бугорков неправильной формы, которые могут сливаться между собой. Провоцируются такие изменения контактом с аллергеном, воздействием холода, солнца, давлением на кожу, а также эмоциональным стрессом. Нервная крапивница встречается достаточно редко, и обычно проходит после устранения стрессового фактора. В лечении используют успокоительные, а также средства, влияющие на работу вегетативной нервной системы.
Нервная чесотка, или нейрогенный зуд, это состояние, которое формируется в головном мозге, при этом кожа не затронута болезнью. Зуд может происходить от головного мозга, или от периферических нервов и рецепторов. К центральному нейрогенному относится, например, ощущение зуда в ампутированной конечности. Нервы могут быть зажаты напряженной мышцей или смещенной костью, что вызывает зуд. При опоясывающем лишае также может быть зуд в области пораженного нерва. В лечении нервной чесотки глюкокортикоиды и антигистаминные неэффективны. В случае поражения нерва помогают местные анестетики и капсаицин (алкалоид красного перца, воздействующий на болевые рецепторы). Если причина в головном мозге, назначают препараты, действующие на центры обработки боли в центральной нервной системе. Это прегабалин и габапентин.
Лечение нервного дерматита
Нервный дерматит не проходит самостоятельно, без медицинской помощи внешние изменения кожи (см фото) и симптомы усиливаются, поэтому начать лечение этого состояния у взрослых и особенно детей вовремя очень важно. В дополнение к медикаментозной терапии важно соблюдать правила ухода за кожей и придерживаться определенного образа жизни, без этого медикаменты не принесут достаточно пользы.
Лечение медикаментозными средствами
Диагностировать дерматит на нервной почве и подобрать медикаментозное лечение может только врач. Терапия имеет несколько направлений.
- Глюкокортикоиды - местные гормональные средства, которые уменьшают зуд, отек, покраснение и чувствительности, а также смягчают утолщенную кожу. Кроме кремов и мазей иногда применяют уколы этих гормонов в пораженную область.
- Антигистаминные препараты принимают в виде таблеток, они воздействуют на зуд.
- Увлажняющие средства борются с сухостью, которая может провоцировать зуд.
- Крем с капсаицином воздействует на болевые рецепторы и не дает им передавать ощущение зуда.
Смягчение утолщенной кожи
Салициловая мазь оказывает кератолитическое действие и уменьшает толщину пораженного участка.
Антибиотики местно в виде мазей, или внутрь в виде таблеток, помогают в борьбе с инфицированием
Расчесывание приводит к появлению ран, которые лечат следующими способами:
- Повязки
- Хирургическое лечение
- Лечение кислородом под давлением.
Стресс и тревога - главные триггеры нейродермита, поэтому для эффективности лечения нужно устранить нервное напряжение.
- Анксиолитики - препараты для лечения тревоги
- Психотерапия.
Профилактика нервного дерматита
- Лучший способ предотвратить обострение нейродермита - избегать стрессов, главного провоцирующего фактора.
- Достаточный сон обеспечивает отдых и эмоциональное спокойствие.
- Аэробные физические упражнения также благотворным образом влияют на нервную систему и помогают избежать нейродермит.
- Своевременное лечение атопического дерматита очень важно, особенно у детей, у которых это заболевание особенно склонно трансформироваться в нервный дерматит.
Контактный дерматит – это разновидность воспалительного заболевания кожи, возникающая как реакция на раздражитель на химическое или аллергенное вещество. К ним относятся мыло, чистящие средства, латекс, косметика (в том числе ухаживающая), металлы (никель, золото), спирт и косметика на спиртовой основе, сок растений, лекарственные препараты, чернила, краски, клей, ткани. Также контактный дерматит может проявляться под воздействием ультрафиолетовых лучей.
Процент людей, страдающих от кожных заболеваний различной степени тяжести, сегодня возрос в разы по сравнению с ситуацией прошлых лет. Некоторые болезни почти не мешают человеку, другие же причиняют серьезные физические и психологические неудобства. Одним из наиболее неприятных заболеваний является себорейный дерматит кожи лица. Он приносит одинаково высокий уровень дискомфорта и женщинам и мужчинам. Первые переживают по поводу невозможности спрятать пораженную кожу под слоем макияжа, а для вторых ситуация усугубляется раздражением, проявляющимся после ежедневного бритья.
Эксфолиативный дерматит (болезнь Риттера или синдром ошпаренной кожи) довольно редкая патология кожных покровов. Заболеванию присущи специфические симптомы, несколько стадий, требует лечения в стационаре, под постоянным наблюдением. Болеют в основном дети в возрасте до 2 лет.
Закажите бесплатную доставку



Задайте вопрос
о заболеваниях кожи

Сергеев Юрий Юрьевич
Вопросы и ответы
посмотреть все вопросы
Здравствуйте подскажите пожалуйста год назад появилось пятно на ступни не грибок, иногда зудит и шелушится сказали экзема похоже на псориаз что делать чем лечить перепробовала все не чего не помогает пятно только становится больше
Валентина, здравствуйте! Если точный диагноз не установлен, то подбирать какое-то пробное лечение будет неправильно. Постарайтесь получить второе мнение по диагнозу у дерматолога на очной консультации, возможно, на консилиуме.
Здравствуйте! Подскажите, а какое действие имеет мазь Солантра при папуло-пустулезной розацеа? Эффективна? Чем можно лечить «розовые угри»?
Здравствуйте, Марина. Препарат обладает противовоспалительным эффектом и влияет на микрофлору кожи. В своей практике не часто назначаю этот препарат, предпочтение отдаю вариантам системной терапии (изотретиноин в малых дозах). Не занимайтесь самолечением, найдите своего врача и добивайтесь стойкой ремиссии!
Чем лечить раздражение на руке?
Здравствуйте, Ольга Игоревна. Во-первых, следует исключить провоцирующие факторы, которые вызывают воспалительную реакцию. Как лечебное средство Вы можете использовать крем «Лостерин» 2-3 раза в день – он поможет восстановить структуры кожи, уберет воспаление и безопасен для длительного применения.
Одной из разновидностей воспалительного процесса кожи является нервный дерматит. Благодаря непростым экологическим и социальным условиям современного мира, он стал довольно распространенной проблемой. Нервный дерматит в равной степени поражает, как женщин, так и мужчин. Заболевание не несет серьезной опасности для жизни человека, однако оно доставляет ему ряд моральных переживаний. Поэтому при первых же проявлениях недуга следует обратиться за помощью к квалифицированному специалисту.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы нервного дерматита
Клиническая картина заболевания имеет ярко выраженный характер. Поэтому не заметить недуг не представляется возможным. Человека одолевает ряд неприятных симптомов. Одним из наиболее характерных считается сыпь. Она выражается в мелких пузырьках, которые могут быть заполнены жидкостью. Область локализации их самая разнообразная. Кроме сыпи человек испытывает:
- нестерпимый зуд;
- шелушение;
- постоянное чувство жжения;
- болезненность в месте высыпаний.
Интенсивность симптомов усиливается в ночное время суток или под действием провоцирующего фактора. При нервном дерматите на коже появляются отечность и покраснение, а также уплотнение и огрубение ее верхнего слоя. Цвет в области поражения может варьироваться от нежно-розового до ярко-бордового. Кроме того, при интенсивном расчесывании на месте пузырьков появляются язвочки. Они могут кровоточить и нагнаиваться.

Причины заболевания
Как правило, нервный дерматит развивается в результате сильного психоэмоционального перенапряжения. Этот процесс представляет собой работу нервной системы на пределе своих возможностей. Кроме того, активизация патологического процесса может наступить на фоне:
- серьезного воспаления в организме;
- нарушения гормонального фона;
- заболеваний эндокринной системы;
- нарушения обмена веществ;
- тяжелых физических нагрузок;
- генетической предрасположенности;
- частых депрессивных состояний.
Также в качестве пускового механизма, провоцирующего нервный дерматит, может выступать длительный прием некоторых лекарств. В данном случае медикаменты играют роль дополнительного аллергена. Болезни желудочно-кишечного тракта также вызывают симптомы дерматита. Кроме того, в группу риска входят лица определенных профессий. Заболевание нередко развивается у работников умственного труда и химических предприятий.
Какой врач лечит дерматит на нервной почве?
Кожные высыпания и неприятные ощущения, связанные с ними, доставляют массу неудобств. Кроме того, они способствуют вторичному инфицированию. Поэтому при первых симптомах недуга следует обратиться за помощью к врачам следующих специальностей:

Хронический стресс влияет не только на наше настроение, но и на физическое состояние. На прием к врачу приходят пациенты с разными жалобами и одна из самых частых — появление сыпи на лице, шее и даже с переходом на грудь. Сыпь проявляется как крапивница и ее оттенок зависит от тона кожи: от красного до фиолетового. Такую сыпь и называют стрессовой. Более того, при уже существующих кожных болезнях, стресс — это причина рецидива и ухудшения симптомов.
Стрессовая сыпь
В 2018 году было проведено исследование с участием студентов-медиков. Результаты показали, что обучение сопровождается высокими нагрузками и стрессом, что и стало причиной развития кожных болезней с характерными симптомами в виде сыпи.
У части студентов стрессовая сыпь проявлялась в виде крапивницы чаще на лице, груди и шее. Хотя выраженной закономерности уровня стресса и выраженности сыпи не было обнаружено. У студентов, подвергшихся стрессу, отмечались более частые обострения экземы, псориаза, розацеа и других кожных болезней. Известно, что характерным симптомом являются кожные высыпания.
Проявления стрессовой сыпи
Стрессовая сыпь может выглядеть по-разному, и все зависит от тона кожи: красные, темные или же фиолетовые пятна, зудящие и выступающие над поверхностью кожи. От чего зависит размер поражения неизвестно, но, в некоторых случаях, очаги сливаются между собой и локализуются не только на лице, но и переходят на шею и грудь.
Сложнее определить причину и тип сыпи при хронических кожных болезнях, ведь симптоматика схожа. Нередко на фоне обострения основного заболевания кожи происходит резкое ухудшение состояния, что и говорит о присоединении стрессовой сыпи.
Почему появляется такая сыпь?
При стрессе в организме вырабатывается гормон – кортизол. При его большой концентрации и постоянной выработке, он негативным образом влияет на иммунную систему, что делает организм восприимчивым к болезням и аллергенам. Эти условия и обеспечивают обострение хронических болезней, в том числе и кожных.
Уже на фоне стрессовой сыпи кортизол ухудшает симптомы и провоцирует обострение хронических кожных заболеваний.
Другие виды высыпания на лице
Причины, по которым появляются высыпания на коже разнообразны. И, в первую очередь, врач исключает хронические дерматологические болезни, а уже потом рассматривает иные причины.
Первоначально врачи исключают следующие патологии:
Розацеа
В основном, сыпь локализуется в области лица. К числу характерных симптомов относят: покраснение, которое внешне похоже на солнечный ожог. Некоторые люди с розацеа страдают от жжения, зуда и покалывания.
Атопическая экзема
Хроническое заболевание кожи, которое характеризуется периодами обострений и ремиссии. Обычно симптомы сводятся к сухости, шелушению, покраснению и зуду.
Псориаз
Это хроническое заболевание кожи, при котором характерно образование покраснений, шелушений и белых чешуек.
Потница
Формируется при значительном потоотделении из-за чрезмерного раздражения кожи.
Контактный дерматит
Основная причина болезни – действие определенного аллергена, которым может быть: косметика, пища и др.
Опоясывающий герпес (лишай)
Это весьма серьезное инфекционное заболевание, которое характеризуется появлением сыпи на одной части тела по ходу определенного нерва. Заболевание имеет серьезное течение и яркую клиническую картину. На первое место выходит боль, выраженный зуд и, в последнюю очередь, пациента интересует сформировавшаяся сыпь.
Какое лечение необходимо?
Лечение стрессовой сыпи чаще проходит в домашних условиях, однако консультация врача нужна обязательно. Только доктор сможет провести диагностику, исключить иные причины появления сыпи, которые требуют серьезного лечения.
В 2019 году было опубликовано исследование, в котором было доказано, что кокосовое масло обладает противовоспалительным и спазмолитическим действием и, следовательно, его можно рассматривать как средство лечения и профилактики кожных высыпаний.
Алоэ вера уменьшает зуд. Снять раздражение и улучшить состояние кожи поможет холодный компресс. Масло ромашки обладает антиоксидантным, противомикробным и противовоспалительным действием. Это масло по нескольку капель можно добавлять в уходовую косметику, которая используется ежедневно.
Для снятия зуда и отека рекомендованы безрецептурные антигистаминные препараты, а также лосьоны с каламином для облегчения симптомов сыпи.
Однако симптоматического лечения недостаточно, нужно позаботиться об устранении основной причины, то есть хронического стресса. В этом помогут медитативные практики, поддержка психолога и др. В сложных случаях может потребоваться прием лекарственных препаратов, но их рекомендует исключительно врач.
Когда необходима помощь врача
Стрессовая сыпь обычно проходит в течение нескольких дней. Однако при появлении симптомов консультация врача обязательна для исключения других причин появления кожной сыпи, в том числе, и инфекционной природы.
Поводом для посещения врача будет ухудшение состояния, то есть увеличение площади поражения, присоединение других симптомов, например, повышения температуры.
Затруднение дыхания, глотания, отек губы – повод немедленно вызвать скорую помощь. Это может свидетельствовать о развитии аллергической реакции, представляющей угрозу для здоровья и жизни человека.
Резюме
Хронический стресс – причина появления сыпи на лице, которая выглядит как крапивница. Если уже диагностировано хроническое заболевание кожи, то стресс — это причина обострения. Поэтому для точного определения причины появления сыпи, необходима консультация врача, который и назначит соответствующее лечение.
Несмотря на существующие методы лечения стрессовой сыпи, при частом появлении симптомов, нужно пройти полное обследование и выявить причину. Только на этих условиях может быть разработана тактика лечения, которая принесет результаты.
1. Gada A. Ben Saif, Hala M. Alotaibi, Abdullatif A. Alzolibani. // Linking Psychological Stress to Skin Symptoms in Medical Students. // J Saudi Med.// Jan, 2018.39(1)
2. Sandip R. Varma, Tiyagarajan O. Shivaprakasam, Ilavarasu Arumugam. // In Vitro Anti-Inflammatory and Dermal Properties of Extra Virgin Coconut Oil. // Journal of Traditional and Complementary Medicine. // January, 2019. 9(1).
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дермат
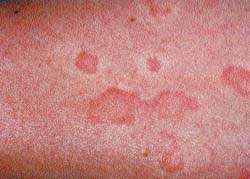 |
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
| Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью |
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
Таблица 1. Респираторные проявления атопии у 365 больных атопическим дерматитом
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
Таблица 2. Результаты аллергологического обследования 428 больных атопическим дерматитом
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Читайте также:

