Может ли от одного ожога быть рак кожи
Обновлено: 24.04.2024
В нашем обществе принято считать загар одним важных компонентов здоровья и красоты. В то же время арсенал средств защиты от солнечных лучей всё время расширяется - крема, одежда с UPF, солнечные очки.
Давайте, наконец, попробуем разобраться - какой загар "хороший и здоровый", а какой - "плохой и вредный для здоровья".
Как я могу обезопасить себя от меланомы, когда нахожусь на солнце?
Залог успешного лечения меланомы - раннее выявление и своевременное хирургическое лечение. Периодическое самообследование и периодические осмотры онкологом также позволяют максимально уменьшить шансы смерти от меланомы.
Кроме этого необходимо защищать свою кожу от ультрафиолета, в условиях, когда вероятность получения солнечного ожога высокая. Другими словами - не стоит наносить на кожу солнцезащитный крем, если Вы решили пару часов погулять на улице в пасмурный летний день где-нибудь в Санкт-Петербрге.
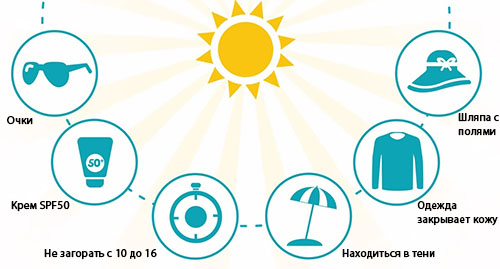
С другой стороны, в отпуске в южных широтах, необходимо строго соблюдать все меры предосторожности:
- 1) головной убор (лучше широкополая шляпа)
- 2) солнцезащитные очки
- 3) одежда, максимально закрывающая Вашу кожу от солнца
- 4) солнцезащитные кремы
Сложно привести чёткие рекомендации по всем условиям солнечной активности. Получить солнечный ожог можно и в Египте в июле и на даче в Ленобласти в конце августа.
Наиболее простым мне кажется следующее правило безопасного пребывания на солнце:
Если Вы не сгорели, значит риск меланомы минимальный.
Какие ещё существуют негативные последствия УФ-облучения кожи?
Рак кожи - наиболее неприятное из них. Как правило заболевание не приводит к смерти. Однако в запущенных случаях медицина может оказаться бессильной.
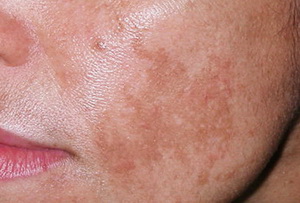
Ультрафиолетовое облучение также может привести к преждевременному старению кожи, появлению морщин, пигментных пятен и кератом.
Безопасно ли находиться на солнце с солнцезащитным кремом на коже?
К сожалению, средство, которое полностью блокирует солнечные лучи пока не изобретено. Ни один солнцезащитный крем не сможет на 100% защитить Вашу кожу от меланомы и других неприятных эффектов, указанных выше. Для эффективной защиты необходимо избегать воздействия солнца с 10 до 16 - когда УФ-лучи могут нанести наибольший вред.
Что безопаснее - крем для загара или естественный загар?
Крем для загара значительно более безопасен. Он приводит к появлению натурального коричневого оттенка кожи с помощью химической реакции, которая происходит в коже.
Крем для загара даёт желаемый косметический эффект без необходимости УФ-облучения. В то же время необходимо помнить, что загар, получаемый таким образом не защищает от солнечных лучей. Это может представлять опасность с точки зрения получения солнечных ожогов.
Безопасно ли посещение солярия?
В 2010 году в медицинском журнале журнале Cancer Epidemiology было опубликовано исследование доктора DeAnn Lazovich. В него были включены данные около 2000 человек, что само по себе делает исследование достаточно весомым, на мой взгляд. Автор сопоставил(а) риск развития меланомы с количеством часов, которые человек провел в солярии за свою жизнь. Если это время составляло от . одного. до девяти часов - риск меланомы возрастал на 46%. Если же в солярии проведено больше 50 часов в течение жизни - риск был больше на 300%.
Результаты исследования говорят сами за себя.

Нужно ли заклеивать родинки при нахождении на солнце?
Этот вопрос тоже достаточно часто можно прочитать в интернете. Ответ для него достаточно прост - нет.
Меланома и рак кожи в большом проценте случаев появляются не из родинок, а на фоне неизменённой, обычной кожи. Если посмотреть на вопрос заклеивания родинок под этим углом - нужно заклеивать всю кожу.
Особенно грустно было узнать, что существуют даже специальные наклейки для заклеивания родинок на солнце и в солярии.
Для защиты всей кожи, и родинок в том числе, лучше использовать солнцезащитный крем SPF50+.
Что делать, если родинки изменились после загара в отпуске?
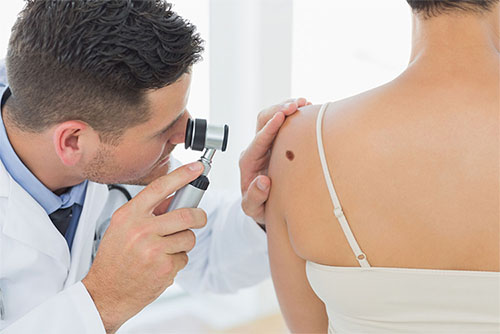
Необходимо показаться онкологу для осмотра, оптимально с применением дерматоскопии. Скорее всего, всё будет хорошо, т.к. меланома - относительное редкое заболевание. Однако, лучше "перебдеть", чем "недобдеть".
Коротко о главном:
- Без вреда для здоровья загорать в южных широтах можно до 10 и после 16, с кремом с фактором защиты 50+.
- Максимально сократите пребывание на солнце с 10 до 16.
- Если это сделать невозможно - обязательно наносите на все открытые участки кожи солнцезащитный крем SPF50+. Кроме этого, широкополая шляпа, солнечные очки и одежда, максимально закрывающая кожу, должны защищать Вас от солнца.
- Регулярное посещение солярия может значительно увеличить риск развития меланомы.
- Заклеивать родинки бессмысленно.
Если Вы заметили изменения Ваших родинок после отпуска и не хотите ждать приёма у онколога - Вы можете получить онлайн-консультацию по фотографии.
Об этом рассказал заместитель главного врача краевого онкодиспансера, кандидат медицинских наук, врач высшей категории Сергей Шаров.
– Порядка 90 процентов злокачественных опухолей кожи связаны с избыточным пребыванием на солнце…
– Но, несмотря на это, находиться на солнце можно и нужно! Солнечный свет улучшает настроение, благодаря ему в нашем организме вырабатывается витамин, или, как считает современная наука, гормон D. Он участвует в обменных процессах и предотвращает развитие рака. Поэтому люди, которые постоянно прячутся от солнца, часто имеют проблемы со здоровьем.
– То есть нужно искать золотую середину?
– Верно. И соблюдать простые правила – пребывать на солнце в утренние или вечерние часы. До 10 утра и после 17.00. В то время, когда солнце находится в зените и его ультрафиолетовое излучение наиболее мощное, кожу нужно защищать.
– И как правильно?
– Самая лучшая защита – шляпа, очки, зонтик, навес, одежда с длинным рукавом и т. д. И только, если по каким-то причинам вам это недоступно, на помощь приходят солнцезащитные средства. Но имейте в виду, что крема не снижают риск развития злокачественных опухолей кожи – такое заключение сделали немецкие коллеги в ходе своего исследования. Да, они защищают кожу от солнечного ожога, но не более. А вот правильная одежда снижает риск развития злокачественного образования.
В Краснодарском крае с начала этого года на учете у онкологов состоит более 180 тысяч человек, из них 34 тысячи – со злокачественными опухолями кожи.
– Чем могут быть опасны солнечные ожоги?
– Ожог – это травма, которая не проходит бесследно. Рак не возникает за один – два дня, это очень длительный многоступенчатый процесс. Чтобы из здоровой клетки зародилась злокачественная, должно произойти неоднократное изменение ее генетической внутренней структуры. Иногда это длится десятилетиями.
– Как вы относитесь к солярию?
– Отрицательно. Мы живем в эпоху доказательной медицины, наши американские коллеги провели исследования, которые показали: если молодым людям в возрасте до 30 лет запретить посещать солярии, то заболевание меланомой снизится на 15 процентов.
Не ждите, когда свистнет
– Каких видов бывает рак кожи?
– Одна из самых коварных разновидностей – это меланома кожи. Она не так часто встречается, но, к сожалению, очень плохо поддается лечению. Есть базальноклеточный и плоскоклеточный рак кожи. Они, скажем так, менее злые, но их больше всего у нас в крае.
– Какова статистика?
– Базальноклеточного рака у нас регистрируется порядка четырех тысяч новых случаев в год, меланомы – 550. При этом в последнее время мы отмечаем рост этого заболевания среди молодого населения. Хотя, если брать в целом, то пик всех онкозаболеваний приходится на возраст 60–65 лет.
– Количество пациентов в крае растет?
– К сожалению, да. И это характерно не только для нашей страны, но и для всего мира. Каковы причины? Увеличивается продолжительность жизни, а чем она выше, тем больше пациентов «доживают до своего рака». Новообразования – это удел пожилого возраста, когда иммунная система ослабевает. Кроме того, улучшилась диагностика – мы можем распознавать заболевания на ранних стадиях – с помощью томографов, УЗИ-аппаратов.
– То есть возраст роли не играет?
– Что касается меланомы кожи – да. Это второе заболевание, после рака легкого, которое дает самый большой прирост пациентов молодого возраста. Как правило, это жители сельских районов, подвергающиеся хроническому солнечному облучению. Поэтому люди, чьи профессии связаны с длительным пребыванием на солнце, обязаны заботиться о своем здоровье и не работать без одежды.
– Как распознать рак кожи на ранних стадиях?
– Внимание следует обратить, если родинка: больше шести миллиметров в диаметре, несимметричная, с рваными краями и неравномерной окраской, начала быстро темнеть, светлеть или на ней стали выпадать волосы. А также есть какие-то ощущения в самом новообразовании: дискомфорт, зуд, жжение. Каждый из этих симптомов – повод обратиться к врачу. Не занимайтесь самолечением! Чем быстрее специалист найдет для вас оптимальный путь лечения, тем быстрее вы вернетесь к нормальной полноценной жизни.
– К какому врачу бежать?
– Не сразу к онкологу. В каждой поликлинике есть смотровой кабинет. Там работают медики, прошедшие специальную подготовку в онкодиспансерах. Если у них возникнет подозрение на наличие злокачественного новообразования, то пациента направят к онкологу. Кроме того, можно обратиться в поликлинике к врачу-дерматологу.
Также на Кубани проходят различные профилактические и диагностические акции при поддержке администрации Краснодарского края и краевого министерства здравоохранения. Не бойтесь идти к врачу.
Отдай стейк врагу
– Способствуют ли стрессы развитию рака?
– К сожалению, да. При нормально работающей иммунной системе, организм видит злокачественную клетку и уничтожает ее. Опухоль не развивается. Если же иммунная система дает сбой, то эта клетка становится неохваченной, она не уничтожается и начинает развиваться и разрастаться. Потом от этой опухоли отрываются веточки – метастазы, которые распространяются по организму. Стресс, особенно хронический, приводит к ослаблению иммунной системы. И косвенно может спровоцировать развитие злокачественных опухолей.
– Убийцей раковых клеток многие считают брокколи. Вы советуете ее своим пациентам?
– По данным Всемирной организации здравоохранения, неправильное питание является причиной номер один возникновения злокачественных новообразований. Из всех кухонь мира самой правильной считается японская. В ней содержится большое количество морепродуктов и при этом мало мяса. На втором месте – средиземноморская. У многих северных народов, которые питаются исключительно тем, что находится в океане или в море, случаи рака – нонсенс. Поэтому большое количество овощей, в том числе и брокколи, будут снижать вероятность зарождения опухоли.
– Какие еще факторы способствуют развитию рака?
– На втором месте – курение. Это не только рак легкого, но и большое количество других патологий. На третьем месте – плохая окружающая среда. Поэтому помните: ваше здоровье – в ваших руках. А мы, врачи, всегда рады вам помочь и сделать так, чтобы вы были здоровы.
Помимо тепловых ударов, бесконтрольный загар приводит к тяжелейшим ожогам и даже к развитию злокачественных опухолей кожи.
ВИДЫ И СТЕПЕНИ ОЖОГОВ
Ольга Почень, руководитель Республиканского ожогового центра:
Ожог — это термическое поражение слоев кожи. В зависимости от глубины поражения выделяют разные степени ожогов. Первая степень сопровождается краснотой и очень сильной болью, вторая степень — образование пузыря. Первая и вторая степень — это поверхностные ожоги, которые очень болезненны, потому что сохраняются нервные окончания. Но эти ожоги заживают быстрее всего и проходят за 3-7 дней.
Если поражено более 50% тела и если не принимать никаких мер , то возможен смертельных исход. В случае более глубоких ожогов ни в коем случае не заниматься самолечением. Мазать маслом и мочой нельзя — это нарушает отток из раны. Только холодная вода и профессиональная помощь.
Тяжелая учесть дачников — химические ожоги. Контактируя с щелочами и кислотами, которые входят в состав многих средств для обработки растений и территорий, они нередко получают ожоговые травмы.
Необходимо помнить и об опасности фитохимических ожогов, которые могут вызывать различные растения — например, борщевик. От него особенно сильно страдают дети, получая ожоги вплоть до второй степени тяжести.
ОЖОГИ У ДЕТЕЙ
Чаще всего маленькие дети получают ожоги с 18 до 22 часов, когда родители заняты своими делами. В возрасте до года любая площадь ожога — это показание для госпитализации и последующего стационарного лечения.
При электроожоге (поражении электрическим током) ток проходит по наименьшему пути сопротивления — то есть по сосудисто-нервному пучку. При этом может не быть поражения кожи, есть только точка входа. Но страдают сосуды, коагулируется кровь, поражаются артерии и приходится ампутировать конечность.
ЛЕЧЕНИЕ ОЖОГОВ
Ожог, площадью в 1%, находящийся на лице или ладони, превращает человека в инвалида.
На фото — функциональная противоожоговая кровать, которая называется «Клинитрон». Она предназначена для больных с обширными поражениями кожных покровов. Больной чувствует себя комфортно: поддерживаются определенная температура воздуха и определенная влажность, в результате этого раны и повязки остаются сухими. Если положить больного с обширными ожогами на обыкновенную кровать, то повязки начинают намокать, а рана — гнить.
У ожогов есть и свои периоды. Самый сложный, первый — период шока. Он сопровождается большими потерями жидкости, в этот момент лечение направлено на восстановление объема циркулирующей крови. В более поздние периоды (токсемия или септикотоксемия) все направлено на скорейшее удаление некроза. Проблема лечится комплексно: проводятся дисбактериальная, инфузионная и респираторная терапия.
ОПУХОЛИ НА КОЖЕ И ВЛИЯНИЕ СОЛНЦА
Бесконтрольное пребывание на солнце грозит нам не только преждевременным старением и ожогами. Чрезмерные порции ультрафиолета крайне негативно влияют на нашу кожу, запуская в ней патологические процессы.
Александр Жуковец, заведующий отделом реконструктивно-восстановительной хирургии:
Опухоли кожи делятся на злокачественные и доброкачественные. К доброкачественным относятся многочисленные папилломы, папилломатозные образования, пигментные невусы, которые характеризуются медленные ростом и неопасны для жизни. Они относительно безобидны, если не брать во внимание косметический дефект.
Существуют так называемые предопухолевые патологии, таящие в себе определенную опасность. Акценический кератоз выглядит как ороговевшие чешуйки на коже, небольшого размера. Эти очаги поражения локализуются на открытых участках тела. Вероятность трансформации в рак достигает 20%. К злокачественным образованиям относятся рак кожи, меланома и лимфома кожи.
В развитии злокачественных опухолей кожи большое значение имеет повышенная инсоляция, то есть, переизбыток ультрафиолета. Особенно негативно он влияет на людей с большим количеством невусов на теле.
Есть группа невусов, из которых меланома развивается чаще — это так называемые атипичные невусы. Характеризуются они размером больше 0,5 см в диаметре, нечеткими краями, кирпичным цветом и внешне могут напоминать яичницу — бугорок с нечетко выраженными распластанными краями.
Причина перехода невусов в злокачественное состояние до сих пор неизвестна. Ежегодно меланому в нашей стране обнаруживают примерно у 600 человек. Для развития этой формы рака иногда бывает достаточно однократного интенсивного ожога кожи, полученного во время загорания.
Леонид Вечер, хирург-онколог, научный сотрдник:
Большое пигментное пятно на коже – это предмеланомный процесс, процент того, что он перейдет в меланому равен 10. Благодаря достижениям пластической хирургии есть возможность от него избавиться. Девушкам подозрительные невусы лучше удалить до беременности.
Евгения Шаповал, заведующая отделением:
Солнечное излучение вызывает развитие и другой формы опухоли – рака кожи. В отличие от меланомы, он чаще встречается у пожилых людей.
ПИГМЕНТНЫЕ ПЯТНА И РОДИНКИ
Опухоль на теле трудно не заметить, и своевременное выявление в 90% случаев гарантирует полное излечение. Повышенного внимания требуют невусы. Их внезапное исчезновение или наоборот появление на коже должно насторожить в отношении опухолевого процесса.
Необходимо обращать внимание на свою кожу весной и осенью — в период, когда мы получаем наибольшие дозы ультрафиолета. Если вы обнаружили какие-то изменения — лучше проконсультироваться у врача.
Геннадий Римденюк, онколог-хирург:
Ранняя система диагностики описывает признаки невуса. Если он темнеет, светлеет, окрашен неравномерно, если на его фоне появился экзофитный рост, если теряется кожный рисунок, поверхность становится выпуклой и блестящей — это может говорить о перерождении невуса.
В лечении опухолей кожи онкологи прибегают к различным методам – электро- и криодеструкции, лазерной и лучевой терапии. Однако Основным и наиболее радикальным методом лечения рака остается традиционная хирургия.
Меланома уже много лет не теряет свои позиции в рейтинге наиболее злокачественных новообразований. В международной классификации болезней МКБ-10 заболевание имеет код С43. Патология разделяется в зависимости от локализации образования:
- С43.0 — губа;
- С43.1 — веко;
- С43.2 — ухо и наружный слуховой проход;
- С43.3 — неуточненные части лица;
- С43.4 — волосистая часть головы и шеи;
- С43.5 — туловище;
- С43.6 — верхние конечности;
- С43.7 — нижние конечности;
- С43.8 — образование, вышедшее за пределы указанных областей;
- С43.9 — неуточненное расположение.
Опухоль характеризуется агрессивным и быстрым ростом. Не диагностировав меланому на ранних стадиях, можно допустить развитие метастазов и усугубить течение заболевания. В последнее время обнаружение рака кожи любой степени тяжести наблюдается у жителей самых разных стран. Статистика регистрирует прирост случаев впервые выявленной меланомы.
Причины развития рака кожи до конца не изучены. Врачи-онкологи выделяют предрасполагающие факторы, которые запускают механизмы опухолевого роста. Диагностика меланомы затруднена в связи с неточностью клинической картины заболевания на ранних стадиях. Поэтому наблюдается поздняя обращаемость за медицинской помощью. Определение опухоли на начальных этапах развития повышает шансы благоприятного исхода лечения.
Риски возникновения
Одно из ключевых значений в развитии рака кожи играют предрасполагающие факторы. Среди них выделяют:
- длительное пребывание на солнце и частые солнечные ожоги;
- наследственная предрасположенность. Если в роду встречались случаи опухолевых образований на коже, это повышает риск их развития у последующих поколений;
- светлая кожа с большим количеством родинок и веснушек, рыжий цвет волос. Такая дерма характеризуется небольшим содержанием меланина в клетках;
- пожилой возраст. Считается, что с возрастом повышается шанс развития опухолевого образования кожи. Несмотря на это, онкологи отмечают рост выявления патологии среди лиц молодого возраста;
- профессиональные вредности. Некоторые профессии связаны с постоянным контактом с канцерогенными веществами. Длительное взаимодействие токсинов с кожей повышает риск развития опухоли.
Наличие хотя бы одного из перечисленных факторов риска требует регулярного посещения врача для выполнения профилактических осмотров.
Причины
Достоверно причины возникновения этого вида рака неизвестны. Исследование меланомы усложняется также тем, что она, как правило, протекает бессимптомно, особенно на ранних стадиях. Она привлекает внимание после изменения цвета родинки на более темный окрас или по причине разрастания опухоли. Малигнизация родинок и родимых пятен происходит ввиду следующих факторов:
- чрезмерное облучение ультрафиолетом - солнечные ожоги, походы в солярии - все это негативно влияет не только на общее состояние кожи, но еще и повышает риски озлокачествления родинок;
- врожденные невусы;
- наследственная предрасположенность (случаи заболевания меланомой в семье);
- заболевания щитовидной железы;
- заболевания эндокринной системы;
- травмирование кожи, родимых пятен и родинок;
- повышенная чувствительность к ультрафиолету;
- рак кожи (даже в ремиссии);
- возрастной фактор;
- 1 и 2 фенотип кожи – люди со светлой кожей, светлыми или рыжими волосами, голубым или серым цветом глаз и веснушками наиболее подвержены возникновению меланомы вследствие генетической предрасположенности.
Важно понимать, что, имея минимум 3 фактора риска, приведенных выше, следует регулярно проходить обследования у дерматолога, проверяя все новообразовавшиеся родинки и веснушки. Своевременное удаление злокачественных новообразований увеличивает шансы на стойкую длительную ремиссию и избавляет пациента от вторичных осложнений.
Мнение эксперта

Автор:
Милана Ханларовна Мустафаева
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Клинически доказано, что меланома является наиболее агрессивным видом злокачественных новообразований. В структуре смертности на долю рака кожи приходится 40 % случаев. Каждый год определяется прирост дебюта заболевания. Несвоевременное обращение за медицинской помощью приводит к развитию тяжелых форм болезни. В результате диагностика осуществляется на 3–4 стадии, когда лечение малоэффективно.
В Юсуповской больнице со стороны онкологов уделяется особое внимание диагностике и лечению меланомы кожи. При появлении подозрительных очагов на коже необходимо обратиться к врачу. Это позволит диагностировать рак на начальных стадиях, когда прогноз для выздоровления считается благоприятным.
В Юсуповской больнице врачи проводят полный курс обследования, которое необходимо для выяснения стадии развития рака кожи и всех сопутствующих критериев. Для этого назначается КТ с возможным использованием контрастного вещества, дерматоскопия, биопсия. В лаборатории определяются онкологические маркеры в анализе крови. После постановки диагноза онкологи разрабатывают индивидуальный план лечения. Препараты подбираются согласно последним европейским рекомендациям по лечению опухолевых образований кожи.
Первые симптомы и признаки
Среди основных клинических признаков рака кожи выделяют:
- болевой синдром. Степень его выраженности зависит от стадии развития меланомы. Это могут быть покалывание, жжение, зуд. Симптом обусловлен быстрым делением клеток внутри опухоли;
- алопеция в зоне роста опухоли. По мере роста меланомы происходит поражение волосяного фолликула. В результате волосы выпадают;
- изменение цвета и контуров родинки. После травматизации возможно потемнение или осветление невуса. Окрас зависит от степени поражения меланоцитов;
- быстрый рост новообразования. Для меланомы характерен быстрый рост. Это связано с высокой агрессивностью опухоли;
- изменение кожных покровов в области ракового образования. Данный симптом характерен для поздних стадий развития меланомы. Кожа деформируется в связи с поражением здоровых клеток;
- гиперемия контуров опухоли. Симптом обусловлен воспалительным процессом. Появление данного признака свидетельствует об иммунном ответе на происходящие изменения;
- поражение соседних органов. Меланома рано дает метастазы. В зависимости от их локализации появляются те или иные симптомы. Чаще всего поражаются печень, кости, головной мозг, легкие и органы желудочно-кишечного тракта;
- лимфаденопатия. По мере роста опухолевого процесса происходит поражение близлежащих лимфатических узлов;
- отсутствие аппетита. В результате происходит резкая потеря веса. По мере распространения опухолевого процесса развивается кахексия;
- интоксикационный синдром. Характеризуется слабостью, резким упадком сил, колебанием температуры тела, головной болью и головокружением.
Различия между меланомой и родинкой
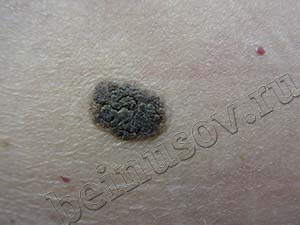
Существует ряд характерных признаков меланомы, которые свойственны злокачественной опухоли. При перерождении родинка изменяет свою форму, утрачивает симметричность. Чтобы это проверить может ли быть меланома доброкачественной, проводят условную линию посередине невуса. Доброкачественные опухоли полностью симметричны.
Отличие родинки от меланомы в том, что здоровые невусы имеют чёткие ровные края. Это обусловлено локальным расположением меланоцитов. Если начинается процесс трансформации родинки в меланому, меланоциты начинают распространяться в соседние ткани. Это приводит к своеобразному «размыванию» контура.
В норме невус равномерно окрашен пигментом. Родимые пятна могут содержать участки разных оттенков одного цвета, но это, скорее, исключение, а не правило. Обычно из-за равномерного распределения меланоцитов в ткани новообразования невусы окрашены равномерно по всей площади. При перерождении клетки начинают распределяться неравномерно. Это приводит к появлению участков с разной окраской.
Обычные родинки не увеличиваются в размере. Незначительный рост может отмечаться в период полового созревания и в возрасте от 20 до 30 лет. Если родинка начинает быстро расти, это является тревожным симптомом, который может появиться при её перерождении в меланому. При наличии родинки диаметром больше 6 мм следует немедленно пройти обследование у дерматолога.
Диагностика
Среди основных методов исследования меланомы кожи выделяют:
- Сбор анамнеза заболевания и жизни. Врач выясняет время появления патологического образования и сопровождающих симптомов. Определяются предположительные причины и предрасполагающие факторы. Уточняется наличие или отсутствие наследственной предрасположенности к опухолевым заболеваниям.
- Осмотр кожи. Врач проводит объективный осмотр новообразования. Специалисты выделяют так называемую азбуку меланомы. Она разработана специально, чтобы охарактеризовать патологические образования:
- A (asymmetry) — асимметричность формы родинки;
- B (border irregularity) — неровные границы невуса;
- C (color) — изменение пигментации родинки;
- D (diameter) — увеличение невуса в диаметре;
- E (evolving) — совокупность вышеперечисленных изменений.
Дерматоскопия. Проводится при помощи дерматоскопа. Благодаря ему удается увеличить размер патологического образования в несколько раз. Это позволяет подробно рассмотреть структуру опухоли.
Биопсия. Наиболее достоверный способ подтверждения рака кожи. Отобранный в ходе диагностики материал отправляется на гистологическое исследование. Опасность манипуляции заключается в том, что дополнительное повреждение меланомы может спровоцировать ускорение роста опухолевого процесса. Поэтому важно обращаться к опытным врачам.
Лечение
Лечение меланомы требует комплексного подхода. Для этого назначаются следующие мероприятия:
1. Хирургическая операция.
Является основным методом лечения меланомы кожи. Операция становится единственным способом терапии рака, если он диагностирован на 1–2 стадии развития. Для того чтобы снизить риск рецидива меланомы, в ходе операции удаляется опухоль вместе со здоровыми клетками.
Назначается для уничтожения быстро растущих раковых клеток. В связи с агрессивностью опухоли, ранним появлением метастазов до сих пор не разработаны единые схемы химиотерапии меланомы. Врачи подбирают препараты и их дозировки индивидуально в зависимости от стадии развития рака. При выявлении меланомы на поздних стадиях химиотерапия носит паллиативный характер.
3. Лучевая терапия.
Высокие дозы излучения способствуют разрушению раковых клеток. Таким образом удается улучшить прогноз для дальнейшего лечения и выздоровления. Лучевая терапия может назначаться в комбинации с операцией и химиотерапией. При неоперабельной меланоме лучевая терапия носит паллиативный характер.
Препараты, усиливающие защитные функции организма, необходимы для включения противоопухолевого иммунного ответа. В результате иммунная система начинает бороться с раковыми клетками самостоятельно. К препаратам, используемым в ходе иммунотерапии, относятся:
- интерферон-альфа;
- интерлейкин-2;
- реаферон;
- ипилимумаб.
Благодаря иммунотерапии удается снизить риск развития рецидива заболевания.
5. Диетическое питание.
Диета, назначаемая в составе комплексного лечения меланомы, требует исключения следующих продуктов:
- консервов;
- пряностей;
- продуктов копчения;
- острых и жирных блюд.
В ежедневном меню должно содержаться достаточное количество свежих овощей, фруктов, зелени, злаков, нежирных сортов мяса и рыбы, птицы, молочных продуктов. Благодаря подобному рациону в организм поступают витамины, минералы, микро- и макроэлементы. Они необходимы в период лечения и восстановления.
Стадии и прогноз
Определение стадии опухолевого процесса необходимо для назначения соответствующего лечения. В зависимости от того, на каком этапе произошла диагностика рака кожи, определяется дальнейший прогноз. Чем позже выявлена опухоль, тем он неблагоприятнее. В соответствии с размерами образования, его локализацией, степенью прорастания в окружающие ткани и метастазирования выделяют следующие стадии меланомы:
- первая. Характеризуется неглубоким проникновением в толщу кожи. На данной стадии толщина меланомы не превышает 1 мм. Патологический процесс не распространяется на близлежащие лимфатические узлы. Опухоль не кровоточит, не образует язв;
- вторая. Сопровождается более быстрым распространением опухолевого процесса. Рак прорастает в кожу на глубину до 2 мм. Изменения характеризуются соответствующей клинической картиной. Опухолевое образование покрывается язвами, кровоточит и шелушится. На второй стадии меланомы регионарные лимфатические узлы не поражаются;
- третья. Опухолевый процесс распространяется на близлежащие лимфатические узлы. Это ухудшает прогноз для дальнейшей терапии и выживаемости. На данной стадии требуется проведение комплексного лечения, включающего оперативное вмешательство и химиотерапию;
- четвертая. Последняя и наиболее тяжелая стадия меланомы. Характеризуется наличием множественных очагов метастазов. Они распространяются с током крови и лимфы. Меланома на данной стадии развития имеет неблагоприятный прогноз в плане выздоровления. Лечение бывает неэффективно. В некоторых случаях назначается только паллиативная терапия.
Рецидив и тактика лечения
Риск рецидива зависит от степени прорастания опухоли, наличия метастазов. Чаще всего повторная меланома локализуется рядом с предыдущим очагом. Для того чтобы снизить риск развития рецидива опухолевого образования, врачи рекомендуют следовать следующим профилактическим мерам:
- ограничить время нахождения под ультрафиолетовыми лучами;
- проводить регулярный самоосмотр родинок;
- использовать защитную одежду при контакте с токсическими веществами;
- проходить профилактический осмотр у дерматолога.
При возникновении подозрений на наличие опухолевых образований кожи рекомендуем обращаться к врачам Юсуповской больницы. Специалисты клиники используют современную аппаратуру для диагностики заболеваний. Терапия проводится согласно последним мировым онкологическим рекомендациям. Записаться на прием можно по телефону.
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
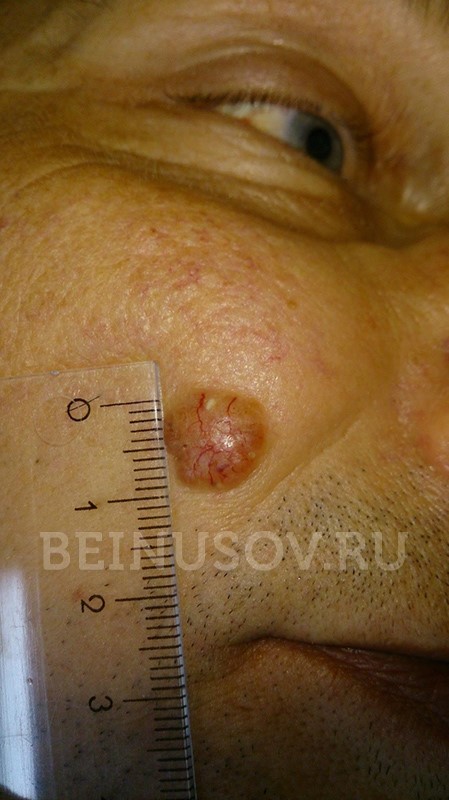
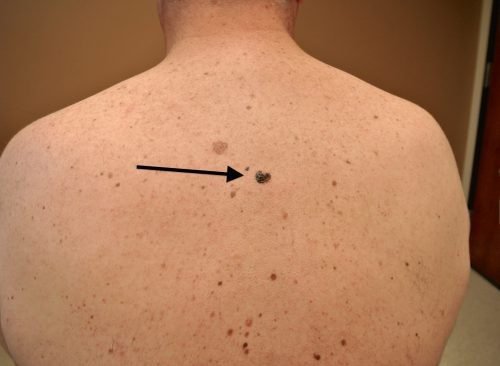
Узловая форма базалиомы
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
Узловая базалиома с изъязвлением
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
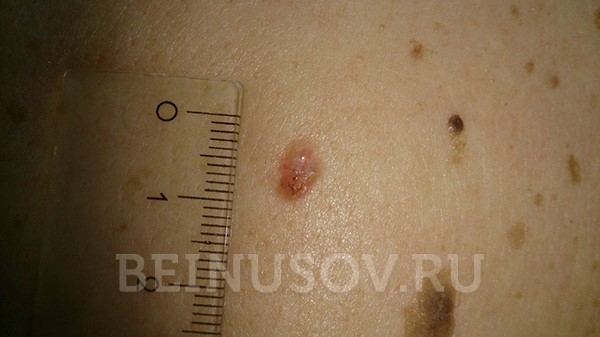
Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
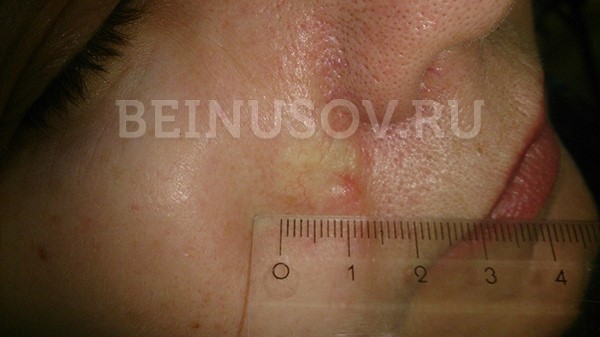
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
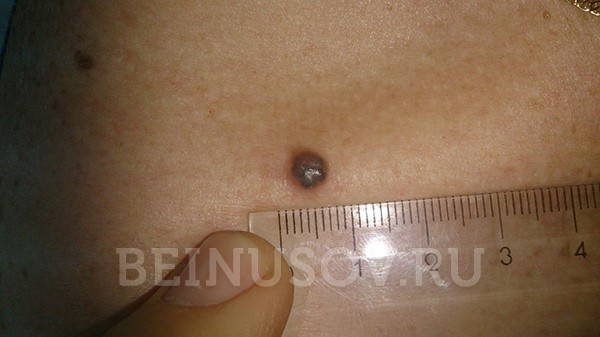
Пигментная форма базалиомы
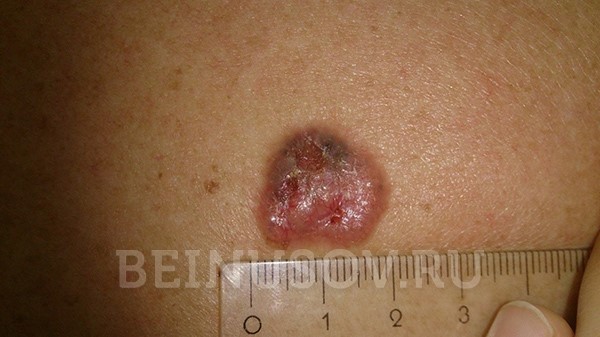
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
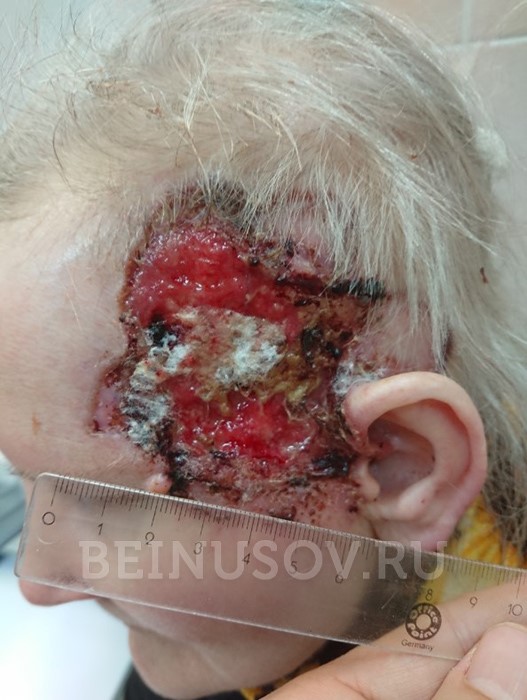
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
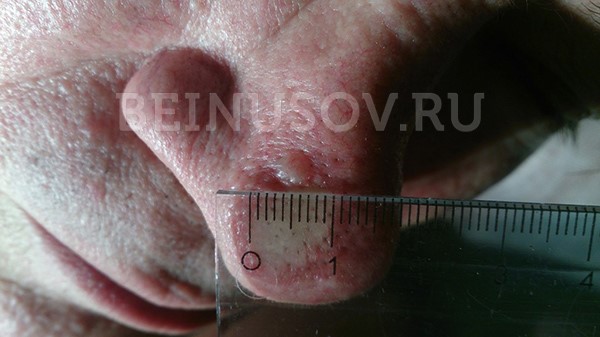
Базалиома кожи носа, узловая форма, размер 5 мм
Базалиома, узловая форма, 3 мм в диаметре
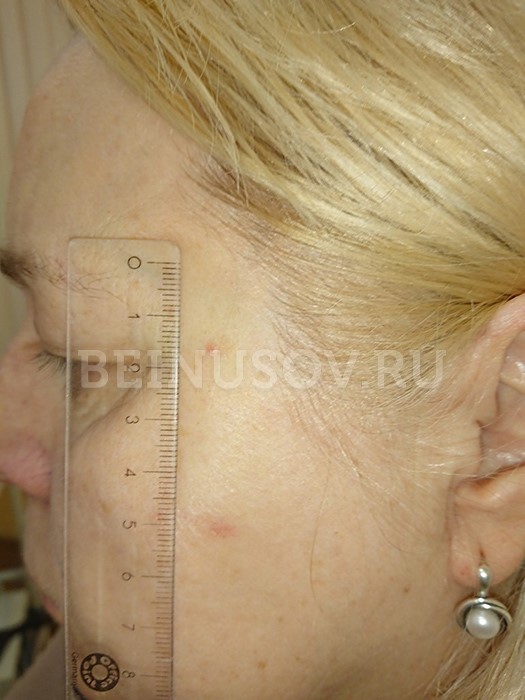
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
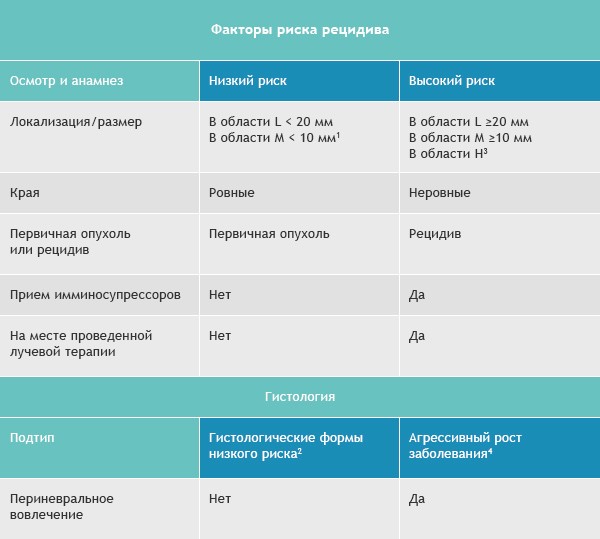
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
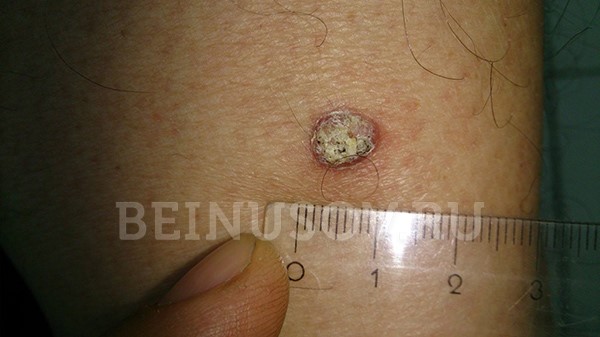
Ороговевающая форма плоскоклеточного рака кожи
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:

Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
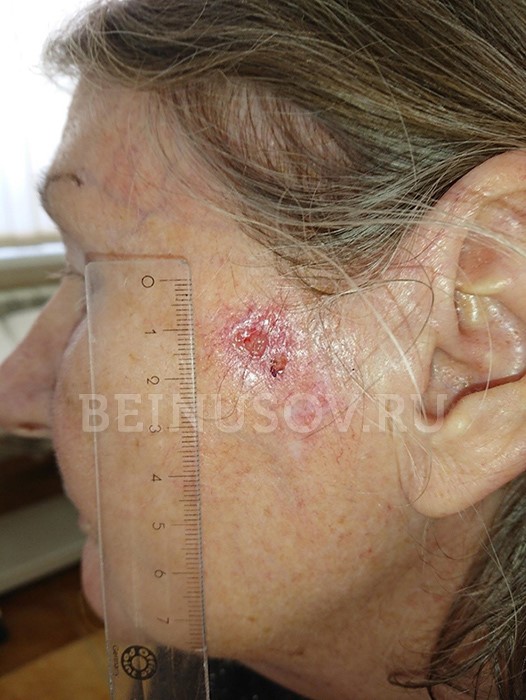
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
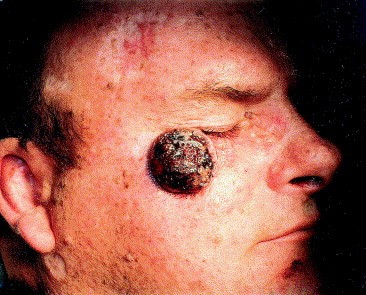
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.

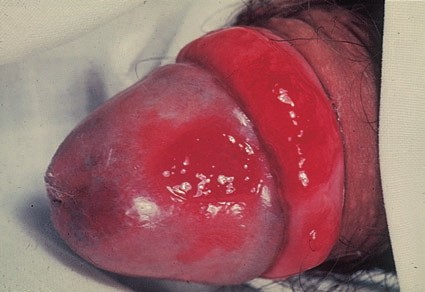
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
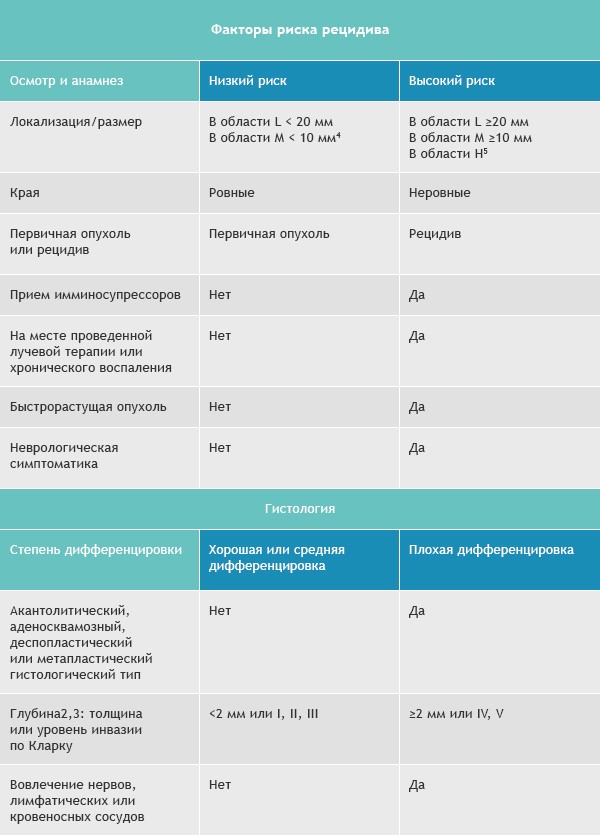
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Читайте также:

