Может ли крапивница быть признаком онкологии
Обновлено: 23.04.2024
Не всегда онкологические заболевания удается диагностировать на ранних стадиях. Одна из причин — несвоевременное обращение за помощью: часто люди не знают о признаках, которые могут указывать на рак.
Перечисляем основные симптомы, которые должны насторожить. В большинстве случаев они вызваны другими заболеваниями. Если какие-то из симптомов сохраняются долгое время или прогрессируют, обратитесь к врачу.
Общие симптомы рака
Ночное потоотделение могут вызвать различные инфекции или прием некоторых лекарств. Еще этот симптом часто встречается у женщин во время менопаузы. Однако обильное потоотделение ночью также может быть признаком онкологического заболевания.
Резкая потеря веса без объяснимых причин — сигнал, который может указывать на различные заболевания. В случае с онкологическими заболеваниями этот симптом чаще всего встречается при раке поджелудочной железы, желудка, пищевода или легких.
Обращайте внимание на шишки или отеки, возникшие по непонятным причинам. Если они появились после ушиба, удара и долгое время не проходят, также необходимо проконсультироваться с врачом.
Боль — это защитный сигнал организма, который говорит о том, что в организме что-то не так. Боль может быть ранним симптомом некоторых онкологических заболеваний, например рака костей или яичек. Головные боли, которые со временем учащаются или усиливаются входят в список возможных симптомов опухолей головного мозга. Боль в спине может быть признаком рака толстой, прямой кишки или яичников.
Если боль вызвана онкологическим заболеванием, чаще всего это означает, что опухоль распространилась на другие ткани и органы. В процессе роста она может давить на расположенные рядом нервы, кости или органы. Кроме того, раковые клетки могут выделять химические вещества, которые вызывают боль. Также боль провоцирует реакция организма на эти вещества.
Сильная и прогрессирующая усталость, которая не проходит после сна и отдыха, может указывать как на распространение опухоли, так и быть симптомом ранних стадий некоторых видов рака, например лейкемии.
Локальные симптомы рака
Кожа обычно быстро восстанавливается — мелкие повреждения заживают около недели. Если небольшие раны и язвы не проходят в течение долгого времени, даже если они при этом не болят, необходимо проконсультироваться с врачом.
Обратитесь к врачу, если заметили необычную родинку: она поменяла цвет, форму, болит, кровоточит. Заметить появление новых родинок или изменения существующих бывает сложно. Людям с повышенным риском развития меланомы рекомендуют составлять карту родинок.
Незаживающая язва во рту может быть симптомом рака полости рта. На это следует обратить особое внимание людям, которые курят, жуют табак и часто употребляют алкоголь.
Белые пятна во рту или на языке могут быть лейкоплакией — заболеванием, которое поражает полость рта и язык. Это состояние также чаще всего возникает из-за употребления табака, в том числе курительного, жевательного и загубного. Без лечения лейкоплакия может перерасти в рак ротовой полости.
Язвы на половых органах могут быть признаком инфекции или ранней стадии рака вульвы и полового члена.
Любые кровотечения или кровянистые выделения, за исключением менструации — это всегда признак какого-то нарушения в организме, о котором нужно сообщить врачу. Кашель с кровью может сигнализировать о раке легких, рвота с кровью — о раке пищевода или раке желудка. При колоректальном раке кровь может выделяться со стулом. Рак шейки матки или яичников может вызывать вагинальные кровотечения или необычные выделения из влагалища, рак молочной железы — кровянистые выделения из соска.
- Изменения в области молочной железы, ареолы и соска
Шишка или уплотнение в груди могут быть симптомами как ранней, так и поздней стадий рака. При их обнаружении обязательно следует посетить врача. Некоторые виды рака молочной железы могут вызвать покраснение или уплотнение в области груди. В редких случаях кожа на соске может стать чешуйчатой и шелушиться, покрыться корками, напоминающими экзему, которые вызывают зуд. У мужчин рак молочной железы встречается очень редко, но им также необходимо обращаться к врачу при необычных изменениях груди.
Трудности с глотанием пищи, изжога, расстройство желудка, потеря аппетита на протяжении длительного времени могут быть признаками рака пищевода или желудка.
- Изменения в работе кишечника или мочевого пузыря
Сбои в работе кишечника (длительный запор, диарея или чувство неполного опорожнения) могут быть симптомами рака толстой кишки. Боль при мочеиспускании, кровь в моче или изменение частоты мочеиспускания (слишком часто или редко) могут быть связаны с раком мочевого пузыря или простаты.
Часто кашель и охриплость встречаются при простуде. Однако нужно насторожиться, если они держатся дольше нескольких недель или усиливаются: кашель может быть признаком рака легких, а охриплость — рака гортани.
Головная боль, судороги, изменения зрения, слуха, проблемы с речью и координацией могут сигнализировать об опухоли головного мозга.
Научный редактор: Екатерина Коробейникова, онколог-химиотерапевт, выпускница Высшей школы онкологии
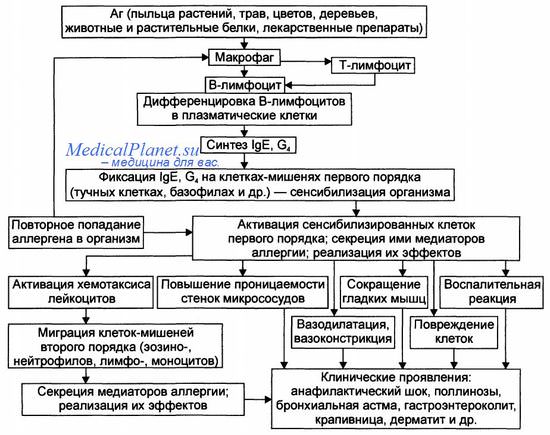
Онкологическое заболевание впервые может быть заподозрено не только врачом-терапевтом или специалистом, компетентным в диагностике и лечении заболеваний органов, подверженных возникновению опухолей (пульмонолог, гастроэнтеролог, гематолог и др.), но и врачом аллергологом-иммунологом, поскольку при ряде онкологических заболеваний у пациента могут появиться жалобы и объективные признаки, характерные для аллергопатологии.
При онкологических заболеваниях возможно развитие аллергии
Этот феномен связан с реакцией организма на злокачественную опухоль, выделением опухолью биологически активных веществ – медиаторов аллергии, а также с влиянием опухоли на систему врожденного и приобретенного иммунитета.
Симптомы, характерные для аллергических болезней, при онкопатологии могут развиваться, как при установленном диагнозе, так и задолго до появления признаков злокачественной опухоли, идентифицируемых современными методами диагностики.
В последнем случае своевременное обращение пациента к врачу, онкологическая настороженность врача аллерголога-иммунолога, наблюдение пациента в динамике играют решающую роль в своевременной диагностике заболевания и направлении пациента на лечение, от чего в итоге зависит прогноз (9).
Признаки аллергических заболеваний часто имеют место при злокачественных опухолевых заболеваниях крови (гемобластозах), реже при злокачественных солидных опухолях внутренних органов.
Существуют также специфические онкологические заболевания, для которых ряд симптомов аллергопатологии является характерным, а также заболевания со злокачественной пролиферацией клеток, участвующих в процессе аллергического воспаления.
Симптомы аллергических заболеваний при злокачественных опухолях чаще возникают со стороны кожи. Также в процесс могут вовлекаться легкие и тогда врачу необходимо проводить дифференциальный диагноз с бронхиальной астмой (1, 3, 9).
Кроме того, могут иметь место изменения в лабораторных анализах, общие для аллергических и онкологических заболеваний.
Антигистаминные и другие препараты для лечения заболеваний, курируемых аллергологом-иммунологом, могут входить в состав комплексной терапии при наличии признаков аллергопатологии у онкологических больных и назначаться с целью облегчения симптомов и предотвращения осложнений.
Крапивница при злокачественных опухолях
Рецидивирующая крапивница является наиболее частым клиническим примером синдрома, относящегося к аллергопатологии, который может предшествовать развитию онкологического заболевания или наблюдаться при развившейся злокачественной опухоли (9).
Тем не менее, результаты больших клинических исследований на сегодняшний день противоречивы (2).
Для лимфопролиферативных заболеваний, таких как лимфогранулематоз, рецидивирующий кожный зуд и крапивница являются характерными признаками на фоне выделения опухолевыми клетками цитокинов, вызывающих уртикарные высыпания (6).
Часто при онкопатологии рецидивирующая крапивница в динамике трансформируется в кожный васкулит. Тогда характерные для крапивницы волдыри не разрешаются в течение суток и оставляют после себя синюшные следы или очаги гиперпигментации; не купируются антигистаминными препаратами и сопровождаются рядом других симптомов. Например, лихорадка, боли в суставах и мышцах, слабость и другие.
Диагноз васкулит подтверждается при биопсии кожи.
Онкологические заболевания, на фоне которых может развиваться васкулит:
- миелоидная метаплазия,
- диффузная B - клеточная лимфома,
- лимфома Ходжкина (лимфогранулематоз),
- B - клеточная неходжкинская лимфома,
- острая нелимфоцитарная лимфома,
- острый миелогенный лейкоз, B - клеточный хронический лимфолейкоз и ряд других (2, 5).
Ангиоотеки при злокачественных опухолях
Приобретенный ангиотек, появившийся на фоне злокачественных опухолей, купируют теми же препаратами, что и наследственный ангиотек
Другим примером кожной патологии при злокачественных опухолях является приобретенный ангиоотек.
Механизм формирования ангиоотеков при злокачественных опухолях до конца не изучен, однако предполагают, что в основе лежит формирование иммунных комплексов и активация комплемента по альтернативному пути, повышенное потребление C1 - ингибитора системы комплемента с возникновением медленно развивающихся, холодных, плотных отеков, не сопровождающихся кранивницей.
Клиническая картина заболевания напоминает наследственный ангиоотек. Онкологическими заболеваниями, при которых развиваются отеки данного типа являются B-клеточная лимфома и ряд других лимфопролиферативных заболеваний крови.
Для купирования и профилактики приобретенного ангиоотека на фоне злокачественных опухолей и для предотвращения отеков верхних дыхательных путей применяют те же препараты, что и для лечения наследственного ангиоотека:
- препараты андрогенов,
- аминокапроновую кислоту,
- концентрат C 1 ингибитора,
- свежазамороженную плазму,
- другие специфические препараты для лечения комплементзависимых отеков.
Антигистаминные препараты и глюкококортикостероиды при данных ангиоотеках неэффективны (2, 9).
Кожный зуд при злокачественных опухолях
Кожный зуд без возникновения каких-либо высыпаний при онкологических заболеваниях, как уже упоминалось выше, характерен для лимфогранулематоза (лимфомы Ходжкина) и других лимфопролиферативных и миелопролиферативных онкозаболеваний крови. Связан с цитокинами, продуцируемыми опухолевыми клетками.
Также кожный зуд может возникать при нарушении оттока желчи на фоне рака поджелуочной железы и печени со сдавлением желчевыводящих путей (холестаз).
Для лечения зуда при гемобластозах и холестатического зуда показан хороший эффект некоторых антидепрессантов (8).
Многоформная экссудативная эритема
Причиной многоформной экссудативной эритемы, помимо лекарственных препаратов и инфекционных заболеваний и паразитарных инвазий может быть также онкопатология. Как и при других причинах, при онкопатологии крайней степенью тяжести течения многоформной экксудативной эритемы является Синдром Стивенса - Джонсона и Синдром Лайелла. Многоформная экссудативная эритема может возникать как в результате самой онкологической патологии, так и на фоне лучевой терапии, применяемой для ее лечения (4, 7).
Дифференциальная диагностика онкопатологии и бронхиальной астмы
Симптомы аллергических заболеваний при онкопатологии могут проявляться не только со стороны кожи, но и со стороны органов дыхания.
Так, при раке легкого с эндобронхеальным ростом, метастазами в легкие рака другой локализации, гемобластозов, сопровождающихся увеличением лимфоузлов средостения. Имеет место сдавление крупных бронхов с появлением кашля, одышки инспираторного и экспираторного характера.
В некоторых случаях клиническая картина данных симптомов может потребовать дифференциальной диагностики с бронхиальной астмой (2, 3) .
Карциноидный синдром
Синдромом ряда злокачественных опухолей, при котором симптомы аллергических заболеваний проявляются как со стороны кожи, так и со стороны дыхательных путей является так называемый карциноидный синдром.
Он возникает в 0,1 - 0,5% случаев всех опухолевых заболеваний и имеет место при опухолях в области аппендикса и подвздошной кишки, прямой кишки, опухолях бронхов, редко - при опухолях поджелудочной железы, яичников и яичек, печени и желчного пузыря, гортани.
Данный синдром возникает при опухолевой пролиферации так называемых энтерохромаффинных клеток, продуцирующих серотонин, при условии, когда данный гормон перестает адекватно разрушаться в печени по причине метастатического поражения ее опухолью. Карциноидные опухоли, вызывающие данный синдром, могут быть как доброкачественными, так и злокачественными.
Клиническими проявлениями карциноидного синдрома являются приступы покраснения лица и верхней половины туловища, приступы бронхиальной астмы, сопровождающиеся экспираторной одышкой, свистящими и жужжащими хрипами в грудной клетке, а также диареей, головокружением, слабостью, падением артериального давления (9, 10)
Мастоцитоз
Среди опухолевых заболеваний крови и кроветворной системы встречаются заболевания, сопровождающиеся пролиферацией основных клеток, участвующих в развитии аллергических заболеваний, при которых отмечается патологический выброс медиаторов аллергии и развитие симптомов аллергических заболеваний.
Примером таких заболеваний является мастоцитоз – редкое заболевание с различными проявлениями. Оно связано с патологическим увеличением количества тучных клеток в различных тканях, включая кожу, костный мозг, желудочно-кишечный тракт, лимфоузлы, печень и селезенку.
Пациенты с мастоцитозом страдают от различных симптомов, связанных с дегрануляцией тучных клеток и инфильтрацией ими различных органов и тканей: зуд и покраснение кожи, крапивница, снижение артериального давления, тошнота, рвота, диарея, боль в животе, мышцах, головная боль.
При врачебном осмотре выявляется характерный признак заболевания - симптом Дарье: возникновение волдыря, зуда и покраснения кожи в месте раздражения высыпаний тупым предметом. Тяжесть заболевания различна – от изолированного поражения кожи до агрессивного системного заболевания.
Кожный мастоцитоз был впервые описан Nettlrship и Tay в 1869 г. В 1878 г Sangster впервые предложил термин для названия заболевания «Пигментная крапивница». Истинная природа заболевания установлена Unna в 1887 г. В 1933 г описано вовлечение внутренних органов и костного мозга в патологический процесс. В 1953 г. Degos ввел термин «Мастоцитоз», ставший общепризнанным в наши дни.
С 2008 г заболевание отнесено к миелопролиферативным новообразованиям. В основе механизма развития мастоцитоза лежит точечная мутация белка – тирозинкиназы kit, приводящая к патологической его активации и пролиферации тучных клеток. Сопутствующее увеличение концентрации факора роста тучных клеток вызывает также повышенную пролиферацию меланоцитов, повышенную продукцию меланина, что объсняет повышенную пигментацию у пациентов в области высыпаний.
Различают несколько видов мастоцитоза: кожный мастоцитоз, вялотекущий (индолентный) системный мастоцитоз, системный мастоцитоз, связанный с клональным гематологическим линейным нетучноклеточным заболеванием, агрессивный системный мастоцитоз, тучноклеточный лейкоз, тучноклеточная саркома, некожная мастоцитома.
Для многих форм (кроме кожного мастоцитоза и вялотекущего системного мастоцитоза) прогноз заболевания неблагоприятен, в рамках лечения необходимо проведение курсов химиотерапии, антигистаминные препараты в составе комплексной терапии могут предотвращать развитие симптомов заболевания (особенно зуда), но не изменяют его течения.
Системный мастоцитоз, связанный с клональным гематологическим линейным нетучноклеточным заболеванием, сопровождается наличием другого злокачественного онкологического заболевания, определяющего прогноз для пациента (2, 11).
Гиперэозинофильные синдромы
Другой группой заболеваний с патологической пролиферацией клеток аллергического воспаления являются гиперэозинофильные синдромы. Это гетерогенная группа редких заболеваний, характеризующаяся длительным (хроническим) повышением количества эозинофилов.
Заболевание связано с эозинофил-опосредованным повреждением тканей и органов, отсутствием вторичных причин эозинофилии (аллергии, паразитарной инвазии и др.).
Критерием постановки диагноза является наличие эозинофилии по абсолютным значениям на уровне 1500 в микролитре и выше на протяжении 6 месяцев и более.
В последнее время при постановке диагноза продолжительность течения учитывается в меньшей степени, поскольку время иключения вторичной эозинофилии теперь занимает менее полугода, а шестимесячное наблюдение за пациентом может привести к задержке адекватной терапии.
В основе механизмов возникновения синдрома может лежать возникновение мутации гемопоэтических стволовых клеток, приводящая к патологической пролиферации и экспансии клеток миелоидного ряда с преимущественной эозинофильной дифференциацией. Сверхпродукция факторов роста эозинофилов активированными Т-лимфоцитами при некоторых лимфолейкозах и лимфомах.
Также встречается идиопатический гиперэозинофильный синдром, для которого механизм формирования не установлен.
Клинически заболевания проявляются общей слабостью, анорексией, лихорадкой, ночной потливостью, потерей массы тела. Со стороны кожи отмечается экзема, папулоузелковые зудящие высыпания, крапивница и ангиоотеки, покраснение кожи, язвы слизистых оболочек. Со стороны сердечно - сосудистой системы имеют место такие осложнения как острый миокардиальный некроз, муральный тромбоз, эндокардиальный фиброз, при которых могут развиться угрожающие жизни состояния.
Часто может вовлекаться в процесс дыхательная система с являениями хронического сухого кашля, бронхообструкции, легочного фиброза. Могут поражаться центральная и периферическая нервная система, орган зрения, суставы, мочевой пузырь (эозинофильный цистит).
Для лечения применяют глюкокортикортикостероиды и цитостатические препараты. Прогноз зависит от формы заболевания (2, 12).
Лабораторные признаки общие для аллергопатологии и опухолей
Помимо клинических проявлений аллергических заболеваний при дебюте онкопатологии могут иметь место характерные для аллергических болезней изменения в лабораторных анализах пациента.
Повышение уровня эозинофилов в клиническом анализе крови выше нормальных значений может иметь место при злокачественных опухолях внутренних органов: особенно при раке ободочной кишки и любом раке с метастазами (13).
При скрининге аутоиммунной патологии в рамках обследования пациента с хронической рецидивирующей крапивницей у пациентов в возрасте старше 50 лет могут выявляться лабораторные маркеры дерматомиозита (с возможностью дальнейшего развития клинической картины дерматомиозита). Это также свидетельствует о высокой вероятности развития злокачественной опухоли. Чаще всего в такой ситуации развивается рак яичника, однако возможно возникновение злокачественных опухолей другой локализации (9).
Аллергия на препараты химиотерапии рака - реакции гиперчувствительности
Многие химиотерапевтические агенты вызывают развитие реакций гиперчувствительности, которые создают угрозу для жизни больных, и при введении некоторых препаратов развиваются достаточно часто. Врачи, назначающие больным курс химиотерапии, всегда должны учитывать возможность возникновения у них гиперчувствительности, развитие которой весьма трудно прогнозировать. У врача обязательно должны быть под рукой средства, купирующие эти реакции в случае их развития.
Наиболее острые реакции типичны для гиперчувствительности первого типа и включают развитие крапивницы, ангиоэдемы, лихорадочного озноба, а также подъем темературы и различной тяжести бронхоспазм. При возникновении этих реакций больным необходимо срочно вводить дексаметазон, дифенилгидрамин и бронхорасширяющие препараты.
У большинства больных при повторном назначении химиотерапевтических препаратов снова развиваются реакции гиперчувствительности.
Препараты для химиотерапии, очень часто вызывающие развитие аллергии - гиперчувствительности
Моноклональные антитела. Примерами таких препаратов являются трастузумаб, ритуксимаб и гемтузумаб. При их применении развиваются такие реакции, как подъем температуры, лихорадочный озноб, крапивница, кожная сыпь и ангиоэдема, типичные для реакций первого типа. Менее часто возникают тяжелый бронхоспазм и падение кровяного давления, опасные для жизни больных. К реакциям третьего типа относится образование легочных инфильтратов, и они достаточно редки.
Блеомицин. Обычно после приема препарата развивается острая лихорадочная реакция, которую можно купировать или предотвратить введением гидрокортизона. При повторных назначениях препарата реакции ослабевают. Другая симптоматика реакций первого типа развивается реже. В отдельных случаях отмечается кардиореспираторный коллапс. Перед назначением препарата рекомендуется подкожно ввести небольшую тестовую дозу.
Цисплатин и карбоплатин. После приема препаратов примерно у 10% больных отмечаются реакции первого типа. Обычно они развиваются после назначения трех или более курсов терапии цисплатином и карбоплатином. Если у больного велика вероятность развития реакции гиперчувствительности, то ему можно ввести подкожно тестовую дозу препарата, хотя обычно это не делается.
При повторном назначении препаратов реакция гиперчувствительности может развиться снова. Если нет возможности назначить другое средство, больному следует провести десенсибилизирующие процедуры.
Прокарбазин. Обычно при назначении препарата развиваются реакции первого типа. В отдельных случаях наблюдаются реакции третьего типа, сопровождающиеся развитием артрита и легочных инфильтратов. Введение тестовой дозы не проводят, и при повторном назначении прокарбазина реакции развиваются вновь.
L-Aспарагиназа. После введения третьей дозы препарата у 30% больных развиваются реакции третьего типа. При продолжительном приеме аспарагиназы вероятность развития атопической реакции увеличивается. Чаще она наблюдается при внутривенном введении фермента или при его изолированном применении, т. е. без назначения стероидных препаратов или винкристина. Рекомендуется предварительное введение тестовой дозы. Если назначение препарата для больного существенно, то необходимо проведение десенсибилизирующих процедур.
Патогенез аллергической реакции первого типа
Препараты для химиотерапии, редко вызывающие развитие аллергии -гиперчувствительности
Таксаны. Когда таксаны только начали применять в клинике, частота развития у больных реакций гиперчувствительности составляла около 30%. В настоящее время больным обычно назначают премедикацию стероидами и антигистаминными препаратами, а также увеличивают время инфузии. При этом развитие реакций наблюдается лишь у 5% больных, и они носят менее тяжелый характер. Гораздо реже наблюдаются реакции третьего типа, сопровождающиеся образованием инфильтратов в легких.
Их возникновение связано с присутствием хромофора в растворителе, на котором приготовлен раствор препарата, однако возможно, что сами таксаны вызывают развитие реакций гиперчувствительности. Введение дексаметазона (обычно в дозе 8 мг в течение 8 ч на протяжении 3 дней, начатое за день до назначения лекарственных средств) существенно понижает вероятность развития реакций. Подкожное введение тестовой дозы обладает сомнительной прогностической ценностью. Целесообразно проведение десенсибилизирующих процедур.
Эпиподофиллотоксины. У 5% больных при приеме препарата развиваются реакции первого типа. Отчасти это может быть обусловлено влиянием растворителя, на котором готовится раствор препарата. Наиболее часто реакции развиваются при быстром его введении. Препарат необходимо вводить медленно, и после окончания процедуры больного следует наблюдать в продолжение часа. Повторное введение препаратов возможно после премедикации стероидами и антигистаминными препаратами.
Цитозинарабинозид. Развиваются четыре типа реакций:
• Типичный синдром, не обязательно аллергической природы, который проявляется потливостью, подъемом температуры, развитием окоченения, миалгии, суставных болей и пятнистых высыпаний на коже. Синдром купируется введением стероидов.
• Очень редко может наблюдаться развитие реакций гиперчуствительности первого типа.
• Иногда на ладонях и подошвах отмечается возникновение болезненной эритемы, сопровождающейся высыпаниями. Возможно, что это связано с реакциями первого типа.
• Развитие пятен сыпи, сопровождающееся зудом, и интенсивная инфильтрация потовых желез нейтрофилами.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Поражения кожи и волос у больного раком - диагностика, лечение
Кожные проявления раков очень вариабельны. Во-первых, кожа может быть инфильтрирована первичным или вторичным раком. Во-вторых, косвенно повреждена в связи с общими метаболическими последствиями (например, механической желтухой или стеатореей) от рака, расположенного в другом месте. В-третьих, некоторые наследственные нарушения имеют кожные проявления и повышенную вероятность развития опухоли.
Наконец, кожная сыпь может являться неспецифическим проявлением внутренней опухоли. Некоторые из таких нарушений (такие как дерматомиозит и тромбофлебит) описаны ранее в этой главе. Ниже дана краткая характеристика ряда дерматологических синдромов, которые не обсуждались в других главах.
Acanthosis nigricans у больного раком
Синдром характеризуется появлением в подмышечных впадинах, в паховой области и на туловище темно-коричневых высыпаний с бархатистой поверхностью и множественными сосочковыми выпячиваниями. Бывает наследственная форма синдрома, не связанная с раком; а также данный синдром может развиться без злокачественного нарушения в среднем возрасте.
Однако когда он появляется у взрослого, то за ним часто стоит рак, как правило, аденокарцинома и нередко опухоль желудка. Также с данным синдромом имеют связь лимфомы. Кожные повреждения могут проявляться ранее рака, а после лечения могут предвещать его рецидивы.
Гипертрихоз (lanuginosa acquisita) у больного раком
Крайне редко при аденокарциноме легкого, молочной железы или кишки либо при карциноме мочевого пузыря возникает лануго, то есть тонкие пушковые волосы на лице, туловище или конечностях.
Этот синдром может быть связан с acanthosis nigricans и с ихтиозом. Рост волос не всегда ослабляется после лечения первичной опухоли.

Эритродермия у больного раком
Распространенная красная макулопапулезная сыпь может являться осложнением ракового заболевания, почти всегда лимфомы. Состояние больного иногда прогрессирует до эксфоли-ативного дерматита. При его лечении основным является контроль самой лимфомы. По мере того как сыпь ослабевает, она становится слегка чешуйчатой и приобретает цвет отрубей. При рецидивах лимфомы может происходить дополнительное высыпание.
Sweet's syndrome — это лихорадочное состояние с эритемой лица и тела, связанное с лейкемией и лимфомой.
Васкулит у больного раком
В основе многих разновидностей васкулита (множественный артериит, лейкоцитокластический васкулит) может лежать рак.
Среди опухолей самую тесную связь с данным синдромом имеет лейкемия волосковых клеток, причем повреждения кожи могут опережать клинические проявления злокачественности.
Гангренозная пиодермия у больного раком
Гангренозная пиодермия является нечастым осложнением раковых заболеваний, может встречаться и с другими болезнями, такими как неспецифический язвенный колит. Повреждения сначала имеют вид красных узелков, затем они быстро увеличиваются, разрываются в центре, формируя некротические болезненные инфицированные язвы с закрученным эритематозным краем. Такое состояние подвергается лечению стероидами, однако обычно требуются очень высокие дозы данных препаратов.
Чаще других опухолей в связи с гангренозной пиодермией встречается лимфома или миелоп-ролиферативный синдром. Повреждения кожи могут проходить при успешном лечении самой опухоли.
Буллезная сыпь у больного раком
В очень редких случаях в связи с раком, как правило лимфомой, описывается типичный буллезный пемфигоид и герпетиформный дерматит.
Ихтиоз у больного раком
При болезни Ходжкина, других лимфомах и иногда при раке легкого возникает утолщение и шелушение кожи, обычно на лице и теле. Такие изменения кожи проявляются после клинических признаков самого заболевания. При гистологическом исследовании может обнаруживаться атрофия эпидермиса или гиперкератоз.
Кератодермия ладоней (Tylosis palmaris) — это наследственный гиперкератоз ладоней, связанный с раком пищевода.
Алопеция (облысение) у больного раком
Очаговая алопеция иногда сопровождает лимфому (как правило, болезнь Ходжкина). Может возникать фолликулярный муциноз кожи. Такие нарушения могут быть самоограничивающимися.
Генерализованный зуд у больного раком
В некоторых случаях у больных отмечается общий зуд без какой-либо сыпи. Рак является не частой причиной такого явления, но важной; к тому же зуд может предшествовать клиническому проявлению опухоли, иногда на несколько лет.
Среди наиболее часто встречающихся опухолей в этой связи — болезнь Ходжкина, при которой зуд может стать нетерпимым. Зуд, как правило, усиливается в ночное время, в случае полицитемии обостряется после горячей ванны. Другие первичные опухоли, вызывающие зуд, — это раки легкого, толстой кишки, молочной железы, желудка и простаты. Облегчение состояния больного часто, и обязательно в случае болезни Ходжкина, наступает при эффективном лечении рака.
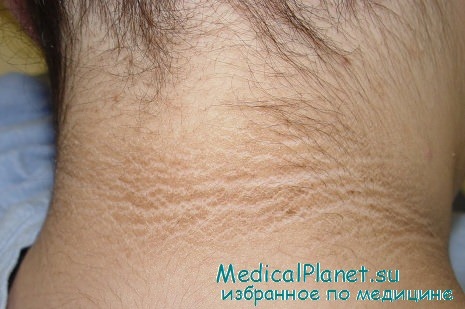
Acanthosis nigricans
Наследственные заболевания (связанные с раком и с незлокачественными кожными поражениями)
- Синдром Гарднера: эпидермоидные кисты и дермоиды, с множественными полипами ободочной кишки, что ведет к карциноме
- Нейрофиброматоз: нейрофибромы, пятна cafe-au-lait и другие повреждения кожи, с саркоматозными изменениями, медуллярная карцинома щитовидной железы и феохромоцитома
- Tylosis Palmaris: гиперкератоз ладоней и подошв с раком пищевода
- Синдром Пейтца-Егерса: щечная, ротовая пигментация и пигментация пальцев с множественными полипами тонкой кишки, ведущими в редких случаях к раку кишки, опухолям яичника
- Атаксия-телеангиэктазия: телеангиэктазия на шее, лице, внутри локтевого сгиба и под коленями, с атаксией мозжечка, недостаточностью IgA и увеличенной частотой лимфом и лейкемий
- Синдром Чедиака-Хигаси: нарушения цвета кожи и волос, рецидивирующие инфекции, высокая частота лейкемий и лимфом
- Синдром Вискотта-Олдрича: экзема, пурпура, пиодермия, тромбоцитопения, сниженный IgM, лейкемия и лимфома
- Туберозный склероз: сальная аденома щек, слабоумие и эпилепсия, гамартома и астроцитома
- Синдром Блума: фоточувствительная светлая сыпь, эритема лица, карликовый рост, лейкемия, плоскоклеточная карцинома кожи
- Прогерия взрослых (синдром Вернера): утолщенная плотная кожа, кальцификация мягких тканей, замедление роста; саркомы мягких тканей
- Анемия Фанкони: гиперпигментация в виде пятен, нарушения скелета, анемия, приводящая к острой миеломоноцитарной лейкемии
Все указанные дерматологические синдромы описаны в отдельных статьях на сайте - пользуйтесь формой поиска на главной странице.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Стадия онкологического заболевания дает информацию о том, насколько велика опухоль и распространилась ли она по организму. Это помогает врачам определять прогноз пациента и план лечения.
С помощью врача-онколога, резидента Высшей школы онкологии Сергея Югая разбираемся, как врачи устанавливают стадии рака и что каждая из них означает.
На что влияет стадия онкологического заболевания?
Стадирование нужно, чтобы спрогнозировать, какие у пациента шансы на выздоровление, а также чтобы определить, какой метод лечения будет наиболее эффективен в конкретном случае, — поясняет Сергей Югай.
Все начинается с медицинского осмотра и обследований — УЗИ, КТ, МРТ, ПЭТ-КТ и других методов в зависимости от вида рака. Затем врач берет кусочек опухоли — биопсию или удаляет опухоль целиком во время операции, а после отправляет материал на гистологический анализ, чтобы поставить диагноз.
Стадии рака по TNM-классификации
Стадии онкологического процесса описывают разными способами — это зависит от вида опухоли. Один из самых распространенных способов — стадирование с помощью TNM-классификации.
Т характеризует первичную опухоль, ее размеры и вовлечение окружающих структур в опухолевый рост, например, прорастание в стенку кишки или желудка. N говорит о наличии в лимфоузлах метастазов и количестве пораженных лимфоузлов, а М — о наличии отдаленных метастазов (во внутренних органах, костях, ЦНС или лимфоузлах, которые расположены далеко от первичной опухоли), — объясняет Сергей Югай.
Индекс Т принимает значения от 0 до 4. 0 означает, что первичная опухоль не обнаружена, 1 — опухоль маленькая, а 4 — опухоль проросла в прилегающие ткани. Таким образом, чем больше цифра рядом с Т, тем ситуация сложнее. При некоторых видах рака N принимает значение 0 или 1, при других — 0, 1 или 2, а иногда — 0, 1, 2 и 3. 0 означает, что опухоль не проникла в ближайшие лимфоузлы, а 3 — что поражено множество лимфоузлов. M0 показывает, что метастазов нет, а 1 — что метастазы есть.
Онкологи выставляют стадию по TNM клинически — до операции или когда операция не планируется и патоморфологически — при изучении удаленной во время операции опухоли, — объясняет Сергей.
Клиническая стадия обозначается буквой «c», например, cT2. Патоморфологическая — буквой «p», например, pN1.
От правильной стадии зависит тактика лечения. Например, пациент — мужчина с раком желудка и стадией cT1N0M0. Это значит, что опухоль прорастает в слизистую и подслизистый слой стенки желудка. В этом случае пациенту показана операция. Если же стадия выше (cT2N1M0, например), то есть опухоль пациента прорастает в мышечный слой, и есть метастазы в лимфоузлах, то может понадобиться химиотерапия перед операцией, которая позволит улучшить результаты лечения, — добавляет Сергей.
Стадию рака могут обозначать с помощью цифр — 0, I, II, III, IV. Что это значит?
- Стадия 0 — предраковое состояние. Предрак почти всегда успешно лечится, вовремя проведенное лечение позволяет избежать развития онкологического заболевания. Следующие стадии обозначают уже онкологический процесс.
- Стадии I, II — чем выше цифра, тем больше размер опухоли, но ее клетки, скорее всего, еще не проникли в ближайшие лимфоузлы.
- Стадия III — опухоль растет и распространилась на окружающие ткани и/или лимфоузлы.
- Стадия IV — есть отдаленные метастазы.
Клинические стадии (0, I, II, III, IV) тесно связаны с системой TNM. Как правило, одна клиническая стадия включает в себя несколько вариантов стадирования по TNM. Эти варианты характеризуются схожими прогнозом и подходом к лечению. Например, стадии T1N3M0, T2N3M0, T3N2M0 рака легкого объединяются в IIIВ стадию, так как при любой из этих ситуаций пациент будет иметь примерно одинаковый прогноз и тактику лечения. В этом конкретном примере необходима химиолучевая терапия, а не операция, — комментирует Сергей Югай.

Меняется ли стадия после лечения, при прогрессировании заболевания?
Нет, стадия выставляется один раз. Но есть нюансы:
Например, мы хотим посмотреть, как опухоль ответила на лечение, чтобы понять, можно ли делать операцию. После лечения опухоль уменьшилась, и мы добавляем к стадии новые данные. При прогрессировании опухолевого процесса первоначальная стадия также остается прежней, но, к сожалению, прогноз будет менее благоприятный. Например, у человека II стадия рака желудка. Он прооперирован, и прогноз у него хороший. Через 2 года врачи обнаруживают у пациента метастазы в легких. Стадия остается II, но рак у пациента уже метастатический, что очень усложняет положение, — говорит Сергей.
Бывает, что люди сравнивают свою ситуацию с историями других пациентов. Если речь идет о разных онкологических заболеваниях, то такие сравнения некорректны — это заболевания с разными прогнозами и схемами лечения:
Например, с нейроэндокринным раком поджелудочной железы люди могут жить десятилетиями, а при метастатической стадии рака поджелудочной железы — полгода или год, — объясняет врач-онколог.
Читайте также:


