Может ли герпес вызвать рак шейки матки
Обновлено: 30.04.2024

- Анализы
- Беременность и роды
- Беременность обзор
- Бесплодие и репродуктивный статус
- Бессонница и расстройства сна
- Болезни желудочно-кишечного тракта
- Болезни легких и органов дыхания
- Болезни органов кровообращения
- Болезни щитовидной железы
- Боль в спине
- Восстановительная медицина
- Генитальный герпес
- Гинекология
- Головная боль
- Грипп
- Депрессия
- Детская онкология
- Детские болезни
- Детское развитие
- Заболевания молочных желез
- Здоровое питание. Диеты
- Здоровье и душевное равновесие
- Из истории болезни
- Иммунология
- Импотенция (эректильная дисфункция)
- Инфекции передаваемые половым путем
- Кардиология
- Кровеносная и лимфатическая система
- Лейкемии
- Лечение рака
- Лимфогранулематоз
- Маммология
- Медицина в спорте
- Менопауза
- Микробиология, вирусология
- Педиатрия (детские болезни)
- Проблемная кожа
- Путь к себе
- Рак желудка
- Рак молочной железы (рак груди)
- Рак ободочной, прямой кишки и анального канала
- Рак предстательной железы (рак простаты)
- Рак тела матки
- Рак шейки матки
- Рак яичников
- Сахарный диабет
- Сексология и психотерапия
- Сексуальная жизнь
- Современная контрацепция
- Урология
- Уход за кожей
- Факты о здоровом старении
- Химиoтерапия
- Школа здоровья
- Эндокринология
| Вирус герпеса и его связь с раком шейки матки |
| Автор: http://www.eurolab.ua/ |
| 27 Марта 2011 |
|
Вирус герпеса выступает «сообщником» других вирусов Генитальный герпес увеличивает риск развития рака шейки матки - болезни, которая ежегодно убивает тысячи женщин, выступая «сообщником» другого распространенного вируса, который часто вызывает этот вид рака. По данным результатов исследования, опубликованного в Журнале Национального Института Рака, вирус простого герпеса второго типа, причина генитального герпеса, был обнаружен почти у половины женщин с инвазивным раком шейки матки – это почти вдвое чаще, чем у женщин без признаков рака. Однако это не означает, что все женщины с вирусом простого герпеса второго типа (ВПГ-2) имеют повышенный риск развития рака. На самом деле, женщины, инфицированные ВПГ-2, не подвергаются большему риску, чем здоровые, если только они также не инфицированы папилломавирусом человека (ПВЧ). «Данное исследование направлено на то, чтобы подчеркнуть необходимость прохождения регулярных анализов, в частности цитологических мазков со слизистой шейки матки, в хороших лабораториях, которые могут выявить присутствие папилломавируса», - говорит Марк Шифман, доктор медицины, работающий в Национальном Институте Рака, и не принимавший участия в этом исследовании. Он считает: «Если у вас регулярно берут цитологические мазки со слизистой шейки матки, и результаты анализов в норме, то можете расслабиться. Даже если у вас диагностировали вирус простого герпеса 2-го типа, он играет второстепенную роль для угрозы развития рака шейки матки, и является активным только в паре с папилломавирусом». Существует приблизительно 100 различных видов ПВЧ, которыми в совокупности инфицированы примерно 24 миллиона американцев. Примерно одна треть вирусов была передана посредством сексуального контакта без использования презерватива или противозачаточного резинового колпачка. Большинство вирусов безвредны, но неоторые из них могут вызывать остроконечные кондиломы. Тем не менее, «Существует 14 видов очень опасных ПВЧ, которые четко продемонстрировали свойство вызывать инвазивный рак шейки матки», - говорит ведущий исследователь, доктор философии Дженнифер Смит. В своем исследовании на базе Международного агентства по изучению рака во Франции ученые пришли к выводу, что женщины, инфицированные ПВЧ и ВПГ-2, имели в два-три раза выше шансов заболеть раком шейки матки. Они обследовали примерно 2400 женщин, живущих в семи странах Азии, Европы и Латинской Америки. У женщин азиатского происхождения обнаружилась самая высокая частота заболевания раком шейки матки. «Данное исследование проводилось в странах, в которых обычно слабо развиты программы обследований с помощью цитологических мазков со слизистой шейки матки и мало внимания уделяется незначительным патологиям», - говорит Шифман. «Это была попытка со стороны ученых больше узнать о том, как ПВЧ периодически приводит к раку шейки матки, а также пролить свет на один из видов рака, механизм развития которого хорошо изучен». Хотя он является одним из самых распространенных среди женщин видов рака, при раннем выявлении, посредством цитологического мазка со слизистой шейки матки, рак шейки матки имеет почти стопроцентную излечимость. С 1955 года смертность от этой болезни снизилась на 74%, главным образом из-за распространения обследований с помощью взятия цитологических мазков со слизистой шейки матки. Большинству женщин советуют сдавать мазки не менее раза в год; те из них, у которых результаты отклонялись от нормы, должны проходить обследования дважды или даже трижды в год. Американское онкологическое общество собирается выдать новые рекомендации касательно обследований к концу месяца. Герпес 2-го типа является одним из нескольких факторов, которые, взаимодействуя с ПВЧ, повышают угрозу развития рака шейки матки. Предыдущие исследования показывают, что использование оральных контрацептивов более пяти лет подряд удваивает риск развития рака этого типа у женщин с ПВЧ, в то же время перенесенные роды, в количестве более семи, увеличивают риск развития рака шейки матки в 4 раза. В число других подозреваемых сопутствующих факторов входят: ранняя сексуальная активность, курение и роды в возрасте до 20-ти лет. От ВПГ-2, который также распространяется в процессе незащищенного сексуального контакта и, по данным Центра контроля заболеваний, уже поразил примерно каждого пятого американца старше 12 лет, не существует лечения. Во время активной фазы вирус вызывает болезненные и очень заразные язвочки на гениталиях. Другим типом вируса простого герпеса является вирус, вызывающий герпетические высыпания на губах – ВПГ-1. Доктор Смит считает, что этот тип вируса не способствует возникновению рака шейки матки.
Основным местом локализации первичной генитальной инфекции ВПГ у женщин является шейка матки. Чаще всего, герпетические поражения у женщин локализуются на больших и малых половых губах (68,6%), в области вульвы (41,8%), клитора (35,7%), влагалища и шейки матки (84,4%). ВПГ был изолирован из шейки матки во время первичного заражения у 88—90 % женщин с первичной инфекцией ВПГ-2, которые имели везикулезную сыпь на наружных гениталиях, у 65 % — с повторным эпизодом инфекции ВПГ-2, и у 80 % женщин с ВПГ-1. Большинство (89 %) женщин, выделяющих вирус при первичном эпизоде заболевания, имели изменения на шейке матки. Особенностью генитального герпеса (Herpes genitalis) женских половых органов является многоочаговость. В патологический процесс нередко вовлекаются нижний отдел мочеиспускательного канала, слизистая оболочка ануса и прямой кишки. Вовлечение в инфекционный процесс этих органов может происходить вторично, вслед за возникновением герпеса наружных гениталий, но может протекать и как изолированное поражение. Рецидивирующая герпетическая инфекция (РГИ) может проявляться клиникой вульвовагинита и цервицита, вызывать поражения слизистой матки, труб и придатков. В 83,6 % случаев при стойких, не поддающихся терапии кольпитах, лейкоплакиях шейки матки выделяют вирус простого герпеса (ВПГ) как один из ведущих этиологических факторов заболевания. По некоторым данным, в 66 % случаев у женщин герпетическая инфекция (ГИ) протекает атипично. Об имеющейся длительно текущей хронической ГИ можно говорить на основании особенностей клинического течения, наличия герпетического антигена в эпителиальных клетках вульвы, влагалища и периферической крови. д) хронических часто рецидивирующих сальпингоофоритах (воспаление маточных труб и яичников) и эндометритах, не поддающихся стандартной антибактериальной терапии; У 1–2% женщин, поступающих в гинекологическую клинику, независимо от основного заболевания, обнаруживают цитологические доказательства ВПГ-инфекции. Герпес наружных половых органов у женщинПри рецидивирующем герпесе (РГ) наружных половых органов у женщин, очаг поражения находится в области наружных гениталий и перианальной области. Герпетические высыпания у женщин возникают на больших и малых половых губах, области лобка и промежности. Типичная форма РГ наружных гениталий характеризуется ярко выраженными симптомами болезни, классическим развитием очага поражения (эритема, образование везикул, развитие эрозивно-язвенных элементов, эпителизация) и субъективными ощущениями (зуд, чувство жжения, болезненность, недомогание). проявляется повторяющимися пузырьковыми высыпаниями. Выраженная симптоматика позволяет врачам визуально поставить диагноз РГГ, своевременно назначить лечение и информировать больного об инфекционном характере заболевания и опасности заражения полового партнера.
Герпес нижнего отдела урогенитального тракта, анальной области и ампулы прямой кишкиПоражение слизистых оболочек входа во влагалище, влагалища, влагалищной части шейки матки, цервикального канала, уретры, мочевого пузыря, анальной области и ампулы прямой кишки проявляется в двух клинических формах:
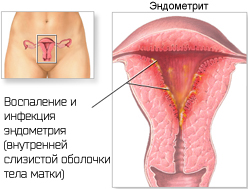
Герпес верхнего отдела полового тракта (поражение матки, маточных труб).Типичная клиническая картина герпетических поражений органов верхнего отдела мочеполового тракта проявляется симптомами неспецифического воспаления. Неспецифические герпетические поражения внутренних половых органов проявляются эндоцервицитом, эрозией шейки матки, вагинитом. Ряд авторов цервициты без наружных язв также относят к атипичным проявлениям ГГ. Клинические проявления герпетических поражений внутренних половых органов не имеют специфических особенностей по сравнению с воспалительными процессами невирусной этиологии. Обычно больные предъявляют жалобы на выделения из влагалища, периодически появляющиеся боли в малом тазу, области проекции матки, яичников. Герпетические поражения шейки маткиГерпетические поражения шейки матки могут носить типичный и нетипичный характер. В типичном варианте генитального герпеса – это всегда хорошо заметные множественные, довольно мелкие, с четкими границами округлые эрозии; высыпные элементы быстро минуют везикулярную стадию, в которой, кстати, эти элементы плохо различимы без применения кольпоскопии. Проблема причастности ВПГ к развитию нетипичных герпетических изменений слизистой шейки матки в настоящее время находится в стадии исследований. При кольпоскопии в острый период герпетической инфекции шейки матки определяют изъязвление с неровными краями с сукровицей в области дна. Эволюция этого поражения идет от изъязвления с красным дном к простой эрозии до полного исчезновения в течение 3-х недель. К предшествующим изменениям относят маленькие буллезные образования, затем округлые микроэрозии с последующим формированием простых красных пятен, которые похожи на местный пятнистый кольпит. Исследования показали, что выделение ДНК ВПГ с поверхности эрозии шейки матки в 60 % случаев сопровождается репликативной фазой ГИ (репликация и сборка вирусных частиц в инфицированных клетках). При эрозии и дисплазии шейки матки ВПГ-2 выявляется в 27,2% случаев непосредственно в соскобах со слизистой цервикального канала и сопровождается повышением титра специфических иммуноглобулинов в крови до диагностических уровней. Особое значение влияние герпетической инфекции на состояние эпителия шейки матки имеет у женщин, длительно принимающих оральные гормональные контрацептивы. Известно, что длительный прием комбинированных стероидов в той или иной мере усиливает процессы плоскоклеточной метаплазии, а также может вызывать эффект эндоцервикальной гиперплазии, причем этот эффект в случае его развития наблюдается как в эпителии цервикального канала, так и в участках псевдоэрозии на фоне эктропиона, в полипах слизистой цервикального канала. В связи с этим прием оральных комбинированных контрацептивов может являться кофактором в развитии рака шейки матки, особенно в сочетании с герпетической инфекцией. Герпетический цервицитВ настоящее время под термином экзоцервицит (эктоцервицит) понимают воспаление влагалищной части шейки матки. Эндоцервицит - воспаление слизистой оболочки канала шейки матки (цервикального канала). Понятие «цервицит» объединяет эти два термина. Герпетический цервицит – это воспалительный процесс, вызванный ВПГ. Для клинических проявлений герпетического цервицита характерно разнообразие проявлений — от легкой гиперемии с небольшим количеством эрозий до тяжелого некротического поражения (под эрозией шейки матки понимают дефект эпителия в результате воспаления). Цервицит диагностируется у 70-90% женщин с герпетическим поражением половых органов. Шейка матки при герпетическом эндоцервиците отечна, часто имеет эрозии, легко кровоточит при манипуляциях. Герпетический эндометритЭндометрит — это воспаление внутренней (слизистой) оболочки матки (эндометрия) с поражением как функционального, так и базального слоя. Эндометрит, вызванный вирусом простого герпеса, является следствием длительной персистенции (существования) вируса в эндометрии. Герпетический эндометрит, как правило, возникает при атипичном или бессимптомном течении ГГ, типичная форма отмечается редко (~20% случаев). Клинические симптомы при вирусном поражении эндометрия чаще всего отсутствуют или проявляются нетипично, что приводит к ошибкам в диагностике и позднему началу лечения. При герпетическомпоражении ткани нарушаются факторы местного и общего иммунитета, целостность поверхности эпителия, что приводит к созданию благоприятных условий для развития других инфекционных процессов .
Клинически герпетический эндометрит чаще проявляется во второй фазе менструального цикла или во время беременности, что, возможно, обусловлено повышением уровня простагландинов в этот период или супрессией Т-клеточного звена иммунитета, способствующих реактивации ВПГ, персистирующего в эндометрии. Субклиническая латентная внутриматочная герпетическая инфекция является важным фактором невынашивания беременности. Эндометриты ВПГ-этиологии встречаются нечасто, но эти заболевания очень опасны и могут вызвать гибель женщины и плода. Герпес уретры и мочевого пузыря (герпетический уретрит)Герпетический уретрит у женщин субъективно проявляется болями и резями в начале мочеиспускания, частыми позывами к мочеиспусканию. У 4,8% женщин имеет место очень болезненное мочеиспускание, или задержка мочеиспускания в результате инфекции уретры и слизистой оболочки мочевого пузыря. Нормализация функции мочевого пузыря у больных с задержкой мочеиспускания обычно происходит в течение 6–10 дней. При осмотре наблюдаются гиперемия наружного отверстия уретры, наличие скудных слизистых выделений; при уретроскопии в передней части уретры иногда удается обнаружить мелкие поверхностные эрозии, катаральное воспаление. Герпетический циститВедущими симптомами герпетического цистита являются цисталгия, появление болей в конце мочеиспускания, дизурические явления. При герпетическом цистите появляются гематурия (кровь в моче), появление болей в конце мочеиспускания, боли в области мочевого пузыря. У женщины это может быть первым и единственным признаком ВПГ-инфицирования мочеполовой сферы. Он нередко возникает в первые 1-3 месяца после начала половой жизни или после смены полового партнера. Герпес анальной области и прямой кишкиОчаг поражения в анальной области обычно представляет собой рецидивирующую трещину, что нередко является поводом для диагностических ошибок. Такие больные с ошибочным диагнозом "трещина заднего прохода" попадают к хирургам. Зудящая форма герпеса ануса и герпетическое поражение геморроидальных узлов, также трудны для диагностики. Поражение анальной области может возникнуть первично как самостоятельное заболевание или вторично – в результате затекания отделяемого влагалища и мацерации слизистой оболочки ануса при наличии у пациентки герпетического кольпита, сопровождающегося обильной экссудацией. При поражении сфинктера и слизистой оболочки ампулы прямой кишки (герпетический проктит) больных беспокоят зуд, чувство жжения и болезненность в очаге поражения, возникают мелкие эрозии в виде поверхностных трещин с фиксированной локализацией, кровоточащие при дефекации. При ректоскопии определяется катаральное воспаление, иногда эрозии. Герпес внутренних гениталий - субклиническая и бессимптомная формы.Для субклинической формы герпеса внутренних гениталий (влагалища, матки, яичников и т.д.) типично отсутствие у пациентки жалоб, иногда имеются указания на периодически появляющиеся необильные слизистые выделения из влагалища. При гинекологическом осмотре симптомы воспаления не выявляются. При динамическом лабораторном исследовании мазков отделяемого канала шейки матки, влагалища и уретры периодически выявляется повышенное количество лейкоцитов (до 200–250 и выше в поле зрения), свидетельствующее о наличии воспалительного процесса. При вирусологическом исследовании мазков методом иммунофлюоресценции в лейкоцитах определяется антиген ВПГ. Бессимптомная форма герпеса внутренних гениталий характеризуется отсутствием у больных каких-либо жалоб на половую сферу, объективных клинических данных, подтверждающих воспаление. При лабораторном исследовании отделяемого урогенитального тракта выделяется ВПГ, в то время как в мазках признаков воспаления (лейкоцитоза) нет. Бессимптомная форма герпеса внутренних гениталий выявляется у 20–40% женщин, страдающих РГГ ягодицы и бедра. Это важное обстоятельство необходимо учитывать при планировании беременности у женщин с этой формой РГГ в связи с существующей вероятностью развития во время беременности осложнений ВПГ-инфекции. Согласно данным литературы, у 83,6% женщин, страдающих не поддающимися терапии кольпитами и лейкоплакией шейки матки, ВПГ является одним из факторов заболевания. Доказано, что ВПГ может быть причиной развития эндометрита и сальпингоофорита. Герпетический вульвовагинитУ женщин часто встречаются герпетический вульвовагинит, особенностью течения которого является нередкое присоединение отека пораженной области. Вирус герпеса могут изолированно поражать вульву и влагалище. Заражение происходит от больных. Герпетический вульвовагинит проявляется мелкими пузырьками на гиперемированной вульве. Пузырьки содержат прозрачную, а при присоединении вторичной инфекции — гнойную жидкость. Через 5—7 дней пузырьки вскрываются с образованием эрозий и язвочек, которые покрываются струпом. В начале заболевания выражены жжение, боли и зуд в области вульвы. Общие симптомы включают головную боль, озноб, повышение температуры тела. У женщин диагноз «атипичная форма генитального герпеса» ставится гинекологами для обозначения хронического воспалительного процесса вульвы при наличии лабораторно подтвержденной герпетической природы заболевания, в отличие от типичной картины болезни, при которой на слизистой оболочке этих органов имеются очаги поражения с везикулезно-эрозивными элементами. Генитальный герпес во время беременностиЗаболевание ВПГ женщин во время беременности может явиться причиной гибели плода, мертворождения, преждевременных родов. Герпесвирусы вызывают до 30% спонтанных абортов на ранних сроках беременности и свыше 50% поздних выкидышей, занимают второе место после вируса краснухи по тератогенности (развитие уродств плода). Тяжелейшие формы неонатального герпеса развиваются при инфицировании новорожденного вирусом простого герпеса в родах. При первичном ГГ у матери инфицируется от 30% до 80% детей, при рецидивирующем герпесе – 3–5%. Инфицирование плода во время родоразрешения, если у матери в конце беременности имели место герпетические высыпания, происходит у 50% женщин, больных РГГ; при этом у 60–80% инфицированных детей развивается энцефалит. Герпес менструальныйМенструальный герпес — это генитальный герпес (ГГ) с монотонным типом рецидивирования и тяжелым течением, характеризующийся ежемесячными обострениями инфекционного процесса до, во время или после менструации. Такое течение заболевания может стать для женщины сильнейшим психотравмирующим фактором, ограничивающим ее социальную активность и снижающим качество жизни. Этот вариант ГИ является сложным для лечения. Поэтому разработка адекватных и эффективных способов лечения и профилактики рецидивов у больных с данными формами ГГ остается актуальной. Европейские стандарты лечения пациенток предусматривают длительную (годами) супрессивную терапию противовирусными препаратами , что не исключает повторного рецидирования ГГ и бессимптомного вирусовыделения, появления побочных эффектов и резистентности вирусов герпеса к лекарственной терапии.
Половина людей, которые имели половой контакт хотя бы раз в жизни, заражаются вирусом папилломы. ВПЧ может жить в организме годами, не давая симптомов. Поэтому большинство женщин узнают, что у них вирус папилломы, только на обследовании у гинеколога. Кто может быть заражен вирусом папилломы?Риску быть инфицированным вирусом папилломы может любой, кто когда-либо имел половой генитальный контакт. И мужчины, и женщины могут распространять вирус папилломы, даже не зная об этом. Риск заражения увеличивается, когда человек начинает вести активную половую жизнь в раннем возрасте, имеет много партнеров или имеет партнера, имевшего множественные половые связи.
Множественные половые связи Как узнать о заражении ВПЧ, если нет симптомов?Есть исследование, которое обнаруживает вирус папилломы, вызывающий рак шейки матки. Проходить такое обследование рекомендуется для всех женщин старше 30 лет. Благодаря анализу, вирус папилломы может быть обнаружен до того, как он вызывает патологические изменения в шейке матки. Не путайте анализ на ВПЧ с тестом по Папаниколау. Во время теста Папаниколау мазок, взятый с шейки матки, исследуется на клеточном уровне. При подозрении на онкогенные ВПЧ необходимо выполнять оба теста. Профилактика заражения вирусом папилломыВо многих странах для предотвращения рака шейки матки, вызванного вирусом папилломы человека, применяется вакцина. Кроме того, существуют меры, снижающие риск заражения папилломавирусом. Одна из них — аккуратный подход к выбору партнеров. Вакцинация эффективно защищает от вирусов типа 16 и 18, вызывающих большинство случаев рака шейки матки. Существует также четырехвалентная вакцина, которая содержит дополнительные компоненты, защищающие от вирусов типа 6 и 11. Однако вакцинация не защищает от всех типов вируса папилломы человека, которые могут вызвать рак шейки матки, поэтому даже сделав прививку, нужно всегда помнить о рисках заражения ВПЧ. Вакцинация наиболее эффективна для девочек-подростков, не вступавших в половые отношения. Эффективность вакцинации у сексуально активных женщин ниже.
Вакцинация Помните: вакцинация уменьшает, но не исключает риск развития рака шейки матки. Даже если вы вакцинированы, необходимо проходить регулярный скрининг на рак шейки матки. Данные по эффективности вакцины против вируса папилломы человека показывают, что она обеспечивает эффективную защиту в течение не менее 7,3 лет. Согласно Европейскому центру по контролю и профилактике заболеваний, вакцины, которые в настоящее время используются для девочек, безопасны. Как вылечить папилломавирусК сожалению, удалить сам вирус папилломы из организма невозможно. Но можно вылечить заболевания, вызванные этим вирусом — генитальные бородавки, изменения в шейки матки, рак шейки матки. Есть несколько способов лечения генитальных бородавок — все они безболезненные и эффективные. Если генитальные бородавки не лечить, со временем они могут расти и размножаться. Все женщины, которые имеют или имели активную половую жизнь, должны проходить регулярные Пап-тесты. Благодаря этой точной диагностике, изменения в шейке матки можно выявить на клеточном уровне даже на очень ранних стадиях. Следовательно, проблема будет решена до появления рака шейки матки. Своевременная диагностика является необходимым условием для эффективного лечения. Генитальный герпесГенитальный герпес является одним из наиболее распространенных венерических заболеваний. Считается, что вирусом простого герпеса заражен каждый пятый взрослый человек. При этом болезнь часто протекает бессимптомно, поэтому больные продолжают заражать партнеров. При ослаблении иммунитета у большинства пациентов появляются болезненные пузырьки вокруг половых органов (половой член, задний проход, ягодицы, вульва). Герпесная сыпь также может распространяться на бедра и бедра. Как передается половой герпесГлавный способ передачи генитального герпеса — половой путь. Одним из способов передачи вируса простого герпеса являютс я роды, когда мать заражает новорожденного. СимптомыСимптомы, характерные для генитального герпеса, проявляются внезапно. В области, где вирус попал в организм появляется сыпь. Волдыри, наполненные жидкостью, увеличиваются и становятся болезненными. Место поражения сильно зудит. Затем пузырьки лопаются, кожа в этом месте покрывается корочкой. Часто заболевание протекает бессимптомно или с такой незначительной сыпью, что пациент может даже этого не заметить. Сыпь появляется через несколько недель после заражения и держится около 2-3 недель. Иногда опухают и болят паховые лимфатические узлы. Могут наблюдаться и другие симптомы: боль в суставах, лихорадка, головная боль, а иногда даже болезненное мочеиспускание. Тошнота, головокружение и затруднение мочеиспускания редки и указывают на повреждение нервной системы. Сыпь может исчезнуть, но это не конец заболевания. После первоначальной вспышки вирус переходит в латентную фазу и продолжает жить в спинном мозге. Заболевание, как правило, напоминает о себе несколько раз в год, хотя симптомы наиболее остры во время первой вспышки, затем они становятся все более редкими и менее заметными. Частота рецидивов индивидуальна. Это зависит от типа вируса и иммунной системы человека. Частота рецидивов полового герпесаРецидивам активации генитального герпеса способствуют все факторы, повреждающие иммунную систему. К ним относятся болезни, стрессы, солнечное облучение, усталость и менструация. Наблюдения также показали, что у женщин болезнь протекает тяжелее, чем у мужчин. ДиагностикаДиагностика генитального герпеса несложная. Опытному гинекологу или урологу достаточно осмотреть сыпь и выслушать жалобы. Но для более точного и убедительного ответа рекомендуется выполнить несколько тестов. Для некоторых диагностических тестов достаточно анализа крови, а для других необходим мазок. После исследования мазка становится ясно, есть ли вирус герпеса. Однако вирус обычно обнаруживается только во вновь образованных пузырьках, поэтому важно, чтобы пациент обратился к врачу в течение первых 48 часов после появления симптомов.
Анализ крови Анализ крови выявляет антитела к герпесвирусу, но они могут не появляться в крови на ранних стадиях заболевания, потому что для их формирования требуется некоторое время. Генитальный герпес не следует путать с другими венерическими заболеваниями, которые также характеризуются появлением язв на половых органах. Лечение возможно генитального герпесаСовременная медицина, к сожалению, не может вылечить больного генитальным герпесом, но бороться с вирусом можно. Антивирусное лечение снижает тяжесть заболевания, ослабляет симптомы, снижает риск передачи вируса. Лечение особенно эффективно в течение первых 72 часов после появления симптомов. Обычно применяется подавляющая терапия, при которой пациент ежедневно получает небольшую дозу противовирусного препарата. В результате рецидивы сходят на нет. Такое лечение рекомендуется, если у человека развивается 6 или более рецидивов в год или у него ослабленная иммунная система (например, инфицирована вирусом иммунодефицита человека). Риск заражения партнера во время супрессивной терапии уменьшается. Снизить риск передачи вируса может правильное использование латексных презервативов, но такая профилактика не устраняет его полностью — вероятность заражения сохраняется. Беременность и генитальный герпесЕсли первая вспышка генитального герпеса происходит ближе к моменту родов, риск заражения у новорожденного возрастает. Поэтому роды следует проводить с учетом мер безопасности. Поскольку герпес у новорожденных является очень серьезным заболеванием, беременная женщина должна заранее сообщить об этом своему врачу. Если заболевание рецидивировало несколько раз во время беременности, рекомендуется проводить лечение ацикловиром, а если роды совпали с периодом обострения — назначается кесарево сечение. Болезнь, известная как чума двадцатого века, становится все более распространенной и в наше время. При этом, несмотря на то, что с момента обнаружения ВИЧ / СПИДа прошло уже более 30 лет, и во всем мире (в том числе в нашей стране) действуют образовательные программы, большинство людей почти ничего не знают об этом венерическом заболевании. Откуда взялся СПИД?СПИД (синдром приобретенного иммунодефицита) впервые был описан в Соединенных Штатах в 1981 году, когда было диагностировано несколько случаев редких заболеваний — пневмоцистной пневмонии и саркома Капоши. Эти заболевания ранее встречались только у пациентов с нарушениями иммунной системы, поэтому врачи заподозрили иммунодефицит. Вскоре они убедились, что имеют дело с новым заболеванием, которое в 1982 году Центры США по контролю и профилактике заболеваний официально зарегистрировали как новое заболевание — синдром приобретенного иммунодефицита (СПИД). В 1983 году был обнаружен вирус, вызывающий заболевание, называемый вирусом иммунодефицита человека (ВИЧ). За это время появилось много теорий о происхождении и распространении болезни. Родиной СПИДа является Африка. где был обнаружен вирус иммунодефицита обезьян, который вызывает то же заболевание, что и вирус иммунодефицита человека. В результате мутации вирус изменил свой вид и стал опасным для человека. Вирус распространился в Африке и разошелся по другим странам, где в медицинских целях использовалась кровь африканского населения. Люди, инфицированные ВИЧ-инфицированной кровью, распространяли вирус через иглы и шприцы, половой контакт. Что такое вирус иммунодефицита человека? Почему невозможно защититься от него вакцинацией?ВИЧ относится к ретровирусам и характеризуется сильной мутагенностью — очень быстро меняет свой внешний вид. Поэтому создать вакцину для него очень сложно. При этом генотип вируса меняется от одного человека к другому. Представители семейства ретровирусов характеризуются длительным инкубационным периодом, что означает, что вирус, который проникает в организм, живет там годами, размножается, повреждает организм, но клинически не проявляется. Пациент может быть носителем вируса 5-7 лет, при этом быть источником инфекции, и не знать об этом, пока не будет проведено обследование непосредственно на ВИЧ-инфекцию. Каков основной путь распространения ВИЧ?
Группа риска включает в себя:
Также относятся к группе риска пациенты на гемодиализе и пациенты, которые часто подвергаются медицинским манипуляциям. Симптомы СПИДа
Как диагностируется заболевание?Пациенты часто говорят, что они сдавали общий анализ крови, но он ничего не показал. Почему-то многие считают, что диагностировать заболевание можно с помощью стандартных тестов. Чтобы обнаружить ВИЧ-инфекцию, тест должен быть выполнен непосредственно на вирусный антиген или антитела к ВИЧ. Как долго продлится период окна?Период окна обычно длится 6-8 недель, но если анализ проводился с помощью тестов 4-го поколения, этот период может быть сокращен до 4-6 недель. После предтестовой консультации пациенту предлагается пройти тест на ВИЧ, который включает обнаружение антител к ВИЧ и называется скринингом или первичным обследованием. Если при первоначальном скрининге получен отрицательный результат, это означает, что человек не заражен. В случае положительного ответа, исследование следует продолжить методами подтверждения (метод иммуноблоттинга, метод цепной реакции полимеризации). Диагностика детей в возрасте до одного года, рожденных от ВИЧ-позитивных матерей, проводится только методом цепной реакции полимеризации. Обязательно ли всем беременным женщинам проходить тестирование на ВИЧ?Согласно законодательству, тестирование на ВИЧ является обязательным только для доноров крови, органов или спермы, а также для тех, в отношении кого такое решение принял суд. В других случаях тестирование на ВИЧ является добровольным. Но врачи требуют, чтобы обследование беременной женщины включало этот анализ. Насколько безопасен ВИЧ / СПИД?СПИД не передается через предметы домашнего обихода. Опасно использовать только бритву пациента, ножницы и другие предметы, которые контактируют с кровью. Нет риска использовать общую ванную комнату, постельное белье, полотенца, посуду, целовать пациента, обниматься, учиться или работать в одной комнате с ним. Врачей часто спрашивают, передается ли ВИЧ / СПИД через укусы комаров и собак? Нет, ВИЧ не распространяется таким образом. Есть только три пути передачи: половой контакт, кровь и вертикальная передача.
Генитальный герпес — это инфекция, характеризующаяся пузырьковыми высыпаниями на половых органах, напоминающими «простуду», выступающую на слизистой губ. Но эта инфекция протекает гораздо опаснее и неприятнее, ее даже часто сравнивают с сифилисом. Прием гинеколога, уролога, дерматолога — 1000 руб. Консультация врача по результатам УЗИ, анализов — всего 500 руб. (по желанию пациента) Как можно заразиться герпесомЗаболевание вызывается вирусом простого герпеса (HSV, Herpes simplex virus). Из восьми типов этого возбудителя генитальные поражения следствие двух инфекционных агентов. ВПГ-2 причина 80% случаев болезни, а ВПГ-1 — 20%. Встречаются и сочетанные инфекции, в возникновении которых виновны оба вирусных типа.
Оба типа вируса передаются:
Статистика скрытых и явных форм герпесаПобороть возбудителя самостоятельно организм не может. Вирус оседает в корешках спинного мозга, и инфицированный человек продолжает жить с болезнью всю жизнь. Возбудитель может много лет находиться в организме, не давая симптоматики. Поэтому невозможно узнать, не проводя анализов на герпес , заражен ли человек вирусом. По данным ВОЗ герпесом 1 типа, вызывающим сыпь на губах и половых органах, заражено 67% жителей Земли, а 2 тип поразил 11% людей. Только у 20% болезнь протекает в классической форме, не вызывающей сомнений. У остальных течение заболевания скрытое или бессимптомное. Первичный герпесСуществует три периода болезни:
Рецидивирующий герпесУ 50%-70% людей болезнь переходит в хроническую форму. Этому способствует:
Почему же у больных развиваются рецидивы, во время которых болезнь поражает одни и те же участки тела? Причин для этого несколько:
Виды рецидивирующего герпесаВ зависимости от количества обострений различают несколько типов болезни:
Атипичные формы герпесаИногда генитальный герпес протекает стерто. На такие формы болезни приходится 65% случаев болезни:
Существует скрытая форма болезни, при которой клинические проявления отсутствуют, но, несмотря на это, человек остается источником инфекции. Но мнимое благополучие длится не вечно. При переохлаждении, упадке сил, снижении иммунной защиты, беременности, стрессе, тяжелых сопутствующих болезнях и других неприятных условиях, вирус начинает усиленно размножаться и человек заболевает.
Особенности протекания генитального герпеса при беременностиКоличество положительных (серопозитивных) реакций на вирусы герпеса 1 и 2 у беременных составляет 50-70%. Из-за повышенной нагрузки на организм и снижения иммунной защиты герпес в этот период часто дает рецидивы. Но только у 30% женщин наблюдается классическое развитие болезни. В основном симптомы герпеса во время беременности ограничиваются появлением участков покраснения и трещинок, которые женщины принимают за раздражение. Проявление герпетической инфекции, вызванное рецидивированием, не опасно для ребенка. Организм женщины уже сформировал иммунитет к инфекции, образовав антитела — вещества, защищающие ее от вируса. Часть антител перейдет от мамы к малышу, защитив его от заражения. Опасен только рецидив, наступивший непосредственно перед родами. Для предотвращения заражения малыша и разрывов воспаленных тканей, женщинам с герпетической сыпью на половых органах показано родоразрешение с помощью кесарева сечения. Намного хуже, когда заражение первично. Герпес относится к группе инфекций, заражение которыми впервые за время беременности приводит к рождению детей, страдающими задержкой развития и врожденными пороками . Анализы на герпес для беременных: расшифровка и прогноз патологий у плодаЧтобы выявить степень риска для малыша, у женщины берется анализ крови на антитела IgM и IgG, по концентрации которых определяют, когда наступило заражение. Анализ проводится методом ИФА (иммунофлюоресцентным), реагирующим на антитела IgM и IgG к вирусу. По наличию или отсутствию антител можно узнать, инфицирована ли женщина и когда произошло заражение: Плохо, если четырехкратное увеличение IgG сочетается с обнаружением IgM. Значит, антитела формируются именно сейчас, т.е. женщина больна.
Вирус простого герпеса 2 типа (ВПГ-2, HSV-2) активируется у мужчин и женщин при ослаблении иммунитета. Это может быть вызвано такими факторами, как упадок сил, стресс, переохлаждение, злоупотребление алкоголем, хроническая усталость, отравление и другие причины. Симптомы вируса простого герпеса обостряются из-за провоцирующих факторов и способствуют проникновению в организм вирусов других возбудителей и болезнетворных бактерий. СимптомыЗаражение ВПГ-2 проявляется покраснением кожи и зудом. Вирус поражает кожу и слизистые оболочки половых органов. В частности, у женщин он захватывает область влагалища, а у мужчин — уретру, мошонку и сам половой член. Часто симптомы воспаления появляются на внутренней поверхности ягодиц и бедер, а также вокруг заднего прохода. Через два дня на месте воспаления образуются папулы — характерная сыпь в виде узелков. Они довольно быстро переходят в фазу созревания — в пузырьки, заполненные прозрачной серозной жидкостью. Такие высыпания представляют собой большие скопления, состоящие из групп крошечных волдырей. При этом кожа человека чешется и болит. В течение 2-3 дней большая часть пузырьков трескается, а на их месте образуются язвы, которые затем покрываются сухой коркой. Состояние пациента улучшается только через 2-3 недели, в этот период наблюдается неполное клиническое выздоровление. ВПГ-2 может вызывать следующие симптомы: общую слабость и недомогание, а также небольшую температуру. У мужчин и женщин с вирусом герпеса 2 типа часто увеличиваются паховые лимфатические узлы. Время относительного здоровья (ремиссии) чередуется с периодами обострения герпеса. Обострение болезниПервые симптомы герпеса 2 типа имеют выраженный характер. Затем уменьшаются болезненные ощущения, частота повреждений кожи и слизистых, а также длительность самого воспаления с последующими обострениями. При этом у мужчин и женщин пузырьки и струпья не появляются, а остаточному проявлению предшествует жжение и покалывание в области половых органов. В некоторых случаях ВПГ-2 может сопровождаться небольшими выделениями из половых органов и затрудненным мочеиспусканием. Некоторые женщины и мужчины выздоравливают от ВПГ-2 почти без симптомов. Активность и внешние проявления герпетической инфекции зависят от состояния иммунитета. Некоторые пациенты могут испытывать несколько фаз ухудшения на протяжении своей жизни, а другим приходится бороться с этим каждые шесть месяцев. Все зависит от ослабления защитных сил организма. На фоне течения этого заболевания у пациентов может развиться общая интоксикация, а также наблюдается упадок сил, снижение активности, депрессия, снижение работоспособности и аппетита. Возможные осложненияИнфекция ВПГ-2 представляет угрозу для репродуктивных функций женщин и мужчин. У беременных первичная инфекция или рецидив заболевания могут привести к выкидышу. Как и другой герпес, ВПГ-2 может вызвать пороки развития плода в утробе матери или его смерть. Чаще всего заражение ребенка в утробе женщины провоцируется активным инфицированием ВПГ-2 без четких клинических симптомов. При наблюдении у женщин частые и длительные рецидивы генитального герпеса значительно повышают риск развития рака шейки матки, а у мужчин — паралича простаты. ЛечениеВ настоящее время используются следующие направления лечения:
Для эффективного лечения инфекции противовирусные препараты используются в острой форме и в периоды реактивации наряду с симптоматическим лечением. В лечебный курс входят виростатические препараты и интерфероны. Когда у пациента наблюдаются тяжелые симптомы инфекции, для их лечения используется внутривенное введение иммуноглобулинов. ПрофилактикаЛучший способ защититься от рецидивов ВПГ-2 — это поддержание защитных функций человеческого организма и укрепление иммунной системы в целом. Здоровый, нормальный образ жизни, правильное и полезное питание, а также отказ от различных зависимостей и снижение стресса помогают предотвратить повторяющиеся проявления этого вируса. В периоды ремиссии следует проводить восстановление микрофлоры в полости кишечника и терапию других воспалительных заболеваний. Пациентам показано использование иммуностимуляторов, которые созданы на основе натуральных веществ и компонентов. На этом этапе возможна вакцинация для формирования защитных функций иммунной системы. Вакцина эффективна при лечении герпеса 2 типа. Она помогает снизить вероятность рецидива и лучше переносить дальнейшие возможные осложнения. После вакцинации в фазе ремиссии пациенты проходят регулярные клинические обследования. На этом этапе очень важно дать организму отдохнуть и подготовить его к следующему лечению. Контроль за протеканием ремиссии рекомендуется каждые 3 месяца, а при отсутствии рецидивов — 1 раз в год. Такие меры необходимы, особенно для женщин при планировании беременности или во время беременности. Для некоторых групп пациентов возможно дальнейшее лечение иммуномодулирующими препаратами и пробиотиками. При правильном и соответствующем лечении прогноз для большинства пациентов благоприятный. Читайте также:
|