Может ли герпес поражать головной мозг
Обновлено: 18.04.2024
Герпетический энцефалит - острое поражение головного мозга, вызываемое вирусом простого герпеса, чаще типа 1 (ВПГ-1), реже типа 2 (ВПГ-2). Большинство исследователей рассматривают его как осложнение герпетической инфекции.
Сезонные колебания герпетическому энцефалиту не свойственны. Два пика заболеваемости приходятся на 5-30 лет и возраст старше 50 лет. Более чем в 95% случаев возбудителем герпетического энцефалита служит вирус простого герпеса типа 1.
Что провоцирует / Причины Герпетического энцефалита :
Возбудитель относится к семейству герпеса (Herpes viridae).E это семейство входят также вирусы ветряной оспы, опоясывающего лишая, цитомегаловирусы и возбудитель инфекционного мононуклеоза. Содержит ДНК, размеры вириона 100-160 нм. Вирусный геном упакован в капсид правильной формы, состоящий из 162 капсомеров. Вирус покрыт липидсодержащей оболочкой. Размножается внутриклеточно, образуя внутриядерные включения. Проникновение вируса в некоторые клетки (например, в нейроны) не сопровождается репликацией вируса и гибелью клетки. Наоборот, клетка оказывает угнетающее влияние и вирус переходит в состояние латенции. Через некоторое время может происходить реактивация, что обусловливает переход латентных форм инфекции в манифестные. По антигенной структуре вирусы простого герпеса подразделяются на два типа. Геномы вирусов 1 и 2-го типа на 50% гомологичны. Вирус 1-го типа обусловливает преимущественно поражение респираторных органов. С вирусом простого герпеса 2-го типа связано возникновение генитального герпеса и генерализованная инфекция новорожденных.
Эпидемиология. Герпетический энцефалит составляет 11,5% среди острых энцефалитов. Заболевают чаще дети младшего возраста. Заболеваемость спорадическая, некоторые исследователи указывают на увеличение ее весной. Инфекция может передаваться капельным и контактным путем.
Патогенез (что происходит?) во время Герпетического энцефалита :
Патогенез заболевания герпетическим энцефалитом неоднороден. У детей и молодых людей в форме энцефалита может протекать первичный герпес. При этом вирус герпетического энцефалита, по- видимому, попадает в ЦНС со слизистой носа, транспортируясь по аксонам обонятельных нейронов в обонятельную луковицу. Однако большинство взрослых больных, страдающих герпетическим энцефалитом, либо имеют герпес в анамнезе, либо серопозитивны в отношении вируса простого герпеса типа 1. Приблизительно у 25% больных герпетическим энцефалитом в слизистой ротоглотки и ткани головного мозга обнаруживают разные штаммы вируса. В этих случаях энцефалит обусловлен повторным заражением иным штаммом вируса простого герпеса типа 1 с проникновением возбудителя в ЦНС.
Для объяснения причин энцефалита в тех случаях, когда в слизистой ротоглотки и ткани головного мозга обнаруживают один и тот же штамм вируса, предложено две гипотезы.
Согласно первой, реактивация вируса герпетического энцефалита в тройничном или вегетативных ганглиях сопровождается его распространением в ЦНС по нервам, иннервирующим среднюю черепную ямку. Согласно второй, вирус длительное время покоится в латентном состоянии непосредственно в ЦНС, где и реактивируется. Во всяком случае, с помощью олигонуклеотидных зондов ДНК вируса простого герпеса была обнаружена в ткани головного мозга взрослых людей, умерших не от герпеса.
Симптомы Герпетического энцефалита :
Кроме типичного некротического энцефалита выделяют псевдотуморозную и стволовую форму. Описаны также энцефаломиелиты и генерализованная герпетическая инфекция с преимущественным поражением ЦНС.
Характерная триада герпетического энцефалита - острое лихорадочное начало, развитие судорог джексоновского типа и нарушение сознания, развивающиеся обычно после кратковременной респираторной инфекции. Иногда внезапное развитие судорог и потеря сознания предшествуют лихорадке. Очаговые проявления встречаются в виде парезов глазодвигательных нервов, гемипарезов и различных афазий. В первые 3-5 дней заболевания состав спинномозговой жидкости может быть нормальным. В дальнейшем обнаруживаются лимфоцитарный плеоцитоз (30-400 х 109/л) и повышенное содержание белка (до 1,32 г/л). В крови выявляется лейкоцитоз (до 20 х 109/л) с палочкоядерным сдвигом, лимфопенией и высокой СОЭ. Коматозное состояние - неблагоприятный прогностический признак. Летальность до применения противогерпетических химиопрепаратов достигала 70-75%, в настоящее время составляет 20-25%. Высок удельный вес остаточных явлений в виде судорожных припадков, стойких интеллектуальных нарушений стационарного и прогрессирующего характера. У грудных детей развиваются также гидроцефалия и декортикация головного мозга. Клинический диагноз верифицируется вирусологическими и иммунологическими исследованиями, направленными на обнаружение антигена ВПГ и специфических антител, в том числе иммуноглобулинов класса J в сыворотке крови и спинномозговой жидкости.
Диагностика Герпетического энцефалита :
Отличить герпетический энцефалит от других вирусных энцефалитов и иных очаговых инфекционных и неинфекционных заболеваний ЦНС непросто. Самый чувствительный неинвазивный метод ранней диагностики - выявление ДНК вируса простого герпеса в спинномозговой жидкости с помощью ПЦР. Титр антител к вирусу простого герпеса и в спинномозговой жидкости, и в сыворотке при герпетическом энцефалите, как правило, повышается, но это редко происходит в первые 10 сут заболевания. Поэтому серологические методы пригодны только для ретроспективного подтверждения диагноза. Биопсия позволяет выявить антигены и ДНК вируса простого герпеса в ткани головного мозга и выделить из нее вирус в культуре клеток. Это высокочувствительный метод, сопряженный с низкой частотой осложнений. Кроме того, биопсия головного мозга дает возможность диагностировать и другие излечимые энцефалиты.
Лечение Герпетического энцефалита :
Пациентов, страдающих герпетическим энцефалитом, госпитализируют в палаты интенсивной терапии в связи с опасностью дыхательных расстройств и дисфагии. Широко используется противовирусный химиопрепарат ацикловир (зовиракс, виролекс) в таблетках и ампулах, который при коматозных состояниях назначается по 10-15 мг/кг на одно введение каждые 8 часов. Курс лечения - 7-12 дней. Одновременно назначают интерфероны и иммуномодуляторы, а также кортикостероиды (дексаметазон либо дексазон, 1-2 мг/кг каждые 6 часов). Курс лечения - 6-8 дней.
Профилактика Герпетического энцефалита :
Для предупреждения воздушно-капельного распространения инфекции следует проводить комплекс мероприятий как при ОРЗ. Соблюдать меры предосторожности для профилактики инфицирования новорожденных. Для предупреждения генитального герпеса используют презервативы, но при наличии высыпаний этого может оказаться недостаточно. Разрабатывается убитая вакцина для профилактики рецидивов герпетической инфекции. Эффективность ее еще недостаточно изучена.
К каким докторам следует обращаться если у Вас Герпетический энцефалит :
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Герпетического энцефалита , ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Герпетическая инфекция вызвана вирусами группы Herpesviridae, для нее характерно поражение кожи, слизистых, глаз, нервной системы i . В 1999 г. ВОЗ объявила о пандемии герпесвирусных инфекций, что подчеркивает медицинское и социальное значение этой проблематики в мире. Высокая заболеваемость герпесвирусными инфекциями, по мнению специалистов, будет определять будущее инфекционной патологии в обозримом будущем. Восприимчивость к инфекции не зависит от возраста и пола. Все типы герпеса могут стать причиной тяжелого недуга у взрослых и детей. Герпесвирусы способны поражать разные органы и системы человека, поэтому герпес можно рассматривать как общее системное заболевание организма.
Типы вирусов герпеса
Ветряная оспа. Вызывается вирусом герпеса типа 3, передается воздушно-капельным путем. Симптомы «ветрянки»: умеренная лихорадка и интоксикация, высыпания на коже и слизистых оболочках в виде папул. Заболевание чрезвычайно заразно. К ветряной оспе восприимчивость практически абсолютная, что обусловливает высокую заболеваемость в детстве, после чего остается прочный иммунитет. Несмотря на приобретенный иммунитет, вирус пожизненно присутствует в организме в латентном состоянии в нервных узлах. При ослаблении организма даже через много лет может возникнуть его активация в виде опоясывающего лишая. При типичной лёгкой форме общее состояние инфицированных удовлетворительное, тогда как при среднетяжёлом состоянии температура поднимается до 38.5-39ºС, обильная сыпь. Период высыпания составляет 4-5 дней, иногда и дольше. При тяжёлой форме общее состояние больного значительно нарушено. При сильном жаре до 39,5-40ºС резко выражены симптомы интоксикации – головная боль, слабость, раздражительность, нарушения сна, отсутствие аппетита, возможны рвота, жидкий стул.
Инфекционный мононуклеоз вызывается вирусом Эпштейна – Барр, он же вирус герпеса 4-го типа. Заболевание в основном поражает детей, может стать как причиной, так и следствием снижения иммунитета. Хроническая инфекция, вызванная вирусом Эпштейна-Барр, характеризуется длительным рецидивирующим течением и наличием клинических и лабораторных признаков вирусной активности. Заболевание может проявляться множеством симптомов от слабости и утомляемости, болей в теле до сыпи и кашля, головокружения, депрессии и астении. На пике инфекции повышается температура. Вирус Эпштейна-Барр может привести к развитию следующих заболеваний:
– болезнь Филатова (инфекционный мононуклеоз);
– болезнь Ходжкина (лимфогранулематоз);
– поражение головного и спинного мозга (рассеянный склероз) и других.
Простой герпес у взрослых (ПГ). Причиной недуга становится заражение ВПГ– 1 или ВПГ- 2. Болезнь проявляется зудящей сыпью в виде сгруппированных или одиночных пузырьков размером от одного до нескольких миллиметров на коже и/или слизистых оболочках, сопровождается отеком, покраснением. При тяжелом течении инфекция может поражать внутренние органы. Заболевание приобретает хронический характер и может рецидивировать. Эти вирусы остаются в организме навсегда, иногда сосуществуя с другими представителями группы.
Попав на слизистую оболочку или в верхние дыхательные пути, вирус активно размножается. Инфицирование происходит при контакте биологических жидкостей, содержащих вирус, со слизистыми, например во время интимных контактов, при поцелуях либо заносится грязными руками. Возможен перенос вируса из герпетического очага в другие места, например, из полости рта на конъюнктиву глаза, в области гениталий, на любые участки тела через микроповреждения кожи. Есть небольшая вероятность передачи вируса по воздуху со слюной.
Тяжелые последствия инфицирования ВПГ
Наряду с распространенными проявлениями инфекции на губах, во рту, носу, на лице, ягодицах и половых органах, герпес может поражать внутренние органы, мозговые оболочки, нервы, вызывая такие тяжелые состояния как менингит, энцефалит, неврит, менингоэнцефалорадикулит, стать причиной бронхита, пневмонии, поражения лимфокомпетентных органов: печени, селезенки, поджелудочной железы и даже сепсиса. Одними из критериев инфекционного энцефалита – воспаления головного мозга – являются нарушение психического или ментального статуса больного, лихорадка, судороги, неврологическая симптоматика, изменения на ЭКГ.
Как герпес влияет на нервную систему
Каждый вид вируса герпеса ассоциирован с определенными поражениями нервной системы: ВПГ-1 с менингоэнцефалитом, Варицелла-Зостер – чаще всего вызывает неосложненный герпетический менингит, он очень тропен к мозжечку, поэтому у детей могут возникать постветряночные осложнения (церебеллит). Вирусы Herpesviridae реализуют свою деятельность в клетках эпителия и нервных клетках. С током крови и лимфы ВПГ разносится по всему организму. За короткий промежуток (около трех часов) вирус проникает в нервные узлы, где пребывает в латентном состоянии. ВПГ-1, в основном поражающий слизистую оболочку ротовой полости, носоглотки, губ, находится постоянно в эндотелии сосудов, сосудистых нервных пучках, чувствительных ганглиях тройничного нерва и других черепно-мозговых нервов. ВПГ-2, вызывающий преимущественно поражение гениталий, промежности, анальной области, нижних конечностей, ягодиц, «живет» в ганглиях пояснично-крестцового отдела позвоночника. ВПГ-1 может распространяться по зрительному, обонятельному нерву и в дальнейшем проникать в центральную нервную систему. В нервных узлах вирус становится недосягаемым для клеток, отвечающих за защиту организма от агрессоров. Так как вирус способен распространяться из инфицированной клетки в соседние, минуя межклеточное пространство, он избегает контакта с противовирусными антителами. В стадии обострения вирус покидает разрушенную им клетку и переходит в кровь, где становится доступным для фагоцитов. Помимо влияния на нервную систему герпесвирусные инфекции вызывают дисбаланс системы интерферонов, угнетают клеточные и фагоцитарные реакции организма. Есть мнение, что герпес опосредовано оказывает негативное влияние на состояние сердечно-сосудистой системы, провоцируя образование бляшек и тромбов за счет повреждения сосудистых стенок и выработки большего количества холестерина.
Психоэмоциональное состояние при рецидивах герпеса
Влияние герпеса на нервную систему может быть достаточно интенсивным. При хронической герпетической инфекции вирус длительное время находится в организме, оказывая негативное влияние на иммунные клетки и клетки головного мозга. Психоэмоциональный стресс способствует утяжелению течения вирусной инфекции, и даже развитию психических расстройств, особенно у тех больных, кто к ним предрасположен ii .
Роль иммунитета в возникновения рецидивов ВПГ
Клеточный иммунитет играет важную роль в сценарии развития заболевания. Обострения могут быть связаны со снижением местного иммунитета при операциях, травмах, половых контактах с повреждением слизистой, применении определенных препаратов, интенсивной обработке лица при косметологических омолаживающих процедурах, солнечном ожоге и так далее. Существенную роль в патогенезе герпеса играет дефицит интерферонов, уровень которых может быть снижен в десять-двадцать раз против обычного iii . По результатам исследований в самих очагах герпетических поражений отмечалось снижение производства интерферонов. Аллергики обычно более тяжело переносят инфекцию.
Системное заболевание
В последнее время наблюдается учащение герпес ассоциированных заболеваний. Стоит отметить, что это не только кожный недуг, – герпетическая инфекция – это системное заболевание организма. Радикулиты, связанные с герпетическим поражением нервных структур поясничного и крестцового отделов позвоночника, могут обостряться после простуд и/или переохлаждения. Боль может отдавать в ноги, зону ягодиц, промежности. Вирусная этиология подтверждается тем, что помимо сильных длительных болей в области поясницы, крестца, ягодиц у больных появляются характерные герпетические высыпания. ВПГ может стать одной из причин паралича лицевого нерва, воспаления тройничного нерва. По мнению специалистов переохлаждение активизирует вирус, находящийся в спящем состоянии в ганглиях тройничного нерва. iv
Каким бывает лечение
Небольшое количество Мази аккуратно втирают на область поражения кожи три-четыре раза в сутки Продолжительность терапии от пяти дней до недели. Небольшую полоску геля наносят ватной палочкой или шпателем на предварительно подсушенную пораженную поверхность три-пять раз в день в течение пяти-шести дней. При необходимости курс можно продолжать до прекращения клинических проявлений. Лечение рекомендуется начинать сразу при появлении первых симптомов на коже и слизистых (боль, зуд, покалывание, отек и покраснение кожи). Если заболевание рецидивирующее, то предпочтительнее начинать лечение до появления симптомов или в самом начале (у женщин рецидивы могут быть связаны с менструальным циклом). Пациентам предписан щадящий режим, не рекомендуются водные процедуры. Для облегчения симптомов назначают антигистаминные, жаропонижающее и антисептические препараты для обработки очагов поражения кожи. После перенесенного заболевания можно провести курс дезинтоксикации.
Протоколы лечения Министерства здравоохранения РФ
Применение интерферона альфа отражено в следующих клинических рекомендациях, одобренных, в том числе, Министерством здравоохранения Российской Федерации (протоколах лечения):
– Оказание медицинской помощи детям больным инфекционным мононуклеозом v
– Оказание медицинской помощи детям больным ветряной оспой vi
– Оказание медицинской помощи детям больным цитомегаловирусной инфекцией vii
Герпетический энцефалит — это диффузное или очаговое поражение мозгового вещества, вызванное герпесвирусами ВПГ-1, ВПГ-2, Varicella Zoster. Основные симптомы болезни: фебрильная лихорадка, прогрессирующее угнетение сознания, судорожные приступы. По завершении острого периода инфекции в течение длительного времени сохраняются резидуальные неврологические нарушения. Для установления диагноза необходимо проведение ПЦР-диагностики ликвора, томографии головного мозга, электроэнцефалограммы. Лечение патологии включает противовирусные препараты, противоотечную, нейрометаболическую и противосудорожную терапию.
МКБ-10
Общие сведения
Энцефалит герпетического происхождения составляет до 15-20% всех вирусных воспалительных процессов в мозговой ткани. Симптомы встречаются с частотой 4-5 случаев на 1 млн. населения, причем до трети больных составляют дети, а еще около 20% приходится на возрастную категорию старше 60 лет. Заболевание не теряет своей актуальности в современной неврологии, поскольку для успешного исхода патологии необходимо вовремя поставить диагноз и начать лечение, а промедление в оказании медицинской помощи чревато смертью пациента.

Причины
Болезнь в 95% случаев вызывается вирусом простого герпеса 1 типа, что объясняется высокой распространенностью возбудителя. По данным ВОЗ, около 2/3 населения мира в возрасте до 50 лет инфицированы ВПГ-1. На втором месте по частоте находится Varicella Zoster Virus (VZV) — возбудитель ветряной оспы, опоясывающего герпеса. Энцефалит, вызванный ВПГ-2, встречается редко, преимущественно у иммунокомпрометированных пациентов.
Ведущим среди факторов риска служит сниженный иммунный статус. Герпетическая инфекция протекает латентно, активизируется на фоне нарушения общей резистентности организма (при переохлаждении, стрессе, менструации у женщин). В группе риска находятся люди с врожденными и приобретенными иммунодефицитами, больные, получающие лечение иммуносупрессивными препаратами. К триггерам относят реинфицирование другими штаммами герпесвирусов, сопровождающееся аутоиммунными реакциями.
Патогенез
Первичное заражение ВПГ-1, как правило, происходит в детстве при попадании вирусных частиц на слизистые оболочки, после чего возбудитель начинает размножаться, мигрирует в нервные ганглии, где длительное время находится в состоянии латентной инфекции. Заражение ВПГ-2 наблюдается после начала сексуальной жизни через слизистые половых путей, а дальнейший путь развития патогена сходен с ВПГ-1.
Симптомы болезни в большинстве случаев возникают при реактивации инфекции под действием провоцирующих факторов. Герпесвирусы проникают в головной мозг гематогенным путем либо по нервным стволам (через тройничный или обонятельный нерв). Из гассерова узла они распространяются на таламус, подкорковые ядра, кору больших полушарий. При распространении по ольфакторному тракту первой страдает лимбическая система (гиппокамп, височная кора).
Симптомы герпетического энцефалита
В типичном течении острого мозгового воспаления выделяется несколько последовательных стадий: ранняя, период разгара болезни, регресс признаков, стадия остаточных явлений. В 70% патология манифестирует с внезапно возникшей высокой лихорадки (более 39°С), сопровождающейся интенсивными головными болями в лобно-височной зоне, сильной сонливостью, рвотой, не связанной с приемом пищи.
На вторые-третьи сутки симптомы дополняются нарушениями сознания: больные начинают путаться во времени и пространстве, не узнают родственников, испытывают разнообразные галлюцинации. По мере усугубления тяжести состояния появляются фокальные или генерализованные судорожные припадки. Изредка наблюдается оперкулярный автоматизм — повторяющиеся причмокивающие или сосательные движения.
В среднем через 3 дня заболевание переходит в стадию разгара. Основное проявление — глубокое угнетение сознания вплоть до комы. Пациенты не отвечают на звуковые и тактильные раздражители, однако двигательные реакции на болевые стимулы остаются в пределах нормы. Также могут возникать симптомы декортикации или децеребрации, аритмичное дыхание, двусторонние моторные нарушения.
Если пациенту было предоставлено комплексное лечение, с 3-4 недели начинается обратное развитие симптомов герпетического энцефалита. Этот этап длится от нескольких месяцев до 1 года, характеризуется постепенным восстановлением временно утраченных неврологических функций. По окончании третьей стадии около 80% больных имеют стойкие резидуальные (остаточные) явления, которые могут сохраняться пожизненно.
Осложнения
В остром периоде прогностическим неблагоприятным является прогрессирование отека мозга, что чревато его вклинением. При височно-тенториальной форме вклинения возникает триада признаков: потеря сознания, гемипарез, анизокория. Симптомами транстенториальной формы являются отсутствие реакции зрачков на свет, фиксация глазных яблок по срединной линии, двусторонний гипертонус мышц. Зачастую нарушается работа дыхательного центра.
Патология имеет тяжелое течение, при отсутствии своевременной медицинской помощи летальность достигает 70%. Даже если проводится этиотропное лечение, смертельный исход регистрируется у 15-20% пациентов, чаще у младенцев, пожилых людей, больных из группы риска. У выздоровевших полный регресс неврологической симптоматики наблюдается только в 20% случаев, а остальные сталкиваются с резидуальными симптомами.
Наиболее опасным хроническим осложнением заболевания считается прогрессирующее вегетативное состояние (акинетический мутизм), характеризующийся необратимым разрушением высших психических функций. У больных сохранено сознание, витальные функции (дыхание, кровообращение), однако полностью отсутствует познавательная деятельность. Такие пациенты не говорят, не реагируют на внешние раздражители, требуют постоянного ухода.
К типичным последствиям герпетической формы энцефалита относится синдром Клювера-Бьюси, при котором развиваются тяжелые длительные расстройства психической и когнитивной сферы. Симптомы расстройства включают ажитированное состояние, агрессивность, патологическую гиперсексуальность. Также наблюдаются интеллектуальные нарушения, проблемы с концентрацией внимания, ослабление памяти.
Диагностика
Обследованием пациента занимаются инфекционисты, неврологи, врачи экстренной помощи и реанимационного отделения. Заподозрить энцефалит удается по острому началу, наличию фебрильной лихорадки, сочетанию общемозговых и очаговых симптомов. Для подтверждения заболевания, уточнению этиологии воспалительного процесса назначаются следующие методы исследования:
- Нейровизуализация. «Золотым стандартом» диагностики является МРТ головного мозга, чувствительность которой при выявлении очагов поражения достигает 100% на ранней стадии болезни. При недоступности этого метода либо на более поздних этапах герпетического энцефалита применяется КТ головного мозга.
- Электроэнцефалография. В острый период ЭЭГ показывает очаговые или диффузные нарушения биоэлектрической мозговой активности: высокоамплитудные дельта- и тета-волны, появление комплексов «острая‒медленная волна».
- Люмбальная пункция. Цереброспинальная жидкость имеет нормальную прозрачность, при микроскопическом исследовании обнаруживается лимфоцитарный плейоцитоз (около 100 клеток в 1 мл), повышение количества белка, снижение уровня глюкозы.
- ДНК-диагностика. Чувствительность ПЦР-исследования ликвора на герпесвирусы составляет 96-98%, а специфичность достигает 94%. Поскольку в ранний период инфекции не исключены ложноотрицательные результаты, тестирование обязательно повторяют на 4-й день заболевания.
Лечение герпетического энцефалита
Консервативная терапия
Герпетический энцефалит характеризуется быстрым нарастанием неврологического дефицита, прогрессированием общемозговых симптомов, поэтому комплексное лечение должно начинаться в максимально ранние сроки. Наилучшие шансы на полное выздоровление у пациентов, которые начали получать этиотропные препараты в первые сутки манифестации болезни. Лечение заболевания включает следующие группы медикаментов:
- Противовирусные средства. Препаратом выбора является ацикловир, вводимый внутривенно капельно при подозрении на герпетический энцефалит еще до лабораторного подтверждения диагноза. Критерий завершения терапии — отрицательный тест ПЦР ликвора.
- Интерфероны. При тяжелых формах энцефалита целесообразно сочетать иммуномодуляторы с этиотропными противовирусными медикаментами. Применяются интерфероны или индукторы интерферонов, усиливающие неспецифическую резистентность организма.
- Глюкокортикоиды. В основном назначаются для купирования мозгового отека. Также гормоны используются в случае рецидивирующей герпетической инфекции, при которой в организме развивается аутоиммунный процесс.
- Диуретики. Лекарства показаны при отеке-набухании головного мозга. Экстренная дегидратация проводится с помощью осмодиуретика маннитола или салуретика фуросемида. Также рекомендованы онкодегидратанты (альбумин), глицериновые растворы для зондового введения в желудок.
- Антиконвульсанты. Медикаменты «первой линии» для устранения судорожного синдрома — бензодиазепины. При их недостаточной эффективности лечение усиливается препаратами для наркоза, барбитуратами.
Реабилитация
Благотворное влияние на состояние ЦНС после перенесенного герпетического энцефалита оказывают витаминные комплексы (витамины группы В, аскорбиновая кислота) в сочетании с антиоксидантами. Восстановительное лечение также включает ноотропы и нейрометаболические препараты для улучшения когнитивных мозговых функций. Коррекция иммунологического статуса проводится адаптогенами, актопротекторами, неспецифическими иммуномодуляторами.
Для восполнения энергозатрат организма, стимуляции репаративных процессов показано адекватное по калорийности и витаминному составу энтеральное питание. Большое внимание уделяется физиотерапевтическим процедурам, массажу и лечебной физкультуре, направленным на улучшение двигательной функции. При наличии показаний рекомендуются занятия с логопедами, дефектологами.
Прогноз и профилактика
Несмотря на проводимое этиотропное лечение, прогноз при герпетическом энцефалите остается неблагоприятным, показатель летальности составляет 15-20%. У большинства выздоровевших сохраняется неврологический дефицит. Для предупреждения заболевания необходима рациональное лечение герпеса кожи и слизистых оболочек, своевременное консультирование больных с диссеминированной герпетической инфекцией.
2. Менингиты и энцефалиты: уч. пос. для врачей/ Д. А. Валишин, Р. Т. Мурзабаева, А. П. Мамон, М. А. Мамон, Л. В. Мурзагалеева. — 2012.
3. Герпетическое поражение нервной системы/ М.Н. Лебедюк, М.Э. Запольский, Ю.И. Горанский// Украинский журнал дерматологии, венерологии, косметологии. — 2011. — №2.
4. Герпетический энцефалит/ Т.В. Матвеева, Н.В. Токарева, Г.А. Шакирзянова// Неврология. — 2006. — №16.

Из общего числа вирусных энцефалитов на долю герпетического приходится в среднем 10-20%. По материалам ВОЗ смертность от герпетической инфекции занимает второе место после гриппа в структуре смертности от вирусных инфекций. Диагностика вирусных нейроинфекций сложна, требует материальных и технологических затрат, высококвалифицированного медицинского персонала. Процент расшифровки вирусных нейроинфекций в ведущих клиниках мира редко превышает 40-50%. Описан клинический случай благоприятного исхода герпетического менингоэнцефалита у пациентки на фоне консервативной терапии. Ключевые слова: вирусный менингит, герпетический менингоэнцефалит, герпетическая нейроинфекция, ликворофильтрация.


Авторы: проф. д.м.н. Шмырев В.И., проф. д.м.н. Девяткин А.В., к.м.н. Каленова И. Е., Гаврилов Д.Ю., Шаринова И.А., Литвинов Н. И.
Введение
Возбудителем герпетического менингоэнцефалита может быть вирус простого герпеса 2-го типа (ВПГ-2) и вирус ветряной оспы и опоясывающего герпеса. Летальность при этой патологии составляет 15-20%, а без противовирусной терапии 70%. У выживших пациентов часто сохраняется стойкий неврологический дефицит.
Наиболее распространёнными формами герпетического поражения ЦНС являются энцефалиты, которые могут протекать, как на фоне других органных поражений (генерализованная кожно-висцеральная форма), так и изолировано.
Герпетический энцефалит (ГЭ) встречается с частотой 2—4 на 1 млн населения в год. На детский возраст приходится около трети всех случаев.
ПГ обладают дерматонейротропизмом. Это означает, что в первую очередь они поражают кожу, слизистые с многослойным эпителием, глаза и ЦНС. В последнем случае развиваются наиболее тяжелые, угрожающие жизни патологические процессы в виде энцефалитов, менингоэнцефалитов, менингоэнцефаломиелитов и т.д.
ГЭ может развиться в связи как с реактивацией латентно существующей в головном мозге инфекции (по современным представлениям, примерно у 2/3 больных), так и с экзогенным инфицированием высоковирулентным штаммом вируса (у 1/3 больных).
ВПГ способны проникать в ЦНС гематогенным путем или по нервным стволам (главным образом по ветвям тройничного нерва и обонятельного тракта). Считается уже доказанным, что они распространяются в основном нейрональным путем. Из гассерова узла вирус попадает в подкорковые ядра, ядра ствола, таламус и достигает коры головного мозга. При распространении вируса по ольфакторному тракту поражаются гиппокамп, височные извилины, островок и поясная извилина (т.е. лимбическая система), а затем в большинстве случаев захватываются средний мозг, ствол и полушария головного мозга.
По клиническим проявлениям ГЭ — классический пример энцефалита. Для него характерны четыре основных синдрома: синдром нарушения сознания, гипертермический синдром, судорожный синдром и синдром очаговых нарушений.
Герпетический энцефалит начинается остро (обычно после 1—5 суток клиники ОРИ) с внезапного повышения температуры (как правило, более 39°С), которая плохо снижается даже на фоне приема жаропонижающих препаратов. Нарушается сознание: вначале может быть кратковременное (в течение нескольких часов) возбуждение, которое сменяется заторможенностью, сонливостью, вялостью. В последующем угнетение сознания прогрессирует до полной его потери. Чаще на фоне высокой лихорадки нарушение сознания проявляется в виде выраженного, глубокого, стойкого его угнетения (кома разной степени). Возвращается сознание постепенно, причем после его стойкого восстановления сохраняются признаки синдрома очаговых нарушений. При этом нередко поражаются лобные доли головного мозга, что клинически проявляется мнестико-интеллектуальными нарушениями. Синдром очаговых нарушений может включать также нарушение функций любых черепных нервов с развитием соответствующей клиники. Возможны парезы по типу гемиплегии, асимметрия и выпадение рефлексов, появление патологических рефлексов. Еще одна особенность ГЭ — стойкий судорожный синдром. Судороги чаще носят генерализованный характер. Характерной особенностью ГЭ является также гипертермический синдром, однако иногда встречаются так называемые «холодные» ГЭ.
Летальность при ГЭ до появления ацикловира составляла 70—74%. Сегодня, при своевременно начатой адекватной этиотропной терапии, она снизилась до 5—6 %. Тем не менее, как уже отмечалось, герпетическое поражение головного мозга представляет собой некротический процесс, поэтому после ГЭ высока вероятность возникновения неврологических последствий. Они могут носить как временный, так и постоянный характер. Однако на фоне современной противовирусной терапии не только снизилась летальность, но и улучшились исходы ГЭ у выживших пациентов.
Менингит при герпетическом поражении центральной нервной системы развивается обычно на фоне энцефалита, т.е. протекает как менингоэнцефалит (ГМЭ). Причем воспаление оболочек мозга носит серозный характер.
Изолированное поражение мозговых оболочек ВПГ встречается редко. Поставить диагноз герпетического менингита только по клиническим признакам невозможно. Требуются специальные методы лабораторного обследования. Однако при затяжном или рецидивирующем серозном менингите наряду с другими исследованиями необходимы обследования на наличие ВПГ.
Описание клинического случая
В неврологическом отделении для больных с острыми нарушениями мозгового кровообращения с палатами реанимации и интенсивной терапии наблюдалась женщина 28 лет с диагнозом: «Острый герпетический менингоэнцефалит. Отек головного мозга. Правосторонний гемипарез. Обострение хронического правостороннего гайморита. Диффузный двусторонний эндобронхит. Эндоскопическая операция на правой верхнечелюстной пазухе от 17.04.10г.: подслизистая вазотомия нижних носовых раковин. Трахеостомия от 28.04.10г.»
Анамнез заболевания.
В конце ноября- начале декабря 2009 года пациентка наблюдалась амбулаторно с невралгией тройничного нерва.
В конце марта 2010 года пациентка выезжала на Кубу.
Больная отметила ухудшение состояния 5 апреля 2010 года, когда появилась заложенность носа. 12.04.10 г. вознила выраженная головная боль. 15.04.10 головная боль усилилась, появилось головокружение, дезориентация, тошнота, рвота, гипертермия (температура тела 38.8 С). Госпитализирована в КБ №1 в ЛОР-отделение с диагнозом острый гнойный гайморит.
Течение заболевания.
Пациентка 28 лет поступила в Лор отделение 17.04.10 по поводу правостороннего гайморита.
КТ придаточных пазух носа от 17.04.10: КТ картина правостороннего гайморита. Незначительное утолщение слизистой в левой лобной пазухе. Гипертрофия нижних носовых раковин. Искривление носовой перегородки.
Проведена эктренная операция: подслизистая вазотомия нижних носовых раковин.
Биопсия содержимого правой верхнечелюсной пазухи: Присланы участки отечной и резко воспаленной полипозно-измененной слизистой оболочки, окаймленной респираторным эпителием с признаками гиперсекреции.
При микробиологическом исследование от 20.04.2010 мазков из зева и носа выявлено: Acinetobacter spp.-обильный рост, чувствителен к моксифлоксацину, ванкомицину.
В день поступления нарастала общемозговая симптоматика, появилась дезориентация, пациента была консультирована неврологом. В неврологическом статусе при поступлени: Оглушение. Дисфорична, дезориентирована в месте, времени и собств. личности. Ригидность затылочных мышц 3 п, с-м Кернига с 2-х сторон, Зрачки D=S, фотореакции живые, нистагм в крайних отведениях. Сухожильные рефлексы живые, симметричны. Патологических стопных знаков нет. ПНП и ПКП выполняет с интенцией с 2х сторон, больше справа.
Взят анализ ликвора, диагностирован серозный менингит (в ликворе: цитоз более 800/3 с преобладанием лимфоцитов более 50%, с небольшим повышением белка, реакция Панди отрицательная).
При микробиологическом исследовании ликвора микрофлора не выделена.
В ОАК при поступлении: Hв- 116г/л, эритроциты-3,69х1012, тромбоциты-223, лейкоциты-12,4х109, п/я-14%, с/я-76%, эо-1%, баз-0%, лимф-7%, мон-2%, СОЭ-36мм/ч.
В биохимическом анализе крови и коагулограмме, общем анализе мочи при поступлении изменений не выявлено.
КТ головного мозга при поступлени: патологических изменений головного мозга не выявлено.
С 18.04 в реанимационном отделении по поводу серозного менингита. Проводилась дезинтоксикационная, противоотечная терапия, несмотря на проводимое лечение состояние пациентки с отрицательной динамикой. Появилась очаговая неврологическая симптоматика (правостронний глубокий гемипарез, патологические стопные знаки), угнетение сознания до комы, несколько эпизодов тонико-клонических судорог.
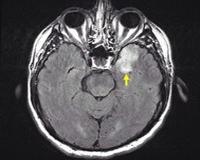
19.04.10г проведено повторное МРТ головного мозга от. ( см. рисунок №1): В базальных отделах височной доли имеется энцефалитический очаг размерами 57*39*50 мм. Перифокальный отек не выражен. Срединные структуры не изменены.
Заключение: картина выявленных изменений в левой гемисфере в височной области наиболее вероятно может соответствовать воспалительным изменениям (энцефалит). Дифференцировать с ишемическими изменениями.
19.04.10 г. был взят анализ ликвора для ПЦР диагностики возбудителей вирусных нейроинфекций, микробиологического исследования.Отмечено снижение цитоза до 610/3.
20.04.10 Появились дыхательные нарушения, пациентка была переведена на ИВЛ. С 28.04 наложена трахеостома.
В исследовании ликвора от 19.04 обнаружено ДНК вируса 1 и 2 типов. В связи с герпетической этиологией процесса начата противовирусная терапия.
27.04.10 повторно выполнено КТ головного мозга: КТ картина воспалительных изменений (энцефалит) обеих гемисфер -отрицательная динамика, с наличием зон отека мозга в очагах поражения.
Больная была консультирована инфекционистом, нейрохирургом, в переводе отказано в связи с отсутствием эпидемиологической опасности для окружающих, тяжести состояния пациентки.
На фоне проводимой терапии положительная динамика: нарастание уровня бодрствования до оглушения, пытается выполнить элементарные команды. В контрольных исследованиях ликвора - снижение цитоза до 147/3 от 26.04.10, лимфоциты около 70%. Анализ ликвора в динамике табл.1
Постепенно снижен уровень дыхательной поддержки, 03.05.10 пациентка переведена на самостоятельное дыхание.
Проведен консилиум с участием инфеционистов, неврологов, реаниматологов для решения о необходимости перевода больной в инфекционную больницу.
Заключение: Острый менингоэнцефалит, вызванный вирусом простого герпеса 1 и 2 типа (HSV ДНК в ликворе) с очагами церебромаляции головного мозга.Учитывая эндогенный характер инфекции, в изоляции не нуждается.Показан перевод больной в отделение нейроинфекции клинической инфекционной больницы№1 гор. Москвы.
Пациентка переведена в КИБ№1.
В неврологическом статусе на момент перевода сознание на уровне оглушения, выполняет простые инструкции, сохраняется быстрая истощаемость, правосторонний гемипарез более выраженный в ноге, впечатление о сенсо-моторной афазии.
Через 1 месяц после перевода в КИБ№1 повторно госпитализирована в Клиничесую больницу№1 УД Президента РФ. Пациента была осмотрена неврологами, в неврологичесом статусе: В сознании. Эмоционально лабильна, расторможена, критика снижена. Речевых нарушений не выявлено. Умеренно выраженное мнестико-интеллектуальное снижение (21 балл по шкале MMSE). Менингеальных знаков нет. Состороны ЧМН: без патологии. Парезов, нарушений чувствительности, патологических стопных знаков нет.
Лечение:
1. комплексная этиотропная терапия -зовиракс 1500 мг/сут с 20.04.10, в течении 12дней, цефтриаксон 4 г /сут в/в, с 30.04 зовиракс в/в кап 1000 мг/сут, дополнительно циклоферон 250 мг в/в меронем 3-4 г/сут, таваник 500 мг/сут В/в .
2. При поступлении проведена процедура экстракорпоральной фильтрации ликвора однопрокольным «маятниковым» методом,на фоне которой уменьшились общемозговые симптомы (головная боль, тошнота, дезориентация), взят повторный анализ ликвора, отмечено значительное снижение клеточного состава ликвора с 783/3 (нейтрофилы 198, лимфоциты 586), до 202/3 (нейтрофилы 89, лимфоциты 113). Осложнений после процедуры у пациентки не было.
3. Также проводилась противоотечная, нейропротекторная, метаболическая, противосудорожная, иммуностимулирующая терапия.
Заключение.
Описан клинический случай течения герпетического менингоэнцефалита на фоне консервативной терапии, проведения процедуры ликворофильтрации с благоприятным исходом.
Список литературы.
1. Ющук Н.Д., Климова Е.А., Деконенко Е.П., Федосеенко Г.И.// Герпетические нейроинфекции-2003. Москва ГОУ ВУНМЦ МЗ РФ.-с.4-32.
2. Лобзин Ю.В., Пилипенко В.В., Громыко Ю.Н.// Менингиты и энцефалиты.- 2006 Фолиант.Санкт-Петербург.- с.65-70
3. Протас И.И.//Герпетический энцефалит. -2000. Минск: ООО «Мет».-с.12-126
4. СорокинаМ.Н., Безухих С.М.// Поражение нервной системы при герпетической инфекции-1996. Спб.: СПбНИИДИ.-с.5-30
5. Гинцбург А.Л., Романова Ю.М. // Полимеразная цепная реакция диагностике и контроле лечения инфекционных заболеваний. – 1998. – № 2. – С. 35 39.
6. Нестеренко В.Г., Бехало В.А., Ловенецкий А.Н.// Клиника, лечение и лабораторная диагностика герпесвирусных заболеваний человека: Руководство для врачей/. – М., 1998. – 46 с.
7. Рахманова А.Г., Пригожин В.К., Неверов В.А. и др //Инфекционные болезни: Руководство для врачей общей практики/. – М.–СПб, 1995. – 304 с.
8. Исаков В.А., Борисова В.В. Лабораторная диагностика герпесвирусных инфекций// Неизвестная эпидемия: герпес. – Смоленск, 1997. – С. 20-31.
9. Сорокина М.Н., Безух С.М.// Поражения нервной системы при герпетической инфекции. – СПб, 1996. – 35 с
10. Weber B.// Biology of herpes virus infections and tagers of anti viral therapies Int. Meet. Skin Therapy Update.-1994- – EADV, EADV Board. – 1994. – P.46
Является наиболее частой (20% всех вирусных энцефалитов) и самой тяжелой формой спорадического острого энцефалита. Распространенность – от 0,3 до 1,8 на 100 000 населения в год (по другим сведениям – 2–4 на 1 000 000). Возбудитель – чаще всего ДНК-геномный вирус простого герпеса типа 1 (ВПГ-1), который вызывает также герпетические поражения слизистой полости рта и различные заболевания ЦНС. Реже – ДНК-геномный вирус герпеса 2 (ВПГ-2), который вызывает высыпания в генитальной области и передается половым путем; именно он порождает энцефалит у некоторых новорожденных, они заражаются от больной матери после разрыва околоплодных оболочек или во время родов.
Размножаются вирусы герпеса в ядре нейронов симпатических и чувствительных ганглиев, затем переходят в латентное состояние и прижизненно там сохраняются, приводя периодически к рецидивам герпетической инфекции у лиц с временным или стойким иммунодефицитом различного генеза (плохое питание, наркотики, алкоголь, СПИД, наследственность и др.). В постнатальном периоде заражение может произойти при контакте с лицами, имеющими обострение кожного герпеса.
В первые 10 лет происходит наиболее широкое инфицирование детей вирусами герпеса (70–80% случаев). Развитие энцефалита возможно при первичном заражении ВПГ (30%) либо в связи с активацией персистирующего вируса ПГ (70%). В мозг вирус проникает гематогенным путем и по периневральным путям черепных нервов.
При заболевании в мозге возникают выраженный отек, единичные или множественные очаги геморрагии, размягчения, периваскулярной лимфоцитарной инфильтрации и колликвационного некроза, преимущественно в коре височных и лобных долей мозга и подлежащем белом веществе. Отек может повлечь дислокацию и вклинение мозговых структур, в частности ущемление крючка гиппокамповой извилины или ствола мозга, что и является нередкой причиной летального исхода. При подостром и хроническом ГЭ наряду со свежими участками некроза с перифокальной и периваскулярной инфильтрацией обнаруживаются кистозные полости и очаги глиоза.
Инкубационный период ГЭ длится от 2 до 26 суток, чаще – 9–14 суток. Симптомы ГЭ у новорожденных появляются на 2–4-й неделе жизни, а при генерализованной герпетической инфекции – в первые 10 суток после рождения. При генерализации инфекции поражаются и мозг, и другие органы, возможны желтуха, коллапс, шок. Нередко ГЭ развивается на фоне ОРВИ, гриппа, афтозного стоматита, ларинготрахеита, заболеваний ЖКТ. У детей, особенно у новорожденных, наблюдаются типичные герпетические высыпания на коже и слизистых оболочках (у взрослых – в 10–15% случаев). Различают 4 стадии ГЭ: раннюю, кульминационную, обратного развития и остаточных явлений.
Заболевание начинается остро, реже – подостро, с подъема температуры тела до 39–40°C (бывает и субфебрилитет), головной боли, общей слабости, рвоты. Лихорадочный период длится до нескольких недель, иногда бывает скоротечным или даже отсутствует. Иногда бывает две лихорадочные волны, разделенные «светлым» промежутком, при этом очаговые неврологические симптомы возникают во время второй волны. Неврологическая и психиатрическая симптоматика может развиваться остро или постепенно.
Ее характер зависит от преимущественной локализации поражения в височной или лобной доле. Наблюдаются нарушения высших мозговых функций (моторная, сенсорная, амнестическая и другие формы афазии), амнезия, агнозия, апраксия, нарушения поведения, патология обоняния и вкуса (аносмия, обонятельные и вкусовые галлюцинации), спутанность сознания, угнетение сознания (вплоть до комы), гемипарез, гемианопсия, поражения черепных нервов, вегетативные расстройства, сложные парциальные эпилептические припадки. Нередко уже на ранней стадии возникают генерализованные эпилептические припадки, возможно развитие эпилептического статуса (с припадками разного типа). В большинстве случаев выявляются менингеальные симптомы, иногда обнаруживаются застойные диски зрительных нервов, герпетические высыпания на губах. Следует заметить: herpes labialis может возникать при любом лихорадочном состоянии, не только при ГЭ.
В отсутствие лечения состояние неуклонно ухудшается, развивается кома и в 50–70% случаев наступает летальный исход. Смерть может наступить и в первые 24–72 часа болезни из-за отека и вклинения мозга вследствие остановки дыхания, сердечной деятельности, деструкции других жизненно важных центров ствола. Например, в США ежегодно регистрируется 5000 случаев ГЭ, при этом 1/3 пациентов погибает, у 1/3 пациентов развиваются стойкие нервно-психические расстройства.
В последние годы описывают атипические формы ГЭ со стертой подостро развивающейся симптоматикой, с преимущественным поражением мозгового ствола (стволовой энцефалит, а также формы, имитирующие острую психиатрическую патологию, в частности делириозное помрачение сознания). Редко встречается рецидивирующая форма ГЭ с обострениями спустя 2–10 лет после очередной ремиссии. У лиц в среднем и пожилом возрасте встречается хроническая форма ГЭ с постепенным нарастанием нервно-психических расстройств и мнестико-интеллектуальным снижением.
Стадия резидуальных явлений формируется в течение 1–2 лет и более после окончания манифестной стадии ГЭ.
Диагноз. При исследовании ликвора выявляются повышение давления, лимфоцитарный или лимфоцитарно-нейтрофильный плеоцитоз (в среднем 50–100, иногда до 1000 клеток в 1 мкл), умеренное повышение концентрации белка, нормальное содержание глюкозы (в 25% случаев уровень глюкозы снижен, это создает определенные трудности в дифференциальной диагностике с туберкулезным или грибковым менингитом). Более чем у 40% больных в ликворе находят эритроциты и ксантохромию – указание на геморрагический характер поражения. В 5–10% случаев при первом исследовании ликвора изменений в нем не определяется.
На ЭЭГ на фоне диффузного замедления электрической активности у 85% больных регистрируются фокальные изменения в передних отделах мозга (лобно-височной области) в виде медленноволновой активности или периодических высокоамплитудных эпилептиформных разрядов. В начале болезни они могут быть в одной гемисфере, позднее выявляются с обеих сторон.
При КТ в первые 3–5 дней изменения могут не выявляться. Позже у большинства пациентов появляются очаги пониженной плотности с масс-эффектом, прежде всего в лобно-височной области, поясной извилине, инсулярной зоне с одной или двух сторон. Иногда обнаруживаются гиперденсивные (сверхплотные) зоны геморрагий. Очаги могут накапливать контраст по периферии, что отражает нарушение гематоэнцефалического барьера.
МРТ позволяет выявить очаговые гиперинтенсивные зоны в Т2-режиме в то время, когда на КТ их еще нет, в первые двое суток их может не быть и при МРТ (но при абсцессе мозга, опухоли, субдуральной эмпиеме они выявляются очень рано).
Из-за широкой распространенности герпетической инфекции выявление специфических антител не имеет большого значения (даже при высоком их титре). Результаты исследования парных сывороток становятся слишком запоздалыми (на 10–12-й день). Наиболее быстрым и надежным методом распознавания ГЭ является ныне полимеразная цепная реакция. Она становится положительной уже на 1-е сутки после появления неврологических симптомов. Вероятность ошибки при ПЦР не превышает 5%.
Терапия. Обычно проводится в условиях отделения интенсивной терапии. Препаратом выбора является ацикловир (виролекс, зовиракс), избирательно подавляющий синтез вирусной ДНК. Главное условие успеха лечения – раннее его начало (хотя бы до развития сопора или комы). Лечение ацикловиром рекомендуют начинать при малейшем подозрении на герпетическую природу энцефалита, т. е. практически в каждом случае тяжелого энцефалита. Только исключив вероятность ГЭ, лечение ацикловиром прекращают и назначают другое, соответствующее этиологии болезни. Ацикловир вводится в/в в разовой дозе 10 мг/кг 3 раза в сутки, медленно – в течение не менее 1 часа (чтобы предотвратить преципитацию препарата в почечных канальцах). Курс лечения – не менее 10–14 дней.
Важное значение имеет также патогенетическая и симптоматическая терапия, направленная на поддержание функций дыхания и сердечно-сосудистой деятельности, водно-электролитного баланса, профилактику и лечение вторичных бактериальных и трофических осложнений (аспирационной пневмонии, пролежней, мочевой инфекции), тромбоза глубоких вен голени. Для уменьшения ВЧГ назначают осмодиуретики, ИВЛ в режиме гипервентиляции, в особо тяжелых случаях – барбитураты. Кортикоиды существенно не уменьшают ВЧД при ГЭ, назначение их, как полагают, не имеет большого значения. При наличии припадков, а также для их профилактики (при появлении пароксизмальной островолновой активности на ЭЭГ) назначают антиконвульсанты.
Очень важно раннее начало реабилитационных мероприятий.
Прогноз. Применение ацикловира снижает летальность до 28%, а среди выживших больных увеличивает с 5 до 28% долю тех, кто выздоравливает полностью или с незначительными остаточными нервно-психическими нарушениями. Примерно у половины больных развивается стойкий резидуальный дефект в виде амнезии, афазии, деменции, изменений личности, эпилепсии, других психических и неврологических расстройств.
Читайте также:

