Может ли дерматолог определить вид родинки
Обновлено: 24.04.2024
Как самому заметить подозрительную родинку, отличить ее от нормальной и успеть удалить, пока не стало слишком поздно? Надо ли самому осматривать родинки дома? Правда ли, что загорать категорически нельзя, или все-таки чуть-чуть можно? Как кожные заболевания связаны с ВИЧ? На эти и другие вопросы отвечает врач дерматолог-онколог клиники «Рассвет» Татьяна Кузьмина.
— Как часто нужно проходить профилактический осмотр у дерматолога, если меня ничего не беспокоит?
— Это зависит от результатов первичного осмотра у дерматолога. Я осматриваю все образования на коже, и если есть подозрительные, то выделяю их, измеряю и составляю карту невусов (родинок). Если есть образования, требующие динамического наблюдения, то мы приглашаем пациентов на прием раз в год. Также раз в полгода-год нужно приходить на осмотр к дерматологу тем, у кого образований (в данном случае образованием считается только невус) на коже много, более пятидесяти-ста. Такие люди относятся к пациентам с синдромом диспластического невуса: у них все время появляются новые родинки, и они более склонны к изменениям в сторону дисплазии (состояния, которое является предшественником меланомы).
Взрослых после сорока мы тоже приглашаем на осмотр раз в год — если в этом возрасте на коже появляется новый невус, то выше риски, что это окажется чем-то злокачественным. Если человеку меньше сорока и на первичном приеме нет образований, которые вызывали бы настороженность, и нет тенденции, что в будущем может появиться что-то подозрительное, тогда на прием нужно будет приходить только раз в три года. Но это при условии, что дома человек будет самостоятельно наблюдать за невусами и проводить самообследование не реже одного раза в шесть месяцев.
— На что стоит обращать внимание дома и как проводить самостоятельные осмотры между посещениями врача?
— Дома время от времени нужно будет сверяться с параметрами карты новообразований. Если увидите какую-то динамику: рост, изменения цвета, окраски — то нужно прийти на прием раньше. Например, если активно растет родинка (более чем на два миллиметра в год), это должно насторожить. К подозрительным образованиям также относятся невусы больше сантиметра, несимметричные, с неровной окраской и границами. Если такое образование начинает меняться, лучше прийти и показать его врачу.
Но нужно следить и за новыми образованиями. До сорока лет у человека могут появляться новые невусы, это нормально, но если они черного цвета, то надо насторожиться. Когда такой появился, то независимо от его размера нужно консультироваться с врачом. Если вы не уверены, черное образование или нет, возьмите какой-то черный предмет, например телефон, приложите его к невусу и сравните. Если образование темно-коричневого цвета, скорее всего, оно доброкачественное.

Татьяна Кузьмина, дерматолог-онколог клиники «Рассвет».
— Что делает врач, если при осмотре выявляет что-то подозрительное?
— Если невус кажется подозрительным, мы всегда подозреваем злокачественное пигментное образование, меланому in situ, и предлагаем ее удалить. В зависимости от визуальной оценки определяем, что это может быть: доброкачественный невус, который только начал меняться, или уже изменившееся образование.
В первом случае удаляем невус с определенным отступом, во втором — более серьезное вмешательство, нужно проходить дополнительные обследования, чтобы выяснить, находится ли процесс только в коже или уже распространился за ее пределы. Если это образование оказывается меланомой in situ или тяжелой дисплазией, то все заканчивается хирургическим удалением, а материалы после операции отправляются на гистологию. Если по результатам гистологии ставится первая-вторая стадия, то это хороший прогноз, и в будущем можно рассчитывать на полное излечение. При третьей-четвертой стадии лечение необходимо продолжать, но окончательное выздоровление уже маловероятно.
Поэтому очень важно приходить к врачу при первых признаках изменений на коже, когда только начался прогресс цвета или размера. Меланомный рак кожи развивается быстро, на коже может появиться небольшое темное пятнышко в два миллиметра, это уже будет меланома, и нужно будет принимать активные меры, чтобы ее удалить. Не надо ждать. Если пациент успевает прийти к врачу в течение полугода, то, как правило, образование не успевает перейти в стадию, когда мы не сможем ему помочь и потребуется дополнительное лечение помимо хирургического.
— Как можно снизить риски заболеть раком кожи? Не загорать вообще? Загорать только с фотозащитой?
— Меланома провоцируется солнечным ожогом. Чем активней солнце, тем легче получить солнечный ожог. Активность солнца возрастает с приближением к экватору — в близких к нему странах, например в Таиланде, куда сейчас часто ездят на несколько месяцев, ультрафиолет более высокой интенсивности (индекс активности по шкале от 0 до 10 достигает максимальных значений, солнечный луч сильнее повреждает генетический аппарат клеток кожи). Подобное излучение способно спровоцировать меланому без видимого солнечного ожога.
Никакие средства защиты не способны полностью противостоять излучению, но с фотозащитой и фотозащитной одеждой можно избежать повреждений кожи и снизить риски развития меланомы. Однако даже со средствами защиты ультрафиолет будет накапливаться — мы называем это хроническим ультрафиолетовым излучением, что повышает риски развития непигментных раков кожи, в частности базалиомы плоскоклеточного рака. Это вид опухолей, которые развиваются из непигментных клеток кожи эпидермиса (кератиноцитов), а не из пигментных клеток (меланоцитов).
Фотозащита — это солнцезащитные кремы. Фотозащитная одежда — специальная одежда, защищающая от солнца. Как правило, она сделана из более плотных и несветлых тканей, которые не просвечивают, и поэтому на такой одежде пишут, что она фотозащитная.
— Что опаснее — ультрафиолет или солярий?
— Опаснее солнечный ожог. Но, во-первых, в солярии солнечный ожог получить проще: люди проводят в нем достаточное для этого количество минут и не пользуются средствами фотозащиты. Поэтому после солярия на коже, как правило, есть эритема (покраснение кожи). Во-вторых, лампы, которые используются в солярии, ближе к экваториальному излучению, и, соответственно, там проще получить солнечный ожог.
— Часто ли при ВИЧ появляются кожные заболевания, и в какой момент стоит забеспокоиться и пойти сдать анализ?
— В острой стадии ВИЧ-инфекции у пациента могут появляться разные экзантемы — высыпания на коже или на слизистых, но специфичными для ВИЧ они не являются: такие же высыпания встречаются и при других вирусных инфекциях. Острая стадия также сопровождается температурой, увеличением лимфоузлов — привычными симптомами, поэтому люди, столкнувшись с ними (как и с высыпаниями), обычно думают, что болеют ОРВИ или гриппом.
Кроме того, момент, когда на коже появляются высыпания, довольно часто совпадает с периодом серонегативного окна. Поэтому если человек сразу после незащищенного секса забеспокоится и пойдет сдавать анализ, результат может быть отрицательным. Поэтому мы рекомендуем пересдать анализ на ВИЧ через три месяца после контакта.
— При ВИЧ-инфекции всегда бывают осложнения в виде саркомы Капоши, себорейного дерматита и других кожных заболеваний, и как их можно предотвратить?
— Как правило, изменения на коже у человека с ВИЧ появляются на стадии вторичных заболеваний. Это происходит, когда человек не знает, что инфицирован (и живет с вирусом много лет), или знает, но не принимает антиретровирусную терапию (или терапия неэффективна), и, соответственно, вирус прогрессирует.
по теме

Общество
«Я сова. Это лечится?» Как научиться правильно спать?
Саркома Капоши — это онкологическое заболевание, которое провоцируется вирусом герпеса восьмого типа. Вирус запускает аномальное разрастание лимфатических и кровеносных сосудов, они образуют синюшно-красные «узлы» (объемные высыпания, как правило, округлые, размером 0,5—2 сантиметра, могут быть красновато-синими, бурыми, бордовыми, встречаются на слизистых или коже). Это происходит из-за сниженного иммунитета. У здорового человека, который не входит в группы риска саркомы Капоши, вирус не активируется и процесс не запускается. Поэтому саркома Капоши ассоциирована с ВИЧ-инфекцией и другими иммунодефицитными состояниями.
Если у человека с ВИЧ появились характерные узлы и он пришел на прием к дерматологу, то необходимо сказать о своем статусе врачу. У меня был случай, когда пациент пришел ко мне на прием с жалобами на узлы по типу саркомы Капоши на лице. Они беспокоили его только с эстетической точки зрения, и о своем ВИЧ-статусе он мне не сообщил. Мы выставили клинический диагноз, назначили терапию и предложили пациенту сдать кровь на ВИЧ. И только когда пришел положительный анализ, пациент признался, что до этого знал о болезни. Итог — потерянное время. Если бы я заранее знала, что у него ВИЧ, то назначила бы другую линию терапии, потому что стандартные препараты для лечения саркомы Капоши у пациентов с ВИЧ не дают должного эффекта.
У людей с ВИЧ кожные заболевания часто вызваны вирусом иммунодефицита. Это относится и к опоясывающему, и к простому герпесу, и к инфекциям, передаваемым половым путем (тоже частая причина обращений). В моей практике были случаи неэффективного стартового лечения, потому что пациент не сообщал о своем иммунодефиците.
— То есть профилактика кожных осложнений — это своевременный прием терапии?
— Да. Приведу еще пример. Когда количество Т-лимфоцитов CD-4 снижается и их становится меньше 200-300 клеток на кубический миллиметр, в организме активируется собственная микрофлора, которая нормальна для человека. Соответственно, запускаются заболевания, которые здоровые люди могут и не лечить: контагиозный моллюск, вирусные бородавки и другие. Но у пациентов с ВИЧ все это принимает более выраженную, проблемную форму — появляются гигантские бородавки, гигантский моллюск, они широко распространяются. В этом случае качество жизни пациента значительно снижается. Поможет антиретровирусная терапия — если вирусная нагрузка неопределяемая, эти процессы не запускаются.

— При акне пациенту всегда нужна медицинская помощь. Встречаться это заболевание может в любом возрасте, преимущественно в подростковом, но бывает и у взрослых. Акне связано с активностью сальной железы и чрезмерной продукцией кожного сала. Это, в свою очередь, провоцируется рядом причин: гормональным фоном, генетической обусловленностью и другими факторами. В результате, кожный проток забивается плотным секретом (кожным салом), активируется своя микрофлора, кутис-бактерия (это нормальная для человека бактерия, которая живет на здоровой коже, но когда забивается кожный проток, эта бактерия в том числе провоцирует акне), и за счет этой активности начинается воспалительный процесс.
В тяжелой или средней стадии акне выше риск, что могут остаться пятна или рубцы, тогда лечение должно быть более активным. Пациенту с такой стадией предложат системную терапию, которая воздействует на сальную железу, иногда на гормональный фон. Выбор препарата для такой терапии зависит от пола, возраста пациента, локализации акне и многих других факторов.
Родинками (невусами) называются доброкачественные пигментированные образования на коже. Они не представляют опасности для здоровья, однако в определенных условиях они могут трансформироваться в злокачественные новообразования (меланому). По этой причине многие люди беспокоятся по поводу родинок и желают их удалить.
Когда стоит посетить специалиста?
Врача следует посетить при изменении формы, цвета, размера родинки, а также в случае появления дискомфорта и болезненности в месте локализации образования. Врач по родинкам (чаще всего это онколог) может достоверно определить характер новообразования и, при необходимости, назначит соответствующее лечение.
Причины возникновения родинок
Часть родинок являются врожденными. Они формируются в связи с локальными нарушениями деления клеток кожи в период внутриутробного развития плода, а проявляются уже по мере роста ребенка. Локализация и размеры некоторых невусов могут передаваться по наследству.
Основной фактор, который провоцирует появление новых родинок – длительное и интенсивное воздействие ультрафиолетовых лучей. Также часто отмечается образование невусов во время гормональных перестроек (половое созревание, беременность).
Симптомы перерождения
Врачи выделили основные признаки, которые могут свидетельствовать о злокачественном перерождении родинок. К ним относятся:
- Быстрое увеличение в размерах. Один из тревожных симптомов – несимметричный рост, который приводит к изменению формы невуса.
- Изменение цвета, а именно быстрое и неоднородное потемнение родинки.
- Появление боли, жжения в месте локализации образования.
- Возникновение изъязвлений, трещинок на поверхности родинки.
- Изменение окружающих тканей в виде припухлого красноватого венчика.
При обнаружении хотя бы одного из данных признаков, необходимо незамедлительно обратиться к врачу. В течение короткого времени обычная родинка может переродиться в злокачественное новообразование кожи – меланому. Данная опухоль быстро метастазирует и имеет высокие показатели смертности.
Расположение родинки на участках кожи, которые постоянно подвергаются воздействию ультрафиолета (лицо, кисти) тоже является поводом для обращения к врачу. Интенсивное действие солнечных лучей является одним из основных пусковых механизмов злокачественного перерождения.
Травмирование невусов
Еще одним фактором, который может спровоцировать начало малигнизации, является травматизация родинки. Причем травмироваться образование может как в течение длительного времени, например, при постоянном трении или сдавливании одеждой, так и в результате более серьезного внешнего воздействия, например, при порезе родинки.
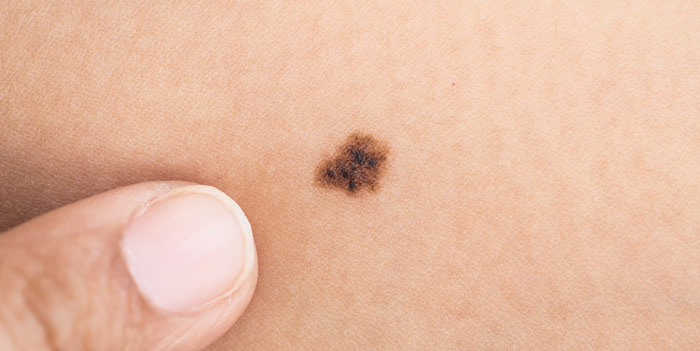
Если родинка была случайно повреждена, ее необходимо тщательно обработать дезинфицирующим раствором. В случае наличия кровотечения, его следует остановить с помощью стерильного бинта или марли. Травмированное образование в кратчайшие сроки должно быть осмотрено врачом с целью определения дальнейшего плана действий. Специалист может порекомендовать удалить оставшуюся часть родинки или в течение некоторого времени проходить плановые осмотры на предмет малигнизации.
К какому врачу обратиться по поводу родинки?
Имеется несколько врачебных специальностей, которые занимаются лечением невусов: дерматолог, онколог, хирург. Также существует отдельный врач по новообразованиям на коже – онкодерматолог.
Поход к дерматологу
Дерматолог – это первый врач, к которому стоит обратиться по поводу родинки. Именно этот специалист способен в большинстве случаев по результатам осмотра и дерматоскопии исключить злокачественный процесс.
Зачем идти к хирургу?
Если родинка оказалась доброкачественной, но постоянно подвергается трению или давлению, то она может быть удалена врачом-хирургом. К пластическому хирургу можно обратиться при наличии такой эстетической проблемы, как родинка на лице или на других видимых участках кожи. Для таких невусов, если они не вызывают вопросов относительно своей доброкачественности, рекомендуется удаление с применением лазера.
Когда нужно обратиться к онкологу?
При наличии родинки с признаками злокачественного перерождения, можно сразу обратиться к онкологу. Врач этой специальности обладает необходимыми знаниями и навыками для хирургического лечения меланомы и других злокачественных опухолей кожи. Чем раньше будет обнаружен рак, тем более благоприятным будет дальнейший прогноз.
Можно ли решить проблему у косметолога?
Удаление родинок в косметологических салонах и кабинетах возможно только врачом-косметологом, который имеет высшее медицинское образование. Существует несколько способов удаления доброкачественного образования на коже: лазерный метод, криодеструкция, электрокоагуляция. Пациенту необходима консультация онколога перед тем, как произвести удаление невуса у косметолога, поскольку, например, после лазерного удаления утрачивается возможность гистологического исследования ткани.
Онколог-маммолог
Женщины, у которых на коже молочной железы имеются родинки с признаками возможного злокачественного процесса, должны быть осмотрены онкологом-маммологом. Врач этой специальности подбирает план лечения с учетом особенностей строения и функционирования молочных желез.
Диагностика
В процессе диагностики невусов врач пользуется как стандартными методами (сбор анамнеза, визуальный осмотр), так и методами инструментальной диагностики. Высокоинформативными в этом случае являются такие исследования, как дерматоскопия, биопсия и гистологический анализ родинки.
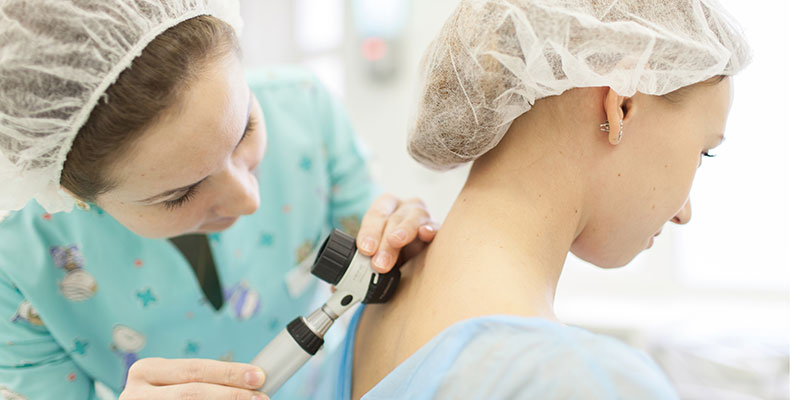
Дерматоскопия
Суть метода дерматоскопии заключается в осмотре кожи под увеличением. В процессе исследования, врачом оценивается цвет и структура эпидермиса, выявляются основные характеристики кожных высыпаний, осматривается эпидермо-дермальное соединение и сосочковый слой дермы.
Для выполнения исследования используется специальный прибор – дерматоскоп. Это приспособление может напоминать небольшую лупу (ручная дерматоскопия) или представлять собой специальный аппарат, который может быть снабжен функцией цифровой фотосъемки с возможностью последующего подробного, вплоть до компьютеризированного, анализа различных кожных структур.
Метод дерматоскопии является простым и доступным, но в тоже время весьма информативным. Осмотр врачом родинок при помощи дерматоскопа значительно повышает шанс выявления злокачественных опухолей кожи, в первую очередь, меланомы.
Биопсия и гистология
Во время биопсии врач производит забор тканей с целью последующей гистологической диагностики. Процедура должна проводиться в условиях перевязочной или операционной с выполнением правил асептики и антисептики.
Возможные виды биопсии родинок:
- Эксцизионная, при которой полностью иссекается кожное образование в пределах здоровой кожи и мягких тканей.
- Инцизионная, во время которой удаляется часть родинки из середины с захватом интактной ткани.
- Кюретажная – материал получают при помощи кюретки в виде ложки или кольца.
- Пункционная – проводится с применением специального трубчатого ножа, который позволяет получить для исследования столбик ткани из эпидермиса, дермы и слоя подкожно-жировой клетчатки.
Гистологическое исследование подразумевает изучение полученного материала под микроскопом после его фиксации, заключения в парафиновый блок и окрашивания.
Проводится гистологическое исследование родинки в среднем 7-10 дней. Однако при подозрении врачом на наличие меланомы, может проводиться срочное исследование по ускоренной методике в течение нескольких часов. Оно менее точное, поэтому окончательный диагноз ставится позже.
Дерматоскопия — инструментальное неинвазивное исследование, при котором врач изучает родинки и другие образования на коже при помощи специального прибора, создающего многократное увеличение. В онкологии дерматоскопия помогает отличать безобидные образования от рака кожи и выявлять меланому на ранних стадиях.
Показания к дерматоскопии
- появление на коже любого образования красного, коричневого или черного цвета;
- травмирование родинки; неравномерное изменение ее цвета;
- увеличение общего числа родинок и пигментных пятен;
- зуд и покалывание в области образования;
- увеличение родинки в размерах.
С профилактической целью дерматоскопию рекомендуют проводить:
- светлокожим людям с родинками и пигментными пятнами;
- при отягощенной наследственности по меланоме (если она была диагностирована у близких родственников);
- людям, у которых на теле много родинок и веснушек;
- при приеме оральных контрацептивов более 1 года;
- при работе на вредных производствах;
- при регулярных выездах в жаркие страны;
- при диспластических невусах рекомендуется проходить дерматоскопию раз в полгода-год.
Специальной подготовки к дерматоскопии не требуется. Не рекомендуется использовать в день обследования косметику и местные лекарственные средства. Для получения более четкого изображения на место исследования иногда наносят небольшое количество геля, который уменьшает отражение света от поверхности кожи.
Современные цифровые дерматоскопы имеют множество преимуществ перед обычными. Трубка прибора соединена с монитором компьютера, на который выводится изображение. Цифровая дерматоскопия служит методом мониторинга для пациентов из группы высокого риска по развитию меланомы. Она также позволяет составлять карту родинок всей поверхности тела и наблюдать за их изменениями в динамике, сравнивая результаты с предыдущими. Методика проведения цифровой дерматоскопии проста, безопасна и полностью автоматизирована. В течение 3 минут можно получить подробный анализ всех новообразований.
Следует помнить, что дерматоскопия не позволяет поставить окончательный диагноз «меланома», для этого необходима биопсия и гистологическое исследование образца ткани. [1,3]
Чем опасны родинки?
Родинки (пигментные невусы) — доброкачественные новообразования, но некоторые из них способны трансформироваться в агрессивную опасную злокачественную опухоль — меланому. Риски повышены при следующих состояниях:
- Большое количество родинок на теле.
- Диспластические невусы — особые родинки, которые имеют большие размеры, неровные края, неравномерную окраску.
- Врожденные меланоцитарные невусы — родинки, которые присутствуют на теле ребенка с рождения. Обычно дети рождаются без родинок — они появляются в течение жизни. Наиболее опасны гигантские врожденные невусы диаметром более 10 см. Они перерождаются в меланому с вероятностью 30%.
Важно знать: научные исследования показывают, что только 30% меланом развиваются из ранее существовавших пигментных невусов. В 70% случаев злокачественная опухоль возникает на неизмененной коже, там, где родинок не было. [2]
Как проводится дерматоскопия?
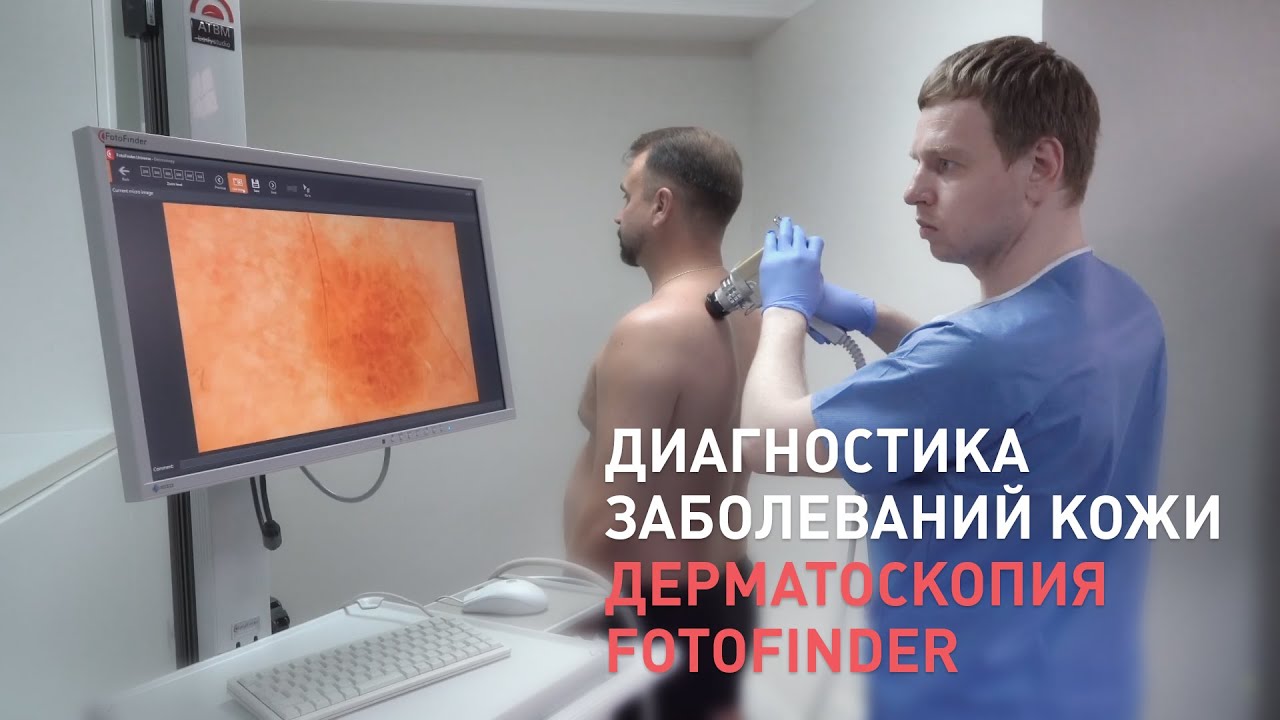
Классическая дерматоскопия проводится с помощью специального инструмента, напоминающего лупу — дерматоскопа. С помощью него врач осматривает кожу, оценивает размеры и внешний вид обнаруженных новообразований.
Более современная методика, которая применяется в «Евроонко», — видеодерматоскопия с помощью немецкой установки ФотоФайндер. Аппарат делает снимки всей поверхности кожи пациента, составляет «карту родинок» и сохраняет изображения в компьютере. Процедура абсолютно безболезненна. [3]
Оборудование для дерматоскопии в «Евроонко»
В «Евроонко» проводится дерматоскопия с помощью современной установки ФотоФайндер от немецкой компании FotoFinder Systems GmbH. Этот производитель вот уже более 20 лет выпускает высокотехнологичные готовые решения для визуализации новообразований кожи и анализа изображений. Аппарат делает снимки всей поверхности тела и загружает их в компьютер, где они сохраняются и обрабатываются специальной программой.

Как оценить злокачественность родинки
Во время дерматоскопии оценивается ряд характеристик, таких как размеры, его возвышение над кожей, форма, симметрия, состояние границ, цвет, характер поверхности, наличие изъязвлений. Однако оценка данных показателей достаточно субъективна. В связи с этим были разработаны различные методики определения злокачественности новообразования. Чаще других используются следующие:
- Шкала 3 признаков. Оценивается асимметрия, типичная пигментная сеть и наличие бело-голубых структур.
- Шкала 7 признаков (G.Argenziano). Оцениваются основные критерии (атипичная пигментная сеть и сосудистый рисунок, бело-голубая пелена) и дополнительные (атипичные разветвления, пигментация, пятна, а также области регрессии).
- Шкала 11 признаков (S.Menzies). В рамках данной системы выделяют положительные критерии (черные точки по краю образования, бело-голубая пелена, много коричневых точек, наличие у образования более 5 цветов, много голубых и серых точек и др.), а также отрицательные (симметрия формы, наличие одного цвета).
- Система ABCD (W.Stolz). Данный алгоритм учитывает асимметрию, неравномерность и четкость границ и цвета, а также наличие дерматоскопических структур.
Каждая из описанных систем продемонстрировала высокую практическую значимость и имеет свой алгоритм подсчета. За наличие того или иного признака добавляется определенное количество баллов. Если при их суммировании превышено пороговое значение, новообразование признается подозрительным, проводится его биопсия или сразу удаление как злокачественного новообразования. [4]
В системе ФотоФайндер компьютерная программа автоматически анализирует снимки, за счет чего достигается большая точность диагностики.

У всех нас есть родимые пятна — родинки, которые, как известно, способны перерождаться в раковые опухоли. Многие люди забывают о регулярных обследованиях, тогда как любые изменения кожи необходимо как можно скорее показать дерматологу.
Итог печален — рак кожи, который уже тяжело лечить.
Обследование без боли: родинки под микроскопом
Дерматология занимается лечением доброкачественных и онкологических заболеваний кожи тела, кожи, рта, наружных половых органов. Также дерматологи лечат патологии волос и ногтей, проводят профилактические осмотры , включая скрининг родинок.

Осмотр родинки
Уже более 10 лет наиболее эффективным инструментом для выявления онкогенных родинок является дерматоскопия. Дерматологи с удовольствием применяют этот вариант обследования, так как только дерматоскоп, обеспечивая увеличение в 10 раз, позволяет неинвазивно рассмотреть поверхностные новообразования и выявить опасные формы, невидимые невооруженным глазом. При этом дерматоскопическое исследование — абсолютно безболезненный тест.
Независимо от количества родинок и типа кожи, каждый человек должен посещать дерматолога один раз в год, чтобы обследовать кожные образования — родинки и бородавки — методом дерматоскопии. Исходя из дерматоскопической картины, дерматолог может четко исключить злокачественную дегенерацию, даже в случае изменений, которые очень похожи на рак. И напротив, выявить онкопатологию, когда ее ещё не видно.
Когда следует удалить родинку?
По словам дерматологов, часто даже при обычном осмотре врачу понятно, что данное родимое пятно следует удалить.

Удаление родинки
Существует несколько причин для удаления:
- Если поражение явно злокачественное;
- Для профилактики, если родимое пятно еще не злокачественное, но при дерматоскопии подтверждается его диспластичность и может меланома.
- Если родинка часто раздражается растиранием или подвержена другим механическим повреждениям.
- Если родинка относится к определенным онкогенным типам родимых пятен.
Существует несколько типов родимых пятен, считающихся подверженными повышенному риску. Они должны либо внимательно отслеживаться, либо удаляться.
Что можно сделать, если у вас много родинок
Если у кого-то много родинок, и за ними сложно уследить, необходимо так называемое фотодерматоскопическое исследование. Процедура абсолютно безобидная, и включает в себя фотографирование и запись дерматоскопического изображения родинок для дальнейшего сравнения.

Фотодерматоскопическое исследование
При последующем обследовании, через несколько месяцев, врач сравнивает родинки со снимками, и видит когда и как родинка начала меняться.
Цифровое отслеживание и мониторинг родинок необходим пациентам, у которых есть несколько нестабильных родинок одновременно. Так как не все неправильные родинки изменяются со временем, хирургическое удаление проводится выборочно. Дерматолог убирает только подозрительные родимые пятна.
Родинка удаляется хирургическим путем под местной анестезией. Сначала под нее вводят анестетик, и только затем удаляют, поэтому пациенту не больно. Далее удаленную родинку направляют на гистологический анализ.
Выявление признаков рака кожи
Задача дерматолога — диагностировать злокачественное поражение кожи. К сожалению рак кожи лечится долго и часто приводит к смерти. Благодаря регулярному мониторингу, врач может обнаружить подозрительную родинку до начала ракового процесса. Это значит, что от нее можно будет избавиться заранее.
Очень важно, чтобы пациенты следили за изменениями кожи и дома. К дерматологу нужно немедленно обратиться, если родинка:
- растет;
- становится неправильной формы;
- изменяется по краям — они поднимаются над кожей;
- меняет цвет — он становится неровным;
- кровоточит;
- воспаляется;
- зудит.
При вовремя диагностированной меланоме, вероятность излечения составляет 90%. Поздняя стадия этого рака — один из худших онкологических диагнозов, часто приводящих к смерти.
Дерматоскопия – абсолютно безопасный, неинвазивный диагностический метод, с помощью которого можно осмотреть кожу с таким увеличением, что становятся видны более глубокие слои эпидермиса. В результате обследования дерматолог может оценить характер родинок и других новообразований, выявляя рак кожи и др. опасные патологии на ранних стадиях, не применяя скальпель.
СТОИМОСТЬ ДЕРМАТОСКОПИИ В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ

*Клиника имеет лицензию на оказание этих услуг
Опытные специалисты ведут прием в медицинском центре Диана. Дерматоскопия в нашей клинике проводится при помощи инновационного диагностического оборудования от ведущего мирового производителя.
Особенности исследования: что выявляет дерматоскопия
Дерматоскопия – единственный способ выявить меланому на ранних стадиях, когда онкология еще не склонна к метастазированию и поддается относительно простому лечению, без хирургического вмешательства. Исследование новообразований проводится при помощи специального увеличительного прибора – дерматоскопа.Оборудование увеличивает родинку или папиллому в десятки раз, четко показывая размер, цвет и однородность структуры и контура новообразования. Современный цифровой дерматоскоп способен увеличить объект от 20 до 90 раз. Врачу доступна фото и видео фиксация. Это позволяет отслеживать изменение новообразований с течением времени и после проведенного лечения. Ещё один вид дерматоскопии — эпилюминесцентная дерматоскопия (ЭКД). Исследование проводится с применением поляризованного освещения. Это позволяет подсветить родинку изнутри, тем самым позволяя лучше ее рассмотреть. Если структура и поверхность родинки равномерны, то в 80% случаев опасения пациента по поводу онкологии неоправданны и новообразование можно удалить лишь, если оно мешает или портит внешний вид. В тех же ситуациях, когда родинка имеет сложную неоднородную структуру – ее удаляют одним из современных методов — лазером или радионожом. Удаленные ткани отправляют на гистологическое исследование, точно определяющее характер и природу опухоли. Дерматоскопия значительно повышает точность диагностики меланоцитарных (разные виды родинок), немеланоцитарных (базалиомы, плоскоклеточный рак кожи, себорейный кератоз), доброкачественных и злокачественных кожных образований.
Когда необходимо провести дерматоскопию родинки или папилломы
Дерматоскопию рекомендуют проводить всем взрослым людям хотя бы раз в год при наличии любых новообразований — родинок, папиллом, кондилом, пигментных пятен, бородавок, при шелушении кожи и т.д. Особенно это важно, если человек посещает солярий или часто находится на солнце, а также если у родственников пациента обнаруживался рак. Проведение визуального исследования новообразования и консультация с опытным дерматологом. крайне необходимы в следующих случаях:
- родинка изменила цвет, форму, начала чесаться или шелушиться, кровоточить;
- родинка подвергается трению, травмируется;
- появление новых родинок и их быстрый рост;
- разрастание невусов и приобретение неровного контура родинки;
- кровоточивость любого новообразования;
- быстрый бесконтрольный рост;
- болезненность, зуд, дискомфорт в области расположения папилломы;
- выпадение волос, растущих в области родники;
- изменение цвета и структуры поверхности любого новообразования;
- пациент решил удалить родинку и хочет удостовериться, что она доброкачественная.
Важная особенность дерматоскопии — ее безопасность, ведь для исследования нет необходимости нарушать целостность кожных покровов и травмировать ткани. Исходя из этого, для проведения данной диагностической процедуры нет противопоказаний и тем более побочных эффектов.
Подготовка
Большой плюс дерматоскопии — к ней не нужно заранее готовится. Единственная просьба врачей – не используйте за сутки до приема любой крем, в том числе тональный. Нельзя расчесывать новообразование, отшелушивать корочки, надевать синтетическую и плотную одежду, травмирующую новообразование.
Как проводится дерматоскопия
Процедура абсолютно безболезненная, не требует ни анестезии, ни других обезболивающих методов. Пациент принимает удобное положение сидя или лежа на кушетке, в зависимости от места на котором расположено исследуемое новообразование. На оголенную кожу наносится гель, позволяющий увидеть цвет и структуру более глубоких слоев кожи. Дерматоскоп наводится на новообразование, делается съемка, которая впоследствии поможет отследить динамику развития родинки или оценить успешность проведенной терапии (например после удаления родинки). Врач определяет параметры по специальной шкале и делает вывод, относительно характера новообразования. Если новообразование вызывает подозрения, то дерматолог рекомендует дальнейшее наблюдение либо удаление с последующим гистологическим исследованием. Удалить родинку можно сразу же на приеме. В процессе диагностики каждое новообразование подвергают детальному изучению.
- Первое на что смотрит врач – характер краев родинки. Неровные и нечеткие края могут указывать на злокачественность. В норме родинка имеет четкие и ровные границы.
- Следующий важный пункт – симметричность родинки. Если визуально разделить родинку пополам, то она должна быть полностью симметрична. Наличие асимметрии – плохой признак (исключение – врожденные родимые пятна).
- Неравномерный окрас родинки также должен насторожить специалиста. Нормальная родинка – имеет однородный окрас. Наличие полос, точек, участков другого цвета – зачастую свидетельствует о злокачественном характере родинки.
- Размер родинки более 7 миллиметров – нехороший признак. Исключением являются родимые пятна.
Изменения родинки, такие как: увеличение в размере, появление вкраплений другого цвета, видоизменение краев, – повод обратится к дерматологу как можно скорее.
После дерматоскопии
Обследование не оставляет никаких следов — пятен, царапин и т.д. Но диагностика — это не лечение, поэтому не гарантирует, что существующие новообразования останутся доброкачественными на всю жизнь. Если у вас есть образования на коже, которые вас беспокоят – это повод обратится к врачу. Помните о профилактике в борьбе с злокачественными образованиями – используйте защитные средства, ограничивающие воздействие на кожу УФ лучей.
Преимущества и недостатки дерматоскопии
- Процедура проходит быстро и безболезненно, не имеет противопоказаний и совершенно безопасна, так как не требует хирургического вмешательства.
- Дает возможность проводить динамику развития новообразований на коже.
- Позволяет диагностировать меланому (злокачественная опухоль кожи) на ранних стадиях. Точность диагностики достигает 80%.
- При подозрении на онкологию обследование необходимо дополнять гистологическим анализом, биопсией.
- Точность диагностики зависит от мощности оборудования и опытности врача.
Где делают дерматоскопию в Санкт-Петербурге
Современная многопрофильная клиника Диана в СПБ предлагает своим пациентам проведение точного, безопасного и достоверного исследования родинок, папиллом и кондилом при помощи высококачественного дерматоскопа экспертного класса. Дерматоскопия в СПБ в нашей клинике проводится в стерильных условиях и стоит совсем недорого. Здесь же можно удалить родинки и папилломы радиоволновым методом и сдать любые анализы.
Читайте также:

