Может ли дерматит быть на слизистых
Обновлено: 26.04.2024
Атопический дерматит — это хроническое аллергическое заболевание с периодами обострения и ремиссии. Наиболее характерными симптомами заболевания являются постоянный зуд кожи и красные поражения, напоминающие лишайник. Атопический дерматит чаще всего диагностируется у маленьких детей, взрослые болеют реже.
Другие термины для атопического дерматита, такие как атопическая экзема или ранее использовавшаяся чесотка, в самом названии сближают природу и специфические симптомы этого заболевания. Люди, страдающие АД, страдают хроническим зудом кожи. В результате царапин, которые трудно контролировать, кожа разрушается, ослабляя защитную барьерную функцию. Как следствие, происходит чрезмерная потеря воды из более глубоких слоев кожи (происходит ее высыхание), и аллергены имеют больше шансов проникнуть в организм.
Что такое атопия?
Атопия — это ненормальная реакция организма на аллерген, приводящая к перепроизводству антител IgE, ответственных за аллергическую реакцию. Атопический дерматит относится к группе атопических заболеваний, как и бронхиальная астма, крапивница и сенная лихорадка.
Пациенты, склонные к атопии, обычно имеют несколько аллергических заболеваний одновременно. Организм человека, страдающего AD, реагирует на очень низкие дозы аллергена (молекулы, которые могут вызвать иммунную реакцию) в окружающей среде. Болезнь может быть вызвана многими факторами, которые нас окружают: пылевыми клещами, пыльцой с цветов, животных и пищи.
Причины атопического дерматита
Первые симптомы атопического дерматита почти у половины пациентов появляются между третьим и шестым месяцем жизни, в большинстве случаев заболевание появляется в возрасте до пяти лет. Происхождение атопического дерматита является сложным, и его развитие представляет собой совокупность экологических, генетических, иммунологических и неиммунологических факторов.
У пациентов с БА существует генетический дефект в эпидермисе, который вызывает нарушения в составе поверхностного слоя кожи. В результате кожа пациента подвергается чрезмерному воздействию аллергенов, она становится сухой, чрезмерно чувствительной и зудящей.

Атопический дерматит
Заболевание является генетическим, что означает, что если у одного или двух родителей был атопический дерматит или любое другое атопическое заболевание, вероятность того, что дети унаследуют склонность к атопии, включая атопический дерматит, высока.
Каковы симптомы атопического дерматита (AD)?
Наиболее распространенным симптомом атопического дерматита является экзема, воспаление, которое проявляется в виде папул на покрасневшей коже. Повреждения кожи обычно появляются группами и выстраиваются в неправильные формы.
В результате царапин появляются повреждения кожи. Хронические поражения приводят к лихенизации (утолщению) кожи и ее гиперкератозу, то есть ихтиозу (кератоз пиларис, ихтиоз). В очень тяжелых условиях может возникнуть эритродемия, то есть общее воспаление кожи, увеличение лимфатических узлов и повышение температуры.
В зависимости от возраста пациента течение заболевания можно разделить на три фазы: детская, подростковая, взрослая. Локализация изменений отличается время от времени. У детей симптомы атопического дерматита часто видны на щеках и лбу, в то время как у взрослых он в основном виден в изгибах нижних и верхних конечностей. Кроме того, у взрослых могут развиться другие симптомы AD, такие как беловатая перхоть, которая не встречается у детей.
Как распознать атопический дерматит?
В диагностике часто используются тесты — кожные пробы и атопические пластыри, но отрицательный тест не всегда означает, что болезнь отсутствует, это может быть только то, что аллергенный аллерген еще не обнаружен.
Лаборатория также выполняет определения общего сывороточного IgE, которые определяют аллергию у пациента. Поскольку атопический дерматит является аллергическим заболеванием, мы не можем его полностью вылечить, мы лечим его только симптоматически. В некоторых случаях можно десенсибилизировать пациента.
Как предотвратить и лечить рецидивирующее воспаление при AD?
Лечение АД является комплексным и требует постоянного контроля состояния кожи. Это особенно важно для детей, которые чаще всего не могут определить, к каким продуктам они проявляют аллергию и в каких ситуациях. Пациенты должны минимизировать контакт с аллергенами, что нелегко из-за множественности аллергенов и их распространенности.
Симптомы атопического дерматита усиливаются в ответ на стресс, поэтому для предотвращения рецидивов рекомендуется избегать стрессовых ситуаций, особенно когда это хроническое течение.
Во время обострения симптомов необходимо проконсультироваться с дерматологом, который подберет подходящие антигистаминные препараты, которые также обладают противозудными свойствами, и другие лекарства, которые ингибируют развитие аллергии — для местного или общего применения (например, иммунодепрессанты).
Стоит позаботиться о том, чтобы исключить из рациона продукты, которые заставляют больных чувствовать себя плохо и дают сыпь. Избегание аллергенов в порошках и жидкостях для полоскания рта, которые сильно раздражают уже пораженную кожу, также играет ключевую роль.
Избегайте одежды из шерсти и других «едких» материалов. Важно качество постельного белья, на котором пациент спит. Оно также должно быть мягким и не раздражающим. Гигиенические и косметические процедуры также оказывают влияние на состояние кожи при AD. Избегайте отшелушивающих моющих средств и мыла, регулярно увлажняйте и слегка смазывайте кожу.
Атопия — болезнь не только организма
Атопический дерматит — это заболевание, которое может оказать негативное влияние на психику пациента. Дети и подростки, которым поставлен диагноз AD, чаще всего имеют проблемы с принятием в своей среде. Трудно объяснить своим сверстникам, откуда берутся красные пятна и шрамы после обострения заболевания.
К счастью, только около у 30% больных симптомы сохраняются в зрелом возрасте. В оставшиеся 70% симптомы полностью исчезают или проявляются в более мягкой форме, которую пациент может контролировать с помощью хорошего дерматолога.
Диагностика атопического дерматита (АД): кожные пробы
При диагностике атопического дерматита — в дополнение к анализу симптомов и лабораторных тестов — для выявления веществ, ответственных за чрезмерную аллергическую реакцию, проводится ряд кожных тестов, таких как кожные пробы, атопические пластыри или тесты на воздействие пищевых элементов на кожу.
Диагноз подтверждается иммунологическими лабораторными тестами — определением концентрации антител IgE — и рядом кожных тестов, которые позволяют выявить аллергены, ответственные за чрезмерную аллергическую реакцию.
Кожные пробы (STP)
В тестах на кожные пробы проводится тест на определенный аллерген. Этот тест основан на факте, что антитела IgE присутствуют на поверхности клеток иммунной системы. Цель теста — привести такие клетки в контакт с аллергеном.
Раствор, содержащий аллерген, наносится на кожу пациента, а затем ее прокалывают с помощью специального ланцета. Обычно во время такого теста одновременно тестируют несколько веществ, например, пыль, волосы или пыльцу.

Кожные пробы
Этот тест ничем не отличается от теста, определяющего аллергию на какое-либо вещество. Поэтому наличие положительной аллергической реакции не означает автоматически атопический дерматит. В дополнение к аллергенной реакции, должны появиться и другие симптомы, такие как сухость и зуд кожи. Кроме того, отрицательный результат теста не означает, что заболевание не является AD; это только означает, что данный набор веществ не вызывает аллергических реакций.
Атопические пластыри (АТФ)
Атопические пластыри — это тип эпидермальных пластырей, с помощью которых специально приготовленные аллергены наносятся на нетравмированную кожу спины пациента и заклеиваются. Они используются, чтобы обнаружить отсроченные аллергенные реакции, которые не могут быть обнаружены кожными пробами укола.
Атопические пластыри являются очень хорошим дополнением к диагностике АД с веществами, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания.

Атопические пластыри
Аппликация для кожи с тестом питания SAFT
SAFT — это метод тестирования пищевой аллергии, который в основном используется для маленьких детей. Методика включает в себя употребление пищи, которая, как подозревается, вызывает аллергию у ребенка, и отслеживание симптомов.
Если во время применения возникает эритема, зуд и отек кожи, это указывает на положительный результат, то есть аллергию. Чаще всего такой тест проводят на аллергенных фруктах, овощах, молоке, куриных яйцах и орехах.
Диагностические проблемы в диагностике АД
Атопический дерматит вызывает диагностические проблемы, так как некоторые из симптомов атопического дерматита характерны для других кожных заболеваний. Атопию иногда путают с псориазом, симптоматической чесоткой или легкой сыпью. Полезны при постановке диагноза наборы критериев для диагностики AD по Вильямсу или Ханифину и Райке.
Также не всегда легко определить аллергены, ответственные за возникновение неприятных симптомов. Отрицательный кожный тест не всегда означает, что болезнь отсутствует, это может говорить только о том, что сенсибилизирующий аллерген еще не обнаружен. Между тем именно правильный выбор веществ, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания, является ключом к улучшению его самочувствия.
Диагностика атопического дерматита (АД): лабораторные исследования
Атопический дерматит — это иммунное заболевание, при котором происходит перепроизводство антител в ответ на аллерген. Лабораторный анализ крови может измерять общую концентрацию антител IgE или концентрацию антител IgE против определенных аллергенов или всех их групп. Результаты этих тестов, превышающие норму, позволяют поставить диагноз АД.
Лабораторные тесты в диагностике AD
Диагностика AD направлена на выявление нарушений в функционировании иммунной системы, особенно при иммуноглобулиновых нарушениях IgE.
Определение общей концентрации IgE-антител
Самый простой тестом, выполняемый при диагностике AD, — определение общей концентрации IgE-антител в крови. Эта концентрация указывается в МЕ, а стандарт составляет 100 МЕ/мл. У пациентов с атопией общая концентрация антител IgE увеличивается на 80%. Часто существует связь между концентрацией IgE, превышающей норму в 10 раз, и клиническим состоянием кожи пациента. Чем выше концентрация антител, тем хуже и тяжелее изменения кожи.
Поэтому пациентов с атопическим дерматитом можно разделить на две группы: те, у кого повышенный уровень антител, и те, у кого нормальный уровень антител (около 20% пациентов).
- В первом случае мы говорим о внешнем атопическом дерматите (внешний атопический дерматит — EAD), потому что симптомы вызваны аллергенами, поступающими из окружающей среды.
- Реже мы имеем дело с внутренним AD (внутренний атопический дерматит — IAD), где симптомы появляются по неиммунным причинам, например, дефект кожи или неспецифический воспалительный ответ. Это означает, что результат IgE в пределах нормы не обязательно исключает атопический дерматит.
Определение концентрации специфических антител IgE
Разновидностью этого теста является определение специфических антител IgE, которые направлены против конкретных веществ или целых групп (например, пищевых продуктов). Такой тест особенно полезен, когда состояние кожи пациента или неспособность прекратить прием лекарств препятствует проведению кожных проб.
Как диагностируется атопический дерматит? Критерии диагностики АД
При постановке диагноза атопический дерматит, помимо иммунологических лабораторных анализов крови, ключевым является анализ состояния кожи пациента и ее симптомов в соответствии с критериями Уильямса и его коллег или критериями Ханифина и Райки.
Атопический дерматит (AD) является хроническим заболеванием со сложной причиной. На его появление влияют иммунологические, генетические, неиммунологические факторы и факторы окружающей среды. Поэтому это не просто аллергическая реакция. По этой причине основой правильной диагностики АД является общая картина заболевания, прежде всего внешний вид кожи.
Атопический дерматит представляет собой заболевание, которое вызывает диагностические проблемы — аналогичные симптомы могут возникать при других типах дерматита, например себорейном или потовом дерматите, контактной экземе, микозе или псориазе. Самым распространенным диагнозом атопического дерматита является так называемый Критерии Уильямса и его коллег или критерии Ханифина и Райке.

Раздражающий дерматит на гениталиях (ирритативный дерматит) — это сыпь или покраснение на гениталиях, возникающая у чувствительных людей после контакта с определенным раздражителем. Раздражителями могут быть любые препараты, наносимые на кожу половых органов. Наиболее распространенными являются мыло, моющие средства и презервативы.
Сыпь выглядит как покраснение полового члена или покраснение вульвы (наружных половых органов женщины), которое вызывает зуд половых органов у мужчин или зуд половых органов у женщин, дискомфорт и боль. После покраснения на половых органах появляются волдыри и струпья — места, где может развиться генитальная инфекция.
Лечение ирритативного дерматита на половых органах основано на распознавании раздражителя и его избегании. Снимают симптомы крема с кортикостероидами и прохладные ванны.
Раздражающий дерматит половых органов — причины
Раздражающий контактный дерматит половых органов — это воспаление кожи. Оно проявляется покраснением (генитальная сыпь) и легким отеком кожи, возникающим в результате неспецифической реакции на прямое химическое повреждение. Агент, который действует как сильный раздражитель, вызывает повреждение эпидермальных клеток кожи и воспалительную реакцию, приводящих к покраснению, отеку и изъязвлению кожи.
Химические вещества, удаляющие липидный слой кожи или повреждающие клеточную мембрану, вызывают раздражение.
- мыло и моющие средства;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического и цветного белья.
Раздражающий дерматит половых органов — симптомы
Симптомы могут появиться через несколько минут или часов после воздействия раздражителя. В редких случаях симптомы могут появиться даже через несколько недель или месяцев (кумулятивном контактном дерматите). Такой тип дерматита обычно возникает после контакта с легкими раздражителями, например, моющими средствами в течение длительного периода времени.
Больные жалуются на покраснения, зуд, жжение, боль и дискомфорт в половых органах.
Выделяют несколько стадий:
- Эритематозная стадия — покраснение половых органов;
- Везикулярная стадия — образование волдырей на половых органах;
- эрозивная стадия — появление язвы на половых органах;
- плоскоклеточная стадия — образование более толстого рогового слоя.
Типичная картина раздражающего контактного дерматита включает диффузное покраснение пораженной кожи с образованием корок.
На поврежденной коже могут образовываться борозды, вызывающие боль в половых органах и зуд.
Поврежденная кожа половых органов — это место, где легко развиваются воспаление и инфекция.
У мужчин заболевания половых органов не редкость. Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, возникающими из-за плохой гигиены и раздражения. Незалеченные заболевания, передающиеся половым путем, могут привести к баланиту (воспалению головки пениса).
Раздражение головки полового члена может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для мытья, не подходящих для половых органов, или других неподходящих препаратов (лосьонов, ароматизаторов).
- покраснение на крайней плоти вокруг головки;
- покраснение на половом члене,
- зуд половых органов у мужчин;
- уплотнение крайней плоти;
- белые круглые бляшки на головке пениса;
- болезненная кожа на половом члене;
- затрудненное мочеиспускание.
Лечение воспаления головки полового члена зависит от вызвавшей его причины.
Воспаление вульвы (вульвит) и влагалища (вагинит)
Вульвит — это воспаление вульвы, то есть воспаление наружных женских половых органов. Если поражено и влагалище, то речь идет о вульвовагините.
Причины вульвита — инфекции, раздражители, лекарства и гормональные изменения. Плохая интимная гигиена может способствовать размножению грибков и бактерий, а также вызывать раздражение.
По причинам возникновения вагиниты можно разделить на несколько групп:
- неинфекционный вагинит — следствие контактного дерматита;
- атрофический вагинит — у женщин в период менопаузы из-за недостатка эстрогена влагалище истончается и становится восприимчивым к инфекциям;
- инфекционный вагинит — заражение микроорганизмами;
- бактериальный вагиноз — следствие дисбаланса бактериальной флоры влагалища;
- грибковая инфекция половых органов — кандидоз влагалища.
Наиболее частыми симптомами у женщин являются необычные выделения, раздражение и зуд половых органов. Кожа краснеет и опухает. Из влагалища распространяется неприятный вагинальный запах, а при мочеиспускании чувствуется жжение.
Диагноз очень легко поставить на основании анамнеза и клинической картины.
Необходимо отличать аллергический контактный дерматит от контактного дерматита, вызывающего раздражение, и для этого проводится кожный эпикутанный тест на аллергены.
При диагностике ирритативного дерматита кожная проба отрицательная.
Причины, которые следует исключить при постановке диагноза раздражающий дерматит:
- аллергический контактный дерматит;
- генитальный псориаз;
- генитальный грибок у мужчин (грибок полового члена);
- генитальный грибок у женщин (вагинальный кандидоз);
- генитальный герпес;
- сифилис;
- воспаление головки полового члена (баланит);
- воспаление крайней плоти (баланопостит);
- воспаление влагалища (вагинит);
- воспаление вульвы (вульвит);
- воспаленные сальные железы;
- волосяной фолликулит.
Раздражающий дерматит на половых органах — лечение
Самый важный шаг в лечении ирритативного дерматита на гениталиях — распознать раздражитель и избегать его применения.
Холодные компрессы и ванны могут помочь облегчить симптомы, а местные кортикостероиды в виде кремов можно использовать в краткосрочной перспективе.
Пациент должен сократить частое мытье половых органов ароматизированным мылом и прекратить носить тесную синтетическую одежду, которая может вызвать раздражение. Женщинам надо отказаться от использования влажных гигиенических салфеток, ежедневных прокладок, а также ароматной и цветной туалетной бумаги.

Контактный дерматит — это острое воспаление, которое возникает в результате контакта кожных покровов с раздражителем или аллергеном. Для возникновения заболевания может хватить однократного контакта, но чаще всего он длительный и неоднократный.
Нередко болезнь возникает у людей, имеющих уже в анамнезе различные кожные и аллергические заболевания, вредные условия труда, снижение общей сопротивляемости организма.
Причины развития контактных дерматитов
На силу воздействия раздражителя влияют его свойства, окружающая среда и сопротивляемость организма человека. Раздражители бывают:
- Механические – это трение (например, одеждой или обувью);
- Физические – это воздействие высоких или низких температур, различных излучений;
- Химические – это кислоты щелочи, мыла, аммиак и многое другое.
Аллергический контактный дерматит – это специфическая воспалительная реакция, которая развивается в результате повторного воздействия аллергена. В первый раз происходит сенсибилизация аллергена. В этой фазе аллерген «активирует» Т-клетки, которые мигрируют в эпидермис (кожу).
При повторном воздействии аллергена Т-клетки выделяют вещества, провоцирующие воспаление. Иногда воспаление возникает не только в месте воздействия аллергена — Т-клетки мигрируют с помощью кровотока.
В роли аллергенов могут выступать абсолютно любые вещества: растения, косметика, продукты питания и многое другое.
По своей локализации дерматит бывает очень разнообразным, но чаще всего поражаются кисти рук, кожа лица и открытые участки кожи (например, при газообразных аллергенах или фотосенсибилизации).
Симптомы и стадии заболевания
Клиника контактного дерматита зависит от силы воздействия, ее длительности и частоты. В самом начале наблюдается небольшая эритема, зуд и боль, которые могут исчезать после прекращения контакта. Воздействия раздражителей вызывает боль, а зуд более характерен для аллергического контактного дерматита. Сама кожа в месте поражения утолщается.
По мере прогрессирования эритема увеличивается и присоединяются водянистые элементы (везикулы). Элементы могут располагаться как на месте контакта, так и за его пределами. Высыпания могут быть хаотичными, а могут повторять контуры контактирующего предмета. Возникают они примерно в течение суток.
Отек может увеличиваться, образуются трещины и струп. Эта стадия опасна присоединением вторичной инфекции. По мере заживления, может появиться рубец.
В связи с описанной клиникой, выделяют три основные стадии контактного дерматита:
- эритематозная;
- везикулезная;
- некротическая.
Диагностика
Диагностикой контактного дерматита занимается дерматолог. Для уточнения диагноза и при более тяжелых случаях могут потребоваться консультации или постоянные наблюдения дерматолога и аллерголога.
В первую очередь диагностика основана на клинических проявлениях и анамнезе. Оценивается характер сыпи, ее локализация и формы высыпаний. При сборе анамнеза важно обратить внимание на работу пациента и его супруга (супруги), хобби, используемой косметике, домашних животных и многое другое.
При отсутствии эффекта от лечения, тяжелой клинической форме или при подозрении на аллергический контактный дерматит, проводят накожные аппликационные пробы. Они помогают определить возможные аллергены, вызвавшие патологическую реакцию.
Лечение и прогноз
В первую очередь необходимо выяснит причину и избавиться от ее воздействия. В период лечения необходимо отказать от водных процедур в месте поражения. Лечение делится на наружное и внутреннее. Наружно применяются холодные компрессы и повязки.
Место поражения можно обрабатывать антисептиками и использовать повязки с регенерирующими мазями и кремами. Применяются глюкокортикостероиды как внутренне, так и наружно. Антигистаминные препараты уменьшат дальнейшее развитие аллергической реакции и зуд.
Лечение контактного дерматита происходит амбулаторное, но в тяжелых случаях может переместиться и в стационар.
Выводы
Прогноз при начальных стадиях контактного дерматита хороший, но самолечение довольно длительное (около месяца). Реактивность организма сохраняется на всю жизнь. Пациент должен учитывать особенности своего организма и по возможности избегать контактов и обязательно проводить своевременное лечение.
Аллергический стоматит - это воспалительные изменения слизистой оболочки ротовой полости, обусловленные развитием иммунопатологических реакций (гиперчувствительности, гиперергии). Проявлениями аллергического стоматита служат отек, гиперемия, кровоточивость, язвочки и эрозии слизистой оболочки, жжение во рту, боль при приеме пищи, гиперсаливация, иногда ухудшение общего состояния. Обследование пациента с аллергическим стоматитом включает сбор аллергологического анамнеза, выявление причины аллергической реакции, осмотр полости рта, проведение провокационных, элиминационных проб, кожных тестов, исследование слюны и др. Лечение аллергического стоматита предполагает исключение контакта с аллергеном, прием антигистаминных средств, медикаментозную обработку слизистой.
МКБ-10
Общие сведения
Аллергический стоматит – патологический симптокомплекс, возникающий в полости рта при микробной, контактной, лекарственной аллергии либо служащий местным проявлением инфекционных, кожных, аутоиммунных и других заболеваний. Аллергические поражения полости рта могут протекать в форме стоматита, папиллита, глоссита, гингивита, пареита, палатинита, хейлита. Среди названных клинических форм аллергический стоматит встречается наиболее часто. Рассмотрение проблем, связанных с аллергическим стоматитом, требует междисциплинарного взаимодействия специалистов в области стоматологии, аллергологии и иммунологии, дерматологии, ревматологии и др.

Причины
Возникновение аллергического стоматита может быть связано с проникновением аллергена в организм либо непосредственным контактом со слизистой оболочкой ротовой полости. В первом случае аллергический стоматит будет служить проявлением системной реакции (на пыльцу, медикаменты, плесень, пищевые продукты и т. д.); во втором – местной реакции на раздражающие факторы, непосредственно контактирующие со слизистой (зубную пасту, зубные протезы, лекарственные пастилки для рассасывания, ополаскиватели для полости рта и пр.).
Развитие контактного аллергического стоматита чаще всего связано с повышенной чувствительностью к материалам, используемым в стоматологии: препаратами для аппликационной анестезии, металлическим пломбам, брекетам, ортодонтическим пластинкам, коронкам, акриловым или металлическим зубным протезам. В акриловых протезах аллергическими факторами, как правило, выступают остаточные мономеры, в редких случаях – красители.
При использовании металлических зубных протезов может развиваться аллергия на сплавы, содержащие хром, никель, золото, палладий, платину и др. Кроме этого, определенную роль в патогенезе возникновении аллергического стоматита играет кариес, хронический тонзиллит, а также скапливающиеся в протезном ложе болезнетворные микроорганизмы и продукты их жизнедеятельности, которые раздражают слизистую.
Факторы риска
Контактный аллергический стоматит чаще наблюдается у пациентов, страдающих хроническими заболеваниями ЖКТ (гастритом, холециститом, панкреатитом, колитом, дисбактериозом, гельминтозами и др.), эндокринной патологией (сахарным диабетом, гипертиреозом, климактерическими расстройствами и пр.). Это объясняется тем, что органические и функциональные нарушения при данных заболеваниях изменяют реактивность организма, вызывают сенсибилизацию к контактным аллергенам.
Развитию тяжелых форм стоматита способствуют другие аллергические заболевания: лекарственная болезнь, пищевая аллергия, риниты, крапивница, экзема, отек Квинке, астматический бронхит, бронхиальная астма и др. Аллергический стоматит не всегда протекает изолированно; иногда он входит в структуру системных заболеваний – васкулитов, геморрагического диатеза, многоформной экссудативной эритемы, системной красной волчанки, склеродермии, болезни Бехчета, синдрома Лайелла, синдрома Рейтера, синдрома Стивенса-Джонсона и др.
Классификация
В зависимости от характера клинических проявлений различают катаральный, катарально-геморрагический, буллезный, эрозивный, язвенно-некротический аллергический стоматит. С точки зрения этиологии и патогенеза аллергические стоматиты включают:
- медикаментозные;
- контактные (в т. ч. протезные);
- токсико-аллергические;
- аутоиммунные дерматостоматиты;
- хронический рецидивирующий афтозный стоматит и другие формы.
С учетом скорости развития симптомов выделяют аллергические реакции немедленного и замедленного типов: в первом случае аллергический стоматит, как правило, протекает в форме ангионевротического отека Квинке. Если реализуется аллергическая реакция замедленного типа, симптомы аллергического стоматита чаще всего обнаруживаются через несколько дней после воздействия аллергена. Иногда аллергический стоматит на зубные протезы развивается спустя 5-10 лет их использования, т. е. после длительного периода бессимптомной сенсибилизации.
Симптомы аллергического стоматита
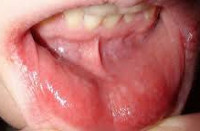
Проявления аллергического стоматита зависят от формы заболевания. Так, для катарального и катарально-геморрагического аллергического стоматита характерны ксеростомия (сухость во рту), жжение, зуд, нарушение вкусовой чувствительности (кислый вкус, металлический привкус), дискомфорт и болезненность при приеме пищи. При объективном осмотре определяется гиперемированная и отечная слизистая полости рта, «лакированный» язык; при катарально-геморрагической форме на фоне гиперемии выделяются петехиальные кровоизлияния и отмечается кровоточивость слизистой.
Буллезный аллергический стоматит протекает с образованием в полости рта везикул различного диаметра с прозрачным содержимым. Обычно после вскрытия пузырей аллергический стоматит переходит в эрозивную форму с формированием на слизистой оболочке эрозий, покрытых фибринозным налетом. Появление язвочек сопровождается резким усилением локальной болезненности, особенно проявляющейся при разговоре и приеме пищи. При слиянии отдельных дефектов на слизистой могут образовываться обширные эрозивные поверхности. Возможно ухудшение общего самочувствия: потеря аппетита, слабость, повышение температуры тела.
Наиболее тяжелой по своим проявлениям является язвенно-некротическая форма аллергического стоматита. При этом определяется резкая гиперемия слизистой с множественными язвочками, покрытыми грязновато-серым фибринозным налетом, и очагами некроза. Язвенно-некротический аллергический стоматит протекает на фоне выраженной боли при приеме пищи, гиперсаливации, высокой температуры, головной боли, подчелюстного лимфаденита.
Общие симптомы при аллергическом стоматите могут включать функциональные нарушения со стороны нервной системы: бессонницу, раздражительность, канцерофобию, эмоциональную лабильность.
Диагностика
Обследование пациента с аллергическим стоматитом проводится стоматологом с привлечением в случае необходимости смежных специалистов: аллерголога-иммунолога, дерматолога, ревматолога, эндокринолога, гастроэнтеролога и др. При этом важное значение имеет сбор и анализ аллергологического анамнеза и выявление потенциального аллергена.
- Осмотр. При визуальной оценке полости рта врач отмечает увлажненность слизистой, ее цвет, наличие и характер дефектов, тип слюны. В процессе стоматологического осмотра обращается внимание на наличие в полости рта зубных протезов, пломб, ортодонтических аппаратов; их состав и сроки ношения, изменение цвета металлических протезов и т. п.
- Исследование слюны. Химико-спектральный анализ слюны и определение рН позволяют произвести качественную и количественную оценку содержания микроэлементов и оценить происходящие электрохимические процессы. Дополнительные исследования при аллергическом стоматите могут включать биохимический анализ слюны с определением активности ферментов, определение болевой чувствительности слизистой оболочки, гигиеническую оценку протезов, соскоб со слизистой на Candida albicans и др.
- Аллергологическое тестирование. Аллергологическое обследование предполагает проведение пробы с экспозицией (временное удаление протеза с оценкой реакции), провокационную пробу (возвращение протеза на место с оценкой реакции), кожные аллергические пробы, исследование иммунограммы.
Дифференциальную диагностику аллергического стоматита необходимо проводить с гиповитаминозами В и С, герпетическим стоматитом, кандидамикозом, поражениями слизистой при лейкозе, СПИДе.
Лечение аллергического стоматита
Лечебные мероприятия при аллергическом стоматите будут зависеть от причины, повлекшей развитие заболевания. Основополагающим принципом терапии аллергических заболеваний служит исключение контакта с аллергеном: соблюдение диеты, отмена лекарственного препарата, отказ от ношения зубного протеза, смена ополаскивателя или зубной пасты и т. п.
Медикаментозная терапия аллергического стоматита обычно предусматривает назначение антигистаминных препаратов, витаминов группы В, С, РР, фолиевой кислоты. Производится местная обработка слизистой оболочки полости рта антисептиками, обезболивающими препаратами, ферментами, кортикостероидными препаратами, заживляющими средствами (облепиховым маслом и др.).
Пациентам, у которых аллергический стоматит возник как осложнение стоматологического лечения, в дальнейшем необходима консультация стоматолога-терапевта, стоматолога-ортопеда, ортодонта; проведение смены пломб или коронок, замены брекет-системы, базиса протеза и пр.
Прогноз и профилактика
Своевременная диагностика аллергического стоматита позволяет преодолеть заболевание на ранней стадии; сроки терапии катарального и катарально-язвенного стоматита обычно не превышают 2 недели. В более тяжелых и запущенных случаях, может потребоваться длительное лечение аллергического стоматита.
Профилактические меры предусматривают хороший гигиенический уход за ротовой полостью, своевременное лечение кариеса и заболеваний десен. Необходимо регулярное профилактическое посещение стоматолога для удаления зубных отложений, корректировки протезов, их своевременной замены. Важное значение в профилактике аллергического стоматита играет индивидуальный подход к лечению и протезированию зубов, использование гипоаллергенных материалов.
2. Аллергические заболевания с проявлениями в полости рта у детей и подростков. Роль врача-стоматолога в комплексном лечении/ Т.Н. Терехова, Т.Г. Белая, Л.В. Козловская. – 2007.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Заеды в уголках рта: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Заедами принято называть трещины в уголках рта, возникающие при поражении слизистых оболочек полости рта и губ и переходящие на кожу. Заеды – это разговорный термин, в медицинской среде подобные нарушения целостности кожи и слизистых называются ангулярным хейлитом, ангулитом, ангулярным стоматитом, угловым стоматитом, щелевидным импетиго.
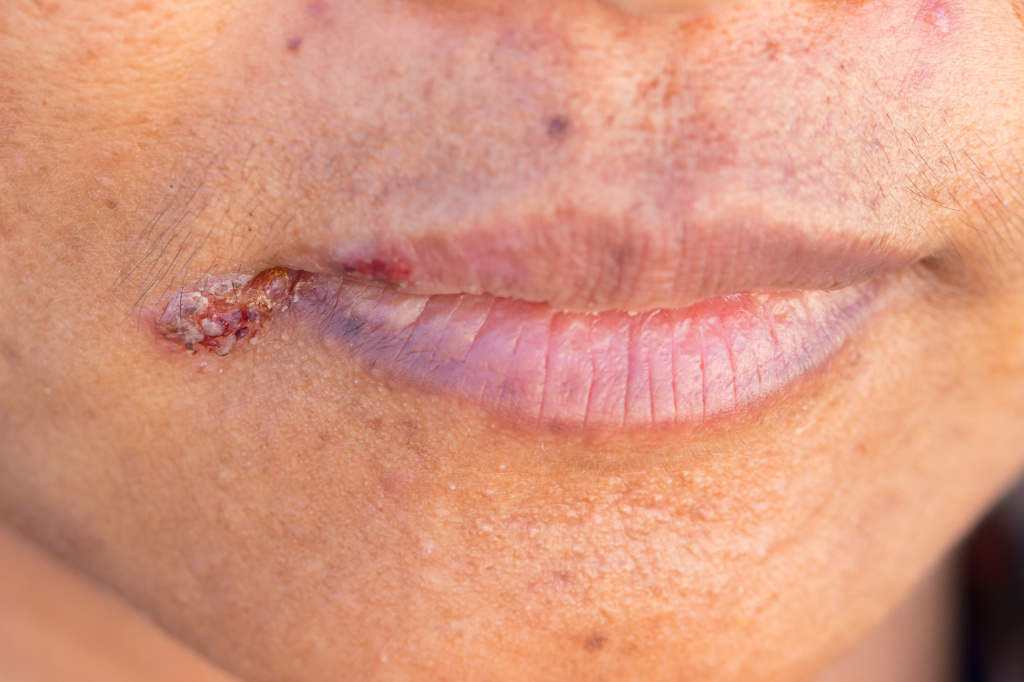
Заеды вначале проявляются покраснением кожи в уголках рта, шелушением, после чего возникают трещинки и кровоточивость. В особенно запущенных случаях могут появляться язвочки и пузыри. Для заед характерна болезненность, зуд или жжение в уголках губ при попытке широко открыть рот (например, при зевоте), разговоре и даже приеме пищи.
У многих пациентов заеды становятся хроническими или рецидивирующими. Главная опасность ангулярного стоматита в том, что заеды являются воротами для проникновения в организм различных инфекций.
Разновидности заед
Кандидозные заеды – грибковое поражение кожи уголков губ.
Стрептококковые заеды – бактериальное поражение кожи уголков губ.
Заеды смешанной этиологии – одновременное грибковое и бактериальное поражение кожи уголков губ.
По течению различают:
Острые заеды – обычно являются дерматологическим дефектом кожи, а не симптомом другого заболевания, хорошо поддаются лечению, не рецидивируют.
Хронические заеды имеют длительное, рецидивирующее течение с формированием глубоких трещин. Могут сигнализировать о снижении иммунитета.
Заеды могут быть с одной или с обеих сторон рта.
Возможные причины заед в углах рта
Самая частая причина неприятных трещинок в углах рта - размножение условно-патогенной микрофлоры полости рта при снижении иммунитета в осенне-весенний период. Главными возбудителями являются стрептококки и грибы Candida.
В норме эти микроорганизмы в небольшом количестве присутствуют на коже, но при сниженном иммунитете в сочетании с микротравмами и недостаточной личной гигиеной они проникают в кожу, вызывая воспалительный процесс. К факторам, способствующим прогрессированию воспаления, относят сахарный диабет, различные заболевания кожи, резкую смену климата, посещение общественных бань, использование чужих полотенец и других средств личной гигиены, травмирование кожи вокруг рта путем выдавливания прыщей, расчесов, порезов во время бритья, ношение съемного зубного протеза.
Если причиной заед являются стрептококки, то после появления красноты образуются пузыри с гнойным содержимым (фликтены), которые быстро лопаются и оставляют за собой щелевидные трещины. Заживают они долго с образованием корочек. Пациентов беспокоит сильный зуд, невозможность безболезненно открыть рот, слюнотечение. Заболевание может сопровождаться длительным насморком.
В случае грибкового (кандидозного) поражения в уголках рта появляются эрозии и трещины, окруженные беловатыми точками (слущенными клетками эпителия). Иногда трещина покрыта беловатым налетом, который легко и безболезненно отделяется. Пузыри с гнойным содержимым и корки не образуются.
Распространены случаи возникновения ангулярного хейлита после длительного курса антибактериальной, цитостатической терапии или лечения глюкокортикостероидными гормонами.
При каких заболеваниях могут появиться заеды в уголках рта?
Заеды в углах рта могут возникать при железодефицитной анемии, кожных патологиях (псориазе, атопическом дерматите, стрептококковых поражениях кожи), сахарном диабете, недостатке витамина А и витаминов группы В, аллергических реакциях на косметические средства или средства личной гигиены (например, зубные пасты), иммунодефицитных состояниях (в том числе ВИЧ-инфекции), язвенной болезни желудка и двенадцатиперстной кишки, эрозивном гастрите, геморрое.
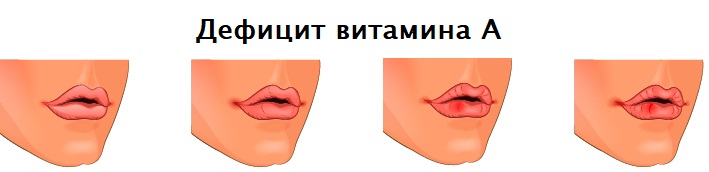
Ангулярный стоматит следует дифференцировать с сифилисом и туберкулезом, которые могут быть схожи по своим симптомам на одном из этапов развития инфекции. При сифилисе формируется эрозия, покрытая серовато-белым налетом, часто она безболезненная и имеет уплотнение в своем основании. У больных туберкулезом общее состояние тяжелое, язва болезненная, ее края подрыты.
К каким врачам обращаться при появлении заед?
Важно помнить, что заеды, особенно хронические и рецидивирующие, могут быть симптомом серьезного заболевания, поэтому необходимо проконсультироваться со специалистом.
С ангулярным стоматитом можно обратиться к врачу-терапевту , педиатру, дерматологу , стоматологу.
Диагностика и обследование
Для постановки точного диагноза необходимо обследование, которое обычно включает:
-
соскоб с поверхности эрозии (бактериологическое исследование показывает причину заед в случае присутствия стрептококков или грибов);
Определение ДНК Streptococcus species в соскобе эпителиальных клеток со слизистой оболочки ротоглотки методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». Стрептококки могут вызывать различные по локализации и степени тяжести инфекции у человека. Они.
Читайте также:

