Может ли быть боррелиоз без эритемы
Обновлено: 02.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Исследование иксодового клеща: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показание к назначению исследования
Показанием для выполнения исследование является присасывание клеща к телу человека.
Для Российской Федерации наибольшее эпидемиологическое значение имеют иксодовые клещи (относящиеся семейству Ixodidae).
Для инфекций, передающихся иксодовыми клещами, характерна весенне-осенняя сезонность с апреля по октябрь, однако в регионах с теплым климатом отмечается круглогодичная активность иксодовых клещей. Группами риска по заболеваемости инфекциями, передающимися иксодовыми клещами, являются жители городской и сельской местности, посещающие очаги обитания клещей. Передача возбудителей инфекций происходит при присасывании зараженных клещей к телу человека.

К инфекциям, передающимся иксодовыми клещами, относятся клещевой вирусный энцефалит, иксодовые клещевые боррелиозы, клещевой гранулоцитарный анаплазмоз человека, моноцитарный эрлихиоз человека и другие (лихорадка Ку, крымская геморрагическая лихорадка, туляремия, риккетсиозы).
Возбудитель клещевого энцефалита - РНК-содержащий вирус рода Flavivirus. Инкубационный период заболевания составляет, как правило, 7–14 дней от момента присасывания клеща, но может длиться до 25 дней. Инфекция поражает клетки головного и спинного мозга с последующим развитием парезов и параличей.
Выявление возбудителя клещевого вирусного энцефалита в клеще позволяет своевременно провести экстренную профилактику инфекции. В случае получения положительного результата показано экстренное введение специфического иммуноглобулина - не позднее 72 часов от момента укуса. Максимальная эффективность препарата наблюдается при его введении в течение первых суток после укуса.
Возбудитель болезни Лайма - спиралевидная бактерия рода Borrelia. Заболевание развивается в 20% случаев после присасывания клеща, инфицированного боррелиями. У 50-80% больных отмечается местное кожное воспаление – клещевая мигрирующая эритема (покраснение), диаметр которой не превышает 5 см. При распространении по крови боррелии поражают внутренние органы, клетки нервной системы, в результате чего могут развиться менингит, менингоэнцефалит, радикулоневрит, неврит черепных нервов.
Возбудитель гранулоцитарного анаплазмоза человека - бактерия Anaplasma phagocytophilum, которая поражает гранулоциты – белые клетки крови, содержащие гранулы (нейтрофилы, эозинофилы, базофилы). Заражение происходит при укусе клеща, инфицированного бактериями - анаплазмами.
Среди симптомов заболевания отмечают длительную лихорадку, слабость, головную боль, потливость, кашель, тошноту, рвоту, диарею, боль в мышцах и суставах. Увеличиваются лимфатические узлы, могут наблюдаться поражения почек, печени, селезенки. Реже диагностируется воспаление оболочек головного и спинного мозга. Инкубационный период в среднем составляет 14 дней.
Возбудителями моноцитарного эрлихиоза являются бактерии, относящиеся к роду Ehrlichia. Они попадают в организм человека со слюной клеща, по лимфатическим путям проникают в кровь и начинают размножаться в клетках внутренней поверхности сосудов, в белых клетках крови - моноцитах. После разрушения клетки микроорганизмы выходят из нее и инфицируют другие. Поражаются внутренние органы (печень, центральная нервная система, костный мозг, кожа) с развитием инфекционных гранулем. Клиническая картина эрлихиоза схожа с гранулоцитарным анаплазмозом.
Гранулоцитарный анаплазмоз человека, моноцитарный эрлихиоз и боррелиоз являются показанием к назначению антибактериальной терапии. При своевременном выявления заболевания и лечении прогноз благоприятный.
Подготовка к процедуре
При обнаружении присосавшегося клеща для его удаления из тела необходимо обратиться в травматологический пункт. Если такой возможности нет, клеща следует удалить самостоятельно. Для этого нужно перехватить тело клеща обернутыми марлей пальцами или пинцетом строго перпендикулярно поверхности тела, как можно ближе к его ротовому аппарату. Затем, поворачивая тело клеща вокруг оси, извлечь его. Не рекомендуется смазывать место укуса и самого клеща маслом. Клеща с кусочком влажной ваты необходимо поместить в плотно закрываемую емкость (специальный контейнер с крышкой для исследования биоматериала, банку, пробирку или др.). Нельзя помещать в одну емкость клещей, снятых с разных людей.
Ранку на коже продезинфицировать антисептиком (спиртом, йодом, зеленкой), руки после извлечения клеща тщательно вымыть с мылом. Контейнер с клещом доставить в ближайший медицинский офис в день снятия. В настоящее время можно приобрести специальные устройства для удаления клеща, которые продаются в аптеке.

Клеща (в контейнере или другой емкости) необходимо доставить в медицинский офис в день снятия.
Срок исполнения
Качественные тесты («обнаружено - не обнаружено») исследования клеща для выявления РНК/ДНК возбудителей инфекций, передаваемых иксодовыми клещами: клещевого энцефалита, боррелиоза (болезни Лайма), анаплазмоза, эрлихиоза выполняются до 3 рабочих дней.
Что может повлиять на результат
Сроки выполнения ПЦР-исследований могут быть увеличены при проведении подтверждающих тестов.
Лабораторное исследование клеща для выявления РНК/ДНК возбудителей инфекций, передаваемых иксодовыми клещами: клещевого энцефалита, боррелиоза (болезни Лайма), анаплазмоза, эрлихиоза
Синонимы: ПЦР-диагностика клещевого энцефалита, боррелиоза, анаплазмоза и эрлихиоза. Tick-borne diseases, polymerase chain reaction, PCR, tick-borne encephalitis, Lyme disease, human anaplasmosis, human ehrlichiosis. Краткое описание теста «Лабораторное исследование клеща для выявления РНК.
Форма представления результата: тест качественный.
Метод определения - молекулярно-генетический (ПЦР). ПЦР (полимера́зная цепна́я реа́кция) - метод молекулярной биологии, позволяющий обнаружить малые концентрации генетического материала (определенных фрагментов РНК/ДНК) бактерий, вирусов, паразитов в биологическом материале (в крови, моче, соскобе, исследуемом клеще).
Анализ выполняется для ранней диагностики, экстренной специфической профилактики и проведения лечения заболеваний, передаваемых иксодовыми клещами.
Исследуемый материал - клещ.
Сдать анализ крови на инфекции, передаваемые иксодовыми клещами можно в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Нормальные показатели
«Не обнаружено» - не обнаружено специфических фрагментов РНК или ДНК возбудителя клещевого энцефалита или боррелиоза, анаплазмоза, эрлихиоза в теле клеща.
Расшифровка показателей
В данных исследованиях проводится выявление в клеще специфических фрагментов РНК или ДНК возбудителей инфекционных заболеваний, которые переносятся клещами:
- вирус клещевого энцефалита (Tick-borne encephalitis Virus, TBEV)– возбудитель клещевого энцефалита;
- боррелии (Borrelia burgdorferi s.l.) – возбудитель боррелиоза – болезни Лайма;
- анаплазмы (Anaplasma phagocytophilum) – возбудитель гранулоцитарного анаплазмоза человека;
- эрлихии (Ehrlichia chaffeensis/E.muris-FL) – возбудитель эрлихиоза.
Обнаружено: выявлены специфические фрагменты РНК или ДНК соответствующего инфекционного агента в теле клеща.
Не обнаружено: не обнаружено специфических фрагментов РНК/ДНК данного возбудителя.
При присасывании клеща на эндемичной по клещевому вирусному энцефалиту территории и/или получении положительного результата лабораторного исследования клеща необходимо срочно обратиться за медицинской помощью для принятия мер экстренной профилактики в течение 72 часов после присасывания под наблюдением врача-инфекциониста, а при его отсутствии – врача-терапевта. При появлении клинических признаков заболевания следует как можно быстрее обратиться к врачу-инфекционисту в медицинскую организацию.
Дополнительное обследование при отклонении от нормы
Если клещ не сохранился или не подлежит исследованию вследствие неправильного хранения, с целью раннего обнаружения возбудителей инфекций в организме пациента могут быть назначены следующие исследования крови:
-
антитела класса IgМ к вирусу клещевого энцефалита (количественный анализ);
Маркёр острой инфекции вирусом клещевого энцефалита. Вирус клещевого энцефалита – РНК-содержащий вирус семейства Flaviviridae. Он входит в группу арбовирусов, то есть вирусов, передающихся насекомыми. Переносчики заболевания и резервуар вируса клещевого энцефалита в природных ус.
Заболевание не передается от человека к человеку, или от животных к человеку. А питомцы могут способствовать инфицированию только принося в дом клещей на своей шерсти.
Факт 2. Источником инфекции являются далеко не все клещи
На территории России «зараженными» считаются около 30-60% клещей. При этом риск встречи с инфицированными насекомыми значительно выше в эндемичных регионах страны: на Урале, Алтае, Дальнем Востоке и Сибири. На остальной территории вероятность заражения довольно вариабельна и связана с особенностями растительности (лес хвойный, лиственный, поля, степи и т.д.) и климата.
Факт 3. Укус – не равнозначен заражению
Для передачи боррелиоза требуется от 36 до 48 часов, во время которых клещ должен иметь «доступ» к крови. Опасность инфицирования возрастает в зависимости от времени присасывания клеща. Считается, что если клещ снят в течение суток пребывания на теле человека, то он не успевает передать возбудителя инфекции
По этой причине молодые клещи (размером до 2 мм), заметить которых намного сложнее, представляют гораздо большую угрозу, нежели их «взрослые родственники».
Кроме того, маленьких насекомых значительно сложнее извлечь «невредимыми», а значит и сдать такого клеща на анализ чаще всего не представляется возможным.
Факт 4. Симптомы боррелиоза появляются не сразу
Боррелиоз, как и любая другая инфекционная болезнь, имеет определенный инкубационный период. В данном случае он составляет, в среднем, от 7 до 14 дней от укуса.
Однако может укорачиваться до 2-5 дней (молниеносная форма) или удлиняться до нескольких недель.
В это время пострадавшего, как правило, ничего не беспокоит, а первые симптомы появляются уже ближе к концу периода «инкубации».
Факт 5. Боррелиоз может протекать без симптомов
Если быть точнее, то - без каких-либо специфичных симптомов. И проявления болезни нередко неотличимы от таковых при гриппе.
Слабость, утомляемость, головные боли, ломота в теле и небольшое повышение температуры (до 37,0-38,0 градусов), появившиеся через некоторые время после укуса, могут стать единственными симптомами инфицирования.
А подтвердить или опровергнуть острый инфекционный процесс можно с помощью анализа крови на антитела (IgM).
Факт 6. Боррелиоз часто дает осложнения
Речь прежде всего о «скрытых» формах заболевания. Когда под маской хронической усталости и простуды «идет» поражение:
- сердца (миокардит, перикардит и другие),
- нервной системы (полиневрит, менингит)
- и опорно-двигательного аппарата (боли в мышцах, суставах и костях мигрирующего характера).
Факт 7. «Мишень» на коже – признак боррелиоза
Характерным признаком болезни является покраснение места укуса, с постепенным расширением на соседние участки кожи. При этом центр «пятна» постепенно бледнеет, что и придает покраснению форму «мишени», достигающей до 10 см в диаметре.
Кстати за свойство «двигаться» по поверхности кожи, боррелиозная «мишень» и получила название «мигрирующей или кольцевидной эритемы».
Факт 8. Заражение боррелиозом можно обнаружить спустя годы от укуса
Хроническое течение инфекции под маской других заболеваний - характерная черта нелеченого боррелиоза. А провериться на инфицированность уже по прошествии 5 недель и более можно с помощью анализа крови на антитела класса G.
Факт 9. Боррелиоз хорошо лечится антибиотиками
При этом, разумеется, чем раньше назначен препарат, тем выше его эффективность. Однако достоверно подтвердить инфицированность боррелиозом возможно не ранее 2-3 недель от момента укуса (когда в крови появляются IgM антитела). А значит назначение антибиотика сразу после укуса может только профилактический характер.
Факт 10. До 2002 года существовала вакцина
Однако, ее производство было прекращено в связи с низким спросом и достаточной эффективностью своевременной антибиотикотерапии
Весна - время энергетического подъема и вдохновения. Отдых становится все более активным, а природа - основным местом его проведения. Однако, без мер безопасности, даже кратковременные весенне-летние прогулки могут закончиться тяжелым заболеванием. Как «не привезти с отдыха» опасные инфекции? И каковы их первые признаки?
Кто, где, когда
Клещи просыпаются от спячки чаще всего в апреле, когда земля прогревается до 5-7 градусов. Их активность довольно быстро нарастает и достигает своего пика в мае-июне.
Эти крохотные (0,2-0,4 см), малозаметные глазу, насекомые поджидают свои «жертвы» на кустарниках, траве и деревьях (высотой от 25 см до 1,5 метров). При этом излюбленным местом их обитания являются затененные влажные территории с густым подлеском, а также тропы, места выпаса скота, малинники, поросли осинника и вырубки. Хорошо проветриваемые солнечные участки – «не по вкусу» клещам, поэтому риск их укусов здесь значительно меньше.
Помимо прочего клещи «не любят» дождь и жару, а время их наибольшей активности приходится на раннее утро и вечер.
Стоит отметить, что в последние десятилетия ареал обитания клещей сильно изменился – теперь их запросто можно встретить и в городской черте. Особенно опасны в этом отношении кучи растительного мусора (листва, скошенная трава) и высокая трава, а вот стриженые газоны – безопасны.
Место «жительства»
Иксодовые клещи являются «домом» для возбудителей многих опасных инфекций, в числе которых и боррелиоз (болезнь Лайма). При этом, согласно статистике, опасность инфицирования представляют около 30-40% клещей на территории России.
Заражение насекомых происходит во время «питания». Через кровь естественных хозяев (белохвостые олени, собаки, грызуны, птицы, рогатый скот и другие) бактерии рода Borrelia попадают в пищеварительную систему клещей. Оттуда часть бактерий попадает в слюнные железы насекомого и далее, при укусе, в организм человека.
Надо сказать, что заражение возможно и при раздавливании клеща на поврежденной коже, когда содержимое пищеварительного тракта насекомого (вместе с боррелиями) попадает в кровеносное русло человека. Хотя такие случаи встречаются довольно редко. В организме человека бактерии распространяются с током крови и лимфы и способны поражать практически любой орган. Замечено, что риск заражения боррелиозом тем выше, чем дольше период присасывания клеща. Клещ, который присосался более 24 часов назад передает возбудителей болезней почти со 100% вероятностью. Поэтому и рекомендуется осматривать друг друга при лесных прогулках каждые 3-4 часа, за это время клещ или еще не присосался, а выбирает «лакомое» место на теле человека или период присасывания очень короткий и, сняв клеща, можно себя обезопасить от заражения.
Яркие и стертые
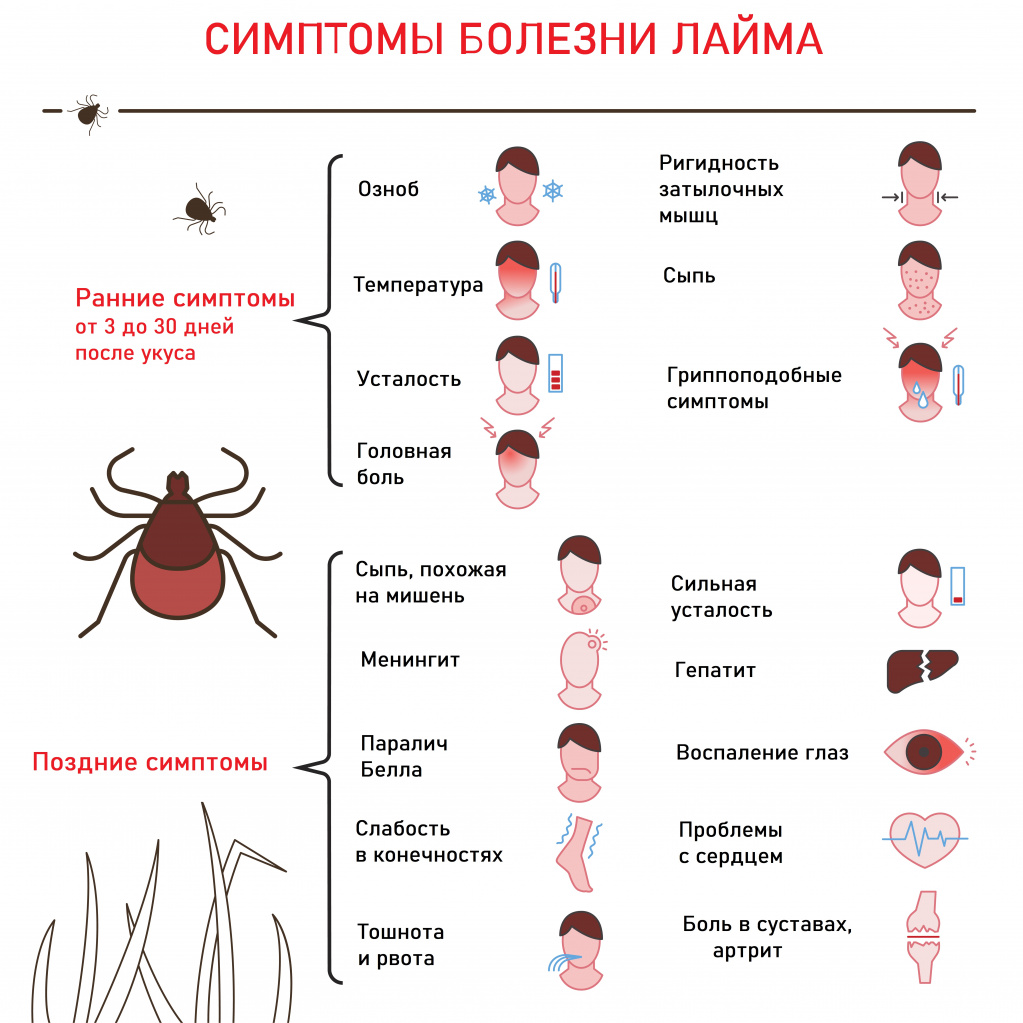
Первые симптомы боррелиоза появляются в среднем через 10-14 дней от момента укуса, однако этот период может сильно укорачиваться (несколько дней) или удлиняться (несколько месяцев или лет). В течение этого времени «пострадавшего» ничего не беспокоит, за исключением покраснения, которое со временем увеличивается, приобретает форму «мишени» или бублика (кольцевидная эритема) и распространяется на соседние участки кожи.
Диаметр эритемы варьирует от 3 до 70 см, и по мере ее «разрастания», в месте укуса может пояиться зуд, отечность и даже болезненность. Это соответствует I стадии заболевания.
Примерно в это же время появляются неспецифические гриппоподобные симптомы: озноб, повышение температуры, головные и мышечные боли, выраженная слабость и утомляемость. В некоторых случаях уже на I стадии появляются симптомы поражения головного мозга и его оболочек: тошнота и рвота, скованность мышц шеи, светобоязнь и другие.
Дополнительно могут присутствовать: сыпь, боли в суставах, першение в горле и кашель.
«Коварство» боррелиоза кроется в поздней реакции иммунитета и отсутствия, в некоторых случаях, классической симптоматики I стадии. Это обуславливает риск развития хронического инфекционного процесса и необходимость обращаться к врачу не только при появлении симптомов, но и сразу же после укуса.
Хроническая болезнь Лайма протекает «под маской:
- неврологических (радикулит, головные боли, парезы),
- сердечно-сосудистых (миокардиты, перикардиты, атриовентрикулярные блокады), суставных (артриты),
- дерматологических (сыпь «неясного генеза»)
- и многих других заболеваний,
- а также «синдрома хронической усталости».
Такое течение часто становится причиной поздней постановки «верного» диагноза и, как следствие, развития осложнений.
Диагностика
Основным и самым эффективным способом выявления болезни Лайма служит анализ крови на антитела IgM и IgG к боррелиям.
Присутствие IgM-антител подтвердит наличие острого, а IgG - перенесенного или хронического инфекционного процесса. Однако анализ становится актуален не ранее, чем через 14 дней от укуса, а в отношении антител класса G – не ранее, чем через 3 недели.
Еще одним способом проверить риск заболевания – анализ самого клеща. Правда для этого насекомое должно быть доставлено на анализ живым и невредимым, чего довольно сложно добиться, если клещ уже «присосался».
Таким образом, сложность диагностики, непостоянство симптомов и риск хронизации процесса, обуславливают необходимость мер индивидуальной защиты при посещении «природы» и незамедлительное обращение к врачу, при выявлении укуса клеща.
Не каждый клещ содержит боррелии. Клещи заражаются когда питаются на инфицированных животных. Процент инфицированных боррелиозом клещей отличается в разных регионах. Клещ одновременно может быть инфицирован боррелиями, вирусом клещевого энцефалита и другими возбудителями. Поэтому возможно развитие микст-инфекции.
Боррелиоз может принимать хроническое течение, проявляясь поражением суставов, кожи, сердца, нервной системы. Но, на ранних стадиях, он хорошо лечится антибиотиками. Поздние стадии боррелиоза поддаются терапии, но лечение более длительное и менее эффективное. Поэтому важна своевременная диагностика и лечение боррелиоза.
Самый частый и заметный симптом боррелиоза — покраснение в месте укуса (эритема), которое, обычно, появляется не ранее чем через неделю после укуса. Покраснение увеличивается в размерах и может достигать нескольких десятков сантиметров в диаметре. При этом центр может светлеть, и покраснение принимает вид кольца.
Если покраснение возникло в момент укуса то это, скорее всего, не проявление боррелиоза, а реакция на укус клеща. После удаления клеща, такое покраснение быстро проходит. Боррелиозная эритема, наоборот, увеличивается.
Эритема может быть как и с просветлением в центре, так и равномерно окрашенной. Может быть небольшой зуд в месте эритемы, но может не быть ни каких ощущений. Бывают и безэритемные формы.
У части больных боррелиозом появление эритемы не сопровождается изменениями самочувствия. Синдром общей интоксикации может сопровождать появление эритемы или являться единственным проявлением боррелиоза при безэритемных формах. Проявляется синдром общей интоксикации лихорадкой (чаще субфебрильной), ознобом , головной болью, ломотой в теле, усталостью.
При появлении эритемы в месте укуса (даже, если нет других симптомов) и/или синдрома общей интоксикации необходимо проконсультироваться у инфекциониста.
Через 3-4 недели эритема может угаснуть и без лечения, но это не всегда значит что наступило выздоровление. Если боррелиоз не лечить, то присходит распространение (диссеминация) боррелий по организму. При этом на первый план выходят признаки поражения различных органов: нервной системы, суставов, сердца.
При отсутствии лечения, боррелиоз может принять хроническое течение. При этом в анамнезе может быть острый боррелиоз, но возможно, что клинические симптомы хронического боррелиоза появятся после длительного латентного течения. Для хронического боррелиоза характерно поражение кожи, суставов, нервной системы. Реже других органов. Симптомы хронического боррелиоза разноообразны, и зависят от преимущественно пораженного органа. Может быть головная боль, утомляемость, боли в суставах, у части больных развивается атрофический дерматит.
Болезнь может заканчиваться на первой или второй стадии. Или проявляться только на хронической стадии при отсутствии эритемы и других ранних проявлений.
Клещевой боррелиоз может протекать совместно с другими клещевыми инфекциями: клещевым энцефалитом, эрлихиозом. Заболевание не передается от человека к человеку. Ни при бытовых, ни при половых контактах заразиться от больного нельзя. Заражение происходит только при укусе клеща.
Приобретенный боррелиоз во время беременности может вызвать осложнения со стороны плода. Своевременное лечение предотвратит их.
Лечение должно проводиться в инфекционной больнице, где прежде всего проводится терапия, направленная на уничтожение боррелий. Без такого лечения болезнь прогрессирует, переходит в хроническое течение, а в ряде случаев приводит к инвалидности.
Переболевшие находятся под медицинским наблюдением в медицинской организации по месту жительства. Даже после адекватно пролеченной острой формы боррелиоза и купирования всех имеющихся симптомов в дальнейшем (иногда через несколько лет) могут развиться отдаленные проявления. Поэтому необходимо ориентировать пациента в отношении возможности дальнейших осложнений и необходимости своевременного обращения к соответствующим врачам.

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 02.09.2021
- Reading time: 2 минут чтения
Боррелиоз — болезнь Лайма — наиболее распространенное клещевое заболевание в Европе. Тесты на болезнь Лайма вызывают у пациентов много страха и неопределенности в основном из-за разнообразной информации, появляющейся в Интернете.
Действительно, существуют специфические ситуации и факторы, которые влияют на результат анализа крови на бореллиоз. Чтобы понять, что может быть причиной ложноположительных и отрицательных результатов тестов и из чего вытекают «подводные камни» при диагностике болезни Лайма, нужно знать, какие основные анализы крови проводятся для подтверждения диагноза и как организм реагирует на развивающуюся инфекцию.
Реакции организма на белки спирохеты Боррелии — зачем сдавать анализ крови при бореллиозе
Болезнетворные бактерии (спирохеты Borrelia), попадая в организм в результате укуса клеща, вызывают активацию ряда специфических и неспецифических реакций иммунной системы. Организм, борясь с возбудителем, начинает вырабатывать антитела. Именно благодаря этим маленьким белковым специфическим молекулам, то есть произведенным специально для борьбы с этой конкретной бактерией, мы можем диагностировать инфекцию, выполнив анализы крови.
Когда начинается иммунный ответ в ходе болезни Лайма
Ранняя фаза инфекции связана с выработкой антител к боррелиям класса IgM. Антитела IgM — первая линия обороны. Они вызывают активацию других процессов, направленных на уничтожение бактерий, в т. ч. активацию комплемента и процесс фагоцитоза (поглощения).
Организм начинает вырабатывать ранние антитела IgM против боррелий примерно через 2 недели после начала инфекции. Однако у каждого человека время начала выработки антител IgM может быть немного разным – поэтому считается, что у всех пациентов должны быть антитела класса IgM в крови только через 6 недель. Специфические антитела IgM достигают своего пика производства через 2 месяца после заражения.
Затем начинается сероконверсия – концентрация антител IgM в крови постепенно снижается, с одновременным повышением концентрации антител IgG (так называемых поздних антител).
Поздняя фаза инфекции связана с выработкой антител к боррелиям класса IgG. Антитела IgG характеризуются гораздо более высокой специфичностью и сродством к антигенам Borrelia, что делает их более эффективными в борьбе с возбудителем.

Как обнаружить болезнь Лайма — серологические лабораторные исследования
Двухэтапная серологическая диагностика (тестирование антител в крови) в связи с высочайшей чувствительностью, в настоящее время рекомендуется в качестве рутинной (стандартной) процедуры. Исключение составляют особые ситуации — возникновение атипичных кожных симптомов, подозрение на раннюю стадию артрита или нейроборрелиоза. В этих случаях используются молекулярные методы, непосредственно выявляющие генетический материал (ДНК) спирохет Borrelia.
Согласно действующим европейским рекомендациям, диагностика инфекции должна основываться на двухэтапном серологическом обследовании:
- первый этап — скрининговый тест, чаще всего метод ИФА;
- второй этап — подтверждающий тест, Western Blot — западный блоттинг, белковый иммуноблот.
В качестве скрининговых тестов, расширяющих доступ к диагностике, также используются экспресс-кассетные тесты для тестирования антител IgM в месте оказания медицинской помощи. Наилучшие шансы на выявление ранней фазы заражения дает выполнение тестов на антитела IgM через 6 недель после укуса клеща или окончания сезона наибольшей активности клещей в сентябре.
Иными словами, проведение теста примерно через 6 недель после укуса клеща позволяет обнаружить раннюю фазу инфекции спирохеты боррелии. После подтверждения заболевания следует начать лечение антибиотиками.
Ложноположительные результаты тестов на боррелиоз – причины
Ложноположительный результат — это результат, указывающий на наличие антител в крови, когда на самом деле у пациента нет инфекции. Причиной того, что пациент, не болеющий боррелиозом, получит «положительный» результат могут стать:
- Перекрестные реакции, то есть наличие других инфекций. Антигены, то есть белки, которые присутствуют на поверхности спирохет Боррелии, присутствуют и у других возбудителей – бактерий и вирусов. Таким образом, положительный результат скрининга болезни Лайма может быть результатом другой инфекции, например, спирохеты Treponema pallidum, вируса ВЭБ, вызывающего инфекционный мононуклеоз, вирусов герпеса или ВИЧ.
- Аутоиммунные заболевания . Аутоиммунный процесс заключается в сбое в работе иммунной системы, вырабатывающей антитела, разрушая собственные клетки и ткани. Если пациент страдает аутоиммунным заболеванием, при котором наблюдаются высокие титры аутоантител – это может повлиять на получение ложноположительных результатов теста на болезнь Лайма.
Дополнительная причина, препятствующая постановке правильного диагноза, — тот факт, что аутоиммунные заболевания могут протекать с симптомами, похожими на болезнь Лайма — неврологическими симптомами, боли и воспаление суставов.

Анализ на антитела
Ложноотрицательные результаты тестов на боррелиоз – причины
Это результат, который свидетельствует об отсутствии анти-боррелийных антител в крови, но на самом деле у пациента есть инфекция. Причины ложноотрицательных тестов на болезнь Лайма:
- Обследование проводится слишком рано (серологическое окно) . Антитела к боррелиям в классе IgM обычно появляются примерно через 6 недель после заражения. Если пациент выполнит тест раньше, например, через несколько дней после укуса клеща, в крови еще не будет антител — потому что организм их еще не вырабатывал. Таким образом, серологическое окно — это время с момента попадания возбудителя в организм до момента появления антител.
- Иммунный дефект. Если у пациента есть иммунный дефект, т.е. отсутствует или очень слабая реакция иммунной системы, например, при дефиците иммуноглобулина, то серологические методы могут не обнаружить инфекцию.
- Иммунные комплексы – массивная инфекция. В определенных специфических ситуациях антитела к боррелиям могут связываться циркулирующими бактериальными антигенами. Это происходит при острых состояниях и массивной инфекции.
- Антитела вырабатываются локально и их нет в крови . Бывает, что антитела, указывающие на инфекцию, вырабатываются только локально, например, в спинномозговой или суставной жидкости. Так как между СМЖ и кровью существует очень плотный барьер – антитела могут не обнаруживаться в крови. При подозрении на местную инфекцию обследование проводится в спинномозговой или синовиальной жидкости.
- Антибиотикотерапия . Если пациент проходил антибактериальную терапию на начальной стадии инфекции, например, была диагностирована мигрирующая эритема, выработка антител может быть ослаблена.
Ситуации, при которых пациент получает ложноотрицательный результат, чаще всего — результат слишком раннего обследования.
Следует помнить, что не существует 100% эффективного метода диагностики. Поэтому важно систематическое самообследование и регулярные анализы крови после «клещевого сезона» (для проживающих в зонах с высоким риском) и в случае укуса клеща. Обнаружение ранних антител IgM в крови (ИФА-тест, экспресс-тест на болезнь Лайма) всегда требует консультации и в большинстве случаев лечения.
Читайте также:

