Мокнет и чешется пупок что это может быть
Обновлено: 07.05.2024
Воспаленный пупок – это достаточно распространенная проблема, которая может настигнуть в любом возрасте представителя любого пола. Чаще всего диагностируется у людей, которые плохо следят за личной гигиеной и имеют пирсинг. Усугубить текущее состояние могут и физиологические особенности строения пупка. Например, глубокая впадина — благоприятная среда для развития патогенной микрофлоры, так как в ней часто влажно и тепло.
Сопутствующие симптомы
Обширная сыпь и зуд вокруг пупка
Клиническая картина может изменяться в зависимости от типа возбудителя заболевания, стадии развития недуга и индивидуальных особенностей организма больного.
Распространенные признаки, свидетельствующие о развитии пупочной инфекции:
- Местное повышение температуры тела и высокая чувствительность, болезненные ощущения.
- Кровотечения.
- Покраснение и/или изменение цвета кожных покровов, возможно, появление зуда, жжения и покалывания.
- Лихорадка, головокружение, тошнота и рвота, расстройства органов желудочно-кишечного тракта. Состояние резко ухудшается, если инфекция распространилась глубже пупочного кольца.
- Абсцесс – состояние, сопровождающееся образованием и скоплением гноя. Как правило, этому предшествует бактериальное инфицирование.
- Отечность тканей.
Если наблюдается один или несколько из вышеперечисленных симптомов, требуется незамедлительно обратиться к лечащему врачу.
Причины красного пупка у взрослого
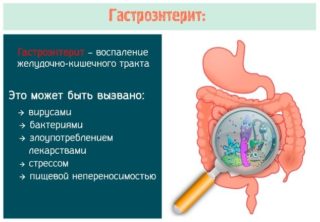
Если воспалилась область пупочного кольца, и появилось чувство дискомфорта или боли, нужно попробовать различить свои ощущения. Важно проанализировать характер, область и интенсивность болей – это поможет предупредить развитие серьезных заболеваний, например:
Гастроэнтерит развивается, если человек имеет неправильные пищевые пристрастия и регулярно переедает. Бактерии, как правило, поселяются в организме через продукты. Особенно часто это фиксируется в сфере общепита, где нередки случаи массового заражения. Также инфекция может распространяться через прикосновения и рукопожатия.
Причины развития энтероколита схожи с предыдущими. Также развитию заболевания может поспособствовать побочное действие приема лекарственных препаратов. На фоне аллергической реакции воспаляется слизистая оболочка кишечника. Появляется вздутие живота и покраснение вокруг пупка.
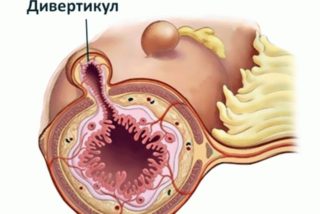
Если у человека слабая стенка кишечника, неминуемо будет наблюдаться застой пищи, на фоне этого развиваются запоры, которые способствуют образованию дивертикул. Основные причины развития дивертикулы – это регулярное употребление продуктов, которые ранее не подвергались термической обработке, неправильное питание. Заболевание не так опасно, как его осложнения – образуется неограниченное количество свищей, что в конечном итоге может привести к кишечной непроходимости. Без оперативного вмешательства, к сожалению, в этом случае уже не обойтись.
Если воспалительный процесс развивается в отростке кишечника, который носит название аппендикс, диагностируется аппендицит. Развивается заболевание в результате накопления остатков пищи и закупорки просвета отростка. Характерные боли беспокоят в области пупочного кольца и отдают в правую нижнюю сторону брюшной полости.
Расхождение мышечных волокон способствует образованию грыжевого мешочка, в результате пупок воспаляется.
Пирсинг пупка — частая причина занесения инфекции
К распространенным причинам красного пупка также следует отнести:
- наличие пирсинга;
- травмирование;
- ненадлежащая личная гигиена.
Гигиене области пупка следует уделять особое внимание. Скопление пота, пыли и волокон одежды благоприятно сказывается на развитии патогенной микрофлоры. Во избежание распространения бактерий при травмировании области пупочного кольца поврежденный участок сразу обрабатывают дезинфицирующим и ранозаживляющим средством.
Если воспаление появилось после пирсинга и рана не заживает надлежащим образом, скорее всего, в нее проникла инфекция. Это возможно, если при прокалывании использовать недостаточно чистые инструменты или неправильно ухаживать за раной.
Если из раны выделяются гнойные неприятно пахнущие массы, требуется незамедлительно обратиться к лечащему врачу, в противном случае возможно заражение внутренних органов.
Диагностика и лечение
Чаще всего диагностировать причину воспаления пупка удается по данным визуального осмотра. Иногда для подтверждения диагноза лечащий врач назначает дополнительные способы диагностики, большинство из них направлено на изучение крови.
Если в организме протекает воспалительный процесс, полученные результаты будут характеризоваться лейкоцитозом. Также практикуются методы забора образцов болезнетворной микрофлоры. Мазок берется, чтобы вычислить возбудитель.
Наиболее распространенные методы диагностики, используемые для выявления возбудителя:
- внешний осмотр;
- лабораторная диагностика;
- определение лейкоцитов;
- лабораторные исследования крови.
Если отмечается поражение внутренних органов, дополнительно назначаются более обширные методы исследования, например, УЗИ.
Схема лечения зависит от причины патологии, стадии ее развития и индивидуальных особенностей организма больного. Иногда требуется комплексный подход, который включает в себя оперативное вмешательство и прием лекарственных препаратов. Иногда достаточно только медикаментозной терапии.
Если у человека диагностирован омфалит, терапевтический курс включает в себя использование подсушивающих и антисептических препаратов: раствор марганцовокислого калия, азотнокислого серебра, йода, зеленки или перекиси водорода. Также могут быть назначены следующие медикаменты:

- Банеоцин (Бацитрацин + Неомицин) – на протяжении суток препарат наносится на воспаленный участок от 2 до 4 раз в зависимости от запущенности состояния. На местах нанесения часто появляется сухость, и первое время покраснение может усилиться. Противопоказано к применению во время беременности.
- Эмульсия Синтомицина линимента используется 3-4 раза в течение суток. Наносится тонким равномерным слоем в пупочную впадину и около нее, поверх накладывается повязка или компрессная бумага.
- Полимиксина-м сульфат наносится точечно, предварительно участок обрабатывают антисептическим раствором. Наносить можно не более двух раз в течение суток.
- Крем или мазь Бактробан. Продолжительность курса лечения варьируется в пределах 7-10 дней, каждый наносится по 3 раза. Противопоказано к применению маленьким детям.
Некоторые болезни лечатся лишь в условиях стационара с последующим приемом курса антибиотика.
Важно не заниматься самолечением, при первой возможности обратиться за консультацией к врачу. Если пренебречь этим правилом, возможно инфицирование внутренних органов, что чревато летальным исходом.
Профилактика покраснения пупка у взрослых
Предметы личной гигиены должны быть индивидуальными
Причин воспаления пупка много. Чтобы свести к минимуму вероятность развития различных заболеваний, требуется придерживаться следующих рекомендаций:
- Соблюдать все правила личной безопасности. Нужно ежедневно принимать ванную с использованием мыла, тщательно обрабатывать область около пупка и саму впадину. Также важно иметь свои личные средства гигиены – мочалку, полотенце и нижнее (нательное) белье.
- Если к сильному воспалению присоединяется чувство дискомфорта или болезненные ощущения, любые физические нагрузки должны быть сведены к минимуму, в противном случае возможно развитие осложнений.
Если для лечения патологии потребовалось оперативное вмешательство, во время реабилитационного периода нужно четко следовать всем указаниями лечащего врача. Как правило, назначают лечебную гимнастику и строгое соблюдение диеты, с исключением из рациона сладкого, жирного, острого и жареного.
Не все причины воспаления и покраснения пупка несут в себе опасность, но если состояние продолжается длительное время и дополнительно начинает беспокоить чувство зуда, жжения, выделяют серозные или гнойные массы, требуется незамедлительно обратиться в медучреждение.
Физиологическое назначение пуповины – обеспечение развития плода. После рождения у младенца заживает ранка, ее сопровождают болезненные ощущения, зуд. Но в силу расположения и влияния внешних факторов чешется пупок у людей любого возраста. Причины бывают банальные, которых легко избежать, соблюдая простую гигиену, и сложные, требующие терапевтического и даже хирургического вмешательства.

Чешется пупок: причины у взрослых
Появление высыпаний, легкого покраснения возле пупка может свидетельствовать об инфицировании или воспалении, поэтому при возникновении таких симптомов не следует заниматься самолечением. Важно знать, что от момента ощущения дискомфорта до профессиональной диагностики должно пройти не больше 3-х дней. Только доктор определит, почему чешется пупок, и какое необходимо лечение.
Аллергия
Источником зуда являются внутренние и внешние факторы. К первой группе относят еду и напитки, медикаменты для перорального приема. Выявить их легко, потому что аллергия проявляется в течение суток (обычно за несколько часов). В этом случае необходимо проанализировать недавний рацион, компоненты курса лечения и исключить предполагаемый аллерген.
К внешним факторам, вызывающим зуд пупка, относятся:
- ухаживающая косметика,
- стиральный порошок на ткани после недостаточного полоскания,
- ультрафиолет,
- материал одежды, аксессуаров,
- вода,
- переохлаждение.
Основными симптомами аллергии являются покраснение, сыпь, отек. На начальном этапе просто чешется вокруг пупка. Не исключено появление зуда также в других частях тела.
Если дискомфорт не проходит после исключения предполагаемого аллергена, может понадобиться тестирование и прием антигистаминных препаратов: Цетиризин, Лоратадин, Рупафин, Фексофенадин, обработка Гидрокортизоновой мазью.
Несоблюдение гигиены
Физиологическое расположение пупка провоцирует скопление в нем отмерших частиц кожи, грязи, выделения сальных желез. Это является идеальной средой для развития болезнетворных организмов. При наличии небольшой ранки проникновение бактерий вызовет инфицирование.
Поэтому если появился зуд в пупке по причине недостаточной гигиены, надо после полного очищения этой зоны обработать воспаленную область антисептическими растворами (Мирамистин, Хлоргексидин или Перекись водорода).
Омфалит
Инфекция вызвана чаще всего стафилококками и стрептококками, поражающими человека при травмировании кожи. Выделяют 3 формы течения болезни: катаральная, флегмозная, некротическая.
Основными симптомами заболевания являются:
- высокая температура,
- отечность,
- горячий пупок,
- краснота,
- выделения сначала серозные, потом гнойные.
Лечение омфалита заключается в антибактериальной терапии, общем укреплении организма.
Пирсинг и татуировки
Появление таких симптомов, как: покраснение, отек, зуд, является нормой в период заживления тканей. Так организм человека реагирует на инородное тело, а также ранку в месте установки пирсинга или проколов при тату.
Нужно начать переживать, если дискомфорт наблюдается продолжительное время (5 дней и больше). Некачественный металл пирсинга, химические элементы в составе пигмента для тату, индивидуальные особенности организма, не принимающие инородное тело, вынуждают к дополнительным мерам.
Если нанесение заживляющих мазей Бепантен, Д-пантенол, Декспантенол, Солкосерил, прием антигистаминных препаратов оказались нерезультативными, врач рекомендует удалить украшения, чтобы избежать инфекции.
Более подробно о снятии зуда в области татуировки написано в этой статье.
Чесотка
Подкожный клещ может поразить человека даже при полном соблюдении гигиены. Этому особенно подвержены люди, которые часто бывают в разъездах. Определить болезнь можно по парным ходам в виде черных точек на коже в районе пупка.
Продукты жизнедеятельности паразитов и попадающая грязь вызывают сильный зуд. Кожа возле пупка чешется, покрывается прыщиками, краснеет. Если сразу не начать лечение паразиты «захватывают» все тело. Спасением от чесоточного клеща являются мази Серная и Бензилбензоат, аэрозоль Спрегаль.
Грибок
Развитие инфекции может спровоцировать недостаточная гигиена, повышенное потоотделение. Особенно подвержены патологии люди с избыточным весом. Проявляется грибок появлением сыпи вокруг пупка, покраснением, зудом.
Лечение длительное, состоит в применении мазей: Клотримазол, Миконазол, Кетоконазол, Тербинафин. Также необходима повышенная гигиена, укрепление иммунитета.
Нервные расстройства
Переутомления, переживания, нарушение сна вызывают зуд всего тела или отдельных участков, возможны гормональные нарушения. По этой причине чаще всего чешется в пупке у женщин.
- прием травяного чая,
- массаж,
- электросон,
- ванны с успокоительными сборами,
- занятия йогой.
Кроме того, необходимо принимать иммуномодуляторы, витамины, седативные препараты.
Зуд вокруг пупка у беременных
При стремительном росте матки коже не всегда хватает эластичности растянуться без повреждений тканей. Вокруг пупка образуются разрывы, и формируются соединительные полоски в виде стрий. Растяжки потом зарубцовываются, вызывая сильный зуд.
Дискомфорт часто возникает при ношении тесной одежды, а также сшитой из ненатуральных тканей, которые мешают циркуляции воздуха, провоцируют вспотевание.
Снизить риск неприятных последствий поможет профилактика растяжек, которая состоит в нанесении кремов, повышающих эластичность кожи. Также надо правильно выбирать предметы гардероба с учетом постоянного изменения пропорций тела.
Зуд вокруг пупка у ребенка
Особенный уход требуется новорожденным. Заживление ранки доставляет малышу беспокойства: чешется пупок, болит область вокруг него. Ребенок плачет, перебирает ножками, чтобы избавиться от неприятных ощущений.
В это время область пупка всегда должна находиться в чистоте, ранку необходимо постоянно осматривать, обрабатывать раствором перманганата калия или бриллиантовым зеленым, периодически держать ранку открытой для лучшего доступа кислорода. Неправильный уход чреват развитием омфалита и самыми тяжелыми последствиями, вплоть до сепсиса.
У детей постарше причины зуда пупка такие же, как и у взрослых:
- аллергия,
- чесотка,
- грибок,
- недостаточная гигиена,
- нервные расстройства.
Причем, последний фактор не стоит относить только к «взрослым». Ребенок болезненно реагирует на ссоры родителей, недостаток внимания, тяжелую обстановку в классе, негативное отношение сверстников. Постоянное нервное напряжение негативно сказывается на психологическом состоянии и в целом на здоровье детей. Поэтому надо обязательно обсуждать с ребенком его жизнь вне дома, обеспечить спокойные отношения в семье.
Профилактические мероприятия снижают риск возникновения зуда пупка. Кроме своевременных гигиенических процедур можно 1 раз в неделю принимать ванну с отварами череды, ромашки, мяты, готовить фитосборы, в жаркое время пользоваться детской присыпкой, смазывать проблемную зону маслом чайного дерева. При появлении симптомов воспаления необходимо обратиться к врачу. Самолечение в этом случае недопустимо.
Покраснение и выделение жидкости из пупка – признак развития заболеваний, которые требуют медицинской консультации и лечения. Оставлять без внимания неприятный процесс опасно для здоровья. Омфалит – патология, которая часто наблюдается у новорожденных, но у взрослых мокнущий пупок может быть связан и с другими проблемами.
Омфалит у взрослых

Воспаление пупка в старшем возрасте встречается редко и часто выступает в качестве осложнения какой-либо болезни. При омфалите происходит воспаление подкожной клетчатки и кожи вокруг пупочного кольца. К симптомам патологии можно отнести:
- отечность и покраснение мягких тканей;
- из пупка начинает выделяться жидкость, а при прогрессировании болезни появляются гнойные очаги;
- часто присутствует неприятный запах;
- появляется зуд, боль и дискомфорт;
- при некрозной форме могут образовываться кровавые сгустки.
При отсутствии лечения омфалит переходит на глубокие ткани, поражает переднюю брюшную стенку и вены. В большинстве случаев провоцируют воспаление пупка грибки и бактерии.
Причины омфалита
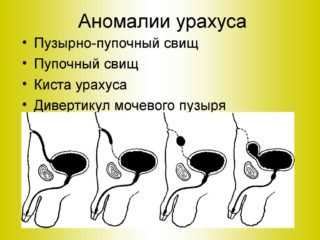
Воспаление пупка у взрослых связано с одним из следующих факторов:
- образование свища в пупочной зоне – происходит в результате травмирования, операций на желудочно-кишечном или мочевом протоке;
- длительное воспаление брюшной стенки – появляются гнойные абсцессы;
- врожденные аномалии – в слишком узком и глубоком пупочном канале могут скапливаться бактерии и отмирающие клетки;
- раны и механические травмы – следы проколов, в том числе после пирсинга, нарушают местный иммунитет и способствуют воспалению.
Воспаление может возникнуть на фоне лишнего веса, а также стать следствием сахарного диабета, при котором изменяются обменные процессы.
Флегмона
Флегмона – одна из форм флегмонозного омфалита, которая всегда сопровождается гнойными выделениями. На фоне воспалительного процесса повышается температура, а в области пупка наблюдается сильная болезненность и отечность.
Нередко флегмона сопровождается воспалением брюшной стенки, в этих случаях лечение уже нельзя проводить в домашних условиях – требуется помощь хирурга. Если не лечить флегмону, инфекция быстро проникнет в брюшную полость, приведет к развитию некрозов и заражению крови.
Пузырный свищ
Мокнущий пупок образуется в начале развития пупочного свища, который появляется после операций или в результате нарушения целостности кишечного, мочевого, желчного протока. Причиной свища могут быть и длительные воспалительные процессы.
Другие причины мокнущего кольца
В редких случаях образование выделений из пупка связано с такими заболеваниями:
- Тромбофлебит пупочной вены. Диагностируется как у новорожденных, так и у взрослых. Обнаруживается после реанимационных процедур, катетеризации пупочных сосудов.
- Следствие пупочной грыжи. Если содержимое, выходящее из пупочного кольца, было ущемлено, это может приводить к выделениям и развитию воспаления.
- Киста урахуса. Врожденная патология, связанная с нарушением зарастания мочевого протока. Может обнаруживаться как после рождения, так и после 20-30 лет жизни.
У женщин эндометриоз матки иногда распространяется настолько широко, что достигает пупочных тканей. Врастая в брюшную стенку, эндометрий выходит к пупку, в результате чего он начинает гноиться и воспаляться.
Причин мокнущего пупка у взрослых достаточно много, поэтому самостоятельно диагностировать факторы развития воспаления невозможно. Для получения точного диагноза необходимо обращаться к хирургу за консультацией. Врач назначит сдачу анализов, в том числе биохимический анализ крови, даст направление на УЗИ и рентген. Инструментальная диагностика нужна для исключения воспалительных процессов в глубоких слоях брюшной стенки.
Особенности лечения выделений

Схему лечения мокнущего пупка у взрослых должен разрабатывать доктор, исходя из установленной причины патологии и сопутствующих заболеваний. Для терапии омфалита обязательно используют антисептические препараты:
- 10% спиртовой раствор йода;
- 2% раствор зеленки;
- 5% раствор марганцовки;
- раствор азотнокислого серебра 2%.
Перед нанесением антисептика промывают пупочную зону перекисью водорода 3%.
При мокнущем пупке, связанном с гнойными и острыми воспалительными процессами, назначают мази:
- Полимиксина-м сульфат. Используют для смазывания пораженного участка 1-2 раза в день, сразу же после удаления гноя. Наносить нужно тонким слоем в пупочную ямку, а также на окружающие ткани.
- Синтомицина линимент. Закладывают мазь 3-4 раза в день тонким слоем, обязательно используя стерильную повязку.
- Бактробан. Крем используют 3 раза в день в течение 10 суток, можно сочетать с повязкой.
- Банеоцин. Наносят 2-4 раза в день, но если кожа сухая, лучше выбрать другой продукт.
При развитии флегмонозной и некротической формы омфалита недостаточно обрабатывать пупок, если он сочится, мазями. Необходимо использовать антибиотики и проходить терапию в условиях стационара.
Нередко для устранения гнойных выделений проводят хирургическую операцию, в ходе которой в пупок устанавливают дренаж для отвода жидкости. Если воспаление связано со свищом, обязательно иссекают пораженную область и ушивают ее.
Антибактериальная терапия применяется в большинстве случаев при воспалении, исключая простую форму омфалита. На консультации доктор скажет, нужна ли хирургическая операция. Самостоятельно назначать себе лекарства и другие методы терапии нельзя.
Особенности физиотерапии при мокнущем пупке
Физиотерапевтические процедуры проводят после антибактериального и хирургического лечения. Высокой эффективностью обладают методы СВЧ и УВЧ-прогревания. Остальные технологии нужно обсуждаться с доктором. Важно помнить, что физиотерапевтический курс не может длиться меньше 5-7 процедур.
Профилактика выделений из пупочной зоны
У многих пациентов разные формы омфалита развиваются в результате слабого иммунитета, поражения пупочной зоны инфекциями. Ввиду этого рекомендуется соблюдать правила гигиены. Если патология была вылечена, нужно уделять особое внимание санитарной обработке пупка. Несколько раз в неделю его очищают ватным тампоном или палочкой, смоченной в перекиси водорода или хлоргексидине.
Если в пупочной области есть следы от проколов или швы после операции, вместе с их обработкой необходимо очищать и пупок. Для общей профилактики ослабления иммунитета каждый пациент должен соблюдать рациональную диету. Для предотвращения заболеваний нужно отказаться от бесконтрольного приема медикаментов, вредных привычек (курения и алкоголя).

Причинами мокнущего пупка могут быть:
– развитие омфалита – воспаления кожи и подкожной клетчатки в области пупка,
– наличие свища около пупочного кольца (урахуса).
Для выяснения точной причины необходим осмотр хирурга с обязательным бак.посевом отделяемого и ревизией пупочного кольца.
Тактика лечения будет зависеть от того, что явилось причиной. Если это омфалит - лечение консервативное. Если свищ, то избавиться можно только хирургическим способом.
Омфалит
Омфалит - это воспаление кожи и подкожной клетчатки в области пупка. Развитие омфалита может быть вызвано различными причинами, чаще всего это инфекция (бактериальная или грибковая).
Заболевание проявляется покраснением и отеком кожи в области пупка и появлением в области пупочной ямки гнойно-кровянистых выделений.
Нередко воспалительный процесс распространяется на пупочные сосуды, затем может перейти на стенку артерии и окружающие ткани, что приводит к артерииту или флебиту пупочных сосудов.
В зависимости от степени заболевания омфалит делится на три формы:
- простая,
- флегмонозная,
- некротическая.
Каждая форма отличается масштабом очага поражения, имеет свои симптомы и способы лечения.
Формы омфалита

При простой форме (мокнущий пупок) общее состояние больного не страдает, в области пупка отмечается мокнутие с серозным или серозно-гнойным отделяемым, которое образует корочки.
Длительное мокнутие приводит к образованию избыточных грануляций на дне пупочной ранки (фунгус пупка), которые затрудняют ее эпителизацию.
Возможно плотное грибовидное разрастание розового цвета - грибовидная опухоль.
Флегмонозная форма характеризуется распространением воспалительного процесса на окружающие ткани. В окружности пупка отмечается покраснение, определяется инфильтрация мягких тканей, пальпация болезненная.
Пупочная ямка представляет собой язву, окруженную уплотненным, утолщенным кожным валиком. При надавливании на околопупочную область из пупочной ранки выделяется гной.
Общее состояние постепенно начинает ухудшаться, отмечается незначительное повышение температуры. В ряде случаев развивается флегмона передней брюшной стенки. При начинающейся флегмоне передней брюшной стенки температура повышается до 39 °С и выше.
Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь. Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Лечение омфалита
В большинстве случаев лечение не вызывает никаких сложностей.
При простой форме омфалита лечение заключается в ежедневной обработке пупочной области и пупочного кольца (растворами антисептиков с наложением антисептических мазей, при необходимости с обязательным дренированием, и обязательным применением физиолечения. Для этого необходимо как можно раньше обратиться к хирургу.
При флегмонозной и некротической формах применяют комплексное лечение в условиях стационара, для чего необходимо обратиться в ближайшую дежурную больницу.
Записаться на консультацию к специалисту
Свищ пупка
Свищ пупка чаще всего является врожденной патологией. Развивается в результате:
- незаращения желточно-кишечного
- незаращения мочевого протока.

При незаращении желточно-кишечного протока в области пупка образуется кишечно-пупочный свищ с кишечным или слизистым отделяемым. Иногда через свищевой ход выпадает слизистая оболочка кишки, реже - сальник.
При незаращении мочевого протока (урахуса) образуется пузырно-пупочный свищ, и тогда отделяемое, как правило, моча.
Приобретенные пупочные свищи наблюдаются после продолжительного воспалительного процесса передней стенки живота, когда через пупок вскрывается гнойный абсцесс.
В обоих случаях лечение хирургическое - производят иссечение свищей и ушивание дефектов в стенке пузыря или кишки. Консервативное лечение возможно при отсутствии отделяемого из свища.
Необходимо помнить, что самолечение чаще всего приводит к усугублению процесса, а в лучшем случае – лишь к временному облегчению. Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
Мокнущий пупок у новорожденного – это группа заболеваний, для которых характерно воспаление с выделением экссудата из пупочной ранки. Основные причины такого состояния: катаральный омфалит, пупочные свищи, осложненный фунгус. Заболевание проявляется покраснением и отечностью кожи вокруг пупочной ранки, серозным или гнойным отделяемым из нее. При тяжелом течении присоединяются симптомы интоксикации. Диагностика мокнущего пупка предполагает клинический осмотр, бактериологический посев, УЗИ и рентгенографию органов живота. Лечение включает местную обработку очага, парентеральные медикаменты, по показаниям ‒ хирургическую коррекцию первопричины мокнутия.
МКБ-10


Общие сведения
Мокнутие пупка – одна из самых распространенных проблем в клинической неонатологии, которая занимает первое место среди гнойно-воспалительных заболеваний у новорожденных. Осложненные формы омфалитов диагностируются у 32-40% младенцев, которые попадают в инфекционные стационары. Многообразие причин мокнутия, необходимость быстрой диагностики и ограниченность в выборе методов лечения объясняют высокую актуальность заболевания в педиатрической практике.

Причины
Причинами мокнущего пупка выступают различные заболевания пупочной ранки, пуповинного остатка, кожных покровов. Существуют следующие причины мокнутия пупочной ранки у новорожденных:
Факторы риска
Важным предрасполагающим фактором называют недостаточную гигиену младенца, поскольку постоянное загрязнение ранки мочой и каловыми массами провоцирует воспаление и мокнутие. Патологии пупочного остатка чаще бывают у недоношенных новорожденных из-за незрелости кожи и иммунной системы. Мокнущий пупок характерен для детей с гипотиреозом, младенцев, рожденных от матерей с сахарным диабетом.
Патогенез
Пуповина пересекается вскоре после рождения младенца, на ее месте остается небольшой пупочный остаток. Он постепенно мумифицируется и отпадает, оставляя после себя небольшую ранку. В норме она заживает в течение первых 2-х недель жизни новорожденного, при этом остается сухой и чистой. Под действием неблагоприятных факторов возникает местный воспалительный процесс, начинаются процессы экссудации (мокнутия).
Высокая частота развития мокнущего пупка у новорожденных объясняется анатомо-физиологическими особенностями детского организма. Помимо наличия пупочной ранки – типичных входных ворот инфекции, у младенцев наблюдается тонкая и гидрофильная кожа, нейтральный рН и недоразвитие микрофлоры кожных покровов. Это облегчает проникновение и размножение возбудителей, способствует стремительной генерализации инфекции.

Симптомы мокнущего пупка у новорожденных
У большинства младенцев клинические проявления возникают спустя 10-14 дней после рождения. Родители замечают прозрачное или мутное отделяемое из пупка, замедленное заживление ранки. Наблюдается небольшое покраснение, уплотнение и отечность кожи вокруг патологического очага. В неосложненных случаях состояние новорожденного не нарушено, признаки интоксикации отсутствуют, аппетит сохранен.
В случае присоединения бактериальной инфекции выделения становятся гнойными (пиорея пупка), приобретают неприятный запах, их количество возрастает. Наблюдается усиление воспалительного процесса, пупочное кольцо уплотняется и увеличивается в размерах. При легком надавливании на живот вблизи мокнущей раны из нее выделяется гной – симптом «тюбика». Новорожденные плохо сосут грудь, часто срыгивают, медленно набирают вес.
Осложнения
Активное размножение бактериальной инфекции при омфалите чревато развитием язвы пупка. В этом случае дно пупочной ранки покрыто желтыми или сероватыми наслоениями, при удалении которых обнажается ярко-красная мокнущая поверхность. Наиболее опасным воспалительным осложнением считается гангрена пупка, которая сопровождается интоксикационным синдромом, нередко приводит к развитию сепсиса.
Инфекционные возбудители, выступающие причиной мокнущего пупка, нередко вызывают сопутствующее воспаление сосудов. У новорожденных возникает тромбофлебит, перифлебит и периартериит. Воспаленные вены и артерии пальпируются в виде плотных тяжей, кожа над ними красная, отечная и горячая на ощупь. При тяжелой форме заболевания определяется напряжение мышц передней брюшной стенки. Сосудистые патологии сопровождаются явлениями инфекционного токсикоза.
Диагностика
Признаки мокнущего пупка у новорожденного определяются врачом-неонатологом при стандартном физикальном осмотре. Также имеет значение сбор акушерского анамнеза, выяснение особенностей протекания родов. По объективным признакам и общему состоянию младенца можно заподозрить конкретную причину мокнутия. Для подтверждения диагноза ребенку назначают инструментальные и лабораторные методы исследования:
- УЗИ органов живота. С помощью эхосонографии удается обнаружить пупочные свищи и другие врожденные аномалии развития. Ультразвуковое исследование мягких тканей брюшной стенки используется для оценки степени распространенности гнойно-воспалительного процесса.
- Рентгенография брюшной полости. Исследование назначается при подозрении на местные осложнения омфалитов, для выявления сопутствующих пороков развития. Для диагностики свищей показана рентгеноскопия с введением контрастного вещества через наружное отверстие фистулы.
- Бактериологические исследования. Для определения вида возбудителя, вызвавшего воспаление, назначается микроскопия и культуральный посев отделяемого из мокнущего пупка. При подозрении на сепсис выполняется посев крови на стерильность.

Лечение мокнущего пупка у новорожденных
Консервативная терапия
При неосложненных вариантах заболевания достаточно местной медикаментозной терапии. Проводится регулярная обработка мокнущего пупка раствором перекиси водорода, перманганата калия или бриллиантового зеленого. Рекомендуется оставлять пупочную ранку открытой, избегать трения памперсом или одеждой. Для ускорения заживления применяются бактерицидные мази, УФО-терапия. При осложненном бактериальном воспалении используются:
- Антибиотики. Противомикробные препараты подбираются эмпирическим путем с учетом протоколов по неонатологии. Антибактериальная терапия может быть скорректирована после получения результатов микробиологической диагностики.
- Инфузионные растворы. Внутривенное капельное введение растворов глюкозы, солевых и коллоидных препаратов требуется при тяжелой степени интоксикации, гипотрофии, затруднениях энтерального питания.
- Иммунопрепараты. При стафилококковом воспалении мокнущего пупка хороший эффект показывает назначение антистафилококкового иммуноглобулина. По показаниям выполняется пассивная иммунотерапия, применяются биопрепараты.
Хирургическое лечение
Помощь детских хирургов требуется новорожденным с полными пупочными свищами и неполными свищами, которые не поддаются консервативной терапии. Операция предполагает иссечение патологического соустья и восстановление нормальной анатомии органов живота. Для уменьшения травматизации и сокращения реабилитационного периода в детской хирургии активно применяются лапароскопические техники.
Прогноз
Правильное медикаментозное лечение обеспечивает заживление мокнущего пупка в течение 2-3 недель без присоединения осложнений. При наличии свищей и сочетании их с другими врожденными пороками прогноз определяется своевременностью выявления аномалии, сроками и эффективностью оперативной коррекции. Прогностически неблагоприятным признано развитие гангрены и сепсиса, особенно у недоношенных и маловесных новорожденных.
Профилактика
Для профилактики мокнутия пупка у младенца необходимо правильно ухаживать за ранкой после отпадения пуповинного остатка. Для новорожденных рекомендуются подгузники со специальным полукруглым вырезом, которые оставляют пупочную область открытой, предупреждают мокнутие кожи и загрязнение ее естественными выделениями. Важное значение имеет соблюдение санитарных норм в родильных домах, своевременное выявление и лечение экстрагенитальных заболеваний у беременной.
3. Частота встречаемости гнойно-воспалительных заболеваний у новорожденных / Д.А. Адаманова, В.С. Сквозняков, Д.В. Крошкина// Бюллетень медицинских Интернет-конференций. – 2020.
4. Патологические состояния пуповинного остатка и пупочной ранки у новорожденных/ Г.В. Яцык, А.А. Степанов// Consilium Medicum. – 2009. – №3.
Читайте также:

