Могут ли от папиллом быть метастазы
Обновлено: 29.04.2024
Папилломатоз — общее название для патологического процесса, характеризующегося образованием множественных папиллом на участке кожи или слизистых оболочек различных органов. Папиллома являет собой доброкачественное новообразование, развивающееся из плоского или переходного эпителия, возвышающееся над ним и имеющее форму сосочка.
Причины развития папилломатоза
В большинстве случаев папилломы имеют вирусную этиологию. Возбудитель заболевания — ДНК-содержащий вирус папилломы человека (ВПЧ) семейства паповавирусов. К настоящему времени определено около 100 типов этого вируса, многие из которых обладают различным по степени риска потенциалом к онкогенности.
Вирус может передаваться от человека к человеку контактным (в том числе половым) путём; установлено, что один из путей заражения вирусом — передача от матери плоду в течение беременности или во время родов, что обуславливает появление папилломатоза и у детей младшего возраста.
Чаще всего инфицирование ВПЧ приводит к бессимптомному носительству, но в ситуациях, когда иммунитет снижается (после длительной болезни, в стрессовых ситуациях, при авитаминозе, при беременности, в случае приёма определенных лекарств, например, глюкокортикостероидов), возникает непосредственное клиническое проявление в виде папиллом.
Помимо вирусной причины, папилломатоз может быть следствием хронических воспалительных процессов. Интересно отметить, что в отдельных ситуациях при выявлении папилломатоза не выявляется признаков вирусного инфицирования, что побуждает к поиску иных причин развития данного заболевания.
Отдельные виды папилломатоза
Папилломы могут поражать кожу и слизистую оболочку практически любого внутреннего органа. Ниже приведены описания отдельных видов папилломатоза в зависимости от того, какая часть тела поражена.
Папилломатоз гортани
Вызывается преимущественно ВПЧ 6 и 11 типов, менее распространены типы 16, 18. Частота встречаемости паппиломатоза гортани в популяции — 2 на 100 000 среди взрослых и 4 на 100 000 среди детей.
Характерными симптомами являются охриплость голоса и нарушения дыхания. Несмотря на то, что папилломатоз гортани является доброкачественным заболеванием, возможны такие серьезные осложнения, как стеноз гортани, распространение папиллом на трахею и бронхи с последующим развитием лёгочной недостаточности, а также перерождение в злокачественную опухоль, особенно если папилломатоз вызван вирусом ВПЧ 16 или 18 типа, у которых высокий уровень потенциальной онкогенности.
Кроме того, папилломатоз гортани может рецидивировать; выделяют «агрессивный» и «неагрессивный» типы рецидивирования. К агрессивному типу относится папилломатоз, по поводу которого проведено 10 и более операций, или более трех операций за год, или при распространении процесса на подголосовой отдел гортани.
Вестибулярный папилломатоз
Этот термин применяется для обозначения мелких паппиломовидных образований преддверия влагалища. Встречается довольно часто у женщин в возрасте до 30 лет и становится показанием к обследованию слизистых влагалища и шейки матки, в том числе и на предмет наличия вируса папилломы человека, так как может сочетаться с поражением шайки матки, хотя сам по себе вестибулярный папилломатоз может и не иметь вирусной природы.
Вестибулярный папилломатоз часто может развиваться без клинических симптомов и обнаруживается при осмотре у гинеколога с профилактической целью или по поводу иных жалоб, но может и проявляться белями, болями и жжением в области вульвы, явлениями диспареунии, сочетаться с локальным воспалительным процессом.
Вестибулярный папилломатоз, в отличие от поражений шейки матки, склонен к рецидивированию — по данным литературы, частота рецидивов составляет до 17%. Обычно рецидивы характерны при инфицировании папилломавирусном низкого онкогенного риска.
Папилломатоз кожи
Папилломатозом кожи называют разрастания многочисленных кожных новообразований на ограниченном участке. Папиллома образуется при разрастании верхнего слоя кожи — эпидермиса. Обычно кожные папилломы имеют размер 5–7 миллиметров, реже до 2 сантиметров. Форма варьирует от точечного или немного свисающего выроста кожи до горошины. Цвет папилломы чаще неотличим от цвета окружающего кожного покрова, но может быть и белого или коричневого цвета. Обыкновенные папилломы чаще всего локализуются на коже спины, ладоней и пальцев рук, подошв и стоп, нитевидные папилломы — в местах с тонкой кожей (веки, шея, подмышечные и паховые области).
Обычно имеет бессимптомное течение и являет собой преимущественно косметический дефект, однако папилломы кожи могут часто травмироваться, что может привести к развитию воспаления или быть фактором риска их озлокачествления.
Особого внимания заслуживает карциноидный папилломатоз кожи Готтрона — редкое предраковое заболевание, характеризующееся специфическими разрастаниями эпидермиса. Основным фактором его возникновения является предрасположенность к развитию множественного поражения кожи папилломами; среди прочих факторов риска следует упомянуть регулярную травматизацию кожных покровов, хронические заболевания кожи, нарушения кровообращения. При данном заболевании очаги расположены симметрично на голенях, чаще на передней поверхности, на фоне длительно существовавшего поражения кожи, имеют вид выступающих над поверхностью на 1–1,5 см папилломатозных бородавчатых разрастаний и вегетаций в виде бляшек значительного размера. Бороздки между очагами заполнены желтовато-белыми липкими массами с неприятным запахом, на некоторых участках они ссыхаются в желтовато-серые корки. Иногда возникают эрозии, поверхностные язвы, легко кровоточащие грануляции. В силу высокого риска озлокачествления (стоит отметить, что ряд авторов приравнивает карциноидный папилломатоз к высокодифференцированному плоскоклеточному раку кожи) данное заболевание требует консультации и лечения у онколога.
Папилломатоз пищевода
Является редкой патологией — согласно данным литературы, его частота составляет всего 4,5%. Папилломы имеют вид полиповидного или листовидного образования белесоватого цвета, размером обычно до 1 см. Характерна локализация поражений в дистальных отделах пищевода. Хотя основной причиной развития данной патологии считается наличие папилломовирусной инфекции, по данным ряда авторов, папилломатоз пищевода встречается и при отсутствии вирусной контаминации. Кроме того, отмечается связь между развитием папилломатоза и гастроэзофагеальным рефлюксом, который в силу длительного воздействия соляной кислоты, содержащейся в желудочном соке, приводит к повреждению и хроническому воспалению слизистой пищевода.
Папилломы пищевода могут долгое время не проявлять себя никакой симптоматикой, но по мере их роста могут появляться следующие жалобы: затрудненное глотание, легкая или умеренная боль за грудиной, отрыжка, тошнота.
В настоящее время считается, что папилломы пищевода являются предраковым заболеванием, и именно папилломатоз в силу распространённости поражения слизистой оболочки пищевода обладает наибольшим риском малигнизации, поэтому выявление папиллом пищевода — это показание к хирургическому лечению.
Внутрипротоковый папилломатоз
Под данным термином понимают папилломы, расположенные в млечных протоках молочной железы. Папилломы могут возникать как в периферических протоках любого квадранта молочной железы, так и в протоках, расположенных сразу за соском. Периферический папилломатоз представлен обычно мелкими, до 1 см, образованиями. В отдельных случаях внутрипротоковые папилломы могут иметь гигантский (более 5 см) размер, в этом случае они значительно деформируют молочную железу. По мере роста папилломы в просвете возникает механическое расширение протока, что может являться причиной развития болевого синдрома.
Внутрипротоковые папилломы могут развиваться в любом возрасте, но чаще возникают в возрасте 35–55 лет. Факторами риска их образования считаются приём оральных контрацептивов и препаратов заместительной гормональной терапии, семейный анамнез, эндокринологические нарушения, наличие хронических воспалительных процессов придатков. Наиболее частым симптомом является появление выделений из соска, не связанных с лактацией, янтарного цвета или с примесью крови. Кроме того, в связи с ростом папиллом может появиться болезненность, становится возможным пропальпировать уплотнения в молочной железе.
Внутрипротоковый папилломатоз требует хирургического лечения в объёме резекции поражённого квадранта или же, в случае значительной распространённости процесса, радикальной мастэктомии, так как обладает значительным потенциалом к перерождению в протоковый рак.
Диагностика папилломатоза
Установить диагноз «папилломатоз» возможно даже при первичном осмотре поражённой области из-за типичного вида новообразований. Папилломы представляют собой мягкую плотную опухоль на ножке (реже на широком основании) размером около одного-двух сантиметров с неровной внешней поверхностью, цвет варьируется от белого до коричневого. В некоторых случаях папиллома может разрастаться и приобретать вид, напоминающий цветную капусту.
Применяемые инструментальные методы диагностики зависят от локализации папилломатоза. Так, при папилломатозе гортани показано проведение ларингоскопии, при поражении пищевода — ЭГДС, при локализации папиллом в протоках молочной железы — дуктография.
Для подтверждения вирусной природы папиллом и определения конкретного типа вируса используются лабораторные методики, позволяющие идентифицировать ДНК вируса — полимеразная цепная реакция (ПЦР), гибридизационные методы.
Наконец, в рамках комплексного лечения целесообразно оценить иммунный статус пациента с целью назначения медикаментозной терапии для профилактики рецидивирования папилломатоза.
Лечение папилломатоза
Основной метод лечения – хирургический. При всей эффективности традиционного хирургического иссечения папиллом существует риск рубцевания слизистой оболочки, поэтому в настоящее время широкое распространение получили не менее эффективные, но более щадящие методы лечения папилломатоза:
- Лазерное удаление
- Ультразвуковая дезинтеграция
- Радиочастотная холодная аблация
- Фотодинамическая терапия
- Электродеструкция
- Криодеструкция
- Диатермокоагуляция
- Удаление химическими агентами (солкодерм, подофиллин)
К сожалению, ни одна из вышеуказанных методик даже при условии полного и тщательного удаления папилломатоза не гарантирует отсутствия рецидива.
Поэтому при наличии факторов риска развития рецидива в послеоперационном периоде может быть назначена адъювантная лекарственная терапия, в рамках которой могут быть назначены следующие препараты:
- Препараты α-интерферона,
- Противовирусные препараты (ацикловир, рибавирин, цидофовир)
- Иммуностимуляторы (ликопид, галавит, циклоферон)
Также в настоящее время проводятся клинические исследования вакцины против вирусов папилломы человека в качестве противорецидивного средства.
Несмотря на обнадеживающие результаты, на данный момент применение вакцины для профилактики рецидивов у больных с уже выявленным папилломатозом стандартом лечения не является.
Профилактика
До недавнего времени наиболее эффективной профилактикой папилломатоза считалось предотвращение заражения папилломавирусной инфекцией, а также лечение сопутствующих хронических инфекционных заболеваний и скрининг, направленный на раннее выявление болезни. Сейчас возможно выполнение профилактической вакцинации. Вакцина направлена против четырех типов папилломавируса, которые имеют наибольшее клиническое значение и наибольший онкогенный риск. Вакцинация возможна как у детей для профилактики заражения этими типами вируса, так и у взрослых. Перед вакцинацией обследование на наличие вирусов папилломы не требуется, так как даже если человек уже заражен один из тех типов, на которые направлена вакцина, иммунопрофилактика убережет его от заражения остальными тремя.
Если папилломатоз уже диагностирован и подвергнут лечению, пациенты подлежат динамическому контролю. Так, больные папилломатозом гортани подлежат обязательной диспансеризации в зависимости от частоты рецидивирования заболевания, но не менее чем раз в три месяца. В случае вестибулярного папилломатоза, даже если доказано отсутствие связи его возникновения с папилломавирусной инфекцией, также требуется активное динамическое наблюдение.
Существует мнение, что практически все живущие ныне люди заражены минимум одним из типов вируса папилломы человека. Большинство являются здоровыми носителями, но проявления инфекции в виде папилломатоза может развиться у любого человека, неся с собой проблемы — от безобидного косметического дефекта до грозного риска развития злокачественной опухоли. Своевременное обращение к врачам «Евроонко» гарантирует решение этих проблем и предотвращение их дальнейшего усугубления.
Любая злокачественная опухоль — результат мутаций, произошедших в клетках. Одни из этих мутаций нарушают механизмы восстановления ДНК или отключают важные белки, препятствующие злокачественному перерождению, другие делают клетку «бессмертной», заставляют ее бесконтрольно размножаться.
Сегодня доступны анализы, которые помогают выявить генетические изменения в опухолевых клетках. Все эти мутации относительно легко обнаружить постфактум — а вот об их причинах зачастую остается только догадываться. К повреждению генов могут приводить некоторые химические вещества (они называются канцерогенами), физические факторы (радиация, рентгеновское, ультрафиолетовое излучение, ожоги), инфекции, хронические воспалительные процессы. В конце концов, ошибка в ДНК может произойти случайно.
Одна из причин злокачественного перерождения клеток — вирусы. Самые знаменитые возбудители, способные приводить к таким фатальным последствиям — вирусы папилломы человека, сокращенно ВПЧ. Они передаются половым путем и могут приводить к раку шейки матки, а также ряду других онкологических заболеваний.
Все ли ВПЧ опасны?
Вирусы папилломы человека — большая группа, в которую входят около 200 родственных вирусов. Многие из них передаются половым путем: во время вагинального, орального и анального секса. Чтобы заразиться, не требуется проникновения полового члена во влагалище или прямую кишку: достаточно контакта «кожи к коже». Также возбудитель может передаваться через секс-игрушки.
Вирусами папилломы заражается большинство взрослых людей с началом половой жизни. Этому способствуют беспорядочные половые связи и незащищенный секс. Презервативы снижают риск передачи инфекции, но не защищают полностью.
Однако, не все вирусы папилломы человека опасны в плане развития онкологических заболеваний. У большинства людей инфекция протекает бессимптомно. Типичное проявление инфекции, вызванной ВПЧ — папилломы или кондиломы в области половых органов и ануса («половые бородавки»), на слизистых оболочках. Как правило, инфекция проходит самостоятельно в течение нескольких месяцев после заражения. В 90% случаев симптомы полностью исчезают в течение 2 лет — иммунная система успешно борется с вирусом.
Рак вызывают ВПЧ высокого риска. К этой группе относятся 14 типов вируса, особенно опасны типы 16 и 18. Именно они ответственны за большинство случаев рака шейки матки у женщин.
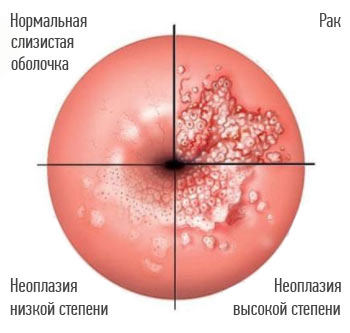
Изменения, которые вызывают ВПЧ высокого онкогенного риска в шейке матки: нормальная слизистая оболочка, внутриэпителиальная неоплазия, рак.
Какие злокачественные опухоли развиваются из-за ВПЧ?
Доказано, что вирусы папилломы человека высокого риска (главным образом 16 и 18 типа) ответственны за 70% случаев рака шейки матки. Эти возбудители способны также приводить к ряду других онкологических заболеваний у женщин и мужчин:
- Рак ротоглотки в большинстве случаев развивается в области миндалин и корня языка. Традиционно основным фактором риска развития этих злокачественных опухолей считается курение. Однако, недавние исследования показали, что от 60 до 70% случаев связаны с ВПЧ. Согласно современным представлениям, в большинстве случаев к раку ротоглотки приводит сочетание папилломавирусной инфекции, курения и частого употребления алкоголя. В последние десятилетия растет распространенность рака ротоглотки, связанного с ВПЧ, у молодых людей, которые не курят и не злоупотребляют алкоголем, но имеют в анамнезе несколько половых партнерш, с которыми занимались в том числе оральным сексом. При таких злокачественных опухолях ротоглотки, вызванных ВПЧ, у непьющих и некурящих людей, прогноз обычно более благоприятный, так как они лучше отвечают на химиотерапию и лучевую терапию.
- Рак анального канала связан с вирусами папилломы более чем в 90% случаев. Причем, число новых случаев этого онкозаболевания и смертей от него в развитых странах растет с каждым годом. У женщин рак анального канала встречается чаще, чем у мужчин.
- Рак полового члена связан с ВПЧ в 60% случаев.
- Рак влагалища также в большинстве случаев (75%) вызван вирусами папилломы высокого риска.
- Рак вульвы связан с ВПЧ в 70% случаев.
С вирусами папилломы человека связано около 5% всех онкологических заболеваний в мире: 3% у женщин и 2% у мужчин.
Какова вероятность, что ВПЧ приведет к раку?
Вероятность того, что вирус папилломы надолго сохранится в организме и приведет к онкологическому заболеванию, зависит от ряда факторов:
- Тип ВПЧ — относится ли он к высокому онкогенному риску.
- Состояние иммунной системы человека. Вероятность стойкой инфекции, развития предраковых состояний и рака повышена у ВИЧ-инфицированных людей, при различных иммунодефицитных состояниях.
- Сопутствующие инфекции, передающиеся половым путем, такие как гонорея, герпесвирусная инфекция, хламидиоз.
- Количество детей у женщины и рождение первого ребенка в юном возрасте.
- Курение.
Если ВПЧ с высоким онкогенным риском заразилась женщина с нормальным иммунитетом, то, для того чтобы развился рак шейки матки, обычно должно пройти 15–20 лет. У женщин с ВИЧ-инфекцией и иммунодефицитными состояниями этот срок сокращается до 5–10 лет.
Как вирусы папилломы человека вызывают рак?
Вирусы — очень странные создания, которые сильно отличаются от клеточных форм жизни. В настоящее время ученые до конца не решили — можно ли вообще считать эти инфекционные агенты живыми. По сути вирус представляет собой генетический материал, окруженный белковой оболочкой. Он не может размножаться самостоятельно — для этого ему нужна клетка какого-нибудь организма, которая после заражения превращается в фабрику по производству новых вирусных частиц.
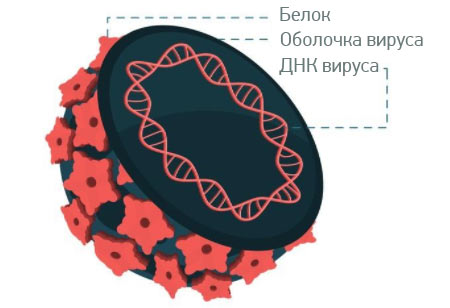
Проникая в клетку, ВПЧ нарушает ее внутренние процессы регуляции. И это может привести к злокачественному перерождению. Об одном из исследований, во время которого ученые попытались разобраться в механизмах этой трансформации, мы рассказывали на сайте «Евроонко» в 2017 году.
Исследователи обнаружили, что ключевую роль в развитии онкологических заболеваний, ассоциированных с ВПЧ, играет онкопротеин ВПЧ — белок, который кодируется вирусным геном E6. Он нарушает работу белка p53 в клетках человека — это соединение часто называют «стражем генома», потому что оно предотвращает превращение нормальных клеток в злокачественные. В результате этого нарушения активируется фермент теломераза.
На концах хромосом в клетках человека находятся особые участки — теломеры. В норме они должны укорачиваться после каждого клеточного деления. Когда длина теломер уменьшается до критического порога, клетка перестает делиться и погибает — это естественный процесс. Фермент теломераза удлиняет теломеры, и, таким образом, его активация делает клетку «бессмертной».
Кроме того, вирусный ген E6 влияет на работу белка myc, который участвует в регуляции клеточных делений и запрограммированной клеточной смерти — апоптоза. Итогом также становится активация теломеразы.
Изучать эти механизмы очень важно, потому что знания о них, возможно, помогут создать эффективные методы лечения папилломавирусной инфекции и профилактики развития рака.
В норме иммунная система распознаёт клетки, зараженные вирусом, и уничтожает их. Если этого не происходит, то инфицированные клетки продолжают размножаться, со временем возникают предраковые изменения, а затем и злокачественная опухоль.
Можно ли излечиться от инфекции, вызванной ВПЧ?
Методов лечения, направленных непосредственно против ВПЧ, в настоящее время не существует. Папилломы и кондиломы, а также предраковые изменения, вызванные ВПЧ, можно удалить хирургически, с помощью лазера, криохирургии. При поражении шейки матки применяют петлевую электрохирургическую эксцизию (удаление патологического образования с помощью проволочной петли, нагретой электрическим током), конизацию (удаление конусообразного участка ткани шейки матки). Однако, важно понимать, что с помощью операции невозможно удалить вирус из организма.
Меры профилактики
Хотя методов лечения, направленных против ВПЧ, не существует, есть эффективные методы профилактики. Она бывает первичной и вторичной.
В 2020 году ученые доказали, что вакцины против ВПЧ предотвращают не только предраковые изменения в шейке матки, но и инвазивный рак.
Другие меры первичной профилактики злокачественных опухолей, вызванных ВПЧ:
- Половое воспитание, с учетом возраста детей и культурных особенностей социума.
- Использование презервативов. Врачи должны рассказывать населению о том, что этот метод контрацепции помогает защититься от опасных инфекций, в том числе снизить риск заражения ВПЧ.
- Отказ от курения. В этом отношении врачам и ученым также важно вести просветительскую работу.
- Мужское обрезание. Рак полового члена часто развивается в области крайней плоти, поэтому это эффективная профилактическая мера. Так называемое женское обрезание недопустимо даже под предлогом защиты от инфекций – в любом виде это однозначно калечащая операция, которая лишает женщину возможности вести полноценную половую жизнь.
Вторичная профилактика направлена на предупреждение развития злокачественных опухолей у людей, которые уже заражены ВПЧ высокого риска. Всем женщинам с началом половой жизни (в том числе вакцинированным) нужно регулярно проходить скрининг на рак шейки матки:
- До 65 лет — ПАП-тест (мазок Папаниколау) каждые 3 года или ПАП-тест в сочетании с анализами на ВПЧ каждые 5 лет. По крайней мере раз в год необходимо проходить профилактические осмотры у врача-гинеколога.
- Старше 65 лет: если в течение последних 10 лет женщина регулярно проходила скрининг, и в течение последних 25 лет у нее не было обнаружено злокачественных опухолей или предраковых состояний (внутриэпителиальная неоплазия CIN 2 или более серьезное поражение), то скрининг можно прекратить.
- Если у женщины была удалена матка вместе с шейкой (не по поводу рака или тяжелого предракового поражения) — скрининг можно не проходить. Если матка была удалена, но ее шейка оставлена — скрининг нужно проходить, как всем.
Исследования также показывают, что для людей из группы повышенного риска (занимающихся анальным сексом, ВИЧ-инфицированных) также полезно сдавать мазок Папаниколау из анального канала. Злокачественную опухоль или предраковые изменения в ротовой полости, ротоглотке может обнаружить врач-стоматолог — это еще один повод регулярно проходить профилактические осмотры.
Скрининг помогает выявить рак на ранней стадии и своевременно начать лечение — за счет этого существенно улучшается прогноз.
Конечно же, важно обращать внимание на любые подозрительные симптомы и не тянуть с визитом к врачу. Например, рак шейки матки может проявляться в виде аномальных вагинальных кровотечений (в промежутках между месячными, во время секса, в постменопаузе), болей в области таза, болезненности во время половых контактов. Эти симптомы не обязательно свидетельствуют о том, что у женщины злокачественная опухоль, чаще всего они указывают на другие заболевания. Но установить точный диагноз сможет только врач после обследования.
В клиниках федеральной сети «Евроонко» можно получить консультацию онколога-гинеколога, узнать о своих рисках, о скрининговых исследованиях, которые рекомендованы в вашем случае. Наши врачи обладают большим опытом в лечении доброкачественных новообразований и злокачественных опухолей женских репродуктивных органов. А еще у нас действует комплексная программа «Здоровье женщины» — она включает все необходимые лабораторные и инструментальные исследования, помогает выявить многие заболевания на ранних стадиях.
Слово «метастазы» греческого происхождения, и буквально оно означает «перемещение». В онкологии этим термином называют вторичные очаги, которые располагаются на удалении от первичной опухоли: в других органах, лимфатических узлах.
Метастазы могут располагаться в разных местах. Это зависит от типа рака – у каждого есть свои «излюбленные» локализации. Чаще всего вторичные очаги появляются в легких, печени, брюшине, костях, надпочечниках. Некоторые метастазы весьма специфичны и имеют собственные названия – например, метастаз Вирхова при раке желудка.
В соответствии с современными представлениями, метастазирование – процесс, который зачастую начинается почти сразу с момента возникновения злокачественной опухоли. Некоторые клетки отделяются от первичного очага и проникают в просвет лимфатических или кровеносных сосудов. Они перемещаются в организме с током лимфы или крови, а потом оседают в определенных органах и дают там начало новым очагам. Эти пути метастазирования называются, соответственно, лимфогенным и гематогенным.
На первых порах метастазирование происходит очень медленно, его сложно обнаружить. Иммунная система уничтожает раковые клетки, мигрирующие в организме, а первичная опухоль подавляет рост вторичных очагов.
Если же во время обследования уже обнаруживаются отдаленные метастазы, то у пациента диагностируют метастатический рак. Этот диагноз соответствует злокачественной опухоли IV стадии.
Способность метастазировать – одно из ключевых свойств злокачественных опухолей, отличающее их от доброкачественных новообразований. Зачастую именно метастазы становятся причиной смерти онкологического больного.
Почему возникают метастазы?
Итак, все злокачественные опухоли обладают способностью к метастазированию. Вероятность того, что это произойдет, зависит от ряда факторов:
- тип рака;
- скорость роста опухоли;
- степень дифференцировки злокачественных клеток – насколько они утратили черты нормальных;
- стадия, на которой диагностировано онкологическое заболевание и др.
Иммунная система какое-то время эффективно сдерживает рост и распространение злокачественных клеток, но однажды ее ресурсов не хватает. Опухоль «прорывает» иммунную защиту.
Даже после того, как раковые клетки распространились в организме, они еще какое-то время не растут или размножаются очень медленно. Может пройти несколько лет, прежде чем начнется активный рост вторичных очагов. Почему и как это происходит – пока не до конца изучено.
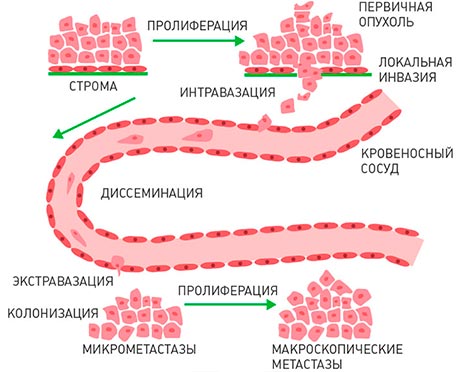
Когда вторичный очаг растет, число раковых клеток в нем увеличивается, и они начинают вырабатывать особые вещества – факторы роста. Эти соединения активируют рост новых кровеносных сосудов. Образуется капиллярная сеть, которая обеспечивает опухоль кислородом и необходимыми веществами. При этом опухолевые очаги как бы «обкрадывают» здоровые органы и ткани.
Процесс метастазирования можно разделить на несколько стадий:
- Раковые клетки отделяются от первичной опухоли и проникают в лимфатический или кровеносный сосуд, который находится поблизости.
- Происходит миграция злокачественных клеток в различные органы и ткани.
- Достигнув определенного сосуда, раковая клетка выходит через его стенку в окружающие ткани.
- В течение некоторого времени опухолевые клетки «спят» в тканях и не проявляют себя.
- На последней стадии начинается быстрый рост метастазов.
На каждой из этих стадий многие раковые клетки гибнут. Вторичным очагам дают начало те, которые в конечном итоге выживают.
«Могут ли метастазы распространиться из-за того, что врач повредит опухоль во время операции или биопсии?»
Иногда пациенты испытывают такие опасения, но они беспочвенны. Из-за биопсии (процедуры, во время которой врач удаляет образец опухолевой ткани для исследования) не возрастает риск образования метастазов. Во время операций хирурги-онкологи тоже принимают меры, чтобы этого не допустить.
Врачи клиники «Евроонко» о стадиях рака, рецидиве и метастазах

Что влияет на скорость распространения метастазов в организме?
Как уже упоминалось выше, скорость метастазирования в первую очередь зависит от двух факторов: типа рака и степени дифференцировки:
- В высокодифференцированных опухолях клетки и ткань сильно напоминают нормальные. Такие новообразования ведут себя менее агрессивно, распространяются в организме реже и позже.
- В низкодифференцированных опухолях клетки практически утрачивают черты нормальных. Такой рак более агрессивен, быстрее и с большей вероятностью образует метастазы.
В большинстве случаев метастазы возникают спустя 1–2 года после того, как появляется первичная опухоль. Но иногда это происходит очень быстро, если рак агрессивен. Иногда вторичные очаги обнаруживают спустя многие годы после операции. В таких случаях говорят о латентных («дремлющих») метастазах.
Да, такие способы существуют. Например, адъювантная (то есть проводимая после операции) химиотерапия и лучевая терапия. Химиопрепараты и облучение уничтожают злокачественные клетки, которые могли остаться в организме пациента, и предотвращают рецидив рака, в том числе в виде отдаленных метастазов.
Особенности метастазирования разных типов рака
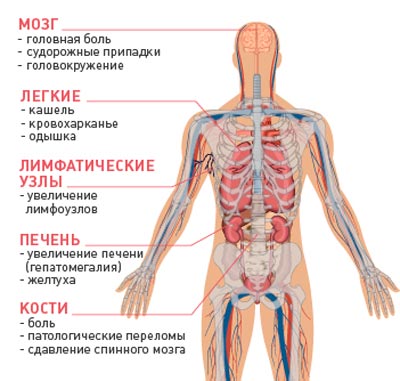
В некоторых органах вторичные очаги при различных типах рака обнаруживаются очень часто, а другие поражаются редко. Это зависит от особенностей кровоснабжения и некоторых других факторов:
- Чаще всего метастазы обнаруживаются в лимфоузлах, легких и печени.
- Несколько реже рак распространяется в кости, головной и спинной мозг, почки, надпочечники.
- Очень редко метастатические очаги можно выявить в сердечной мышце, коже, скелетной мускулатуре, поджелудочной железе, селезенке.
Некоторые метастазы являются «именными». Они настолько специфичны, что получили собственные названия:
Метастаз Вирхова – поражение левого надключичного лимфатического узла. Свое название он получил по фамилии немецкого патолога Рудольфа Вирхова, которым был открыт в 1848 году. Как правило, такая локализация вторичного очага характерна для рака желудка. Также метастаз Вирхова встречается при злокачественных опухолях других органов пищеварительного тракта, аденокарциноме легкого, раке предстательной железы, яичников, лимфоме.
Левый надключичный узел становится местом метастазирования злокачественных опухолей, потому что он играет важную роль в лимфатической системе, принимает лимфу от левой части головы, шеи, грудной клетки, живота, области таза, обеих нижних конечностей. Метастаз Вирхова не только свидетельствует о том, что рак распространился, но и может сам по себе вызывать некоторые симптомы, сдавливая соседние нервы и кровеносные сосуды.
Метастаз Крукенберга обнаруживается в яичниках. По частоте встречаемости он составляет треть от всех метастазов в этом органе и назван по фамилии открывшего его гинеколога – Фридриха Крукенберга. Отличительная особенность таких вторичных очагов в том, что они состоят из клеток специфической формы в виде перстня, то есть представляют собой перстневидно-клеточный рак.
Метастаз сестры Марии Джозеф получил свое название в честь сестры Мэри Джозеф Демпси, которая ассистировала американскому хирургу Уильяму Мэйо, впервые описавшему это явление. Это метастаз в пупок, который встречается довольно редко: при 1–3% злокачественных новообразований брюшной полости и таза. Чаще всего метастаз сестры Марии Джозеф обнаруживается при раке органов пищеварительного тракта (в 35–65% случаев) и мочеполовой системы (в 12–35% случаев).
Наиболее частые места метастазирования при различных типах рака указаны в таблице:

Вирусы папилломы — единственная на сегодняшний день группа вирусов, для которых ученые доказали индукцию онкологических опухолей. При этом именно ВПЧ — наиболее распространенная половая инфекция — ей заражено более половины взрослых людей. Узнайте, как проявляется вирус папилломы и как его лечить.
Прием гинеколога — 1000 руб. Прием уролога — 1000 руб. Удаление новообразований — от 500 руб. Консультация врача по результатам УЗИ, анализов — всего 500 руб. (по желанию пациента).
Что такое папилломавирус, папилломы, кондиломы
Папилломавирусная инфекция (ВПЧ) принадлежит к роду A семейства Papovaviridae и передается преимущественно половым путем, инфицируя эпителиальные (покровные) клетки — кожу, слизистую и урогенитальную область. Заражение кожи и половых органов происходит через микротравмы. Содержится вирус папилломы в уретре, бартолиниевых железах и семенной жидкости. С папилломавирусом человека связано развитие злокачественных опухолей полового члена, влагалища, шейки матки.

Штаммы ВПЧ, а их науке известно более 100, по разному ведут себя в клетке. Одни существуют отдельно от хромосом, другие способны встраиваться в геном клетки (они чаще всего и вызывают осложнения). При включении ДНК вируса в ядро клетки хозяина, она контролирует клеточный генетический материал, доводя клетку до злокачественной трансформации. За репликационный цикл геном вируса папилломы человека экспрессирует 8 — 10 белковых продуктов. Онкогенность определяют протеины Е6 и Е7. Убить инфекцию сложно — вирус остается жизнеспособным при температуре 50 град. С 30 минут.
Вирус поражает стволовые клетки, расположенные в базальном слое, а они передают инфекцию на поверхностные эпителиальные клетки. Особенно легко поддаются ВПЧ поверхностные делящиеся незрелые клетки, что объясняет высокие риски поражения онкогенами вульвы, нижней части влагалища и шейки матки.
Самое распространенное визуальное проявление папилломавируса — папилломы . Образование получило свое название от латинского papilla – сосок + греческое oma – опухоль. Папилломы способны перерождаться в рак. Предупредить развитие онкологии можно наблюдая за развитием папиллом и своевременно удаляя их.
Разновидность папилломавируса у женщин и мужчин — остроконечные и плоские кондиломы , развивающиеся на половых органах. Их также обязательно удаляют.
Осложнение вируса — предраковое состояние — дисплазия шейки матки и ее логическое завершение — рак шейки матки. Избежать рака можно, вылечив дисплазию. Лечение также заключается в удалении пораженного слоя клеток.
Как передается папилломавирус, риски
Папилломавирус попадает в организм человека разными путями, вероятность заражения — 60%. Получить инфекцию можно следующими способами:
Инфицирование не всегда гарантирует развитие болезни. ВПЧ вызывает заболевание организма в 50% случаев, остальные ограничиваются носительством инфекции: крепкая иммунная система может удерживать вирус в численности неопасной для организма. Инкубационный период колеблется от года до 20 лет, в среднем – 3-5 лет.
Провоцируют развитие болезни нарушение гормонального фона, иммунодефицитные состояния, половые инфекции ( ЗППП, ИППП ). Повышают риски любые состояния, снижающие иммунитет — беременность, вредные привычки, хронические заболевания, стрессы и т.д.
Следует понимать, что инфицирование эпителиальных клеток необходимый, но недостаточный фактор для развития онкологии. По мнению профессора В.А. Молочкова — известного и уважаемого в мире медицине ученого — для развития необратимой неоплазии необходимы ещё ряд факторов:
- активная экспрессия генов Е6, Е7 высокоонкогенных типов hpv16 и hpv18;
- индукция метаболизма эстрадиола в 16-ОН;
- множественные повреждения хромосомной ДНК в инфицированной клетке.
Первая стадия неоплазии CIN I выражается активным копированием вируса и его бессимптомным течением. Развитие опухоли стимулирует взаимодействии папилломавируса с цитомегаловирусами , trachomatis , микоплазмами , уреаплазмами , вирусом простого герпеса 2 типа.
Важные цифры: статистика пугает
Виды ВПЧ
Ученым известно более 100 видов папилломавирусов. Треть из них инфицируют урогенитальный тракт человека, поражая кожу и слизистые половых органов. Пятая часть вирусов этой группы пока ещё не изучена и вполне может преподнести новые неприятные сюрпризы.
Вирус папилломы классифицируется по онкогенности и области поражения:
- Негенитальный — носоглотка, рот, пазухи носа, голосовые связки, легкие;
- Поражающий органы мочевыводящей системы — мочеточники и мочевой пузырь, уретра, почечные лоханки;
- Генитальный у женщин — поражает слизистые наружных половых органов, преддверие влагалища и само влагалище, перианальную область, шейку матки, промежность;
- Генитальный у мужчин — поражает головку полового члена, крайнюю плоть, уздечку, венечную борозду, ствол члена, мошонку, кожу паха, лобок, промежность, перианальную область. Наружное отверстие уретры у мужчин поражается в 20-24% случаев.
По онкогенности ВПЧ можно разделить на:
- HPV низкий риск — 6,11,42,43,44 тип;
- HPV средний риск 31,33,35,51,52,58;
- HPV высокий риск 16,18, 45, 56.
Самые опасные типы папиллома-вируса ВПЧ (hpv) — относящиеся к группе высокого онкологического риска — 16, 18, 31, 33, 35, 39, 45, 51, 52. Именно они вызывают рак половых органов.
Насколько опасен папилломавирус для мужчин и женщин можно понять, рассмотрев таблицу заболеваний, связанных с активностью ВПЧ.

Существует более 200 типов этого возбудителя. Некоторые из них передаются через кожу и вызывают только безвредные бородавки. Остальными мы заражаемся половым путем. К сожалению, некоторые типы ВПЧ вызывают злокачественные опухоли, например, рак шейки матки. Узнайте больше о ВПЧ в этой статье.
Какие штаммы ВПЧ вызывают рак
Отдельные типы ВПЧ отличаются друг от друга как по площади поражения, так и по уровню онкологического риска. Среди более чем 200 вариантов ВПЧ можно выделить варианты высокого и низкого онкогенного риска.
- Типы с низким уровнем риска развития рака не так уж безобидны. Например, они приводят, среди прочего, к образованию бородавок на ногах или руках или так называемых остроконечных кондилом, то есть бородавок, расположенные на половых органах. К типам вируса папилломы человека с низким онкогенным риском в основном относятся: 1, 2, 6, 11, 42, 43 и 44.
- Вторая группа — это варианты с высоким онкогенным риском, которые могут привести к развитию злокачественных новообразований, включая рак шейки матки, рак влагалища, полового члена, заднего прохода, рта, глотки и гортани. Типы ВПЧ с высоким потенциалом рака включают: 16 и 18, а также: 31, 33, 35, 39, 45, 51.
Как происходит заражение ВПЧ
В начале статьи мы уже упоминали, что мы можем заразиться вирусом папилломы человека при контакте с кожей инфицированного человека. Все, что нам нужно сделать, это пожать больному руку или по ошибке использовать то же полотенце на пляже, в бассейне или в сауне.

Риск заражения ВПЧ через рукопожатие
Сексуальный контакт — еще один путь заражения. Таким образом вирус может распространиться на половые органы: влагалище, половой член или шейку матки. У людей, любящих разнообразить сексуальную жизнь, вирус может распространяться не только на гениталии, но и на другие места, включая рот, гортань, глотку и задний проход. Какой вывод? Риск заражения ВПЧ существует при любой форме полового акта — классическом, оральном или анальном.
Есть случаи заражения ВПЧ у новорожденных. Чаще всего заражение происходит при естественных родах, если у роженицы есть остроконечные кондиломы. Иногда вирус перемещается аутоинфекцией.
Большое количество половых партнеров и отказ от использования презервативов определенно предрасполагают к инфицированию вирусом папилломы человека. Также более подвержены риску заражения люди, которые ранее контактировали с ВПЧ.
Кроме того, риск заражения выше у женщин, использующих гормональные контрацептивы, у которых было больше родов, и у тех, кто рано вступает в половые отношения.
Как ВПЧ приводит к раку шейки матки
Вирус ВПЧ может вызывать появление на половых органах неприглядных бородавок. Однако они обычно безвредны и со временем могут проходить спонтанно — иммунная система уничтожает вирус в течение 6-18 месяцев после заражения.
Также бывает, что инфекция протекает совершенно бессимптомно, и инфицированный человек даже не знает, что он или она является носителем вируса (и поэтому может неосознанно заразить партнеров).
Попав в клетки, ВПЧ берет их под контроль. Если иммунная система не избавляется от инфекции на этом этапе, она переходит в хроническое состояние. Вирус постепенно изменяет здоровые клетки. Они сначала начинают интенсивно делиться, а затем становятся неопластическими. И именно эта стойкая инфекция высокоонкогенными типами ВПЧ является основной причиной развития рака шейки матки . Его присутствие обнаруживается у 99% больных женщин.
Однако стоит знать, что рак не возникает в одночасье. Раковые изменения могут развиваться годами. Вот почему так важна профилактика. Раннее обнаружение предракового состояния позволяет эффективно лечить и подавлять опухолевый процесс. Основным скрининговым тестом на рак шейки матки является цитология. Мы также можем защитить себя от онкогенных типов ВПЧ с помощью вакцины. Но прививка предназначена в первую очередь для молодых девушек, которые еще не имели половых контактов.
Как диагностируется ВПЧ
Цитология или гинекологическое обследование выявляют изменения, вызванные вирусом папилломы человека, но не обнаруживают сам возбудитель. Выявить ВПЧ возможно только благодаря доступным тестам ДНК. Они позволяют не только обнаружить генетический материал вируса, но и определить его тип, а значит, оценить риск онкологического риска.
Как лечится ВПЧ?
Инфекция ВПЧ лечится различными методами. К самым простым относится использование мазей или кремов, содержащих два ингредиента — подофиллотоксин и имиквимод.
Другие методы лечения включают криотерапию или лазерную терапию.
- В первом случае бородавку замораживают жидким азотом.
- Во втором воздействуют лазерным лучом.
Также существует возможность хирургического удаления очага поражения или использования так называемой электрокоагуляции, которая подразумевает удаление очага поражения электрическим током.
Что можно сделать, чтобы избежать заражения ВПЧ?
К сожалению, эффективного метода, способного полностью защитить вас от заражения, не существует. Однако этот риск можно свести к минимуму. Как? Во-первых, используя презервативы , а во-вторых, выбирая постоянного партнера.

Использование презервативов, чтобы избежать заражения ВПЧ
Конечно, даже ограничивая количество половых партнеров одним, у нас нет стопроцентной гарантии, ведь партнер мог иметь сексуальные контакты с инфицированными людьми раньше, даже не подозревая об этом. Таким образом, мы не исключаем полностью риск заражения, но, безусловно, значительно снижаем его.
Вывод
В целом, вирус папилломы человека — один из самых распространенных вирусов, передающихся половым путем. Он может вызывать неприятные изменения на коже в виде бородавок и вызывает развитие опасных опухолей, в том числе рак шейки матки. Мы не можем защитить себя на 100% от инфекции ВПЧ, но мы можем попытаться снизить риск заражения различными способами.
Читайте также:

