Могут ли от микоплазм быть прыщи
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синонимы: микоплазменная инфекция, микоплазма, Mycoplasma
Микоплазмоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Микоплазменная инфекция - острое заболевание, вызываемое грамм-отрицательными бактериями, сопровождающееся различными воспалительными поражениями респираторного, урогенитального трактов, суставов, кроветворной и нервной систем. Возбудителями являются микоплазмы из рода Mycoplasma семейства Mycoplasmataceae.
Микоплазмы неустойчивы во внешней среде, разрушаются под действием температуры, замораживания, ультрафиолета, ультразвука, а также современных моющих и дезинфицирующих средств.
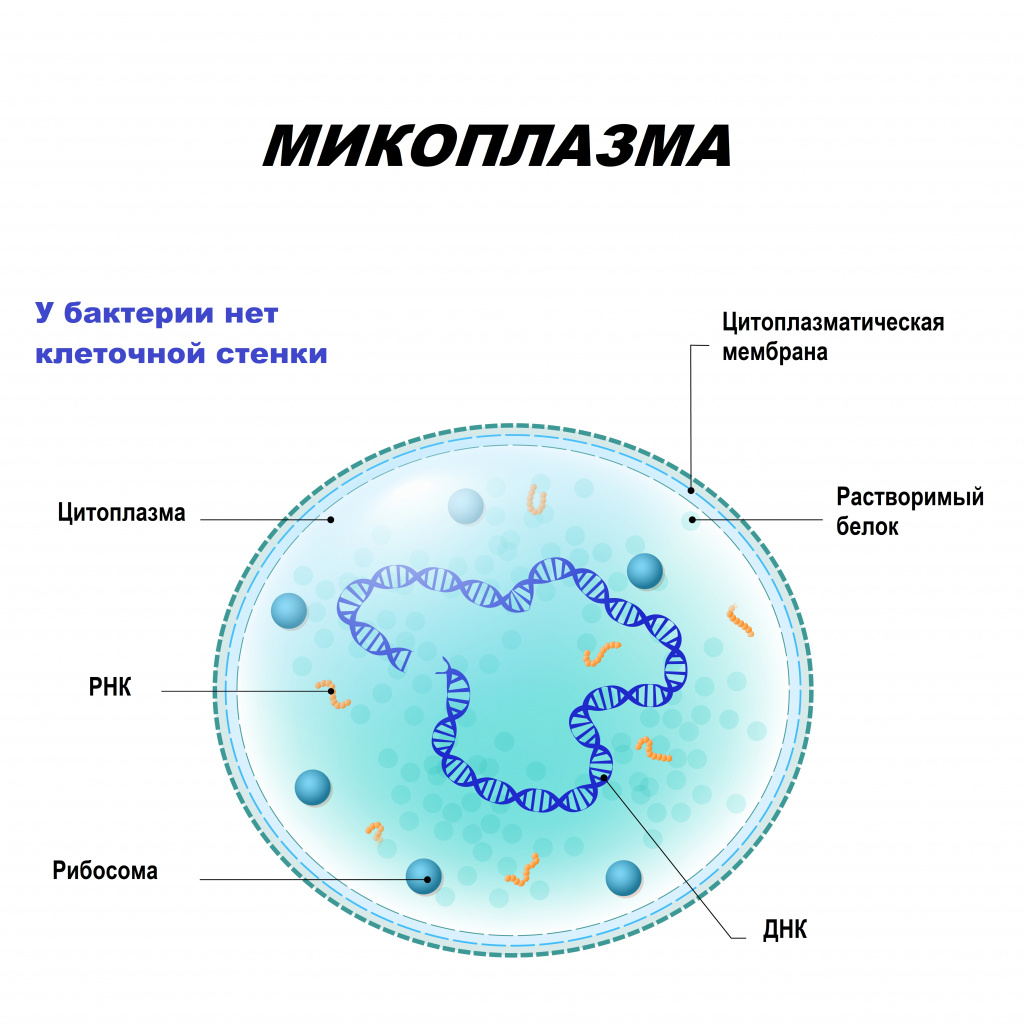
Микоплазмы могут существовать не только вне, но и внутри клеток, что позволяет им ускользать от механизмов иммунной защиты организма. В отличие от бактерий, они не имеют клеточной стенки, но могут расти на специальных бесклеточных средах. Подобно вирусам, проходят через бактериальные фильтры. Самостоятельно существовать микоплазмы не могут, так как паразитируют на клетках организма-хозяина, получая из них питательные вещества.
Причины появления микоплазмоза
Источником инфекции является больной человек или носитель микоплазм. Как правило, микоплазмоз протекает скрыто - примерно 40% больных не чувствуют каких-либо явных симптомов, пока стрессовая ситуация или ослабленный иммунитет не спровоцируют активизацию инфекционного процесса, часто приводя к серьезным осложнениям.
Заражение происходит воздушно-капельным путем, половым путем, вертикальным путем (от матери плоду через плаценту) или во время родов.
Респираторный микоплазмоз, вызываемый Mycoplasma pneumoniae и передающийся воздушно-капельным путем, составляет от 7% до 21% в структуре острых респираторных заболеваний, занимая 5-е место среди болезней органов дыхания.
Для передачи возбудителя требуется довольно тесный и длительный контакт, поэтому респираторный микоплазмоз особенно распространен в закрытых коллективах.
Возбудители респираторного микоплазмоза проникают в организм через дыхательные пути, фиксируются на поверхности эпителия слизистой оболочки трахеи и бронхов. Они вырабатывают токсины, которые вызывают стойкий кашель. Иммунологический ответ на этот возбудитель может провоцировать внебольничную пневмонию, тяжелые заболевания верхних дыхательных путей, острый приступ астмы.
Многочисленные исследования показали, что бактерии респираторного микоплазмоза можно выявить практически во всех органах и тканях – печени, почках, сердечной мышце, веществе мозга, перикардиальной и внутрисуставной жидкостях, крови.
Это дает возможность рассматривать микоплазменную инфекцию как генерализованный процесс с диссеминацией возбудителя и развитием полиорганных поражений.

Mycoplasma genitalium – патогенный микроорганизм, способный вызывать уретрит у лиц обоего пола, цервицит и воспалительные заболевания органов малого таза у женщин. Урогенитальный микоплазмоз распространен среди взрослых и передается половым путем.
Классификация заболевания
Выделяют три основные формы заболевания: респираторный микоплазмоз, урогенитальный микоплазмоз, врожденный микоплазмоз.
Классификация по МКБ 10
А63.8 Другие уточненные заболевания, передаваемые преимущественно половым путем:
- А63.8 + N34.1 Уретрит, вызванный M. genitalium
- А63.8 + N72 Цервицит, вызванный M. genitalium
- А63.8 + N70 Сальпингоофорит, вызванный M. genitalium
- А63.8 + N71 Эндометрит, вызванный M. genitalium
- А63.8 + N45 Орхит и эпидидимит, вызванный M. genitalium
- А63.8 + N48.1 Баланопостит, вызванный M. genitalium
J20.0 Острый бронхит, вызванный M. pneumoniae
B96.0 M. рneumoniae как причина болезней, классифицированных в других рубриках.
Симптомы микоплазмоза
Для урогенитального микоплазмоза характерные клинические особенности не выявлены. Описаны микоплазменные уретриты, простатиты, вагиниты, кольпиты, цервициты, острые и хронические пиелонефриты. Чаще всего микоплазмоз протекает в виде обычной мочеполовой инфекции. Появляется зуд и жжение при мочеиспускании, болезненность в нижней части живота, а также необильные слизистые выделения с неприятным запахом.
Более тяжелым случаем является респираторный микоплазмоз, так как возможно поражение абсолютно любого отдела дыхательного тракта.
Заболевание может протекать в двух клинических формах:
- микоплазмоз верхних дыхательных путей (неосложненный респираторный микоплазмоз),
- микоплазменная пневмония.
Тяжелая форма заболевания протекает с выраженной и длительной лихорадкой; типичной для крупноочаговой, или «тотальной» пневмонии.
Начало заболевания чаще постепенное, реже острое. У пациентов выявляют першение в горле, ринит, непродуктивный постоянный кашель, субфебрильную лихорадку, недомогание, чувство ломоты, головную боль, охриплость, сыпь и редко буллезное воспаление барабанной перепонки. Катаральный синдром характеризуется явлениями фарингита, трахеита или бронхита (часто с обструктивным компонентом). Нередко у детей отмечается коклюшеподобный кашель, сопровождающийся болями в груди, животе, нередко заканчивающийся рвотой.
Диагностика микоплазмоза
Основным направлением в диагностике микоплазмоза является выделение возбудителя, так как клиническая картина заболевания не позволяет достоверно установить диагноз.
Лабораторная диагностика респираторного микоплазмоза основана на прямых методах выявления микоплазм и серологических реакциях определения специфических антител.
Проводят серологическое исследование на M. pneumoniae (на специфические антитела IgM, IgG и IgA). Антитела класса IgM являются индикатором первичного инфицирования.
Индикатор текущей или имевшей место в прошлом инфекции Mycoplasma pneumoniae. Mycoplasma pneumoniae – распространённый этиологический агент атипичной пневмонии у детей и взрослых. Удельный вес микоплазмозов среди острых респираторных заболеваний, протекающих с преимущественным поражение.
Микоплазма гениталиум – промежуточное звено между бактериями и вирусом.
Представляет собой чужеродный патоген.
Способен жить и выделять продукты распада лишь в чужой клетке или непосредственно на её поверхности.
Заболевание, вызванное этим возбудителем, носит название урогенитальный микоплазмоз и передаётся в 95% случаях лишь половым путем.
Доля остальных процентов составляет передача контактным путем, путем переливания крови, плацентарным от матери к ребенку и др.
В гениталиях как мужчин, так и женщин могут прижиться самые разные виды бактерий (хламидии, гонококки, трихомонады).
Пристальное внимание лаборанты и клиницисты обращают и на микоплазму гениталиум.
Несмотря на то, что существует ещё один вид микоплазм, а именно микоплазма хоминис, микоплазма гениталиум считается одной из самых коварных и опасных.
Данный патоген был открыт в начале 80-х английским учёным.

Он доказал, что микоплазма гениталиум помимо наружных половых органов поражает всю мочеполовую систему.
Урогенитальный микоплазмоз, вызванный микоплазмой гениталиум, передается половым путем в 95% случаях при обычном незащищенным сексе.
Не имеет значения вид контакта (анальный или классический).
Многие пациенты часто задают вопрос, а может ли передаваться микоплазма гениталиум при оральном сексе?
На такой вопрос венерологи отвечают, то такой способ передачи возможен.
Ангину, вызванную микоплазмой, врачи венерологи знают не по наслышке.
Если вы имеете основания не доверять вашему партнёру, лучше таким видом секса заниматься в презервативе.
Когда признаки микоплазма гениталиум появляются после заражения
Клинически симптомы микоплазма гениталиум начинают проявлять себя после начала половой жизни с инфицированным партнёром.

Заболевание может никак себя не проявлять.
Инкубационный период составляет примерно от 2-7 дней до двух месяцев после непосредственной близости с зараженным партнёром.
Если у зараженного пациента присутствуют какие-либо заболевания мочеполовой системы, то инкубационным может коротким.
Заражение микоплазмой гениталиум может происходить плацентарно, т.е. непосредственно от матери к ребенку, посредством кровотока по пуповине.
Заражение обычно происходит в первом триместре беременности.
При заражении ребенок может родиться с малым весом, возможна задержка в развитии.
В более тяжелых случаях происходит самопроизвольный выкидыш (самопроизвольное прерывание беременности).
Если заражение происходит в более поздних сроках, то плацента выполняет роль барьера, т.е. защищает ребенка от различного рода инфекций, которые может подхватить мать.
Заражение становится практически невозможным.
Микоплазма гениталиум: симптомы у мужчин и женщин
Специфика заболевания в том, что оно не имеет каких-либо особых признаков.
Клиника данного заболевания тем не менее у мужчин и женщин разная.
У женщин разного возраста микоплазмоз обычно диагностируют при плановом обследовании у гинеколога.
Микоплазма гениталиум – часть нормальной микрофлоры влагалища.
Ввиду возникновения особых факторов она может привести к воспалительному процессу.
У женщин, которые заразились микоплазмой гениталиум, характерными проявлениями будут воспалительные процессы в области нижних отделов мочеполовой системы.
В легкой и средней степени могут развиться такие заболевания как эндоцервицит, эндометрит, оофорит, сальпингит, вагинит, кольпит.
В более тяжелых случаях, когда идёт «атака» на иммунную систему, может привести к тубоовариальному абсцессу и пельвиоперитониту.
Если женщина является носителем будущего ребенка, то при возникновении микоплазмы гениталиум это может привести к выкидышу при беременности.
Женщине необходимо при малейших признаках данного заболевания срочно обратиться к гинекологу.
Признаки или клиническая картина данного заболевания обычно проявляется на 20-28 дней после заражения.
Для него характерны следующие симптомы:
- Чувства дискомфорта и даже боли при мочеиспускании, частые позывы, ощущение неполного опорожнения мочевого пузыря
- Характер выделений при микоплазме гениталиум гнойно-слизистый
- Подключаются боли как внизу живота, так и в промежности
Когда гинеколог проводит шейки матки, он может и не обнаружить каких-либо характерных изменений, или же наоборот, могут быть эрозивные участки с отечно гиперемированной тканью.
Симптомы микоплазмы гениталиум у мужчин проявляются иначе, а именно в виде воспаления уретры.
Уретрит, возникший в результате микоплазмы, может быть острым, подострым и вялотекущим.
Проявляется в виде гиперемии губок уретры, выделения при этом носят гнойно-слизистый характер и могут быть как скудными, так и обильными.
Применяют трехстаканный анализ воспаления уретры, которая могла быть поражена именно микоплазмой гениталиум.

При взятии проб средней порции мочи в первом стакане, моча будет мутной, что говорит о воспалении передних стенок уретры.
Если же моча мутная во всех трех стаканах, это говорит о полном воспалении в мочеиспускательном канале.
Значит процесс воспаления пошел выше и поражает уже органы мочеполовой системы.
При возникновении хронической формы микоплазмы гениталиум симптоматика может быть очень слабой или же вовсе отсутствовать.
В этом случае пациенты обычно жалуются на несильно выраженные чувства дискомфорта при мочеиспускании, незначительные боли внизу живота.
При этом гиперемия губок уретры может не проявляться.
Но губки могут слипаться, что и говорит о хроническом течении заболевания.
Выделения обычно бывают в утренние часы.
Сразу после того как пациент проснулся, при этом в моче могут быть заметны слегка видимые гнойно-слизистые нити.
Сегодня изучено более 20 различных инфекционных патологий с половым путем передачи.
Одно из таких заболеваний – микоплазмоз, частым возбудителем которого является Mycoplasma hominis или микоплазма хоминис.
Симптомы инфекции от микоплазмы хоминис имеют определенные отличия у мужчин и женщин.

Свойства микоплазма хоминис
Микоплазма хоминис является бактерией.
Она лишена клеточной стенки.
Поэтому, паразитирует преимущественно внутри клеток структур урогенитального тракта.
Внутриклеточное паразитирование микроорганизма определяет возможность длительного бессимптомного течения инфекционного процесса.
При различных условиях:
- высокое количество микроорганизмов, попавших в структуры урогенитального тракта
Это приводит к развитию воспалительной реакции в уретре и других структурах урогенитального тракта человека.
Для микоплазмы хоминис характерно постепенное распространение (восходящий путь) во внутренние органы мужчины или женщины.
В результате чего развиваются соответствующие патологические процессы и осложнения.
Микоплазма хоминис у мужчин – симптомы
После инфицирования, которое происходит после незащищенного секса с зараженным половым партнером, у мужчины микоплазмоз может протекать длительное время бессимптомно.
При остром течении заболевания через 10-20 дней после инфицирования (инкубационный период) могут появляться симптомы.
Они указывают на воспалительный процесс в мочеиспускательном канале:
- 1. Ощущение дискомфорта в виде жжения и боли, которое обычно усиливается во время мочеиспускания
- 2. Появление необъемных выделений из уретры, которые имеют слизистый характер и неприятный запах
Такая симптоматика обычно длится недолго и исчезает в течение недели (даже при отсутствии этиотропной терапии, направленной на уничтожение возбудителя).
В дальнейшем развивается инфекционный процесс с длительным периодом бессимптомного течения (может длиться до нескольких лет).
Постепенным распространением микоплазмы хоминис во внутренние половые органы мужчины с развитием простатита.
Воспаление тканей предстательной железы характеризуется появлением болей внизу живота.

Они часто отдают в промежность, мошонку, прямую кишку.
Также появляются признаки нарушения функциональной активности половой системы мужчины в виде ухудшения эрекции, преждевременной эякуляции.
В дальнейшем возможно развитие мужского бесплодия.

О том какие симптомы
микоплазмы хоминис у мужчин
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Mycoplasma hominis | 1 д. | 300.00 руб. |
Причины поражения яичек при заражении микоплазмой
Когда микоплазмоз у мужчины не был обнаружен и вылечен вовремя, воспалительный процесс может распространиться на яички.
При этом развивает орхит.
Заболевание сопровождается следующими признаками:
- Болями в области яичек и мошонки
- Отек мошонки и увеличение в размере
- Повышением температуры тела до 38 - 39 градусов
Ухудшается общее состояние, наблюдается слабость, может кружиться голова.
Несвоевременное лечение орхита может привести к тяжелым последствиям – бесплодию.
Микоплазма хоминис у женщин – симптомы
У женщин микоплазмоз выявляется чаще, чем у мужчин.
Для инфекционного процесса характерно течение с более выраженной симптоматикой поражения структур урогенитального тракта.
После первичного инфицирования инкубационный период длится до 20 дней.
Затем появляются клинические симптомы воспаления, к которым относятся:
- Признаки уретрита – болезненное мочеиспускание, его учащение (полакиурия)

- Слизистые необъемные выделения из уретры и влагалища
- Болевые ощущения во время занятия сексом (диспареуния)
- Кровянистые выделения из влагалища в межменструальный период
В дальнейшем развивается воспалительный процесс внутренних половых органов (матка, яичники, маточные трубы).
Появляются тянущие боли внизу живота, сопровождаемые нарушением менструального цикла.

Микоплазма хоминис у женщин, симптомы и лечение
Если была выявлена микоплазма хоминис у женщин, симптомы и лечение не имеют прямой корреляции.
Так как отсутствие клинических проявлений воспалительной реакции не является показателем отсутствия возбудителя в структурах урогенитального тракта.
Наличие в организме женщины микоплазмы часто приводит к развитию кольпита.
Это воспаление слизистой влагалища.
Симптоматика заболевания:
- Появляются неприятные ощущения во влагалище
- Возможна сильная боль внизу живота
Характерный признак кольпита – обильные белые или гнойные выделения.
Кольпит может стать источником воспалительных процессов в матке, вызывать эрозию, внематочную беременность или бесплодие.
Часто инфекцию микоплазма хоминис у женщин сопровождают такие симптомы, как выделения из половых органов
Сопровождаются они дискомфортом или болевыми ощущениями.
Выделения из половых органов, при наличии инфекции микоплазма хоминис:
- Слизистые
- Не обильные
- Могут быть гнойными, с примесью крови
- Имеют неприятный запах
При появлении подобных признаков, лечении стоит начать незамедлительно.
Микоплазма хоминис: симптомы у детей
Микоплазма хоминис поражает у детей органы дыхательной, мочеполовой или пищеварительной системы.
У ребенка чаще всего страдают органы дыхательной системы.
Пути поражения микоплазмой хоминис:
- От матери к плоду – во время родов
- Бытовой путь, при нарушении правил личной гигиены
- Воздушно-капельный путь – инфицирование возможно при ослабленном иммунитете у здорового ребенка
Инкубационный период – от 3-14 дней.
Инфицируется слизистая носа и ротовой полости ребенка, далее бактерия проникает глубже, поражает бронхи и легкие.
Симптоматика заболевания:
- Повышается температура тела до 37,5
- Ребенок чувствует усталость
- Появляется головная боль
- Нос не дышит
- В горле - покраснение и неприятное першение
- Сухой кашель - при поражении бронхов
- Конъюнктивит - при поражении слизистой глаза
При появлении первой симптоматики, стоит начать лечение.
Обязательно выполнить диагностическое исследование и подтвердить наличие микоплазм.
В результате несвоевременного лечения, ребенок может заболеть пневмонией.
Это частое осложнение микоплазменной инфекции у детей.
Основные симптомы следующие:
- Температура возрастает до отметки 39 – 40 С
- Выраженная потливость, слабость
- Боли при дыхании
- Кашель становится сильнее
- Общее состояние ребенка значительно ухудшается
Реже микоплазма хоминис поражает органы мочеполовой системы детей.
В случае, когда это произошло, у ребенка наблюдается воспаление мочеиспускательного канала, мочевого пузыря, слизистой половых органов.
При поздней диагностике, инфекция проникает в почки, вызывая пиелонефрит.
Чем опасно внутриутробное инфицирование?
Заражение микоплазмой хоминис внутриутробно опасно для плода и новорожденного:
- Ребенок может появиться на свет раньше положенного срока
- У ребенка значительно снижен иммунитет
- Возможны умственные и физические отклонения
- Появляется конъюнктивит
- Может развиваться желтуха
К самым тяжелым последствиям относят: заражение крови и менингит.
Основные симптомы микоплазмы у взрослых и пожилых
Частые симптомы микоплазменного заражения, это уретрит, цистит и дизурия.
Причины уретрита при инфицировании микоплазмой
Бактерии микоплазмы поражают мочеиспускательный канал, вызывая уретрит.
Уретрит возникает при наличии бактерии типа genitalium в 70% и, в 30 % случаях заболевание вызвано типом hominis.
Женщины болеют микоплазменным уретритом чаще мужчин.
Симптоматика заболевания:
- Ощущение жжения
- Гнойные выделения
- Появляются покраснения
Если Вы заметили перечисленные признаки, обратитесь к урологу – микоплазменный уретрит легко поддается лечению.
Микоплазма хоминис: причины дизурии
При наличии микоплазм, нередко возникает дискомфорт во процессе мочеиспускания.
Расстройство называется дизурией.
Симптоматика микоплазменной дизурии:
- 1. Болевые ощущения во время мочевыделения
- 2. Жжение в зоне уретры
- 3. Частые визиты в туалет
- 4. Постоянное ощущение наполненности мочевого пузыря
При дизурии возможно увеличение температуры, иногда появляется озноб и тошнота.
Причины микоплазменного цистита
При ослабленном иммунитете, наличие микоплазмы хоминис провоцирует формирование цистита.
Заражение чаще происходит половым путем, при незащищенном сексе.
Встречается микоплазменный цистит не часто.
Проявляется заболевание следующими признаками:
- Боли
- Постоянные позывы с минимальным количеством выходящей мочи
- Наличие в моче крови
- Боли внизу живота
Цистит микоплазменной этиологии чаще развивается у женщин.
При обнаружении его симптомов, стоит обратиться к урологу.
Микоплазма хоминис: симптомы осложнений
Главная составляющая лечения инфекции – точное и четкое соблюдение рекомендаций.
Важно сдать повторный анализ через месяц после завершения приема антибиотиков.
Не стоит самостоятельно заменять лекарства, уменьшать продолжительность курса приема препаратов.
Это чревато развитием хронической инфекции и осложнений.
Выделяют следующие осложнения микоплазменной инфекции:
- Поражение суставов
- Конъюнктивиты
- Бесплодие
Симптомы бесплодия при микоплазме
Если инфекция протекает длительно, может развиваться симптоматика бесплодия.
С целью выявления причин, на инфекции обследуются оба партнера.
Микоплазма хоминис поражает у женщины внутренние половые органы и вызывает микоплазменный эндометрит.
Он характеризуется нерегулярными менструациями и спонтанными кровотечениями.
Запущенные формы микоплазменного эндометрита являются причиной бесплодия.
Чтобы избежать бесплодия, при появлении первых признаков инфекции, необходимо обратиться к врачу.
Микоплазма хоминис: симптомы поражения суставов
При поражении суставной ткани, формируются воспалительные процессы.
Заболевание приводит к постоянному болевому синдрому, нарушению подвижности и вызывает деформацию суставов.
Носит такое заболевание название – микоплазменный артрит.
Симптоматика заболевания:
- Повышение температуры тела
- Боль в пораженном суставе
- Нарастающий характер болевого синдрома
- Область пораженного сустава припухает
- Наблюдается отечность сустава
Чаще всего воспалительные процессы возникают в тазобедренных, коленных и локтевых суставах.
Микоплазма хоминис: без симптомов
Микоплазма хоминис часто находится и паразитирует в организме человека и никак себя не проявляет.
Длительное время инфицирование может оставаться незамеченным.
Как только количество бактерий увеличивается, развивается симптоматика.
Обычно, пороговым значением считают цифру 10 в 4 степени КОЕ/мл.
Инкубационный период микоплазмы хоминис – 3 - 14 дней и может быть размытым.
Если у человека хорошая иммунная система, срок может увеличиться до месяца.
Первые симптомы микоплазмы часто совпадают с эпизодом ослабления иммунитета: например, при ВИЧ инфекции.
Важно пройти полное обследование для постановки точного диагноза.
Симптомы микоплазма хоминис после лечения
Основная симптоматика во время лечения постепенно исчезает.
Уменьшаются выделения, уходит боль при мочевыделении.
Важно! Только полный курс лечения гарантирует выздоровление пациента.
В этом вопросе важно прислушиваться к рекомендациям врача
Через месяц после завершения приема антибиотиков, необходимо сдать повторный анализ на инфекцию.
После получения отрицательного результата можно судить о том, что человек здоров.
Помните! Если после лечения микоплазмы, симптомы снова появились, необходимо обратиться к лечащему врачу.
В этом случае врач заменит препарат или подберет альтернативную схему терапии.
Где лечить симптомы микоплазмы
Диагностикой и лечением микоплазмоза занимает врач венеролог.
Важно своевременно обратиться к врачу, при появлении первой симптоматики.
Если Вы хотите быстро получить оптимальный курс лечения, запишитесь на прием.
При любых симптомах микоплазмы хоминис у мужчин и женщин, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
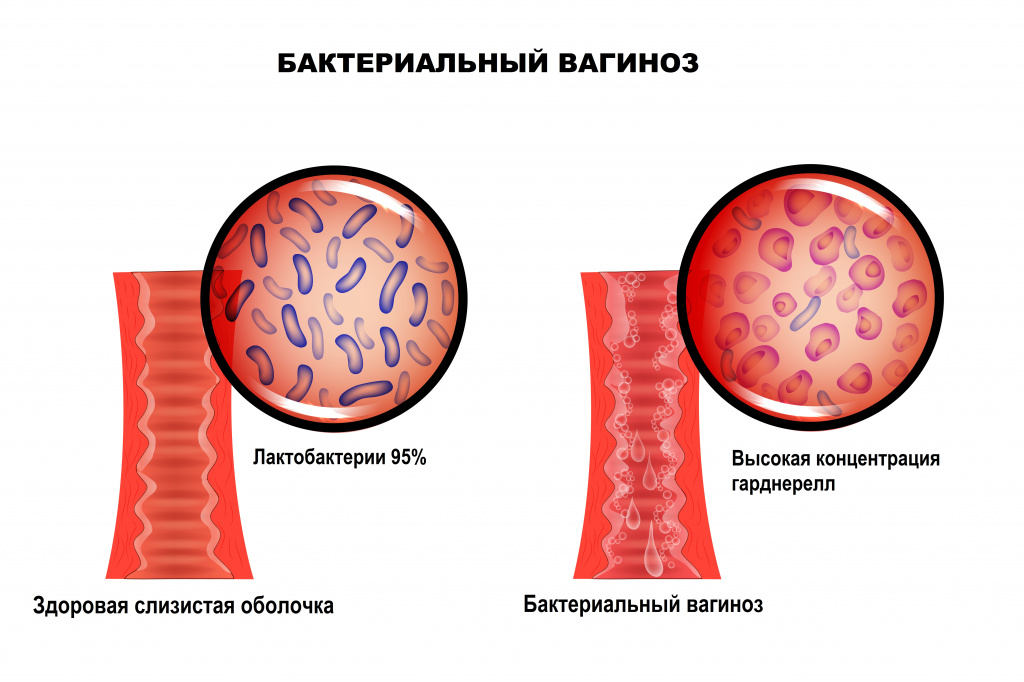
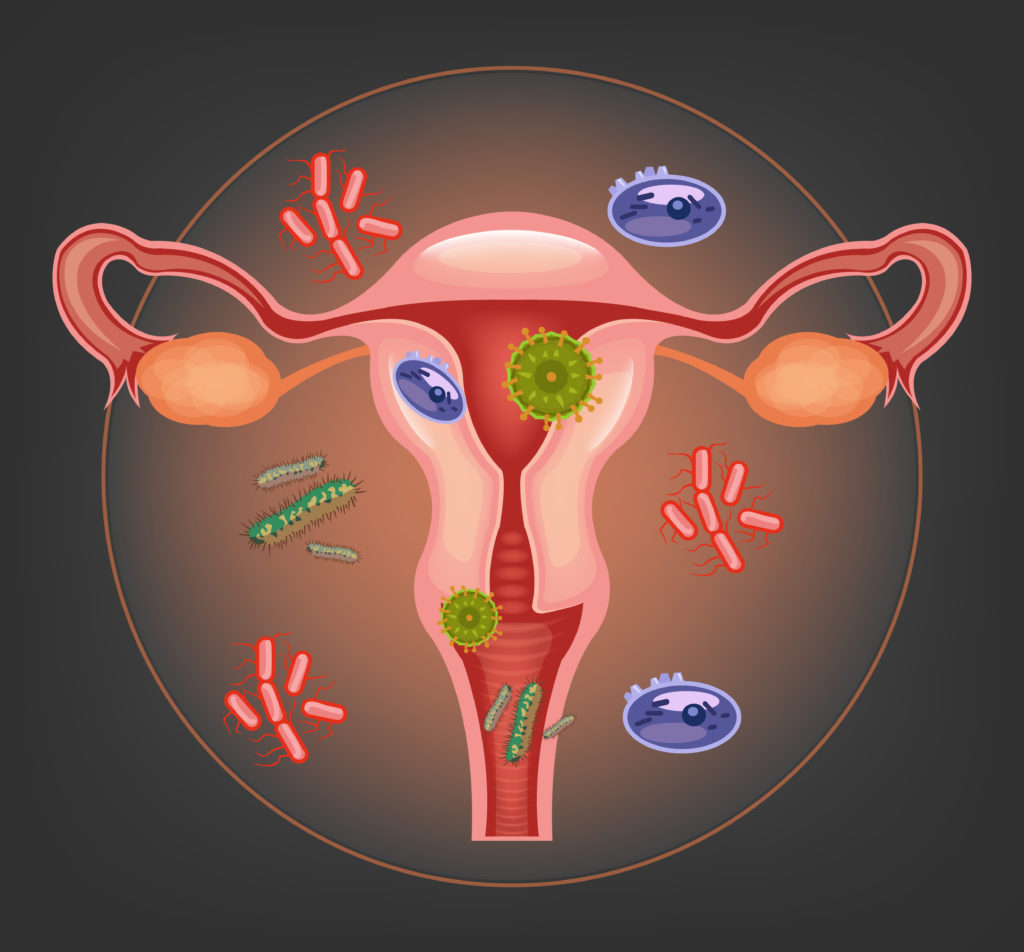
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.![Вагиноз.jpg]()
Отличительной особенностью заболевания является отсутствие какого-либо одного конкретного возбудителя. Микрофлора, приходящая на смену лактобактериям, может быть различной и чаще всего представлена условно-патогенными бактериями. Кислотность среды влагалища смещается в сторону ощелачивания. При нарушении экосистемы влагалища формируется хорошо структурированная полимикробная пленка (биопленка - форма микробных сообществ), покрывающая вагинальный эпителий и состоящая из анаэробных бактерий, что приводит к рецидивирующему течению бактериального вагиноза. В биопленках бактерии защищены от компонентов врожденного и приобретенного иммунитета.
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
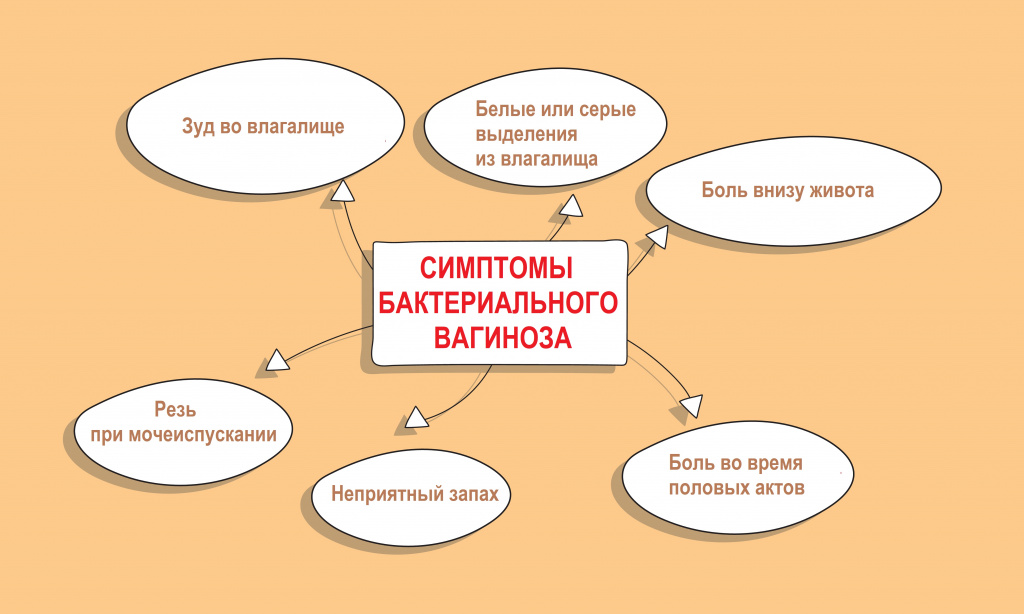
Острый бактериальный вагиноз проявляется выделениями из влагалища, имеющими серовато-белый цвет, однородную консистенцию, неприятный «рыбный» запах; болезненностью во время половых актов; дискомфортом, зудом и жжением в половых органах (могут быть выражены слабо либо отсутствовать); болезненностью, резью при мочеиспускании, болью внизу живота в надлобковой области (редко).
![Симптомы вагиноза.jpg]()
Хронический бактериальный вагиноз — это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.- Наличие гомогенных беловато-серых выделений, равномерно распределяющихся по стенкам влагалища.
- Показатель кислотности при pH-метрии сдвигается в щелочную сторону, повышается уровень влагалищного рН >4,5.
- Положительный аминовый тест с 10% раствором гидроокиси калия (усиление специфического запаха гнилой рыбы) — определение летучих аминов.
- Обнаружение в нативных мазках и/или в мазках по Граму «ключевых клеток», т. е. клеток эпителия влагалища с плотно прикрепленными к их поверхности грамвариабельными микроорганизмами. Лейкоциты в этих мазках содержатся в пределах нормы, что говорит об отсутствии воспаления, а уровень лактобактерий снижен вплоть до полного отсутствия.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).
Краткая характеристика Микроскопического исследования мазка, окрашенного по Граму Бактериоскопия (от лат. «скопео» – смотрю) – лабораторный метод исследования бактерий под микроскопом. Метод широко используется врачами разных специальностей при подозрении на инфекционный п.
Читайте также: