Могут ли быть прыщи от вагинита
Обновлено: 28.04.2024
Нормальная микрофлора, обитающая во влагалище здоровой женщины, образует уникальную среду с защитными свойствами. Эта среда может изменяться под влиянием внешних и внутренних (беременность, месячные) факторов, но благодаря механизму самоочищения способна самостоятельно возвращаться к норме. Бактерии, живущие во влагалище, закисляют свою среду обитания, образуют сплошную биоплёнку, которая не позволяет вредным микроорганизмам подселяться и причинять вред. Случается, что естественная защита женских половых путей нарушается, и может развиться вагинит [1]. Давайте узнаем, что такое вагинит, почему он может появиться, какими симптомами проявляется и чем его вылечить.
Общая информация о болезни
Вагинит — это воспаление слизистой оболочки влагалища, чаще всего инфекционной природы, вызываемое патогенными и условно-патогенными микроорганизмами. Вагинитом страдают 70% всех гинекологических больных и 50–60% беременных. Воспаление влагалища обычно сочетается с воспалением наружных половых органов — вульвы, тогда специалисты говорят о вульвовагините [2].
Вульвовагиниты могут быть специфическими, то есть вызванными конкретными инфекционными возбудителями (туберкулёз, хламидиоз, сифилис, гонорея, трихомониаз, герпес и другие), и неспецифическими (бактериальными). По течению различают острые вагиниты (протекают с ярко выраженными симптомами) и хронические (для них характерны неопределённые, маловыраженные «стёртые» признаки) [3].
Неспецифический вагинит — заболевание распространённое. От неспецифического вагинита страдает почти каждая пятая женщина (19,2%), которая обращается к гинекологам, а среди пациенток с патологическими выделениями заболевание выявляется в четыре раза чаще [2].
Причины возникновения
Вульвовагиниту все возрасты покорны: он может развиться как у девочек и девушек, так и у женщин в репродуктивном возрасте и после наступления менопаузы. В детском возрасте к заболеванию могут предрасполагать:
- анатомические факторы (близость заднего прохода к влагалищу);
- особенности слизистой влагалища (тонкая);
- щелочная реакция влагалищного секрета;
- недостаточное соблюдение гигиены.
Значима роль аллергического фактора [3].
В постменопаузе причина вульвовагинита в дефиците эстрогенов, количество которых резко уменьшено. С понижением уровня эстрогенов слои влагалищного эпителия истончаются, перестают накапливать гликоген, нарастают атрофические изменения в тканях вульвы, влагалища, шейки матки. Нормальной влагалищной микрофлоре начинает не хватать питательных веществ, её количество уменьшается. Как следствие — внутренняя среда влагалища из нормальной кислой становится щелочной, снижаются защитные свойства влагалищно-шеечной экосистемы, поэтому патогенам становится легче закрепиться на слизистой и вызвать воспаление [3].
И в детском, и в зрелом возрасте появлению и развитию вагинита способствует наличие в организме очагов хронической инфекции, таких как кариес, гайморит, тонзиллит, пиелонефрит, сальпингоофорит, пороки сердца, гастриты и прочее. Большое значение имеют эндокринно-обменные заболевания, снижение выработки эстрогенов яичниками, чем сопровождаются многие гинекологические заболевания и нейроэндокринные синдромы. Хроническое воспаление придатков матки нередко нарушает эстрогенную функцию яичников, поэтому у женщин с проблемой сальпингоофорита часто возникает вагинит или вульвовагинит [3].
В настоящее время заболеваемость вульвовагинитом растёт, что обусловлено рядом причин [2]:
- агрессивным поведением условно-патогенных бактерий;
- развитием микробной устойчивости к антибиотикам;
- снижением иммунного ответа организма;
- распространённостью самолечения.
Также риск вагинита увеличивает приверженность некоторых женщин спринцеванию. Следует помнить, что влагалище в физиологических условиях содержит большое количество микроорганизмов, поэтому любые попытки привести влагалище к стерильности заканчиваются заселением его патологической микрофлорой и развитием воспаления [4].
К факторам риска вагинальных инфекций относятся [2]:
- раннее начало половой жизни;
- особенности сексуальной жизни (большое число половых партнёров, высокая частота орогенитальных и ректогенитальных половых контактов, половые контакты во время месячных);
- пренебрежение личной гигиеной;
- пренебрежение принципами безопасного секса;
- алкоголь, курение, наркомания;
- авитаминозы, недостаток питания, ожирение;
- экологическая обстановка;
- хронические стрессовые ситуации;
- токсическое воздействие некоторых лекарственных веществ (антибиотиков, цитостатиков, глюкокортикостероидов).
Возможные осложнения
Длительно существующая, нелеченая инфекция нижних половых путей может распространиться вверх, приводя к воспалению в полости матки, маточных трубах, яичниках. В результате в полости малого таза могут возникать тубоовариальные абсцессы, спайки, вплоть до перитонита. В результате воспалительного поражения маточные трубы становятся частично или полностью непроходимы, что, в свою очередь, ведет к бесплодию и/или внематочной беременности [2].

У женщин с воспалительными заболеваниями органов малого таза снижается качество жизни, на сексуальную дисфункцию (аноргазмию, боли при половом контакте, болезненный спазм мышц влагалища при попытке интимной близости) жалуются до 50-70% из них [2].
Инфекционное воспаление женских половых путей – одна из причин невынашивания беременности и преждевременных родов. Воспалённые ткани выделяют биологически активные вещества, которые способны запустить процесс родовозбуждения, раскрытия шейки матки и преждевременного излития околоплодных вод [2].
Нарушения микрофлоры влагалища у женщины увеличивают риск гнойных осложнений в послеродовом периоде, инфицирования плода, околоплодных вод, мертворождения [2].
Симптомы
Вагинит чаще всего проявляется следующими симптомами [2]:
- зуд, жжение, отёк, покраснение, болезненность в области вульвы;
- появляются или становятся обильнее выделения из влагалища, иногда они могут быть окрашены или иметь неприятный запах (гнойные, молочные, творожистые, пенистые, водянистые, в осложнённых случаях — кровянистые);
- внизу живота ощущается дискомфорт, ноющие боли, в том числе при половом контакте.
При вагините нередко в воспалительный процесс вовлекаются мочеиспускательный канал и мочевой пузырь. Отсюда ещё один частый симптом — дизурические явления (боль, рези при мочеиспускании, частые ложные позывы) [2].
Все вышеперечисленные симптомы нарушают привычный образ жизни и повседневную активность — женщины жалуются на нарушения сна, невозможность половой жизни. Уменьшение симптомов при наличии обильных выделений — неблагоприятный признак, который может говорить о переходе воспалительного процесса в хроническую стадию [2].

В большинстве случаев неспецифические вагиниты протекают со скудной симптоматикой, не имеют специфических признаков, обостряются на фоне сопутствующих заболеваний или переохлаждения [2].
Лечение
Для получения стойкого эффекта лечить нужно не только основную причину вагинита, но и по возможности устранить факторы риска.
Лечение должно быть комплексным и включать [4]:
- санацию влагалища и вульвы дезинфицирующими растворами;
- применение антибиотиков местно при выраженных признаках воспаления или устойчивости к лечению, но только после определения чувствительности к ним;
- терапию сопутствующих заболеваний;
- прекращение половых контактов до полного выздоровления, включая период восстановления нормальной микрофлоры;
- обследование и при необходимости лечение партнера;
- соблюдение правил гигиены.
Поскольку причина вагинита может быть разнообразна (трихомонадный, кандидозный, вирусный (герпетический), бактериальный, смешанный), лечение подбирается под особенности выявленных возбудителей [4]. Преимущество имеют комплексные препараты с широким спектром действия (антимикотическим и антибактериальным), которые применяются локально и эффективны в отношении сразу нескольких видов микроорганизмов [2].
Для борьбы с сопутствующим циститом в составе комплексного лечения может помочь Фитолизин ® Паста для приготовления суспензии для приема внутрь. Она имеет многокомпонентный натуральный состав из 9 трав и 4 эфирных масел. При разведении водой Фитолизин ® Паста превращается в суспензию. При приёме внутрь Фитолизин ® Паста способствует снятию воспаления, спазма и боли*, обеспечивает мочегонный эффект [5].
Как предотвратить вагинит
Чтобы предотвратить вагинит или его рецидив, важно [6]:
- соблюдать правила личной гигиены;
- исключить случайные половые связи, использовать барьерные методы контрацепции (презервативы) при половых контактах;
- после незащищённого полового акта или при появлении первых тревожных симптомов как можно скорее обратиться к врачу;
- после смены полового партнёра пройти обследование на инфекции передающиеся половым путём;
- снизить избыточный вес;
- добиться компенсации сахарного диабета;
- при старческом (атрофическом) вагините решить вопрос с врачом о возможности применения системной или местной заместительной гормональной терапии [7].
Акне – это патология, которую многие связывают с изменением гормонального фона у подростков, которое приводит к повышению секреции себума, фолликулярному гиперкератозу. У многих людей к 25 годам воспалительные высыпания исчезают, но иногда они напоминают о себе в зрелом возрасте. Чаще всего позднее акне появляется у женщин, при этом основным триггером заболевания считается гормональный дисбаланс 104 .

Прыщи* на лице: причины возникновения у женщин 104
Женское здоровье и состояние кожи во многом зависят от гормонального фона. За процессы, которые протекают в эпидермисе, отвечает мужской гормон тестостерон. У женщин его вырабатывают надпочечники и яичники.
При повышенной секреции андрогенов сальные железы начинают вырабатывать слишком много себума. Постепенно он смешивается с частичками грязи, отмершими клетками, косметическими средствами и подвергается окислению под воздействием кислорода. Так образуются открытые комедоны.
Гиперчувствительность к гормонам стероидной группы у женщин после 30 лет – одна из основных причин возникновения угревой сыпи. Повышение активности андрогенов нарушает водно-липидный баланс и вызывает закупорку пор. Постепенно на фоне замедления процессов выведения себума в сальных железах начинают размножаться бактерии, а на коже появляются очаги воспалений.
Активное повышение уровня андрогенов и склонность к образованию акне особенно ярко проявляется во второй фазе менструального цикла. Перед началом менструации в организме резко повышается уровень стероидных гормонов, которые активизируют комедогенные процессы.

Почему у женщин появляются прыщи* на лице? 104
У взрослых женщин угревая сыпь часто ассоциируется с гормональными заболеваниями органов репродуктивной системы (мастопатия, поликистоз яичников, миома и пр.). В некоторых случаях угри первыми указывают на наличие гиперандрогении. Если у вас появились прыщи на лице, важно установить истинные причины их образования. Дело в том, что каждое провоцирующее высыпания заболевание нуждается в специализированном, нередко комплексном лечении.
В современной медицине и косметологии выделяют ряд гормональных факторов, которые у женщин приводят к образованию позднего акне:
- Изменение гормонального фона перед менструацией. Повышение уровня прогестерона активизирует процессы секреции кожного сала, что в свою очередь провоцирует образование предменструальных угрей.
- Прием ОК. В составе оральных контрацептивов содержатся вещества, которые меняют ход естественных процессов выработки гормонов в женском организме. В некоторых случаях во время приема или на этапе отмены ОК происходит активизация выработки кожного сала, что приводит к образованию угревой сыпи.
- Эндокринные заболевания. Дисфункция коры надпочечников, патологии гипофиза и прочие патологии эндокринной системы у некоторых женщин вызывают чрезмерное образование угрей.
- Гинекологические заболевания. Патологии репродуктивной системы нередко являются провоцирующим фактором развития угревой сыпи у женщин. В частности, у многих пациенток возрастом 30-40 лет, появление акне ассоциируют с поликистозом яичников.
- Беременность. Во время вынашивания плода в организме женщины происходит активная перестройка гормонального фона, поэтому появление прыщей в этот период – это абсолютно нормальное явление. Особенно в первом триместре.
- Климактерический синдром. Обычно наблюдается в период угасания детородных функций. Он обусловлен постепенным уменьшением размеров яичников и матки, исчезновением менструальных кровотечений. Гормональные перестройки, которые происходят в организме при климаксе, часто провоцируют чрезмерную секрецию себума и, как следствие, угревую сыпь.
Что делать при возникновении акне?
Чтобы избавиться от акне, нужно в первую очередь определить истинные причины патологии. Перед выполнением косметологических процедур эксперты советуют посетить дерматолога, эндокринолога, гастроэнтеролога и, естественно, гинеколога. Лечение угревой сыпи, спровоцированной гинекологическими или эндокринными заболеваниями, включает устранение первичных причин высыпаний.
Прыщи на лице: причины и лечение

Причин возникновения акне достаточно много: применение косметики с комедогеными ингредиентами, стресс, генетическая предрасположенность, прием лекарственных препаратов (например, анаболических стероидов), патологии ЖКТ, пр 31,49,80 . Назначая лечение, дерматолог в том числе учитывает, почему появились высыпания. В терапии угревой болезни легкой и средней степени тяжести может использоваться азелаиновая кислота, например, Азелик® 5,9 . Препарат применяется дважды в сутки 5 . Его наносят на чистую, сухую кожу 5 .
Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.Лечением мочеполовых инфекций занимаются гинекологи, урологи, нефрологи и врачи общей практики. При наличии тревожных симптомов важно не откладывать визит к доктору, так как дальнейшее прогрессирование заболевания может привести к осложнениям.
Органы мочеполовой системы
Мочеполовой системой называют совокупность органов мочевыделительной и половой систем. Также существуют органы, которые выполняют сразу обе функции: и мочевыделительную, и половую. К ним относится, например, уретра у мужчин.
Органы мочевыделительной системы:
- Почки – парный орган, находящийся в поясничной области и осуществляющий выведение из крови вредных и ненужных веществ, участвующий в процессе образования эритроцитов и поддержании артериального давления.
- Мочеточники – доставляют мочу (избыток жидкости, выводимый из организма почками вместе с вредными веществами) в мочевой пузырь.
- Мочевой пузырь – служит накопителем мочи.
- Мочеиспускательный канал (уретра) – выводит урину из мочевого пузыря.
Органы мочевыделительной системы у мужчин и женщин одинаковы (разве что мочеиспускательный канал имеет неодинаковое строение), а органы репродуктивной системы – разные. К органам половой системы у мужчин относятся:
- Яички и их придатки.
- Семявыводящие и семявыбрасывающие протоки.
- Семенные пузырьки.
- Уретра.
- Предстательная железа (простата).
Половая система женщин состоит из следующих органов:
- Яичников и их придатков.
- Матки, шейки матки и маточных труб.
- Влагалища.
К наружным органам репродуктивной системы у мужчин относятся мошонка и половой член, у женщин – большие и малые половые губы, клитор.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
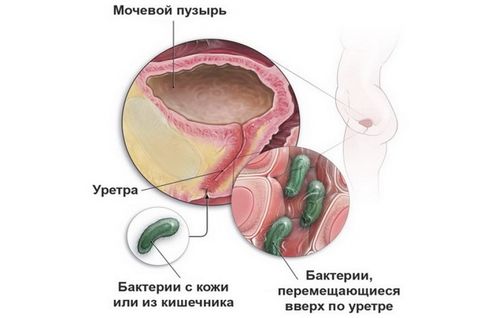
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Общие признаки мочеполовых инфекций
Несмотря на то, что каждое заболевание имеет свой «набор» симптомов, выделяют симптомы, характерные для многих мочеполовых инфекций:
- Сильные и частые позывы к мочеиспусканию.
- Изменение цвета и запаха урины, ее помутнение, появление в ней осадка.
- Боли в области поясницы и внизу живота.
- Недоопорожненность мочевого пузыря (урина выделяется небольшими количествами).
- Дискомфорт при мочеиспускании: боли, жжение.
Справка! Вышеперечисленные симптомы могут сопровождаться повышением температуры тела, рвотой, тошнотой.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3—5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Наиболее распространенные инфекции мочеполовой системы
Заболевания мочеполовой системы могут возникать у пациентов любых возрастных категорий, однако существует группа риска, в которую входят:
- Женщины (особенно в период менопаузы и пациентки, пользующиеся для контрацепции вагинальными колпачками).
- Пациенты с аномалиями развития органов мочевыделительной системы.
- Пациенты с заболеваниями, затрудняющими отток мочи (камнями в почках, аденомой простаты и т.д.).
- Пациенты с иммунодефицитными состояниями и патологиями, снижающими иммунитет (например, сахарным диабетом).
Справка! Также в группе риска находятся люди с мочевым катетером.
Уретрит
Уретрит – это воспаление мочеиспускательного канала. Оно может быть как специфическим, так и неспецифическим.
- Жжение при мочеиспускании.
- Выделения из уретры (чаще у мужчин, чем у женщин).
- Учащенные мочеиспускания.
Если уретрит не лечить, он может привести к стриктуре (сужению) мочеиспускательного канала и распространению инфекции на почки или мочевой пузырь.
Цистит
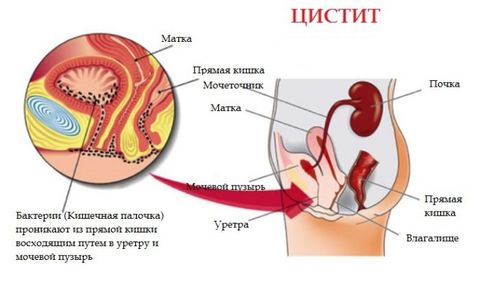
Цистит – это воспаление мочевого пузыря. Также может быть специфическим и неспецифическим. Различают первичный и вторичный (возникающий на фоне патологий простаты, мочевого пузыря) цистит. Наиболее распространенным возбудителем инфекции является кишечная палочка.
К симптомам цистита относят:
- Учащенные мочеиспускания.
- Дискомфорт в конце мочеиспускания (боли, рези, жжение).
- Чувство недоопорожненности мочевого пузыря.
- Боли в области прямой кишки у мужчин и внизу живота у женщин.
- Потемнение, помутнение мочи.
- Примеси крови в урине.
При отсутствии лечения заболевание может перетечь в хроническую форму.
Пиелонефрит
Пиелонефрит является одним из самых распространенных заболеваний почек. Это неспецифический воспалительный инфекционный процесс. Основными его возбудителями являются кишечная палочка, протей и стафилококк. В большинстве случаев пиелонефрит вызывается не одной, а сразу несколькими бактериями.
Патология может быть первичной или вторичной (возникает на фоне мочекаменной болезни, гинекологических заболеваний, опухолей органов малого таза, сахарного диабета, аденомы простаты). Наиболее часто пиелонефрит развивается у молодых женщин, мужчин старше 55 лет и детей до 7 лет. Может носить острый или хронический характер.
Симптомами пиелонефрита являются:
- Учащенные мочеиспускания.
- Повышение температуры тела.
- Тупые боли в области поясницы.
- Потливость.
- Жажда.
Хронический пиелонефрит выражен менее ярко, его легко спутать с обычной простудой. Главными симптомами являются головные боли, повышение температуры тела, мышечная слабость. Эпизодически могут наблюдаться учащенные мочеиспускания, сухость во рту, ноющие боли в пояснице, отеки, побледнение кожных покровов, изменение цвета мочи.
Вагинит
Вагинит (кольпит) – воспаление влагалища. Может быть как неспецифическим, так и специфическим, острым или хроническим.
Симптомами вагинита являются:
- Зуд и жжение в области половых органов, обычно усиливающиеся во время полового акта или мочеиспускания.
- Вагинальные выделения с неприятным запахом, имеют беловатую или зеленоватую окраску.
Вагинит может иметь и неинфекционное происхождение: возникать из-за микротравм влагалища, гормональных изменений, аллергии, эндокринных нарушений, снижения местного иммунитета.
Аднексит
Аднекситом называют воспалительный процесс в маточных трубах и яичниках. Он может быть односторонним или двустронним, специфическим и неспецифическим. Обычно возникает на фоне снижения иммунитета вследствие стрессов, общих инфекционных заболеваний или гормональных сбоев. Симптомы аднексита:
- Боли внизу живота (с одной или двух сторон, в зависимости от локализации патологического процесса).
- Признаки интоксикации организма: слабость, учащенное сердцебиение, озноб, головные и мышечные боли.
- Повышение температуры тела.
- Нарушения мочеиспускания.
При хроническом аднексите симптомы проявляются лишь в стадии обострения, во время ремиссии их не наблюдается.
Сальпингит
Сальпингит – это воспаление фаллопиевых (маточных) труб. Как самостоятельное заболевание наблюдается лишь в 30% случаев. В остальных случаях сопровождается воспалением яичников (то есть перетекает в аднексит). Бывает одно- и двусторонним. Чаще всего развивается у женщин репродуктивного возраста, однако возникает и в период менопаузы.
К симптомам сальпингита относятся:
- Повышение температуры тела, лихорадочные состояния.
- Учащенные и болезненные мочеиспускания.
- Боли разной степени выраженности внизу живота.
- Вагинальные выделения: зловонные, гнойные или серозно-гнойные.
- Нарушения менструального цикла.
- Тошнота.
- Бесплодие.
- Головные боли и головокружения.
При хроническом сальпингите нередко наблюдаются лишь боли внизу живота в течение длительного времени.
Простатит
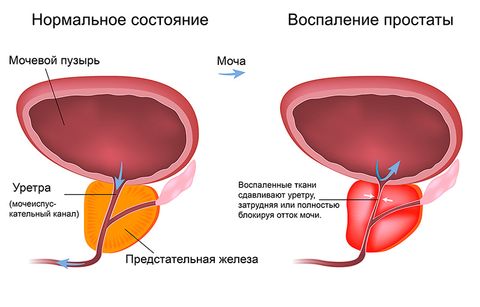
Простатит – воспаление предстательной железы. Бывает специфическим и неспецифическим. Вызывается вирусами, бактериями, грибками. Может иметь острое и хроническое течение. Общими симптомами (характерными для обеих форм) простатита являются:
- Нарушения мочеиспускания: боли, задержки, слабый напор струи, учащенные позывы.
- Половая дисфункция.
- Выделения из уретры.
- Уменьшение количества или снижение качества спермы.
- Боли в области живота, мошонки, промежности.
Справка! Встречаются неинфекционные разновидности простатита, они возникают из-за застойных явлений в области малого таза.
Везикулит
Везикулит – это воспаление семенных пузырьков у мужчин. Может быть специфическим и неспецифическим. Часто является осложнением других мочеполовых инфекций: простатита, уретрита, эпидидимита. Симптомами везикулита являются:
- Боли внизу живота, усиливающиеся при мочеиспускании и эякуляции.
- Примеси крови в эякуляте.
- Признаки интоксикации организма: головные и мышечные боли, слабость.
- Общее ухудшение самочувствия.
- Неконтролируемые эякуляции.
Если заболевание перешло в хроническую форму, то симптомы меняются. Наблюдаются нарушения мочеиспускания, боли в области крестца.
Эпидидимит
Эпидидимит – воспаление яичка. Бывает односторонним и двусторонним, специфическим и неспецифическим. Возбудителями заболевания преимущественно являются бактерии. Может развиваться вследствие воспалительных процессов в других органах мочеполовой системы.
- Боли в области мошонки, с одной или обеих сторон.
- Повышение температуры тела.
- Отеки мошонки, уплотнения.
- Боли при мочеиспускании, примеси крови в урине.
При хроническом эпидидимите температура не повышается, а боли умеренные или незначительные.
Диагностика мочеполовых инфекций
При любом заболевании органов мочеполовой системы сначала проводится сбор анамнеза и осмотр пациента. Затем, в зависимости от клинической картины, назначаются диагностические исследования, среди которых могут быть:
-
: общий, по Нечипоренко. .
- Посев мочи на флору (для определения чувствительности возбудителей инфекции к антибиотикам).
- Креатинин и мочевина в сыворотке крови.
- Скорость оседания эритроцитов. и мочевого пузыря.
- Внутривенная урография.
- Компьютерная томография органов малого таза.
Справка! Дополнительно может быть назначена цистоскопия – эндоскопическое исследование, в ходе которого осуществляется осмотр внутренней поверхности мочевого пузыря.
Лечение мочеполовых инфекций
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки. Для вас разработают индивидуальный план лечения, благодаря которому вы скоро вернетесь к привычному образу жизни.
Статистика в гинекологии показывает, что кольпитом страдают 60% женщин. Вагинит, второе название заболевания, проявляется в виде воспаления слизистой оболочки с захватом вульвы. Имеет инфекционную и неинфекционную природу. Встречается в основном у женщин детородного возраста и в период после климакса. Иногда наблюдается у девочек и новорожденных детей.
Симптомы и признаки кольпита
В группе риска состоит прекрасная половина человечества в возрасте от 18 до 45 лет. Самая распространенная форма кольпита – молочница. В области влагалища начинается зуд и неприятные выделения. Вагинит сам по себе не проходит. Болезнь подлежит тщательному лечению.
- характерные выделения, зависящие от течения патологического процесса: творожные, водянистые, пенистые, гнойные;
- отечность и краснота вульвы;
- зуд и жжение в интимной зоне, нарастает по мере ходьбы;
- стойкий кисловатый запах;
- расстройства нервной системы: бессонница, раздражительность, тревожность;
- болевой синдром малого таза, особенно во время интимной близости;
- повышение температуры тела (встречается крайне редко);
- частые позывы к мочеиспусканию;
- недержание мочи.
Последствия кольпита не всегда самые плохие. В ряде случаев, симптоматика проходит и женщина успокаивается. Но это значит, что заболевание зашло глубоко внутрь. В какой-то период времени признаки вагинита вернутся. Своевременная проверка у специалиста позволит избежать последствий.
Причины кольпита
Интимная область требует постоянного ухода и тщательного осмотра.
- несоблюдение правил личной гигиены;
- последствия применения антибиотиков;
- инфекции, передающиеся от партнера;
- аллергические заболевания;
- травмы при родоразрешении и аборты;
- длительный прием гормональных препаратов;
- патологии щитовидной железы;
- гормональная перестройка: менструация, роды, кормление грудью;
- применение лучевой терапии при онкологии;
- синтетическое нижнее белье;
- переедание острой, жареной и жирной пищи;
- долгое нахождение в жарком помещении;
- снижение иммунитета;
- недостаток витаминов;
- стрептококки и стафилококки у детей.
Причинами чаще выступают условно-патогенные или инфекционные микроорганизмы: грибки, вирусы, бактерии.
Классификация кольпитов
Недуг начинает развиваться в самом влагалище. Сначала появляются водянистые выделения в сопровождении слабого запаха. Этот этап развития называют первичным кольпитом, который практически не беспокоит женщин. На втором этапе болезнь принимает острую форму. Представительницы прекрасного пола ощущают заметное ухудшение самочувствия. Начинается зуд, жжение, боли.
Бактериальный вагинит
В здоровом влагалище наблюдается баланс между нормальной и патогенной микрофлорой. Сдвиг в щелочную сторону способствует резкому снижению выработки молочной кислоты лактобактериями. Преобладание условно-патогенных микроорганизмов вызывает бактериальный вагинит.
Кандидоз (молочница)
Самая распространенная разновидность кольпита – кандидоз. Слизистая оболочка заражается дрожжеподобными грибками. Наблюдается у женщин репродуктивного возраста. Иногда встречается у девочек и даже у мужчин. Поражается крайняя плоть и головка полового члена. Представители сильного пола, как правило, являются переносчиками молочницы. Кандидоз сложно поддается лечению. Обладает устойчивостью к терапии.
Хронический вагинит
Если долгое время не лечить кольпит, он принимает хроническую форму. В большинстве своем это относится к молочнице. Грибок адаптируется во влагалище и перестает беспокоить женщину. Выделения становятся обычного цвета, запаха практически нет. При этом беспокоит зуд после интимной близости, пробежки, быстрой ходьбы. Впоследствии возникает склонность к рецидивам.
Специфический вагинит
Развитие кольпита происходит под влиянием бактерий трихомонадов: хламидиоз, гонорея, трихомониаз, сифилис. Микроорганизмы передаются половым путем. В редких случаях паразитов можно подхватить бытовым способом. Симптомы проявляются на третьи сутки. Начинаются гнойные выделения с неприятным запахом. Ощущаются боли внизу живота. Такие пациенты сразу идут в поликлинику на прием.
Аллергический вагинит
Данная форма кольпита развивается от соприкосновения интимных органов со средствами, имеющими аллерген в составе: мыло личной гигиены, презервативы, прокладки, тампоны, местные контрацептивы.
Атрофический вагинит
Дефицит эстрогена у женщин приводит к старению половых органов. Эпителий влагалища становится тонким. Наблюдается покраснение стенок и сухость слизистой. Ощущение боли, дискомфорта во время мочеиспускания и полового акта.
Вагинит при беременности
Для будущей мамы кольпит является особо опасным. Безобидные выделения могут инфицировать околоплодные воды, что приводит к серьезным последствиям. Беременная женщина не всегда справляется с вынашиванием малыша. Прогрессирование патологии пагубно скажется на развитии ребенка. В этом случае необходимо нейтрализовать вагинит. Помогут натуральные средства.
Диагностика кольпита
Обследование предусматривает поход к гинекологу. Доктор берет обычный мазок. Далее идет беседа на тему гигиены и близких отношений с партнером. Социальное благополучие в семье – один из способов быстро вылечить кольпит.
Полная диагностика происходит последовательно:
-
и биохимический анализ крови; ;
- оценка состояния шейки матки и слизистой влагалища;
- изучение взятых мазков; – оценка соскоба слизистой шейки матки;
- бактериологическое исследование – применяется у будущих мам, девочек и у пациентов, обратившихся повторно; – исследование органов с помощью увеличительного прибора;
- ПЦР – метод, с помощью которого выявляются сложные инфекции; – назначается в случае осложнения или запущенной формы вагинита.
Визуальный осмотр показывает, насколько изменился цвет шейки матки. Воспалительный процесс характеризуется ярко-алым цветом, выделениями различной консистенции, наличием гноя во влагалище.
Бактериологический посев
Данный способ предусматривает посев микрофлоры влагалища в специальных условиях. Далее определяется чувствительность микроорганизмов к антибиотикам. Выявленный возбудитель подсаживается в разные сектора, которые содержат препараты разных групп. Подготовка анализа происходит 7 дней.
Там, где антибиотик погиб, ставят минус. Там, где все без изменений, ставят плюс. Результатом метода является выявление бактерий следующих групп: энтерококки, гонококки, трихомонада, цитробактер, семигнойная палочка, стрептококки, стафилококки, гарднерелла, кишечная палочка, протей, лептотрикс.
Кольпоскопия
Прибор состоит из линз с освещением. Перед процедурой пьют таблетку ибупрофена для обезболивания. Пациентка ложится на кресло. Прибор располагается на 15-20 см от шейки матки. С помощью линз внутренняя часть просматривается в 40-кратном увеличении. Выявляется наиболее патогенная зона, из которой берется мазок.
Прохождение данной методики ограничено по следующим параметрам: менструация, период после родов, после аборта, 1-2 месяца после прижигания эрозии шейки матки или хирургического вмешательства. Перед процедурой проконсультируйтесь с врачом.
ПЦР – полимеразная цепная реакция
Метод основан на выявлении кровяных антител в соотношении с микроорганизмами и инфекцией, порождающих вагинит. Для анализа берут венозную кровь натощак или мазок. Анализы готовы через 2-3 дня. С помощью ЦПР определяют антитела к возбудителям кольпита: хламидии, вирус герпес, паппиломавирус, цитомегаловирус, ВИЧ, гарднереллы, микоплазма, уреаплазма. ЦПР – универсальная методика, не имеющая противопоказаний.
Лечение кольпита
Вылечить вагинит самостоятельно не представляется возможным. Лечение болезни лучше предоставить профессионалам. Врач проведет диагностические исследования, на основании которых назначит терапию. Лечение должно быть комплексным, а воздействие направлено на основного возбудителя воспаления: назначаются антибактериальные, противовирусные, гормональные препараты, антибиотики, иммуномодуляторы. Вопрос о сочетании нескольких видов лекарств решается в процессе обследования.
Инновационные лекарственные средства позволяют избавиться от кольпита и благотворно влияют на интимную сферу. Не нарушая деятельности хороших микроорганизмов слизистой, ведут борьбу с патогенной флорой. Препараты не всасываются в кровь. Нет противопоказаний для будущих мам.
Распространенные лекарственные средства против грибка:
- Йодоксид, Неотризол, Нистатин – вагинальные свечи. Курс терапии 2 недели.
- Кетоконазол – крем. Лечимся 5 дней.
- Дефлюкан – таблетки. Назначается для разового применения.
- Метронидазол – свечи либо таблетки. Курс – 10 дней.
- Ампициллин – применяем 10 дней. Выпускается в таблетированной форме.
- При вирусном вагините добавляют Валтрекс, Зовиракс, Ацикловир.
Вылечить кольпит возможно с одновременным применением местных препаратов. Назначают антисептические растворы и дезинфицирующие средства. Внутреннюю часть влагалища промывают растворами борной кислоты, перманганата калия, пищевой соды. Терапия длится до 2-х недель.
Лечение вагинита должно быть направлено на устранение сопутствующих болезней. В противном случае терапия будет не эффективной.
Что сопровождает кольпит?
Комплексная терапия предполагает избавление от заболеваний, которые сопровождают вагинит. По результатам анализов и проведенному осмотру, доктор направляет пациента к профильным специалистам. Если есть проблемы с лишним весом или повышен уровень сахара, то проверяется эндокринная система.
Назначаются препараты, поддерживающие баланс щитовидной железы и укрепляющие иммунитет: витамины, минералы, пробиотики, сорбенты, иммуностимуляторы и препараты, способствующие усвоению глюкозы в крови.
Если кольпит возникает по причине менопаузы, в первую очередь, лечат состояние климакса. Назначают гормональные лекарственные средства, витаминные и пищевые добавки. Рекомендуют заниматься спортом в прохладном помещении.
При неврозах используют нейролептики, успокоительные таблетки, снотворное. При аллергии – гипоаллергенные препараты. Нефролог и уролог назначат антибиотики и лекарства от почечной недостаточности. Дополнительное лечение возможно только под наблюдением врачей!
Возможные осложнения вагинита
Несвоевременное лечение грозит неблагоприятными последствиями для женского организма. Острое течение болезни переходит в хроническую вялотекущую форму. Такой кольпит сложно лечится. У женщин наблюдаются рецидивы. Качество жизни заметно снижается.
- уретрит и цистит – расстройство мочеполовой системы;
- воспаление внутреннего слоя шейки-матки: эрозия, цервицит, эндометрит;
- бесплодие, трудности зачатия и вынашивания младенца;
- внематочная беременность;
- различные инфекции, не связанные с вагинитом;
- риск возникновения синехии у девочек – сращивание половых губ между собой.
Появились симптомы – срочно обращайтесь к специалисту!
Народная медицина
На практике применяют народные средства, снимающие воспаление. Рекомендуется сначала проконсультироваться с лечащим врачом. Травы назначают преимущественно беременным женщинам. Ожидаемого терапевтического эффекта не будет, но уйдет зуд и воспаление.
- В крутой кипяток добавим по 15-20 г ромашки и календулы в сухом виде.
- Варим 15 минут и остужаем.
- Процеживаем и используем как средство личной гигиены.
- Готовим из свежей травы. Измельчаем и промываем по 25 г мать-и-мачехи и листьев ежевики.
- Заварим сырье кипятком и настаиваем под крышкой 1 час.
- Остужаем и используем для спринцевания и подмывания.
Альтернативные средства смягчают влагалище, создавая состояние комфорта.
Показания и противопоказания
Показателем выздоровления для пациентки служит диагностика. Пройдем обследование и убедимся, что кольпит отступил.
Что показано во время лечения:
- Терапевтический курс проходят оба партнера. Мужчины не болеют сами, зато являются переносчиками заболеваний. Пролечиться нужно обоим.
- Используем антисептики при гигиенических процедурах.
- Включаем в рацион больше кисломолочных продуктов.
- Девочек подмываем с антисептиками после каждого акта мочеиспускания и дефекации. Следим за личной гигиеной. Белье стираем и тщательно проглаживаем.
От чего стоит отказаться:
- Исключаем отношения интимной близости. Даже презервативы являются раздражающим фактором.
- Устраняем из рациона все источники воздействия на слизистую: соленую и острую пищу.
- Исключаем спиртосодержащие напитки.
После пройденного курса необходимо применять препараты, позволяющие полностью восстановить микрофлору влагалища. В этих целях назначают дополнительные лекарственные средства: Ацилак, Бификол, Лактобактерин.
Специалисты рекомендуют пройти санаторно-курортное лечение. Терапия в санаториях предусматривает различные ванны и грязи для улучшения состояния женских органов.
Профилактика
Контролировать состояние микрофлоры – значит периодически посещать доктора. Кольпит может возвращаться в виде рецидивов.
- раз в полугодие сдаем мазок на флору;
- полностью отказываемся от вредных привычек;
- соблюдаем диету – реже употребляем соленое и острое;
- принимаем витамины осенью и зимой – укрепляем иммунитет;
- дважды в день проводим гигиенические процедуры;
- принимаем душ, используя мыло для интимной гигиены с подходящим pH;
- по возможности отказ от ежедневных прокладок.
Женщинам рекомендуется покупать белье из хлопка. Если есть шелковые и трусики-танго в гардеробе, используйте их, но только по мере необходимости. Натуральные ткани позволяют телу дышать, что немаловажно в профилактике недуга.
Врачи, занимающиеся лечением этой болезни
Лечением кольпита занимается врач-гинеколог. На приеме специалист производит ряд действий:
- проводит беседу и собирает жалобы;
- производит гинекологический осмотр;
- берет мазок с помощью специального зеркала;
- дает направление на анализы;
- отправляет к другим врачам на доследование.
Вагинит нередко сопровождается заболеваниями мочеполовой системы. В консультировании больного принимают участие нефролог и уролог. Важно выявить очаг кольпита. И только после этого приступать к терапии.
Выявить причину помогут доктора АО «Медицина» (клиника академика Ройтберга). Вы можете выбрать специалиста из списка врачей.
Стоимость первичного приема, исследований, лечения
АО «Медицина» в Москве занимается лечением различных заболеваний. Гинекология – одно из приоритетных направлений. Процедуры проводятся как амбулаторно, так и в условиях стационара. В клинике работают гинекологи со большим стажем работы, зарекомендовавшие себя как лучшие специалисты.
Врач проведет консультацию, поставит диагноз, назначит лечение. Современные методы исследования дают положительный результат. В клинику АО «Медицина» можно обратиться в выходные и праздничные дни. Мы делаем все, чтобы пациент почувствовал себя комфортно. Запишитесь на прием к специалисту!
Консультация гинеколога
На первом приеме врач, используя современные технологии, быстро продиагностирует кольпит. Вы узнаете, к какой разновидности относится недуг. А по результатам комплексного обследования врач выявит сопутствующие болезни, провоцирующие вагинит. И найдет верное решение – лечение, подходящее именно вам!
Стоимость услуг
В таблице ниже приведена таблица, содержащая цены на первичный осмотр у специалиста, а также стоимость диагностических процедур, которые могут понадобиться для определения метода лечения. Поскольку к лечению каждого пациента необходимо подходить индивидуально, то и общая стоимость лечения будет варьироваться в зависимости от того, какова цена на каждую процедуру, требующуюся именно Вам.
Преимущества лечения в клинике АО «Медицина»
АО «Медицина» имеет ряд наград в области качества представляемых услуг. Клиника «Медицина» – призер конкурса EFQM Awards 2012 и первая в России «пятизвездочная» клиника. Актуальными направлениями деятельности нашей клиники являются педиатрия, стоматология, гинекология, проктология, кардиология, восстановительная медицина и др.
В клинике проводят новые формы лечения: патология позвоночника, сна, памяти. Работают центры кардиохирургии, эндопротезирования, нейрореабилитации, офтальмохирургии, онкологии.
- индивидуальный подход к пациентам;
- инновационное оборудование;
- стремление к совершенству.
В клинике трудятся более 300 врачей различных специальностей: гинекологи, урологи, нефрологи, аллергологи, эндокринологи и многие другие. Клиника АО «Медицина» является базой кафедры терапии и семейной медицины РНИМУ им. Н.И. Пирогова. Консультации проводят опытные специалисты и доктора наук.

Одна из самых распространенных причин обращения к гинекологу — кольпит. Кольпит или вагинит — это воспаление слизистой влагалища и вульвы. Заболевание может иметь инфекционное и неинфекционное происхождение и обнаруживается у девочек и женщин в любом возрасте.
Прием гинеколога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Мазок — 350 руб. Консультация по результатам диагностики (по желанию) — 500 руб.
Причины кольпита
Если у малышей и подростков главная причина заболевания — факторы неинфекционного характера, то у взрослых женщин пусковой механизм кольпита — патогенные микроорганизмы, попавшие на слизистую оболочку влагалища, например, после незащищённого полового акта.

Но нельзя утверждать, что кольпит бывает только у женщин, вступающих в сексуальные отношения с мужчиной без презерватива, который защищает от вирусов, грибков и инфекций. Основная причина кольпита — это изменение состава влагалищной микрофлоры, где в норме должны преобладать молочнокислые микроорганизмы, защищающие от проникновения болезнетворных бактерий.
Флора может изменить биологический состав под влиянием следующих факторов:
- стресс и депрессия (они провоцируют снижение иммунитета);
- эндокринные нарушения (проблемы со щитовидкой, надпочечниками);
- неправильно подобранные антибиотики (или долгий курс лечения) — антибиотики уничтожают все без разбора;
- изменения в рационе питания (во время отдыха в экзотической стране);
- инфекции (стафилококки, пневмококки), ЗППП ( ИППП ), генитальный герпес, ВПЧ;
- травмы слизистой поверхности влагалища (во время гинекологического осмотра , использования секс-игрушек);
- смена климата (поездка зимой в жаркие страны);
- несоблюдение норм гигиены;
- беспорядочные половые контакты;
- менопауза;
- дисфункция яичников.
Какими бы ни были причины кольпита, заболевание причиняет массу неудобств женщине и дает серьезные осложнения, поэтому требует обязательного лечения.
Симптомы кольпита
Каждая вторая женщина, пришедшая на приём к гинекологу, сталкивалась хоть раз в жизни с проявлением кольпита. Для него характерны следующие симптомы:
- во влагалище ощущается жжение и зуд, жжение может быть и при мочеиспускании;
- возникают легкий или нестерпимый зуд; характеризуются гнойными вкраплениями, творожистой консистенцией;
- во время полового акта ощущается трение, жжение и боль в половых органах ;
- мочеиспускание проходит болезненно; .
Присутствовать могут все признаки кольпита одновременно или 2-3 симптома. Все зависит от степени развития заболевания.
При осмотре в гинекологическом кресле при кольпите врач отмечает следующее:
Иногда кольпит в лёгкой форме проходит сам собой в течение нескольких дней. Многие женщины не придают значения болезненным ощущениям во влагалище, жжению при мочеиспускании. Тем более, для кольпита не характерна высокая температура, даже в острой форме. В этом кроется опасность болезни — она легко перерастает в хроническую форму, создавая благоприятные условия для заражения патогенной микрофлорой и развитием серьёзного воспаления внутренних женских органов.

Виды кольпита
В зависимости от характера проявления и типа возбудителя кольпит делится на виды:
По интенсивности протекания: острый, подострый, хронический. В остром периоде кольпит может дать максимум проявлений — именно в этот период нужно немедленно обратиться к хорошему гинекологу . При хроническом кольпите симптомы смазаны и обостряются на короткое время.
Согласно типу возбудителя:
- Специфический . Он вызван патогенными возбудителями, которые не могут находиться на стенках влагалища здоровой женщины. Как раз этот тип кольпита возникает при заражении от полового партнера.
- Неспецифический . Его провоцируют условно-патогенные микроорганизмы, существующие в количестве не более 10% в организме здоровой женщины. Под влиянием неблагоприятных факторов (ослабление иммунитета, стресс) условно-патогенные бактерии становятся болезнетворными, провоцируя воспаление стенок влагалища.
Относительно возраста пациентки:
Возбудители кольпита
Специфический кольпит возникает на фоне заражения ИППП, один из симптомов которых — воспаление влагалищной стенки. Основные возбудители — гонококки, трихомонады , хламидии , бледная трепонема (возбудитель сифилиса), палочка Коха, микоплазма и уреаплазма . Не редкость, когда обнаруживается сразу несколько видов патогенных бактерий — сложное инфицирование половой системы , гарантированно приводящее к бесплодию.
К неспицифическим возбудителям кольпита относят условно-патогенную микрофлору, которая в обязательном порядке присутствует и у здоровой женщины. Граница между нормой и опасным содержанием в составе микрофлоры условных патогенов — 10% по отношению к «хорошим» бактериям.
Условные патогены моментально становятся опасными возбудителями под влиянием следующих факторов:
- Несоблюдение норм гигиены (особенно это характерно для девочек, которые из оздоровительных лагерей нередко приезжают с кольпитом);
- Ношение синтетического нижнего белья, облегающих брюк и леггинсов, не допускающего воздух к половым органам. Сырость, тепло и отсутствие кислорода — идеальная среда для развития кольпита;
- Пользование ежедневными прокладками (они имеют различные ароматизаторы, которые на самом деле агрессивно воздействуют на микрофлору и перекрывают доступ кислорода);
- Занесение кокков из анального отверстия во влагалище;
- Стресс, которые ослабевает естественные защитные силы организма, длительное лечение антибиотиками, частые простуды и ОРВИ, отравление продуктами питания, поносы, диеты, провоцирующие нехватку витаминов и клетчатки; , ослабляющие всю систему и резко меняющие гормональный фон;
- Сахарный диабет — при этом заболевании меняется метаболизм в клетках, снижается иммунитет, изменяется кислотность слизистых.
У зрелых женщин, достигших климакса, нередко встречается атрофический кольпит, вызванный возрастным истончением слизистой поверхности. Во время интимной близости у них не выделяется смазка, вследствие чего половой акт становится болезненным. Помочь ситуации сможет только гормонозамещающая терапия .
Чем опасен кольпит
Сам по себе кольпит не опасен, хотя доставляет массу неприятных ощущений, гораздо опаснее его осложнения, приводящие к серьёзным проблемам со здоровьем. Многие женщины ждут, что болезнь пройдёт сам собой, отказываясь от лечения, в итоге кольпит становится хроническим.
Среди возможных последствий кольпита следует выделить:
- Хроническая форма заболевания опасна рецидивами, которые значительно ухудшают качество жизни женщины. Постоянное жжение, боль при половом акте, молочница и другие сюрпризы становятся серьезной помехой в личной жизни.
- Кольпит при недостаточном лечении переходит в цистит и уретрит, эрозию шейки матки , эндометрит (воспаление верхнего слоя матки).
- Хронические кольпиты специфического характера приводят к женскому бесплодию или внематочной беременности .
- У маленьких девочек возникают синехии (сращивание половых губ).
- На стенках влагалища появляются ранки, через которые в организм попадает инфекция.
- Невозможность проводить операции на половых органах. При инфицировании, если не отложить операцию, возможно даже заражение крови.
Диагностика кольпита
Диагностика заключается в двух видах обследования:
- Визуальный осмотр . Врач осматривает наружные половые органы, исследует влагалище, определяет вид выделений. Также с помощью зеркал, расширителя и кольпоскопа исследуется внутренняя поверхность влагалища. Проводится взятие мазков на микрофлору .
- Лабораторно-клиническое исследование мазков. Под микроскопом проводится изучение микрофлоры с целью выявления болезнетворных бактерий, грибков и вирусов. Бактериологический посев помогает определить чувствительность микрофлоры к антибиотикам. Дополнительно берётся мазок на цитологию .
- Если есть подозрение на более серьёзное заболевание, пациент сдаёт анализ крови на RW, ВИЧ, а также посев на гонококк. В случае обнаружения ИППП женщина проходит кольпоскопию .
Как лечится кольпит
Лечение специфического и неспецифического кольпита отличается. При неспецифическом кольпите в первую очередь устраняют причины, провоцирующие болезнь. Женщине рекомендуют носить бельё из натуральных тканей, отказаться от спринцевания, принимать иммуностимуляторы. Когда причина кольпита будет установлена, устраняется сама болезнетворная микрофлора, провоцирующая воспаление. Для этого используются влагалищные антисептики Мирамистин, Диоксидин, Нитрофурал.
Читайте также:

