Микроспория может ли повториться
Обновлено: 24.04.2024
Сначала очищают очаг поражения от корок, для чего назначают 2-3 раза в сутки в течение 1-2 дней примочки с противовоспалительными средствами (10% раствором ихтиола, раствором 1:6000 перманганата калия, раствором риванола 1:1000, раствором фурациллина 1:5000), затем переходят на чистый ихтиол 2 раза в день или 10% серно-дегтярную мазь 2 раза в день до вскрытия инфильтрата.
С началом отделения гноя назначают примочки 2 раза в сутки с гипертоническим раствором поваренной соли до полного очищения язв от гноя, а затем местно 1-2 раза в сутки в течение 4-6 недель применяют противогрибковые кремы (изоконазол, бифоназол, циклопирокс, кетоконазол, фунготербин), в сочетании с обтираниями 2% спиртовой настойкой йода 1 раз в день.
Общее лечение
При поражении волос назначают один из противогрибковых антибиотиков:
- Гризеофульвин внутрь с чайной ложкой растительного масла 12,5 мг/кг/сут (но не более 1 г/сут) – взрослым или 18 мг/кг/сут – детям в 3 приёма ежедневно до первого отрицательного анализа на грибы, затем через день в течение 2 недель и 2 раза в неделю в течение следующих 2 месяцев;
- Тербинафин внутрь после еды или 250 мг один раз в сутки (взрослым и детям с массой более 40 кг), или 62,5 мг/сут детям с массой тела менее 20 кг, или 125 мг/сут детям с массой тела от 20 до 40 кг в течение 5-6 недель;
- Итраконазол внутрь после еды по 100мг взрослым и по 5 мг/кг массы тела детям после 12 лет 1 раз в сутки ежедневно в течение 4-6 недель;
- Флуконазол внутрь после еды по 100-200 мг взрослым и по 3-5 мг/кг массы тела детям ежедневно в течение 4-6 недель.
Обязательно проводится дезинфекция одежды (шапок) и белья 1 раз в месяц (можно чаще) до разрешения высыпаний на коже и/или отрастания здоровых ногтей с использованием в качестве дезинфектантов:
- 2%-3% раствора «Самаровка» или,
- 1% раствора хлоргексидина биглюконата или,
- 25% раствора формалина или,
- 40% раствора уксусной кислоты или,
- Аппарата для обуви «Тимсон» 1 раз в неделю.
Критерии эффективности лечения
Клиническое и микологическое излечение оценивается по разрешению проявлений, отсутствию свечения волос под люминесцентной лампой Вуда и отрицательным результатам микроскопического исследования (три анализа с 5–7-дневными перерывами при поражении волосистой части головы и 3-дневными при поражении гладкой кожи).
Показания для госпитализации
Инфильтративно-нагноительная форма заболевания, отсутствие эффекта от амбулаторного лечения, при противопоказаниях к назначению системных антимикотиков, наличие тяжелых сопутствующих заболеваний.
Наиболее частые ошибки в лечении
Применение только наружных антимикотических средств при поражении волосистой части головы и гладкой кожи с поражением пушковых волос.
Профилактика
- Первичная профилактика: соблюдение мер личной гигиены;
- Вторичная профилактика: дезинфекция нательного и постельного белья, головных уборов, предметов обихода.
Особенности организации оказания медицинской помощи больным трихофитией (микроспорией)
Установление диагноза «трихофития (микроспория)» и оказание медицинской помощи больным должно осуществляться врачом-дерматовенерологом. Врач общей практики (семейный врач), врач-педиатр при подозрении на трихофитию (микроспорию) направляют пациента на консультацию врача-дерматовенеролога. На каждый уточненный случай заболевания трихофитией (микроспорией) (после обязательного лабораторного подтверждения) заполняется учетная форма № 089/у-кв «Извещение о больном с впервые установленным диагнозом сифилиса, гонококковой инфекции, трихомоноза, хламидиоза, герпеса урогенитального, аногенитальными бородавками, микроспории, фавуса, трихофитии, микоза стоп, чесотки».
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Микроспория у детей — это микотическая инфекция кожного покрова, волосистой части головы, ногтевых пластин, вызванная грибками рода Микроспорум. Заболевание проявляется округлыми макулезными элементами на коже, которые окружены папулами и пустулами. На голове формируются очаги обламывания волос, покрытые серебристыми чешуйками. Ногти под действием грибка крошатся и слоятся. Для диагностики микоза назначается осмотр под лампой Вуда, микроскопическое и культуральное исследование биоматериала. Лечение предполагает применение местных и системных антимикотиков. Для контактных детей устанавливают карантин на 30 суток.
МКБ-10
Общие сведения
Микроспория («стригущий лишай») принадлежит к типичным заболеваниям детского возраста, на ее долю приходится 80-99% грибковых поражений кожи, регистрируемых в педиатрической практике. Частота встречаемости болезни неуклонно растет: в России распространенность микоза за 20 лет возросла 3 раза и составляет 240 случаев на 100 тыс. детского населения. Патология имеет эпидемиологическую опасность, при ее выявлении вводится карантин. Чаще всего микоз регистрируется у детей в возрасте 3-7 лет, но в современной педиатрии нередки случаи микроспории у грудных младенцев.

Причины
Проявления микроспории развиваются при заражении детей грибками, относящимися к роду Microsporum, семейству Monillaceae, классу Deyteromycetes. Науке известно более 20 вариантов микотической инфекции, распространенность которых зависит от географической зоны. В зависимости от среды обитания все грибки подразделяются на 3 категории:
- Антропофильные. Сюда относят возбудителей, которые поражают преимущественно человека и редко вызывают инфекцию у млекопитающих. Чаще других встречаются виды Microsporum ferrugineum и Microsporum Audoin.
- Зоофильные. Эти грибки обычно вызывают микозы у животных, но высеваются и у людей. К данной категории принадлежит Microsporum canis — наиболее распространенный вид грибка на территории России.
- Геофильные. Такие микотические возбудители обитают в почве и крайне редко провоцируют заболевание у человека. Заражение ними более характерно для взрослых («болезнь садовников»).
В 85% заражение детей происходит после контакта с кошками, которые являются основными носителями микозов. У животного частицы грибкового возбудителя находятся на шерсти и усах. Преобладает прямой путь инфицирования, когда грибок попадает на кожу пациента в ходе непосредственного контакта с кошачьей шерстью. Реже бывает непрямой путь, когда ребенок прикасается к предметам, загрязненным частицами микроспор.
Носителями инфекции могут быть не только бродячие кошки, как принято считать в обществе, но и представители элитных пород, таких как «мейн-кун», «британская». Возможно заражение микроспорией как от больных животных, так и от бессимптомных резервуаров инфекции. Кроме того, ребенок может получить «стригущий лишай» после контактов с собаками, кроликами, обезьянами, реже — с зараженными детьми в инкубационном периоде или вовремя не помещенными на карантин.
Патогенез
Инкубационный период для микроспории составляет от 5-7 дней при зоофильном возбудителе, до 4 недель — при антропофильной инфекции. Микоз отличается сезонностью заболеваемости и имеет 2 пика. Первый приходится на май-июнь, когда дети отправляются на дачи, в деревни и летние лагеря, где контактируют с большим количеством животных. Второй пик наблюдается в августе-сентябре во время ежегодных профилактических осмотров перед школой.
Попадая на поверхность кожи, возбудитель начинает активно размножаться и быстро распространяется на неповрежденные участки тела. При расположении вблизи устьев волосяных фолликулов споры прорастают в глубину и вызывают повреждение волос. Мицелий разрушает структуру кутикулы и внедряется в толщу волоса между его чешуйками. Таким образом гриб полностью окружает волосяную луковицу, формируя своеобразный чехол.
Симптомы микроспории у детей
Клинические проявления грибкового заболевания у детей определяются локализацией процесса. При микроспории гладкой кожи родители замечают на теле ребенка розовые пятна округлой формы, которые имеют четкие края и размер до 2-3 см. Постепенно центр элемента светлеет и покрывается мелкими шелушениями. Края пятна немного приподнимаются над поверхностью кожи, там образуются мелкие узелки, гнойнички и корки. Поражение, как правило, локализуется на открытых зонах тела.
Микроспория волосистой части кожных покровов головы, вызванная зоофильными грибками, характеризуется несколькими большими очагами (более 3,0 см в диаметре). Вследствие грибкового поражения волосы обламываются на высоте 4-6 мм, из-за чего болезнь и получила неофициальное название «стригущий лишай». Кожа этих очагов слегка гиперемирована, покрыта серебристыми чешуйками, которые прочно связаны с эпидермисом. Вокруг основных элементов появляются мелкие отсевы.
При микроспории, вызванной антропофильным возбудителем, поражение локализуется в основном на границе волосистой части и гладкой кожи головы. Очаги отличаются тем, что обламывание волос происходит на уровне 6-8 мм и больше, а также остается небольшая часть неповрежденных волосков. Как и при других формах патологии, субъективные проявления отсутствуют. При развитии активной воспалительной реакции беспокоит сильный зуд, из-за которого ребенок постоянно чешет голову.
Ногтевые пластины при инфицировании микроспорами поражаются в крайне редких случаях. Они утолщаются и приобретают желтоватый оттенок, часто ломаются и крошатся. Характерно распространение микроспории от свободного края ногтя к его ложу, но иногда повреждение начинается в центре пластины. Нетипичная локализация инфекции зачастую возникает на фоне травм дистальных фаланг пальцев.
Осложнения
При нарушении иммунного статуса ребенка микроспория из простой формы может переходить к инфильтративную и нагноительную. Лечение этих разновидностей микоза длительное, а после терапии существует риск появления рубцов. Инфильтративный вариант заболевания проявляется интенсивным воспалением в очаге, что характеризуется отечностью и гиперемией кожного покрова, зудом и дискомфортом в пораженной зоне.
Наиболее тяжело у детей протекает нагноительная форма, при которой в толще кожи и подкожной клетчатки образуются глубокие абсцессы. При этом увеличиваются регионарные лимфатические узлы, возникает общий интоксикационный синдром. После вскрытия и заживления гнойников остаются шрамы. Если лечение микроспории головы проводилось несвоевременно, существует вероятность очагового облысения.
Диагностика
Заподозрить инфекцию педиатр может при физикальном обследовании, когда детально осматривает волосистую зону головы и всю поверхность тела. Учитывая широкую распространенность болезни в педиатрии, постановка предварительного диагноза не составляет труда. Чтобы подтвердить микроспорию, требующую помещения ребенка на карантин, назначаются инструментальные и лабораторные методы диагностики:
- Люминисцентное исследование. При осмотре головы ребенка с помощью лампы Вуда в очагах микроспории появляется изумрудно-зеленое свечение, которое является патогномоничным признаком патологии. При недавнем инфицировании симптом может отсутствовать, поэтому для подтверждения диагноза несколько волосков эпилируют и тщательно сканируют лампой их фолликулы.
- Микроскопия. Проводится специфическая реакция с гидроокисью калия, для которой используют чешуйки с пораженных участков кожи или обломки волос. Под микроскопом видны нити септицированного мицелия, множественные мелкие споры, которые располагаются хаотично, напоминая мозаику.
- Культуральный метод. Адекватное лечение и профилактика микозов невозможна без определения вида возбудителя, для чего выполняется посев на питательную среду Сабуро. Диагностически значимые грибковые колонии вырастают на 10-й день. Они покрыты беловатым нежным пушком, расположенным в виде лучей. Обратная сторона колонии имеет желтый цвет.
Лечение микроспории у детей
На время лечения пациента с микроспорией помещают на карантин, который проходит в микологическом стационаре или дома. Если у ребенка поражена только гладкая кожа, лечение ограничивается местными противогрибковыми препаратами. Рекомендованы фунгицидные мази и кремы прямого действия, которые уничтожают возбудителя и способствуют регрессу клинической симптоматики. При активном воспалении показаны комбинированные средства с кортикостероидами.
При поражении грибком волос на голове обязательно используется системная антимикотическая терапия. Детям, страдающим микроспорией, назначают современные противогрибковые антибиотики в форме суспензии, которая удобна в применении. Лечение длительное: до первого отрицательного результата соскоба на грибы проводят интенсивный курс, а затем переходят на поддерживающую терапию. Волосы в пораженных участках сбривают еженедельно, голову моют раз в 3-4 дня.
Прогноз
Для пациентов с нормальной работой иммунной системы микроспория не представляет опасности. Лечение заболевания происходит успешно при условии его своевременной диагностики. Менее оптимистичный прогноз для детей с иммунодефицитными состояниями, у которых наблюдаются осложненные формы микотической инфекции. В таком случае могут остаться рубцы или очаги алопеции на всю жизнь.
Профилактика
Микроспория относится к эпидемиологически значимым заболеваниям, поэтому при выявлении у детей микоза группа детского сада или класс школы отправляется на карантин. Длительность изоляции составляет 30 дней — максимальный период инкубации болезни. Если за это время ни у кого не проявились симптомы грибкового процесса, дети могут возвращаться к занятиям. Карантин — основной метод первичной профилактики микроспории.
Когда больной ребенок соблюдает карантин дома, есть риск заразить других членов семьи. Чтобы этого не произошло, необходимо соблюдать гигиенические требования. У ребенка должна быть отдельная расческа, его постельное и нательное белье стирается отдельно, тщательно проглаживается с паром. Если инфицирование микроспорией произошло антропофильным грибком, нужно ограничить личные контакты с родителями (объятия, поцелуи).
Важная роль в профилактике принадлежит осмотру домашних животных, которые часто выступают источником заражения. Если обнаружены признаки грибка, проводится полноценное антимикотическое лечение с привлечением ветеринаров. Для предупреждения развития «стригущего лишая» необходимо сокращать число бездомных животных и устанавливать за ними ветеринарный надзор.
1. Заболеваемость микроспорией: эпидемиологические аспекты, современные особенности течения/ С.Б. Антонова, М.А. Уфимцева// Педиатрия, №2. — 2016.
2. Современные особенности эпидемиологии микроспории и трихофитии у детей/ Е.И. Ерзина, О.Н. Позднякова// Медицинские и фармацевтические науки. — 2012. - №1.
3. Современные особенности эпидемиологии, клиники и лечения микроспории. Н.П. Малишевская, С.Н. Нестеров// Лечащий врач. — 2006. - №1.
Среди дерматофитий микроспория является самой распространенной и высококонтагиозной микотической инфекцией, исключение составляют микозы стоп. Мониторинг эпидемиологической ситуации по заболеваемости микроспорией, а также анализ историй болезни пациенто
Среди дерматофитий микроспория является самой распространенной и высококонтагиозной микотической инфекцией, исключение составляют микозы стоп.
Мониторинг эпидемиологической ситуации по заболеваемости микроспорией, а также анализ историй болезни пациентов, госпитализированных в кожно-венерологические учреждения Уральского региона, свидетельствуют об актуальности этой проблемы.
В 2002 и 2003 гг. в Российской Федерации регистрировались соответственно до 72 541 и 69 816 новых случаев микроспории, из которых бoльшая часть (примерно 79%) от всех случаев заболеваемости, приходилась на детское население. Однако в последние годы чаще стали выявляться случаи заболеваемости микроспорией среди взрослых, преимущественно у женщин.
Средний показатель заболеваемости микроспорией по России в 2002 и 2003 гг. колебался на уровне соответственно 50,8 и 49,0 случаев на 100 тыс. населения, тогда как заболеваемость среди детей оказалась в 4,8 раза выше (243,4 и 237,1 на 100 тыс. детского населения).
Уровень заболеваемости микроспорией в различных федеральных округах (ФО) России варьировал примерно от 40–42 случаев на 100 тыс. населения в Уральском ФО, где заболеваемость была минимальной, до 74,5–103,4 случаев на 100 тыс. населения — по Дальневосточному ФО (максимальные показатели по сравнению с другими округами РФ).
Заболеваемость микроспорией по ФО России представлена на рисунке.
В Свердловской области в течение 1999–2003 гг. ежегодно регистрировалось от 1718 до 2181 больных микроспорией, большую часть из них составляли дети (более 78%). Общий показатель заболеваемости микроспорией варьировал от 38,4 (1999 г.) до 49,6 (2001 г.) и в 2003 г. составил 44,9 случаев на 100 тыс. населения.
На фоне резкого ухудшения социально-экономических условий, неблагоприятной санитарно-эпидемиологической и экологической ситуации, снижения общей иммунологической реактивности организма [8] стали чаще регистрироваться атипичные и резистентные к терапии формы микроспории.
Так, значительное увеличение заболеваемости микроспорией и преобладание тяжелых форм заболевания отмечены у населения, проживающего на территориях радионуклидного загрязнения в условиях длительного воздействия малых доз радиации [11]. Значительно возросла (по сравнению с предыдущими 20 годами) частота глубоких и диссеминированных многоочаговых форм микроспории [13].
Нередки и случаи микроспории у новорожденных — чаще с поражением гладкой кожи лица, а также туловища и конечностей. Эти формы обычно не диагностируются, так как протекают атипично, часто под «маской» стрептодермии [12]. Описаны случаи поражения ногтей (онихомикоза), обусловленного пушистым микроспорумом [14].
В качестве этиологического агента микроспории в большинстве случаев (91,0%) является Microsporum canis (M. canis) [16].
Современные клинические особенности течения микроспории, а также увеличение числа случаев, резистентных к терапии, вынуждают клиницистов отрабатывать новые методы лечения больных, включающие не только применение системных антимикотиков в комбинации с традиционной наружной терапией, но и препараты, воздействующие на иммунные и метаболические механизмы во взаимодействии организма с возбудителем. Так, в литературе описан опыт эффективного лечения резистентных случаев микроспории у детей противогрибковыми препаратами системного действия в сочетании с пробиотиком споробактерином, обладающим антимикотической и антибактериальной активностью, а также иммуномодулирующими и ферментативными свойствами [9].
В ранее опубликованных работах Уральского научно-исследовательского института дерматовенерологии и иммунопатологии (УрНИИДВиИ) указывается на необходимость (при назначении системной противогрибковой терапии у детей) проведения превентивной санации глистно-протозойной инвазии, что увеличивает биодоступность антимикотика, снижает частоту побочных явлений и позволяет значительно сократить длительность лечения [2].
В последние годы в широкой клинической практике дерматовенерологи стали испытывать при лечении больных микроспорией определенные трудности, обусловленные не только появлением резистентных к терапии случаев заболевания, но и отсутствием гризеофульвина — противогрибкового антибиотика, традиционно и эффективно используемого ранее для лечения микроспории.
В связи с этим возникает необходимость в оценке клинической эффективности применяющихся для лечения микроспории альтернативных препаратов, принадлежащих к группе синтетических антимикотиков системного действия нового поколения.
В литературе представлены результаты лечения больных микроспорией орунгалом [6, 11], дифлюканом [5]. Опубликованы данные о клинической эффективности лечения микроспории у детей и взрослых препаратами тербинафина [3, 4, 7, 10, 16]. Так, В. Г. Воронина, Н. Г. Лендерман, Н. М. Карпова [3] отметили высокую эффективность экзифина (тербинафин), назначавшегося в стандартных дозах при лечении детей с микроспорией с поражением длинных, пушковых волос и гладкой кожи, при относительно коротких сроках излечения, хорошей переносимости и отсутствии побочного действия. Однако опыт, накопленный в Центральном научно-исследователь-ском кожно-венерологическом институте (ЦНИКВИ) [10], свидетельствует о том, что в ряде случаев рекомендуемые для лечения микроспории дозы тербинафина (ламизил) оказываются недостаточно эффективными, и авторы предлагают для достижения максимального терапевтического эффекта увеличивать их на 50%.
В связи с актуальностью проблемы лечения больных микроспорией, обусловленной вышеперечисленными факторами, в УрНИИДВиИ в 2005 г. была проведена апробация клинической эффективности и переносимости системного антимикотика экзифина в терапии микроспории у детей.
Экзифин (тербинафина гидрохлорид) — синтетический противогрибковый препарат из группы аллиламинов. Он представлен в двух лекарственных формах: для системного действия (таблетки по 250 мг) и для наружного использования (1% крем).
Экзифин обладает фунгистатическим и фунгицидным действием. Механизм противогрибкового действия экзифина заключается в подавлении синтеза эргостерола, составляющего мембрану грибов, за счет действия на фермент сквален-эпоксидазу, контролирующую образование одного из предшественников эргостерола. В результате происходит угнетение формирования мембраны гриба, что создает фунгистатический эффект. Накопление в больших количествах сквалена приводит к разрушению мембраны гриба, что обусловливает фунгицидное действие экзифина. Выраженная липофильность тербинафина создает условия для его депонирования в липидных структурах кожи, ее дериватах и медленного выведения из них. Кератофильность обусловливает его длительное накопление в концентрациях, достаточных для подавления роста гриба.
В группу наблюдения вошли 56 детей с микроспорией в возрасте от 4 до 13 лет, из них девочек — 24, мальчиков — 32. У 14 детей наблюдалось многоочаговое поражение гладкой кожи, у 24 — изолированное поражение волосистой части головы; у 18 — сочетанное поражение гладкой кожи и волосистой части головы.
Критерии включения: соматически здоровые дети, поражение волосистой части головы, множественные поражения гладкой кожи (три и более очагов), поражение бровей и ресниц, вовлечение в процесс пушковых волос, возбудитель M. canis, нормальные показатели биохимической гепатограммы.
Критерии исключения: дети младше 2 лет, сопутствующая глистно-протозойная инвазия, эндокринная патология, наличие очагов хронической инфекции (хронический тонзиллит, хронический пиелонефрит и др.), дети, длительно и часто болеющие.
Во всех случаях в качестве этиологического агента был идентифицирован M. canis.
Терапевтическая программа лечения указанной группы детей с микроспорией включала системную терапию, наружное лечение и традиционный уход за кожей в очагах поражения.
Системная терапия экзифином проводилась в стандартных суточных дозах (при массе тела до 20 кг — 62,5 мг, 20–40 кг — 125 мг, более 40 кг — 250 мг). Режим применения — однократный прием суточной дозы утром после завтрака. Необходимым условием являлся контроль медицинским персоналом приема больными препарата.
Наружная терапия заключалась в смазывании очагов 2% настойкой йода ежедневно утром, проводились аппликации 1% кремом экзифин ежедневно вечером и аппликации 2% салициловой мазью 2 раза в неделю (за 2 ч до мытья головы). Гигиенический уход за кожей включал мытье головы мылом 2 раза в неделю, еженедельное бритье волос, ручную эпиляцию пинцетом пораженных волос.
Критерии излечения: клиническое выздоровление, отсутствие люминесцентного свечения и отрицательный результат трех контрольных микроскопических и бактериологических исследований. Контроль этиологического излечения (сроки и периодичность) проводили в соответствии с Методическими указаниями Минздрава России № 200/180 от 2001 г. [2].
Сроки наблюдения больных после завершения курса терапии экзифином: при поражении гладкой кожи без вовлечения пушковых волос — 1 мес; при поражении пушковых волос, волосистой части головы, бровей, ресниц — 2,5 мес. Результаты лечения представлены в таблице.
Таким образом, лечение экзифином — противогрибковым препаратом системного действия — в комплексе с наружной терапией соматически здоровых детей с типичными клиническими формами микроспории гладкой кожи и волосистой части головы в стандартных дозах обеспечивает клинико-этиологическое излечение в 92,9% случаев; препарат отличается хорошей клинической переносимостью.
По вопросам литературы обращайтесь в редакцию.
Н. П. Малишевская, доктор медицинских наук, профессор
С. Н. Нестеров
Уральский НИИ дерматовенерологии и иммунопатологии, Екатеринбург
Любой, кто хотя бы раз сталкивался с грибковыми поражениями стопы и кожи, знает: лечение их достаточно длительное, а вероятность повторного заражения велика. О том, как обезопасить себя от возвращения грибковой инфекции, мы поговорили с практикующим врачом-дерматологом калининградского медицинского центра Class Clinic Полиной Александровной Степановой.

Расскажите, почему возникают рецидивы при грибковых инфекциях кожи?
Основные причины практически во всех подобных случаях — это повторный контакт с источником заражения, а также дефекты гигиенических привычек. Проводилось множество серьёзных исследований и методом молекулярного анализа была выявлена внутрисемейная передача одних и тех же штаммов того или иного грибка, например, Trichophyton rubrum (трихофитон красный — возбудитель грибковых инфекций кожи). Соответственно, можно считать основной опасностью повторного заражения внутрисемейные контакты с возбудителем (спорами грибка).
Во время и после перенесённой грибковой инфекции нужны противоэпидемические мероприятия. В случае с грибком стопы важно правильно проводить обработку обуви, применять индивидуальные средства ухода за кожей стоп и ногтевыми пластинками. И, конечно, соблюдать нормы и правила личной гигиены: ежедневное мытьё стоп тёплой водой с мылом, после мытья протирать стопы насухо.
Какие условия располагают к появлению повторных грибковых поражений кожи стоп?
Нередко рецидивы возникают у пациентов с повышенной потливостью стоп. Грибок любит высокую влажность. В таких случаях необходимо принять меры для контроля потоотделения. Я рекомендую таким пациентам носить обувь из натуральных материалов и хлопчатобумажные носки. Носки нужно ежедневно стирать и проутюживать, чтобы высокая температура убивала споры грибка.
Для обработки обуви можно применять не только химические средства (спреи, раствор хлоргексидина и т.п.), но и специальные приборы, например, ультрафиолетовый прибор "Тимсон" для противогрибковой обработки обуви. Этот аппарат уничтожает грибок и споры и очень удобен в использовании.
Существуют ли типичные ошибки, которые приводят к первичному и вторичному заражению грибком стопы?
Да, чаще всего это пользование чужой обувью. Когда человек приходит в гости и надевает чужие тапочки, сланцы и т.д — это тоже риск заразиться. Необходимо иметь свою сменную обувь, лучше даже носить ее с собой.
Нередко люди с частыми рецидивами грибковых поражений стоп прибегают к радикальным методам — они попросту выбрасывают обувь. Насколько это оправдано, стоит ли так поступать?
Нет, это перебор. При грибковых заболеваниях стоп проводится успешное лечение, поэтому я не рекомендую выбрасывать обувь, тем более, что она может быть действительно дорогой. Я всегда рекомендую химическую или аппаратную обработку обуви.
Важно также, чтобы обувь обрабатывал не только сам пациент, страдающий грибковым заболеванием, но, например, и люди, которые занимаются спортом, посещающие бассейны и сауны, одним словом, находящиеся в группе риска.
Не менее важный момент - применение для педикюра индивидуального инструмента (ножниц, кусачек, пилочек и т.п.). Ввиду прямого контакта с ногтевой пластиной и кожей стопы они представляют особенно большую инфекционную опасность. Обязательно проводить обработку этих инструментов, например, 1%-ным раствором хлоргексидина, как вариант — над газовой горелкой (тогда высокая температура убьёт грибок).
Запишитесь на приём к Полине Александровне Степановой на сайте или по телефону (4012) 33-44-55.

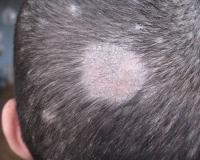
Поверхностная микроспория волосистой части головы – это грибковое поражение волосистой части головы, характеризующееся образованием чётко очерченных округлых очагов обламывания волос на высоте 4-6 мм над уровнем кожи.
Синонимы
микроспория волосистой части головы.
Эпидемиология
Возраст: любой, но чаще болеют дети в возрасте от 2 до 17 лет.
Пол: не имеет значения.
Анамнез
На коже волосистой части головы образуются 1-2 крупных или несколько мелких очагов обламывания волос, причём все волосы в зоне поражения обломаны на одной высоте 4-6 мм над уровнем кожи и выглядят как бы постриженными. Поражённые волосы имеют белесоватый цвет за счёт муфты из спор и формируют очаги округлой формы с резко очерченными границами. Кожа в очагах поражения гиперемирована и покрыта отрубевидными чешуйками, нередко концентрирующимися в устьях волосяных фолликулов.
Течение
острое или подострое начало с последующим медленно прогрессирующим хроническим течением от нескольких месяцев до нескольких лет (в период полового созревания возможно самопроизвольное выздоровление).
Этиология
Возбудителями микроспории волосистой части головы являются M.canis (наиболее часто) и M.ferrugeneum. M.canis – зоофильный гриб, паразитирующий в основном на животных (кошках и собаках), способный поражать также и человека (как правило, детей). M.ferrugeneum – антропофильный гриб, паразитирующий на человеке. Заражение происходит как при непосредственном контакте с больным человеком или животным, так и при пользовании предметами гигиены (расчёсками, полотенцами), шапками, платками, через общую постель.
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- иммунодефицитные состояния;
- служба в армии (пребывание в другом организованном коллективе);
- грибковые заболевания (микозы) у членов семьи;
- грибковые заболевания (микозы) в Анамнезе (чаще микоз стоп);
- травматизация (повреждение) кожи;
- работа в сельском хозяйстве;
- контакт с животными (кошками и собаками);
- занятия спортом;
- ношение чужой одежды и обуви;
- жаркий влажный климат;
- гипергидроз (повышенная потливость);
Жалобы
Отсутствуют или беспокоит обламывание волос на голове, возможно незначительное жжение (зуд) в месте высыпаний.
Дерматологический статус
процесс поражения кожи волосистой части головы носит локализованный характер (в пределах одной анатомической области), элементы сыпи или сливаются друг с другом или располагаются изолированно.
Элементы сыпи на коже
Элементы сыпи на коже волосистой части головы:
- отрубевидные чешуйки серебристо-белого цвета, располагающиеся на фоне воспалённой или неизменённой кожи;
- воспалительное(-ые) пятно(-а) красного или розового цвета округлых очертаний, около 2 см в диаметре, муковидно шелушащееся по всей поверхности. При диаскопии пятно(-а) полностью исчезает(-ют). В дальнейшем растёт по периферии, сливаясь с другими пятнами, иногда подвергаясь разрешению в центральной части;
Элементы сыпи на слизистых
Придатки кожи
волосы на волосистой части головы обламываются на высоте 4-8 мм над уровнем кожи, формируя очаги поражения округлой формы от 1-2 см до 3-5 см в диаметре. Обломанные волосы выглядят белесоватыми за счёт чехлика из спор, легко выдёргиваются пинцетом.
Локализация
волосистая часть головы, иногда могут также вовлекаться лоб, брови и задняя поверхность шеи.
Дифференциальный диагноз
Экзематид, себорейный дерматит, псориаз волосистой части головы, сифилитическая алопеция, очаговая алопеция, поверхностная трихофития волосистой части головы.
Сопутствующие заболевания
гипергидроз; сахарный диабет; синдром (болезнь) Кушинга; атеросклероз; ВИЧ; иммунодефицитные состояния (не ВИЧ-обусловленные); атопический дерматит.
Диагноз
Клиническая картина, подтверждённая результатами люминесцентного исследования и/или микроскопии и/или идентификацией колоний грибов в культуре.
Патогенез
Дерматомицеты, к которым относятся микроспорумы, вырабатывают энзимы – кератиназы, которые расщепляют кератин, что способствует их проникновению в поверхностные слои кожи и в волосы, где в дальнейшем они и продолжают паразитировать. Устойчивость к грибковым инфекциям определяется состоянием клеточного иммунитета и фунгицидной активностью нейтрофилов.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Читайте также:

