Микоз на промежности чем лечить
Обновлено: 25.04.2024
Влагалищный микоз является одним из наиболее распространенных, но и наиболее неприятных побочных эффектов антибиотикотерапии. Почему при приеме антибиотиков развивается грибковая инфекция и как с ней бороться?
Чтобы ответить на этот вопрос, сначала нужно узнать, как работают антибиотики. Антибиотики — это вещества, которые вырабатываются определенными микроорганизмами — бактериями и грибками, которые уничтожают другие микроорганизмы. Их открытие является одним из величайших достижений медицины, поскольку оно помогает бороться со многими опасными заболеваниями, лечение которых ранее не было известно и которые наносили урон на протяжении веков.
Влияние антибиотиков на микрофлору влагалища
К сожалению, при антибиотикотерапии уничтожаются не только патогенные микроорганизмы, но и полезные бактерии, которые являются частью физиологической флоры человека. Бактериальная флора является основой многих иммунных процессов — она предотвращает инфекции и помогает синтезировать витамины. Когда ее баланс нарушается, вредные микроорганизмы, которые могут вызвать интимные инфекции, выходят на первый план.

Влияние антибиотиков на микрофлору влагалища
Candida albicans, вызывающая микоз влагалища (молочница, кандидоз), присутствует в организме человека в безопасном количестве, но в случаях ослабления иммунитета, что часто возникает во время антибактериальной терапии, она начинает размножаться. Кроме того, антибиотики уничтожают колонии полезных пробиотических бактерий, таких как Lactobacillus, которые защищают женщину от влагалищного микоза.
Микоз влагалища после приема антибиотика — что его вызывает?
Влагалищный микоз после приема антибиотиков развивается не у всех пациенток. Ему подвергаются женщины, прошедшие длительную антибактериальную терапию, имеющие общие иммунные нарушения, страдающие диабетом, дефицитом витаминов, гормональными нарушениями или соблюдающие диету, богатую углеводами.
Влагалищный микоз после антибиотика — симптомы
Симптомами влагалищного микоза при антибиотикотерапии чаще всего являются сильный зуд в интимных зонах, а также жжение и боль во время полового акта. Также могут быть обильные водянистые или сыроподобные выделения.

Сильный зуд в интимной зоне
Как лечить микоз влагалища после приема антибиотика?
Антибиотики действуют против бактерий, но не против грибков. Таким образом, вагинальный микоз требует отдельной медицинской консультации во время антибиотикотерапии. Ваш гинеколог, вероятно, назначит лечение вагинального микоза в форме таблеток или мазей — нистатин или клотримазол. Если симптомы очень тяжелые или длительные, а инфекция обширная, может потребоваться лечение флуконазолом.
В терапии вагинального микоза на фоне приема антибиотиков врач может назначить местный иммуномодулятор ГЕПОН®. В основе препарата — олигопептид из 14 аминокислот, который оказывает комплексное иммуномодулирующее и противовирусное действие на клетки организма.
Назначение иммуномодулятора ГЕПОН® не требует предварительного определения чувствительности к различным видам грибов. Препарат обладает противовоспалительным и иммуномодулирующим эффектом и позволяет:
- увеличить функциональную активность клеток, которые защищают организм от грибов, бактерий и вирусов;
- усилить синтез альфа- и бета-интерферонов;
- подавить размножение вирусов.
Исследования подтверждают, что у 83% пациенток неприятные симптомы микоза влагалища — зуд, жжение, отек — проходят уже через два дня после начала приема препарата. ГЕПОН® назначают не только в терапевтических, но и в профилактических целях.

Очень важным элементом, поддерживающим лечение микоза влагалища после приема антибиотика, является диета. Сладости, сладкие напитки и продукты, богатые углеводами, должны быть ограничены.
В интернете можно прочитать, что восстановить естественную бактериальную флору можно, используя пробиотики. Натуральные пробиотики присутствуют в кисломолочных продуктах. В аптеке продаются готовые пробиотические препараты, которые помогут бороться с инфекцией. Но важно понимать, что сами по себе пробиотики не могут вылечить микоз — это всего лишь дополнительный метод, входящий в комплексное лечение.
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сосниной Анастасии Сергеевны, гинеколога со стажем в 15 лет.
Над статьей доктора Сосниной Анастасии Сергеевны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Среди половых заболеваний грибковые инфекции становятся все более распространенными. В настоящее время считаются основным этиологическим фактором таких патологий Candida albicans и другие виды рода Candida, реже встречаются плесневые грибы и Geotrichum.
Важную роль в распространении генитального микоза играют факторы окружающей среды:
- индустриализация;
- урбанизация;
- пренебрежение гигиеной;
- синтетическое белье;
- близкие контакты в бассейне, на пляжах и т.д.;
- сексуальные контакты с многочисленными партнерами.
Также влияние оказывают различные внешние факторы — антибиотики, стероиды, цитостатики и иммунодепрессанты, и внутренние — нарушение иммунных механизмов, генетическая предрасположенность, злокачественные опухоли, диабет, атопический диатез.
Развитие полового микоза зависит от количества клеток атакующего гриба и его вирулентности, то есть способности размножаться и прилипать к эпителию и продуцируемым протеолитическим ферментам, фосфолипазе и токсическим метаболитам. Также важна способность преодолевать сапрофитную бактериальную флору благодаря грибковым β-лактамным антибиотикам, которые являются производными фуцидиновой кислоты и стрептомицина.
Грибковые инфекции у женщин: грибковый вульвовагинит
В настоящее время считается что грибковый вульвовагинит является причиной воспаления этого органа в 40%. Патология относится к наиболее часто диагностируемым микозам от возраста новорожденного до поздней старости. Инфекция может затрагивать только влагалище, но в большинстве случаев протекает вместе с вульвитом.
У новорожденных болезнь начинается с перинатальной инфекции, поражающей половые органы и рот. В дальнейшие периоды развития ребенка, вплоть до полового созревания, болезнь имеет характер острого воспаления, реже хронического, а у девочек после 10–12 лет напоминает микоз у женщин. У детей наиболее распространенным возбудителем является Candida albicans.
У женщин грибковый вульвовагинит имеет следующие формы, связанные с различными патогенами. К ним относятся:
- пенициллез;
- аспергиллез;
- кандидоз;
- геотрихоз.
Пенициллез, аспергиллез и геотрихоз имеют меньшее клиническое значение, и поэтому их описание было опущено. Тем более что в клиническом течении этих инфекций имеется много схожих симптомов, и различить патологии можно только с помощью детального микологического исследования.
Поэтому в статье более подробно обсуждаются инфекции вульвы и влагалища, вызванные дрожжеподобными грибами (вульвовагинит Candida mycetica). С медицинской точки зрения, в настоящее время считаются патогенными по крайней мере 12 видов грибов Candida.

Вульвовагинит
Среди дрожжеподобных грибов, обнаруженных во влагалище, наиболее распространенным патогеном является C. albicans (около 70%). Другие виды также являются потенциальной причиной вульвовагинита: C. glabrata, C. krusei, C. kefyr (C. pseudotropicalis), C. parapsilosis, C. tropicalis, C. stelatoidea, C. guilliermondi, C. zeylanoides, C. famata, C. incospicua, C. lusitaniae, C. macedoninsis, C. rugosa, C. viswanathii.
Вульвовагинальный кандидоз часто встречается у беременных. Болезнь диагностируется примерно у 10% женщин в первом триместре и 23-55% во время третьего триместра беременности. Вульвовагинальные грибковые инфекции чаще встречаются (до 90%) у беременных женщин, которые были носителями C. albicans.
Также увеличивает риск развития вульвовагинального кандидоза диабет. Рецидивирующая генитальная молочница часто может быть первым важным симптомом этого заболевания. Вагинальные заболевания распространены у девочек с диабетом, и 2/3 из них имеют одинаковую бактериальную флору в области вульвы и заднего прохода.
У многих женщин генитальная молочница развивается при приеме антибиотиков, особенно обладающих широким спектром активности.
Развитию кандидоза способствует использование иммунодепрессантов, в основном, у людей с неэффективной иммунной системой. Прежде всего опасно нарушение клеточного иммунитета, которое касается как CD4, CD8, так и медиаторов их активности, то есть лимфокинов и интерлейкинов.
Большинство ученых в настоящее время указывают на повышенный риск развития вульвовагинального кандидоза у женщин, использующих гормональную контрацепцию.
Начало вульвовагинального кандидоза обычно бывает внезапным. Первые симптомы обычно появляются перед менструацией. Их интенсивность может варьироваться — от легкой до очень тяжелой формы. При острой инфекции возникают зуд, жжение и болезненность вульвы, особенно во время и после полового акта, а также жжение вокруг заднего прохода и болезненное мочеиспускание.
- отек и покраснение стенок влагалища с эпителиальными трещинами;
- пятна или папулы на поверхности слизистой оболочки вульвы, влагалища и влагалищного отдела шейки матки;
- диффузные или единичные эрозии в своде влагалища;
- папулезные гнойничковые воспаления ануса,
- изменение цвета кожи на половых губах, внутренних поверхностях бедер и промежности;
- густые белые или кремовые выделения, иногда прозрачные, водянистые выделения.
При хронических инфекциях вульвы и влагалища дрожжевые выделения из влагалища разной степени выраженности возникают периодически. Иногда возникает зуд и жжение вульвы или влагалища, особенно до или после менструации. Физикальное обследование указывает на наличие обильного, плотного, белого, гнойного или сыроподобного отделяемого.
Примерно у 30% женщин вульвовагинальный кандидоз может протекать бессимптомно, иногда единственным симптомом является слабый зуд, ощущаемый некоторыми пациентками перед менструацией.
Заболевание может быть спорадической инфекцией, оно также может быть рецидивирующим.
Осложнения кандидоза вульвы и влагалища:
- воспаление влагалищной части матки (cervitis Candida mycetica);
- проктит (proctitis Кандида mycetica);
- опрелости в промежности (опрелости Кандида mycetica perinei);
- кандидоз мочевыделительной системы;
- изменения и гиперплазия вульвы и шейки матки, напоминающие бородавки.
Дифференциальный диагноз в первую очередь касается бактериального воспаления — трихомониаза, гонореи и хламидийной инфекции, а также постменопаузального вагинита и выделений из влагалища, вызванных инородными телами, химическими раздражителями.
Диагноз кандидоз половых органов устанавливается на основании анализов (преимущественно микологических) и после исключения других причин вульвовагинита. Диагноз, основанный только на клинических признаках заболевания, неверен.
Микологическая диагностика состоит из изучения выделений в 10%-ном растворе гидроксида калия (KOH), окрашивания мазка с использованием метода Грама и PAS и на культуре (агаровая среда Сабуро, агаровая среда Никерсона-Манковского, рисовый агар, солод, кофейный агар, рисовый агар с добавлением твина 80), а также выполнение теста на миколин.
Лечение состоит из применения противогрибковых средств. Терапия может быть местной, общей или комбинированной — общей и местной.
Актуальные методы лечения включают применение противогрибковых препаратов в различных формах: таблетки, диски, тампоны, гель и кремы. Хорошие результаты дает натамицин (пимафуцин) 1 раз в сутки влагалищная свеч а и 100 мг в течение 3 или 6 дней. Более эффективны производные азола 1-го и 3-го поколения.

Противогрибковые свечи
Первое поколение включает в себя:
- клотримазол (1%, 2%, 5% вагинальный крем, вагинальные таблетки 100 мг, 200 мг, 300 мг, 500 мг);
- миконазол (вагинальный гель, шарики 100 мг, 200 мг, 400 мг и 1,2 нитрата миконазола);
- эконазол (1% крем, вагинальные шарики 50 мг и 150 мг);
- изоконазол (300 мг свечи);
- бутоконазол (2% вагинальный крем).
Представители третьего поколения:
- итраконазол (влагалищные шарики 80 мг);
- тирозол 3 (шарики по 80 мг),
- тирозол (0,4% и 0,8% влагалищный крем).
Продолжительность лечения производными азола варьируется от двухнедельного лечения до одного приема.
Общее лечение включает использование азольных производных второго и третьего поколений. Производным второго поколения является кетоконазол, вводимый в дозе 400 мг в течение 7-14 дней.
Производные третьего поколения — итраконазол и флуконазол. Итраконазол, доступный в настоящее время под названием Орунгал, рекомендуется в дозе 200 мг в течение 3 дней или 100 мг в течение 4-8 дней. Прием Орунгала 200 мг один раз в месяц в течение полугода защищает от рецидивов. Флуконазол (Дифлюкан) назначается в разовой дозе 150 мг.
Итраконазол и флуконазол не следует применять беременным и кормящим женщинам.
Еще один тип средств — лиофилизат для приготовления раствора для местного и наружного применения. К ним относится препарат Гепон для хронического лечения кандидозов любых штаммов. На курс лечения нужно три флакона. Растворы нужно применять с интервалом от 1 до 3 дней. Они не вызывают дискомфорт и жжение, так как не содержат вспомогательных веществ, которые провоцируют аллергию. Эффект заметен уже через два дня: проходит зуд, боль, сухость, отек.
При комбинированном общем и местном лечении пероральные противогрибковые препараты вводят локально и одновременно принимают внутрь.
В случае рецидивирующей вульвовагиновой молочницы необходимо устранить предрасполагающие факторы. Некоторые специалисты рекомендуют одновременное лечение половых партнеров и пероральное применение антимикотиков у пациентов для предотвращения желудочно-кишечной реинфекции у пациентов.
Грибковые половые инфекции у мужчин: дрожжевая инфекция головки и крайней плоти (баланит, микотический баланопостит)
Генитальный микоз у мужчин обычно проявляется в виде воспаления головки (баланит) или воспаления головки и крайней плоти (баланопостит). Реже поражаются мочеиспускательный канал и верхние отделы мочевыводящих путей, предстательная железа, семенные пузырьки и придатки яичка.
Возбудителем заболевания чаще всего является дрожжеподобный гриб C. albicans , иногда C. tropicalis или другие виды рода Candida.

Дрожжеподобный гриб C. albicans
Грибы поражают в основном людей, страдающих ожирением, пожилых мужчин и людей с диабетом и фимозом. Предрасполагающими факторами являются:
- влажная среда внутри мешка крайней плоти;
- отсутствие личной гигиены;
- недостаточное высыхание головки и крайней плоти после мытья;
- дрожжевой вульвовагинит у половых партнеров.
Морфотическая картина изменений очень разнообразна, поэтому часто используется классификация, учитывающая множественность и различную степень изменений, а также различную интенсивность воспалительного процесса.
I Простая, неосложненная форма
- эритематозно-эрозивная разновидность (varietas erythematous — erosiva);
- эритематозно-эрозивная разновидность с белым налетом (varietas pseudo membranacea);
- гирлянда (varietas gyrata);
- герпетиформный вид (varietas herpetiformis).
- Подострая (subacuta): папулопустулярная (папулопустулезная).
- Хроническая: эритематозная эксфолиативный вид (erythematosquamosa).
II Сложная форма с одновременным поражением мочеиспускательного канала, верхних отделов мочевыводящих путей, предстательной железы, семенных пузырьков, придатка яичка, кожи половых органов и перигенитальной области.
Дрожжевые инфекции мужских мочеполовых органов обычно возникают в области головки и крайней плоти, гораздо реже при уретрите. Молочница уретры имеет признаки хронического или подострого вида. Симптомы заболевания включают в себя наличие в целом скудных, менее обильных, слизистых, белых и иногда желтых выделений, а также покраснение и отек наружной уретры.
Дифференциальный диагноз должен учитывать:
- неспецифическое воспаление головки;
- воспаление эпителиальных клеток;
- кольцевое эрозивное воспаление;
- псориаз;
- эритроплазию.
Диагноз может быть установлен только на основании микологического и микроскопического исследования.
Лечение должно основываться прежде всего на тщательных гигиенических процедурах с очисткой и сушкой области крайней плоти. Рекомендуются кремы , содержащие нистатин (100 000 МЕ в 1 г среды), амфотерицин В (фунгизон), натамицин (пимафуцин).

Лечение грибковых половых инфекций у мужчин
В рефрактерных случаях или при сложных формах с осложнениями следует начинать комбинированную терапию, как при дрожжевой инфекции вульвы и влагалища, с предпочтением в общей терапии производных азола третьего поколения и при длительном применении. Эффективен Итраконазол в дозе 100 мг в сутки в течение 4-6 дней до 12 недель.
При кандидозе уретры назначается местное лечение амфотерицином В в виде 1-процентной инстилляции в количестве 4-6 процедур.
Любые генитальные поражения воспалительного, острого или хронического характера всегда должны диагностироваться на наличие грибковой инфекции. Желательно, чтобы для установления правильного диагноза было проведено микологическое обследование. Обнаружение патогенного гриба позволит использовать правильную терапию и эффективное лечение заболевания.
Большое значение имеет определение предрасполагающих факторов и их устранение, особенно в случаях повторного течения. Также важны профилактические действия.

Симптомы микоза следующие: выделения из влагалища серого цвета, зуд и жжение интимных зон.
Лечение заключается в применении противогрибковых препаратов. В комплексном лечении и для профилактики используются гинекологические пробиотики.
Возбудитель заболевания и группы риска
К грибковым инфекциям влагалища у женщин в большинстве случаев относятся грибковые поражения и стригущий лишай вульвы. Наиболее распространенный патоген, вызывающий это заболевание — грибок под названием Candida albicans. Поэтому грибковые инфекции определяются как кандидозы. Микозы влагалища могут вызвать также и другие виды рода Candida.
Возникновение дерматофитов во влагалище относится к редким случаям, скорее всего, это результат внешнего загрязнения.

Вагинальный кандидоз
От грибка влагалища и вульвы, по крайней мере раз в жизни, страдает около 70% женщин. Существуют группы лиц, которые более предрасположены к возникновению кандидоза. К ним относятся: женщины, после антибиотикотерапии, лечения стероидами, беременные женщины (зуд влагалища при беременности).
Также подвержены заболеванию дамы, принимающие препараты гормонов и их производные, а также пациентки с гормональными дисфункциями. Часто бывает, что рецидивирующие грибковые инфекции влагалища являются одним из первых сигналов, указывающих на диабет.
Молочница влагалища – каковы причины?
Основной причиной микоза влагалища (кандидоза) является нарушение баланса бактериальной флоры влагалища. Когда меняются пропорции микроорганизмов, обитающих во влагалище, создаются благоприятные условия для развития грибков рода Candida.
Стоит отметить, что они находятся во влагалище в нормальных условиях и не являются патогенами, полученной из внешней среды. Их чрезмерное развитие происходит в случае нарушения равновесия флоры микроорганизмов.
Симптомы заболевания у женщин и мужчин
Симптомы микоза влагалища, как правило, протекают довольно тяжело. Проявления заболевания довольно типичны. Женщину беспокоят выделения из влагалища, белого или сероватого цвета.
Выделения из влагалища появляются с разной интенсивностью. У некоторых женщин симптомы могут быть незначительные, а выделения из влагалища почти отсутствуют. А у других, особенно беременных, они выраженные, причиняют сильное беспокойство, объем выделений из влагалища может быть довольно большим.
Еще одним характерным признаком является зуд в области влагалища и вульвы. Жжение и зуд интимных зон очень раздражает. Кроме того, происходит изменения эпителия, пораженные участки развиваются в преддверии и самом влагалище.

Зуд интимной зоны
В случае грибкового поражения у мужчин развиваются следующие симптомы: хлопьевидные выделения из крайней плоти, покраснение, зуд, жжение, отечность, высыпания в виде пузырьков на головке полового члена.
Лечение молочницы влагалища
Основным элементом лечения микотического заражения влагалища и вульвы является использование противогрибковых препаратов. Рекомендуется терапия не только самой женщине, но и ее партнеру.
Полностью избавиться от грибов Candida во влагалище не возможно. Задача лечения микоза влагалища — только снять симптомы. Самое доступное лекарство от грибка во влагалище — клотримазол. Он активен против дрожжеподобных и диморфных грибов, дерматофитов, некоторых возбудителей лишая, эритразмы, Trichomonas vaginalis (в больших концентрациях).
Для лечения доступны вагинальные таблетки (на ночь в течение 6 дней) и крем которым можно смазывать вульву. Крем назначается партнеру: смазывать головку полового члена нужно два раза в день минимум 1-2 недели.

Лечение молочницы
Применяются также препараты, которые содержат эконазол. Эконазол активен в отношении большого числа штаммов микроорганизмов: грибов рода Candida, плесневых грибов, всех дерматофитов, коринебактерий. Торговое название — Гино-певарил. Более удобен в применении. Свечи 150 мг применяют на ночь три дня, иногда лечение продлевают или повторяют через 10 дней.
В случае рецидивирующих микозов применяют пероральную терапию — флуконазол, итраконазол.
Чтобы сократить число рецидивов, нужно применять препараты с иммуномодулирующим и противогрибковыми свойствами. К таким относится Гепон — полипептид с современным механизмом действия, восстанавливающий иммунитет и здоровую реакцию организма патогенное воздействие. Препарат используется для местного лечения и профилактики рецидивирующего урогенитального кандидоза.
Гепон увеличивает период отсутствия симптомов заболевания до полутора лет. Это происходит благодаря механизму активации антител к различным грибковым, вирусным и бактериальным инфекциям. Действовать начинает уже через два дня: снимает жжение, отек и другие острые симптомы кандидоза. Для усиления эффекта необходимо придерживаться рекомендаций врача по питанию во время молочницы.
Беременным женщинам рекомендуется применение препаратов местного действия, пероральные препараты не используют. Часто назначаются препараты клотримазола (со II триместра). Также применяется натамицин (свечи Пимафуцин 100 мг, 3-6 дней).
Любые препараты самостоятельно использовать, тем более при беременности запрещено. У каждого лекарства есть свой спектр действия, то есть он действует против определенных возбудителей. Установить конкретный патогенный микроорганизм, который вызвал грибковое заболевание, может только врач по результатам анализов.
Самолечение не принесет положительных результатов, так как никакие народные средства от грибка влагалища не помогают. Тем более агрессивные. Спринцевание раствором марганцовки закончится ожогом слизистой. Применение чеснока внутрь влагалища грозит развитием раздражения и ожога.
У всех “самодельных” препаратов отсутствует стерильность, их применение приведет к еще большему заражению, присоединению к грибковому заболеванию бактериального заражения. Риск повреждения слизистой влагалища и шейки грозит развитием патологических образований клеток, в том числе злокачественных.
Как предотвратить грибковое поражение влагалища?
В профилактике микозов влагалища важным элементом борьбы является профилактика ее рецидивов. В этом случае необходимо позаботиться о соответствующей гигиене интимных органов. Однако не рекомендуется чрезмерная забота о чистоте, это может нарушить естественную флору влагалища. Например, могут навредить: спринцевание, орошение, промывание влагалища.
Используемые средства для мытья, не должны содержать агрессивных реагентов, раздражителей, парфюмерных отдушек. Рекомендуется натуральный и нейтральный состав.
Во время подмывания направляйте руку от уретры к анусу, а не наоборот.
Не носите слишком узкое и тесное нижнее белье.
Может способствовать развитию микозов использование общественных бассейнов, джакузи и т. д., поэтому избегайте их посещения, особенно во время лечения.
Одна из важнейших профилактических мер — применение гинекологических пробиотиков. Они доступны в виде таблеток для приема внутрь и в качестве вагинальных свечей и капсул. Наибольший эффект можно получить от вагинального применения таких препаратов.
Но пробиотики от грибка влагалища, содержащие палочки молочной кислоты, не могут выступать как самостоятельное лечение. Такие препараты должны использоваться в комплексе с противогрибковыми средствами и другими препаратами, подобранными гинекологом. В этом случае они помогают восстановить естественный состав флоры и поддерживают нужный уровень pH влагалища.
Кандидоз половых губ – самое частое инфекционное заболевание репродуктивных органов у женщин.
80% из них минимум 1 раз в жизни болеют грибковым воспалением.
40% женщин переносят минимум 1 рецидив кандидозного вульвовагинита.
5% лиц женского пола страдают от рецидивирующего кандидоза.
Он проявляется обострениями от 3 раз в год или чаще.

Кандидоз: предрасполагающие факторы
Кандиды в норме могут присутствовать на половых органах женщины.
Но у большинства из них симптомов воспаления они не вызывают.
Их рост сдерживает:
- 1. Микрофлора влагалища (лактобактерии)
Её защитные свойства реализуются за счет способности продуцировать лизоцим, перекись водорода.
Они являются антагонистами кандид, конкурируя с ними за жизненное пространство.
Лактобактерии смещают рН влагалища в кислую сторону.
Они также проявляют адгезивные свойства.
При развитии дисбактериоза количество лактобактерий уменьшается.
Это повышает риск кандидоза.
Во влагалище вырабатывается ряд веществ, сдерживающих рост грибка.
Это лизоцим, лактоферрин, церулоплазмин, трансферрин.
Недостаточность этих факторов становится причиной кандидоза у женщин на половых губах.
Чаще всего он развивается при нехватке трансферрина.
Хороший иммунитет способен сдерживать любую инфекцию.
В том числе грибковую.
Иммунная защита обеспечивается фагоцитами, Т-лимфоцитами, антителами разных классов.
При снижении иммунитета происходит развитие или рецидив кандидоза.
Другие предрасполагающие факторы:
- частая смена половых партнеров (основной путь заражения кандидозом – половой)
- изменения гормонального фона (климакс, беременность – у беременных кандидоз развивается в 40% случаев)
- гиповитаминоз
- травмы, операции
- хронические заболевания
- прием антибиотиков
Инкубационный период кандидоза
При кандидозе инкубационный период может быть очень долгим.
Это не классическая венерическая инфекция, проявляющаяся через несколько дней или недель.
После попадания кандид во влагалище женщины они могут годами обитать там, не вызывая никаких симптомов и воспалительных реакций.
И только в случае тяжелой болезни, снижения иммунитета, беременности и т.д. возникает кандидоз половых губ.

Иногда патология проявляется сразу.
В таком случае инкубационный период кандидоза составляет 2-3 недели.
Это время требуется на прохождение всех этапов развития инфекционного процесса.
Они следующие:
- кандида попадает в урогенитальный тракт женщины и прилипает к слизистой оболочке
- она преодолевает защитный барьер эпителия
- попадает в соединительнотканные структуры дермы
- преодолевает клеточные защитные механизмы
В неблагоприятных случаях после этого кандида проникает в кровеносные сосуды.
Тогда происходит диссеминация инфекции.
Она может поражать различные внутренние органы.
Но это становится возможным только в случае выраженного иммунодефицита.
Глубокий кандидоз – одна из оппортунистических инфекций при ВИЧ.
Формы кандидоза
Различают три клинические формы грибкового поражения половых губ.
Кандиды определяются при ПЦР.
Но их количество незначительно.
В мазке на флору могут быть обнаружены почкующиеся клетки.
Но псевдомицелий отсутствует.
Женщина не предъявляет никаких жалоб.
При объективном осмотре признаки воспаления отсутствуют.
- 2. Острый кандидозный вульвовагинит
Длится не более 2 месяцев.
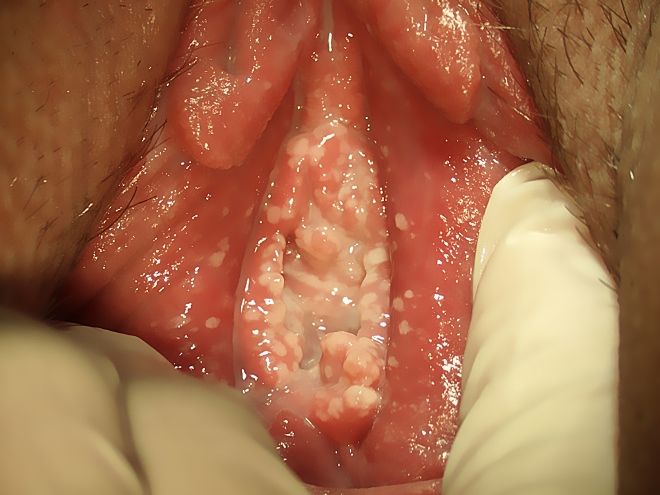
Возникают острые признаки воспаления половых губ.
Появляется отек, жжение.
- 3. Хронический кандидозный вульвовагинит
Диагностируется, если признаки воспаления не исчезают через 2 месяца после их появления.
На слизистой оболочке определяется инфильтрация, лихенизация.
Возможны атрофические явления.
Сочетание кандидоза с дисбактериозом
Очень часто кандидоз половых губ обусловлен нарушением качественного состава микрофлоры.
Исходя из явлений дисбиоза, которые сопровождают грибковую инфекцию, выделяются три её формы.
Кандиды обнаруживаются в количестве не более 10 во 2 степени КОЕ/мл.
В биоценозе влагалища доминируют лактобациллы.
Их количество достигает 10 в 8 степени и выше.
Симптомов кандидоза нет.
Кандиды определяются в количестве 10 в 3 степени КОЕ в мл и более.
Количество лактобацилл достаточное.
Других бактерий нет или очень мало.
- 3. Сочетание кандидоза и дисбактериоза
Грибы обнаруживаются в количестве более 10 в 4 степени КОЕ в мл.
Лактобацилл мало или нет вовсе.
Другие ассоциации бактерий составляют большую часть микрофлоры влагалища.
Они обнаруживаются в количестве 10 в 9 степени КОЕ в мл и более.
Клинические признаки кандидоза
Наиболее характерным симптомом кандидозного поражения половых губ является формирование на них белого налета.
Он имеет кисловатый запах.
Участки с налетом имеют размеры точечные или с диаметром до 5 мм.
При микроскопическом исследовании этого налета можно обнаружить грибы рода Кандида.
В острой фазе эти налеты очень плотные.
Снять их трудно.
Под ними выявляются красные пятна и кровоточащие эрозии.
По мере развития заболевания налеты снимаются все легче.
Из субъективных ощущений женщины чаще всего жалуются на зуд.
Он может усиливаться после физических нагрузок, а также в период месячных.
Иногда отмечается боль при мочеиспускании.


О кандидозе половых губ
рассказывает врач гинеколог
Гаряева Ирина Владимировна
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Candida albicans | 1 д. | 300.00 руб. |
Кандидоз на половых губах у детей
В детском возрасте кандидозные вульвовагиниты встречаются ещё чаще, чем у взрослых женщин.
Это обусловлено тем, что у детей несовершенны физиологические барьеры, защищающие половые органы от микроорганизмов.
У них мало жировой ткани, тонкая кожа и нет лобковых волос.
С возрастом ослабевает контроль матери над ребенком.
Поэтому может иметь место недостаточная гигиена половых органов.
Нередко вульвовагинит развивается на фоне низкого уровня эстрогенов.
Симптомы у девочек такие же, как у взрослых.
Из-за болезненных ощущений родители могут заметить неуклюжую походку.
Врач на осмотре выявляет выделения из половых путей.
Дифференциальная диагностика кандидоза
Существует множество заболеваний, проявляющихся схожими с кандидозным вульвовагинитом симптомами.
С ними врач должен проводить дифференциальную диагностику.
Хотя диагностировать кандидоз можно лабораторными методами, перед этим данное заболевание нужно заподозрить.
Правильная клиническая диагностика позволяет избежать ненужных анализов.
Отличия от опрелости кандидоза половых губ заключаются в следующем:
- при грибковом воспалении есть белые налеты
- в анамнезе – незащищенный половой акт или снижение иммунитета, лечение антибиотиками
- опрелость развивается в местах с повышенной потливостью, часто на фоне недостаточной гигиены
- заметна мацерация кожи
- высыпания в виде пятен (отсутствуют характерные для кандидоза папулы)
Отличия от аллергии заключаются в том, что при аллергических реакциях сильнее выражен зуд.
Для неё характерно возникновение после контакта с аллергеном.
Особенности паховой эпидермофитии состоят в том, что в отличие от кандидоза половых губ у женщин это заболевание:
- проявляется в основном шелушащимися бляшками
- возникает на фоне дерматофитии стоп
- поражается кожа больших половых губ с распространением на бедра, в то время как кандидоз распространяется на влагалище
Грибковая инфекция с виду напоминает эритразму.
Это хроническое бактериальное воспаление.
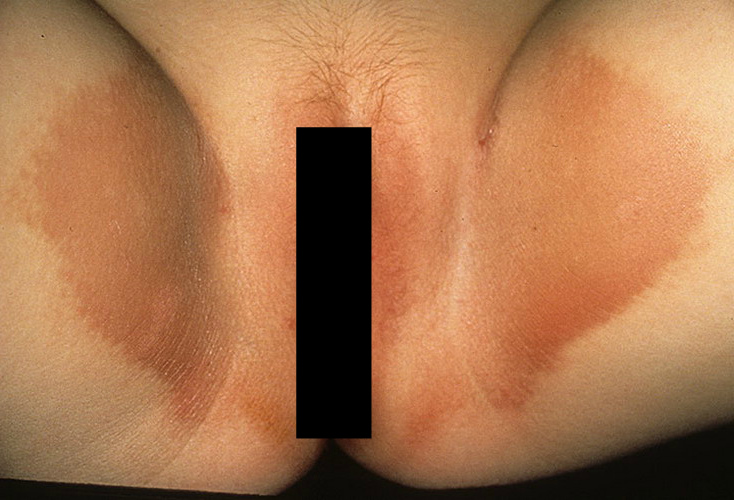
Оно тоже проявляется пятнами и эрозиями.
Но развивается в основном на мацерированной коже – там, где имеет место повышенное потоотделение.
Отсутствуют белые налеты.
При осмотре под лампой Вуда врач видит кораллово-красное свечение.
Атипичные формы кандид
В 70% случаев кандидоз малых половых губ вызывает кандида альбиканс.
В 30% случаев это один из других представителей рода кандида.
Такие кандидозы сложнее поддаются лечению.
Они чаще рецидивируют.
Нередко атипичные кандиды оказываются нечувствительными к применяемым противогрибковым лекарственным средствам.
Выявить их можно при помощи ПЦР.
Берется мазок из влагалища.
Он исследуется на несколько видов кандид, встречающихся чаще других.
При выявлении атипичных форм врач часто назначает посев на грибки.
Это необходимо для оценки чувствительности к антимикотикам.
Методы диагностики кандидоза
Кандидоз требует лабораторного подтверждения.
Чаще всего для этого используется микроскопическое исследование мазка.
Доктор смотрит в микроскоп и видит почкующиеся клетки, псевдомицелий грибка.
Обычно микроскопические признаки кандидоза появляются после достижения концентрации кандиды в клиническом материале 10 в 3 степени КОЕ в мл или выше.
Метод позволяет:
- подтвердить факт наличия кандидозной инфекции
- установить количество копий ДНК в мл
- установить вид грибка
При необходимости проводится посев на грибок.
Метод диагностики занимает немало времени.

Зато он позволяет оценить чувствительность к антимикотикам.
Кровь на антитела к кандидам сдают редко.
Это требуется только в случае подозрения на диссеминацию инфекции.
Она может затрагивать не только влагалище и половые губы.
Иногда грибок проникает в кровь и достигает внутренних органов.
При проведении анализа крови на антитела рассчитывается коэффициент позитивности.
Если он выше единицы, считается, что у пациента инвазивный кандидоз.
Чем помазать кандидоз половых губ
Помазать вульвовагинит кандидозной этиологии можно клотримазолом.
Но не всегда это приводит к излечению.
Часто требуются препараты для назначения внутрь.
Лечение проводится с использованием лекарственных средств, содержащих флуконазол.
Они принимаются в виде таблеток или вводятся внутривенно.
В вену препараты (например, Дифлюкан) вводят при наличии осложнений или выраженных симптомов кандидоза.
Так лечат пациентов с предрасполагающими факторами:
- сахарным диабетом;
- ВИЧ;
- иммунодефицитами другой этиологии.
Внутривенное введение также показано, если прогнозируется нарушение всасывания флуконазола в кишечнике.
Такое случается при заболеваниях пищеварительного тракта.
Дополнительно применяются ферментные препараты (Лонгидаза).
Они улучшают проникновение противогрибковых средств в очаг поражения.
Побочные эффекты при приеме антимикотиков наблюдаются редко.
В том числе при длительном приеме.
Схема лечения кандидоза половых губ у женщин может быть разной.
Иногда для излечения достаточно приема одной таблетки флуконазола.

Это эффективно при инфицировании кандида альбиканс.
В иных случаях применяется длительное лечение, которое может продолжаться до полугода.
Оно требуется при рецидивирующем кандидозном вульвовагините.
Возможен ли секс при лечении кандидоза
При попытке полового контакта может наблюдаться резкая боль.
В период активного кандидоза интимная жизнь не рекомендуется.
Потому что она может сформировать у пациентки невротический синдром.
Женщина будет бояться интимной близости, что повлечет за собой снижение качества половой жизни.
Есть и другие причины, по которым сексом лучше не заниматься:
- он повышает риск распространение кандид на другие органы
- возможна передачи инфекции мужчине с развитием у него кандидозного баланопостита
- сама женщина может подхватить ещё одну или даже несколько половых инфекций, так как эрозивная слизистая оболочка повышает риск заражения;
- возрастает вероятность инфицирования опасными парентеральными инфекциями, такими как ВИЧ и гепатит С.
Контрольные анализы после лечения кандидоза
После лечения стоит убедиться, что кандидоз половых губ излечен.
Для этого:
- оцениваются симптомы – они должны отсутствовать
- проводится лабораторная диагностика
Лабораторное подтверждение излеченности может проводиться различными методами.
Для этого используется ПЦР, микроскопия или посев.
При посеве и ПЦР определяются количественные показатели.
Небольшое количество кандид допускается в клиническом материале.
Но их не должно быть больше 1000 КОЕ или копий ДНК в мл.
Излеченность может быть установлена и по результатам микроскопического исследования мазка.
Если симптомов нет, а кандиды не обнаружены, можно прекращать лечение.
Причины неэффективности лечения кандидоза
Бывает так, что лечение оказывается неэффективным.
После курса терапии симптомы не исчезают.
Или кандиды определяются в мазке в больших количествах.
Первое, что должен проверить врач: правильно ли женщина принимала назначенные препараты.

Она могла:
- использовать не те дозы
- заменить препарат другим
- не пролечиться весь курс
- принимать лекарства нерегулярно и т.д.
Если схема лечения идеально соблюдалась, но результата нет, скорее всего, причина заключается в том, что:
- женщина инфицирована атипичной кандидой
- грибок устойчив к используемому препарату
Изначально лечение кандидоза назначается эмпирически.
То есть, по стандартному алгоритму, без глубокого обследования.
В большинстве случаев такое лечение оказывается успешным.
Но если нет, требуется углубленная диагностика.
Определяется вид кандиды.
Оценивается чувствительность грибков к различным противогрибковым препаратам.
При установленной чувствительности к одному из них назначается лечение.
Для терапии применяется соответствующий препарат.
С высокой вероятностью второй курс завершится более успешно, чем первый.
Рецидив кандидоза и повторное заражение
После излечения женщина не защищена от кандидоза на 100%.
Она может заразиться повторно.
К тому же, после курса терапии в организме обычно остаются кандиды.
Поэтому грибковое воспаление половых губ может рецидивировать.
Если это происходит 3 раза в год или чаще, диагностируется рецидивирующий вульвовагинит.
Такая форма заболевания требует длительного лечения.
Обычно назначают флуконазол по 150 мг 1 раз в неделю.
Принимает женщина эти таблетки в течение 6 месяцев.
К какому врачу обращаться при кандидозе
При кандидозе женщины чаще всего обращаются к гинекологу.
Можно также обращаться к венерологу.

Врачи данного профиля принимают в нашей клинике.
Запишитесь на прием, чтобы получить квалифицированную медицинскую помощь.
Доктор проведет осмотр.
Затем он возьмет мазки.
Сразу же будет назначено лечение в случае установления диагноза.
А после получения результатов лабораторной диагностики оно может быть скорректировано.
В большинстве случаев от кандидоза половых губ можно избавиться за 1 неделю.
Приходите к врачу своевременно, не дожидаясь осложнений.
При подозрении на кандидоз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:

