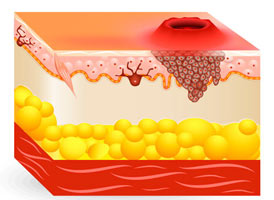
Метатипический рак кожи что это такое
Обновлено: 23.04.2024
Способность к метастазированию — одно из ключевых свойств злокачественных опухолей, отличающих их от доброкачественных новообразований. Раковые клетки способны отрываться от первичной опухоли, распространяться в организме и образовывать вторичные очаги — метастазы. Когда это произошло, обычно диагностируют четвертую стадию рака, и прогноз для пациента сильно ухудшается. Как правило, при раке с метастазами невозможно достичь ремиссии. Цель лечения — продлить жизнь пациента и избавить его от мучительных симптомов.
Каждый тип рака склонен метастазировать в определенные органы. Чаще всего вторичные очаги обнаруживаются в легких, печени, головном мозге, костях. Подкожные метастазы и вторичные поражения кожи встречаются редко.
Как часто встречаются кожные и подкожные метастазы рака?
При висцеральных (расположенных во внутренних органах) злокачественных опухолях подкожные метастазы обнаруживаются в 5,3% от всех случаев метастатического поражения различной локализации. На вторичные поражения кожи приходится еще меньше — около 0,7–0,8%. Хотя, в некоторых научных исследованиях авторы указывают показатели до 9%. В 2003 году в мета-анализе было рассмотрено 1080 случаев кожных метастазов рака у 20 380 пациентов. Авторы предположили, что их частота составляет 5,3%.
В целом на данный момент нет точных однозначных данных о том, насколько часто встречаются кожные метастазы рака. В более поздних научных работах приводятся более высокие показатели. Но ученые не считают, что кожные метастазы стали возникать у онкологических больных чаще — просто теперь их лучше диагностируют.
Среди всех злокачественных новообразований кожи 98% составляют первичные опухоли и только 2% — метастатические поражения.
Какие злокачественные опухоли чаще всего метастазируют в кожу?
Теоретически метастазировать в кожу может рак любого типа. Обнаружена связь между частотой возникновения кожных метастазов и распространенностью самой злокачественной опухоли. Иными словами, чем чаще встречается то или иное онкологическое заболевание, тем чаще при нем образуются вторичные очаги в коже. В тройку онкопатологий, при которых наиболее часто обнаруживаются кожные метастазы, входят рак молочной железы у женщин, рак легкого у мужчин и аденокарциномы пищеварительного тракта у обоих полов.
Вероятность поражения кожи наиболее высока при следующих злокачественных опухолях:
- Меланома — около 7–20%. Из этих опухолей происходят до 13% кожных метастазов у мужчин.
- Рак молочной железы — 30%. Ответственен за 70% кожных метастазов у женщин.
- Рак придаточных пазух носа — 12%.
- Рак гортани — 16%.
- Рак ротовой полости — 12%.
- Рак легкого — 24% всех случаев кожных метастазов у мужчин.
- Рак толстой кишки — 19% случаев всех кожных метастазов у мужчин.
Паттерны метастазирования злокачественных опухолей в кожу зависят не только от пола, но и от возраста. Например, у мужчин младше 40 лет чаще всего встречаются кожные метастазы при меланоме, раке толстой кишки, легких. В более старшей возрастной группе к этому списку добавляется плоскоклеточный рак ротовой полости. У женщин в любом возрасте наиболее частой причиной кожных метастазов является рак молочной железы. До 40 лет вместе с ним преобладают злокачественные опухоли яичников и толстой кишки. После 40 лет к этим онкозаболеваниям добавляются меланома и рак легкого.
Симптомы кожных метастазов при раке
Обычно кожные метастазы возникают недалеко от первичной злокачественной опухоли. Их внешний вид бывает разным. Чаще всего первым признаком становится появление твердого, округлого или овального, подвижного, безболезненного узла. Эти образования имеют эластичную консистенцию, их плотность и размеры бывают разными — от едва заметной до крупной опухоли. Узелки могут иметь телесный или красный цвет, при меланоме — синий или черный. Иногда они единичные, а иногда быстро появляются множественные. Кожные метастазы способны распадаться, при этом на них появляются изъязвления, они кровоточат.
Также, в зависимости от внешнего вида, выделяют некоторые специфические формы кожных метастазов:
- Рожистые (эризипелоидные, воспалительные) карциномы выглядят как пятна красного цвета с резко очерченными контурами, горячие на ощупь. Раковые клетки закупоривают лимфатические сосуды, нарушают отток лимфы, и из-за этого может возникнуть отек — лимфедема. Кожа уплотняется, напоминает «лимонную корку». Рожистые карциномы сильно напоминают инфекционный процесс в коже, вызванный некоторыми бактериями, а при локализации на коже молочной железы их бывает сложно отличить от мастита. При стойком воспалении кожи, которое не поддается обычным методам лечения, всегда должно возникать подозрение на метастатическое поражение.
- Склеродермоидные карциномы выглядят как плотные бляшки, напоминающие шрамы. Они возникают из-за того, что раковые клетки распространяются в дерму — соединительнотканный слой кожи, богатый коллагеном.
- Телеангиэктатические карциномы представляют собой пятна, бляшки или узелки красного цвета, которые чаще всего появляются при раке молочной железы после операции в области рубца. Красный цвет обусловлен тем, что в опухолевых очагах присутствуют многочисленные патологически расширенные кровеносные сосуды (телеангиэктазии).
- Герпетиформные метастазы напоминают опоясывающий лишай. Они выглядят как волдыри, пузырьки, узелки и располагаются по ходу нервов, подобно поражению при опоясывающем герпесе. Механизмы возникновения подобных метастатических очагов до конца не изучены, считается, что они распространяются через лимфатические сосуды вдоль нервов.
- Неопластическая алопеция — характерный симптом кожных метастазов в области волосистой части головы. На коже появляется бляшка голубого или фиолетового цвета, напоминающая рубец, и в этом месте выпадают волосы. Это происходит из-за того, что раковые клетки разрушают волосяные фолликулы, вызывают воспаление и разрастание соединительной ткани. В 84% случаев причиной неопластической алопеции становятся злокачественные опухоли молочной железы.
- Рак Педжета — поражение соска и ареолы молочной железы. Согласно наиболее распространенной в настоящее время теории, изначально злокачественная опухоль возникает в ткани молочной железы, и уже затем распространяется по молочным протокам в сосок.
- Подногтевые метастазы обычно болезненные, их часто путают с воспалительными процессами.
- Метастазы сестры Марии Джозеф представляют собой плотные узелки в области пупка. Они могут иметь рыхлый внешний вид, изъязвляться. Чаще всего этот вид метастазов возникает при раке желудка, яичника, толстой и прямой кишки, поджелудочной железы. В 29% случаев первичную опухоль обнаружить не удается. Считается, что метастазы сестры Марии Джозеф распространяются в пупок напрямую из пораженных органов, например, через круглую связку печени (так называемое имплантационное метастазирование), а также с током крови (гематогенно), лимфы (лимфогенно).
- Скрытые кожные метастазы не обнаруживаются внешне. Их выявляют случайно по результатам гистологического исследования, проведенного по другому поводу.
Насколько опасно метастазирование в кожу?
Кожные метастазы при раке встречаются редко, и их появление всегда свидетельствует об агрессивной злокачественной опухоли, запущенном заболевании и ухудшении прогноза. Так, в одном исследовании с участием 4020 онкологических пациентов было установлено, что с момента обнаружения кожных метастазов средняя продолжительность жизни больных составляет от 1 до 34 месяцев, в зависимости от типа и характеристик первичной опухоли.
В другом исследовании с участием 228 пациентов средняя выживаемость при кожных метастазах составила 6,5 месяца. Показатели по отдельным типам рака составили:
- плоскоклеточный рак головы и шеи (кроме кожи) — 8,8 мес.;
- плоскоклеточный рак кожи — 6,5 мес.;
- рак пищевода — 4,7 мес.;
- рак толстой и прямой кишки — 4,4 мес.;
- рак поджелудочной железы — 3,3 мес.;
- рак желудка — 1,2 мес.;
- рак печени и желчного пузыря — менее 1 мес.
Наиболее высокими оказались показатели выживаемости при раке молочной железы — спустя 13,8 месяца после начала наблюдения 50% пациентов остались в живых. При меланоме этот показатель составил 13,5 месяца, а при раке легкого — 2,9 месяца. Некоторые пациенты с раком молочной железы, просты, гортани, плоскоклеточным раком кожи и меланомой смогли прожить больше 10 лет. Наихудшие показатели выживаемости были отмечены при раке легкого.
Как видно из этих данных, всё индивидуально. В целом наиболее хороший прогноз при кожных метастазах отмечается у пациентов со злокачественными опухолями молочной железы. За последние десятилетия показатели выживаемости удалось повысить с помощью более современных химиопрепаратов. В клиниках федеральной сети «Евроонко» применяются наиболее современные методы лечения, оригинальные противоопухолевые препараты последних поколений. Это позволяет добиваться наилучших показателей выживаемости среди пациентов с метастатическим раком.
Как диагностируют кожные и подкожные метастазы?
Иногда кожные метастазы могут стать первым проявлением онкологического заболевания, пока еще первичная злокачественная опухоль не вызывает симптомов. В других случаях они появляются уже после того, как у пациента диагностирован рак с метастазами в других органах. Также метастатическое поражение кожи может стать первым признаком рецидива, причем, нередко это происходит спустя длительное время после операции. Средний промежуток времени от диагностики первичной опухоли до появления кожных метастазов составляет 2–3 года, но описаны и более длительные интервалы, до 22 лет.
Кожные метастазы нередко бывает сложно диагностировать, их легко спутать с первичными доброкачественными и злокачественными новообразованиями кожи, инфекциями, экземой, васкулитами. Большую роль играют врачи-дерматологии, так как обычно именно к ним такие пациенты обращаются в первую очередь.
При подозрении на метастатическое поражение кожи выполняют эксцизионную биопсию. Патологический очаг полностью удаляют и проводят гистологическое исследование. Чтобы определить, из какой злокачественной опухоли произошел метастаз, проводят иммуногистохимический анализ. Определенные белки-маркеры помогают идентифицировать первичное новообразование.
Современные методы лечения
Обычно при вторичном злокачественном поражении кожи присутствуют метастазы и в других органах, поэтому общие принципы лечения те же, что и при любом метастатическом раке. Назначают химиотерапию, таргетную терапию, иммунотерапию. Применяется лучевая терапия и хирургические вмешательства — но в основном в паллиативных целях, так как нет убедительных доказательств, что в данном случае эти методы помогают увеличить продолжительность жизни пациентов.
В ряде случаев применяются другие методы лечения:
- крем Имиквимод обладает иммуномодулирующим действием, помогает усилить противоопухолевый иммунный ответ и уничтожить кожные метастазы при меланоме;
- криотерапия — уничтожение опухолевой ткани с помощью очень низкой температуры путем нанесения жидкого азота;
- фотодинамическая терапия — процедура, во время которой в организм пациента вводят фотосенсибилизатор, накапливающийся в опухолевых клетках, а затем активируют его с помощью света;
- лазерная терапия;
- локальное введение в опухоль цитокинов — молекул, которые активируют иммунные реакции и воспаление;
- электрохимиотерапия — процедура, во время которой в опухоль вводят химиопрепарат, и его действие усиливают электрическими импульсами.
Федеральная сеть клиник экспертной онкологии «Евроонко» специализируется в первую очередь на лечении пациентов с запущенным, метастатическим раком. Наши врачи применяют наиболее современные методики и препараты, которые помогают максимально замедлить прогрессирование заболевания, продлить жизнь больного, избавить его от мучительных симптомов. Мы работаем строго в соответствии с принципами доказательной медицины, руководствуемся наиболее актуальными версиями международных протоколов лечения. Мы знаем, как помочь.
Этиология, распространенность и клиника метатипического рака кожи.
В развитии метатипического рака кожи, как и базалиом, придают большое значение неблагоприятным экологическим факторам (длительной интенсивной инсоляции, химических канцерогенов), генетическим и иммунологическим особенностям организма, в том числе, возрастного характера. В частности, у больных метатипическим раком кожи отмечены сниженный уровень Т-кле-ток, ослабление реакции торможения миграции лейкоцитов с ФГА]. При метатипи-ческом раке кожи, как и при других эпителиальных опухолях (базальноклеточный и плоскоклеточный рак), выражена иммунная реакция на опухолевую ткань, которая выявляется с помощью прямой РИФ с использованием меченных флюоресцином иммуноглобу-линовых фракций сывороток против IgA, M, G и С3 комплемента.
Метатипический рак кожи развивается, как и базалиома, из зародышевого слоя эпидермиса и эпителия придатков кожи. Предполагают, что его развитию способствует воспалительная реакция стромы кожи. В тех случаях, когда метатипический рак кожи возникает на фоне предшествующего базальноклеточного рака, что наблюдается довольно часто, ряд авторов расценивают его как следующий этап прогрессии опухоли.
Распространенность метатипического рака кожи.
Данные о частоте метатипического рака кожи противоречивы. По-видимому, это связано с частым использованием для диагностики опухоли лишь цитологических данных, которых недостаточно для выявления метатипического рака кожи, к тому же и гистологические исследования требуют для выявления метатипического рака кожи особой тщательности (нередко необходимы серийные ступенчатые срезы опухоли). Частота метатипического рака кожи колеблется от 0.018% до 2 % всех опухолей кожи. Среди базалиом его частота колеблется от 1% - 5-8% до 10-15%. Среди язвенных базалиом метатипический рак кожи отмечен в 7,7% случаев. Наибольшее количество наблюдений при этом составили 30-35 больных, 51 больной. Зависимости частоты заболевания от пола не выявлено, однако некоторые авторы отмечают, что метатипический рак кожи несколько чаще встречается у мужчин.
Метатипический рак кожи чаще развивается в пожилом возрасте: от 60 до 80 лет, однако описаны случаи МТР и у более молодых — от 35 до 50 лет.
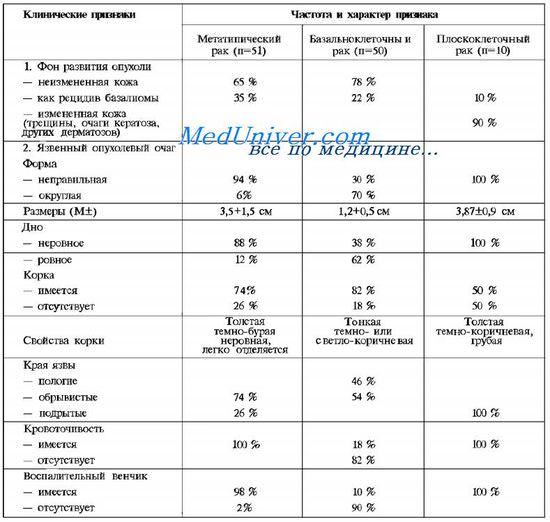
Сравнительная клиническая характеристика язвенного очага базальноклеточного и плоскоклеточного рака
Клиника метатипического рака кожи.
Наиболее часто метатипический рак кожи локализуется на лице, особенно в области носа и ушных раковин. Несколько реже он развивается в области висков, лба, волосистой части головы, шеи, на коже спины, возможна локализация на коже конечностей, что нетипично для базальноклеточного рака, а также на языке, в гортани, глотке. Фоном для развития метатипического рака кожи может быть неизмененная кожа, или метатипический рак кожи развивается как рецидив базальноклеточного рака. в том числе, после рентгенотерапии — так называемый рентгенрезнстентный базальнокле-точный рак, после криодеструкции, применения цитостатических препаратов. Нередко это бывает 2-й или 3-й рецидив заболевания.
Как правило, очаг метатипического рака кожи одиночный, однако описано 3 очага метатипического рака кожи у одного больного на коже лица.
Метатипический рак кожи обычно представляет собой язвенный опухолевый очаг, в 95% случаев размером 1-3 см в диаметре, соответствующий Т1-Т2 (система TNM), гораздо реже наблюдаются как меньшие, так и большие очаги МТР. Язвенный дефект чаще неправильной формы с неровными обрывистыми или подрытыми краями. Дно его часто покрыто темно-коричневой слоистой грубой коркой, которая довольно легко отторгается при небольшой травматизации, что сопровождается кровоточивостью очага, однако корочка вскоре образуется вновь.
Дно язвенного дефекта при метатипическом раке кожи обычно неровное, имеет сочную ярко-розовую поверхность, глубина язвы составляет 2-3 мм, местами могут быть видны некротические массы. Приподнятые края язвы местами имеют валикообразный характер. Очень характерна зона гиперемии вокруг опухолевого очага, ширина которой не превышает 5 мм. При пальпации опухоль плотная, субъективно беспокоят покалывания, зуд. Сравнительная клиническая характеристика язвенного очага метатипического рака кожи, базальноклеточ-ного и плоскоклеточного рака представлены в таблице.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Диагностика и лечение метатипического рака кожи.
Метатипический рак кожи отличается большей агрессивностью, чем базалиомы, но меньшей, чем плоскоклеточный рак: МТР метастазирует в 8%, базалиомы — в 0,1% случаев. Метатипическая структура сохраняется и в метастазах опухоли. Метастазирование метатипического рака кожи отмечено после неудачного хирургического лечения. Метатипический рак кожи метастазирует обычно в регионарные лимфатические узлы, однако возможно и гематогенное метастазирование, а также распространение вдоль периневральных пространств или per continuitatum на соседние органы с инвазией сосудов и периневральных пространств. Возможные локализации метастазов — легкие, кости, печень, кожа. Описаны случаи метастазов в мозг с развитием менингита и лептоменингита. Высказывается предположение, что редкие случаи метастазов при базалиомах образуются исключительно за счет метатипического рака кожи, что подтверждают данные E.R. Farmer, S.P. Halwig, которые из 17 метастазирую-ших базалиом выявили 15 базосквамозных (то есть метатипический рак кожи).
Однако значительно чаще, чем метастазирование, отмечается рецидивирование метатипического рака кожи. По данным D. Borel, рецидивы метатипического рака кожи наблюдались в 45,7%, а базальноклеточного рака — в 24,2% случаев. Таким образом, метатипический рак кожи приближается по своим агрессивным свойствам к плоскоклеточному раку.
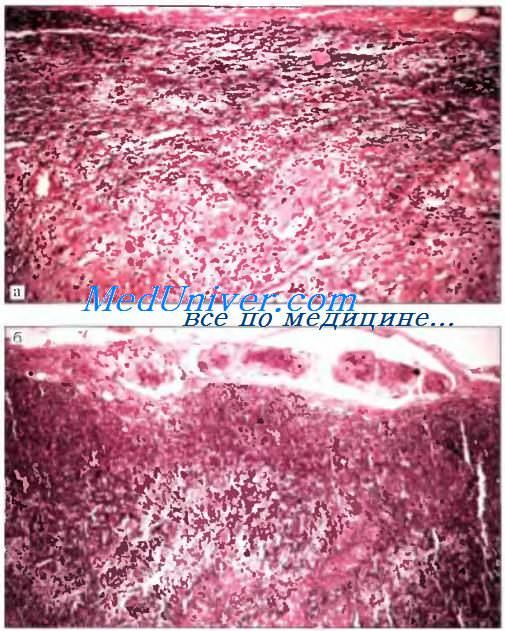
Метастазы метатипического рака в лимфатических узлах:
а — диффузное разрастание опухоли. (окраска гематоксилином и эозином: Х80);
б — метастаз в краевом синусе. (окраска гематоксилином и эозином; XI10)
Диагностика метатипического рака кожи основана на клинических, гистологических и иммуноморфологических данных. Биопсию следует выполнять из краевой зоны опухоли. Для детального изучения ее структуры целесообразны ступенчатые срезы ткани. Диагностическая ценность цитологического исследования мазков-отпечатков низкая, лишь в 25% случаев по цитологической картине можно заподозрить метатипический рак кожи, признаком этой опухоли может служить преобладание в препарате атипичных клеток. Наиболее часто цитологическая картина метатипического рака кожи трактуется в рамках язвенной базалиомы, от которой она отличается лишь большей степенью выраженности атипии клеток.
Специально разработанный для метатипического рака кожи способ лечения включает использование проспидина (0,05-0,1 г ежедневно внутримышечно, на курс 3,0-3,5 г) в комбинации с близкофокусной рентгенотерапией в дозе 500 Рентген с ритмом облучения 5 фракций в неделю.
Применяют также хирургическое лечение метатипического рака кожи, цитостатики и другие методы, используемые для лечения базалиом. В 1 случае метатипического рака кожи проводилась фотодинамическая терапия.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Метатипический рак кожи. История изучения метатипического рака кожи.
Метатипический рак (МТР) кожи (син.: базосквамозная эпителиома, кератинизирующаяся базалиома, метатипическая базалиома) — эпителиальная опухоль, занимающая промежуточное положение между базальноклеточным и плоскоклеточным раком (БКР, ПКР) что отражено в названии опухоли (мета — между), и характеризующаяся гистологическими чертами базальноклеточного и плоскоклеточного рака.
Еще в 1910 г. Н. MacCormac обратил внимание на гистологическую неоднородность язвенной формы базальноклеточного рака: наряду с типичной базалоидной дифференцировкой в ряде случаев наблюдалась плоскоклеточная дифференцировка клеток. В 1922 г. J. Darier подтвердил это наблюдение, описав особый вид базальноклеточного рака типа ulcus rodens, характеризовавшийся, помимо базалоидных структур, «полями» плоских бледно-окрашенных ацидофильных клеток с шиповатыми выростами, окруженными в раде случаев коллоидоподобным веществом. Это дало основание выделить так называемые ба-зосквамозные эпителиомы на основании 2 гистологических признаков, отличавших их от базальноклеточного рака: наличие в структуре опухоли даже незначительного количества «роговых жемчужин» и участков скопления крупных светлых клеток с шиповатыми выростами.
Однако в дальнейшем ряд авторов подвергли сомнению правомочность выделения базосквамозной эпителиомы как самостоятельной формы, считая ее вариантом базальноклеточного рака, подчиняющимся всем законам ее развития. Н. Pinkus отнес ее к переходным агрессивным формам. Опухоли метатипического типа по течению были более сходны с плоскоклеточным раком, чем с базальноклеточным раком, обладая выраженной наклонностью к метастазированию.
F. Ebling предположил, что наклонность к сквамозной (плоскоклеточной) дифференцировке метатипического рака кожи заложена в эмбриональном потенциале гермимативного слоя эпидермиса. Однако вопрос о биологической сущности МТР оставался спорным. Рад авторов считали, что в этих случаях опухоль представляет собой смесь базальноклеточного и плоскоклеточного рака; другие полагали, что в целом речь идет о базальноклеточном раке с наличием отдельных участков, где базалоидные клетки претерпевают дифференцировку в сторону плоских, и хотя опухоль и напоминает «смешанный базально- и плоскоклеточный рак», но отличается от него тем, что гистологически эти два пула клеток (базалоидных и сквамозных) накладываются друг на друга, существуя как бы «непрерывно» (в отличие от истинно соприкасающихся опухолей). В этих случаях нельзя говорить о базалиоме или плоскоклеточном раке, это — метатипический рак кожи.
3. Райчев и В. Андреев. выделяя недифференцированные и дифференцированные формы базальноклеточного рака, относили метатипический рак кожи к последним, считая, что гистологические особенности опухоли связаны с особенностями стромы, обмена веществ, иннервации опухоли.
W.F. Lever отмечал, что четкой грани между дифференцированными и недифференцированными формами базальноклеточного рака во многих случаях провести нельзя. W. Oertler считал, что дифференцировка базальных клеток может быть полной, при ко-орой появление шиповатых клеток в базалиоме сопровождается образованием роговых жемчужин, и неполной, приводящей к образованию паракератотических клеток. Причины, ведущие к дифференцировке клеток базальноклеточного рака, были не ясны. Предполагалось, что среди них важное место принадлежит воспалению, в пользу чего говорили те факты, что особенно часто метатипический рак кожи наблюдался при изъязвленных формах базальноклеточного рака. Возможно, местные стромальные изменения могут индуцировать дифференцировку базальных клеток в сторону шиповатых.
J. Darier, M. Ferrand обратили внимание на существование 2 типов базосквамозных эпителием. Первый тип они назвали смешанным, для него была характерна локальная кератинизация клеток с образованием жемчужин с кератотическим или паракератотическим центром. Второй тип — промежуточный, характеризовался наружным рядом мелких, темно-окрашенных базалоидных клеток и внутренней зоной, состоящей из более крупных светлых клеток с эозинофильной цитоплазмой. N. Kirkham предположил, что смешанный тип представляет собой кератотическую базалиому, а промежуточный — базальноклеточный рак с дифференцировкой в 2 типа клеток. Возможно также, что смешанный тип — это опухоль-столкновение, когда плоскоклеточный рак соприкасается с базальноклеточным раком. Скорее всего в этих случаях плоско клеточный рак развивается вторично к базалиоме, которая, как и ожоги, трофические язвы, может стимулировать его развитие. Однако при этом нужно исключить возможность псевдокарциноматозной гиперплазии, встречающейся при базальноклеточном раке. Наиболее полно возможности дифференцировки опухоли как в сторону базальноклеточного рака, так и плоскоклеточного рака, представлены в работе О. Braun-Falco с соавт., где рассмотрено 4 возможных варианта:
• две независимые опухоли базальноклеточного рака и плоскоклеточного рака столкнулись, поскольку они часто локализуются на одинаковых излюбленных зонах кожи. Гистологически при этом видны 2 отдельных типа клеток, которые граничат друг с другом и слегка смешиваются (опухоль-столкновение);
• кератотический базальноклеточный рак (син. смешанный тип базалиомы) — базальноклеточный рак фолликулярного происхождения, имеющий признаки кератинизации, а в остальном не отличающийся от типичных форм базальноклеточного рака;
• аденоидно-плоскоклеточная опухоль, соответствующая гистологически и иммуногистохимически критериям плоскоклеточного рака с железистым строением. Ее легко спутать с аденоидным базальноклеточным раком или базальноклеточным раком с эккринной дифференцировкой и можно рассматривать как пример перекрещивающейся опухоли;
• метатипический базальноклеточный рак (син. промежуточный тип) — уникальная, очень редкая опухоль, возможно, разновидность рентгенрезистентного базальноклеточного рака, которую гистологически трудно дифференцировать от низкодифференцированной формы базальноклеточного рака и плоскоклеточного рака. Именно эта 4-я разновидность опухоли, как особый вид базальноклеточного рака с элементами плоскоклеточной дифференцировки, за счет своих морфологических особенностей приобретает новые качества и выделяется как особый вид, имеющий высокий инвазивный потенциал и способность к метастазиро-ванию, под названием метатипический рак кожи.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Рак кожи — это группа опухолей с локализацией на коже, в которую входят базальноклеточный, плоскоклеточный и метатипический виды. Среди всех злокачественных заболеваний кожи чаще встречаются базалиома и меланома.
Виды рака кожи
Выделяют следующие основные разновидности злокачественных опухолей кожи:
- базальноклеточный рак;
- плоскоклеточный рак;
- метатипический рак;
- рак из клеток Меркеля;
- меланома – не относится к раку, так как происходит не из эпителия, а из пигментных клеток-меланоцитов.
Базалиома![]()
Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей. [1,2]
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи — наиболее злокачественная эпителиальная опухоль. На долю плоскоклеточного рака кожи приходится около 20% от всех злокачественных новообразований кожи.
Почти в каждом случае плоскоклеточный рак развивается на фоне измененной кожи (предраковые заболевания кожи, псориаз, трофические язвы, рубцы и тп). Чаще развивается после 50 лет (за исключением случаев заболевания у лиц в состоянии иммуносупрессии, тут развитие может наблюдаться гораздо раньше). В развитии плоскоклеточного рака кожи важную роль играет избыточная инсоляция — чем больше общая сумма пребывания на солнце в течение всей жизни, тем выше вероятность развития рака кожи. Другими факторами внешней среды являются ионизирующее излучение, ВПЧ-16 и 18 типа, химические канцерогены. [3,4]
Рак из клеток Меркеля
Рак из клеток Меркеля – очень редкая разновидность злокачественных опухолей кожи, которые отличаются высокой агрессивностью и быстрым ростом. Они развиваются из клеток, продуцирующих гормоны, то есть относятся к нейроэндокринным опухолям. Обычно рак из клеток Меркеля локализуется в области головы и шеи.
Злокачественное новообразование выглядит как узелок куполообразной формы с гладкой поверхностью красного, розового или синюшного цвета. Размеры опухоли обычно менее 2 см. 5
Метатипический рак кожи
Метатипический рак кожи — злокачественное эпителиальное новообразование, которое занимает промежуточное положение между базальноклеточным и плоскоклеточным раком кожи. Метатипический рак кожи отличается большей агрессивностью, чем базалиома, но меньшей чем плоскоклеточный рак. [8]
Причины рака кожи
Можно выделить несколько главных причин возникновения рака кожи:
- Длительное воздействие ультрафиолетового излучения на незащищенную кожу. Это может быть интенсивный загар или частое посещение солярия. Под действием УФ-лучей происходит повреждение ДНК клеток. При этом возникают мутации, которые активируют онкогены и «выключают» гены, подавляющие опухоли. Например, при плоскоклеточном раке зачастую подавлена активность гена-супрессора TP53, который вызывает гибель клеток с поврежденной ДНК. При базальноклеточном раке нередко имеется мутация в гене PTCH1, который контролирует размножение клеток.
- Воздействие ионизирующего излучения. Это может быть работа, связанная с рентгенологическим излучением, с открытыми источниками излучения. Также повышает риск развития рака кожи наличие лучевой терапии в анамнезе.
- Иммунодефицитные состояния, как врожденные, так и приобретенные (ВИЧ, трансплантация органов, необходимость приема цитостатической терапии и др).
- Хроническая травматизация кожи, например, натирание обувью или одеждой.
- Контакт с химическими канцерогенами — сажа, угольная пыль, парафин, деготь, бытовая химия и др.
- Инфицирование вирусом папилломы человека высокого онкогенного риска.
- Наличие предраковых кожных заболеваний — лейкоплакия, кожный рог, пигментная ксеродерма и др. [9]
В чем причина возникновения базалиомы?
Чаще всего базалиому провоцирует длительное ультрафиолетовое излучение, поэтому чаще всего она возникает на открытых участках кожи. [10] Кроме того, развитию базалиомы способствуют химические канцерогены, ионизирующее излучение, иммуносупрессия, воздействие ретровирусов, а также генетическая предрасположенность.
Базалиома встречается и у мужчин и у женщин примерно в равном соотношении. Ей особенно подвержены люди старше 50 лет. В группу риска автоматически попадает большинство пациентов-блондинов со светлой кожей и голубыми глазами. Согласно многочисленным исследованиям базалиома чаще встречается в южных регионах у светлокожих и голубоглазых жителей.
Стадии рака кожи
Выделяют пять основных стадий немеланомного рака кожи:
- Стадия 0 — «рак на месте». На этой начальной стадии рак кожи головы, лица, шеи и других областей тела находится в пределах верхнего слоя кожи — эпидермиса.
- Стадия I — опухоль диаметром не более 2 см, имеет один признак высокого риска.
- Стадия II — опухоль диаметром более 2 см или имеющая 2 признака высокого риска.
- Стадия III — раковые клетки распространились в челюсть, глазницу, кости черепа, в лимфатический узел (при этом его диаметр не превышает 3 см).
- Стадия IV — раковые клетки распространились в кости черепа, позвоночник, ребра, лимфатические узлы, либо обнаружены отдаленные метастазы. [1,3]
Симптомы рака кожи
Как проявляется и как быстро развивается рак кожи будет зависеть от гистологического вида опухоли.
Чаще всего встречается базальноклеточный рак. Он развивается крайне медленно и очень редко дает метастазы, поэтому его еще называют полузлокачественной опухолью. Он может быть представлен узловато-язвенной, поверхностной и морфеаподобной формой.
Начальная стадия базальноклеточного рака выглядит как узел, возвышающийся над поверхностью кожи. Со временем на его поверхности образуется язвочка, покрытая корками. Если ее удалить, обнаруживается дно язвы, покрытое бугорками красно-коричневого цвета.
Поверхностная форма базалиомы сначала имеет вид пятна или бляшки, которая может напоминать псориаз. Затем по ее краям начинают образовываться мелкие восковидные узелки. [1,2]
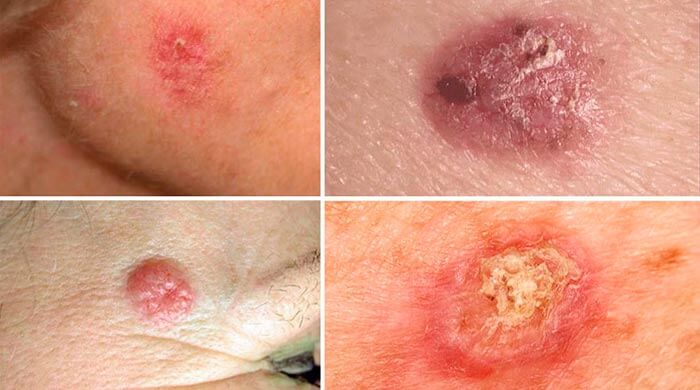
Базальноклеточный рак кожи, внешний вид
Плоскоклеточный рак кожи обычно развивается на фоне предраковых состояний, таких как актинический кератоз (состояние, вызванное воздействием ультрафиолетовых лучей), ожоги, хронические инфекции, папилломавирусная инфекция. В редких случаях опухоль возникает de novo, без предшествующего поражения кожи. Первыми признаками плоскоклеточного рака кожи является папула или уплотнение, покрытое коркой. Оно очень быстро начинает изъязвляться и увеличиваться в размерах. В первую очередь на коже возникает красная бляшка с чешуйками желто-белого цвета. Постепенно она увеличивается в размерах и превращается в темно-красный узел, в его центральной части появляется изъязвление, корка из погибших тканей. Если опухоль возникает de novo, то, как правило, она сразу представляет собой темно-красный узел, покрытый коркой. Если удалить эту корку, то под ней остается язва с неприятным запахом. Плоскоклеточный рак бывает двух видов:
- Экзофитный — опухоль выглядит как большой узел или грибовидное образование, располагающееся на широком основании. Она покрыта корками и легко начинает кровоточить при механическом воздействии.
- Инфильтрирующий — опухоль имеет вид язвы, с кратерообразными краями. Язва быстро разрастается и прорастает в ткани. [3,4]
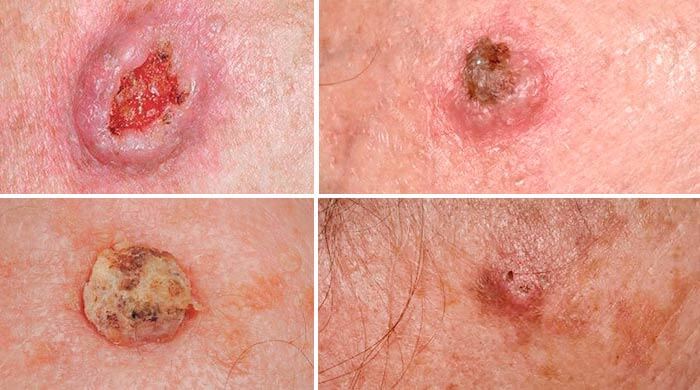
Базальноклеточный рак кожи, внешний вид
Рак из клеток Меркеля чаще всего (в 66% случаев) представляет собой единичную опухоль, но со временем рядом с ней могут появляться дополнительные очаги – сателлитные. Этот тип рака кожи характеризуется быстрым распространением. Иногда первичное новообразование имеет очень малые размеры и не вызывает симптомов, а первым признаком, из-за которого пациент обращается к врачу, становится увеличение пораженных регионарных лимфатических узлов. [5,6]
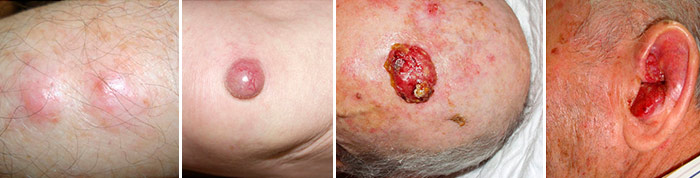
Рак из клеток Меркеля, внешний вид
Неочевидные признаки рака кожи, о которых стоит помнить
В понимании большинства людей словосочетание «рак кожи» ассоциируется с меланомой, хотя, как мы отметили выше, меланома не относится к раковым опухолям. Но эта опухоль наиболее узнаваема: на теле появляется новая родинка (или изменения происходят с уже существующей), которая начинает быстро расти, выглядит очень «неправильно». Однако, многие злокачественные опухоли кожи выглядят не так, и из-за менее ярких проявлений их сложно распознать. Поэтому важно обращать внимание на любые образования:
- Розовые пятна. Они всегда являются проявлением какого-либо патологического процесса в коже и иногда могут представлять собой злокачественную опухоль.
- Новообразования в виде «жемчужин». Чаще всего они возникают в области лица. В некоторых случаях так проявляется базальноклеточный рак.
- Рубцы. Они должны насторожить в случае, если появились в тех местах, где до этого не было травм кожи.
- Шелушение и зуд. Очаги розового цвета, которые шелушатся и зудят, могут быть проявлением актинического кератоза. Это состояние относится к предраковым – оно зачастую предшествует развитию плоскоклеточного рака.
- Темные пятна. Очаги гиперпигментации могут появляться как на коже, так и под ногтями. Если вы заметили у себя такое пятно – его нужно показать врачу-дерматологу, оно может оказаться злокачественной опухолью.
- «Следы от укусов». В некоторых случаях очаги при раке кожи могут напоминать следы от укусов клопов и других насекомых.
- Язвочки. Они должны стать поводом для беспокойства и визита к врачу, как и любые повреждения кожи, которые не заживают в течение длительного времени.
- Бородавки. Чаще всего они доброкачественные и не представляют опасности. Но некоторые со временем превращаются в злокачественные новообразования.
Диагностика рака кожи
Во время первичного приема врач-дерматоонколог расспрашивает пациента о жалобах, о том, когда появилось новообразование кожи, как его внешний вид менялся со временем.
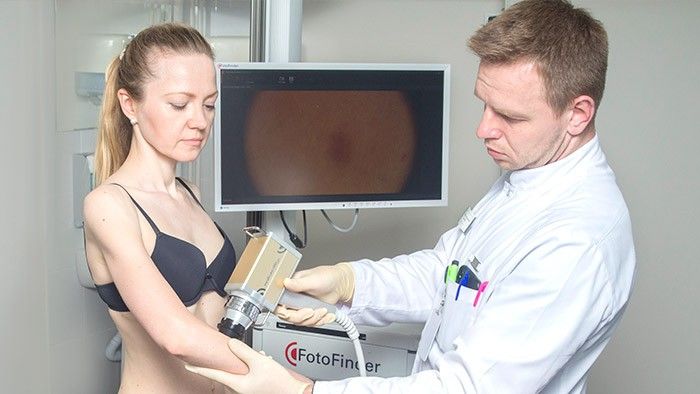
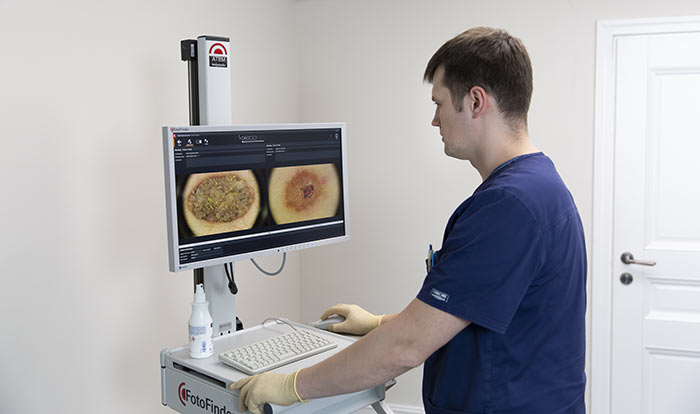
Затем проводится внешний осмотр кожи. Врач использует специальный прибор — дерматоскоп — чтобы осмотреть кожу под увеличением, это помогает выявить изменения, незаметные для невооруженного глаза. В «Евроонко» применяется еще более совершенное оборудование — ФотоФайндер. С помощью него можно составить «карту родинок», обнаружить рак кожи, родинки, подвергшиеся злокачественной трансформации, и другие патологические изменения, отследить их в динамике.
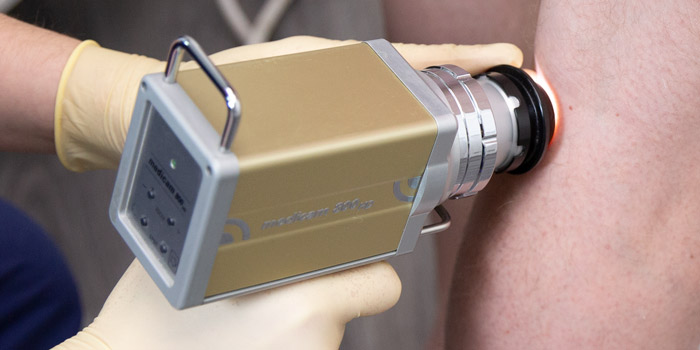
Если по результатам осмотра есть подозрение на рак, проводят биопсию. Врач назначает операцию, во время которой полностью иссекает новообразование и отправляет его в лабораторию для цитологического, гистологического исследования.
Если есть подозрение на то, что могут быть поражены лимфатические узлы, их тоже исследуют. Может быть проведена биопсия сторожевого лимфоузла. Во время этой процедуры врач удаляет ближайший к опухоли лимфатический узел и отправляет его в лабораторию. Если в нем обнаружены раковые клетки, это говорит о том, что они, вероятно, успели распространиться и в другие регионарные лимфоузлы.
Для поиска отдаленных метастазов применят компьютерную томографию, МРТ, ПЭТ-сканирование. 4

Диагностика плоскоклеточного рака кожи
Диагноз плоскоклеточного рака кожи устанавливается на основании клинических и лабораторных данных с обязательным проведением морфологического исследования (цитологического и гистологического). Гистологическая диагностика имеет свои сложности на ранних этапах развития плоскоклеточного рака и в случае недифференцированного варианта. Приходится проводить дифференциальную диагностику с различными заболеваниями. Но гистологическое исследование имеет решающее значение при постановке диагноза «плоскоклеточный рак кожи». [3,4,11]
Лечение рака кожи
Лечение злокачественных опухолей кожи должно быть начато как можно скорее, так как в запущенных случаях заболевание сложнее поддается терапии.
Лечение базальноклеточного рака
Выбор метода лечения базально-клеточного рака зависит от клинической формы, размера и локализации опухоли, возраста пациента, а также сопутствующих заболеваний. К современным способам лечения базалиомы относят:
- лучевую терапию;
- фотодинамическую терапию;
- криовоздействие;
- лазерную терапию;
- терапию радиоволнами;
- медикаментозное лечение.
Все они направлены на деструкцию патологического очага. Однако наиболее радикальным методом лечения базальноклеточного рака кожи остается хирургическое иссечение. [1,2]
Лечение плоскоклеточного рака кожи
Выбор метода лечения зависит от стадии заболевания (наличия/отсутствия метастазов), локализации, степени распространенности первичного процесса, возраста пациента и его общего состояния (наличия/отсутствия сопутствующих заболеваний). Как правило, для плоскоклеточного рака кожи используют следующие методы лечения:
Хирургический — основан на иссечении первичной опухоли в пределах здоровых тканей, отступив на 1 см от края опухоли с последующей пластикой или без нее. При метастазах в регионарные лимфатические узлы проводится операция по удалению пораженного коллектора (лимфодиссекция соответствующего лимфатического коллектора).
Лучевая терапия — наиболее часто используется при лечении пациентов пожилого возраста, а также при большой распространенности первичного очага (особенно в области волосистой части головы или лица), когда невозможно выполнить адекватное хирургическое лечение с пластикой дефекта. Возможно сочетать криотерапию с лучевой терапией. Обычно на первом этапе пациенту проводят «замораживание» с помощью жидкого азота (криотерапия), затем пациент направляется на процедуру лучевой терапии.
Лекарственное лечение — как правило, для плоскоклеточного рака кожи используется в случаях, крупных неоперабельных опухолей, метастатических опухолей, когда другие методы лечения не возможны. В качестве препаратов выбора могут быть: препараты платины (цисплатин, карбоплатин), таксаны (паклитаксел, доцетаксел), блеомицин, метотрексат, фторурацил.
Профилактика плоскоклеточного рака кожи заключается в своевременном выявлении и лечении предраковых заболеваний кожи. [3,4]
Профилактика рака кожи
Защититься на 100% от рака кожи невозможно. Но существуют меры, которые помогут существенно снизить риски:
- Если вам приходится бывать на улице в солнечную погоду, старайтесь находиться в тени.
- Надевайте одежду с длинными рукавами и штанинами.
- Используйте солнцезащитные кремы.
- Выходя на улицу, надевайте шляпу, желательно с широкими полями для защиты кожи лица.
- Носите солнцезащитные очки.
- Откажитесь от курения и других вредных привычек.
- Не посещайте солярии.
- Регулярно проводите самоосмотр кожи — самостоятельно с помощью зеркала, или попросите кого-то из близких осмотреть ваше тело. Заметив любые подозрительные изменения, лучше сразу обратиться к врачу. [10]
| Подробнее о дерматологических исследованиях в «Евроонко» | |
| Консультация дерматолога-онколога | от 5 100 руб |
| Исследование кожи на немецком аппарате FotoFinder | 17 500 руб |
| Диагностика меланомы | от 5 100 руб |
Можно ли предотвратить развитие базалиомы?
Лучший способ снизить риск возникновения базальноклеточного рака — избегать воздействия солнечных лучей, строго соблюдать меры безопасности при работе с веществами, в состав которых входят канцерогены. Людям, находящимся в группе риска, необходимо обязательно проводить регулярные самоосмотры: длительно существующие покраснения на коже и незаживающие ранки могут стать тревожным знаком. В связи с чем при появлении подобных очагов необходимо обратиться к онкологу.
Читайте также: