Метастазы в кожу при раке шейки матки
Обновлено: 18.04.2024
Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях :
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
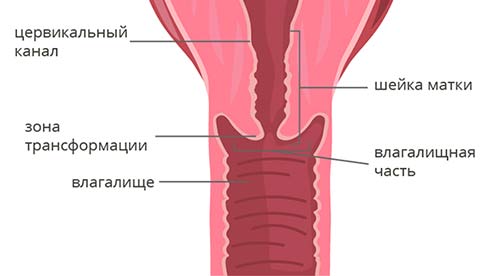
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия .
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием .
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак – это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма – это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Согласно исследованиям ученых из Кильского университета (Великобритания), возрастных ограничений для регулярного скрининга на рак шейки матки не существует. Вопреки сложившемуся мнению, у женщин сохраняется риск развития опухоли и после 65 лет, так как вирус папилломы человека, который в подавляющем большинстве случаев становится причиной онкологического заболевания, может попасть в организм еще в период сексуальной активности, долго «дремать» и в пожилом возрасте привести к развитию рака.
Анализы на вирус папилломы человека
Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Гинекологический осмотр с кольпоскопией
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Цитологический мазок (ПАП-тест, тест Папаниколау)
Классический метод цитологического исследования шейки матки, или ПАП-тест, предполагает осторожное «соскабливание» материала особым шпателем с поверхности органа и «размазывание» его по предметному стеклу. Данный метод был разработан в начале прошлого века, в 1923 году. Для своего времени ПАП-тест демонстрировал прекрасные результаты, однако годы использования выявили ряд недостатков метода. Избирательность захвата клеток и неравномерное их распределение по стеклу могут существенно исказить результаты цитологического анализа. Таким образом, чувствительность метода составляет всего 85–95%, причем на ранних стадиях заболевания, характеризующихся небольшим количеством раковых клеток, данный показатель может быть даже ниже.
Метод жидкостной цитологии
Метод жидкостной цитологии предполагает использование специальной «щеточки», позволяющей получить материал для исследования со всей поверхности шейки матки, а не с отдельных ее фрагментов, как это происходит во время ПАП-теста.
Затем материал со «щеточки» переходит в специальный раствор, проходит обработку в особом аппарате и лишь после этого равномерно наносится на предметное стекло. Все это повышает чувствительность метода практически до 100% и исключает вероятность возникновения ошибок, характерных для ПАП-теста.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.

Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Стадии рака шейки матки и пути его метастазирования
Стандартные скрининговые исследования мазков по Папаниколау дают возможность получить информацию о наличии в шейке матки предраковых изменений. Совокупность этих изменений, известная под названием цервикальная интраэпителиальная неоплазия (CIN), в дальнейшем может быть классифицирована в зависимости от характера гистологических аномалий.
К числу наиболее опасных прединвазивных изменений интраэпителиальной природы принадлежит карцинома in situ (CIN III). Если не принимать никаких мер, то эти изменения большей частью (вероятно в 30-40% случаев) дают начало настоящим инвазивным карциномам.
К числу наиболее распространенных инвазивных изменений относится чешуйчатая карцинома (85% случаев). Под микроскопом эта опухоль выглядит в виде плоских листочков, собранных в структуры, напоминающие птичьи гнезда и расположенные в цервикальной строме. Аденокарциномы обнаруживаются в 5-10% случаев.
К числу прочих относятся более редкие смешанные аденосквамозные опухоли, аденоакантомы, мелкоклеточные раки и саркомы. Большинство аденокарцином развиваются в эндоцервикальном канале.

Основные пути распространения опухоли предсказуемы и составляют основу постадийной классификации тяжести заболевания. Опухоль распространяется за счет роста и по лимфатическим узлам гораздо быстрее, чем гематогенным путем.
Наиболее важные пути прямого распространения включают расположенный ниже свод влагалища (при этом часто опухоль распространяется за видимые границы) и направление вбок от парацервикальных тканей на параметрий, что приводит к растяжению боковой стенки таза. Распространение опухоли с участием лимфатической системы происходит через парацервикальные лимфатические пути, на тазовую и парааортальную их группу, которая идет в том же направлении, что и основные лимфатические сосуды.
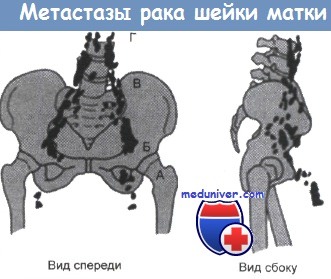
Лимфатическая система шейки матки.
Обычно при цервикальной карциноме наблюдается следующая последовательность поражения лимфатических узлов:
(А) обтураторные узлы;
(Б) внутренние внешние и общие подвздошные узлы;
(В) боковые крестцовые узлы;
(Г) парааортальные узлы.
Существует высокий риск распространения опухоли по лимфатическим узлам даже у пациенток с локализованной опухолью. Такое «раннее»» распространение опухоли, включающее лимфатические узлы, обнаруживается у 20% обследованных. Метастазы гематогенного генеза обнаруживаются в легких, печени и в костях. Последние встречаются редко, и, главным образом, обусловлены локальным распространением опухоли.
Оценка стадии заболевания существенна для прогнозирования его протекания, а также позволяет сопоставлять результаты, полученные в различных клиниках при применении различных методов лечения. Общепринятой является система классификации стадий заболевания, разработанная Международной федерацией акушеров и гинекологов (FIGO).
Оценка по системе TNM в данном случае менее предпочтительна. Установление стадии заболевания основано на результатах кольпоскопии, общего осмотра пациентки, данных пальпирования, анализа соскобов и биоптатов, а также по результатам рентгенографического исследования грудной клетки и компьютерной томографии (КТ) или магнитно-резонансного сканирования (MRI). Кольпоскопия является обязательной процедурой, дающей возможность диагносцировать раковые заболевания в стадии 0 и Iа.
При других методах обследования эти начальные стадии развития рака обнаружить не удается. Если возможно, кольпоскопию проводят под анестезией. Следование всем критериям оценки дает прекрасно воспроизводящиеся результаты. На более поздних стадиях заболевания увеличивается частота осложнений в виде метастазов в лимфатические узлы. Эти осложнения встречаются почти у 20% пациенток в стадии заболевания Ib и более чем у 60% в стадии III.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Стадии рака матки (эндометрия) и пути его метастазирования
Наиболее распространенной опухолью тела матки является карцинома эндометрия, которая составляет 95% от всех его новообразований. Следующая большая группа представлена аденоакантомой, которая является аденокарциномой, пронизанной сквамозными метапластическими участками доброкачественной ткани. Также встречаются мезодермальные опухоли смешанного типа, аденосквамозные карциномы и саркомы мягких тканей (в основном, лейомиосаркома), происходщие из мышц стенки органа.
Гистологически различают три степени дифференцировки клеток опухолей. Наиболее часто встречается хорошо дифференцированная аденокарцинома (I степень). Наблюдается поражение лимфатических узлов, главным образом расположенных в области таза, особенно во внешнем и общем подвздошном участках. При этом затрагиваются перицервикальные и обтураторные узлы.
От узлов общей подвздошной области опухоль может распространяться на парааортальные узлы. Хорошо известно явление дистантного распространения опухоли по лимфатическим узлам, о котором говорят — «опухоль стрельнула». При этом происходит метастазирование парааортальных узлов в обход тазовых. Также наблюдается метастазирование в паховые лимфоузлы. К признакам, позволяющим прогнозировать поражаемость лимфоузлов, относятся степень дифференцировки клеток опухоли и степень ее инвазивности. Как можно видеть, образование метастазов в локальные лимфоузлы характерно как для карциномы эндометрия, так и для рака шейки матки.

Поскольку степень дифференцировки опухоли, ее инвазивность, поражение лимфоузлов, и вероятность возникновения локальных рецидивов связаны между собой, трудно оценить роль каждой из этих составляющих в формировании прогноза заболевания. В современной системе оценки стадий болезни не учитывается степень дифференцировки опухоли. Важным является наличие инвазивного процесса в миометрии, поскольку его глубина непосредственно связана с рецидивированием опухоли.
У пациенток с поверхностной инвазией опухоли частота возникновения рецидивов составляет менее 10%, а при более глубокой инвазии рецидивы возникают уже примерно в 25% случаев. Также наблюдается распространение опухоли на шейку матки и на область влагалища, хотя вагинальное метастазирование происходит достаточно редко. Такие метастазы называются «сателлитными», поскольку они возникают не непосредственно от опухоли. «Сателлитные» метастазы наблюдаются у пациенток с рецидивами опухоли, главным образом у тех, кто не подвергался лучевой терапии. Отмечается распространение опухоли на другие органы и структуры таза, такие как широкие связки матки, фаллопиевы трубы и яичники.
Для рака матки метастазы гематогенной природы нехарактерны, хотя и встречаются чаще, чем при цервикальной карциноме. Поражение брюшины, легочные метастазы и образование асцита свидетельствуют о поздних стадиях заболевания. По мере увеличения продолжительности жизни пациенток у них чаще наблюдаются поздние метастазы по па-рааортальным узлам, в легкие, кости и в надключичные лимфоузлы.
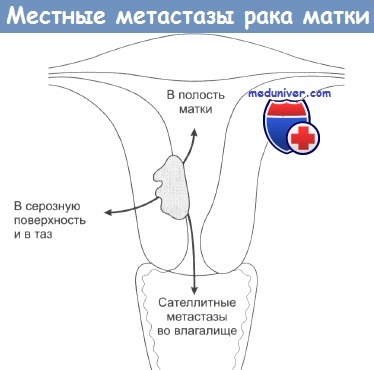
Пути распространения опухоли и система оценки стадий заболевания суммированы на рисунке и в таблице. В 1988 г. была формализована система оценки стадий болезни, разработанная FIGO на основе клинических, хирургических, патолого-анатомических и гистологических критериев. У большей части пациенток с карциномой эндометрия опухоль имеет локальный характер, допускающий излечение хирургическим методом. Наиболее часто при обследовании диагносцируются опухоли в стадиях Iа и Ib. Особенно важную информацию, недоступную при использовании других методов, получают при лапаротомии. Часто ее результаты оказываются решающими при отборе контингента, нуждающегося в дополнительном лечении.
Саркомы матки встречаются реже, чем аденокарциномы. Эта группа опухолей разнородна по гистологическим показателям и по сравнению с карциномой эндометрия с большим трудом поддается лечению. Предложено использовать несколько прогностических факторов, такие как высокий митотический индекс, степень и стадия развития опухоли, обнаруженные при осмотре, а также степень вовлеченности в патологический процесс лимфатической системы.
Более подробные сведения об этих опухолях и их лечении приведены в отдельной статье на сайте (рекомендуем пользоваться формой поиска на главной странице сайта).
Клинически основным настораживающим симптомом являются кровотечения, наблюдающиеся в постменопаузе. Даже если они незначительные, это свидетельствует о неоходимости выскабливания. У 20% женщин опухоль обнаруживается в период перименопаузы, поэтому следует обращать внимание на кровотечения, возникающие между менструациями.
Опухоль матки диагносцируется примерно у 5% женщин в возрасте до 40 лет. Прочие симптомы, такие как боли и вагинальные выделения, проявляются реже и свидетельствуют о более поздних стадиях развития заболевания. При обычном клиническом обследовании может наблюдаться увеличение размеров матки. Таких пациенток необходимо возможно быстрее направлять на специализированное обследование.
Диагноз ставится на основании исследования соскобов. При дифференциальной диагностике необходимо учитывать наличие других заболеваний, также вызывающих кровотечения, наиболее вероятным из которых может быть атрофический вагинит.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
а) Терминология:
1. Синонимы:
• Метастазы в матке, шейке матки и влагалище
2. Определения:
• Вторичная злокачественная опухоль матки, шейки матки и влагалища
б) Лучевая диагностика:
1. Общие сведения:
• Наиболее надежные диагностические признаки:
о Солидное или смешанное солидно-кистозное объемное образование матки, шейки матки или влагалища:
- Опухолевые клетки либо заносятся из отдаленных органов, либо попадают в результате непосредственного распространения с соседних тазовых органов (брюшины, толстой кишки) при поражении их опухолью
- Из первичной опухоли известной локализации метаста-зирование происходит по кровеносным сосудам в матку, шейку матки или влагалище:
Рецидив первичной опухоли половых органов на культе влагалища
• Локализация:
о Матка, шейка матки, влагалище или вульва
• Размер:
о Варьирует; опухоль может иметь вид крупного объемного образования
• Морфология:
о Метастазы в культе влагалища напоминают полипообразное образование или имеют широкое основание и расположены между мочевым пузырем и прямой кишкой:
- Полипообразное образование тела матки, шейки матки или влагалища, представляющее собой гематогенные метастазы
- Диффузная шаровидная инфильтрация матки, шейки матки и влагалища
(Слева) При МРТ на Т2-ВИ FSE в аксиальной плоскости у той же пациентки с низкодифференцированной муцинозной аденокарциномой прямой кишки определяются множественные мелкие гиперинтенсивные метастазы, замещающие стенку влагалища и уретру. Результат биопсии подтвердил диагноз метастатической опухоли влагалища.
(Справа) При МРТ на Т1-ВИ FS с контрастированием у пациентки, поступившей для стадирования аденокарциномы прямой кишки, визуализируется опухоль прямой кишки, сигнал от которой усиливается по периферии при введении контрастного вещества. Опухоль прорастает в левый свод влагалища. (Слева) При МРТ на Т1-ВИ FSE в аксиальной плоскости у той же пациентки с аденокарциномой прямой кишки видно, что опухоль прямой кишки инфильтрирует влагалище и левую боковую стенку таза.
(Справа) При МРТ на Т2-ВИ FS в аксиальной плоскости визуализируется опухоль прямой кишки мягкотканной плотности, прорастающая во влагалище; фасциаль-но-клетчаточный слой между прямой кишкой и влагалищем не идентифицируется. Сигнал от метастазов во влагалище на Т2-ВИ имеет такую же интенсивность, как сигнал от первичной опухоли прямой кишки. (Слева) При МРТ на Т2-ВИ FSE в аксиальной плоскости у пациентки, поступившей для стадирования диагностированного недавно рака шейки матки, определяется распространение опухоли вниз и прорастание ей влагалища.
(Справа) При МРТ на Т1-ВИ FS в аксиальной плоскости с контрастированием видно, что сигнал от опухоли шейки матки усиливается при введении контрастного вещества. Опухоль охватывает также верхнюю часть влагалища.
2. КТ при метастазах в половых органах женщины:
• КТ с контрастным усилением:
о Вторичная опухоль матки, шейки матки или влагалища, сигнал от которой усиливается в различной степени при введении контрастного вещества:
- Часто отмечается некроз центральной части опухоли и неравномерный характер усиления
- Возможно выявление первичной опухоли, которая локализуется в соседних органах малого таза и распространяется на половые органы:
Могут быть выявлены также метастазы в других органах: печени, легких, брюшине
3. МРТ при метастазах в половых органах женщины:
• Т1-ВИ:
о Дает гипо- или изоинтенсивный сигнал
• Т2-ВИ:
о Обособленный очаг, поддающийся измерению и дающий гетерогенный сигнал высокой интенсивности
• ДВИ:
о В метастазах в половых органах отмечается значительное ограничение диффузии:
- Ограничение диффузии имеется и в других метастатических очагах; повышает эффективность диагностики перитонеальных опухолевых имплантатов
• Т1-ВИ с контрастированием:
о Усиление сигнала при введении контрастного вещества вариабельно:
- При большом размере метастатического узла в его центральной части могут отмечаться кровоизлияние или некроз
4. УЗИ при метастазах в половых органах женщины:
• Исследование в режиме серой шкалы:
о Обособленное эхогенное полиповидное образование в матке, шейке матки или влагалище:
- Может проявиться диффузным увеличением миометрия и шейки матки:
Под ультразвуковым контролем можно выполнить биопсию
• ЦДК:
о В солидной метастатической опухоли можно выявить сосуды
5. Радионуклидное исследование:
• ПЭТ:
о Достоверный метод диагностики рецидива опухоли, а также выявления метастазов в матке, шейке матки или влагалище у пациенток, у которых после выполнения КТ и МРТ остаются сомнения в диагнозе:
- Позволяет выявить рецидив опухоли или метастазы небольших размеров (
6. Рекомендации по лучевым исследованиям:
• Наиболее информативные методы визуализации:
о КТ и МРТ - методы исследования, чаще всего применяемые для выявления метастазов в матке, шейке матки и влагалище и оценки распространенности опухолевого процесса
о Для стадирования метастатической опухоли целесообразно выполнить сцинтиграфию с 18 F-ФДГ
• Оптимизация протокола исследования:
о МРТ с применением специальной фазированной катушки:
- Желательно получить Т2-ВИ высокого разрешения в сагиттальной, корональной и аксиальной плоскостях:
Динамические постконтрастные Т1-ВИ с частотноселективным насыщением жировой ткани
Целесообразно получить также ДВИ
(Слева) При МРТ на Т1-ВИ FS в аксиальной плоскости с контрастированием у пациентки с метастазами нейроэндокринной опухоли червеобразного отростка выявляется крупная опухоль неоднородной структуры, сигнал от которой усиливается при введении контрастного вещества. Опухоль заполняет весь малый таз и охватывает матку и придатки. Гистологическое исследование удаленной матки с придатками подтвердило, что образование представляет собой метастатическую нейроэндокринную опухоль.
(Справа) При МРТ на Т1-ВИ FS в аксиальной плоскости с контрастированием у той же пациентки с метастатической нейроэндокринной опухолью определяется обширное поражение органов таза, свидетельствующее об агрессивной природе опухоли. (Слева) При МРТ на Т2-ВИ FSE в сагиттальной плоскости у пациентки 47 лет с жалобами на кровотечения из половых путей выявляется крупная опухоль, инфильтрирующая миометрий и шейку матки. По результатам биопсии была диагностирована метастатическая нейроэндокринная опухоль.
(Справа) При МРТ на Т1-ВИ FS области малого таза в аксиальной плоскости с контрастированием определяется крупная нейроэндокринная опухоль, замещающая ткань шейки матки. (Слева) При МРТ на Т1-ВИ FS в сагиттальной плоскости с контрастированием у пациентки с метастатической нейроэндокринной опухолью визуализируется крупное объемное образование, сигнал от которого интенсивно усиливается при введении контрастного вещества. Опухоль замещает миометрий и ткань шейки матки.
(Справа) При КТ в аксиальной плоскости с контрастным усилением у пациентки 39 лет с диффузным раком молочной железы с метастазами в тазу визуализируется опухоль со смазанными границами, замещающая ткань матки, а также отмечается двустороннее опухолевое поражение придатков с неравномерным накоплением контрастного вещества (крукен-берговский метастаз).
в) Дифференциальная диагностика метастазов в половых органах женщины:
1. Первичные злокачественные опухоли матки, ее шейки и влагалища:
• Первичные злокачественные опухоли имеют схожую лучевую семиотику
2. Изменения после лучевой терапии:
• Диффузное утолщение стенки влагалища, прямой кишки или мочевого пузыря при исследовании лучевыми методами может быть связано с изменениями, которые развиваются после проведенной лучевой терапии
• Пострадиационный фиброз характеризуется сигналом низкой интенсивности на Т1-ВИ и Т2-ВИ:
о Для него типично отсроченное усиление сигнала после введения контрастного вещества
3. Лимфома матки, шейки матки и влагалища:
• Гомогенные опухолевые массы или диффузное глобулярное увеличение матки, шейки матки, влагалища и вульвы:
о Поражение тазовых и абдоминальных лимфатических узлов
г) Патологоанатомические особенности:
1. Общие сведения:
• Метастатические опухоли влагалища при локализации первичной опухоли в эндометрии или шейке матки встречаются чаще, чем первичные опухоли влагалища:
о Культя влагалища - наиболее частая локализация местных рецидивов после операции, выполняемой по поводу рака матки и шейки матки:
- Рецидивы опухоли в культе влагалища или стенке малого таза без отдаленных метастазов наблюдаются у 15% пациенток (центральная локализация рецидива)
- Частота рецидива центральной локализации варьирует в зависимости от стадии опухолевого процесса на момент установления диагноза, от гистологического типа опухоли, адекватности терапии и иммунного ответа пациента
о Однако первичные опухоли матки и ее шейки встречаются чаще метастатических опухолей
• Источником метастазов часто бывают опухоли брюшины, вульвы или толстой кишки, непосредственно прорастающие в половые органы:
о Другим частым источником метастазов в шейке матки и вульве являются рак яичника, прямой кишки, почки, молочной железы, а также меланома:
- Чаще всего в матку метастазируют рак молочной железы и толстой кишки
- Из других первичных опухолей наиболее значимыми в аспекте метастазирования в половые органы являются рак желудка, поджелудочной железы, желчного пузыря, легкого, кожи, мочевого пузыря и щитовидной железы
- Нередко в матку, шейку матки и влагалище метастазируют также нейроэндокринные опухоли
о Возможным механизмом метастазирования в матку является интралюминальное распространение рака яичника по маточной трубе
2. Макроскопические изменения и исследование операционного материала:
• Опухоль матки, шейки матки или влагалища, напоминающая полип или имеющая широкое основание:
о Диффузное поражение матки с вовлечением в опухолевый процесс как эндометрия, так и миометрия:
- Метастазы слизистого рака толстой кишки и желудка в матке могут вызвать в ней развитие очагов обызвествления
- При диффузном поражении миометрия опухоль может распространиться и на шейку матки и на влагалище
- В опухоль вульвы могут быть вовлечены бартолиновы железы
о Рецидив или метастазы центральной локализации в процессе роста могут распространиться на расположенные рядом мочевой пузырь и прямую кишку
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о Патологические кровотечения и выделения из половых путей:
- Общие симптомы, такие как похудание, отек ног, боль внизу живота, обычно указывают на далеко зашедшее метастатическое поражение
- Опухоль вульвы может проявиться незаживающей язвой с отделяемым, зудом
2. Лечение метастазов в половых органах женщин:
• Хирургическое вмешательство и/или химио- и лучевая терапия:
о Лучевая терапия включает в себя высокодозное облучение (брахитерапию) при рецидиве опухоли
е) Особенности диагностики:
1. Важно знать:
• Диагноз обычно устанавливают по клинической картине
• Роль лучевых методов исследования сводится к определению степени распространения опухолевого процесса и дифференциальной диагностике пострадиационного фиброза с рецидивом рака
2. Признаки, учитываемые при интерпретации результатов:
• Объемное образование в матке, шейке матки или влагалище либо диффузная шаровидная инфильтрация стенки этих органов у пациентки с уже диагностированным раком
Рак матки с метастазами — это рак 4 стадии. Но не всякий рак матки 4 стадии — это рак с отдаленными метастазами. Выделяют две подстадии, в зависимости от того, насколько сильно опухоль успела распространиться в организме:
- IVA: опухоль проросла в мочевой пузырь или прямую кишку.
- IVB: раковые клетки распространились в лимфатические узлы, которые находятся далеко от матки, имеются отдаленные метастазы, чаще всего в сальнике, костях, легких, печени.
Почему метастазирует рак матки?
Зачастую рак матки диагностируют, пока еще он находится в пределах органа, то есть процесс носит локальный характер. При этом прогноз относительно хороший, можно рассчитывать на ремиссию. Но у некоторых женщин опухоль диагностируют изначально на 4 стадии. Опухоль может рецидивировать в виде метастазов спустя некоторое время после того, как проведено лечение.
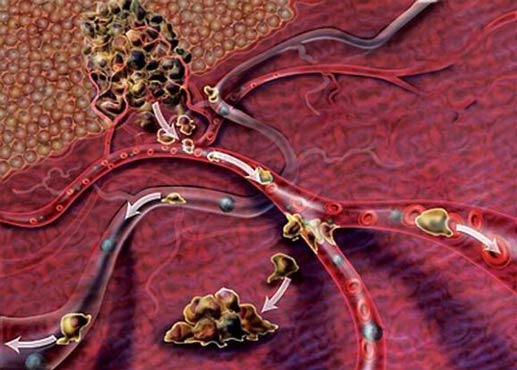
Процесс метастазирования достаточно сложен и не до конца изучен. Некоторые опухолевые клетки отрываются от первичного очага и проникают в кровеносный или лимфатический сосуд. В дальнейшем они мигрируют по организму с током лимфы или крови. Попадая в мелкий сосуд какого-либо органа, раковая клетка буквально застревает в нем и проникает в окружающие ткани. Там она может долго находиться в «спящем» состоянии, а затем, когда наступают благоприятные условия, начинает активно размножаться и дает начало вторичному очагу.
Многие онкологические пациенты погибают именно от метастазов. Проблема в том, что зачастую вторичных очагов много, многие из них настолько малы, что их не удается обнаружить. Уничтожить их очень сложно. Поэтому на поздних стадиях лечение носит преимущественно паллиативный характер. Врач старается замедлить рост опухоли, улучшить состояние пациента и продлить его жизнь.
Какими симптомами проявляется рак матки с метастазами?
Основные симптомы рака матки: аномальные выделения из влагалища, зачастую кровянистого характера, влагалищные кровотечения, не связанные с месячными, в постменопаузе, боль в низу живота и в области таза, болезненность во время мочеиспусканий и половых актов.
На стадии IVA присоединяются симптомы, связанные с поражением прямой кишки и мочевого пузыря: примеси крови в моче, частые, болезненные, затрудненные мочеиспускания, диарея, запоры, примесь крови в стуле, черный дегтеобразный стул.
На стадии IVB появляются симптомы, связанные с метастазами:
- При поражении костей: боли в костях, патологические переломы (возникают от небольшого воздействия).
- При поражении легких: упорный хронический кашель, одышка, боли в грудной клетке, примесь крови в мокроте.
- При поражении печени: желтуха, кожный зуд, боль под правым ребром.
Нарастает слабость, повышенная утомляемость, снижение аппетита, женщина сильно теряет вес. У некоторых больных из-за поражения печени развивается асцит — в брюшной полости скапливается жидкость.
Методы диагностики
Для того чтобы обнаружить метастазы при раке тела матки, применяют следующие методы диагностики:
- Рентгенография грудной клетки. Быстрое, несложное и информативное исследование, которое помогает обнаружить вторичные очаги в легких.
- Компьютерная томография. Не используется для диагностики самого рака матки, но помогает выявить вторичные очаги в других органах, диагностировать рецидив.
- Магнитно-резонансная томография. Этот метод диагностики особенно полезен при поиске метастазов в головном и спинном мозге, лимфатических узлах.
- ПЭТ-сканирование. Во время этого исследования в организм вводят радиофармпрепарат, который накапливается в опухолевых клетках и делает их видимыми на снимках, выполненных специальным аппаратом.
- Цистоскопия и ректоскопия — эндоскопические исследования мочевого пузыря и прямой кишки. Их назначают, когда есть подозрение, что опухоль распространилась на эти органы.
Лечение рака матки с метастазами
Лечение зависит от того, как много метастазов, где они находятся, насколько велики, от симптомов, общего состояния женщины, сопутствующих заболеваний, возраста. С пациенткой работает команда врачей-специалистов, в которую могут входить: онколог-хирург, онколог-гинеколог, химиотерапевт, врач лучевой терапии, психоонколог и др.
Хирургическое лечение
Наиболее благоприятной считается ситуация, когда обнаружены метастазы только в лимфатических узлах брюшной полости. Такой рак можно попробовать удалить. В большинстве же случаев при раке матки 4 стадии радикальная операция невозможна. Но иногда целесообразно паллиативное вмешательство, во время которого хирург старается удалить как можно больше опухолевой ткани. В дальнейшем это помогает повысить эффективность химиотерапии и лучевой терапии. Исследования показали, что есть связь между объемом удаленной опухоли и показателями выживаемости женщин после операции. Кроме того, операция помогает предотвратить сильные кровотечения из-за опухоли.
Однако хирургическое вмешательство при раке матки 4 стадии достаточно сложное и несет риск серьезных осложнений, его могут перенести не все женщины. Поэтому врач должен взвесить все за и против, оценить возможные преимущества и риски.
Лучевая терапия
Лучевая терапия помогает уменьшить симптомы и повысить выживаемость. Используют разные виды облучения:
- Из внешнего источника. Это классическая лучевая терапия.
- Брахитерапия, когда источник излучения помещают прямо в матку. Существуют два вида брахитерапии при раке матки:
- LDR: источник излучения помещают в матку на 1–4 дня. Все это время женщина должна находиться в неподвижном положении, чтобы пучок лучей не смещался и точно попадал на опухоль.
- HDR: используют излучение более высокой интенсивности, но его источник помещают в матку примерно на час. Процедуру повторяют, как минимум, три раза, еженедельно или ежедневно.

Гормональная терапия
Гормональная терапия эффективна лишь в случаях, когда на поверхности раковых клеток есть рецепторы к гормонам — эстрогенам и прогестерону. Она действует лучше всего при небольшом количестве метастазов, если не поражены легкие и печень. Применяют прогестины, тамоксифен, изучается эффективность ингибиторов ароматазы. Гормональная терапия эффективна при запущенном, рецидивировавшем раке матки.
Химиотерапия
Обычно при раке матки с метастазами применяют химиопрепарат доксорубицин в сочетании с паклитакселом или препаратами платины (цисплатин, карбоплатин).
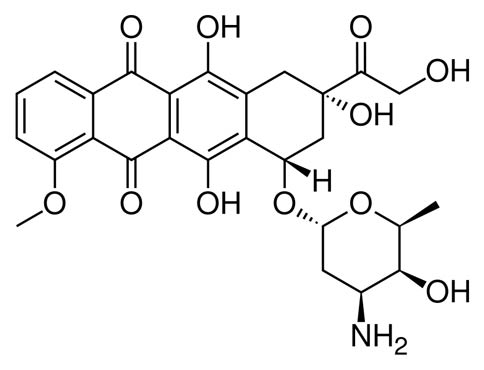
Иногда используют комбинации цисплатина, ифосфамида и паклитаксела. В настоящее время продолжаются клинические исследования, направленные на поиск оптимальных сочетаний препаратов в тех или иных случаях.
Поддерживающая терапия
Прогноз выживаемости
Пятилетняя выживаемость при раке матки на стадии IVA составляет 17%, при стадии IVB — 15%. В настоящее время методы лечения продолжают совершенствоваться, и, возможно, в будущем эти показатели удастся улучшить.
Читайте также:

