Мешки под глазами при онкологии
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Отечность век – это патологическое состояние, обусловленное скоплением жидкости в рыхлой подкожно-жировой ткани периорбитальной зоны. Оно может быть единичным или редким, вызванным, например, недостаточным количеством сна. В норме отек век проходит самостоятельно в течение суток. Если же неприятный симптом приобретает постоянную форму, требуется проведение полной диагностики организма.
Отек век в большинстве случаев сигнализирует о развитии в организме серьезных патологических процессов.
Разновидности отеков век
Отечность век может быть классифицирована по нескольким параметрам.
Во-первых, отек может иметь воспалительное (инфекционное, аллергическое) и невоспалительное происхождение. В первом случае отеки век сопровождаются их покраснением, болью, повышением температуры тканей периорбитальной зоны, слезотечением. Для невоспалительных отеков вышеуказанные признаки не характерны.
Во-вторых, отечность век может быть односторонней или двусторонней. Так, односторонний отек чаще является инфекционным, в то время как двусторонние отеки имеют более широкий спектр вызвавших их причин.
В-третьих, отечная ткань может быть мягкой и плотной, что играет немаловажную роль в определении причины развития отеков.
Наконец, отеки век могут быть единственным проявлением отечного синдрома, а могут сочетаться с отеками других локализаций, в т.ч. с отеками, распространенными по всему телу.
Возможные причины развития отечности век
Отек представляет собой скопление избыточного количества жидкости в тканях вне кровеносных и лимфатических сосудов. Существует несколько факторов, способствующих выходу и накоплению жидкости в ткани. К ним относятся:
- высокое давление, создаваемое потоком крови внутри сосудов;
- повышение проницаемости стенки сосуда;
- уменьшение концентрации белков плазмы крови, которые за счет осмотических сил удерживают жидкую часть крови внутри кровеносного сосуда;
- увеличение концентрации белков и неорганических ионов в тканях, притягивающих к себе воду подобно магниту.
Симметричные отеки век, появляющиеся по утрам, могут быть следствием потребления чрезмерного количества жидкости накануне перед сном. Такие отеки обычно исчезают самостоятельно при соблюдении питьевого режима.
При каких заболеваниях возникают отеки век
В первую очередь отеки век могут свидетельствовать о заболеваниях почек:
- гломерулонефрит – воспалительное поражение клубочков почек после перенесенной стрептококковой или иной инфекции;
- вторичное поражение почечных клубочков при сахарном диабете, хронической гипертонической болезни;
- пиелонефрит– заболевание (чаще инфекционно-воспалительного происхождения), характеризующееся повреждением чашечно-лоханочной системы почек и интерстиция;
- тубулоинтерстициальные нефриты – группа заболеваний, первично поражающих канальцы почек, например токсическое поражение почек солями тяжелых металлов;
- иные патологические процессы в почках, приводящие к развитию острого почечного повреждения или хронической болезни почек.
Данное состояние является жизнеугрожающим и возникает в ответ на контакт организма с аллергенами, поступающими с пищей, с вдыхаемым воздухом и т.д.
Плотные стойкие отеки век типичны для микседемы – приобретенной недостаточности функции щитовидной железы, для которой характерно состояние гипотиреоза – снижения концентрации гормонов тироксина и трийодтиронина.
Распространенные отеки, в т.ч. отеки век, развиваются при тяжелой сердечной недостаточности, однако для «сердечных» отеков характерно их распространение снизу вверх: от стоп и голеней к верхней половине туловища.
Также отеки развиваются при нарушении синтеза белков плазмы печенью, что имеет место, например, при циррозе печени.
К каким врачам обращаться при появлении отечности век
Поскольку существует множество причин развития отеков, первым врачом, к которому следует обратиться, является врач обшей практики или терапевт . После развернутого клинического, лабораторного и инструментального обследования пациент может быть направлен к узким специалистам - нефрологу (врачу, специализирующемуся на заболеваниях почек), эндокринологу , кардиологу , аллергологу-иммунологу, офтальмологу, гепатологу.
Диагностика и обследование при отеках век
Основная цель диагностики – установить причину появления отеков век. Тщательный клинический осмотр дает врачу много информации. Однако заболевания почек, одна из основных причин развития отечности век, могут иметь слабо выраженные клинические проявления. В этом случае требуется лабораторно-инструментальная диагностика, которая обычно включает следующие исследования.
-
клинический анализ крови с развернутой лейкоцитарной формулой для определения наличия воспалительного процесса в организме;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Отеки почечного происхождения появляются при заболеваниях мочевыделительной системы вследствие нарушения механизмов регуляции водно-солевого баланса. Не всегда отечность появляется на ранних стадиях патологий, потому появление такого признака – повод обратиться к врачу. Чем быстрее будет проведена правильная интерпретация состояния, тем легче будет начать лечение.
Патогенез почечных отеков
Механизм образования почечных отеков связан с такими явлениями у пациентов нефрологического профиля:
- массовая потеря белка с мочой;
- снижение концентрации альбумина в плазме;
- гиперлимидемия;
- усиленное движение жидкости из внутрисосудного пространства.
У больных обнаруживают высокое соотношение натрия и калия в моче, что свидетельствует о нарушении водно-электролитного баланса.
Механизм появления такого симптома все еще до конца не изучен, но характерная картина указывает врачу на пиелонефрит, гломерулонефрит. Фильтрация и выведение мочи нарушаются и при кистах почек, доброкачественных или злокачественных новообразованиях.
Характеристика отеков почечного происхождения
Заболевания мочевыделительной системы сопровождаются отеками с такими особенностями:
- стремительное отекание – менее, чем за сутки;
- наибольшая интенсивность – на лице, под глазами, на руках и ногах, брюшной стенке;
- при смене позы и активном движении жидкость смещается;
- поверхность отечной кожи мягкая, бледная.
Отеки почечного происхождения появляются сначала на лице утром, но при острых патологиях и запущенных хронических стадиях пациент может страдать отечностью круглосуточно.
Как отличить сердечные отеки от почечных
Отечность при заболеваниях сердца и сосудов развивается медленно – от нескольких недель до 2–3 месяцев. Особенно заметна вечером. Вначале появляется на ногах и внизу живота, следующий этап – отек брюшной полости и увеличение печени, заметное при пальпации живота.

Для почечных отеков характерна локализация на лице, с течением болезни распространяются и на конечности. Контур лица обвисает и смещается, кожа становится рыхлой, а под глазами – синюшной. Печень не увеличена. Достоверную дифференциальную диагностику может провести только квалифицированный врач на осмотре.
Сопутствующие симптомы
Диагностика почечных отеков начинается с оценки клинической картины. Для урологического профиля болезни она включает следующие жалобы:
-
;
- боли в пояснице – стреляющие и тянущие;
- снижение суточного объема мочи;
- слабость, вялость.
Результаты лабораторной диагностики указывают на протеинурию, изменение содержания натрия и калия. Суточные пробы показывают сниженный объем диуреза.
Методы диагностики
При обнаружении характерных отеков обратитесь за консультацией к урологу – чем раньше будет поставлен диагноз, тем меньше осложнений ждет пациента в будущем. Не занимайтесь самолечением и не откладывайте визит к врачу!
Специалист подберет подходящие методы диагностики:
- биохимический и общий анализ крови;
- общий клинический анализ мочи, бакпосев, суточный диурез;
- УЗИ, КТ, МРТ с контрастом;
- допплерография сосудов почек.
По результатам исследований уролог назначит медикаментозную терапию в стационаре или амбулаторно. Если есть показания к оперативному вмешательству, врач предложит малоинвазивные методики с коротким периодом реабилитации.
Клиника урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова проводит качественную диагностику при почечных отеках и предлагает самые современные методики лечения в урологии. Прием ведут врачи высшей категории, доктора медицинских наук.
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Даже при осмотре врачу сложно обнаружить опухоль почки, поскольку прощупать забрюшинное пространство очень непросто, особенно если новообразование пока небольших размеров. В то же время ранняя диагностика улучшает прогноз. Но как обнаружить болезнь, если, как и многие виды онкологических заболеваний, рак почки на ранней стадии практически никак себя не проявляет? Необходимо замечать самые незначительные изменения в состоянии здоровья. Некоторые симптомы могут говорить о начале злокачественного процесса в почке.
Какой симптом первым указывает на рак почки
Отсутствие ярких признаков рака почки на ранней стадии — главная проблема. Пациенты с незапущенной формой болезни, когда она еще полностью излечима, не испытывают никаких симптомов. В результате диагноз ставят случайно при УЗИ или КТ, проводимых в рамках планового обследования по другим поводам.
Заподозрить проблему можно по комплексу странных признаков, появившихся примерно одновременно. Самые ранние симптомы рака почки — это могут быть боль в животе и пояснице, резь при мочеиспускании и почечная колика, возникающая из-за того, что сгусток крови перекрыл мочеточник.
Гематурия
У кого-то в качестве первого симптома рака почки была гематурия — внезапное появление крови в моче. В сочетании с болью в спине это говорит о том, что опухоль начинает прорастать в соседние отделы и распространяться на мочеточник. На такой стадии уже начинают появляться первые симптомы. Они могут сопровождаться общей слабостью, повышенной утомляемостью и ночной потливостью.
Кровь появляется в моче сначала в небольшом количестве. Затем исчезает на пару дней или недель. Но затем симптом возвращается, и в моче обнаруживаются уже сгустки крови. Это объясняется тем, что опухоль давит на соседние ткани, вызывая их кровоизлияние. Если этот процесс слишком интенсивный, появляется сильная слабость, развивается анемия (недостаток гемоглобина в крови).
Боль в боку и объемное образование в животе
Гематурия входит в классическую триаду симптомов. Кроме нее появляются:
- боль, дискомфорт в боку (ноющая, то нарастающая, то отступающая);
- уплотнение, объемное образование, ощутимое под передней брюшной стенкой, под ребрами.
Но нужно понимать, что даже классическая триада наблюдается не у всех пациентов. По статистике менее чем у 10%.
Общее ухудшение самочувствия
Рак почки первой стадии, как другие онкологические заболевания, вызывает общую интоксикацию организма. Это проявляется в виде слабости, похудения при том же питании, бессоннице. Человек ощущает нехватку энергии, по вечерам у него повышается температура и артериальное давление. Распространенная ситуация, когда симптомы списываются на усталость, простуду, депрессию. Из-за этого человек не придает внимания признакам, а болезнь только усугубляется.
Изменение биохимии крови
Даже на ранней стадии опухоль нарушает работу кровеносной системы. Это можно заметить по изменениям показателей биохимии крови. В анализе обнаруживается повышение щелочной фосфатазы, билирубина, кальция, а также снижение количества глюкозы и альбумина. В сочетании с анемией, увеличением скорости оседания эритроцитов, повышением количества инсулина и ХГЧ это может говорить о раке почки.
Варикозное расширение вен
В качестве первого признака рака почки у мужчин можно назвать расширение вен семенного канатика и яичка — варикоцеле. Это один из наиболее характерных признаков. Связан с опухолевым тромбозом, при котором опухоль сдавливает нижнюю полую вену. По той же причине отекают ноги, расширяются подкожные вены.
Что делать при появлении первых признаков рака почки
Итак, подведем итог, как определить рак почки на ранней стадии:
- В моче появилась кровь (это может быть даже единичный случай с небольшим количеством).
- В боку и пояснице ощущается боль и дискомфорт.
- Ухудшается общее состояние: может быть лихорадка, слабость, повышенное давление, нехватка энергии.
- В районе живота под ребрами может нащупываться постороннее новообразование.
- Из-за воздействия опухоли на кровеносную систему нарушается кровоток, что проявляется варикозным расширением вен, причем у мужчин варикоз поражает и семенные канатики (развивается варикоцеле).
- Меняются некоторые показатели крови: повышается фосфатаза, кальций, билирубин, снижается глюкоза и альбумин.
Если у вас есть перечисленные симптомы, один или несколько, стоит обратиться к урологу. Специалист назначит дополнительные исследования: УЗИ, КТ или МРТ, рентгенографию и пр. Это поможет подтвердить диагноз или найти другую причину появления симптомов. Если рак почки обнаружить на ранней стадии, можно решить проблему с помощью органосохраняющей операции путем лапароскопии. Главное — вовремя обратиться к врачу. Запишитесь на прием к урологу в Государственном центре урологии и пройдите диагностику бесплатно по полису ОМС.
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение водного обмена: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
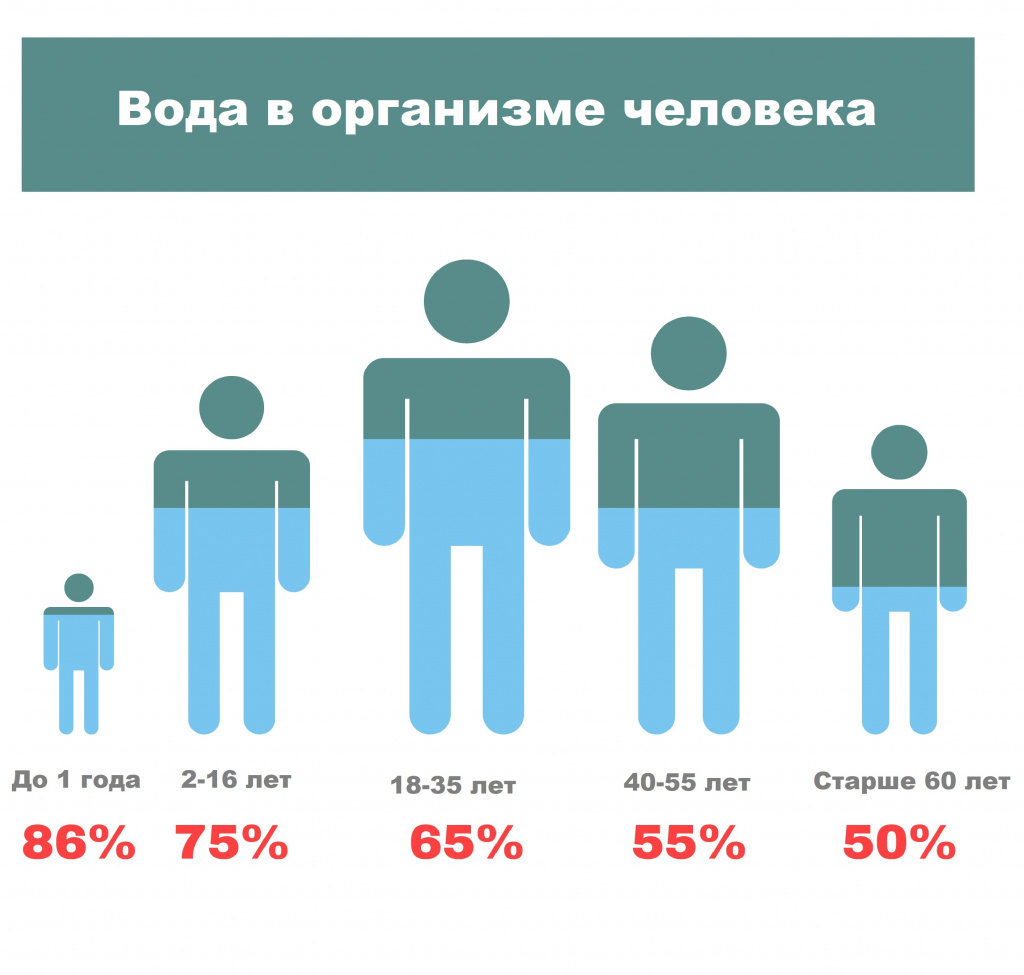
Больше всего воды содержится в организме младенцев – до 86%. Затем ее уровень постепенно начинает снижаться, достигая минимума у людей пожилого возраста.
Вода работает как растворитель, составляет основу биологических сред, является участником различных биохимических реакций, терморегуляции и выполняет множество других функций.
Каждую секунду наш организм теряет определенное количество воды с дыханием в виде паров. Другими путями элиминации жидкости из организма являются потоотделение, выработка ферментов в желудочно-кишечном тракте.
В процессе прохождения крови через почки в мочу поступает вода, минеральные и органические вещества, которые не требуются организму по причине своей вредности или избыточности.
Для компенсации потерь жидкости организму требуется ее поступление извне. Естественное восполнение воды происходит за счет питья и еды. Внутривенное введение используют при тяжелом обезвоживании для быстрого восполнения потерь жидкости или невозможности употребления воды и пищи через рот.
Жидкость в нашем организме условно подразделяется на внутриклеточную и внеклеточную. Внутриклеточная жидкость, как следует из названия, присутствует внутри клетки и отграничена полупроницаемой мембраной от окружающего клетку пространства. Вне клетки жидкость находится в межклеточном пространстве и внутри кровеносных и лимфатических сосудов.
Под водным балансом в организме следует понимать не просто общее количество воды, но и ее распределение между перечисленными структурами, что напрямую влияет на жизнедеятельность органов и тканей человека.
Разновидности нарушения водного обмена
В зависимости от общего содержания воды в организме человека нарушения водного обмена можно разделить на дегидратацию (уменьшение общего количества воды) и гипергидратацию (избыток воды).
Дегидратация проявляется уменьшением количества отделяемой мочи, сухостью слизистых оболочек, часто сопровождается выраженным чувством жажды, снижением эластичности кожи, в более тяжелых случаях развивается клиническая картина поражения тех или иных органов, в первую очередь – нервной системы в виде общей слабости, сонливости, нарушения или потери сознания.
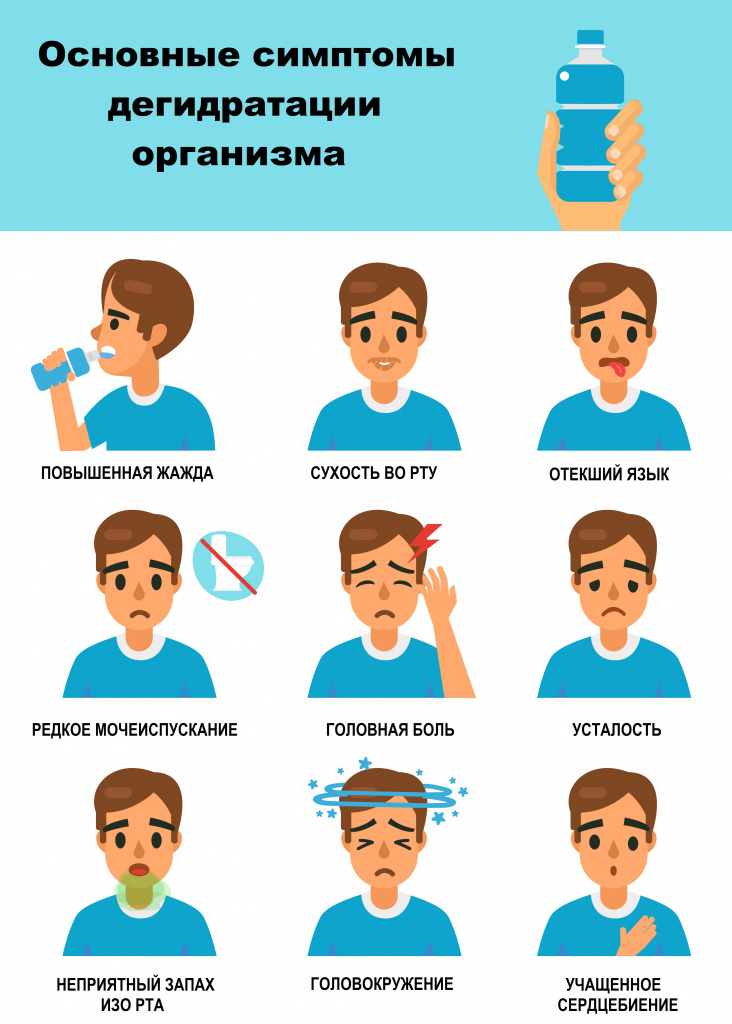
Избыток воды в организме, напротив, проявляется образованием периферических отеков, в первую очередь – отека подкожно-жировой клетчатки, а также накоплением жидкости в клетках, межклеточном пространстве и различных полостях организма: в плевральной полости, брюшной и т.д.
Отдельно выделяют изменение количества воды в сосудистом русле: состояния гиповолемии (недостаточного объема крови) и гиперволемии (избыточного объема крови).
Возможные причины нарушения водного обмена
Выше были рассмотрены основные пути поступления и выведения жидкости из организма. Исходя из этого, становится понятно, что заболевания почек, сопровождающиеся повышенным мочеотделением, приводят к дегидратации, а поражения почек с невозможностью выполнения ими функции фильтрации – к гипергидратации.
Поражения желудочно-кишечного тракта, которые протекают с выраженной многократной рвотой и диареей, могут стать причиной нарушения водного баланса из-за избыточной потери жидкости.
В регуляции водного обмена важную роль играет эндокринная система. Так, повышение концентрации антидиуретического гормона приводит к задержке жидкости в организме, а увеличение выработки предсердного натрийуретического гормона – к ее усиленному выведению. Помимо этого, опосредованно через изменение концентрации солей в организме на водный баланс влияют и другие гормоны, например альдостерон.
Важно помнить, что глюкоза является осмотически активным веществом, способным притягивать воду. В случае избыточного количества глюкозы в крови, например при сахарном диабете, она начинает выделяться с мочой и увлекает за собой воду, что также приводит к развитию выраженного обезвоживания.
При каких заболеваниях развиваются нарушения водного обмена
Нарушения водного обмена могут возникать при различных заболеваниях почек и, как правило, являются признаками почечной недостаточности. При остро развившемся нарушении функции почек, например, при шоке, отравлении химическими веществами, некоторых воспалительных заболеваниях происходит, как правило, задержка воды в организме (гипергидратация). В то время как хронически развивающиеся болезни почек могут сопровождаться как гипергидратацией, так и гипогидратацией (в зависимости от стадии процесса).
Одной из частых причин хронической болезни почек является артериальная гипертензия и сахарный диабет.
К другим эндокринным заболеваниям, приводящим к выраженной дегидратации, относится несахарный диабет – группа заболеваний, в основе которых лежит нарушение работы в системе антидиуретического гормона. Врожденная дисфункция коры надпочечников, или адреногенитальный синдром может сопровождаться выраженными нарушениями баланса солей в организме и нарушением обмена жидкостей.
Острые кишечные инфекции, хронические расстройства питания, сопровождающиеся диареей и рвотой, некоторые врожденные заболевания желудочно-кишечного тракта у детей, такие как пилоростеноз, часто приводят к обезвоживанию и нарушению водно-солевого баланса организма.
К каким врачам обращаться при появлении симптомов нарушения водного обмена
Среди заболеваний, приводящих к нарушению жидкостного обмена, присутствуют расстройства самых различных органов и систем, требующие конкретных видов обследования и лечения. Поэтому в случае появления симптомов нарушения водного обмена следует вначале обратиться к специалисту широкого профиля, такому как терапевт или педиатр. По мере проведения клинического и лабораторно-инструментального обследования определяется система органов, причастная к развитию водных нарушений, поэтому может потребоваться консультация эндокринолога, нефролога, гастроэнтеролога, инфекциониста и т.д.
Диагностика и обследования при нарушениях водного обмена
В основе первичной диагностики заболеваний, вызывающих нарушения водного обмена, лежит тщательно собранная история развития патологического состояния. Врач проводит опрос пациента, в ходе которого уточняет возможные причины, сроки, течение заболевания, проводившееся лечение и т.д.
После клинического обследования различных органов и систем, как правило, требуется лабораторно-инструментальное подтверждение диагноза. Пациенту назначают исследование концентрации глюкозы в крови с целью исключения сахарного диабета.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
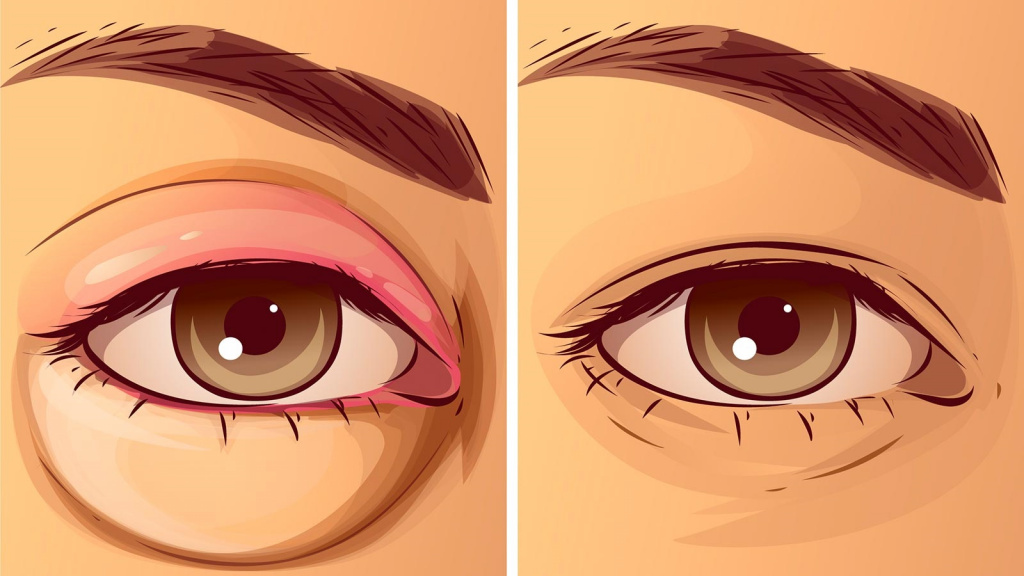
Некоторые считают, что мешки под глазами являются только косметической проблемой, однако причин припухлостей на лице довольно много.
Чтобы было понятно, почему возникают мешки под глазами, нужно немного остановиться на анатомических особенностях глазницы. Само глазное яблоко является хрупким органом, который нуждается в постоянной защите. В связи с этим со всех сторон глаз окружен слоем жировой ткани, который защищает его и обладает амортизирующим свойством. Эта периорбитальная клетчатка отделена от кожи век только тонким слоем соединительной ткани. Эта мембрана предотвращает проникновение содержимого глазницы за ее пределы.

Причины появления мешков под глазами
Мешки под глазами появляются при снижении эластичности мембраны, в результате чего снижается ее прочность, а содержимое глазницы выбухает с образованием грыжевого мешка.
Не так давно была доказана другая теория, которая связывает появление мешков под глазами с увеличением количество самой клетчатки. Из-за этого она также выпячивается за пределы глазницы. Если бы эта клетчатка не накапливала в себе жидкость, то она была бы не столь заметна.
За счет отеков объем жировой прослойки вокруг глаза значительно увеличивается, что приводит к формированию грыжевого выпячивания. Причины отеков включают излишнее употребление соли, значительную инсоляцию (кожа накапливает влагу, защищаясь от иссушения), переутомление глаз.
Если мешки под глазами появились из-за задержки жидкости, то к вечеру они обычно становятся менее заметными. Это связано с тем, что в период бодрствования активизируется лимфоотток и кровообращение. В результате избыток жидкости удаляется из верхних отделов тела.
Если в течение суток величина мешков под глазами остается неизменной, то причиной является разрастание клетчатки. Нередко это состояние носит наследственный характер. При этом кожа в этой области приобретает более темный оттенок.
У пожилых пациентов эластичность кожи также снижена, а количество клетчатки вокруг глаза постепенно увеличивается. Кроме того, у пациентов этого возраста имеется больше факторов риска, приводящих к задержке жидкости.
Заболевания, при которых появляются мешки под глазами
Почечная недостаточность
Первое, что нужно исключить у пациента с мешками под глазами, это заболевание почек. При этом отеки нарастают стремительно (в течение нескольких часов). Другими симптомами являются лихорадка, слабость, боль в пояснице, изменение характера мочи (прозрачность, количество, цвет). Все эти признаки характеризуют воспалительные заболевания почек, которые возникают при цистите, ангине, простуде.
Также к отекам приводит потеря альбумина с мочой. Этот белок растворен в крови и удерживает жидкость в кровеносном русле. В норме альбумин не проникает через мембрану почечных канальцев, но при патологии этот барьер становится более проницаем, и крупные молекулы белка попадают в мочу. Диагностируют заболевание на основании данных анализа мочи и УЗИ почек. Нередко это сопровождается артериальной гипертензией.
Синусит
При воспалении околоносовых пазух также может развиться отек клетчатки. Пазухи эти располагаются в костных структурах черепа и связаны с полостью носа. При этом появляются и другие симптомы заболевания: насморк, боль в проекции пазух, головная боль, повышение температуры. Причиной воспаления может быть вирусная или бактериальная инфекция. Для постановки диагноза нужно не только осмотреть пациента, но и выполнить рентгеновское исследование. При этом может быть выявлен гайморит, фронтит или же синусит.
Аллергия
Аллергические заболевания также часто сопровождаются отеком глаз. При конъюнктивите причиной аллергии нередко становятся различные вещества, которые приводят к покраснению слизистой оболочки и отеком глаза. Также возникает зуд и раздражение. У многих пациентов имеется сезонный характер этих изменений, который связан с цветением растений. Важно как можно скорее завершить контакт с аллергеном и обратиться к специалисту для проведения лечения.
Конъюнктивит
Воспаление конъюнктивы может быть связано не только с аллергической реакцией, но также с инфекцией или химическим раздражением. Обычно бактерии попадают на поверхность конъюнктивы при нарушении правил гигиены, через загрязненные предметы и руки. Раздражение слизистой глаза вызывают также факторы внешней среды (дым, пыль). Чтобы установить причину воспаления, нужно посетить окулиста.
Отек Квинке
Острый отек аллергической природы (отек Квинке) выделяют в отдельную группу, так как состояние это довольно опасное. Эта реакция развивается стремительно и нередко угрожает жизни пациента. Симптомами отека Квинке являются сухой кашель, отек шеи и лица, одышка и затруднение вдоха, которые возникли после контакта с предполагаемым аллергеном. При появлении таких симптомов следует незамедлительно вызвать скорую помощь, так как отек распространяется не только на подкожную клетчатку, но также на слизистые оболочки и фасции.
При этом в кровь выделяются вещества, значительно увеличивающие проницаемость стенки сосуда для белка и жидкости. За счет отека стенки бронхов, дызательные пути значительно сужаются, что затрудняет дыхание. Нередко причиной отека Квинке становится укус насекомого (оса, пчела).
Острые вирусные инфекции с поражением дыхательных путей тоже могут вызывать отек периорбитальной клетчатки и конъюнктивы. При этом характерными симптомами ОРВИ являются насморк, конъюнктивит, лихорадка, боль в горле. Чаще глаза поражаются при аденовирусной инфекции.
Гипотиреоз связан с дефицитов тиреоидных гормонов в крови пациента. Симптомами заболевания являются отеки рук, лица, клетчатки внутренних органов, замедление метаболических процессов, что приводит к ожирению, снижении внимания и памяти, брадикардии, сухости кожи и волос. В запущенных случаях формируется микседема (отек подкожной клетчатки и кожи). Для подтверждения диагноза нужно провести УЗИ щитовидной железы, анализ на тиреоидные гормоны. Лечение проводят путем заместительной терапии.

Сердечная недостаточность
В том случае, когда появление мешков под глазами сопровождается одышкой, болью в сердце, периферическими отеками, то причина может рыться в сердечной недостаточности. Если нарушена работа сердца, то весь организм страдает от нехватки питательных веществ и кислорода. Сначала отеки формируются на ногах, а затем распространяются в другие ткани и органы. Отеки лица являются признаком анасарки, которая угрожает жизни пациента и является крайним проявлением сердечной недостаточности. Для подтверждения диагноза нужно выполнить УЗИ сердца, ЭКГ и ряд других исследований.
У мужчин и женщин частота развития отеков под глазами примерно одинаковая, однако у детей этот симптом возникает редко, поэтому в ряде случаев остается незамеченным.
Мешки под глазами у ребенка
Мешки под глазами у детей не всегда связаны с заболеванием. В норме этом может возникать при длительном плаче или крике малыша, при чрезмерном употреблении воды или соли, после сна.
Если отеки под глазами у ребенка носят физиологический характер, то они проходят самостоятельно в течение нескольких часов. Также мешки под глазами могут стать симптомом разных заболеваний. В следующих случаях нужно показать ребенка педиатру:
- Появление мешков было внезапным. При этом имеется покраснение глаз, повышенная слезоточивость, насморк, беспокойство. Эти признаки свидетельствуют об аллергии, в том числе и об отеке Квинке, что требует немедленного вмешательства.
- Помимо мешков под глазами имеется лихорадка, головная боль или боль в пояснице, проблемы с мочеиспусканием. Такие симптомы появляются при заболевании почек.
- Если у маленького ребенка не только появились мешки под глазами, но и выбухают роднички, появилось беспокойство, то это свидетельствует о внутричерепной гипертензии.
- Мешки под глазами сохраняются в течение длительного времени и не уменьшаются к вечеру.
Мешки под глазами у беременных
При беременности мешки под глазами могут появляться в норме. Это связано с задержкой жидкости и соли в организме. Избыток воды откладывается в подкожной клетчатке, что также сопровождается повышенной влажностью кожи и прибавкой веса.
Однако этот симптом также появляется при гестозе, патологии почек и других патологиях беременных. В связи с этим желательно вовремя показаться гинекологу, чтобы исключить грозные и опасные состояния.
Лечение мешков под глазами
Некоторые косметические средства также помогают устранить отеки глаз. К ним относят холодные или горячие компрессы с настоем трав (фенхель, чай, шалфей, укроп, ромашка). Также помогает самомассаж лица и упражнения, укрепляющие мышцы. Наиболее радикальным методом лечения является блефаропластика, при которой врач хирургическим путем удаляет грыжевые выпячивания.
Однако, без рекомендации врача нельзя применять никакие лекарства, так как это может привести к необратимым и весьма серьезным последствиям. Например, употребление мочегонных средств приводит к нарушению баланса микроэлементов (калий, магний, натрий), что затрудняет работу сердца.
Грыжевое выпячивание окологлазной клетчатки не сопровождается болевыми ощущениями, однако они значительно ухудшают внешний вид. Однако, если причина этого состояния связана с заболеванием организма, то нужно обратиться к врачу. Поздняя диагностика зачастую негативным образом сказывается на здоровье пациента.
К какому врачу обратиться при мешках под глазами?
Чтобы точно ответить на этот вопрос, нужно провести хотя бы минимальное обследование. Обычно помимо косметолога, нужно посетить терапевта, который назначить необходимые анализы и направит к узким специалистам в случае необходимости.
Добрый день! после аварии осталась шишка в области брови, при орви и простудах, видимо идет воспаление и образуется отек под одним глазом, на той же стороне где и находится шишка, подскажите пожалуйста, это как-то лечится?
Уважаемая Гузель, прежде чем говорить о том, лечится это состояние или нет нужно разораться с причиной, а для этого пройти осмотр не только офтальмолога, но и травматолога/челюстно-лицевого хирурга + сделать УЗИ (желательно посмотреть и сосуды) или, даже КТ.
Врач-офтальмолог Дмитрий Сагоненко
Добрый день, мне 17 лет, но всю жизнь у меня мешки под глазами, будто не спал неделю, причём каждый день я высыпаюсь и все хорошо, из за чего это может быть и что делать?
Уважаемый Григорий,
это может быть и вариантом нормы - когда такое строение жировой клетчатки, которая окружает глаз, может быть тонкая кожа, когда просвечивают сосуды ("синие") и т.п.
По поводу исправления ситуации можно говорить на очном осмотре со специалистом. Как правило, лечением таких состояний занимаются чаще косметологи или пластические хирурги (если речь не идёт о заболевании).
Читайте также:

