Мелкие пузырьки под глазом что это
Обновлено: 28.04.2024

Внутренний ячмень — это острое инфекционное воспаление мейбомиевой железы (острый мейбомиит). Воспаление проявляется на заднем крае века. Мейбомиевые железы — это видоизмененные сальные железы, расположенные в толще века. Они выделяют секрет, который смазывает края век, а также входит в состав слезной пленки.
Причины заболевания
Причиной острого мейбомиита чаще всего является бактериальная инфекция. Патология может развиваться у пациентов в любом возрасте. По статистике, на 90–95% случаев приходится инфицирование золотистым стафилококком и стрептококком
Также Возбудителями данного заболевания могут быть условно болезнетворные ресничные клещи рода Демодекс.
Стафилококки, в норме присутствующие на коже и волосах человека, при сильном хорошем иммунитете никак не проявляют себя. При снижении защитных свойств организма начинается их активное размножение в наиболее ослабленных тканях. Снижению иммунитета могут способствовать: переохлаждение, тяжелые заболевания и гиповитаминоз. Реакцией организма на бактериальную инвазию становится воспаление и нагноение.
В группу риска по вероятности появления внутреннего ячменя входят:
- пациенты с патологией желудочно-кишечного тракта (например, хр. холециститы, панкреатиты, хр.гастриты и колиты )
- пациенты с эндокринной патологией
- пациенты с нарушенным обменом веществ и авитаминозом
- пациенты с сахарным диабетом
- пациенты ос сниженным иммунитетом из-за ряда заболеваний, например, из-за ВИЧ-инфекции.
Симптомы внутреннего ячменя
Воспаление при данном заболевании протекает в толще века или на его внутренней поверхности. Проявлениями внутреннего ячменя являются боль, покраснение и отечность века, больной испытывает дискомфорт и ощущение стянутости век. Гнойное содержимое внутреннего ячменя формируется на 2-3 день от начала процесса воспаления, локализуется оно ближе к конъюнктиве и может просвечиваться при вывороте века. Как правило, к 4-5 дню, внутренний ячмень вскрывается самопроизвольно и опорожняется в конъюнктивальный мешок глаза.
Осложнения заболевания
Осложнения внутреннего ячменя возникают очень редко. Однако болезнь может осложняться абсцессом. Это происходит в тех случаях, если у пациента сильно ослаблен иммунитет и организм не может в полной мере противостоять воспалению. Инфекция проникает в более глубокие слои века. Появляется выраженный отёк, веко становится гиперемированным, настолько болезненным, что до него невозможно дотронуться. При этом значительно повышается температура тела, присоединяются мучительные головные боли, увеличиваются лимфатические узлы.
Начавшийся абсцесс является поводом для срочного обращения за медицинской помощью.
При неблагоприятном стечении обстоятельств, абсцесс может привести еще к более серьезным осложнениям, таким как гнойное воспаление глазницы, тромбофлебит вен орбиты, тромбоз кавернозного синуса, воспаление мозговых оболочек и сепсис.
Лечение внутреннего ячменя
Консервативное лечение
В начальной стадии иногда применяют УВЧ – терапию
Кроме того, конъюнктиву внутренней поверхности век в месте воспаления смазывают 70% медицинским спиртом либо 1% раствором бриллиантовой зелени до 3 раз в сутки не менее недели.
Также рекомендуется закапывание антибактериальных и противовоспалительных глазных препаратов (ципролет, флоксал, левомицетин 0,25%, инстилляции кортикостероидов – дексаметазон 0,1%) и мазей (гидрокартизоновой, тетрациклиновой, флоксал, декса-гентамициновой), возможно лечение комбинированными средствами (капли тобрадекс). Применяются до 4-5 раз ежедневно
Перорально антибиотики применяют редко — только при риске генерализации инфекционного процесса. У некоторых пациентов возможна аллергическая реакция, которая усиливает отек. Таким больным назначают антигистаминные средства (супрастин, кларитин , цетрин)
Хирургическое лечение
Возможно и хирургическое лечение внутреннего ячменя со вскрытием. Созревший гнойник вскрывают небольшим разрезом конъюнктивы в месте ее наибольшего истончения и промывают полость раствором антисептика. Операция не относится к сложным.
Когда внутренние ячмени повторяются часто и протекают тяжело, рекомендуется проведение тщательного обследования пациента для выявления причин заболевания. Возможно, понадобится консультация терапевта, эндокринолога, иммунолога, гастроэнтеролога, а также проведение лабораторных исследований.
В этом случае должна быть назначена витаминотерапия для улучшения иммунитета, а также повышения сопротивляемости организма (витамины группы В, БАД «Пивные дрожжи»), аутогемотерапия. Рекомендуется диета, богатая витаминами и необходимыми элементами, нормализация стула. Особенно важным является лечение присутствующего блефарита, санирование в организме очагов инфекции.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.


К многочисленным заболеваниям век относят воспалительные, дегенеративные или атрофические процессы, аномалии нервно-мышечного аппарата, патологии развития, циркуляторные расстройства и опухоли.
Острые инфекционные заболевания глаз
Абсцесс и флегмона — ограниченный или разлитой инфильтративно-гнойный процесс тканей века. Причинами его появления могут стать: фурункул, ячмень, язвенный блефарит, мейбомиит, воспалительный процесс в гайморовых пазухах, ранения века. Среди симптомов, выделяют гиперемию и отечность кожи, болезненность и напряженность участка, возможна флюктуация.
После хирургического или самопроизвольного вскрытия и эвакуации гноя, явления воспаления быстро стихают.
В качестве лечения показаны местные бактерицидные и бактериостатические препараты внутримышечно и местно.
Рожистое воспаление век часто вызывается гемолитическим стрептококком, реже другими микроорганизмами. Воспалительный процесс обычно переходит с соседних отделов лица. Заболевание сопровождается сильной болью, повышением температуры, хемозом конъюнктивы. При своевременном лечении заканчивается благоприятно.
В качестве терапии назначают антибиотики пенициллинового ряда внутримышечно. Применяют мазь стрептонитола, внутрь назначают комплекс витаминов.
Фурункул — это гнойно-некротическое воспаление волосяной фолликулы и окружающих тканей века. Возбудителем заболевания является стафилококк. Воспаление локализуется в области бровей, реже на краю века. Представляет собой плотный болезненный отечный узел. Спустя несколько дней в его центре образуется некротический стержень. Происходит вскрытие с небольшим количеством гноя, грануляция и заживление рубцом.

Лечение комплексное. Назначают антибиотики внутрь или внутримышечно. Кожу вокруг воспаления протирают камфорным спиртом и перекисью водорода. Рекомендуется местное сухое тепло. При абсцедировании фурункула показано его хирургическое вскрытие.
Хронические инфекционные заболевания
Туберкулезная волчанка – это форма туберкулезного тяжелого поражения кожи век. Обычно процесс переходит с соседних областей лица или конъюнктивы. В коже образуются полупрозрачные желтовато-розовые мелкие бугорки. Дефекты заживают с поверхностными и глубокими рубцами. Появляется выворот век, лагофтальм, трихиаз.
Лечение включает общую противотуберкулезную терапию. Применяют десенсибилизирующие средства. При отсутствии осложнений лечение продолжается до 6 мес.
Герпетические заболевания
Герпетический дерматит век обычно протекает как простой герпес или опоясывающий лишай.
При форме простого герпеса, который вызывает фильтрующийся вирус, начало заболевания острое. Кожа лица и век краснеет, появляются прозрачные пузырьки и затем лопаются. Содержимое пузырьков подсыхает, образуя корочки, которые исчезают без следа через 1—2 нед. Заболевание может рецидивировать.
Лечение. Элементы сыпи смазывают раствором бриллиантового зеленого. Корочки обрабатывают оксолиновой мазью или кремом «Зовиракс», «Ацикловир». Для предупреждения возникновения вторичной инфекции назначают местные препараты с антибиотиками.
Грибковые заболевания
Актиномикоз. Возбудитель — грибы лучистые (актиномицеты). В наружном либо внутреннем углу века возникает плотный безболезненный узел, который затем размягчается, образуя внутрикожный инфильтрат.
Прорыв инфильтрата оставляет длительно незаживающий свищ, выделяющий гной со сплетениями нитей гриба.
Лечение включает применение антибиотиков и актинолизата. Проведение рентгенотерапии, вскрытие абсцесса с его выскабливанием.

Кандидоз (кандидамикоз) — это заболевание вызывают дрожжеподобные грибы рода Candida. При поражении, наблюдается отечность кожи век, гиперемия, высыпания маленьких пустул.
В качестве лечения назначают смазывание очагов поражения раствором бриллиантового зеленого, приготовленным на воде, применение нистатиновой мази и нистатин внутрь.
Трихофития (стригущий лишай). Заболевание, протекает как фолликулит, вызывают его грибы рода Trichophyton. Принято различать поверхностные трихофитии и глубокие. При этом, края век гиперемированы и отечны, содержат пустулки, в желтоватых корочках. На некоторых участках век ресницы отсутствуют, на других обломаны. На ресницах — налет из спор.
Процесс может сопровождаться конъюнктивитом или кератоконъюнктивитом. При заживлении появляются рубцы.
При лечении, пораженные участки кожи протирают спиртовым раствором йода или метиленового синего. Внутрь назначают гризеофульвин.
Аллергические заболевания век
Аллергический дерматит — это эритематозно-экссудативное заболевание век, возникающее под воздействием медикаментов-аллергенов или косметических средств. Развивается в течение 6 часов от начала воздействия аллергена. Протекает с нарастающей гиперемией и отеком век, везикулезными или буллезными высыпаниями, которые могут вызывать мацерацию кожи.
При лечении, устраняют предполагаемый аллерген. Применяют кортикостероидные местные препараты (без антибиотиков). Внутрь назначают десенсибилизирующие средства.
Экзема — это воспалительное поражение век, с зудящими высыпаниями эритематозно-везикулезного характера. Как правило, течение хроническое.
Веки гиперемированы, отечны, покрыты мелкими пузырьками. После их вскрытия остается серозный экссудат. Экссудат высыхает в корочки соломенного цвета. Постепенно явления воспаления, восстанавливается роговой слой, кожа приобретает нормальный вид. Длительное течение экземы может приводить к утолщению века и его вывороту, стойкому выпадению ресниц.
Для лечения острой стадии применяют примочки из холодной свинцовой воды и раствора борной кислоты. По мере стихания воспалительной реакции используют мази, с кортикостероидами.
Заболевания мейбомиевых желез
Мейбомит — это воспаление мейбомиевых желез в хряще век. Возникает из-за проникновения в них кокковой флоры. Протекает остро и хронически. При этом наблюдается утолщение края век, его гиперемия. Через конъюнктиву просвечивают увеличенные и утолщенные мейбомиевы железы желтоватого цвета. У ресничного края образуются желтоватые корочки. Секрет мейбомиевых желез при попадании в конъюнктивальную полость, может вызвать хронический конъюнктивит.
Для лечения, смазывают веки спиртом или раствором бриллиантового зеленого. Назначают инстилляции антибиотиков и дексаметазона. Смазывают кожу мазями с антибиотиками. В ряде случаев гнойник вскрывают хирургически.

Халязион — это плотное образование в хряще века, возникающее вследствие хронического воспаления мейбомиевой железы. Возможно одновременное образование нескольких халазионов.
Вначале халязион, это маленький узелок, постепенно увеличивающийся до 5— 6мм или больше. Кожа над ним приподнята, веко несколько деформировано. При надавливании определяется безболезненное плотное образование. Конъюнктива в области образования приподнята, утолщена, гиперемирована. В дальнейшем возможно истончение или прободение конъюнктивы с выделением содержимого халязиона.
При лечении применяют инстилляции эмульсии гидрокортизона, растворов антибиотиков. Назначают мази: гидрокортизоновую, дексагентамициновую, флоксал, капли: макситрол, а также сухое тепло. Необходимы инъекции в халазион раствора дексаметазона или кеналога. При отсутствии положительного эффекта — хирургическое лечение. Небольшие халазионы, в редких случаях рассасываются самостоятельно.

Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:

Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.

Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.

Белые точки (прыщики, пятна, шишечки), возникающие на лице и в области глаз, получили название просянки из-за внешнего сходства с зернышками проса. Научное название этой проблемы кожи - милиумы.
Милиумы имеют вид небольших белых шариков под поверхностью кожи. Они безболезненны, имеют плотную консистенцию и довольно долго не изменяют свой размер.
Подобные образования не представляют опасности для организма, не являются признаком какого-либо заболевания и пр. Это всего лишь одна из разновидностей угрей, которая легко поддается лечению у косметолога.
Причины возникновения милиумов
Появление белых угрей, обусловлено повышенной активностью сальных желез и закупоркой волосяных фолликул. Поэтому риск образования милиумов, у обладателей жирного типа кожи, гораздо выше (и у женщин, и у мужчин). Как правило, такие прыщи возникают во время полового созревания, особенно, если имеет место несоблюдение правил гигиены.
Подобные «неприятности» могут образовываться не только в области глаз, но и на скулах, под нижней губой, на лбу и около носа - в особенно «жирных» местах нашего лица.
Некоторые косметологи, к причинам, вызывающим белые угри, склонны также причислять чрезмерное воздействие УФ-лучей и повреждение верхних кожных слоев.
Удаление белых угрей
Для удаления подобной проблемы кожи, специалист может предложить на выбор несколько чистящих процедур:
- Лазерную коагуляцию (безболезненное воздействие на проблемные участки с помощью лазера).
- Механическое удаление (нарушение целостности угря посредством стерильной иглы, с выдавливанием содержимого).
- Электрокоагуляция (воздействие переменным током на проблемные зоны посредством иглы электрокоагулятора).
Лечение подобной «проблемы» у косметолога гарантирует их быстрое исчезновение и отсутствие рецидивов в случае соблюдения правил гигиены.
Возможно ли самостоятельное избавление от милиумов?
Пытаться избавиться от подобных прыщей в домашних условиях, однозначно не стоит. Выдавливая их или прокалывая, трудно добиться существенных результатов. А вот занести инфекцию – очень просто. Кроме того, от неумелых проколов, на коже, зачастую остаются шрамы и рубцы. Поэтому, точно сопоставив расходы на косметолога и потенциально возможные траты на лекарства от воспаления и рубцов, лучше отдать предпочтение визиту к специалисту.
Все, что можно делать дома, это поддерживать чистоту кожи и научиться правильно подбирать косметику.
Профилактика милиумов
В качестве профилактики возникновения белых угрей на лице необходимо научиться следить за здоровьем кожи, правильно ее очищать, не допуская загрязнений и покупать подходящую косметику. К примеру, при жирном типе кожи, лучше воздержаться от применения жирных, плохо впитывающихся кремов. В этом случае, стоит воспользоваться гелями.
Для предотвращения появления милиумов, кроме того, необходимо делать пилинг кожи лица и области глаз. Наносить очищающие маски, например парафиновую, которая хорошо подойдет для кожи век.
И обязательно нужно скорректировать пищевой рацион, сведя к минимуму жирное, сладкое, мучное, жареное.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Поверхностное кистообразное образование на коже, состоящее из плотной сальной пробки и кератина, называется милиумом.

Узелки белого цвета не представляют опасности, но выглядят эстетически непривлекательно. Их удаление несложное – обычно процедура проходит в косметологическом кабинете, занимает немного времени, но вскрытием милиумов на лице должен заниматься специалист. Самостоятельное вмешательство может привести к воспалительным процессам и заживлению с рубцеванием тканей.
Что такое милиумы?
Небольшое образование в месте, где начинает расти волос, называют просянкой. Это плотные узелки, которые локализуются преимущественно на лице в участках с тонкой кожей. Они безболезненны, не склонны к росту и воспалениям. Их диаметр составляет от 0,5 до 3 мм. Редко милиумы могут появиться на теле или в паховой зоне. Возрастная категория – любая, но чаще просянка наблюдается у женщин, новорожденных и подростков.

Железы наружной секреции находятся в дерме, их протоки чаще направлены в устья корневой части волоса. Каждая из них выделяет себум – жировое вещество, которое представляет собой липидный комплекс.
При выделении на поверхность дермы секрет образует особую невидимую пленку, которая состоит из воды и липидов, и предназначена для защитных функций. Кроме того, через основание фолликула отходят отмершие клетки эпидермиса. Когда железа закупоривается себумом и роговыми чешуйками, формируется милиум. Просянкой образование называют из-за его сходства с просяным зерном и его цветом (белым, желтоватым).
Причины появления
Белые угри бывают первичными и вторичными. В первом случае их появление связано с гиперфункцией сальных желез и недостаточностью синтеза липидов. В зависимости от возраста и других особенностей можно выделить несколько причин образования первичных ретенционных кист:
- У новорожденных. Сальные железы формируются на третьем месяце развития плода. В случае нарушения регуляции себума и отделения ороговевших частиц появляется просянка. Как правило, через 1 – 2 недели белые угри у ребенка пропадают самостоятельно.
- Повышенная функция альвеолярных желез и изменение химического состава себума – себорея жирного типа, что является источником развития белых угрей. При таком заболевании характерны и другие виды угревой сыпи – черные, вульгарные, атеромы.
- Гормональный дисбаланс с повышенным уровнем андрогенов. Все заболевания, связанные с гормонами, могут привести к формированию милиумов – патологии эндокринной, репродуктивной системы, надпочечников, поджелудочной железы, органов ЖКТ.
- Гиперкератоз – болезнь, вызванная недостатком витамина А, проблемами с экологией, работой на вредном производстве, интоксикацией. Характеризуется утолщением рогового слоя эпидермиса.
- Нарушение метаболизма. Белые угри появляются по причине лишнего веса, несоблюдения принципов здорового питания.
- Недостаточность гигиены и подбор некачественной косметики. Уход за кожей, склонной к жирности, имеет свои особенности. Если не придерживаться правил, могут появиться ретенционные кисты.

Вторичные причины образования просянки – это частые стрессы, малоподвижный образ жизни. Также она может развиваться на фоне травм и воспалительных процессов кожного покрова, хронических заболеваний эпидермиса, например, механобуллезной болезни, волчанки, саркоидоза и так далее.
Когда нужно обращаться к врачу за лечением?
В большинстве случаев просянка безвредна, доставляет только эстетические неудобства. Угри формируются постепенно, без дискомфорта и воспалений. Могут наблюдаться в виде отдельных узелков, но чаще представляют собой россыпь с локализацией на веках, висках, в Т-зоне. Так как кисты плотно закупорены и не имеют контакта с окружающей средой, они сохраняют свои размеры. Но при нарушении целостности, попадании патогенных микроорганизмов может развиться воспаление с гнойничками.
Милиум легко распознается врачом-косметологом визуально. Но в некоторых случаях его нужно дифференцировать от фибромы, плоской ксантомы, гамартомы век.
Как избавиться от милиумов на лице косметологическими методами?
Существует несколько способов удаления просянки на коже:
- Механический. Инструментальный метод подразумевает вскрытие капсулы – прокол с помощью иглы Видаля. Врач снимает оболочку, затем достает кератиновое содержимое ложкой Уно. Таким образом, угорь удаляется с одновременным предотвращением появления новых узелков.
- Элетрокоагуляция. Используется специальный монополярный режим, позволяющий с помощью генерируемых радиоволн широкополосного электрического тока извлечь капсулу угря. Узелок иссушивается и отпадает. Метод не рекомендован при склонности к образованию келлоидных рубцов.
- Лазерное удаление милиумов на лице. Благодаря проникновению пучка энергии в слой дермы, где находится капсула, происходит ее вскрытие и выжигание. Способ безболезненный, применяется при множественных очагах просянки.
- Криотерапия. Выжигание жидким азотом. Методика подходит для одиночных образований.
Одновременно можно удалять не более 10 узелков. На месте воздействия формируется корочка, которая отпадает максимум через 2 недели. Самостоятельно сдирать ее нельзя ни в коем случае.

Независимо от способа удаления просянки, предварительно рекомендуется пройти процедуру химического пилинга. Такая методика позволяет избавиться от омертвевших чешуек эпидермиса. Мелкие угри поддаются удалению, при этом обеспечивается профилактика появления новых образований.
Можно ли удалить милиумы в домашних условиях?
Проведение процедуры устранения просянки самостоятельно исключено. Выдавливание, соскабливание, выковыривание узелка может привести к воспалительному процессу. При попадании инфекции на месте обычной безвредной просянки образуется атерома, фиброма и так далее.
Кроме того, после самостоятельного удаления может сформироваться шрам или рубец, от которого избавиться гораздо сложнее. Единственное, что можно делать в домашних условиях – пилинг и скрабирование, но только по рекомендации врача-косметолога и подходящими для этого средствами.
Профилактика появления милиумов на лице
Меры, предотвращающие образование белых угрей на коже:
- правильная и регулярная гигиена;
- плановые осмотры у профильных врачей;
- правильное питание;
- активный образ жизни;
- сохранение психического здоровья;
- грамотный уход за кожей;
- использование качественной косметики и уходовых средств, предназначенных для определенного типа кожного покрова;
- использование защиты кожи от ультрафиолета с помощью SPF-крема (индекс 30-50 в зависимости от времени года).
В качестве профилактических мер можно готовить самостоятельно средства для мягкого очищения:
- Мыло и сода. Смешать два компонента, нанести исключительно на места образования белых угрей.
- Сметана или простокваша с сырой тыквой, измельченной в кашицу. Такое средство также способствует улучшению цвета кожи, обеспечивает свежесть.
- Травяные настои. Подойдет аптечная ромашка, календула. Можно использовать травы по отдельности, но лучше делать смесь в пропорции 1 к Средство устраняет воспаление, очищает и освежает кожу.
- Измельченные хлопья овсяной крупы, смешанные с ягодами клюквы, лимоном, сметаной или морской солью.

После пилинга кожу обязательно тщательно увлажнить и нанести питательный крем. Процедуру можно проводить не чаще 2 раз в неделю.
Как ухаживать за жирной кожей?
Так как милиумы в основном свойственны дерме, склонной к излишней выработке себума, правильный уход поможет предотвратить их образование. Рекомендации по уходу за жирной кожей:
- Очищение. Должно проводиться так, чтобы не был нарушен защитный барьер кожных покровов. Средства с мягкими формулами помогут избавиться от лишнего жира, но не нарушат баланс. Обычное мыло использовать для очищения не рекомендуется, больше подойдут составы в виде пенки или геля. Средства могут содержать календулу, ромашку, алоэ, гиалуроновую кислоту. Главное – всегда проводить демакияж перед сном.
- Тонизирование. Помогает восстановить кислотно-щелочной баланс и устранить последствия воздействия окружающей среды. Тоники против черных точек, просянки и жирного блеска хорошо матируют, нежно очищают кожу, увлажняют и освежают. Никогда не содержат спирта, в составе имеют термальную воду и другие компоненты.
- Отшелушивание. Жирной коже нужен скраб, который обеспечивает подсушивающее, успокаивающее, очищающее воздействие. Процедура направлена на ликвидацию ороговевших чешуек.
- Увлажнение. В формулах средств для жирной кожи соотношение компонентов – большая часть воды, меньшая масла. Это легкие текстуры кремов, обладающие эффектом матирования.

Избавиться от милиумов несложно, но эту процедуру нужно доверить профессиональному косметологу. Самостоятельно можно проводить только профилактические мероприятия, направленные на предотвращение образования просянки.
Другие статьи:

Состояние, при котором происходит потемнение единичных или множественных очагов кожи, называется гиперпигментацией.

Коллаген – белок, который входит в структуру кожи человека. Благодаря ему, кожа увлажнена и защищена от негативного воздействия внешней среды.

Гирсутизм – это болезнь, которая характеризуется чрезмерным произрастанием терминальных (с пигментацией, жесткими стержнями) волосков на лицевой части и/или на теле (на грудной клетке, вокруг соска, на спине, на бедренной области, вокруг пупка).
Что такое халязион? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 8 лет.
Над статьей доктора Нежибовской Юлии Валерьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Халязион — это хроническое воспаление хряща века [3] . Сопровождается появлением на краю века небольшого образования в форме горошины, иногда наблюдается покраснение или отёк. Часто халязион ошибочно принимают за ячмень. Он не опасен для жизни и обычно не приводит к тяжёлым последствиям.
Краткое содержание статьи — в видео:
Халязион или ячмень?
Мало кого миновала такая неприятность, как ячмень или халязион на веке. Все, кто сталкивались с этими заболеваниями, знают, что при своих незначительных размерах они могут доставить массу неудобств.
Чтобы понять, чем же халязион отличается от ячменя, необходимо обратиться к анатомии.
В структуре век имеется хрящ, более выраженный у верхнего века. В толще хряща находятся продолговатые мейбомиевые железы, которые вырабатывают гидрофобный (жирный) компонент слёзной плёнки. Их протоки открываются в межкраевое пространство: если отодвинуть нижнее веко, то вдоль края будут видны маленькие отверстия этих протоков.
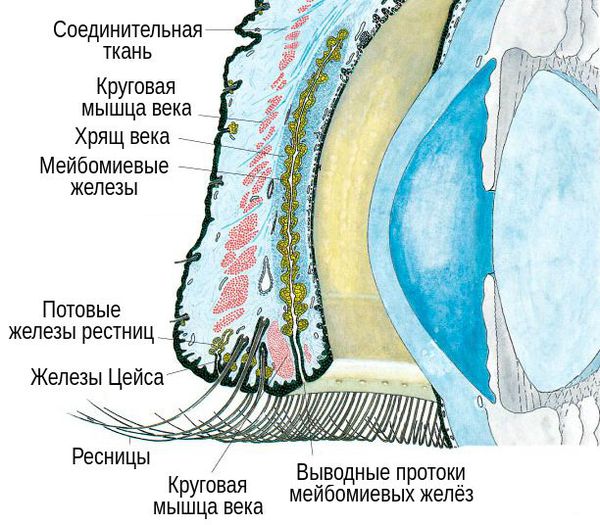
При хроническом воспалении желёз ( мейбомите ) их выводные протоки закупориваются. В результате содержимое собирается в толще века, образуя уплотнение — халязион (градину) [2] .
Ячмень же представляет собой острое гнойное воспаление, которое может локализоваться в железе Цейса, волосяном мешочке ресниц (наружный ячмень) либо дольках мейбомиевой железы (внутренний ячмень). Последний вид ячменя отличается по клинике только тем, что процесс сосредоточен не с наружной, а с внутренней стороны века [4] .
В целом халязион обычно более крупный и менее болезненный, чем ячмень. Но одно всегда может привести к другому: ячмень в конечном итоге может стать причиной хронического безболезненного халязиона, в то время как халязион — нагноиться и перерасти в острое гнойное воспаление.
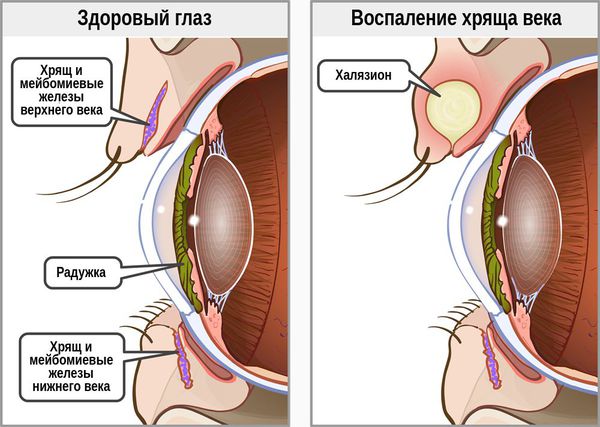
Почему возникает халязион
Однозначного ответа на этот вопрос нет. По некоторым исследованиям, нарушение пассажа секрета мейбомиевых желёз может быть связано с сахарным диабетом, язвой желудка или двенадцатиперстной кишки, аллергическими заболеваниями, розацеа, себорейным дерматитом или гиперхолестеринемией (повышением концентрации холестерина в крови) [17] [18] [19] [20] [21] [22] . При этом утверждать, что именно эти заболевания способствуют возникновению халязиона, нельзя: они могут сопровождать воспаление хряща века, протекая параллельно.
Также халязион ассоциируется с угревой сыпью и хроническими блефаритами — группой заболеваний, сопровождающихся воспалением краёв век. Из паразитарных и инфекционных заболеваний можно отметить лейшманиоз, туберкулёз и частые вирусные инфекции [3] [5] [7] .
Как побочный эффект халязион может возникнуть у пациентов, получающих препарат Бортезомиб (Велкейд®) для лечения онкологических заболеваний [6] .
У детей развитие халязиона иногда связано с врождёнными иммунодефицитами (например, гиперглобулинемией E), а также вирусными конъюнктивитами и недостаточной гигиеной век [1] .
Некоторые врачи придерживаются гипотезы, что халязион вызывают кожные клещи демодекс. В небольшом количестве они присутствуют на коже всех людей, а их активное размножение и возникновение демодекоза действительно сопутствуют развитию халязиона [13] [23] . Но однозначно утверждать, что именно демодекс вызывает халязион нельзя, т. к. отсутствуют убедительные клинические данные [5] . Скорее всего, эти процессы возникают из-за одних и тех же не до конца установленных факторов и протекают параллельно.
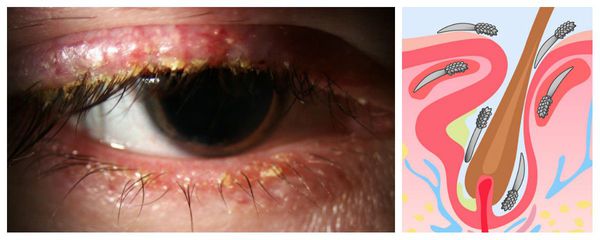
Клиническая картина демодекоза часто наблюдается у пожилых пациентов, а также у людей с ослабленным иммунитетом, изменением преломляющей силы глаза (дальнозоркостью или астигматизмом), нарушениями обмена веществ, розацеа и себореей. Заболевание также может возникнуть у детей с хроническими заболеваниями лёгких и пищеварительного тракта, однако их роль ещё не доказана [5] [10] .
Часто ли болеют халязионом
Точных эпидемиологических данных по заболеваемости нет, но известно, что ячмени и халязионы — весьма распространённые болезни. У взрослых они встречаются чаще, чем у детей — это связывают с действием андрогенов на себум (кожное сало). Однако стоит отметить, что воспалительные заболевания глаз у детей занимают одно из ведущих мест в структуре офтальмологических проблем детского возраста. По данным профессора Ю. Ф. Майчука, на них приходится более 40 % случаев амбулаторного приёма окулиста и до 50 % случаев оформления в стационар [12] .
Среди взрослого населения заболеванию более подвержены люди 30-50 лет, причём в равной степени как мужчины, так и женщины [2] [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы халязиона
Самой распространённой жалобой при халязионе является локальное подкожное образование, чаще в области верхнего века. Зачастую оно видно невооружённым глазом. По величине может быть небольшим, как горошина, или достигать весьма значительных размеров.
Халязион склонен к спонтанному вскрытию и рассасыванию в течение 2-8 недель, хотя в некоторых случаях он может беспокоить пациента и дольше [16] . При медленном развитии воспаления халязион безболезненный, спаян с нижележащим слоем, но может слегка перекатываться под пальцами, кожа над ним чаще не воспалена, может быть приподнята или деформирована [4] . В случае острого развития болезни появляется краснота кожи, отёк и боли в месте уплотнения.
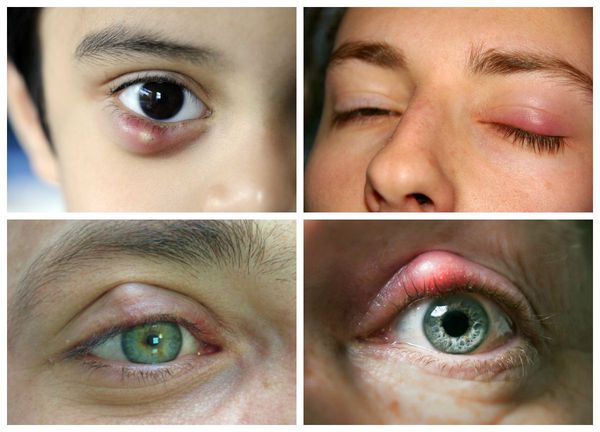
Наличие лихорадки и ухудшение общего состояния не характерны для халязиона. Изменений со стороны внутренних структур глаза нет, зрительные функции, как правило, не страдают, но иногда, в результате поражения роговицы, может наблюдаться астигматизм [16] .
Патогенез халязиона
Халязион образуется в результате обструкции (закупорки) мейбомиейвой железы. Он представляет собой массу грануляционной ткани с хроническим воспалением (с лимфоцитами и макрофагами, насыщенными липидами). В отличие от халязиона, ячмень, прежде всего, является острым воспалением, которое связано с некрозом и образованием гноя.
Из-за особенностей строения халязион иначе называют гранулёмой. На его гистологических срезах обнаруживается глубокое кожное или подкожное гнойное липогранулематозное образование, окружённое псевдокапсулой. Оно содержит нейтрофилы, плазматические клетки, лимфоциты, гистиоциты и гигантские клетки, которые указывают на наличие воспаления [1] .
Описать все механизмы развития халязиона непросто из-за многообразия причин его появления. Как правило, они связаны с нарушением микроциркуляции и развитием воспаления. Например, при сахарном диабете повышается уровень глюкозы в крови. Это состояние приводит к изменению микроциркуляции и проблемам с питанием в тканях. В итоге процесс заживления замедляется, присоединяются вторичные инфекции.
Классификация и стадии развития халязиона
В зависимости от глубины поражения халязион может быть поверхностным (воспаление в мейбомиевой железе) и глубоким (воспаление в самом хряще века). Клинически они никак не различаются.
- большой одиночный халязион;
- халязион, не поддающийся консервативному (медикаментозному) лечению;
- множественные халязионы [2] .
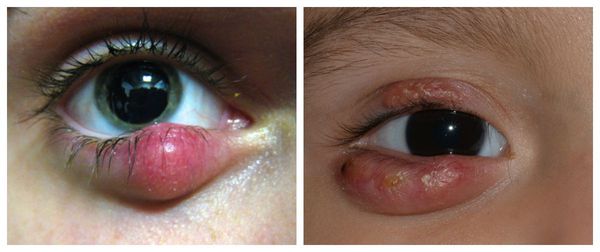
В отдельную категорию стоит отнести абсцедирующий халязион — пиогенную гранулёму. Это острый процесс, сопровождающийся нагноением (абсцедированием). Он развивается из-за постоянного воспаления и присоединения инфекции. При этом халязион увеличивается, кожа в его области краснеет и отекает, а прикосновение к нему вызывает острую боль.
Осложнения халязиона
Большой халязион (размером с крупную фасоль или занимающий половину века), особенно расположенный в центре верхнего века, может вызывать нарушения зрения. Например, механическое воздействие на роговицу, которое пациент ощущает как катающийся шарик, приводит к постоянному давлению и изменению её формы. В результате этого развивается астигматизм: снижается зрение, предметы раздваиваются или кажутся искривлёнными, человек начинает путать схожие по написанию буквы [5] .
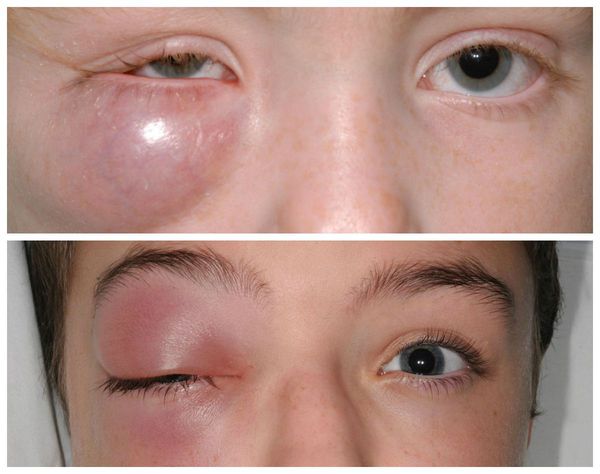
Также встречаются, хотя и достаточно редко, тяжёлые осложнения халязиона (например, пресептальный целлюлит — воспаление подкожно-жировой клетчатки орбиты). Такие осложнения в основном наблюдаются у пациентов, склонных к атопическим, нестандартным реакциям организма [5] . Появляется сильная боль и слезотечение , повышается температура тела, заметно снижается зрение. Кожа вокруг глаза становится красной, отёк усиливается. Зачастую многие пациенты не могут самостоятельно открыть глаз. В этих случаях необходима медицинская помощь в условиях стационара [8] .
Диагностика халязиона
Стандартный офтальмологический осмотр достаточно информативен, поэтому дополнительные методы диагностики, как правило, не требуются. У пациента обязательно уточняются следующие сведения:
- есть ли проблемы со зрением;
- возникали ли эпизоды острых вирусных инфекций;
- каков иммунный статус;
- есть ли хронические заболевания, кожные острые инфекции, туберкулёз или онкология;
- были ли травмы или хирургические вмешательства;
- подвергался ли пациент воздействию лекарств, токсинов или аллергенов.
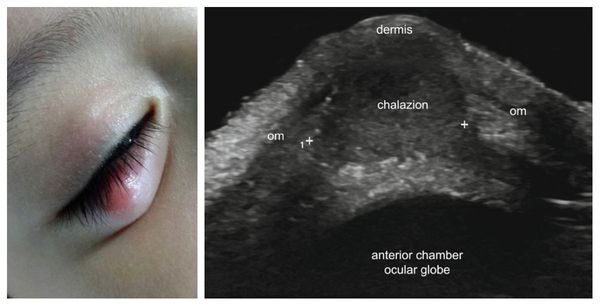
Возможно проведение ультразвукового исследования (УЗИ) халязиона для качественной оценки воспалительного процесса. Этот метод позволяет уточнить его локализацию, размеры, структуру и взаимосвязь с окружающими тканями. Однако в клинической практике УЗИ халязиона не нашло широкого применения [9] .
Так как развитие халязиона не связано с бактериями, необходимости в выполнении бактериологического посева нет. Он может потребоваться только при подозрении на присоединение инфекции. Гистологическое исследование целесообразно проводить только онкобольным при подозрении на метастазирование опухоли, во всех остальных случаях это обследование можно считать избыточным [10] .
Дифференциальная диагностика с внутренним ячменём проводится на основании осмотра. Однако в течение первых двух дней эти заболевания могут никак не отличаться. Заподозрить ячмень можно при повышении температуры тела, появлении озноба и сильного воспаления в области века [16] .
У пожилых людей под "бесконечный" (хронический) халязион может маскироваться группа онкологических заболеваний: плоскоклеточный рак, себорейная либо микроцистная карцинома. У пациентов с ослабленным иммунитетом, проходящих курс химиотерапии, иногда нарушается работа мейбомиевых желёз (изменяется их секрет). Это приводит к развитию мейбомита и блефарита, которые способствуют появлению халязиона. Однако при этом нельзя исключить вероятность метастазирования в веко [11] . Поэтому постановка диагноза "халязион" у людей со злокачественными опухолями требует повышенного внимания.
Лечение халязиона
Заболевания век лечатся чаще всего амбулаторно. Лечение довольно длительное (может занимать до нескольких месяцев) и требует от пациента терпения и тщательного выполнения процедур.
У взрослых небольшие халязионы рассасываются около двух недель с использованием местных комбинированных препаратов (с антибактериальным и противовоспалительным компонентом). Одновременно с этим назначают тёплые компрессы и гигиенический массаж век. Однако такое консервативное лечение помогает в 50 % случаев заболевания [2] [5] .
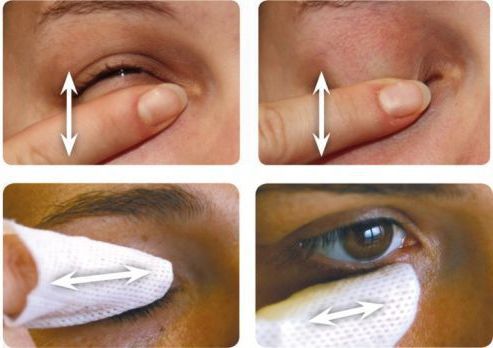
Общая (системная) антибактериальная терапия показана в случае первичной либо вторичной инфекции или при развитии выраженного гнойного воспаления. Также системная антибиотикотерапия показана при сочетании халязиона с блефаритом, розацеа или акне [5] .
Существуют предположения, что для снижения риска рецидивов лечение хронического блефарита и халязиона следует проводить совместно с гастроэнтерологом, под контролем уровня глюкозы в крови [7] . Исходя из этого врачи рекомендуют исключить сахар, если пациент злоупотребляет им, а также исключить острое, жирное и жареное тем, у кого проблемы с работой желудочно-кишечного тракта. Однако данная практика не имеет под собой убедительной доказательной базы.
Если помимо халязиона у пациента диагностирован демодекоз, лечение может быть направлено на устранение его причины. При низком количестве особей кожного клеща этиотропную терапию не проводят [10] [13] .
Если положительная динамика при консервативном лечении не наблюдается, взрослым пациентам назначают интралезиональную стероидную инъекцию — укол противовоспалительного препарата в халязион под местной анестезией. Стероид уменьшает воспаление в хряще и размер образования, иногда халязион полностью исчезает. Инъекция может использоваться отдельно или в сочетании с местными комбинированными каплями либо мазями.
Считается, что интралезиональные стероидные инъекции столь же эффективны, как и оперативное лечение халязиона. Однако введение стероидов часто (в 2% случаев) приводит к серьёзным осложнениям: потере зрения, атрофии подкожно-жировой клетчатки и депигментации кожи [26] [27] .
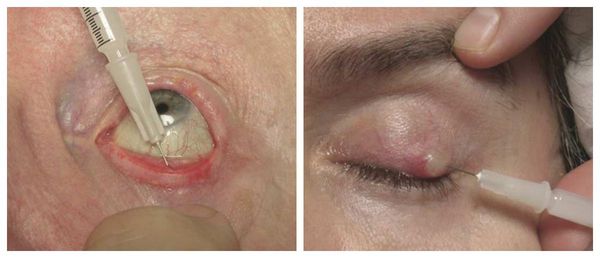
Активно применяется хирургическое лечение. Оно проводится при неуспешной консервативной терапии. Операция несложная, выполняется амбулаторно, под местной анестезией. Разрез может быть сделан как со стороны кожи, так и со стороны слизистой. На веко накладывается специальный окончатый зажим, полость вскрывается, вычищается, после чего накладывается асептическая повязка, и пациента отпускают домой. Ему назначается местное лечение в виде антибактериальных капель или мази. Швы накладывают крайне редко.
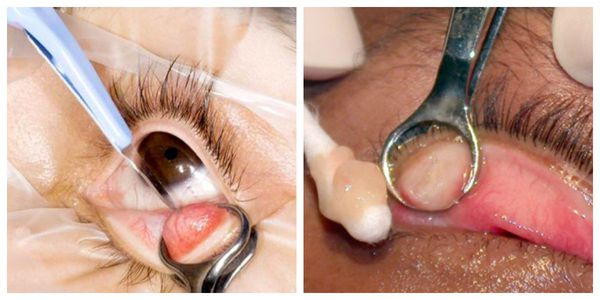
После операции на веке может возн икнуть синяк. Он возникает при наложении зажима, чаще является косметическим дефектом и проходит через две недели. Для уменьшения его размеров используют сухие холодные компрессы, но только в том случае, если во время диагностики у пациента не выявлено нарушения работы мейбомиевых желёз. Иначе холодные компрессы могут привести к закупорке протоков мейбумом и формированию новых халязионов.
В силу возраста выполнение хирургическог о вмешательства у детей сопровождается некоторыми сложностями, поэтому зачастую операция проводится в условиях стационара под общим обезболиванием.
Прогноз. Профилактика
Прогноз благоприятный. Рецидив возможен при неполном разрушении капсулы в ходе операции, причём халязион в таком случае может возникнуть на том же месте. Часто повторное развитие болезни обусловлено общим состоянием организма и другими заболеваниями век.
Чтобы избежать образования халязиона, важно соблюдать основные правила ухода за веками:
- Самомассаж век для устранения закупорки желёз.
- Очищение век с помощью тёплых компрессов и специальных косметических средств в виде крема или геля. Вместо гелей для гигиены век можно использовать разбавленный детский шам пунь, различные варианты мыла. Эти средства улучшают отток секрета мейбомиевых желёз, очищают веки от чешуек и загрязнений.
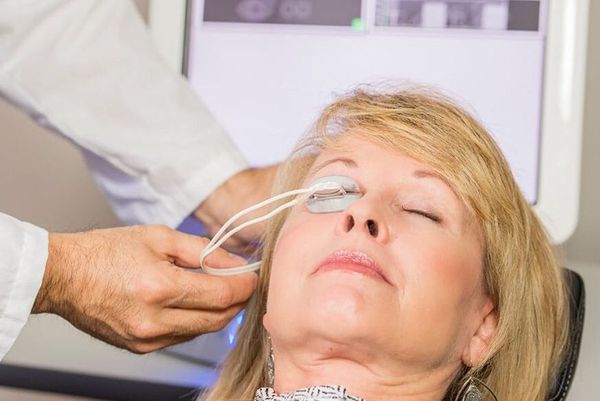
- Физиотерапевтическое воздействие аппаратом LipiFlow для более эффективного очищения и пассажа секрета мейбомиевых желёз. Принцип работы основан на прогревании век (40,5 °С) и мягкой пульсации, которая стимулирует отток секрета из мейбомиевых желёз и их очищение. Хорошо подходит для пациентов с хроническими блефаритами, осложнением которых очень часто становится халязион [5][14] .
- Употребление продуктов, содержащих незаменимые ненасыщенные жирные кислоты (моллюски, лосось, тунец, сельдь, рыбий жир и др.), либо использование препаратов Омега 3 и Омега 9 [5] .
Для профилактики рецидивов халязиона рекомендуется увлажнять воздух, сбалансировано питаться, соблюдать правила личной гигиены, делать массаж век и ухаживать за кожей, правильно подбирать мягкие контактные линзы и соблюдать режим их ношения. Также для кожи лица и век всегда полезен достаточный сон, умеренное пребывание на солнце и защита от ультрафиолета, физические упражнения и свежий воздух.
Читайте также:

