Меланоз кожи что это такое
Обновлено: 18.04.2024
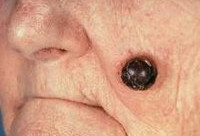
Меланома — злокачественная опухоль, возникающая в результате атипического перерождения и размножения пигментных клеток (меланоцитов). Наиболее часто поражает кожу, но может встречаться и на слизистых. Характеризуется быстрым распространением опухолевых клеток по всему организму. Меланома диагностируется по данным исследования мазка-отпечатка, сделанного с ее поверхности. Гистологическое подтверждение диагноза производится после удаления образования. Лечение проводится в зависимости от стадии меланомы и может состоять в хирургическом иссечении образования, удалении лимфатических узлов, иммунотерапии, лучевой терапии и химиотерапии.
Общие сведения
Меланома является одним из видов рака кожи. На долю меланомы приходится 1-1,5% от всех злокачественных новообразований. По данным ВОЗ каждый год в мире от меланомы погибает около 48 000 человек и отмечается рост заболеваемости. Наиболее часто меланома диагностируется у пациентов, проживающих в южных странах в условии повышенной природной инсоляции. Подвержены заболеванию в основном люди старше 30 лет, но отдельные случаи меланомы встречаются и у детей. В различных странах мира заболеваемость меланомой кожи варьирует от 5 до 30 человек на 100 000 населения.

Причины возникновения меланомы
Риск развития меланомы повышен у лиц с I и II фототипом кожи. Наиболее маловероятно развитие заболевания у людей со смуглой кожей и лиц негроидной расы. Вероятность возникновения меланомы повышают имеющиеся в анамнезе (даже в раннем детстве) солнечные ожоги, избыточное ультрафиолетовое облучение, как естественное, так и полученное в солярии. Прослеживается наследственная предрасположенность — возникновение заболевания у лиц, имеющих в семейном анамнезе случаи меланомы. Ученые предполагают, что это связано с генетически передающимся нарушением в работе супрессоров, подавляющих опухолевый рост.
Около 70% случаев развития меланомы происходит в результате злокачественного перерождения пигментных невусов, к которым относятся: гигантский пигментный невус, голубой невус, невус Ота, сложный пигментный невус, пограничный невус. С высокой вероятностью трансформироваться в меланому могут также пигментная ксеродерма и меланоза Дюбрейля. К факторам, запускающим процесс малигнизации невуса или пигментного образования, относятся его травмирование и повышенная инсоляция, наследственные и эндокринные факторы.
Классификация меланомы
Современная дерматология классифицирует меланомы по фазам развития и клиническим типам. Выделяют две фазы в развитии меланомы: горизонтальную и вертикальную. В начале своего развития меланома растет лишь в горизонтальном направлении, не выходя за пределы эпителиального слоя. Затем наступает вертикальная фаза и опухолевый процесс начинает распространяться в ниже расположенные слои кожи, переходит в дерму и подкожную жировую клетчатку. В вертикальной фазе рост меланомы значительно ускоряется и происходит ее метастазирование.
В зависимости от клинических проявлений существует 3 типа меланом кожи: поверхностно-распространяющаяся, узловая и лентиго-меланома. Наряду с этим в 1997 году была принята международная классификация меланом по системе TNM.
- Т- первичная опухоль, классифицируемая в зависимости от толщины прорастания, наличия или отсутствия изъязвлений. Точно определяется только после проведенного лечения.
- N — состояние регионарных лимфатических узлов.
- Nx — нет достоверных данных для правильной оценки.
- N0 — признаки поражения лимфатических узлов отсутствуют.
- N1 — метастазы в лимфатических узлах размером до 3 см.
- N2a — метастазы более 3 см.
- N2b — наличие метастазов в кожу или подкожную жировую клетчатку, расположенных на расстоянии более 2 см от основной опухоли (транзитные метастазы).
- N2c — наличие метастазов в лимфатические узлы размером более 3 см в сочетании с транзитными метастазами.
- М — отдаленные метастазы ( выходящие за пределы регионарной зоны)
- Мх — нет данных для определения наличия отдаленных метастазов.
- М0 — отдаленные метастазы не определяются.
- М1а — отдаленные метастазы в лимфатических узлах, коже или подкожной жировой клетчатке.
- М1b — наличие метастазов во внутренние органы.
Симптомы меланомы
Меланома характеризуется большим разнообразием клинической картины. Как в отношении расположения и размеров опухоли, так и в отношении ее консистенции и окраски. Меланома может быть округлой, полигональной, треугольной или иметь какую-либо другую форму. Цвет опухоли бывает черным, серым, коричневым, синеватым, розово-фиолетовым и серым. Причем окраска может быть равномерной по всей площади меланомы, а может включать сочетание нескольких цветов. Встречаются и депигментированные меланомы.
Меланома может иметь размеры от пары миллиметров до 3 см. Ее консистенция обычно плотная, но может быть и эластичной. Поверхность опухоли бывает неизмененной, изъязвленной, мокнущей, кровоточащей при травмировании или покрытой корочками. Характерным является отсутствие кожного рисунка на поверхности меланомы. В вертикальной фазе своего роста меланома начинает возвышаться над поверхностью кожи, принимая при этом грибообразную, узловую, бугристую или сферическую форму. Кожные метастазы меланомы проявляются в виде пигментных включений, узелков или гиперемии, расположенных по периметру опухоли.
Поверхностно-распространяющаяся форма меланомы встречается в 60% случаев заболевания. В начале своего роста такая меланома имеет вид небольшого пигментного пятна диаметром до 5 мм. Пятно окрашено в коричневый или черный цвет и лежит в одной плоскости с поверхностью кожи. Горизонтальная фаза поверхностно-распространяющейся меланомы может растягиваться на период до 7 лет. При переходе в вертикальную фазу развития происходит резкий рост опухоли и ее возвышение над уровнем кожи.
Узловая форма меланомы в структуре заболевания составляет около 20%. Для нее характерна форма узла, полипа или гриба. Цвет опухоли чаще бывает сине-красным или черным. Из-за того, что узловая меланома первоначально возвышается над уровнем кожи, ранее считалось, что он не имеет горизонтальной фазы развития. Однако сейчас доказано, что это не так.
Лентиго-меланома возникает при злокачественной трансформации меланоза Дюбрейля. На ее долю приходится 20% от всех меланом. Имеет достаточно длительный период горизонтального роста (10-20 лет). В вертикальной фазе развития очаг поражения становится неправильной формы с неровными краями и неравномерным окрашиванием.
По лимфатическим сосудам меланома метастазирует в лимфатические узлы и кожу. Кожные метастазы по клинической картине разделяют на узловые, сателлитные, рожеподобные и тромбофлебитоподобные. Узловые метастазы меланомы характеризуются множественными узелками различных размеров, располагающиеся подкожно на разном удалении от первичной опухоли. Сателлитные метастазы располагаются вокруг первичной меланомы в виде пигментных пятен, имеющих такую же окраску как и первичный очаг. Рожеподобная форма метастазирования имеет вид покраснения и отека кожи вокруг очага меланомы. При тромбофлебитоподобной форме наблюдается краснота кожи и расширение поверхностно расположенных вен на участке кожи вокруг меланомы, выявляются расходящиеся радиально болезненные уплотнения.
Распространение опухолевых клеток меланомы по кровеносным сосудам приводит к возникновению отдаленных метастазов во внутренних органах: легких, печени, костях, головном мозге, надпочечниках, почках.
Диагностика меланомы
Многообразие клинической картины и отсутствие ярких симптомов в начале заболевания затрудняет своевременную диагностику меланомы. Заподозрить трансформацию невуса в меланому можно при изменении его цвета, появлении неравномерности в окрашивании, сглаживании его границ, увеличении размеров, исчезновении кожного рисунка на поверхности невуса. Появление покраснения вокруг невуса, эрозирование его поверхности, возникновение трещин, кровоточивости или неприятных ощущений в области невуса также являются поводом для срочной консультации дерматоонколога.
При осмотре образования оценивают его края, плотность, смещаемость относительно окружающих тканей. Проводят дерматоскопию образования и окружающей его кожи. Для выявления метастазов меланомы осматривают и другие участки кожного покрова, а также регионарные лимфатические узлы. Возможно проведение радиоизотопного исследования. Пациент принимает радиопрепарат натощак. Затем при помощи радиометрии оценивают накопление изотопа в области образования и на здоровом участке кожи.
В диагностике меланомы категорически не применяется биопсия кожного образования, поскольку она может вызвать рост опухоли и ее метастазирование. Основным методом диагностики является обнаружение атипичных меланоцитов при проведении цитологического исследования мазка-отпечатка, взятого с поверхности образования. Однако окончательный диагноз меланомы можно поставить лишь после гистологического исследования удаленной опухоли.
Лечение меланомы
Выбор метода лечения меланомы зависит от фазы ее развития, распространенности процесса и наличия метастазирования. Если лечение начато в фазе горизонтального роста меланомы, то достаточно ее хирургического иссечения в пределах здоровых тканей. При обнаружении глубокого прорастания опухоли хирургическое лечение сочетают с иммунохимиотерапией альфа-интерфероном для профилактики рецидива. Метастазирование меланомы в регионарные лимфатические узлы является показанием к их удалению.
Выявление нескольких меланом требует удаления их всех и дополнительного проведения химиотерапии, облучения пораженных участков кожи или комбинирования этих методов с иммунотерапией. Пациентам с отдаленными метастазами меланомы проводится паллиативное лечение: иссечение крупных очагов опухоли, доставляющих пациенту выраженный дискомфорт. В некоторых случаях возможно проведение операций по удалению метастазов из внутренних органов. Также проводится лучевая и химиотерапия.
Прогноз и профилактика меланомы
К сожалению, даже при современном уровне развития медицины каждый третий случай меланомы заканчивается быстрым летальным исходом. Примерно половине пациентов не удается продлить жизнь дольше 5-ти лет.
Профилактика меланомы заключается в избегании воздействия провоцирующих факторов и онконастороженности в отношении существующих пигментных невусов. Людям со светлой кожей, особенно обладателям I и II фототипа, необходимо избегать чрезмерной инсоляции и солнечных ожогов. Важное значение имеет ограничение воздействия ультрафиолетовых лучей на те участки кожи, где расположены пигментные невусы. При появлении резких изменений в размере, цвете или консистенции невуса необходимо проконсультироваться у дерматолога или онколога. Своевременная диагностика и хирургическое иссечение меланомоопасных образований кожи и часто травмируемых невусов предупреждает их трансформацию в меланому.
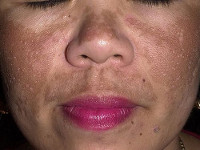
Токсическая меланодермия (меланоз Риля) – меланотический профессиональный дерматоз, вызываемый токсическим действием продуктов нефти, каменного угля и фотосенсибилизацией. Особенностью заболевания является возможность возникновения, как на производстве, так и в быту, при использовании печного отопления, обогрева керосином, газом. Дерматоз протекает стадийно, первым проявлением меланодермии становится сетчатая пигментация кожи синевато-коричневого оттенка с последующим развитием кератоза и атрофии. Патология диагностируется клинически с установлением профвредности. Лечение заключается в устранении провоцирующего фактора с подключением витаминотерапии, гепатопротекторов, энтеросорбентов, фотозащиты.
Общие сведения
Токсическая меланодермия – одна из редких разновидностей профессионального меланоза, возникающая на фоне интоксикации углеводородами и фотосенсибилизации. В отличие от других профессиональных дерматозов заболевание не обладает возрастными рамками из-за возможности возникновения в быту. Патологический процесс неэндемичен, не имеет возрастных и расовых различий, при этом причиной возникновения всегда является контакт пациента с вредным веществом. Профдерматоз развивается преимущественно в нефтедобывающих и нефтеперерабатывающих странах у рабочих НПЗ, нефтегазовой отрасли. Впервые описание заболевания появилось в дерматологии в 1917 году, когда венгерский врач Г. Риль выявил 17 случаев дерматоза, связав их с лишениями военного времени. Через два года Э. Хоффман предположил, что причина патологических проявлений связана с контактом пациентов с вредными веществами, ещё через год Р. Габерманн доказал, что токсическая меланодермия является результатом воздействия паров пыли, насыщенных акридином.
Французский дерматолог А. Сиватт в 1923 году описал идентичные клинические проявления, связав их с фотосенсибилизацией. С тех пор дерматологи не могут прийти к консенсусу по вопросу, чем являются заболевания с похожей симптоматикой – разновидностями токсической меланодермии или самостоятельными нозологиями. Актуальность темы связана с ростом заболеваемости в результате развития нефтеперерабатывающего комплекса, с экономическими потерями государств в случаях утраты работоспособности пациентами, страдающими данной патологией, нарушением их качества жизни.

Причины токсической меланодермии
Профессиональные триггеры заболевания известны, ими являются вещества, вызывающие фототоксические реакции: продукты нефтеперегонки, недоброкачественная парфюмерия, гиперинсоляция. Имеет значение и внутреннее состояние организма пациента: недостаток витаминов, патология пищеварительного тракта, вредные привычки. Механизм развития до конца не изучен. Считается, что меланогенез в норме является адаптацией организма к изменениям в окружающей среде. При развитии патологических процессов образования меланина в 60% случаев имеет значение чрезмерное ультрафиолетовое излучение, в 20% – беременность и в 20% – эндокринологические нарушения, не связанные с беременностью.
В первом случае кератиноциты, получившие меланин от меланоцитов, выносят его на поверхность в составе роговых клеток, что визуально проявляется пигментацией кожи. Во втором случае гипоталамо-гипофизарная система стимулирует дисперсию и перемещение меланина из меланоцитов в кератиноциты, которые сами по себе деструктированы. Поэтому одновременно с гиперпигментацией кожи наблюдаются гиперкератоз и явления воспаления.
Поскольку кожа гормонозависима, нарушения в гормональной системе вызывают гипермитотическую активность меланоцитов и кератиноцитов эпидермиса, которые, обмениваясь меланином, инициируют воспаление кожи и её гиперпигментацию. Т-лимфоциты при этом дополнительно сенсибилизируют дерму, разрушая её клетки, провоцируя выброс в дерму цитокинов, интерлейкинов, стимулируя процессы воспаления и пролиферации. Так «каскадно» развивается токсическая меланодермия.
Классификация и симптомы токсической меланодермии
Единого мнения о классификации патологического процесса в современной дерматологии не существует. По первичным элементам выделяют узелковую, буллёзную и смешанную меланодермию. Что касается клинических проявлений, то некоторые дерматологи считают вариантами, точнее – разными стадиями развития токсической меланодермии пойкилодермию Сиватта и меланоз Габерманна-Гоффманна, однако большинство авторов придерживаются мнения о самостоятельности этих нозологий. Специалисты полагают, что с учетом механизма развития токсическая меланодермия вместе с пойкилодермией Сиватта и меланозом Габерманна-Гоффманна входит в большую группу меланоза (его токсическую ретикулярную разновидность), и все перечисленные патологии должны рассматриваться как самостоятельные заболевания.
Болезнь развивается медленно. Дерматологи выделяют три стадии клинического течения токсической меланодермии: эритематозную, пигментную, атрофическую. Первичным элементом клинических проявлений патологического процесса является эритема, которая трансформируется в сетчатую буро-синюшную гиперпигментацию в виде небольших пятен, имеющих тенденцию к росту и слиянию, на открытых участках кожного покрова, особенно в области висков. На поверхности пятен появляются кистозно расширенные капилляры в виде мелких шелушащихся узелков. Гиперпигментированная кожа утолщается, кожный рисунок усиливается, образуются пустулы с исходом в атрофию кожи. Иногда в процесс вовлекаются слизистые. Высыпания сопровождаются продромальными явлениями, из-за нарушения обменных процессов пациент теряет вес. Иногда присутствует неинтенсивный зуд.
Диагностика и лечение токсической меланодермии
Диагноз заболевания ставит дерматолог на основании анамнеза (установление причины дерматоза, выявлении профвредности), клинических и гистологических данных: гиперкератоза, акантоза, скопления меланина в эпидермисе, периваскулярного инфильтрата в дерме. Дифференциальный диагноз проводят с другими меланодермиями, гемохроматозом, пеллагрой, пигментными фотодерматитами, болезнью Аддисона, мышьяковой дисхромией. Лечение состоит в устранении причины, вызвавшей патологический процесс, курсовой витаминотерапии с использованием гепатопротекторов и энтеросорбентов, корректировке обменных процессов. Наружно применяют средства фотозащиты, кератолитические, противовоспалительные и отшелушивающие мази, отбеливающие кожу препараты. Показано соблюдение специальной диеты, насыщенной витаминами и минералами. В качестве профилактики проводят регулярные профосмотры на производстве, улучшают условия труда, пациентов с выявленной токсической меланодермией переводят на другую работу вне контакта с профвредностями. Большое значение в профилактике заболевания принадлежит экспертизе трудоспособности.
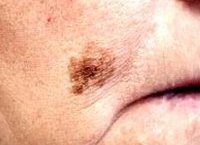
Меланоз Дюбрейля — предмеланомное заболевание кожи, представляющее собой единичное пигментное пятно с неровными очертаниями, располагающееся на открытом участке кожного покрова. Цвет пятна варьирует от светло-коричневого до черного и может быть различным в разных участках пятна. С целью дифференциации меланоза Дюбрейля от других невоидных заболеваний кожи проводится дерматоскопия, цитологическое исследование мазка-отпечатка кожного новообразования. Поскольку меланоз Дюбрейля часто малигнизируется и переходит в меланому, в лечении предпочтительно его полное хирургическое иссечение до здоровых тканей; возможно проведение рентгенотерапии.
Общие сведения
Меланоз Дюбрейля – пигментное образование, являющееся пограничным предмеланомным поражением кожи. Относится к числу меланомоопасных невусов. Меланоз Дюбрейля развивается, как правило, у лиц пожилого возраста. По некоторым данным это заболевание встречается у 3-х человек из 1000 лиц старше 50 лет. Различные авторы приводят цифры, согласно которым меланомы, развившиеся из меланоза Дюбрейля, составляют от 10% до 33% от всех меланом кожи. Частота трансформации заболевания в меланому составляет 35-40%, у некоторых авторов указана цифра 75%. Причинами злокачественного перерождения меланоза Дюбрейля считаются инсоляция, механические, химические и иные травмы новообразования.

Симптомы меланоза Дюбрейля
Заболевание представляет собой плоское единичное пигментное пятно, неровные края которого напоминают географическую карту. В начале заболевания пятно обычно имеет светло-коричневую окраску и диаметр 2-3 см. Постепенно отмечается рост пятна и потемнение его окраски. В результате размеры очага поражения кожи могут достигать 20 см в диаметре. Пятно приобретает неравномерную окраску от коричневого до черного цвета с серыми или синюшными участками. На поверхности пятна могут наблюдаться участки с отсутствием окрашивания, соответствующие зонам спонтанной регрессии заболевания.
Характерна локализация меланоза Дюбрейля — это открытые участки кожи, в основном лицо (нос, щеки, лоб) и шея. В связи с этим некоторые авторы указывают на связь возникновения заболевания с имеющимся у пациента хроническим солнечным дерматитом.
При переходе меланоза Дюбрейля в меланому на участке пигментного пятна обнаруживается уплотнение с папилломатозной поверхностью, происходит изменение цвета пятна (потемнение или осветление), усиливается процесс шелушения, вокруг пятна возникает покраснение, а на его поверхности может появиться эрозирование. Точные причины малигнизации меланоза не установлены. Определенную роль в этом процессе отводят инсоляции и травматизации пораженного участка кожи.
Диагностика меланоза Дюбрейля
Современная дерматология не может применять биопсию кожного образования для диагностики трансформации меланоза Дюбрейля в меланому, поскольку такой метод исследования может стимулировать рост опухоли и ее диссеминацию. Поэтому применяется цитологическое исследование мазка-отпечатка с поверхности образования. Простое снятие отпечатка с поверхности бывает малоинформативно. По этой причине дерматолог перед взятием мазка немного скребет поверхность образования. Диагностическим критерием возникновения меланомного рака кожи является обнаружение в отпечатке атипичных меланоцитов.
В ходе диагностики меланоз Дюбрейля дифференцируют от невуса Ота, участка гиперпигментации, себорейной кератомы, пигментированой базалиомы, пигментного невуса и меланомы.
Лечение меланоза Дюбрейля
В виду большого процента малигнизации заболевания в случае диагностики меланоза Дюбрейля должно проводиться радикальное иссечение всего участка поражения кожи вплоть до здоровых тканей. При этом захватывают 1-2 см неизмененной кожи по всему периметру пятна. Учитывая локализацию процесса на лице, его удаление иногда представляет для хирурга нелегкую задачу и требует применения методов пластической хирургии. При больших размерах пятна и связанных с эти затруднений для его хирургического иссечения может применяться локальное воздействие на образование рентгеновскими лучами, которое часто дает хорошие результаты.
Что такое меланома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Беляниной Елены Олеговны, онколога со стажем в 25 лет.
Над статьей доктора Беляниной Елены Олеговны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Меланома (от греч. melanos – "чёрный", "тёмный") — это злокачественная опухоль, развивающаяся из меланоцитов (клеток, синтезирующих меланин). Чаще всего она образуется из кожных меланоцитов, то есть располагается на коже. В 7% случаев меланома локализуется на сетчатке глаза и в 1-3% случаев — на слизистых оболочках прямой кишки, полости рта, оболочках головного и спинного мозга. [1] [2]
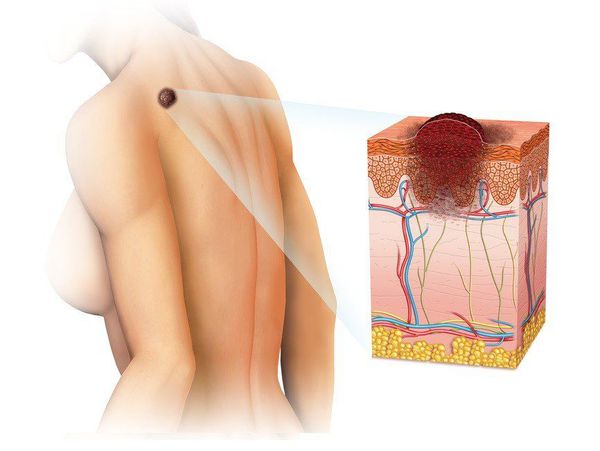
Эта болезнь — одна из наиболее злокачественных опухолей, которая часто метастазирует в разные органы.
Заболеваемость меланомой продолжает увеличиваться. По росту смертности эта патология занимает второе место после рака лёгкого. [3]
В настоящее время и звестно значительное количество факторов, которые повышают вероятность заболевания меланомой. Ни один из них не может быть признан главным или обязательным дл я возникновения заболевания. Однако современные исследования чётко установили, что основная причина меланомы — воздействие ультрафиолетовых лучей естественного солнечного света (а также излучения солярия) на кожу человека. [1] [4]
Другие факторы риска развития меланомы:
- светлая кожа (склонность к солнечным ожогам, светлые или рыжие волосы, голубой цвет глаз);
- большое количество невусов (родинок), в том числе наличие атипичных;
- меланома в личном анамензе, а также наличие меланомы у кровных родственников;
- солнечные ожоги с образованием пузырей, наличие солнечных ожогов в детстве;
- существование врождённого невуса (риск возрастает пропорционально увеличению его размера).
Особенности меланомы у детей
У детей меланома бывает редко. Однако беспигментная меланома у детей может выглядеть как обычная бородавка. Также часто встречается разновидность невусов — невус Шпитц (резко очерченная куполообразная розовато-красная папулу или бляшку), который также не всегда можно отличить от меланомы. Для уточнения необходимо наблюдение и цифровая дерматоскопия.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы меланомы
Первые признаки меланомы — появление на коже образования, непохожего на остальные по размеру, цвету и форме.
Меланома отличается от родинки следующими признаками: образование асимметричное по цвету и структуре, его края неправильные и зубчатые, оттенки в пределах одного образования отличаются, размер образования более 4 мм. С течением времени меланома изменяется по одному или нескольким ранее перечисленным критериям.
При обследовании важно учитывать, насколько пигментное образование отличается от остальных. Выявление "гадкого утёнка" среди родинок является причиной его более детального осмотра.
Клиническая картина меланомы достаточна разнообразна. Внешне она может представлять собой как незначительное пигментное пятно, так и узловое образование с изъязвлением. Цвет варьируется от светло-коричневого до чёрного.
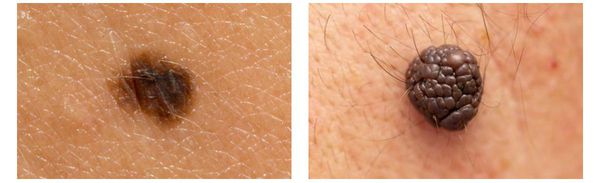
Зачастую меланома возникает у взрослых, но иногда встречаются случаи врождённой формы заболевания. В детском возрасте меланома развивается редко.
Меланома локализуется на любых участках кожи, в том числе и на ногтевой ложе.
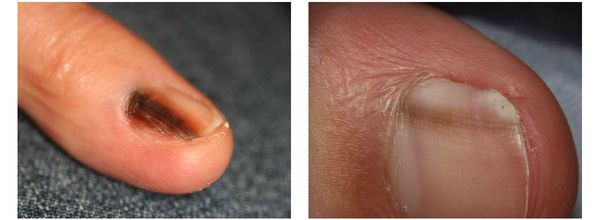
Различают четыре основных типа меланомы в зависимости от клинической картины, течения заболевания, анатомического расположения и гистологических параметров.
1. Поверхностно-распространяющаяся меланома встречается в 65-75% случаев. Для неё характерно длительное течение. Сначала это пятно коричневого цвета, которое постепенно растёт и становится асимметричным по структуре и цвету (появляются вкрапления тёмно-коричневого, чёрного и розового цвета). При переходе в вертикальную фазу роста на пятне появляется утолщение — бляшка. Наиболее часто встречаемая локализация у мужчин — на спине, а у женщин — преимущественно на нижних конечностях.
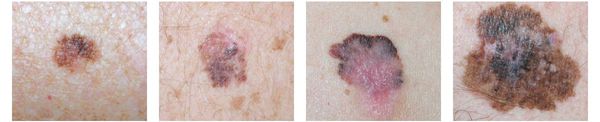
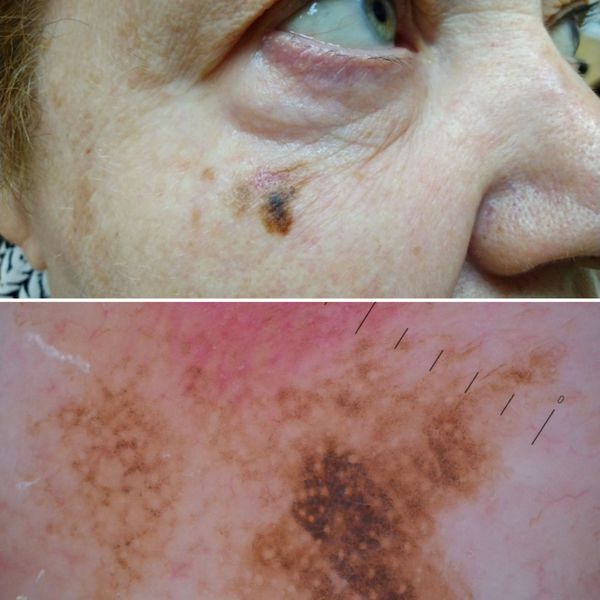
2. Лентиго-меланома представлена в виде пятна неправильной формы и окраски. Она развивается у лиц пожилого возраста. Чаще всего локализуется на лице, шее и тыле конечностей. Лентиго-меланома растёт на фоне длительно существующего злокачественного лентиго (предракового меланоза Дюбрейля). При инвазии клеток меланомы за пределы эпидермиса на пятне появляются возвышающиеся участки.
3. Узловая меланома представлена выступающим над поверхностью кожи образованием тёмно-коричневого или чёрного цвета. Часто эти образования симметричны и не вызывают подозрений. Однако, как правило, такая меланома характеризуется быстрым ростом и плотные на ощупь. С ростом опухоли она может изъязвляться. Чаще всего располагается на спине, голове и шее.
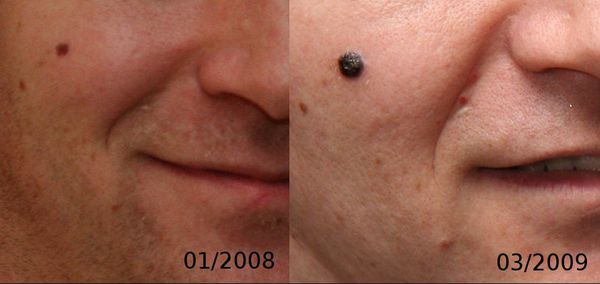
4. Во всех формах возможны беспигментные варианты (около 2%). Беспигментная (амеланотическая) меланома достаточно сложна для диагностики, так как сначала выглядит как безвредная розово-красная папула.
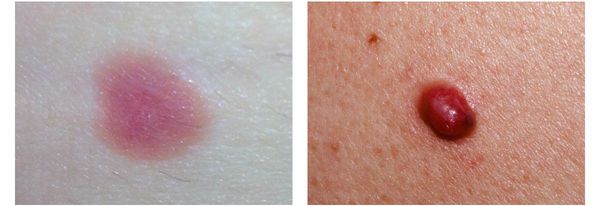
Поздние симптомы меланомы. Появление метастазов
Признаки метастазов зависят от того, в каком органе они появились:
- головной мозг — головные боли, неврологические симптомы (нарушение чувствительности к теплу, боли, расстройства памяти, координации и подвижности и т. п.);
- кости — боли в спине;
- лимфатические узлы — их увеличение и болезненность;
- на коже вблизи первичного очага — одновременное появление множества чёрных образований.
Патогенез меланомы
Патогенез меланомы, как и всех злокачественных опухолей, весьма сложный. Результат воздействия ультрафиолета на кожу человека (лучей А и В, длиной 280-340 нм) зависит от многих факторов, включающих дозу облучения и индивидуальный ответ организма (особенности иммунного ответа и генетическую предрасположенность).
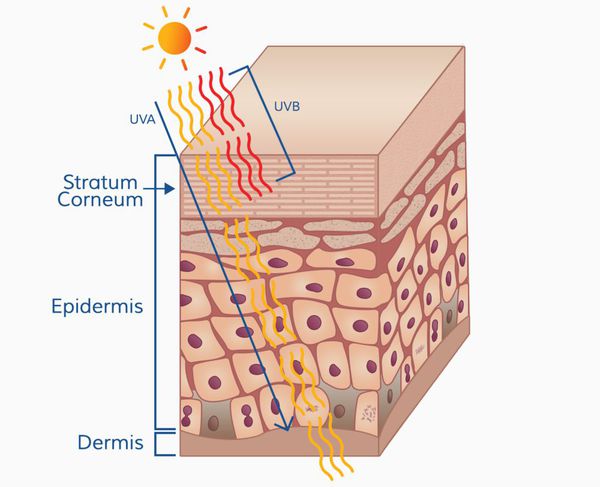
Ультрафиолетовое облучение вызывает:
- фотохимические реакции;
- повреждение молекулы ДНК (иногда повреждение восстанавливается);
- мутации (когда повреждение ДНК "не лечится" организмом);
- иммунные нарушения.
Образование пиримидиновых димеров (т. е. дефектов ДНК) под действием УФО — основная причина мутаций. [5]
Роль диспластических невусов в развитии меланомы недостаточно ясна. Проводимые исследования пока не ответили на вопрос, являются ли эти образования предраковым состояниям, или развитие меланомы в их зоне является статистически случайным событием.
По данным многочисленных гистологических исследований, около 30% меланом развиваются в области меланоцитарных невусов , остальные 70% развиваются на неизменённой коже. [6] [7] [8]
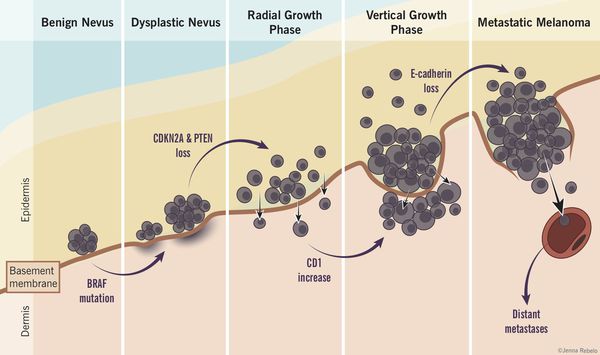
Таким образом, по имеющимся данным, на фоне невусов развивается небольшой процент всех случаев злокачественной меланомы. [4]
Атипичные невусы в первую очередь являются важными маркерами повышенного риска меланомы. При этом профилактическое удаление таких невусов нецелесообразно (они не являются 100% предшественником меланомы)
Пациенты с диспластическими невусами представляют собой группу повышенного риска и должны находиться под постоянным врачебным наблюдением.
В 7-15% всех случаев меланома является наследственной патологией. При этом обнаруживаются мутации в генах-супрессорах опухолевого роста.
Классификация и стадии развития меланомы
Стадию опухолевого процесса меланомы определяют в соответствии с классификацией TNM. Она зависит от толщины первичной опухоли, а также наличия или отсутствия регионарных и/или отдалённых метастазов.
Для определения стадии меланомы необходимо гистологическое исследование. Оценку состояния лимфоузлов для установления стадии выполняют при помощи клинического осмотра и ультразвукового исследования.
Критерий Т говорит о распространённости первичной опухоли (для классификации по этому критерию необходимо удалить первичную опухоль и провести её гистологическое исследование):
- pТis — первичная (неинвазивная) меланома (I уровень инвазии);
- pТ1 — толщина опухоли ≤ 1 мм:
○ pТ1а — II уровень прорастания опухоли в соседние ткани или III уровень без изъязвления опухоли;
○ pТ1b — IV или V уровень прорастания опухоли в соседние ткани или присутствие её изъязвления;
○ pТ2а — без изъязвления опухоли;
○ pТ2b — с изъязвлением;
○ pТ3а — без изъязвления;
○ pТ3b — с изъязвлением;
○ pТ4а — без изъязвления;
○ pТ4b — с изъязвлением.
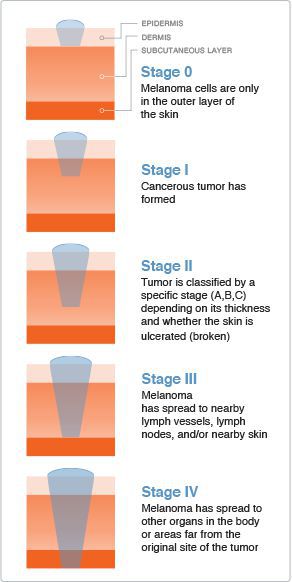
Критерий N говорит о существовании или отсутствии метастазов в регионарных лимфоузлах :
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова Артема Сергеевича, детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова Артема Сергеевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .

Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1–3 % детей, крупные или гигантские — примерно у одного из 20–50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы врождённого меланоцитарного невуса
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.

Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.

Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.

В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .

Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:

Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2–5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .

Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.

Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .

МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .
Читайте также:

