Малярия на губах у ребенка 2 года чем лечить
Обновлено: 28.04.2024
Невроз — это психологическое заболевание, которое представляет собой реакцию на психическую травму. Проявление детского невроза зависит от самой психической травмы, а также от личности самого ребенка.
Особенности формирования невроза у ребенка
Далее рассмотрим происхождение детских неврозов.
Их особенностью у детей является формирование на фоне незрелости личности. Для понимания, личность у детей определяется типом воспитания в семье.
Стоит выделить основные «неадекватные» типы воспитания:
- Недостаточное уделение внимания малышу — « гипоопека » .
- Избыточное уделение внимания — « гиперопека » .
- Жестокое воспитание.
- Авторитарное воспитание.
Как правило, неправильное воспитание может навредить формированию личности и темперамента малыша. Вследствие чего появляются негативные черты характера, неадекватные реакции со стороны ребенка. Рано или поздно это приводит к чувству неполноценности, на фоне которого любое негативное внешнее воздействие может привести к неврозу. В роли негативного фактора могут выступать: грубое слово, громкое замечание, изменение условий жизни и многое другое.
Учитывая незрелость личности у детей, редко развиваются типичные формы невроза. Чаще у них отмечаются более простые расстройства — системные неврозы. Они могут проявиться со стороны любого органа и системы органов. Считают, что выбор поражения того или иного органа зависит от наследственной восприимчивости (слабости) органа или системы организма. Такими слабыми местами у детей часто является речедвигательный аппарат (формирование заикания) и мочевыделительная система (развитие энуреза).
Существует также другой механизм развития: сочетание повышенного нервного напряжения и выполнение определенного действия или движения в этот момент. Так, данное действие или движение, может привести к формированию тиков у малыша. Таким образом, неврозы в детском возрасте чаще всего проявляются тиками, заиканием и энурезом. При отсутствии лечения системные неврозы с возрастом нередко переходят в « классические » , как у взрослых.

При неврозах у детей часто встречается заиканияе.
Виды и симптомы неврозов
Существуют такие виды общих неврозов, как:
- Истерия . У детей данное состояние проявляется избыточной, неадекватной реакцией на неудовлетворенность чем-либо. Дети с истерией нередко « притворяются » . Они могут добиваться желаемого путем манипуляции родителями. Манипуляция может заключаться в имитации симптомов заболевания. При этом врач, осматривая малыша, не находит объективных признаков заболевания.
- Неврастения . У детей она проявляется раздражительностью и слабостью. Нередко возникают бурные реакции на незначительные замечания или действия. Характерными симптомами неврастении также являются: изменчивость настроения, повышенная утомляемость, снижение работоспособности, головная боль, ощущение сердцебиения, нарушение сна. Педиатры, осматривая этих детей, нередко выставляют всем известную вегето-сосудистую дисфункцию.
- Навязчивые состояния . Развиваются у детей с определенными психологическими особенностями: боязливостью, мнительностью, нерешительностью. С раннего возраста характерно образование различных страхов. У большинства больных детей появляются разнообразные защитные реакции в виде навязчивых действий (хлопки руками, частое мытье рук, прыжки и другое). В более старшем возрасте могут появляться навязчивые мысли, сомнения и другое. При этом дети могут осознавать абсурдность своих действий и пытаются бороться с ними.
Ниже рассмотрим наиболее встречающиеся формы неврозов у детей:
- Тики . Нередко предшествуют навязчивым состояниям и действиям. Для них характерны стереотипные сокращения отдельных групп мышц. В раннем возрасте часто возникают частые моргания глазами. При прогрессировании возможно вовлечение в процесс других мышечных групп (дергание носом, заведение глаз, приподнимание бровей, приподнимание плечами и многое другое). После перенесенных ОРВИ у таких детей возможно появление дыхательных тиков: кашель, откашливание, втягивания носом и другое).
- Заикание . Также можете встретить и другое название — логоневроз. Они являются словами-синонимами. Заикание представляет собой нарушение речи, свзанное с судорожным сокращение отдельных групп мышц речедвигательного аппарата. Более подробно с проявлением и лечением данной проблемы вы можете ознакомиться в нашей статье .
- Энурез . Представляет собой ночное недержание мочи. Энурез является неврозом только в том случае, если развивается на фоне психологической травмы или изменений условий жизни (посещение первый раз садика, рождение брата или сестры и другое). Довольно характерна связь с обстановкой и ситуацией, в которой может находиться малыш. Со временем, из-за своего недуга у детей развивается ощущение неполноценности. В более старшем возрасте могут появиться негативные черты характера: несдержанность, злость, раздражительность. В ряде случаев, энурез может развиваться вместе с энкопрезом (недержание кала).
Невроз, как и другие заболевания, проходит ряд условных этапов. Эффект лечения зависит от своевременности оказания помощи. Довольно простое правило: чем на более ранних этапах оказана помощь, тем более благоприятнее эффект от лечения .
Лечение невроза у детей
Основным способом лечения является психотерапия.
Психотерапия способствует:
- Улучшению обстановки в семье.
- Улучшению взаимоотношения между ребенком и членами семьи.
- Коррекции воспитания малыша.
Все методы психотерапии детских неврозов можно сгруппировать в три основные группы: индивидуальная, групповая, семейная. Среди индивидуальной психотерапии стоит выделить: разъясняющую, рисуночную (рисование, лепка), игровую, аутогенную. Более подробно на них мы останавливаться не будем. Лишь скажем, что правильным подбором и проведением данных методов терапии занимается специалист — психотерапевт.

Основным способом лечения неврозов является психотерапия.
Медикаментозное и физиотерапевтическое лечение в данном случае способствует лишь большему эффекту психотерапии и не является основным методом лечения.
Ниже рассмотрим основные группы средств и их представители, которые могут использоваться при лечении:
- Ноотропы: пантогам, ноотропил, пирацетам, аминалон, фенибут.
- Седативные средства: валериана, пустырник и др.
- Общеукрепляющие и тонизирующие средства: препараты кальция (глюконат, хлорид, лактат, глицерофосфат); витамины (пиридоксин, тиамина бромид) ; настойки китайского лимонника, заманихи, элеутерококка, аралии, женьшеня; липоцеребрин;
- Полезны ванны (хвойные).
- В ряде случаев, по назначению лечащего врача, возможно использование психотропных средств: транквилизаторы (элениум, эуноктин, седуксен, триоксазин); антидепрессанты в малых дозах (мелипрамин, амитриптилин), при повышенной возбудимости, гиперкинезах — нейролептик соннапакс (меллерила).
Неврозы можно и нужно профилактировать. Основой профилактики является предотвращение стресса у детей. Немаловажную роль играет благоприятный микроклимат в семье и в садике, школе. В каждом конкретном случае важно найти индивидуальный личностный подход, который позволит избежать появления невроза.
Неврозы являются актуальной проблемой детской неврологии в связи с высокой распространенностью данного недуга у детей. Родителям очень важно знать основные проявления данной патологии у детей. Не занимайтесь самолечением, при появлении первых признаков невроза у малыша, обращайтесь к педиатру и детскому неврологу, которые помогут решить вам данную проблему.
Малярия — инфекционное заболевание, котороея длится долго, проявляется у детей периодическими приступами лихорадки, провоцирует увеличение печени, селезёнки и прогрессирующую анемию.
Малярия вызывается различными видами плазмодиев; передаётся комарами рода Anopheles; протекает в виде циклической смены лихорадочных периодов и межприступного состояния со значительной реакцией ретикулоэндотелиальной системы (селезёнка, печень, костный мозг).
Исторические данные
Малярия (итал. mal — плохой, aria — воздух) известна с древних времен (за 2000 лет до н. э.). Плазмодии —возбудители малярии выделены в 1880 г. французским врачом Лавераном. Специфическое лечение малярии хинной корой впервые начали применять в XVII веке; в XIX веке из хинной коры был выделен хинин. В конце XIX века Росс установил, что малярия передаётся через укус комара Anopheles. В текущем столетии были синтезированы специфические препараты по лечению малярии.
Этиология малярии у детей
Возбудителями малярии являются четыре вида плазмодиев (паразитических одноклеточных организмов). Малярийные плазмодии имеют двух хозяев: человека и комара. Жизненный цикл малярийных паразитов осуществляется бесполым размножением в организме человека (шизогония) и половым развитием в организме комара (спорогония). При укусе заражённой самки комара в организм человека попадают спорозоиты. Лимфо- и гематогенным путём они заносятся в клетки печени, где в результате размножения образуются тканевые мерозоиты, которые проникают в эритроциты крови. Здесь они превращаются в шизонты, которые многократно делятся на мерозоиты. При разрушении эритроцитов мерозоиты попадают в кровь и снова внедряются в эритроциты. Начинается новый цикл бесполого размножения. После 2-3 циклов шизогонии часть мерозоитов трансформируется в половые клетки — гаметы — женские и мужские, которыми заражаются самки комара. Длительность эритроцитарного цикла шизогонии зависит от вида плазмодия — 48 и 72 часа. Половое развитие происходит в организме комара. С кровью больного гаметы поступают в желудок комара. Мужские половые клетки соединяются с женскими и превращаются в зиготы, затем оокинеты, которые внедряются в стенку желудка, где образуются ооцисты, содержащие спорозоиты. Ооцисты разрываются, и спорозоиты попадают в полость тела, затем в слюнные железы комара, а со слюной при укусе человека — в его кровь. Половой цикл развития плазмодиев осуществляется только у самок комаров, так как только самки являются кровососущими; мужские же особи питаются растительными соками.
Эпидемиология малярии у детей
Источником малярии служит больной малярией или гаметоноситель (без проявлений болезни). В эпидемических местностях источником инфекции могут быть и дети.
Переносчиком инфекции является самка комара рода Anopheles. Другой род комаров — комар пискун — не является источником малярии. Если малярия возникает у беременной женщины, то заболевание может быть передано плоду через повреждённую плаценту или во время родов.
Восприимчивость к малярии всеобщая, особенно она повышается у ослабленных детей. Заболеваемость малярией особенно велика в местах, богатых водоёмами, удобными для развития личинок комара при достаточной температуре, обеспечивающей это развитие. Заболеваемость характеризуется сезонностью, что находится в непосредственной зависимости от биологических особенностей комара и длительности инкубационного периода.
Клиническая картина малярии у детей
Клиника малярии у детей старшего возраста такая же, как и у взрослых. У детей раннего возраста имеется ряд особенностей. Инкубационный период трёхдневной малярии в южных районах — 10-20 дней. Инкубационный период тропической малярии — 9-16 дней, четырёхдневной малярии — 14-25 дней.
Основным клиническим проявлением малярии служат лихорадочные приступы, чередующиеся с периодами спокойствия. Приступ начинается потрясающим ознобом, температура быстро повышается до 40-41°С. У больного ребёнка наблюдаются головная боль, возбуждение, боли в пояснице, конечностях, могут быть бредовые явления, потеря сознания. Озноб сменяют чувство жара и сильная жажда. Приступ заканчивается проливным потом. Температура критически падает. Самочувствие ребёнка улучшается, остается лишь слабость и сонливость. Между приступами температура остаётся нормальной, общее состояние удовлетворительное, но силы постепенно падают. Правильный ритм приступов устанавливается приблизительно с конца 2-й недели болезни.
У больных увеличиваются размеры селезёнки и печени, отмечается их болезненность при пальпации, кожные покровы и склеры становятся слегка желтушными, развивается анемия вследствие массивного разрушения эритроцитов.
Без лечения малярия продолжается не более 1,5-2 лет, после этого возникают анемия, склероз, цирроз печени и др. Без лечения во время приступов, особенно при тропической форме малярии, может развиться тяжёлое угрожающее жизни состояние больного, вплоть до комы с летальным исходом. Смертельный исход наступает вследствие закупорки капилляров мозга скоплениями плазмодиев, приводящей к мозговым расстройствам. Так, у нелеченых или плохо леченных детей и подростков была описана злокачественная молниеносная форма трёхдневной малярии. Тяжёлые проявления малярии бурно развивались при рецидивах или в начале болезни и быстро приводили к смерти.
Специфическое лечение малярии
Лечение купирует приступы в самом начале болезни, при недостаточном лечении у ребёнка вскоре могут возникнуть рецидивы. Возможно возникновение и поздних рецидивов — через 5-9 месяцев, обычно весной. У недолеченных больных малярийный плазмодий сохраняется в печени.
Малярия у грудных детей теряет свои типичные черты. Приступы болезни у детей выражены мало или отсутствуют. У детей после озноба, свойственного началу приступа, может возникнуть синюшность, похолодание конечностей; обильного пота, которым обычно заканчиваются приступы малярии у взрослых, тоже нет. Мало выражены и межприступные периоды, так как температура остается всё же повышенной. У детей могут наблюдаться менингеальные явления, симптомы менингоэнцефалита: рвота, судороги, тяжёлый токсикоз с сердечнососудистой недостаточностью, нередко кишечная дисфункция. Быстро развиваются анемия, увеличиваются размеры селезенки и печени.
Малярия во время беременности оказывает неблагоприятное влияние на развитие плода. Беременность может закончиться мертворождением, рождением недоношенных или нежизнеспособных детей вследствие интоксикации у матери. Кроме того, во время внутриутробного развития может произойти заражение плода малярией. В таких случаях рождаются слабые, недоразвитые, анемичные дети со значительно увеличенными селезёнкой и печенью. Проявления малярии у них нетипичны, отклонения такие же, как у грудных детей.
Диагностика малярии у детей
Клинический диагноз при типичных формах малярии достаточно прост. Основой являются характерные приступы с их определёнными стадиями (озноб, жар, пот), температурной кривой и увеличенной селезёнкой. Однако у детей, особенно раннего возраста, диагностика нередко представляет большие трудности. Дифференциальную диагностику приходится проводить со многими заболеваниями и прежде всего с сепсисом, а в южных районах, в Средней Азии — с лейшманиозом и др.
Для диагностики широко используется очень хорошо организованное лабораторное обследование. Кровь в обычном мазке и в толстой капле берут у больных как во время, так и вне приступа. Наличие плазмодиев позволяет точно установить диагноз, однако отсутствие паразитов в мазках не исключает малярии. Исследование крови после начатого противомалярийного лечения чаще дает отрицательные результаты.
Лечение малярии у детей
Главным в лечении малярии является раннее и полноценное использование специфических противомалярийных препаратов, проводимое не только до восстановления здоровья, но и до полного устранения из организма плазмодиев и тем самым ликвидации источника инфекции.
Арсенал противомалярийных препаратов в настоящее время достаточно широк, с их помощью можно воздействовать на малярийного паразита в разные стадии его развития. По этому принципу их делят на три группы:
- действующие на бесполые формы плазмодиев (хлорохин, галохин, акрихин, бигумаль, хинин);
- действующие на половые формы (плазмоцид, примахин);
- действующие на внеэритроцитные формы паразитов.
Целью лечения является воздействие на плазмодиев во всех стадиях их развития.
При коме, помимо противомалярийных препаратов, проводят обычно принятую при дезинтоксикации тактику лечения.
Профилактика малярии у детей
Профилактика малярии включает две задачи:
- Ликвидация резервуара малярийной инфекции. Она достигается полным, ранним выявлением и радикальным лечением не только всех больных, но и паразитоносигелей. Для предупреждения заражений здоровых детей в местах распространения малярийных комаров используют механические меры защиты от них (засетчивание окон, полог над кроватью), а также индивидуальную химиопрофилактику (хлорохин, акрихин или бигумаль).
- Борьба с переносчиками инфекции — комарами. Заключается в уничтожении мест скопления личинок комара (мелиоративные работы, опыление «парижской зеленью», заливка нефтью); разведение в водоёмах рыбок гамбузий, поглощающих личинки, а также применение инсектицидов.
В многих странах борьба с малярией решалась как общегосударственная задача по всем направлениям, в результате малярия практически давно ликвидирована. Однако в ряде стран малярия распространена достаточно широко, всегда возможны заносы её в нашу страну, поэтому профилактика малярии сохраняет своё значение.

▼ Приём пациентов:
• Пн–Пт: с 08:00 до 19:00
• Сб: с 08:00 до 14:00 — приём деж. врача, вызов врача на дом
• Вс: с 08:00 до 14:00 — приёма нет, только вызов врача на дом
▼ Приём анализов:
• подробная информация о времени приёма анализов размещена на странице «Клинико-диагностическая лаборатория»
Герпес – вирусное заболевание, которым болеют не только взрослые, но и дети. Данным термином называют различные типы вирусов герпеса. Такой вирус, попадая в организм ребенка, остается в нем навсегда. Если состояние иммунитета хорошее, то болезнь способна не проявлять себя. При ослаблении иммунной защиты возможны рецидивы и обострения, вплоть до осложнений. Заболевание имеет несколько разновидностей, но дети чаще инфицируются простым видом герпеса первого типа. Именно он называется в просторечии «герпес на губах у ребенка».
Возбудитель герпеса на губах
Герпес первого типа входит в семейство ДНК-содержащих. Именно из-за этого заразившись этим вирусом первый раз, человек станет на всю жизнь носителем данного заболевания.
Груднички и дети до 3 лет обычно не заражаются инфекцией по причине полученного от мамы иммунитета. Малыши становятся восприимчивы к заболеванию с 3-4 лет. В то же время к пяти годам большинство детей (от 60% до 80%) уже имеют иммунитет к герпесу. Заражение происходит от родителей, которые являются носителем вируса или от других детей.
Расскажем о том, как инфекция может возникнуть у ребенка. Если говорить про герпес на губах, причины у детей его возникновения следующие:
- несбалансированное питание;
- недостаток в организме одного или нескольких витаминов, микроэлементов;
- стрессовые и прочие негативные эмоциональные ситуации, в том числе психическое и умственное перенапряжение;
- сильные проявления аллергии;
- переохлаждение или перегрев на улице;
- постоянные простуды, частые заболевания, наличие хронических недугов.
Симптомы герпеса на губах у детей
Как проявляется герпес на губах у ребенка? В зависимости от стадии болезни проявления будут разными. Общие симптомы вначале – это лихорадочные состояния, чувство усталости, ломоты, раздражительность. Перед тем как появятся высыпания на коже, там обычно чувствуется зуд, покалывание, болезненные ощущения. Сыпь со временем может перейти в изъявления, ранки, их ребенок из-за зуда часто расчесывает до крови. Это удлиняет процесс заживления. Если герпес неосложненный, локализованной формы, то такой герпес у детей на губах лечения не требует. Он пройдет за 1-2 дня или продлится немного больше, но при этом без каких-либо дискомфортных ощущений для ребенка.
Другие симптомы болезни: язвы в ротовой полости, отек и кровотечение десен, увеличение лимфоузлов. Еще может наблюдаться поражение слизистой горла с образованием язвочек. В этом случае маленькому пациенту нельзя давать твердую или горячую пищу, иначе процесс выздоровления существенно задержится (2 недели или больше).
Когда следует обратиться к врачу
Симптомы вируса могут быть типичными или нетипичными. Обычный герпес на губах у ребенка пройдет через несколько недель или чуть позже сам по себе. Однако лучше даже при неосложненном заболевании обратиться к специалисту. Это поможет снять дискомфорт у малыша, будут назначены противовирусные препараты для наружного и внутреннего использования. Данные лекарства уменьшат интенсивность и длительность первых стадий болезни. К проявлениям обычного герпеса относят пузырьки на губах (деснах). Еще может быть лихорадка, сильная боль в горле и увеличенные гланды.
Немедленно следует показать ребенка специалисту, если появились нетипичные проявления герпеса. Они следующие:
- у грудничка возникла сыпь или язвочки, сильный жар. Такие признаки свидетельствуют о проявлении хронического инфекционного вируса простого герпеса;
- высыпания вокруг глаз. Заболевание нередко провоцирует воспаление роговицы глаза;
- головная боль, судороги, повышенная температура тела, потеря ориентации в пространстве. В этом случае возможно налицо проявление церебральных инфекций, спровоцированных вирусом герпеса.
Отвечая на вопрос о том, что делать, если у ребенка герпес на губе, советуем обратиться к дерматовенерологу или педиатру. Можно записаться к данным специалистам, не выходя из дома. Это можно сделать на нашем сайте. АО «Медицина» (клиника академика Ройтберга) расположено в центральном округе столицы.
Диагностика
При первичном обращении можно посетить педиатра или дерматовенеролога. Однако если болезнь часто повторяется, следует обследоваться у иммунолога-инфекциониста. Он сделает квалифицированное заключение после всех диагностических мероприятий. Если диагноз подтвердится, выписываются противовирусные лекарства, а также иммуностимуляторы. Течение болезни контролируется специалистом в обязательном порядке. Он будет отслеживать, произошли ли позитивные изменения. Периодические наблюдения у врача помогут держать ситуацию под контролем. Родители не должны этим заниматься самостоятельно. Ребенку нужно регулярно проходить обследования на предмет изменений самочувствия. Кроме того, уже после первой диагностики врачи посоветуют, как следует подбирать малышу рацион, назначат другие меры, способные улучшить состояние ребенка. Диагностику у иммунолога можно пройти и сразу, как только появились первые симптомы неприятного недуга. Болезнь лучше предупредить, чем после бороться с ее последствиями и осложнениями, тем более, что вывести данный вирус из организма невозможно.
Лечение герпеса на губах у детей
Чтобы узнать, как лечить герпес на губах у ребенка, лучше как можно быстрее посетить специализированную клинику. Здесь вам индивидуально подберут оптимальную схему лечения с учетом состояния организма маленького пациента. Однако можем предварительно рассказать, как примерно будет проходить лечение, какие препараты могут назначить.
Это такие препараты:
- иммуностимуляторы;
- противовирусные лекарственные средства;
- интерфероны.
С недугом следует бороться при первых признаках инфекции. Это гарантия оперативного и успешного выздоровления. Если герпес не лечить, он способен перейти в осложненную или хроническую форму. Тогда рецидивы станут частым явлением. Лечение здесь заключается в уменьшении симптоматики и подавлении проявления вирусной инфекции. Так как вывести полностью герпес из организма не удастся, нужно сделать все, чтобы свести его проявления к минимуму, а также, чтобы минимизировать активность вируса заболевания. Специалист должен назначить мази, таблетки, жаропонижающие препараты.
Малышам до первого года жизни прописывают в качестве лечебных средств мази и гели. Деткам постарше назначают таблетки, в особых случаях – инъекции. Еще назначаются заживляющие лечебные препараты, антисептики.
Иммунолог назначает иммуностимуляторы. Эти средства нужны, чтобы организм малыша активно боролся с инфекцией и чтобы герпес не поражал другие области слизистых, внутренние органы.
Интерфероны нужны для уничтожения инфекции и с целью воспрепятствования ее неконтролированного размножения. Бывают в виде таблеток, свечей.
Обращаться к специалистам, возможно, придется и в дальнейшем. Данный вирус не выводится из организма. Он имеет свойства периодически обостряться. В это время ваше чадо может чувствовать определенный дискомфорт в самочувствии, неприятные ощущения. Рекомендации врачей помогут облегчить это дискомфортное состояние ребенка. Вам пропишут не только препараты, диету, но и расскажут, какой образ жизни должен быть у малыша. Чаще всего специалистами, кроме лекарственных средств, назначается правильное и сбалансированное питание, прием витаминных комплексов. Также могут порекомендовать во время эпидемий гриппа прием соответствующих противовирусных препаратов и иммуностимуляторов.
Как записаться к педиатру, дерматовенерологу, иммунологу-инфекционисту
Как только появились первые признаки заболевания, не откладывайте визит к врачу. Получите консультацию у опытных медиков в АО «Медицина» (клиника академика Ройтберга). Вам назначат индивидуальный курс лечения и будут наблюдать ребенка во время его прохождения до полного выздоровления.

Малярия, известная также под названиями «болотная лихорадка», «перемежающаяся лихорадка», «пароксизмальная малярия», острое инфекционное заболевание, вызываемое несколькими видами простейших рода Plasmodium и передаваемое при укусе комара рода Anopheles. Для малярии характерны повторяющиеся приступы сильного озноба, высокой температуры и обильного пота.
Она широко распространена в теплых и влажных регионах со среднегодовой температурой 16° С и выше, встречается также в зонах более умеренного климата и совсем отсутствует в приполярных областях. Заболевание наносит серьезный экономический ущерб странам с тропическим и субтропическим климатом, лидируя среди всех заболеваний как основная причина нетрудоспособности и смертности населения.

Что это такое?
Малярия (Средние века итал. mala aria — «плохой воздух», ранее известная как «болотная лихорадка») — группа трансмиссивных инфекционных заболеваний, передаваемых человеку при укусах самками комаров рода Anopheles («малярийных комаров») и сопровождающихся лихорадкой, ознобами, спленомегалией (увеличением размеров селезёнки), гепатомегалией (увеличением размеров печени), анемией. Характеризуется хроническим рецидивирующим течением. Вызывается паразитическими протистами рода Plasmodium (80—90 % случаев — Plasmodium falciparum).
На начало XXI века заболеваемость составляла 350—500 миллионов случаев в год, из них 1,3—3 миллиона заканчивались смертью. Ожидалось, что смертность вырастет вдвое на протяжении следующих 20 лет. По последним оценкам ВОЗ, в год происходит от 124 до 283 миллионов случаев заражения малярийными плазмодиями и от 367 до 755 тысяч смертей от заболевания. С 2000 года по 2013 год глобальные показатели смертности от малярии снизились на 47 %, в Африканском регионе ВОЗ — на 54 %.
85—90 % случаев заражения приходится на районы Африки южнее Сахары, в подавляющем большинстве инфицируются дети в возрасте до 5 лет.
Как можно заразиться?
Возбудителем малярии является малярийный плазмодий. Он относится к классу простейших. Причинными агентами могут являться 5 видов плазмодиев (хотя их в природе насчитывается более 60 видов):
В эндемичных странах часто наблюдается микст-инфекция. Она характеризуется одновременным заражением несколькими видами плазмодиев. При паразитологическом исследовании они выявляются в крови.
Жизненный цикл малярийных плазмодиев включает в себя последовательную смену нескольких стадий. При этом происходит смена хозяев. На стадии шизогонии возбудители находятся в организме человека. Это стадия бесполого развития, её сменяет стадия спорогонии. Она характеризуется половым развитием и протекает в организме самки комара, который и является разносчиком инфекции. Причинные комары относятся к роду Анофелес.
Проникновение малярийных плазмодиев в организм человека может происходить на разных стадиях разными путями:
- При укусе комаром заражение происходит на спорозонтной стадии. Проникшие плазмодии через 15-45 минут оказываются в печени, где начинается их интенсивное размножение.
- Проникновение плазмодиев эритроцитарного цикла на шизонтной стадии происходит непосредственно в кровь, минуя печень. Этот путь реализуется при введении донорской крови или при использовании нестерильных шприцев, которые могут быть заражены плазмодиями. На этой стадии развития он проникает от матери ребенку внутриутробно (вертикальный путь заражения). В этом заключается опасность малярии для беременных.
В типичных случаях деление плазмодиев, попавших в организм при укусе комара, происходит в печени. Их количество многократно увеличивается. В это время клинические проявления отсутствуют (инкубационный период). Длительность этой стадии различна в зависимости от вида возбудителя. Минимальная она у Р. Falciparum (от 6 до 8 суток) и максимальна у Р.malariae (14-16 суток).

Малярия на губах
Проявляется малярия на губах в виде небольших по размеру пузырьков, расположенных близко друг к другу и заполненных прозрачной жидкостью. Причиной возникновения на коже таких поражений является вирус простого герпеса первого типа. Поэтому использование термина «малярия» для обозначения данного явления не является корректным.
Также среди простонародных обозначений вируса герпеса на губах встречаются такие термины как «простуда» или «лихорадка на губах». Проявляется данное заболевание местными симптомами, которые развиваются в соответствии с определенной схемой. Кроме местных симптомов пациентов могут беспокоить и некоторые общие проявления этой болезни.
Симптомы малярии у человека
К характерным симптомам малярии относят повышение температуры, озноб, болезненность суставов, рвоту, снижение гемоглобина в крови, обнаружение гемоглобина в моче, судороги. В некоторых случаях больные отмечают покалывание кожных покровов, этот симптом особенно часто встречается при малярии, вызванной P. Falciparum. При осмотре врач отмечает увеличение селезенки, больного беспокоит очень сильная головная боль, нарушается кровоснабжение головного мозга. Малярия может заканчиваться летальным исходом, от нее сильнее всего страдают дети и беременные женщины.
Точный диагноз ставится после исследования крови на наличие возбудителей, для чего берутся два мазка – «толстая капля» и тонкий мазок. В капле можно проанализировать больший объем крови и поэтому этот анализ считается более чувствительным, однако он позволяет только выявить наличие плазмодия. Для определения вида возбудителя необходим тонкий мазок, в котором паразита лучше видно. Точный диагноз микроскопическое исследование крови не всегда позволяет определить, так как в мазке незрелые формы различных видов возбудителя трудно отличить друг от друга. При проведении анализа рекомендуется изучить несколько паразитов, которые проходят различные стадии созревания.
К современным методам исследования относятся специальные диагностические тесты, в основе которых лежат иммунохимические реакции. Такое исследование относится к наиболее быстрым (5–15 минут), точным и одновременно наиболее дорогим методам.
Осложнения
У ослабленных, или нелеченных больных, а также при ошибках терапии могут развиться следующие осложнения:
- малярийная кома;
- отечный синдром;
- обширные кровоизлияния (геморрагии);
- разные варианты психозов;
- почечная и печеночная недостаточность;
- инфекционные осложнения;
- разрыв селезенки.
Отдельным осложнением малярии следует отметить гемоглобинурийную лихорадку. Развивается она на фоне массивного размножения плазмодиев, при лечении медицинскими препаратами, вследствие разрушения эритроцитов (гемолиза). В тяжелых случаях этого осложнения, к общим симптомам и жалобам приступа малярии добавляется прогрессирующее уменьшение образования мочи. Развивается молниеносная почечная недостаточность, часто с ранним летальным исходом.

Диагностика
При периодических приступах озноба и лихорадки без видимой причины всегда можно подозревать малярию, особенно в тех случаях, если больной посещал очаги малярии на протяжении последнего года или двух лет. Типичным в диагностике малярии является обнаружение паразита в мазке и толстой капле. Необходимо идентифицировать вид возбудителя, так как от этого зависят лечение и прогноз. Мазки крови повторяют через 4—6 часов, если первый мазок был отрицательным.
Толстая капля готовится растягиванием большой капли крови на 15 мм на стекле так, что клетки крови наслаиваются одна на другую. Мазок можно высушить. Проводится окраска по Гимзе или Райт— Гимзе. После окрашивания мазок может быть промыт буферным раствором и высушен на воздухе. Так как эритроциты гемолизируются водой в нефиксированной толстой капле, паразиты выглядят как внеклеточные организмы на фоне стромы эритроцитов. Использование тонких мазков, которые перед окраской фиксируются метанолом, — менее чувствительный метод, чем толстая капля, но прост в интерпретации.
Для диагностики Р. falciparum можно применять непосредственно у постели больного тест-полоски с моноклональными антителами богатому к гистидином протеину-2, который обладает точностью, сопоставимой с кровяной каплей, и требует меньше усилий, чем микроскопия. Информативна ПЦР и другие пробы, но они широко не используются. Серологические тесты могут отражать предыдущее заражение, но не диагностируют острый процесс.
Как лечить малярию?
Всех больных с малярией госпитализируют в инфекционный стационар.
Этиотропное лечение малярии:
- «Хинин» — быстродействующий противомалярийный препарат,оказывающий влияние на все штаммы плазмодиев. Препарат вводят внутривенно капельно. Это необходимо для создания высокой концентрации лекарства в сыворотки крови. Длительность лечения «Хинином» составляет 7-10 дней. Если внутривенное введение лекарства становится невозможным, его вводят внутримышечно или перорально. Лечение одним «Хинином» часто бывает недостаточным. В таких случаях его прием совмещают с приемом антибиотиков из группы тетрациклинов или других противомалярийных средств.
- «Хлоридин» представляет собой лекарственное средство, оказывающее повреждающее воздействие на различные формы плазмодиев. Этот препарат является довольно эффективным, но действует медленнее «Хингамина». В тяжелых случаях их рекомендуют принимать одновременно.
- «Хингамин» — широко применяемое противомалярийное лекарственное средство, вызывающее гибель плазмодиев. Таблетки назначают больным малярией и используют для профилактики инфекции. Принимать их следует после еды в течение 5 дней. В тяжелых случаях препарат вводят внутривенно капельно. Детям «Хингамин» назначают в виде внутримышечных инъекций двукратно с интервалом в 6 часов. Чтобы ускорить и усилить терапевтический эффект препарата, его назначают вместе с противовоспалительными и гормональными средствами.
Кроме этиотропной терапии проводят симптоматическое и патогенетическое лечение, включающее дезинтоксикационные мероприятия, восстановление микроциркуляции, противоотечную терапию, борьбу с гипоксией.
Внутривенно вводят коллоидные, кристаллоидные, сложносолевые растворы, «Реополиглюкин», изотонический физиологический раствор, «Гемодез». Больным назначают «Фуросемид», «Маннитол», «Эуфиллин», проводят оксигенотерапию, гемосорбцию, гемодиализ.
Для лечения осложнений малярии используют глюкокортикостероиды – внутривенно «Преднизолон», «Дексаметазон». По показаниям переливают плазму или эритроцитарную массу.
Профилактика
Профилактика малярии требует приёма специальных таблеток. Начать их приём следует за 2 недели до предполагаемого выезда в зону риска. Прописать их может врач-инфекционист. Продолжать приём назначенных таблеток стоит и после приезда (в течение 1–2 недель).
Кроме этого, для профилактики распространения инфекции в странах, где недуг не редкость, проводятся мероприятия по уничтожению малярийных комаров. Окна зданий защищены специальными сетками. Если вы собрались ехать в такую опасную зону, стоит обзавестись специальной защитной одеждой и не забывать о приёме профилактических таблеток.
Такие меры профилактики практически полностью исключают заражение этой опасной болезнью. В том случае, если наблюдается хотя бы несколько симптомов из вышеописанных, следует незамедлительно обратиться к инфекционисту. Своевременно начатое лечение позволит практически полностью избавиться от заболевания и не допустить развития осложнений.
Разработка вакцин от малярии
Ведутся разработки и клинические испытания различных вакцин от малярии.
В июле 2015 года Европейское агентство лекарственных средств выпустило позитивное мнение на вакцину «Москирикс» (Mosquirix) от Plasmodium falciparum, также широко известную как «RTS,S/AS01», разработанную британской фармацевтической компанией GlaxoSmithKline и проверенную более чем на 15 тысячах детей. Вакцина показала эффективность около 30-40% при четырехкратном введении (в 0, 1, 2 и 20 месяцев).
Публикация европейского агентства поспособствует получению разрешений на применение в африканских странах. Всемирная организация здравоохранения изучит, насколько безопасно использование вакцины детьми, которые наиболее подвержены этой болезни., применение вакцины в отдельных государствах ожидается в 2017 году. Вакцина, вероятно, сможет стать дополнением к множеству мер, принимаемых для борьбы с малярией.
Лабиальный герпес (герпес на губах, простой герпес) — заболевание, которое вызывается вирусом герпеса 1 типа. Вирусов герпеса выделяют 8 типов, но в том, что называется простудой на губах, виновен чаще всего 1 тип.
Как происходит заражение вирусом?
Вирусом можно заразиться разными путями: воздушно-капельным, контактным (через общие полотенца, столовые приборы, через поцелуи), половым путем, самовыражением (когда из язвочек вирус попадает на здоровые слизистые и заражает их). Заразиться можно при переливании крови и ребенок может получить вирус от матери внутриутробно.Инкубационный период (от момента контакта до появления первых признаков) составляет 2-14 дней.Человек становится заразным, как только появляются болячки на губе, и заразен для окружающих пока корочки не отпадут.

Фото: Один из самых распространенных путей передачи герпеса — контактный.
Где скрывается вирус?
Если человек заразился однажды, то герпес останется с ним на всю жизнь. Вирус попадает в организм через трещинки на коже губ. Дальше он проходит в клетки нашего организма и размножается, выделяя всё новые вирусы, которые разрушают клетки. Так протекает обострение с пузырьками. А потом вирус никуда не исчезает. Он попадает в нервные окончания и там хранится до следующего обострения.
Почему появляется простуда на губах?
Те, кто болеют герпесом заметили, что обострения начинаются вместе с ОРВИ. Герпес возникает при снижении иммунитета, защитные силы которого идут на подавление ОРВИ. Еще простуда на губах появляется, когда защитные силы организма ослабли: при хронической усталости, недосыпании, частых стрессах, неправильном питании, злоупотреблении алкоголем и активном курении, у женщин в начале беременности и в первые 5-7 дней после родов.

Фото: Простуда на губах может появляться только в случае снижения иммунитета
Как проявляется герпес?
В медицине принято выделять 5 статей развития простого герпеса:
1. Первая стадия возникает при появлении пузырьков. Проявляется жжением и зудом в области губы, ее отеком.
2. Вторая стадия начинается с появлением пузырьков. Сначала маленькие, они растут, заполняются прозрачной жидкостью. Через пару дней жидкость мутнеет.
3. Для третьей стадии болезни характерен разрыв пузырьков. На месте лопнувших пузырьков образуются язвочки с отеком. Эта стадия опасна развитием осложнений. Человек в этот момент очень заразен.
4. В четвертой стадии язвочки покрываются плотной корочкой.
5. На пятой стадии корочки подсыхают, отпадают. Симптомы проходят. Человек становится не заразен.
Как часто могут быть обострения?
Выделяют три формы течения заболевания:
• тяжелая: 6-8 рецидивов в год, часто сопровождаются высокой температурой, головной болью, слабостью, рвотой, воспалением лимфоузлов;
• средней тяжести с обострениями 3-4 раза в год;
• легкая форма: 1-2 рецидива в год.
Чем может быть опасен герпес?
Герпес может вызывать множество осложнений. Некоторые их них опасны для жизни.
- Бактериальные осложнения. Чаще всего к вирусу просто присоединяются бактерии и пузырьки наполняются гноем. Если пузырьки уже лопнули, то язвочки покрываются гноем, боль в губе становится нестерпимой и корочка не образуется.
- Герпетический стоматит — поражение слизистой оболочки полости рта. Болезнь начинается с резкого повышения температуры, слюнотечения и резкой боли при пережевывании пищи. Во рту - много пузырьков, похожих на герпес на губах.
- Герпетическое поражение глаз начинается с рези в глазах, слезотечения. Человек из-за сильной боли не может открыть глаза. Опасное состояние, которое может закончиться слепотой.
- Герпес пищевода. Возникает при распространении герпеса с губ. Появляются трудности при глотании, сильная боль, отказ от еды и похудение.
- Герпетическая пневмония и герпетический гепатит встречаются у людей с иммунодефицитом и возникают вместе с бактериальными и грибковыми процессами.
- Герпетическое поражение нервной системы протекаете в виде менингоэнцефалита и является самой тяжелой формой герпеса. Начинается с резкой головной боли, тошноты и рвоты, высокой температуры, двигательных нарушений и судорог. Болезнь неблагоприятна.

Фото: Воизбежание осложнений приступать к лечении герпеса нужно своевременно.
Как лечить герпес?
Полостью и навсегда вылечить герпес нельзя, но можно уменьшить частоту рецидивов и снизить тяжесть симптомов
Есть три группы препаратов для лечения герпеса:
• противовирусные препараты;
• иммуномодуляторы;
• инактивированные вакцины.
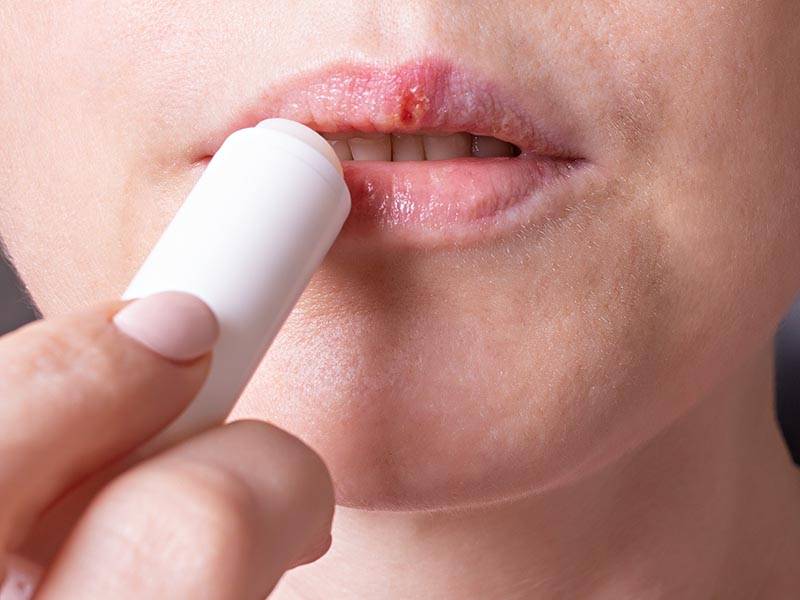
При местных формах герпеса с нечастыми обострениями используются препараты с дезинфицирующим действием и препараты для ускорения заживления. К ним относятся примочки из хлоргексидина, гель алломедин, мазь декспантенол. При обострениях реже 1 раза в 6 месяцев лечение, направленное на уменьшение количества вирусов в организме (вирусной нагрузки) не требуется. Просто нужно заниматься спортом, высыпаться и хорошо питаться, чтобы иммунитет был крепким.
Фото: Лечение герпеса
Если герпес появляется 1 раз в 3 месяца и чаще, тогда назначаются противовирусные препараты, выбор отдается ацикловиру и валацикловиру. Препараты применяются в таблетках внутрь ( 5 раз в день по 1 таблетке не менее 5 дней) и в виде мази на сами пузырьки (тонким слоем 5 раз в день 5 дней, даже при исчезновении проявлений болезни). Существуют противовирусные препараты растительного происхождения, например, алпизарин. Выпускается в двух формах: в виде таблеток и свечей ( при генитальном герпесе).
Еще одно направление лечения герпеса — иммуномодуляторы и индукторы интерферонов.
Иммуномодуляторы — препараты, которые воздействуют на иммунитет и укрепляют его. Есть растительные и синтетические препараты. Растительные (женьшень, элеутерококк, эхинацея, лимонник, девясил, родило розовая), которые обладают общетонизирующим действием. Содержат небольшое количество стимулирующих веществ и поэтому единственным их противопоказанием является наличие аллергии. Могут применяться курсами на протяжении всей жизни. Синтетические в таблетках и капсулах (интерферон, ликопид, арбидол) и уколах (тимолин, тимоген, альтевир, неовир)повышают защитные силы организма, снижают количество и тяжесть обострений. Применяются только после консультации с врачом.
Используются и индукторы интерферонов (циклоферон). Препарат стимулирует образование своего интерферона, который не позволяет вирусу попасть в клетку и снижает риск заражения здоровых соседних клеток.
В последние годы активно разрабатывалась и проходила доклинические испытания вакцина против герпеса. Она содержит фрагменты ДНК вируса. Вакцина позволит увеличить интервал между обострениями простуды на губах, а в некоторых случаях и полностью излечить пациента от вируса герпеса.
Существует множество эффективных методов лечения симптомов герпеса, снижения и тяжести частоты обострений, но правильное и действенное лечение может подобрать только врач.
Читайте также:

