Липома в матке что это такое и как лечить
Обновлено: 22.04.2024
Липома – это распространенная доброкачественная мезенхимальная опухоль, состоящая из зрелых жировых клеток. Представляет собой округлое или продолговатое образование мягкоэластической консистенции, покрытое неизмененной кожей. Опухоль медленно увеличивается в размерах, не вызывая неприятных ощущений. При локализации в непосредственной близости от сосудов и нервов может сдавливать их, провоцируя развитие осложнений. Диагностика включает визуальный осмотр и биопсию, при глубоко расположенных образованиях показано УЗИ или МРТ. Лечение – хирургическое удаление опухоли.
МКБ-10
Общие сведения
Липомы выявляются примерно у 1 из 100 человек. Мужчины и женщины заболевают одинаково часто. Средний возраст пациентов, обратившихся к хирургу по поводу жировика, составляет 40-60 лет. Для детей формирование липом нехарактерно. В 98% случаев новообразования расположены в толще подкожной жировой клетчатки, 2% случаев приходится на липомы головного мозга, сердца, органов желудочно-кишечного тракта. В 94% случаев жировики представлены единичными узлами. Частота встречаемости липом ЦНС составляет 0,5% от числа всех новообразований головного и спинного мозга. На долю липом приходится 60% всех неэпителиальных опухолей кишечника.
Причины липомы
Опухоль может быть самостоятельным новообразованием или одним из проявлений некоторых дерматологических, неврологических и других заболеваний. Липоматоз – это полиэтиологическая патология, для развития которой необходимо сочетание нескольких причинных факторов. К числу основных обстоятельств, повышающих риск появления образований, можно отнести:
- Генетическую предрасположенность. В литературе описаны семейные случаи формирования жировиков. Семейный липоматоз наследуется по аутосомно-доминантному типу, при наличии патологии у родителей вероятность появления образований у детей составляет 75%. Частота выявления опухолей не зависит от пола.
- Нарушения эмбриогенеза. Обнаружение липом в нехарактерных для них местах обусловлено дистопией зачаточных жировых клеток. Например, в ЦНС жировики развиваются при перемещении адипоцитов в первичную нервную трубку. При этом скопления жировой ткани нередко являются частью комплекса врожденных аномалий.
- Некоторые заболевания и синдромы. Существует большое количество патологических процессов, которые сопровождаются формированием множественных липом. Это болезнь Деркума с многочисленными болезненными образованиями, болезнь Маделунга, для которой характерно появление жирового «хомута» в области шеи, синдром Коудена и другие.
Вероятность липомы повышают эндокринные нарушения, в первую очередь – гипофункция гипофиза, щитовидной и поджелудочной желез, хронический алкоголизм, злоупотребление наркотиками, злокачественные новообразования верхних дыхательных путей. Множественные липомы чаще встречаются у женщин, что может указывать на связь липоматоза с изменением уровнем эстрогенов, заболеваниями женской половой сферы.
Патогенез
Ключевая роль в развитии локального скопления адипоцитов отводится хромосомным аномалиям, затрагивающим длинное плечо 12-й хромосомы. Здесь расположены гены, ответственные за синтез ТАГ-липазы – фермента, регулирующего процесс расщепления жиров и обеспечение организма энергией. Согласно другой теории, появление жировиков обусловлено чрезмерным депонированием липидов в клетках жировой ткани.
Предпосылки для образования липом создаются на этапе эмбрионального развития, когда идет закладка жировой ткани эмбриона. Опухоль окружена рыхлой капсулой, которая слабо отграничивает жировик от окружающих неизмененных тканей. Глубоко расположенная липома имеет многочисленные псевдоподиеподобные отростки, которые проникают в промежутки между мышцами и сухожильные влагалища, разрушают апоневрозы.
Классификация
Липомы отличаются по расположению, анатомическому и гистологическому строению, ряду сопутствующих патологических изменений. Все перечисленное определяет особенности клинического течения заболевания, выбор предпочтительного метода лечения, прогноз. Современная классификация включает восемь клинических разновидностей липом:
- Периневральная. В 90% случаев развивается в месте прохождения срединного нерва. Часто сопровождается макродактилией.
- Люмбосакральная. Ассоциируется с пороками развития позвоночника, незаращением дужек позвонков, нарушением формирования спинного мозга. Часто появляется одновременно с жировиком, располагающимся в позвоночном канале.
- Внутри- или межмышечная. Располагается в пространствах между отдельными мышцами. Не имеет четких границ, что затрудняет ее полное удаление. Часто рецидивирует.
- Разлитая. Внешне представляет собой гроздевидное скопление жира без четкого отграничения от окружающих тканей, значительно увеличивает объем анатомической области, в которой локализуется.
- Липома сухожильного влагалища. Скопления адипоцитов разрастаются во влагалищах сухожилий и на синовиальных оболочках суставов.
- Миолипома мягких тканей. Имеет в своем составе некоторое количество мышечных волокон.
- Ангиолипома. У пациентов обоих полов обычно выявляется в почках. У мужчин старше 50 лет встречается в подкожной жировой клетчатке верхних и нижних конечностей.
- Аденолипома. Имеет в составе компоненты потовой железы.
Симптомы липомы
Жировик может развиться на любом участке тела за исключением ладоней и стоп. Имеет вид уплотнения желейной плотности или мягкоэластичного узла, который не спаян с окружающими тканями, легко смещается относительно кожи и подлежащих мышц. Образование медленно растет, достигая 5-20 см в диаметре. Покрывающая узел кожа не изменена. Вес тела пациента и толщина слоя подкожной клетчатки не влияют на объем новообразования. Все липомы, за исключением периневральной, безболезненны. Пальпация узлов не вызывает неприятных ощущений.
Липома во внутренних органах в течение длительного времени никак себя не проявляет, часто становится случайной находкой во время обследования, проводимого по другому поводу. Когда новообразование достигает значительных размеров, оно может нарушать работу органа, что сопровождается характерными для данной анатомической области симптомами. Проявления, как правило, нарастают постепенно, что обусловлено медленным ростом опухоли.
Осложнения
Поверхностно расположенные жировики не вызывают проблем. Исключением могут стать крупные подкожные липомы, расположенные в проекции крупных сосудов и нервных стволов, поскольку сдавление указанных анатомических структур приводит к нарушению кровотока и иннервации. Липома, локализованная на открытых участках тела, голове или шее становится причиной заметного косметического дефекта. Узел, растущий рядом с крупными суставами, может ограничивать движения конечностей.
Липомы мозга провоцируют появление неврологической симптоматики: судорог, упорных головных болей, нарушения работы тазовых органов. Жировые скопления в подслизистом слое кишечника нарушают пассаж кишечного содержимого. Жировики в камерах сердца могут потенцировать артериальную гипертензию, недостаточность кровообращения. Описаны случаи злокачественного перерождения.
Диагностика
Постановка диагноза подкожной липомы производится дерматологом. Характерный внешний вид, отсутствие жалоб, указание на медленный рост дают врачу возможность установить вид новообразования во время первого обращения пациента. Дополнительные обследования осуществляются для дифференциации липом с другими доброкачественными опухолями кожи и подкожно-жировой клетчатки. Диагностику жировиков внутренних органов проводят врачи соответствующего профиля. Больным могут быть назначены:
- Гистологическое исследование. При изучении образца ткани, взятого при биопсии узла, выявляются зрелые адипоциты разного размера. Внутри новообразования хорошо развита капиллярная сеть. Длительно существующая липома большого размера может включать участки атрофии. Наличие липобластов указывает на миксоидную липосаркому.
- Ультразвуковое исследование.УЗИ мягких тканей применяется для определения размеров узла, выявления межмышечных тяжей, дифференциальной диагностики жировика с эпидермоидной кистой, иными доброкачественными новообразованиями мягких тканей. УЗИ сердца позволяет обнаружить жировые узлы в желудочках и предсердиях.
- Магнитно-резонансная томография.МРТ головного мозга помогает выявить скопления адипоцитов в полости черепа. МРТ брюшной полости дает возможность визуализировать объемные образования в полых органах. На томограммах грудной клетки хорошо видны жировики в стенках пищевода.
Лечение липомы
Удаление поверхностно расположенных жировиков проводится с косметической целью и для восстановления нарушенных функций пораженного сегмента. Особого внимания со стороны хирурга требуют липомы значительных размеров, быстрорастущие узлы, сдавливающие внутренние органы, болезненные и плотные образования, спаянные с подлежащими тканями. Удаление таких опухолей проводится безотлагательно.
Консервативная терапия
Медикаментозное удаление жировиков применяется в отношении новообразований, расположенных под кожей. С этой целью инъекционным способом вводятся препараты, которые расщепляют липиды, накопленные в адипоцитах. Липолитической активностью обладают глюкокортикостероиды, некоторые мезотерапевтические средства. Метод эффективен в отношении поверхностных жировиков, диаметр которых не превышает 3 мм. Липолитики уменьшают объем узла, но не изменяют характер обменных процессов в опухолевых клетках, поэтому через некоторое время липома может рецидивировать.
Хирургическое лечение
Оперативное удаление жировика является предпочтительным методом лечения, поскольку позволяет устранить опухоль любой локализации и размеров. Фрагменты капсулы и измененной жировой ткани, которые остаются после удаления новообразования, могут стать причиной рецидива. В связи с этим узел во время операции должен быть вылущен полностью, со всеми структурными компонентами. Иссечение подкожной липомы осуществляется следующими способами:
- Эндоскопическая операция. Удаление некрупных поверхностных узлов выполняется с использованием эндоскопической техники. С ее помощью можно провести все манипуляции через небольшие проколы кожи без риска формирования крупных рубцов на месте разрезов. Недостатком методики является сложность определения границ узла с рыхлой капсулой.
- Открытая операция. Предотвратить повторное появление жировика позволяет его полное иссечение вместе с капсулой, что возможно только при достаточных по протяженности операционных разрезах. В области молочной железы удаление опухолей производится методом секторальной резекции с целью сохранения правильной формы женской груди.
Подкожные узлы иссекаются под местной анестезией в амбулаторных условиях, не требуют длительного восстановительного периода. Операции на сердце, внутренних органах и кишечнике выполняются в стационаре после тщательного обследования, предварительной подготовки, под наркозом. Показания для хирургического удаления определяются с учетом степени нарушения функций пораженного органа и риска развития осложнений для пациента.
Профилактика и прогноз
Прогноз в отношении жизни и здоровья благоприятный. Меры профилактики не разработаны. Имеющиеся подкожные новообразования рекомендовано наблюдать у дерматолога или дерматоонколога с частотой посещений 1 раз в год. Это необходимо для своевременного выявления возможных осложнений изначально доброкачественной неоплазии. Скопления жира в ЦНС, сердце, почках, печени, кишечнике целесообразно удалять сразу после обнаружения, чтобы не допустить нарушения функций пораженных органов.
2. Врожденные липомы головного и спинного мозга: клиническая и МРТ-диагностика/ Бейн Б.М., Сырчин Э.Ф., Якушев К.Б.// Медицинский альманах – 2013 - №3.
3. Ультразвуковая диагностика липом мягких тканей с использованием методик цветного допплеровского картирования и эластографии/ Е.А. Вецмадян, Г.Е. Труфанов, В.В. Рязанов, О.Т. Мостовая, К.В. Новиков, Н.С. Караиванов// Вестник Российской Военно-медицинской Академии. - 2012 - 2(38).
Лучевые признаки липомы матки
а) Терминология:
• Опухоли матки, которые полностью состоят из жировой ткани или помимо жировой ткани содержат также гладкомышечную и соединительную ткань
б) Лучевая диагностика:
• Объемные образования матки, содержащие жировую ткань
• Локализуются в основном в теле матки (в 90% случаев), реже - в шейке матки
• Имеют сферическую или овоидную форму
• Четко отграничены капсулой
• Имеют неоднородную структуру
• Маточное происхождение опухоли подтверждается на переформатированных многоплоскостных изображениях и на основании тканевого мостика, связывающего опухоль с миометрием
• Обычно бывают случайной находкой при УЗИ или КТ
• МРТ:
о Очаги, дающие на Т1-ВИ сигнал высокой интенсивности, аналогичный сигналу от подкожной жировой ткани
о Имеются участки гипоинтенсивного сигнала, соответствующие гладкомышечной ткани
о Артефакт химического сдвига на изображениях, в которых сигналы от воды и жира находятся соответственно в фазе и в противофазе
• При УЗИ гиперэхогенные образования с четкими границами:
о Имеют феномен дорсального усиления эхосигнала или акустическую тень
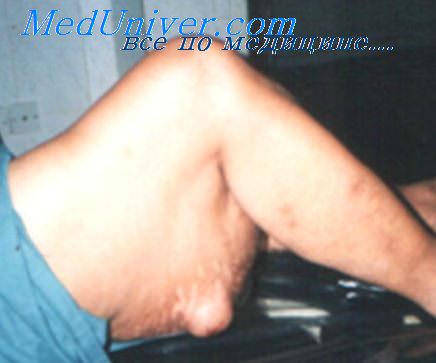
(Слева) При УЗИ матки в поперечной плоскости у пациентки 62 лет видно крупное эхогенное образование, которое замещает миометрий. Морфологическое исследование подтвердило диагноз липомиомы.
(Справа) При УЗИ матки в продольной плоскости видно крупное эхогенное образование с акустической тенью, содержащее жир. Во время операции была выявлена крупная липомиома. (Слева) При КТ таза с контрастным усилением в аксиальной плоскости у пациентки 72 лет с липомиомой в миометрии визуализируется большое образование, предположительно содержащее жировую ткань; видны участки гипоинтенсивного сигнала, соответствующие гладкомышечным клеткам, разделенным соединительной тканью.
(Справа) При КТ таза с контрастным усилением в аксиальной плоскости у пациентки 56 лет визуализируется образование в миометрии, содержащее жировую ткань с участками мягкотканной плотности, соответствующее липомиоме.
в) Дифференциальный диагноз:
• Доброкачественная кистозная тератома яичника
• Доброкачественная миома матки с дегенерацией
• Злокачественная смешанная мезодермальная опухоль (ЗСМО)
• Миома матки, подвергшаяся саркоматозной дегенерации
• Доброкачественная липома малого таза
• Липосаркома таза
г) Клинические особенности:
• В основном встречаются у женщин после менопаузы
• Почти всегда бывают доброкачественными
• Описаны редкие случаи развития липосаркомы из липомиомы
- Вернуться в оглавление раздела "Гинекология."
Редактор: Искандер Милевски. Дата обновления публикации: 28.1.2022
Миелолипома. Субкутанная ангиолипома.
Naevus lipomatoses superficialis — подкожные плоские бляшки иногда с разрастанием эпидермиса Бывают врожденными или возникают в раннем детском возрасте, главным образом в зоне таза. Микроскопически между пучками волокон дермы, преимущественно периваскулярно, определяется разрастание жировой ткани на фоне выраженной редукции эластики.
Миелолипома — редкая опухоль, в которой зрелая жировая ткань находится в смесн с кроветворной. Встречается в забрюшинной клетчатке, клетчатке малого таза, в надпочечниках. Новообразование сохраняет доброкачественный характер и не сопровождается нарушениями кроветворения
Помимо узловатых липом, выделяют некоторые формы, которые не все авторы причисляют к бластомам. К таким формам относят ретроректальную липому, ветвистую липому суставов, кольцевую липому шеи (жирная шея Маделунга). Последняя чаще наблюдается при длительном алкоголизме одновременно с алкогольным поражением печени. Встречаются также симметричные липомы, например на бедрах — липоматоз типа "штанов наездника».
Субкутанная ангиолипома (гемолипома, «ангиофиброма», телеангиоэктатическая липома, «lipoma dolorosa», множественная семейная липома) состоит из липоцнтов, по характеру и структуре аналогичных липоцитам классической, описанной выше липомы, отличается обилием капилляров и фиброзных прослоек. По частоте возникновения уступает классической липоме. Представлена часто многочисленными, болезненными узлами, встречается в молодом возрасте (чаше на 2-м десятилетни жизни, т. е. в пубертатном периоде), чаще у лиц мужского пола. Наиболее типична локализация в передней стенке живота, на предплечье. В опухоли наблюдается тромбоз расширенных сосудов.
Весьма своеобразна веретеноклеточная липома (подкожная веретеноклеточная липома), детально описана F. M. Enzinger и D. A. Harvey в 1975 г, L. Angervall — в 1976 г Первоначально часто оценивалась как липосаркома Веретеноклеточная липома встречается преимущественно у взрослых, глав ным образом после 45 лет. В 90% поражаются мужчины.
В большинстве случаев опухоль располагается в дерме или подкожной клетчатке в виде солитарного медленно растущего образования, локализуется чаще всего в области плечевого пояса, спины и задней поверхности шеи Может такие встречаться на конечностях, особенно верхних, туловище, голове.
Веретеноклеточная липома выглядит как округлый или овальный, обычно хорошо отграниченный узел, плотной консистенции, желатинозный, размером 1-13 см. серо-желто-розового цвета на разрезе.
Микроскопически опухоль образована хорошо отграниченной, но резко инкапсулированной зрелой жировой тканью, которая диффузно или локально замещена пролифератами из мелких тонких веретенообразных клеток. Эти клетки мономорфны, имеют одно вытянутое ядро и узкие биполярные цитоплазматические отростки. Иногда в их цитоплазме определяются отдельные липидные вакуоли. Митозы редки, промежуточное вещество вариабельно в зависимости от преобладания мукоидной субстанции или коллагена. Встречаются базофилы, небольшие скопления лимфоцитов. Сосуды в основном толстостенные, небольшого размера. Клетки часто расположены периваскулярно. что напоминает структуру ангиоперицитомы. Прогноз благоприятный. Рецидивов и метастазов не описано, несмотря на то что встречаются участки, где опухоль инфильтрирует окружающие ткани.
Гистогенез веретеноклегочной липомы неясен V. М. Kiuinger и D. A. Harvey предполагают влияние эндокринных и наследственных факторов, играющих роль стимуляторов роста этих опухолей, относительным подтверждением чего может служить почти исключительное поражение мужчин 45 -70 лет. Веретеноклеточную липому необходимо отличать от высокодифференци рованной и миксоидной липосарком, миксо-, фибро- и ангиолипом.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
а) Терминология:
1. Определения:
• Опухоли матки, которые полностью состоят из жировой ткани или, помимо жировой ткани, содержат также гладкомышечную и соединительную ткань
2. Подтипы:
• Липомиома, липома, фибромиолипома, ангиолипомиома
б) Лучевая диагностика:
1. Общие сведения:
• Наиболее надежные диагностические признаки:
о Объемное образование матки, содержащее жировую ткань
• Локализация:
о В основном в теле матки (в 90% случаев), реже - в шейке матки
о В 60% случаев бывает интрамуральной, в 35% — субсерозной и в 5% - субмукозной
• Размеры:
о Варьируют, составляя в среднем 5-10 см
• Морфология:
о Сферическое или овоидное образование
о Четко отграничено капсулой
о Имеет неоднородное содержимое
о Принадлежность матке трудно установить (особенно при КТ и УЗИ), если липома имеет ножку или растет экзо-фитно
2. Рентгенография при липоме матки:
• Рентгенография:
о Рентгенонегативное образование малого таза, частично окруженное рентгенопозитивным ободком
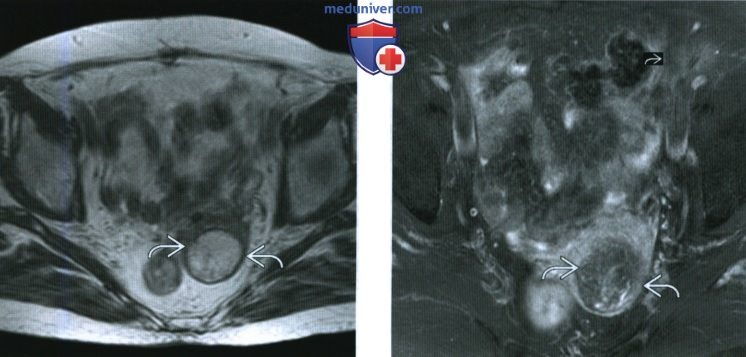
(Слева) При МРТ на Т1-ВИ FSE в аксиальной плоскости видно округлое гиперинтенсивное образование матки.
(Справа) При МРТ с контрастированием на Т1-ВИ FS в аксиальной плоскости видно гиперинтенсивное образование матки, почти полностью сформированное из жировой ткани. При исследовании операционного материала образование оказалось липомиомой.
3. КТ при липоме матки:
• Жировая плотность (в пределах от -120 до -20 HU) с вариабельными участками мягкотканной плотности в матке
4. МРТ при липоме матки:
• Т1-ВИ:
о Очаги повышенной интенсивности сигнала, аналогичного сигналу от подкожной жировой ткани
о Участки сигнала низкой интенсивности, обусловленные наличием гладкомышечной ткани
о Артефакт химического сдвига на изображениях, в которых сигналы от воды и жира находятся соответственно в фазе и в противофазе
• Т1-ВИ FS:
о Липоматозные участки имеют сигнал низкой интенсивности, как и подкожная жировая ткань
о Участки геморрагий и муцинозно-кистозного перерождения в миоме с дегенерацией обусловливают высокую интенсивность сигнала
• Т2-ВИ:
о Сигнал промежуточной или высокой интенсивности, как и у подкожной жировой ткани
о Артефакт химического сдвига указывает на липоматозное содержимое опухоли
• Т1-ВИ FS с контрастированием:
о Гладкомышечный компонент дает незначительное повышение интенсивности сигнала
о Капсула умеренно васкуляризирована
• Липоматозный компонент независимо от импульсной последовательности, в которой выполняется исследование, имеет сигнал, изоинтенсивный сигналу от подкожной жировой ткани
• Маточное происхождение опухоли подтверждается на переформатированных многоплоскостных изображениях и наличием тканевого мостика, связывающего опухоль с миометрием
5. УЗИ при липоме матки:
• Гиперэхогенное образование с четкими границами
• Гипоэхогенные очаги и перегородки
• Дорсальное усиление эхосигнала или акустическая тень
• Может быть частично окружена гипоэхогенным ободком
6. Рекомендации по проведению лучевых исследований:
• Наиболее информативные методы визуализации:
о Обычно бывают случайной находкой при УЗИ или КТ
о КТ часто имеет диагностическое значение, особенно при интрамуральных липомах
о Методом выбора в диагностике является МРТ:
- Имеет высокую чувствительность и специфичность в выявлении жировой ткани
- Наиболее информативный метод, позволяющий установить маточное происхождение опухоли на ножке
• Оптимизация протокола исследования:
о Для подтверждения того, что гиперинтенсивный сигнал вызван жировой тканью, а не миомой с очагами кровоизлияния или высокого содержания муцина, необходимо получить Т1-ВИ и Т1-ВИ FS
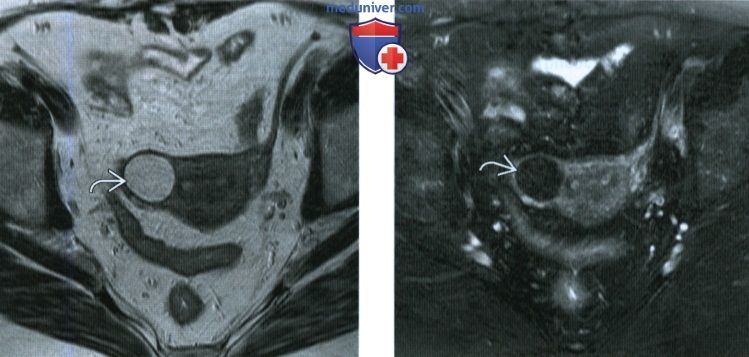
(Слева) При МРТ на Т1 -ВИ в аксиальной плоскости у пациентки 42 лет в миометрии выявлено гиперинтенсивное объемное образование с четкими границами.
(Справа) При МРТ на Т2-ВИ FS в аксиальной плоскости у той же пациентки с липомиомой визуализируется полное насыщение ткани того же гиперинтенсивного на Т1-ВИ образования, обусловленное крупными участками жировой ткани.
в) Дифференциальная диагностика липомы матки:
1. Доброкачественная кистозная тератома яичника:
• Наиболее распространенное образование малого таза, содержащее жир
• Внематочное образование, исходящее из яичника
• Наблюдается главным образом в репродуктивном периоде и редко в постменопаузе
• Содержит жир, соли кальция, жидкость и мягкие ткани
• Наличие в тератоме зубов, уровня жидкости и дермоидного бугорка имеет диагностическое значение
2. Доброкачественная миома матки с дегенерацией:
• Красная (геморрагическая) дегенерация:
о Гиперинтенсивный сигнал на Т1-ВИ и Т1-ВИ FS о На Т2-ВИ часто сигнал низкой интенсивности
• В период беременности повышается риск дегенеративных изменений
• Муцинозно-кистозная дегенерация:
о Гиперинтенсивный сигнал на Т1-ВИ и Т1-ВИ FS о Яркий сигнал на Т2-ВИ
3. ЗСМО:
• Крупная опухоль матки на широком основании с признаками прорастания в миометрий
• Могут быть очаги отсутствия сигнала, связанные с наличием небольших включений жира, на изображениях, в которых сигналы от воды и жира находятся в противофазе
4. Нетератомные липомы яичника:
• Чаще исходят из яичника, чем из матки
• Встречаются крайне редко
• Представлены липомами или липомиомами яичника
5. Миома матки с саркоматозной дегенерацией:
• Неоднородная опухолевая масса, исходящая из миометрия
• Кистозная дегенерация и некроз, жировая ткань отсутствует
• Геморрагическая и гиалиновая дегенерация, сигнал на Т1-ВИ FS остается ярким
• Надежных визуально-диагностических критериев, позволяющих отличить доброкачественную миому матки с дегенерацией от лейомиосаркомы, нет
6. Доброкачественная липома таза:
• Расположена экстраперитонеально
• Имеет четкие границы
• Однородная опухолевая масса, содержащая жир
• Отчетливо отличается от матки
7. Липосаркома таза:
• Обычно располагается экстраперитонеально и лишь иногда интраперитонеально
• Неоднородное мягкотканное образование
• Количество жировой ткани вариабельно
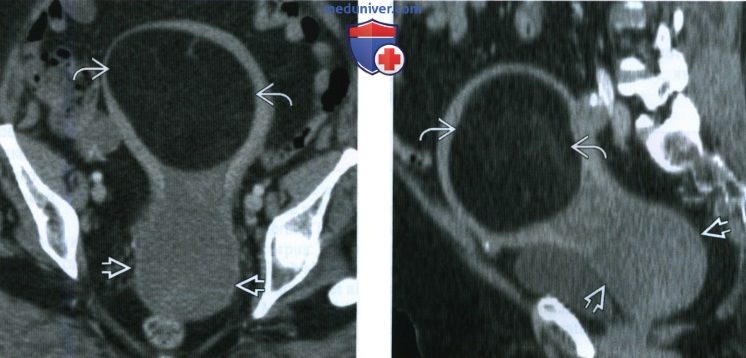
(Слева) При КТ таза с контрастным усилением в аксиальной плоскости видно крупное объемное образование в верхней части матки и другое образование с гомогенной структурой и низкой рентгеновской плотностью в нижнем сегменте матки. Во время операции выявлены липомиома и обычная миома матки.
(Справа) При КТ с контрастным усилением в сагиттальной плоскости и многоплоскостной реконструкцией изображения видны как липомиома, так и обычная миома.
г) Патологоанатомические особенности:
1. Общие сведения:
• Этиология:
о Существуют различные теории:
- Опухоль исходит из сместившихся остатков эмбриональной мезодермы, способных к липобластической дифференцировке
- Опухоль происходит из плюрипотентных мезенхимальных клеток
- Источником опухоли являются липобласты, мигрирующие вдоль маточных артерий и нервов
- Опухоль является результатом метаплазии стромальных или гладкомышечных клеток в предсуществующей миоме
• Сопутствующие заболевания:
о Часто сочетается с миомой матки
2. Макроскопические изменения и исследование операционного материала:
• Липома имеет четкие границы и капсулу
• Консистенция опухоли зависит от того, какой компонент превалирует в ней:
о «Чистая» липома - мягкоэластическое образование бледно-желтого цвета (встречается редко)
о Липомиома представляет собой плотное серовато-белое образование с участками желтого цвета, имеющими мягкую консистенцию
о В случае ангиолипомиомы имеются мелкие сосудистые скопления, особенно на периферии опухоли
3. Микроскопические изменения:
• Во всех липомах матки имеются жировые и гладкомышечные клетки (за исключением «чистой» липомы)
• Обычно гладкомышечные клетки превалируют над жировой тканью
• Фибромиолипома: гиалинизированная фиброзная строма
• Ангиолипомиома: выраженная пролиферация аномальных кровеносных сосудов
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о Обычно опухоль имеет бессимптомное течение
о Опухоль, проявляющаяся клинически, вызывает такие же симптомы, как миома матки:
- Хронические болезненные ощущения внизу живота
- Чувство тяжести внизу живота
- Ощущение давления внизу живота
- Маточные кровотечения
2. Демографические особенности:
• Возраст:
о В большинстве случаев опухоль диагностируют у женщин в постменопаузе
• Эпидемиология:
о Выявляют в операционном материале в 0,03-0,2% случаев выполнения гистерэктомии
4. Лечение:
• При бессимптомном течении лечение не требуется
• Отдельным больным с клиническими проявлениями выполняют гистерэктомию
е) Особенности диагностики:
1. Важно знать:
• МРТ - наиболее точный метод, позволяющий подтвердить происхождение опухоли из матки
• МРТ - наиболее чувствительный и специфичный метод, позволяющий подтвердить наличие в опухоли жировой ткани
2. Признаки, учитываемые при интерпретации результатов:
• Необходимо установить, исходит ли опухоль из матки
• Наличие в опухоли жировой ткани, по существу, является диагностическим признаком липом матки
Редактор: Искандер Милевски. Дата обновления публикации: 29.1.2022

Образования на половых органах представляют несколько разновидностей. Причины, закономерности, механизмы их возникновения в одних случаях известны и понятны, в других – остаются пока не вполне ясными. Разные виды образований затрагивают специфические ткани. Разделяют следующие виды образований на наружных половых органах: липома, атерома, бартолинит, папиллома.
Липомы чаще всего образуются в подкожно-жировом слое. Нельзя четко обозначить причины их возникновения, однако установлена определенная статистическая связь с наследственной предрасположенностью. При этом рост липом никак не связан с потреблением жира или склонностью к подкожным жировым отложениям. Частота образования липом у худых и полных людей одинакова. Размер липом может быть от 1 до 15 см, они обычно не болят и не вызывают зуд, представляя только косметическую проблему. Случаи злокачественного перерождения липом очень редки; чаще механические повреждения несут угрозу нагноений и инфицирования. Липомы до 3 см лечат безоперационно – путём введения в них препарата, действие которого приводит к рассасыванию образования. Большие липомы удаляют хирургически: лазером, электрокоагуляцией или радионожом.
Как правило, на месте качественно проведённой операции новая липома не возникает. Однако, нередки случаи, когда новые липомы образуются в близлежащих тканях.
2. Атеромы
Атерома – это киста, наполненная желтоватой жидкостью, образованной жировыми клетками, эпидермисом и кожным салом. Поскольку всё это в кисте находится в состоянии застоя, при вскрытии обычно удаляемая субстанция имеет неприятный запах. Причины возникновения атером: повышенная жирность кожи, угревая сыть, нарушении чистоплотности, гормональные сдвиги, наследственность. Атеромы образуются там, где много сальных и потовых желез. Когда они разрастаются до размеров 5 см, на поверхности кожи возникает напряжение и даже возможно внутреннее воспаление. Всегда рекомендуется удалять атеромы, не дожидаясь осложнений, хотя перерождаются они также крайне редко.
Удаляется атерома полностью, путём вычленения из тканей. При этом стараются не нарушить её целостность и следят, чтобы не осталось частичек оболочки кисты, иначе это может вызвать рецидив на том же месте.
3. Бартолинит
Бартолинит – это следствие закупорки бартолиниевой железы. Она находится у входа во влагалище и участвует в любрикации (увлажнении) наружных половых органов. В моменты полового возбуждения этот процесс особенно интенсивен. Когда происходит закупорка протока железы, образуется киста, в которой скапливается вырабатываемый секрет. Если не предпринять лечебные меры, зачастую происходит инфицирование и прорыв кисты. Это даёт облегчение, поскольку полость освобождается от скопившихся секреторных масс. Однако, последствия такого самопроизвольного вскрытия на фоне абсцесса могут быть очень опасными. Следует непременно обратиться к врачу при первых признаках уплотнения на входе во влагалище. Если не проводится лечение или киста не вскрывается самопроизвольно, начинается общее недомогание: поднимается температура, ощущается боль при ходьбе, возникают признаки острого инфицирования. В самых сложных случаях абсцесс может перейти на внутренние половые органы: матку, придатки.
Лечение бартолинита в неосложнённых случаях путём вскрытия кисты не представляет сложности. Операция проводится амбулаторно под местным обезболиванием. В более тяжелых случаях или при констатации послеоперационного рецидива принимается решение о бартолинэктомии (полное удаление бартолиниевой железы). Это довольно сложная операция, но в ряде случаев без неё не обойтись.
4. Папилломы
Папилломы наружных половых органов – это разрастание эпидермиса половых губ. По внешнему виду папилломы легко дифференцируются от иных образований. Они обычно располагаются на ножке, напоминая форму гриба. В отличие от других неосложнённых образований, папилломы могут чесаться или болеть; нередко они травмируются. Причина их появления – ВПЧ, вирус папилломы человека, который активизируется при благоприятных условиях (снижение иммунитета, стресс, гормональная перестройка). Заражение ВПЧ происходит при половых контактах или от матери в момент рождения. Латентный период у этого вируса (без каких-либо образований на коже) может длиться неопределенно долго. Собственно разрастание эпидермиса на половых органах может быть спровоцировано рядом факторов, преимущественно связанных со снижением или истощением защитных ресурсов организма.
Лечатся папилломы всегда комплексно: образования на коже удаляются хирургически, а сам вирус папилломы человека подвергается системной терапии, направленной на повышение иммунитета, восстановление гормонального равновесия и сбалансированного обмена веществ.
Лечить папилломы нужно обязательно. Они не только могут разрастаться до больших размеров, но и несут риск заражения полового партнёра.
Читайте также:

