Липома переднего средостения справа что это такое
Обновлено: 27.04.2024
Липома средостения на рентгенограмме, КТ, МРТ
а) Терминология:
• Доброкачественное новообразование, состоящее из жировой ткани
б) Лучевые признаки липомы средостения:
• Рентгенография:
о Объемное образование в средостении или расширение тени средостения
• КТ:
о Чаще всего встречается в преваскулярном отделе средостения
о ± тонкие мягкотканные перегородки (< 2 мм) или тонкая капсула
о Объемное образование гомогенной жировой плотности (от-60 до -120 ед.Н) с четким контуром
• МРТ:
о МРТ является предпочтительным методом диагностики объемных образований жировой плотности
о При наличии на Т1ВИ гиперинтенсивного объемного образования подавление сигнала от жировой ткани позволяет подтвердить ее наличие
о ± тонкие мягкотканные перегородки (< 2 мм), капсула:
- Тонкие перегородки и капсула гипоинтенсивны на Т1ВИ и Т2ВИ
- Тонкие перегородки обычно не контрастируются
- Тонкая капсула может контрастироваться
(а) Пациент с липомой в средостении. При рентгенографии органов грудной клетки в ПП проекции определяется крупное образование, оттесняющее трахею влево. Верхний край объемного образования визуализируется над уровнем ключиц, что указывает на расположение его в среднем или заднем средостении.
(б) У этого же пациента при КТ с контрастным усилением в висцеральном отделе средостения выявляется объемное образование жировой плотности с четким контуром, в структуре которого визуализируется тонкая мягкотканная перегородка Мягкотканные узелки и прочие признаки злокачественного новообразования отсутствуют, что свидетельствует в пользу липомы. (а) При КТ с контрастным усилением и кардиосинхронизацией вдоль правой стороны выносящего тракта правого желудочка определяется объемное образование жировой плотности. Прилежащие структуры средостения оттеснены образованием, однако признаки инвазии отсутствуют.
(б) У этого же пациента при МРТ после контрастного усиления на Т1ВИ в косоаксиальной проекции в режиме визуализируется диффузное подавление сигнала от объемного образования, что соответствует наличию в нем жировой ткани. МРТ позволяет оценивать объемные образования с позиции тканевых характеристик и особенностей контрастирования.
в) Дифференциальная диагностика:
• Липосаркома
• Медиастинальный липоматоз
• Тимолипома
• Тератома
• Грыжа Морганьи
г) Патоморфология:
• Состоит из зрелых адипоцитов и содержит небольшое количество соединительной ткани, формирующей перегородки
д) Диагностические пункты:
• Объемное образование гомогенной жировой плотности, располагающееся в средостении, при отсутствии перегородок или при наличии нескольких тонких неконтрастирующихся перегородок может быть с уверенностью расценено, как липома
• Интенсивность сигнала от липомы при МРТ во всех последовательностях должна соответствовать жировой ткани
• При наличии толстых мягкотканных перегородок или узловых компонентов следует заподозрить липосаркому
Размеры и строение липом средостения. Пример липом средостения
Размеры опухоли различные: от небольшой опухоли весом 10 г до большой массы диаметром 20 х 30 см, весом свыше 3,5 кг (Кратчер и Плотт, 1954). Отечественные авторы, выполнившие операцию по поводу липомы средостения, наблюдали опухоли размером 5x6 и 4 х 4 см (Б. В. Петровский, 1954; Б. К. Осипов, 1957).
Гистологическая структура липом средостения не отличается от таковой при липомах другой локализации. Имеет свои особенности разновидность липомы данной области — гибернома. Эта опухоль окружена более плотной капсулой, заметно дольчатое ее строение. Основная масса опухоли состоит из больших яйцевидных клеток, разделенных на дольки нечетко выраженными трабекулами. Протоплазма клеток имеет эозинофильную окраску, вакуолизирована. Ядра ее небольшие, расположены в центре клетки. В крупных клетках ядра эксцентричны. Всюду встречаются маленькие группы лимфатических узлов и плазматических клеток, которые скапливаются в зонах дегенерации [Киттл, Боли и Шейфер (Kitlle, Boley, Schafer, 1950)].
Растут липомы средостения медленно и вначале не дают никаких симптомов. Однако со временем, особенно при локализации опухоли вблизи сердца, между сердцем и костной частью грудной клетки появляются неприятные ощущения, боли в груди, одышка (Кратчер и Плотт, Б. К. Осипов и др.).
Некоторые хирурги наблюдали липомы средостения, располагающиеся в обеих грудных полостях и соединяющиеся друг с другом перешейком [Уотсон и Урбан (Watson, Urban)]. В этих случаях клиническое течение отличалось большой тяжестью, особенно в отношении резких нарушений кровообращения в малом круге. При локализации опухоли вблизи от пищевода могут иметь место дисфагические симптомы (Б. К. Осипов).
Дооперационное распознавание липом средостения крайне затруднительно. Некоторые из них распластываются по наружному, перед нему или заднему контуру сердца, создавая впечатление расширения границ сердца. При выхождении опухоли за пределы средостения (например, на шею или переднюю поверхность грудной клетки) диагноз более вероятен, но все же затруднен без специальных методов исследования (рентгенография с применением искусственного пневмоторакса, томография, ангиокардиография, биопсия).
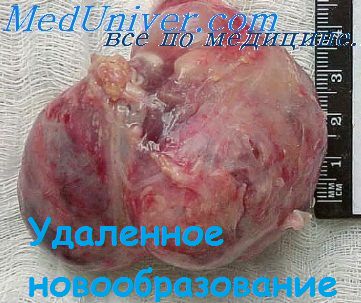
Некоторые из опухолей перерождаются в липосаркомы, о чем имеются указания в печати (К. Сторн, Фарбмин). При этом резко изменяется симптоматология и появляются быстро нарастающие признаки сдавления органов и сосудов средостения.
Мы наблюдали и оперировали одну больную, у которой удаленная опухоль средостения оказалась липомой.
Больная Г, 2,5 лет, поступила в клинику 10/Х 1990 г. Четыре месяца назад родители стали обращать внимание на одышку и синюху лица, появляющиеся у девочки после умеренных движений. Эти явления прогрессировали. При рентгенологическом исследовании выявлена большая тень (размером 5x6 см) овальной формы, прилегающая к правой поверхности сердца и локализующаяся в переднем средостении. Предположительный диагноз : киста средостения.
Особых изменений со стороны сердца и легких не найдено. Нb 93%, эр. 3 900 000, л. 9200. Отмечается эозинофилия (5%) при нормальной остальной части формулы. Реакция Казони отрицательная, реакция Пирке — также.
Ввиду нарастания тягостных симптомов сдавления органов грудной полости и размеров образования в средостении решено предпринять хирургическое вмешательство.
19/Х под интратрахеальным наркозом разрезом в седьмом межреберье вскрыта грудная полость. В заднем средостении определяется дольчатая овальной формы опухоль, спаянная с перикардом, пищеводом, нижней полой веной и корнем правого легкого. Опухоль легкого мобилизована и удалена в пределах здоровых тканей. Гемостаз. Послойное закрытие грудной клетки. Послеоперационный период гладкий.
На рисунке показан внешний вид опухоли, 5x6 см в диаметре, весом 70 г, имеющей все признаки липомы. При гистологическом исследовании этот диагноз подтвердился.
Больная была осмотрена через 5 лет. Состояние ее хорошее, все тягостные симптомы прошли, занимается спортом.
Диагностика липомы средостения на рентгене, КТ, МРТ
а) Определение:
• Доброкачественное новообразование, состоящее из жировой ткани
б) Лучевая диагностика липомы средостения:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Объемное образование гомогенной жировой плотности с четким контуром
о ± тонкие мягкотканные перегородки (> 2 мм) или тонкая капсула
• Локализация:
о Чаще всего встречается в преваскулярном/переднем отделе средостения
• Размер:
о В 80% случаев > 5 см:
- Менее чем в 1 % случаев > 10 см
- Липомы в средостении больше, чем в кожных покровах
• Морфологические особенности:
о Может выявляться тонкая фиброзная капсула
2. Рентгенография липомы средостения:
• Объемное образование в средостении или расширение тени средостения:
о При рентгенографии определить жировую плотность удается редко
о Хондроидная или остеоидная минерализация наблюдается редко
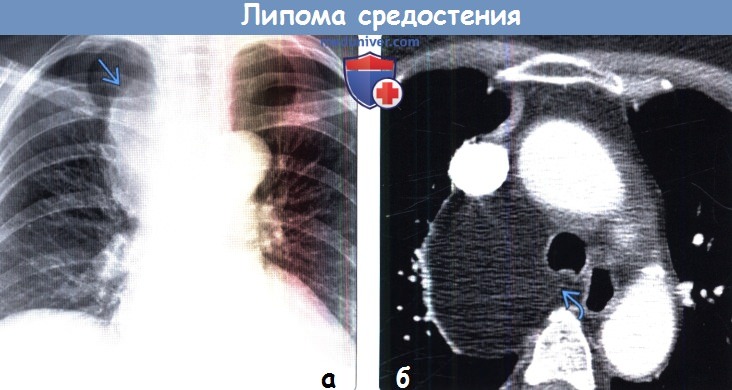
(а) Пациент с липомой в средостении. При рентгенографии органов грудной клетки в ПП проекции определяется крупное образование, оттесняющее трахею влево. Верхний край объемного образования визуализируется над уровнем ключиц, что указывает на расположение его в среднем или заднем средостении.
(б) У этого же пациента при КТ с контрастным усилением в висцеральном отделе средостения выявляется объемное образование жировой плотности с четким контуром, в структуре которого визуализируется тонкая мягкотканная перегородка Мягкотканные узелки и прочие признаки злокачественного новообразования отсутствуют, что свидетельствует в пользу липомы.
3. КТ липомы средостения:
• Чаще всего встречается в преваскулярном отделе средостения
• Объемное образование гомогенной жировой плотности (от -60 до -120 ед.Н) с четким контуром:
о ± тонкие мягкотканные перегородки (> 2 мм)
4. МРТ липомы средостения:
• Т1ВИ FS:
о При наличии на Т1ВИ гиперинтенсивного объемного образования подавление сигнала от жировой ткани в данном режиме позволяет подтвердить ее наличие
• Т1ВИ FS с контрастным усилением:
о Тонкая капсула может контрастироваться:
- Тонкие перегородки обычно не контрастируются
• Интенсивность сигнала от липомы при МРТ во всех последовательностях должна соответствовать подкожной жировой клетчатке:
о Тонкие перегородки и капсула гипоинтенсивны на Т1ВИ и Т2ВИ
5. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о МРТ является предпочтительным методом диагностики объемных образований жировой плотности в средостении
о КТ облегчает выявление кальцификатов и протяженности опухоли
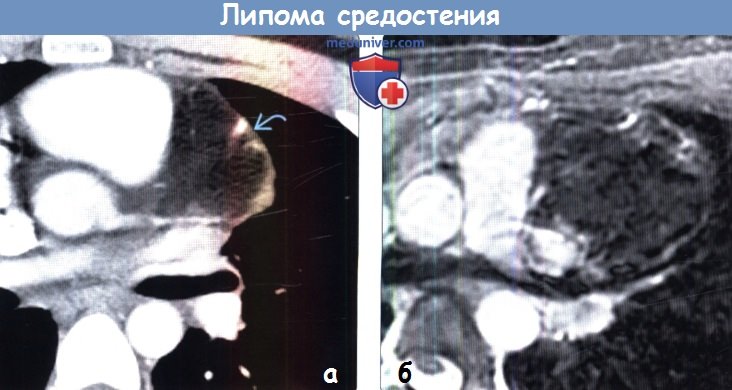
(а) При КТ с контрастным усилением и кардиосинхронизацией вдоль правой стороны выносящего тракта правого желудочка определяется объемное образование жировой плотности. Прилежащие структуры средостения оттеснены образованием, однако признаки инвазии отсутствуют.
(б) У этого же пациента при МРТ после контрастного усиления на Т1ВИ в косоаксиальной проекции в режиме визуализируется диффузное подавление сигнала от объемного образования, что соответствует наличию в нем жировой ткани. МРТ позволяет оценивать объемные образования с позиции тканевых характеристик и особенностей контрастирования.
в) Дифференциальная диагностика липомы средостения:
1. Липосаркома:
• Весьма редкое злокачественное новообразование сочетанной жировой и мягкотканной плотности
• Толстые мягкотканные перегородки (>2 мм) или узелки позволяют заподозрить липосаркому
2. Медиастинальный липоматоз:
• Инфильтративная жировая ткань, не покрытая капсулой
• Встречается при ожирении и введении стероидных препаратов
3. Тимолипома:
• Редкая доброкачественная опухоль тимуса, содержащая жировую ткань
4. Тератома:
• Новообразование в преваскулярном отделе средостения, состоящее из высокодифференцированных тканей, в том числе жировой
5. Грыжа Морганьи:
• Может имитировать опухоль средостения
• Обнаружение мезентериальных сосудов
г) Патоморфология:
1. Основные особенности:
• Генетические особенности:
о Множественные липомы в 30% случаев являются наследственным заболеванием:
- Обычно встречаются у мужчин; липомы обычно локализуются в кожных покровах
• Сопутствующие патологические изменения:
о Множественныелипомы выявляются при синдроме Коудена, синдроме Фрелиха, синдроме Протея
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Существует несколько доброкачественных вариантов липомы; хондроидная липома, остеохондрома, ангиолипома, инфарктная липома
3. Макроскопические патоморфологические и хирургические особенности:
• Может выявляться тонкая мягкотканная капсула
4. Микроскопические особенности:
• Состоит из зрелых адипоцитов и содержит небольшое количество соединительной ткани, формирующей перегородки
д) Клинические аспекты липомы средостения:
1. Проявления:
• Наиболее частые признаки:
о Симптомы выявляют редко
о При большом размере и объемном воздействии может вызывать одышку, дисфагию, кашель, набухание шейных вен
2. Демографические данные:
• Эпидемиология:
о 1,6-2,3% от всех первичных новообразований средостения
3. Естественное течение заболевания и прогноз:
• Липомы могут расти медленно; рецидивируют после резекции в 4-5% случаев
д) Диагностические пункты. Следует учитывать:
• Объемное образование гомогенной жировой плотности, располагающееся в средостении, при отсутствии перегородок или при наличии нескольких тонких неконтрастирующихся перегородок может быть с уверенностью расценено, как липома
• Интенсивность сигнала отлипомы при МРТ во всех последовательностях должна соответствовать жировой ткани
• При наличии толстых мягкотканных перегородок или узловых компонентов следует заподозрить липосаркому
е) Список литературы:
1. Carter BW et al: Approaching the patient with an anterior mediastinal mass: a guide for radiologists. J Thorac Oncol. 9(9 Suppl 2):S110-8, 2014
2. Gaerte SC et al: Fat-containing lesions of the chest. Radiographics. 22 Spec No:S61-78, 2002
3. Boiselle PM et al: Fat attenuation lesions of the mediastinum. J Comput Assist Tomogr. 25(6):881-9, 2001
Доброкачественные опухоли плевры - это новообразования различного тканевого происхождения с относительно благоприятным течением, произрастающие из листков висцеральной и париетальной плевры - серозной оболочки легких. По мере своего роста доброкачественные опухоли плевры вызывают появление болей в грудной клетке, сухого кашля, одышки, субфебрилитета, экссудата в плевральной полости, межреберной невралгии. Диагностическая тактика при опухолях плевры включает рентгенологическое и томографическое обследование, плевроскопию, пункцию новообразования с цитологическим исследованием материала. Во избежание малигнизации любые опухоли плевры подлежат оперативному удалению.
МКБ-10
Общие сведения
Плевра является серозным покровом, выстилающим грудную полость, легкие, средостение, диафрагму. Плевра состоит из двух листков: висцерального (легочного), непосредственно прилежащего с легкому, и париетального (пристеночного), выстилающего внутреннюю поверхность грудной полости. В париетальном листке выделяют реберную, диафрагмальную и медиастинальную плевру, в соответствии с теми участками, к которым прилежит серозная оболочка. Между париетальным и висцеральным листками плевры расположено замкнутое щелевидное пространство - плевральная полость, содержащая 1-2 мл серозной жидкости, за счет которой происходит скольжение плевральных листков относительно друг друга при дыхательных движениях.
Морфологически плевра представлена несколькими слоями: мезотелиальным слоем, пограничной мембраной, поверхностным коллагеновым слоем, поверхностной эластической сетью (окончатой мембраной), глубокой эластической сетью и глубоким решетчатым коллагеновым слоем, содержащим гладкомышечные волокна, лимфатические сосуды, вены, мелкие артерии и капилляры. Такое многослойное строение плевры обусловливает морфологическую неоднородность опухолей плевры, встречающихся в пульмонологии и торакальной хирургии.

Патанатомия
Большинство доброкачественных опухолей плевры являются мезенхимальными по происхождению и развиваются из субмезотелиального слоя плевры. Исходной тканью для опухолей плевры также может служить мезотелий, соединительнотканные волокна, эндотелий лимфатических и кровеносных сосудов. Среди доброкачественных опухолей плевры встречаются мезотелиомы фиброзного типа, фибромы, липомы, фибромиомы, фибролипомы, лимфангиоэндотелиомы, невриномы, хондромы, остеофибромы, ангиомы и др. Доброкачественные опухоли плевры развиваются в 10 раз реже, чем злокачественные.
Доброкачественные опухоли плевры, как правило, имеют вид четко отграниченного одиночного узла; при наличии ножки опухоли обладают достаточной подвижностью. Характер роста определяет особенности хирургической тактики при удалении опухолей плевры. Фиброма плевры чаще исходит из ее висцерального листка, имеет ножку либо связана со своим широким основанием посредством рыхлой соединительной клетчатки. Удаление фибромы обычно не вызывает технических затруднений.
Липома плевры произрастает из подплевральной жировой клетчатки и связана с париетальным листком серозной оболочки. Рост липомы в направлении межреберного пространства сопровождается выбуханием опухоли плевры над поверхностью грудной клетки в виде пальпируемого узла. В этом случае для радикальной резекции необходимо выделение всего конгломерата опухоли до плевры.
Доброкачественная фиброзная мезотелиома, в отличие от злокачественных мезотелиом брюшины, плевры, перикарда, яичка, не имеет этиопатогенетической связи с воздействием асбеста. Макроскопически доброкачественный тип мезотелиомы представлен плотной солитарной инкапсулированной опухолью, имеющей на разрезе желтоватый цвет. Микроскопическое строение доброкачественной мезотелиомы соответствует многоклеточной фиброме. Данный тип опухоли чаще исходит из париетальной плевры. При удалении мезотелиомы прибегают к резекции париетальной плевры на протяжении.
Симптомы
Особенности клинической картины доброкачественных опухолей плевры зависят от локализации и размеров новообразования. Локализованные опухоли плевры небольших размеров обычно протекают бессимптомно. Клинические проявления опухолей плевры, как правило, развиваются при достижении ими больших размеров, что влечет за собой смещение органов грудной полости и средостения. В этом случае возникают боли в грудной клетке, чувство стеснения в груди, одышка, сухой кашель, субфебрильная температура тела.
Нередко у больных с опухолью плевры развивается гипертрофическая остеоартропатия - утолщение ногтевых фаланг по типу «барабанных палочек». Компрессия прилежащих органов большими по величине опухолями плевры сопровождается межреберной невралгией, синдромом верхней полой вены. Эти симптомы самопроизвольно исчезают после удаления опухоли плевры. Экссудативный плеврит при доброкачественных опухолях плевры развивается редко.
Диагностика
Доброкачественные опухоли плевры обычно выявляются при рентгенологическом исследовании (полипозиционной рентгенографии грудной клетки, рентгеноскопии легких). На рентгенограммах определяется полукруглая или полуовальная гомогенная тень с четкими очертаниями, прилежащая своим широким основанием к тени ребер, реже - диафрагмы либо средостения. При рентгеноскопии легких хорошо видно, как опухоль, исходящая из париетальной плевры, при дыхании смещается вместе с ребрами. Структура ребер, как правило, не изменена прилежащими к ним доброкачественными опухолями плевры.
Уточняющая роль в диагностике опухолей плевры отводится КТ и МРТ легких, УЗИ плевральной полости. Под контролем КТ или УЗИ проводится пункционная биопсия плевры с последующим исследованием биоптата; при наличии экссудата выполняется плевральная пункция. При недоступности опухоли плевры для трансторакальной биопсии прибегают к диагностической торакоскопии (плевроскопии).
Проведение бронхоскопии, бронхографии, микроскопического исследования мокроты при опухолях плевры не информативно. На диагностическом этапе доброкачественные опухоли плевры дифференцируют со злокачественными новообразованиями серозной оболочки, периферическим раком легкого, осумкованным плевритом.
Лечение
Ввиду возможности компрессии органов и сосудов грудной полости, а также во избежание риска малигнизации доброкачественные опухоли плевры подлежат оперативному удалению. В последнее время широко применяются малоинвазивные методики оперирования с использованием видеоторакоскопической аппаратуры. В послеоперационном периоде с помощью оставленных в плевральной полости дренажей осуществляют контроль гемостаза и полного расправления легкого.
Прогноз
В дальнейшем пациенты, перенесшие удаление доброкачественных опухолей плевры, не нуждаются в лучевом или химиотерапевтическом лечении. Однако они подлежат периодическому (каждые 6 мес. в течение 2-х лет) рентгенологическому обследованию и наблюдению пульмонолога (торакального хирурга). Это связано с тем, что некоторые опухоли плевры, чаще смешанного строения, а также фиброзные мезотелиомы склонны к рецидиву, иногда – к малигнизации, что требует повторного хирургического вмешательства.
1. Гигантские солитарные фиброзные опухоли плевры: обзор литературы и собственный опыт/ Пищик В.Г., Оборнев А.Д., Зинченко Е.И., Ширинбеков Н.Р.// Клиническая больница. – 2016 - №2 (16).
2. Дифференциальная рентгенодиагностика заболеваний органов дыхания и средостения. В 2-х томах. Т.2/ Розенштраух Л. С, Виннер М. Г. – 1991. Заболевания плевры: диагностика и лечение/ Х Парфри, Э. Р. Чайлверс//Лечащий врач. – 2003.
Проходил плановое обследование. Был неприятно огорчен и поражен, так как врач обнаружил опухоль в средостении. При детальном исследовании установили тип новообразования – липома.
Радует одно. Эта опухоль доброкачественная. Но убрать ее из организма все равно придется. Что такое липоматоз средостения? Каковы способы лечения заболевания и прогнозы для пациента?

Что такое липоматоз средостения и его симптомы
Для того чтобы четко понимать что это за патология, следует разобраться с медицинской терминологией.
Липома – это доброкачественное новообразование, сформированное из зрелых жировых клеток, отделенных друг от друга соединительной тканью. Опухоли этого вида бывают капсулированные – то есть имеют четкие границы, а содержимое заключено в капсулу из соединительной ткани – и диффузный – то есть жировое разрастание не имеет четких границ и тяжи могут переплетаться с мышечными волокнами.
Средостение – это область тела, ограниченная позвоночников сзади и грудиной спереди. В этой полости находятся легкие, сердце, аорта, трахея, бронхи, крупные нервные узлы, пищевод.
То есть, если диагноз звучит липоматоз средостения, то это значит, что в загрудинном пространстве была обнаружена доброкачественная жировая опухоль. Жировик.
Симптоматика этого патологического процесса на начальной стадии не беспокоит пациента. При разрастании жировых тяжей, развиваются синдромы, связанные со сдавливанием внутренних органов.
Симптомы липоматоза средостения:
- появление отдышки после незначительной нагрузки;
- синюшность губ и ногтей;
- отеки на лице;
- боли за грудиной;
- нарушение ритма сердечных сокращений как учащение, так и снижение скорости сокращений;
- плеврит;
- слабость;
- снижение веса без изменения пищевых привычек;
- снижение работоспособности;
- признаки спазма сосудов головного мозга – мигрени, головная боль;
- кашель, сипящее дыхание при сдавливании трахеи или бронхов;
- при поражении нервных узлов появляется гиперемия кожных покровов, птоз век, нарушение выделения пота, патологическое сужение зрачка;
- ощущение кома в горле.

Причины, вызывающие эту патологию, на текущее время не выявлены. Определенную роль играют наследственные факторы, заболевания эндокринной системы, случаи токсического поражения организма. Избыточный вес не провоцирует развитие этого заболевания, так же как и похудение не способствует рассасыванию этих новообразований.
Липомы в загрудинном пространстве у женщин встречаются несколько чаще, чем у представителей сильного пола.
Какие могут быть последствия липоматоза средостения легких
Липомы медленно растут, не дают метастазов и не проникают в здоровые клетки. В области переднего средостения располагаются органы дыхательной системы, и жировые разрастания начинают сдавливать легочную ткань, бронхи.
Последствия липоматоза этого участка тела:
- нарушение оттока мокроты из бронхов;
- вентиляция легкого затруднена;
- отдышка;
- появление мокроты с кровью из-за сдавливания сосудов органов дыхания;
- стеноз – сужение – просвета бронхов;
- развиваются воспалительные процессы в трахее, легких, бронхах. Возможны бронхиальные кровотечения.
В тяжелых случаях возможно развитие ателектаза. Это спадание участка или легкого в полном объеме.
Важно! Сами по себе липомы не представляют угрозы для жизни человека. Они не перерождаются в злокачественные новообразования. Опасность представляет собой размер опухоли и возможность сдавливания, травмирования близлежащих органов и тканей!
Особенности диффузного липоматоза средостения
Отличительный признак этого вида жировых опухолей – это отсутствие четких границ новообразования. Ткани жировика распределяются вокруг органов, не имеют четко выраженной капсулы, могут переплетаться со здоровыми мышечными волокнами.
Диагностировать такое разрастание возможно только при помощи рентгенологического исследования. Жировые ткани на снимках определяются как равномерное расширение срединной тени.
Отдельно выделяют диффузно-узловые липомы. Эти новообразования характеризуются наличием развернутой сосудистой сетки, соединяющие отдельные жировые капсулы.

Методы лечения
Первоначально проводятся диагностические мероприятия. Липомы следует дифференцировать от загрудинного зоба, кист и прочих новообразований средостения. При подтверждении диагноза, врач определяет дальнейшую тактику ведения пациента.
Диагностические мероприятия включают в себя:
- Осмотр и пальпация области средостения. Врач отмечает подвижность, мягкость и безболезненность новообразования.
- Показаны методы диагностической визуализации – УЗИ, КТ или МРТ, рентгенологические исследования.
- Для исключения злокачественной природы новообразования рекомендуется провести биопсию тканей.
После постановки диагноза, уточнения вида и локации липомы врач выбирает методику ведения пациента.
Способы лечения липоматоза
Существует 2 тактики ведения пациента – выжидательная – при небольших размерах жировика и если он не сдавливает близлежащие органы и хирургическое удаление новообразования.
Операция показана при:
- значительные размеры жировика;
- диффузная или диффузно-узловая опухоль;
- выявлена компрессия соседних органов с соответствующей симптоматикой.
Хирургические вмешательства на органах средостения проводятся только в условиях стационара. Амбулаторное удаление новообразований этого вида и локации не предусмотрено протоколами ВОЗ. Операция проводится под полным наркозом, местное обезболивание технически невозможно.
Виды хирургического вмешательства при липоматозе средостения:
- через открытый доступ;
- торакоскопия – проводится эндоскопически через прокол в проекции новообразования. Этот метод показан при односторонней локации жировика;
- продольная стернотомия – открытый метод доступа к органам средостения. Показана при двухстороннем липоматозе и загрудинной локации новообразования.
Жировики в области средостения при своевременном лечении не оказывают патологического действия на пациента. Прогноз при оперативном вмешательстве благоприятный и рецидивы заболевания встречаются редко.
Не запускайте болезнь. А также провести хирургическое вмешательство в объемах, предусмотренных методиками и протоколами ВОЗ. Если в области средостения останутся жировые капсулы, то возрастает риск рецидива и перерождения новообразования.
Профилактические мероприятия
Если в вашей семье наблюдались случаи липоматоза средостения, то 1 раз в год следует проходить комплексное обследование в медицинском учреждении.
- флюорография или рентген грудной клетки;
- самостоятельное обследование на предмет инородных разрастаний;
- поддержка защитных сил организма.
Липома средостения – это не приговор. Но оперативные вмешательства на органах грудной клетки относятся к разряду сложных хирургических манипуляций. Поэтому, если у вас выявлен жировик в этой области, то не стоит дожидаться, пока он достигнет значительных размеров и потребуется операция с полным доступом в грудную клетку.
Читайте также:

