Липома костного мозга что это такое
Обновлено: 27.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Липома: причины появления, симптомы, диагностика и способы лечения.
Определение
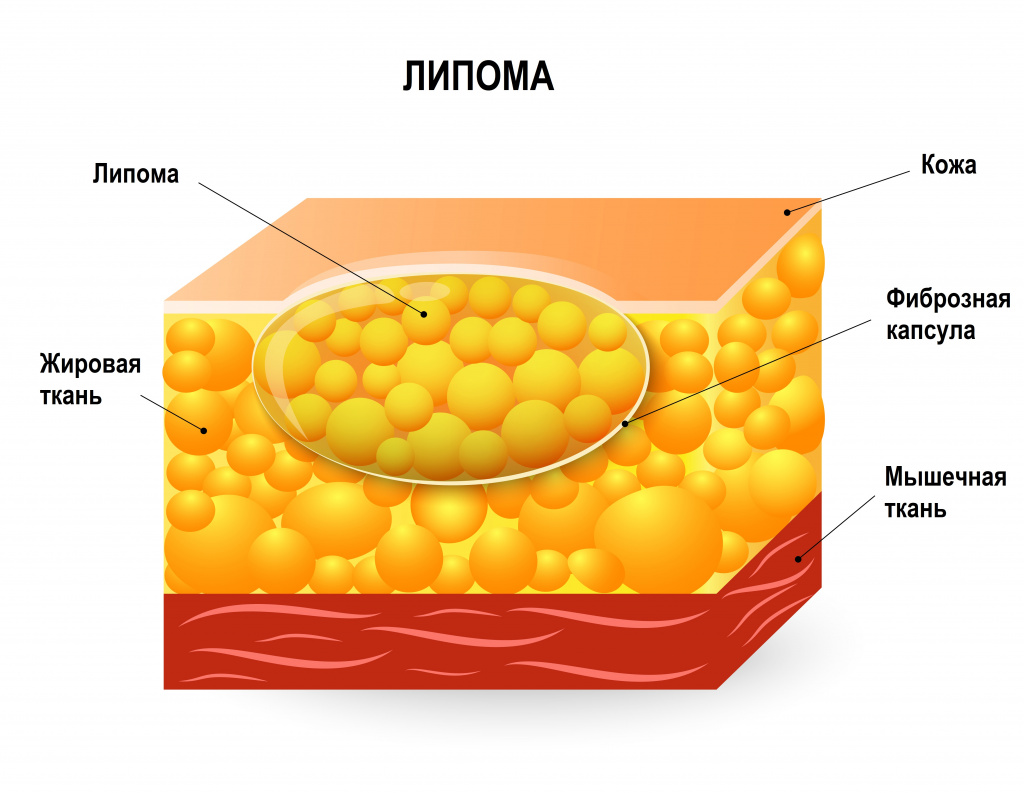
Липома – это часто встречающаяся опухоль, состоящая из жировых клеток (адипоцитов) и обычно отграниченная от окружающих тканей тонкой соединительнотканной капсулой. Липомы могут образовываться в любом месте, где присутствуют жировые клетки, обычно располагаются подкожно, но иногда обнаруживаются на внутренних органах (например, в желудке, пищеводе или кишечнике, бронхах, сердце или в мышцах).
Липомы представляют собой доброкачественные новообразования, не имеют тенденции к озлокачествлению и не доставляют дискомфорта пациентам. Исключение составляют те случаи, когда липомы неудачно расположены (например, в области сустава) или быстро растут, что случается крайне редко.
Липомы – наиболее распространенные мезенхимальные опухоли (мезенхимальные опухоли – это опухоли мягких тканей и специфические опухоли костей). Заболеваемость составляет порядка 2,1 на 1000 человек в год, причем у мужчин диагностируется несколько чаще, чем у женщин.
Причины возникновения липомы
Точные причины развития липом неизвестны. Некоторые исследователи сходятся во мнении, что в их формировании играют роль генетические аномалии. Другая теория предполагает наличие связи между возникновением липомы и предшествующей травмой. Факторами риска развития липомы могут стать ожирение, злоупотребление алкоголем, заболевания печени, нарушение толерантности к глюкозе, гиперлипидемия. Появление липомы может стать следствием другого заболевания, например, семейного множественного липоматоза.
Классификация заболевания
Липомы бывают простыми и множественными (множественный липоматоз). К последним относятся болезнь Деркума, доброкачественный симметричный липоматоз (болезнь Маделунга), семейный липоматоз, врожденный инфильтрирующий липоматоз. Множественные липоматозы составляют примерно 5-10% от всех выявляемых случаев липом.
В зависимости от того, компоненты каких тканей вовлечены в патологический процесс, выделяют фибролипомы (с соединительнотканными элементами), миолипомы (в составе есть мышечные волокна), ангиолипомы (включают сосуды), миксолипомы (содержат слизистую ткань), миелолипомы (содержат кроветворные ткани).
Симптомы липомы
Липомы в подкожной жировой клетчатке на ощупь мягкие и подвижные, не спаянные с окружающими тканями. Липомы характеризуются медленным ростом, а их размер обычно составляет от 1 до 10 см. Липомы большего размера называются «гигантскими». Образования обычно безболезненные, если не затрагивают суставы, нервы или кровеносные сосуды. Кожа над липомой не изменена.
В желудочно-кишечном тракте липомы представляют собой подслизистые жировые опухоли. Они протекают бессимптомно, но способны провоцировать изъязвления и кровотечение. Липомы пищевода могут затруднять проглатывание пищи и жидкости, вызывать отрыжку, рвоту и рефлюкс.
Липомы тонкой кишки диагностируются, как правило, у пожилых людей, чаще всего располагаются в подвздошной кишке и опасны закупоркой (обтурацией) просвета кишечника.
Помимо того, липомы кишечника вызывают боль, обструктивную (механическую) желтуху и инвагинацию кишечника (внедрение одной части кишечника в другую).
Крайне редко липомы формируются в сердце: субэндокардиально – под внутренней выстилкой сердца (эндокардом) или интрамурально – внутри мышечного слоя (миокарда). Обычно сердечные липомы не покрыты капсулой, выглядят как желтая масса, выступающая в полость сердца. Липомы сердца могут стать причиной боли в груди, аритмии и одышки.
Диагностика липомы
Для постановки диагноза требуется клинический осмотр врачом и проведение ультразвукового исследования мягких тканей.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
а) Терминология:
1. Синонимы:
• Интрамедуллярная липома, интракортикальная липома, оссифицирующая липома
2. Определение:
• Доброкачественная внутрикостная опухоль, образованная адипоцитами
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Очаг жировой плотности при всех методах визуализации:
- Другие компоненты визуализируются в процессе инволюции очага
• Локализация:
о Интрамедуллярно нижних конечностях - 71%:
- Проксимальный отдел бедренной кости > проксимальный отдел большеберцовой кости > пяточная кость
о Реже встречается интракортикальная и другие локализации
(Слева) Рентгенография в ПЗ проекции: визуализируются признаки дегенерации внутрикостной липомы. Крупный вытянутый очаг имеет эксцентричное метадиафизарное расположение. Патологический очаг характеризуется тонким склеротическим краем с зоной жировой плотности внутри. Зона дистрофической кальцификации имеет более центральное расположение. Эти признаки характерны для липомы стадии 2.
(Справа) Рентгенография в ПЗ проекции, этот же пациент через пять лет: визуализируется более толстый и отчетливый склеротический край. Имеются признаки зрелой, центрально расположенной зоны кальцификации. (Слева) МРТ, корональная проекция, режим Т1: у этого же пациента, внутри тонких склерозированных границ очага определяется зона жирового сигнала. Центральный низкоинтенсивный сигнал характеризуется иной степенью интенсивности, относительно жидкости и зоны кальцификации.
(Справа) МРТ, корональная проекция, режим протонной плотности, с подавлением сигнала от жира: у этого же пациента определяется выпадение сигнала от жировой порции патологического очага. Центральная высокоинтенсивная зона соответствует кистозно-некротической порции, с вкраплениями низкоинтенсивных кальцинированных участков. В большей части патологического очага визуализируются признаки инволюционных изменений. (Слева) МРТ, сагиттальная проекция, режим Т2: у этого же пациента исходный склеротический край патологического очага больше не визуализируется, а в режиме жироподавления определяется выпадение сигнала от сопряженной жировой ткани. Снова визуализируется высокоинтенсивная центральная зона некроза с кальцификацией.
(Справа) МРТ, корональная проекция, режим Т1 с подавлением сигнала от жира, с контрастным усилением у этого же пациента: визуализируется тонкая зона слабого накопления контрастного вещества по границе патологического очага и признаки кистозной дегенерации. Признаки, в целом, соответствуют 3-й стадии дегенеративно изменяющейся внутрикостной липомы.
2. Рентгенография при внутрикостной липоме:
• Рентгенопрозрачный интрамедуллярный очаг
• Тонкий склерозированный край (в большинстве случаев):
о В ряде случаев четких границ с выраженным краем нет
о Очаги стадии 3 могут характеризоваться более толстым краем, чем при стадии 1 и 2:
- Склеротический край характерен для пяточных очагов
• Может включать в себя центральную зону кальцификации (очаги стадии 2), либо область менее отчетливой, но более широкой кальцификации (стадия 3):
о В 62% - в пяточных очагах, в 30% - в других областях
• В ряде случаев отмечается умеренно выраженная «вспученность» кортикального слоя
3. КТ при внутрикостной липоме:
• Внутрикостный очаг, характеризующийся затуханием, типичным для жировой ткани; признаки определяются стадией:
о Может характеризоваться экспансивным ремоделированием и тонким склеротическим краем
4. МРТ при внутрикостной липоме:
• Стадия 1:
о Режимы Т1 и Т2: высокоинтенсивный сигнал, изоинтенсивный по отношению к подкожно-жировой клетчатке
о В режиме жироподавления сигнал исчезает
о Тонкий склеротический низкоинтенсивный край
• Стадия 2 и 3: 67% патологических очагов:
о Некроз жировой ткани: низкоинтенсивный сигнал в режиме Т1, высокоинтенсивный сигнал в режиме Т2
о Кистозное образование: низкоинтенсивный сигнал в режиме Т1, высокоинтенсивный сигнал в режиме Т2, периферический характер накопления контрастного вещества
о Отсутствие сигнала в зонах кальцификации
о Также имеются зоны типичного жирового сигнала
(Слева) Рентгенография в боковой проекции: хорошо отграниченный рентгенопрозрачный патологический очаг с тонким склеротическим краем и слабовыраженной внутренней минерализацией.
(Справа) МРТ, сагиттальная проекция, режим Т2: у этого же пациента визуализируется область четкого жирового сигнала с центральной низкоинтенсивной зоной, которая обусловлена минерализацией. Диагностический рентгенографический признак кальцификации позволил исключить однокамерную кисту или физиологическую псевдоопухоль на основании трабекулярности. Эти соображения подтвердились при МРТ, которая позволила визуализировать внутрикостную липому 2-й стадии. (Слева) Рисунок: срез бедренной кости с дольчатой липомой, соответствующей 1 -й стадии, без очагов некроза и кальцификации.
(Справа) Рентгенография: литический очаг большеберцовой кости без склеротического края. По имеющимся признакам можно предположить наличие энхондромы или инфаркта кости. Однако здесь также определяется жировая плотность, что позволяет предполагать наличие внутрикостной липомы. (Слева) MPT, сагиттальная проекция, режим протонной плотности: у этого же пациента визуализируется патологический очаг, образованный дольчатой жировой тканью, которая характеризуется сигналом, идентичным по своей интенсивности подкожно жировой клетчатке. Других тканей в структуре очага не определяется.
(Справа) МРТ, сагиттальная проекция, режим Т2 с подавлением сигнала от жира: нечеткие очертания патологического очага В с полным подавлением сигнала от жира и близкого костному мозгу, что указывает на внутрикостную липому стадии 1. Без признаков инволюции рентгенографическая идентификация патологического очага может быть затруднена. Обратите, также внимание на признаки остеоартроза, который является причиной болей у пациента.
в) Дифференциальная диагностика внутрикостной липомы:
1. Поражение пяточной кости той же локализации, что и липома:
• Простая костная киста: тонкий склеротический край, отсутствие кальцификации за исключением плавающего фрагмента
• Физиологический трабекулярный рисунок может имитировать рентгенонегативный патологический очаг
2. Инволютивный очаг, стадия 3 (любая локализация):
• Можно спутать с инфарктом кости, развившимся на фоне выраженной кальцификации
• Затемнение по типу «матового стекла» может указывать на фиброзную дисплазию
• Липосклерозирующая миксофиброзная опухоль характеризуется аналогичным склерозом, но меньшим количеством жировой ткани
г) Патология:
1. Стадирование и классификация внутрикостной липомы:
• Классификация Милгрэма: учитывает гистологическую степень инволюции:
о Стадия 1: жизнеспособные жировые клетки
о Стадия 2: переходная, характеризуется наличием участков жизнеспособных жировых клеток, чередующихся с зонами некроза и кальцификации
о Стадия 3: некроз жировой ткани, кальцификация, различная степень кистозной трансформации, реактивная оссификация
2. Макроскопические и хирургические особенности:
• Хорошо выраженное, мягкое, желтое образование
• Характер инволютивных включений определяется стадией
3. Микроскопия:
• Дольки зрелых адипоцитов, могут обволакивать трабекулы
• Возможно наличие зон некроза жировой ткани
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Обычно протекает бессимптомно, однако до 66% пациентов отмечают болевые ощущения
о Может иметь место незначительно выраженная ноющая боль
2. Демография:
• Возраст: широкий диапазон; чаще всего диагностируется в возрасте 30-40 лет
• Пол:
о М>Ж (1,6:1)
• Эпидемиология:
о Редкая опухоль: о Распространена, по-видимому, более широко, но распознается не всегда
3. Течение и прогноз:
• Непрогрессирующая
• Может претерпевать спонтанную инволюцию
• Возможно внутриочаговое ишемическое поражение
• Описаны крайне редкие случаи перерождения в липосаркому или злокачественную фиброзную гистиоцитому
4. Лечение:
• При симптоматическом течении выполняется кюретаж опухоли с замещением дефекта костным трансплантатом:
о Краевая резекция обусловливает редкие случаи рецидивов
• При бессимптомном течении-консервативное лечение
е) Диагностическая памятка. Следует учесть:
• Диагностика, обычно не вызывает трудностей, однако инволютивные изменения могут трактоваться ошибочно
Диагностика внутричерепной липомы по МРТ, КТ
а) Терминология:
1. Сокращения:
• Внутричерепная липома (ВЧЛ)
2. Синонимы:
• Липоматозная гамартома
3. Определение:
• Объемное образование, состоящие из дифференцированной ненеопластической жировой ткани:
о Липомы ЦНС-врожденные пороки развития, не являются истинными новообразованиями
о Варианты липомы в ЦНС включают ангиолипому, гиберному, остеолипому
б) Визуализация:
1. Общие характеристики внутричерепной липомы:
• Лучшие диагностические критерии:
о Хорошо отграниченное дольчатое объемное образование с характерными для жировой ткани интенсивностью/степенью поглощения рентгеновского излучения
• Локализация:
о Типична локализация по срединной линии
о 80% супратенториальной локализации:
- 40-50% в межполушарной борозде (над мозолистым телом (МТ); может распространяться в боковые желудочки, сосудистые сплетения)
- 15-20% супраселлярной локализации (примыкает к воронке, гипоталамусу)
- 10-15% в области крыши среднего мозга (обычно нижние холмики/верхний отдел червя)
- Редко: карманы Меккеля, латеральные борозды, средняя черепная ямка
о 20% инфратенториальной локализации:
- Мостомозжечковый угол (может распространяться во внутренний слуховой проход, преддверие)
- Редко: яремное отверстие, большое затылочное отверстие
• Размеры:
о Варьируют от крошечных до огромных
• Морфология:
о Дольчатое жировое объемное образование с основанием в мозговых оболочках, которое может охватывать сосуды и черепные нервы
о Два вида межполушарных липом:
- Криволинейный тип (тонкая ВЧЛ огибает ствол и валик мозолистого тела)
- Тубулонодулярный тип (большое объемное образование; часто Са++, обычно ассоциирован с агенезией мозолистого тела)
2. Рентгенологические признаки внутричерепной липомы:
• Рентгенография:
о Обычно изменения не определяются
о Очень большие межполушарные липомы могут определяться как участки просветления
о При тубулонодулярных липомах может наблюдаться краевое отложение Са++
3. КТ внутричерепной липомы:
• Бесконтрастная КТ:
о От —50 до — 100 единиц Хаунсфилда (HU); жировая денсность
о Отложение Са++ может быть как обширным, так и отсутствовать
- Представлена при 65% объемных тубулонодулярных липом мозолистого тела (МТ)
- Редко при локализации в задней черепной ямке, параселлярной локализации
• КТ с контрастированием:
о Накопления контраста не отмечается
• КТ-ангиография:
о Может наблюдаться аберрантный артериальный ход вокруг мозолистого тела при межполушарной липоме, ассоциированной с дисгенезией мозолистого тела
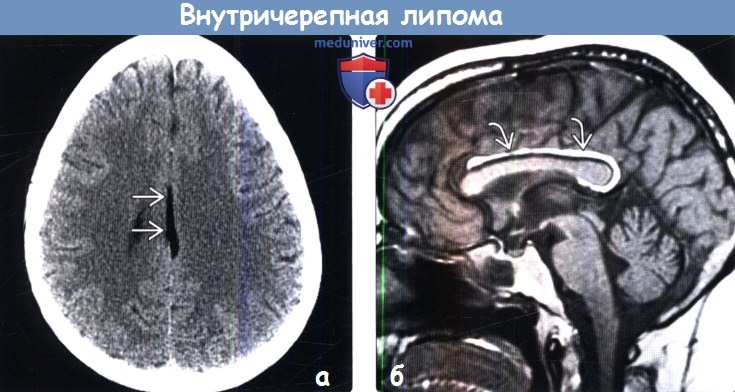
(а) Бесконтрасгная КТ, сагиттальный срез: у молодой женщины, обследуемой по поводу изолированной головной боли, определяется гиподенсная линейная структура, располагающаяся по средней линии.
(б) MPT, Т1 -ВИ, сагиттальный срез: у этой же пациентки выявляется, что линейная структура кри -волинейная межполушарная липома, которая закручивается вокруг заднего отдела гипогенезированного мозолистого тела и направляется в заднюю часть промежуточного паруса. Колено и валик мозолистого тела не полностью сформированы.
5. УЗИ:
• В-режим:
о Преимущественно гиперэхогенное объемное образование у плода/новорожденного
о Позволяет определить другие аномалии развития (агенезия МТ и т.д.)
6. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ
• Совет по протоколу исследования:
о Используйте последовательность с подавлением сигнала от жира для подтверждения природы образования
(а) MPT, Т1 -ВИ, сагиттальный срез: у мужчины 25 лет с несвязанными с липомой симптомами определяется гипоталамическая липома, локализованная в сером бугре гипоталамуса (между воронкой и сосцевидными телами).
(б) МРТ, Т1-ВИ, сагиттальный срез: определяется липома ЕЯ крыши среднего мозга, расположенная непосредственно позади нижнего отдела крыши и между нижними холмиками и верхней поверхностью червя мозжечка. Такая локализация липомы встречается очень часто. (а) MPT, Т1 -ВИ, аксиальный срез: в цистерне правого мостомозжечкового угла определяется округлая липома, прилегающая к внутреннему слуховому проходу (ВСП). Липомы не вызывают потерю слуха и не должны подлежать резекции.
(б) МРТ, постконтрастное Т1 -ВИ, режим подавления сигнала от жира, аксиальный срез: объемное образование становится выраженно гипоинтенсивным после применения импульсной последовательности с подавлением сигнала от жира. После подавления сигнала от жира становится возможным увидеть VIII черепной нерв, идущий через липому из цистерны мостомозжечкового угла во внутренний слуховой проход.
в) Дифференциальная диагностика внутричерепной липомы:
1. Дисплазия твердой мозговой оболочки:
• Жир часто находится в серпе, пещеристых синусах
• Метапластически оссифицированная твердая мозговая оболочка может содержать жир
2. Дермоид:
• Денсность обычно 20-40 HU
• Интенсивность сигнала обычно более гетерогенная
• Часто наблюдается разрыв с появлением жировых капель в цистернах
• Обычно нет ассоциированных пороков развития (схожий с липомой признак)
• В отличие от липом вне межполушарной локализации, дермоиды часто кальцифицированы
3. Тератома:
• Локализация схожа с локализацией липомы
• Ткань из всех трех зародышевых листков
• Интенсивность сигнала обычно более гетерогенная:
о Могут определяться участки контрастирования
4. Липоматозная дифференциация новообразований:
• Может встречаться иногда при ПНЭО, эпендимомах, глиомах
• Липонейроцитома мозжечка:
о Преимущественно гипоинтенсивна на Т1-ВИ с гиперинтенсивными участками
о Неравномерное контрастирование
• Менингиомы, шванномы, метастазы редко подвергаются липоматозной трансформации
5. Подострое кровоизлияние:
• Укорочение времени Т1 может быть спутано с липомой
• Используйте Т2* (участки «выцветания» изображения, соответствующие участку кровоизлияния), режим подавления сигнала от жира (сигнал от кровоизлияний не подавляется)
6. Энцефалокраниокутанный липоматоз:
• Аномалии развития глаз, поражение кожи, внутричерепные липомы, кортикальная дисгенезия
г) Патология внутричерепной липомы:
1. Общие характеристики:
• Этиология:
о Стойкое нарушение развития эмбриональной примитивной мозговой оболочки:
- В норме дифференцируется в лептоменинкс, цистерны
- Аномально дифференцируется в жир
о Развивающаяся мягкая и паутинная оболочки инвагинируют через эмбриональную сосудистую щель
- Это объясняет частое внутрижелудочковое распространение межполушарных липом
• Генетика:
о Известные генетические дефекты в спорадических случаях ВЧЛ отсутствуют
• Ассоциированные аномалии:
о Наиболее часто: межполушарная липома с аномалиями развития мозолистого тела
о Другие врожденные пороки развития: цефалоцеле, скрытый спинальный дизрафизм
о Энцефалокраниокутанный липоматоз -> синдром Фишмана
о Синдром Пай -> расщелины лица, липомы кожи; иногда ВЧЛ, обычно межполушарные
2. Макроскопические и хирургические особенности:
• Желтое дольчатое жировое объемное образование, прикрепленное к лептоменинкс, а иногда и мозгу
• Черепные нервы, артерии/вены проходят сквозь липому
3. Микроскопия:
• Идентичны жировой ткани любой другой локализации
• Форма/размер клеток варьируют, до 200 мкм
• Ядерная гиперхромазия наблюдается редко, митозы наблюдаются редко/отсутствуют
• Липосаркома: чрезвычайно редкая внутричерепная злокачественная опухоль жировой ткани
д) Клиническая картина внутричерепной липомы:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Обычно выявляется случайно при обследовании или аутопсии
о Редко: невропатия черепных нервов (дисфункция преддверно-улиткового нерва, прозопалгия), судорожные приступы (ассоциированные с другими врожденными аномалиями)
о Судорожные приступы ассоциированы с липомами, локализующимися над (аномально развитой) корой
2. Демография:
• Возраст:
о Любой возраст
• Пол:
о М = Ж
• Этническая принадлежность:
о Не известна
• Эпидемиология:
о < 0,5% всех внутричерепных объемных образований
3. Течение и прогноз:
• Течение доброкачественное, обычно стабильное
• Может увеличиваться в объеме при приеме кортикостероидов:
о Высокодозный длительный прием может привести к развитию симптомов компрессии нервных структур
4. Лечение:
• Тактика, как правило, консервативная:
о Хирургическое вмешательство ассоциировано с высокой смертностью
• Снижение/прекращение приема стероидов
д) Диагностическая памятка:
1. Обратите внимание:
• Высокий сигнал на Т1 -ВИ может быть обусловлен другими объектами с коротким временем релаксации Т1 (например, подострое кровоизлияние)
2. Советы по интерпретации исследований:
• При наличии сомнений, используйте последовательность с подавлением сигнала от жира
• Будьте бдительны: липома может имитировать пневмоцефалию на бесконтрастной КТ (используйте костное окно для дифференциации этих состояний)
Применение метода магнитно-резонансной томографии считается в медицинском мире одним из наиболее успешных методов изучения состояния мягких тканей, поиска опухолей на ранней стадии формирования.
Часто МРТ применяется для обследования головного мозга пациента. Средство помогает проверить структуру тканей, оценить особенности кровообращения.
При подозрении на возникновение новообразований разных типов, магнитно-резонансная томография особенно эффективна. На самой ранней стадии вы получите все нужные сведения о состоянии мозга. Врачи смогут предпринять меры для борьбы с выявленной патологией.
Метод показывает себя в равной мере информативным и эффективным как при поиске злокачественных, так и доброкачественных новообразований. И липома головного мозга также относится к списку успешно выявляемых патологий.
В этом материале мы рассмотрим, как используется МРТ для диагностики липомы мозга и почему методика получила такое широкое распространение в медицинской среде.
Что такое липома головного мозга
Липома – это один из видов новообразований, которые могут поражать головной мозг человека. Как правило, она на протяжении длительного времени не выдает себя и просто продолжает расти, увеличиваться в размерах.
В большинстве случаев опухолевый процесс выявляется случайно. Пациент проходит профилактическое обследование, по результатам которого врачи фиксируют разрастание опухоли.
Сама по себе липома – это капсула, внутри которой находится жировая ткань. От многих других новообразований на мозге, она отличается медленным ростом. С одной стороны, это дает больше возможностей для принятия мер. С другой стороны, сложность представляет ранняя диагностика заболевания.
Симптоматика при липоме проявляется, когда она становится достаточно крупной и начинается процесс сдавливания. Под сильным давлением новообразования, кровообращение в мозге ухудшается, что приводит к выраженному ухудшению состояния.
Размеры диагностируемых липом отличаются. Минимальные – от 2 мм. Максимальные – до 5 см.
Расположение опухоли может быть разным. Чаще всего она находится рядом с мозолистым телом или шишковидной железой. В редких случаях МРТ показывает липому ближе к основанию полушарий.
Липома редко становится злокачественной. Потому основная причина для необходимости ее быстрого лечения – исключение процесса нарушения кровообращения в головном мозге человека.
Наш оператор перезвонит вам в течении 20 мин
Симптомы липомы головного мозга
На список симптомов, которыми проявляет себя опухоль, сильно влияет вид липомы, место ее расположения и размеры. Среди основных признаков новообразования:
- Частые приступы головокружения.
- Судороги.
- Потеря сознания.
- Галлюцинации – как зрительные, так и слуховые.
- Ухудшение памяти.
- Снижение способности концентрировать внимание.
- Речевые расстройства.
Все это – ранние признаки липомы. Они говорят о том, что новообразование начало расти, но пока не успело стать достаточно большим, чтобы сильно повлиять на мозг.
На более поздних стадиях развития болезни возникают другие расстройства. Они вызваны увеличением внутричерепного давления. Самые распространенные:
- Сильные судорожны припадки.
- Потеря чувствительности разных частей тела.
- Приступы апатии, депрессии.
- Расстройства сна.
- Тремор конечностей.
- Повышенная потливость.
- Нестабильность аппетита.
У многих пациентов отмечаются двигательные расстройства. Они не могут нормально двигаться, координация становится значительно хуже. При сильном росте внутричерепного давления высок риск паралича и пареза.
Как видите, список симптомов очень обширен. Это усложняет работу врачам – часто признаки липомы путают с другими заболеваниями. Проведение МРТ головного мозга становится самым эффективным средством для поиска новообразования, оценки его текущего состояния.
Причины развития липомы головного мозга
На данный момент врачи расходятся во мнении относительно того, по каким причинам в головном мозге человека начинают разрастаться жировые клетки. Наиболее популярная версия заключается в том, что еще на стадии эмбрионального развития случается нарушение, результатом которого становится неправильное расположение жировых клеток. В категорию повышенного риска попадают люди с плохой наследственностью.
Во взрослом возрасте развитие липомы провоцируется различными негативными факторами. Среди них:
- Воздействие на организм токсинов.
- Воспаления, сконцентрированные в головном мозге человека.
- Инфекционное поражение организма пациента.
- Нарушения обменных процессов.
- Различные заболевания эндокринной системы.
- Получение травм головы.
В категории риска оказываются люди с нарушениями психики и те, кто в жизни сталкивается с высоким уровнем стресса. Когда в процессе работы на организм воздействует сильное ионизирующее облучение, опасность начала разрастания жировых клеток в мозгу значительно увеличивается.
Показывает ли липому головного мозга МРТ
Именно магнитно-резонансная томография признана одним из наиболее эффективных методов выявления новообразования на мягких тканях. Она также хорошо показывает себя при диагностике состояния головного мозга.
Диагностировать липому при помощи МРТ можно на самой ранней стадии, когда ее размер составляет от 2 до 3 мм. На снимке новообразование будет четко заметно. Врачи получают возможность оценить сразу несколько важных параметров:
- Форма.
- Размеры.
- Область расположения.
- Степень однородности.
- Наличие масс-эффекта.
Также устанавливается, был ли нанесен вред соседним тканям, насколько сильно пострадала кровеносная система.
При обследовании на магнитно-резонансном томографе, новообразование начинает реагировать на гиперинтенсивный сигнал. При достижении жировой ткани он исчезает. Это и помогает получить четкий, удобный для последующего использования снимок.
МРТ хорошо подходит и для другой важной задачи – отличить липому от различных патологий с похожей симптоматикой и отображением на МРТ. Среди наиболее часто встречающихся –липоматозно-перерожденная опухоль, тератома, тромбированная мешотчатая аневризма и многое другое.
Метод МР-сканирования применяется для постановки диагноза, выбора метода лечения, контроля процесса выздоровления пациента. Тактика лечения бывает разной. Иногда врачи выбирают тактику пассивного наблюдения. При больших размерах опухоли приходится прибегать к хирургическому удалению.
Липома на МРТ головного мозга видна очень четко. При этом сам метод безопасен для организма, подойдет для периодического использования в целях контроля состояния пациента. Список противопоказаний минимальный. Заключение будет подготовлено уже в день обращения.
Внутрикостная липома - редкое доброкачественное образование, на которое приходится около 0,1-2,5% от всех опухолей костей. Является наиболее распространенной липогенной опухолью кости .
Эпидемиология
Могут присутствовать в чрезвычайно широком возрастном диапазоне (от 5 до 85 лет), хотя пиковый возраст выявления обычно выпадает на 4-ю – 5-ю декады жизни. Существует легкая предрасположенность у мужского пола .
Клиническая картина
Боль является основным симптомом в большинстве случаев, но более 30% костных липом являются случайной находкой при исследованиях, выполненных по другим причинам .
Распределение, локализации
Хотя внутрикостные липомы могут быть найдены где угодно внутри скелета, большинство случаев приходится на нижнюю конечность. При расположении в длинных костях, они, как правило, локализуются в метафизе :
- Нижняя конечность: 71%
- Пяточная кость: 32% (считается наиболее частым образованием в пяточной кости)
- Бедренная кость: 20% (особенно межвертельная область)
- Большеберцовая кость: 13%
- Малоберцовая кость: 6%
Патология
Внутрикостные липомы расположены почти исключительно в костномозговой полости, обычно в длинных костях. Они состоят из зрелых адипоцитов без примеси кроветворной ткани или костных трабекул .
Диагностика
Рентгенография
Рентгенографические проявления внутрикостных липом имеют широкий дифференциальный диагноз, включающий многочисленные доброкачественные поражения кости. Типичная картина - доброкачественное остеолитическое поражение кости с хорошо определенными краями.
КТ / МРТ
По ослаблению на КТ или характеристикам сигнала на МРТ дифференциальная диагностика может быть сужена до жиросодержащих поражений кости. Жировые компоненты внутрикостных липом могут демонстрировать различную степень инволюции и некроза. Исходя из этих особенностей, Милграм (Milgram) и соавторы выделили три категории:
Стадия 1: четко очерченные, жизнеспособные липомы с однородным содержанием жира
Стадия 2: преимущественно жировые поражения с центральными некрозами, кальцификацией или окостенениями
Стадия 3: гетерогенные жиросодержащие поражения с множественными некрозами, кистозной трансформацией, склерозом стенок и обширной кальцификацией или оссификацией.
Стадия 1
Образования имеют типичный для жира гомогенный гиперинтенсивный на Т1- и Т2-взвешенных изображениях сигнал, который полностью подавляется на последовательностях с жироподавлением (STIR, FS). Трабекулярный паттерн губчатой кости в очаге поражения обычно отсутствует.
Стадия 2
В структуре образования появляются гипоинтенсивные на T1-взвешенных изображениях включения, имеющие на последовательностях с жироподавлением гиперинтенсивный (грануляционная ткань / некроз) или гипоинтенсивный сигнал (кальцификаты или оссификаты).
Стадия 3
В дополнение к сигнальным характеристикам поражений 2-й стадии, поражения 3-й стадии могут содержать жидкостные полости и аинтенсивные костные перегородки, могут быть окружены утолщенным аинтенсивным склеротическим ободком. Хотя обычно признаки агрессивного роста отсутствуют, экспансивные внутрикостные липомы могут прорастать корковый слой. Это может быть использовано для дифференциации их от старых костных инфарктов, в которых с течением времени также может развиваться кистозная дегенерация. Кроме того, во внутрикостных липомах Т2-гиперинтенсивная грануляционная ткань центрального некроза окружена жизнеспособной жировой тканью. Напротив, в костных инфарктах жировая ткань в центре окружена грануляционной тканью на периферии. В случаях со значительной вторичной инволюцией и некрозом для подтверждения диагноза может потребоваться биопсия .
Лечение и прогноз
Внутрикостные липомы, которые не влияют на стабильность костей, можно лечить консервативно. При угрозе патологического перелома производят выскабливание и костную трансплантацию. После хирургического лечения рецидивов нет. Тем не менее, злокачественные трансформации спорадически описаны .
Читайте также:

