Липодистрофия печени при сахарном диабете
Обновлено: 05.05.2024
Представлен литературный обзор по проблеме неалкогольной жировой болезни печени (НАЖБП), включающий данные об эпидемиологии, патогенезе, клинических особенностях, диагностике и лечении при сахарном диабете. Приведены данные о влиянии сахароснижающей терапии на прогрессирование или обратное развитие НАЖБП.
Впервые Ludwig с соавт. в 1980 г. опубликовали данные исследования биоптатов печени с типичной морфологической картиной алкогольного гепатита у больных, без указаний на прием алкоголя в гепатотоксичных дозах и сформулировали понятие «неалкогольный стеатогепатит» [1].
В течение последнего десятилетия жировая болезнь печени (НАЖБП) стала одной из наиболее обсуждаемых тем гастроэнтерологической и терапевтической практики. Этот термин обозначает феномен, при котором в печени происходит накопление жира, преимущественно триглицеридов и ЛПОНП, в меньшей степени холестерина и ЛПНП. Жировая болезнь печени не имеет шифра в МКБ-10 и, по сути, является клинико-морфологическим понятием, объединяющим целый ряд социально значимых заболеваний, при которых жировая инфильтрация является ранним и чувствительным маркером глубоких нарушений метаболизма [2].
Наиболее частыми причинами являются злоупотребление алкоголем, сахарный диабет и морбидное ожирение с нарушением толерантности к глюкозе [2]. Бессимптомное течение заболевания, трудности его диагностики, отсутствие единой концепции лечения НАЖБП актуальные проблемы, требующие более углубленного изучения и заслуживающие пристального внимания широкого круга специалистов.
Определение
Неалкогольная жировая болезнь печени распространенное хроническое заболевание печени, характеризующееся патологическим накоплением жировых капель, не связанное с употреблением алкоголя.
НАЖБП включает спектр состояний, начиная от простого стеатоза через воспалительный стеатогепатит (НАСГ) с повышенным фиброзом, затем к развитию цирроза и печеночной недостаточности в финале [1].
Безопасным количеством алкоголя в сутки считается:
• 30 г алкоголя для мужчин и 20 г для женщин
• 350 мл пива
• 120 мл вина
• 45 мл крепких напитков
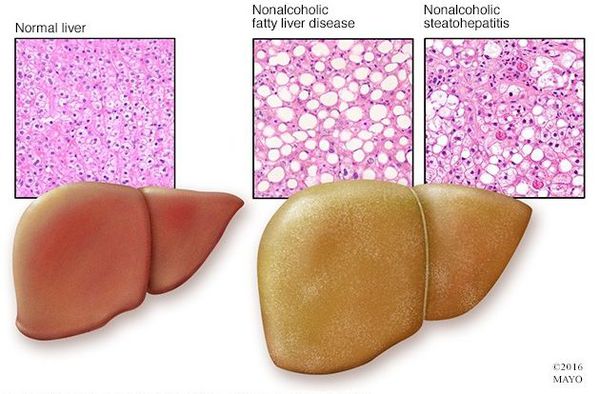
Современное понятие НАЖБП охватывает спектр поражений печени, включающий в себя три ее основные формы: жировой гепатоз (ЖГ), неалкогольный (метаболический) стеатогепатит (НАСГ) и цирроз (как исход прогрессирующего НАСГ). Редко исходом НАСГ может являться гепатоцеллюлярная карцинома. Морфологическим критерием жирового гепатоза является содержание триглицеридов в печени свыше 510% сухой массы. Содержание ТГ при НАЖБП может достигать 40% от массы печени (при норме около 5%).
НАЖБП зачастую является компонентом других заболеваний, таких как метаболический синдром, сахарный диабет, ожирение, и вносит свой вклад в распространенность сердечно-сосудистых заболеваний (ССЗ) среди населения.
Эпидемиология
НАЖБП самая частая причина нарушения печеночных проб; у взрослых лиц в США данное заболевание является причиной 70% бессимптомного повышения уровня трансаминаз. В популяционном исследовании, в котором использовалась высокочувствительная методика - МР-спектроскопия, с включением 2 287 пациентов (США) было показано, что распространенность НАЖБП составляет 32%.
Менее чувствительные методы, такие как ультразвуковое обследование, в популяционных исследованиях в Японии, Китае и Италии выявили показатель распространенности на уровне от 13% до 25%. НАЖБП не ограничивается только взрослыми; 10% детей и подростков в США также страдают НАЖБП.
Распространенность ожирения среди пациентов с НАЖБП находится в диапазоне 61-100%, а дислипидемии - 27-67%. Среди тяжело больных пациентов с ожирением, которым планируется проведение бариатрических вмешательств, НАЖБП выявляется в 90% случаев. Истинная распространенность НАЖБП неизвестна, однако, по оценкам последних исследований, распространенность НАЖБП и НАСГ среди общего числа населения может достигать 20-24 и 3% соответственно. Проведенные исследования показали, что при заболеваниях, сочетающихся с инсулинорезистентностью, характерные изменения со стороны печени выявляются в 74% случаев.
Неалкогольный стеатогепатит (НАСГ) – заболевание, для которого характерны повышение активности ферментов печени в крови и морфологические изменения в биоптатах печени, подобные изменениям при алкогольном гепатите, – жировая дистрофия (ЖД) с воспалительной реакцией и фиброзом; однако больные с НАСГ не употребляют алкоголь в количествах, способных вызывать повреждение печени. До сих пор не выяснены точные механизмы фиброгенеза печени. Фиброз выявляется у 20–37% пациентов с НАЖБП. У 20% из них в течение 20 лет формируется цирроз с развитием печеночно-клеточной недостаточности. Популяционные исследования позволяют предположить, что 60–80% криптогенных циррозов печени являются исходами НАСГ. Установлено, что сочетание сахарного диабета 2-го типа (СД 2) и неалкогольного стеатогепатита в 2–2,5 раза увеличивает риск развития цирроза печени и гепатоцеллюлярной карциномы. Кроме того, у больных с НАЖБП в сочетании с СД и без диабета установлена более высокая распространенность ССЗ, чем у пациентов без НАЖБП вне зависимости от тучности и традиционных факторов риска ССЗ.
Вторичное поражение печени возможно под воздействием многих причин: приема ряда лекарственных препаратов, нутрициологических факторов, хирургических вмешательств, метаболических или генетических, токсических и др.
В норме печень только перерабатывает поступающие с пищей ингредиенты и осуществляет их разрушение, синтез новых соединений и выделение (рис. 1).
У здоровых в печени не должно задерживаться более 5% триглицеридов. Однако при патологии происходит отложение избыточного количества липидов в печени.
Существует несколько моделей патогенеза НАЖБП. Наиболее распространенная модель патогенеза – это теория «двух ударов»:
• первым ударом служит печеночная аккумуляция триглицеридов,
• вторым – ответ гепатоцита гибелью и формированием рубца.
Альтернативной гипотезой является гипотеза «множественных параллельных ударов» с участием воспаления [3]. Согласно ей в развитии НАЖБП последовательно принимают участие многие факторы:
• инсулинорезистентность (дисбаланс движения липидов между печенью и жировой тканью),
• липотоксичность (результат повреждения и гибели гепетоцита под действием СЖК и их метаболитов),
• стресс эндоплазматического ретикулума (дефицит «упаковывающих» белков в ЭПР приводит к гепатоцеллюлярному воспалению и активации продукции свободных радикалов кислорода),
• взаимосвязи адипоцитов и гепатоцитов,
• адипоцитокины (TNF, IL-6, Leptin, Adiponectin – белки воспаления, генерируемые висцеральным жиром),
• генетика (испанцы, жители азиатских стран, более предрасположены к НАЖБП, чем кавказоиды и афроамериканцы) [4].
Клиническая картина
Клиническая картина обычно скудная. Жалобы на дискомфорт в области эпигастрия. Выявляется бессимптомное повышение уровней аминотрансфераз. Необъяснимое существование постоянной гепатомегалии. Обращает на себя внимание наличие ожирения, acanthosis nigracans (обязательный признак инсулинорезистентности).
У небольшого количества могут быть признаки цирроза печени в виде спленомегалии, варикозного расширения вен и т. п.
Для постановки диагноза НАЖБП необходимо исключение всех других причин, приводящих к гепатомегалии (алкоголь, лекарства, недостаток белкового питания, ядовитые грибы, органические растворители и др.).
Главными в постановке диагноза НАЖБП являются лабораторные данные (показатели цитолиза) и инструментальные методы исследования.
Лабораторные данные
Показатели синдромов цитолиза:
• повышение активности АЛТ и АСТ аминотрансфераз не более чем в 4–5 раз, индекс АСТ/АЛТ не более 1, чаще повышена активность АЛТ; более высокие уровни могут наблюдаться при некровоспалительных формах
Показатели холестаза
• Повышение активности щелочной фосфатазы и γ-глутамилтранспептидазы обычно не более чем до 2 норм
• Повышение прямого билирубина
Показатели обмена железа
• Повышение ферритина у 20–50% больных
• Повышение трансферрина в 5–10% случаев
Другие изменения
• Гипертриглицеридемия, гиперхолестеринемия
• Гипергликемия (НТГ или СД 2)
• Гипоальбуминемия, тромбоцитопения, увеличение протромбинового времени у пациентов с далеко зашедшей стадией НАЖБП
Методы визуализации печени
• Ультразвуковая диагностика
• Компьютерная томография
• Магниторезонансная томография
• Магниторезонансная спектроскопия
• Биопсия печени
Золотым стандартом диагностики и определения стадии развития НАЖБП по-прежнему является пункционная биопсия печени.
Показаниями для выполнения биопсии печени являются: возраст старше 45 лет и хронический цитолиз неустановленной этиологии; сочетание хронического цитолиза неустановленной этиологии по крайней мере с двумя проявлениями МС, независимо от возраста [4].
• Биопсия печени не показана в тех случаях, когда уровень сывороточных аминотрансфераз в норме [5].
Лица с НАЖБП имеют более высокий риск смерти по сравнению с общей популяцией (относительный риск выше на 34%). Прогноз у лиц с НАЖБП зависит от подтипа болезни. Отмечают более низкую смертность при установленном при биопсии стеатозе без воспаления и фиброза. НАСГ, в противоположность этому, более часто прогрессирует с исходом в цирроз или гепатоцеллюлярную карциному, печеночную недостаточность, требующую трансплантации печени. Лица с НАСГ имеют повышенный риск заболеваний сердца и сердечной смертности [6].
Лечение НАЖБП
Многочисленные данные о влиянии снижения массы тела на состояние печени весьма противоречивы. Показано, что быстрая потеря массы тела закономерно приводит к нарастанию активности воспаления и прогрессии фиброза. В то же время ее снижение на 1120 кг/год положительно влияет на выраженность стеатоза и воспаления, степень фиброза печени. Безопасной считается потеря веса до 1 600 г в неделю для взрослых и до 500 г в неделю для детей, достигаемое при суточном калораже 25 кал/кг и активных физических упражнениях. Необходимыми условиями для устранения главного патогенетического фактора НАЖБП инсулинорезистентности, также являются действия, направленные на снижение веса: изменение образа жизни, гипокалорийное питание, расширение двигательной активности. Для лиц с избыточной массой тела и ожирением реально достижимая цель – снижение массы тела примерно на 7–10% за 6–12 мес.
Физическая нагрузка играет определенную роль в лечении и метаболического синдрома (МетС), и НАЖБП. Тренировки на кардиореспираторную выносливость модулируют взаимоотношения между МетС и фатальными состояниями, обеспечивая мощный защитный эффект против общей смертности и смертности вследствие сердечно-сосудистых осложнений, а также накопления жиров в печени и степенью его выраженности [7, 8].
Хирургическое лечение
Бариатрическая хирургия как метод снижения веса у пациентов с НАЖБП показала снижение смертности в долгосрочной перспективе, в частности у пациентов с СД 2. Снижение веса после бариатрических операций также связывается с улучшением проявлений гепатостеатоза и воспаления; однако не было показано, что при этом достигается улучшение показателей фиброза. Опубликован метаанализ 15 рандомизированных исследований, включавших 766 пар биопсий печени у больных с НАЖБП, опубликованных до 2008 г. Улучшение гистологической картины отмечено по стеатозу – у 92%, по стеатогепатиту – у 81%, фиброзу – у 65,5%. Полное разрешение НАСГ было достигнуто у 69,5% пациентов. Однако при наблюдении через 1 год и 5 лет после бариатрической операции было доказано на биопсии улучшение картины стеатоза, но не было достоверного улучшения показателей воспаления или фиброза [9].
Фармакотерапия
Особый интерес представляют данные о влиянии на развитие НАЖБП пероральных сахароснижающих препаратов-сенситайзеров, снижающих инсулинорезистентность.
Тиазолидиндионы (пиоглитазон и розиглитазон) - это агонисты γ-рецепторов, активируемых пролифераторами пероксисом, которые обеспечивают перераспределение жира из мышц и печени в периферическую жировую ткань и, таким образом, снижают проявления инсулинорезистентности, однако стимулируют набор веса. В пяти относительно небольших рандомизированных контролируемых исследованиях длительностью от 6 до 24 мес. была показана эффективность тиазолидиндионов у пациентов с НАСГ. Эта группа препаратов имеет сегодня ограниченное применение в силу ряда причин: высокий риск развития сердечной недостаточности, выраженные отеки и риск переломов.
Эффекты бигуанидов [10] обусловлены уменьшением глюконеогенеза и синтеза липидов в печени, реализуемого через активацию цАМФ-зависимой протеинкиназы печени, что приводит к снижению синтеза ТГ из жирных кислот и митохондриального β-окисления. Кроме того, бигуаниды подавляют экспрессию ФНО-α в печени и индуцированных этим цитокином механизмов, приводящих к стеатозу, а также экспрессию SREBP-1 в гепатоцитах. Основным механизмом действия метформина на повышение фибринолиза является снижение уровня PAI-1, что имеет место у больных СД 2 вне зависимости от его дозы. Помимо снижения PAI-1, метформин уменьшает также и пролиферацию гладкомышечных клеток в сосудистой стенке in vitro и скорость атерогенеза у животных [10]. Потенциальные эффекты метформина представлены в таблице 1.
Проведены исследования, сравнивающие эффективность применения метформина и диетотерапии. В исследование было включено 20 пациентов (без СД и ожирения). Проводилась оценка функции печени и уровня инсулина и инсулинорезистентности (в эугликемии и гиперинсулинемии при проведении клэмп-теста). Биопсия печени была проведена 14 больным, которые получали метформин (500 мг х 2 р/д), и шести пациентам, находившимся на диетотерапии в течение четырех месяцев. Оценка гистологического улучшения не проводилась. Единственное существенное различие между двумя группами было в уровне АЛТ. Группы пациентов не отличались значимо по показателям снижения веса. Хотя проводимое активное лечение вызвало повышение уровня молочной кислоты (до 30% активно леченых пациентов), но только у одного пациента показатель лактата выходил за рамки нормального диапазона более 2 ммоль/л (2,2 ммоль/л). Uygun с соавт. проводили исследования, включавшие 36 пациентов с НАСГ, разделенных на 2 группы: одна группа получала метформин в дозе 850 мг вместе с диетой, контрольная группа была ограничена в питании (1 6001 800 калорий в день). По сравнению с группой контроля, в первой группе были выявлены улучшения по следующим показателям: снижение уровня АЛТ (с 83,5 ± 24,6 до 46,4 ± 23,3 Ед/л, соответственно p = 0,0001) и АСТ (57,9 ± 17,3 против 35,8 ± 10,5 Ед/л, р = 0,0001). В контрольной же группе: АЛТ (с 72,8 ± 31,2 до 55,4 ± 16,3 Ед/л, р = 0,001) и АСТ (с 48,1 ± 26,3 до 41,3 ± 13,5 Ед/л, p = 0,06). Изменений в печени, при биопсии у пациентов после лечения не наблюдалось [10]. В других исследованиях по оценке эффективности метформина было показано улучшение показателей индекса инсулинорезистентности (по оценке QUICKI, HOMA или KITT методов). В трех исследованиях сообщалось о снижении показателей функции печени и одно исследование показало незначительное увеличение этих показателей. Изучение эффективности метформина (1 500 мг/сут или 20 мг/кг/сут) в терапии (46 мес.) больных НАСГ показало, что на фоне снижения массы тела (около 1,5 кг/мес) происходит нормализация трансаминаз, уменьшаются гиперхолестеринемия, гипертриглицеридемия и гепатомегалия. Верифицирована аналогичная экспериментальным данным положительная гистологическая динамика [10].
Агонисты ГПП-1 разрешены к применению как препараты 1 и 2 ряда при диабете 2-го типа. Они работают не как препараты, непосредственно повышающие чувствительность к инсулину, но, нормализуя уровень глюкозы и индуцируя клинически значимое снижение веса, они в итоге позволяют повысить чувствительность к инсулину.
С учетом таких благоприятных эффектов агонисты ГПП-1 могут быть отличными кандидатами на роль препарата, применяемого для лечения и НАЖБП. В исследованиях на животных было показано, что агонисты ГПП-1 обладают прямым действием на метаболизм липидов в гепатоцитах. В клинических условиях в рамках открытого клинического исследования эксенатида у больных СД был показан благоприятный эффект в отношении чувствительности к инсулину и возврат повышенных показателей аминотрансфераз к нормальным значениям в 41% случаев [11].
НАЖБП развивается у значительной доли пациентов с СД 2; при этом данное состояние зачастую остается недиагностированным. У пациентов с СД 2 и НАЖБП заболевание протекает более агрессивно по сравнению с пациентами с НАЖБП, но без СД 2, и у них выше риск развития цирроза печени, терминальной стадии печеночной недостаточности и гепатоцеллюлярной карциномы. У пациентов с диабетом и НАЖБП выше риски смерти от сердечно-сосудистых и онкологических заболеваний, что может говорить о присутствии системной воспалительной реакции.
Выявление и четкий контроль метаболических факторов риска остается основным направлением для терапевтических мероприятий. Хотя фармакотерапия и имеет некоторые перспективы, необходимо проведение дальнейших клинических исследований для оценки эффективности разных препаратов и их возможности повлиять на течение НАЖБП. В связи с отмечающимся неуклонным ростом распространенности среди населения ожирения, метаболического синдрома и сахарного диабета проблема диагностики и лечения НАЖБП будет приобретать еще большую актуальность. Слабое освещение в медицинской литературе приводит к малой информированности врачей о возможных исходах этого состояния и представляет огромную проблему. Сложность верификации диагноза, поиск достоверных и высокоинформативных маркеров заболевания и новых неинвазивных методов диагностики делает необходимым проведение дальнейших многоцентровых исследований, которые планируются в настоящее время.
Что такое жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит) — это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени), которое развивается из-за нарушения структуры мембран гепатоцитов, замедления и нарушения обменных и окислительных процессов внутри клетки печени.
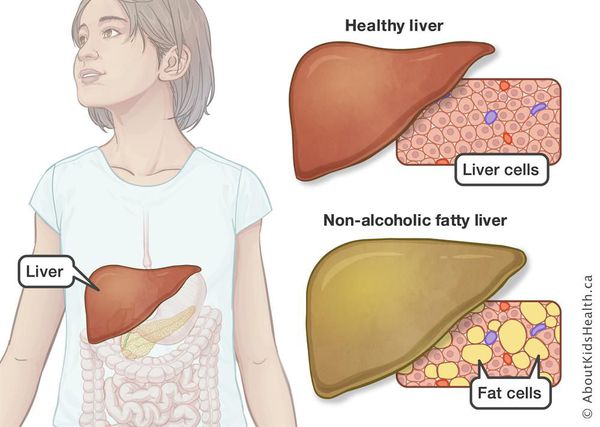
Все эти изменения неуклонно приводят к:
- разрушению клеток печени (неалкогольный стеатогепатит);
- накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
- изменению биохимического состава крови;
- развитию метаболического синдрома (гипертоническая болезнь, ожирение, сахарный диабет);
- в конечном итоге, циррозу.
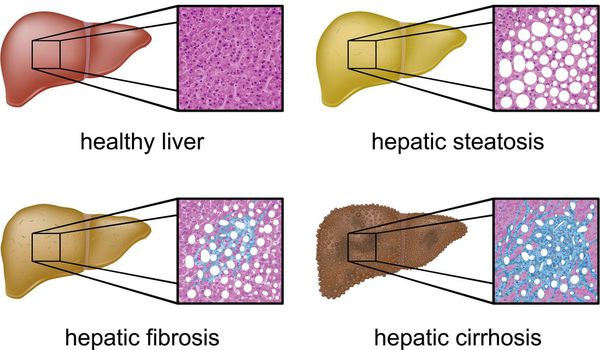
Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена (сахарный диабет II типа), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией. [2] [3] [4]
В большинстве случаев НАЖБП развивается после 30 лет. [7]
Факторами риска данного заболевания являются:
- малоподвижный образ жизни (гиподинамия);
- неправильное питание, переедание;
- длительный приём лекарственных препаратов;
- избыточная масса тела и висцеральное ожирение;
- вредные привычки.
Основными причинам развития НАЖБП являются: [11]
- гормональные нарушения;
- нарушение жирового обмена (дисбаланс липопротеидов плазмы);
- нарушение углеводного обмена (сахарный диабет);
- артериальная гипертензия;
- ночная гипоксемия (синдром обструктивного апноэ сна).
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %. [3]
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)) 2 . Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».
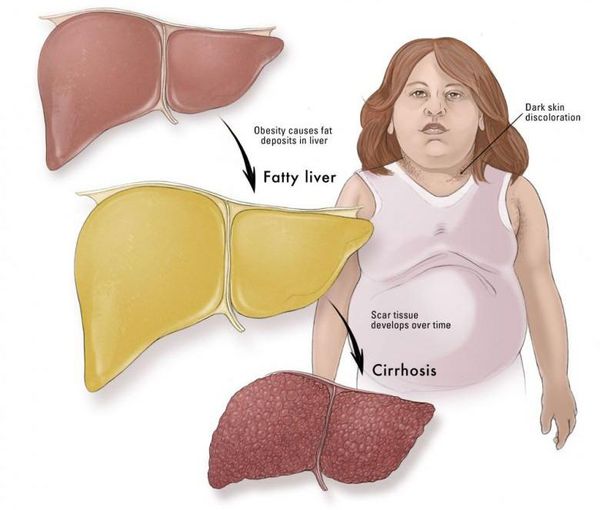
Часто НАЖБП сопутствуют заболевания желчного пузыря: хронический холецистит, желчнокаменная болезнь. Реже, в запущенных случаях, возникают признаки портальной гипертензии: увеличение селезёнки, варикозное расширение вен пищевода и асцит (скопление жидкости в брюшной полости). Как правило, данные симптомы наблюдаются на стадии цирроза печени. [7]
Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
- избыточное поступление свободных жирных кислот (FFA) в печень;
- усиленный синтез свободных жирных кислот печени;
- пониженный уровень бета-окисления свободных жирных кислот;
- снижение синтеза или секреции липопротеинов очень высокой плотности. [7]
У пациентов с ожирением в ткани печени повышенно содержание свободных жирных кислот, что и может быть причиной нарушения функций печени, так как жирные кислоты химически активны и могут привести к повреждению биологических мембран гепатоцитов, образуя в них ворота для поступления в клетку эндогенного жира, в частности липидов (преимущественно низкой и очень низкой плотности), а транспортом является сложный эфир — триглицерид. [2]
Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз. [2]
Также важное патогенетическое значение в формировании НАЖБП имеет индукция цитохрома P-450 2E1 (CYP2E1), который может индуцироваться как кетонами, так и диетой с высоким содержанием жиров и низким содержанием углеводов. [7] CYP2E1 генерирует токсические свободные радикалы, приводящие к повреждению печени и последующему фиброзу.
Кроме того, патогенетическое значение в формировании НАЖБП имеет эндотоксин-опосредованное повреждение, которое, в свою очередь, усиливает выработку провоспалительных цитокинов (ФНО-α, ИЛ-6 и ИЛ-8), приводящих к нарушению целостности мембран гепатоцитов и даже к их некрозу [9] , а также к развитию воспалительной клеточной инфильтрации как в портальных трактах, так и в дольках печени, что приводит к стеатогепатиту.
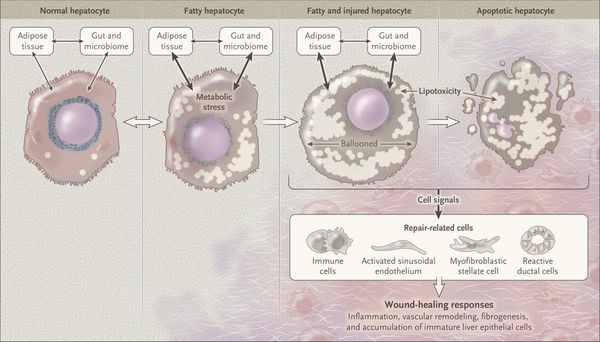
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt: [9] [10] [11]
- I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
- II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
- III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
- S1 (до 33% жировой инфильтрации);
- S2 ( 33-60% жировой инфильтрации)
- S3 (более 60% жировой инфильтрации)
- F1,F2, F3, цирроз.
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
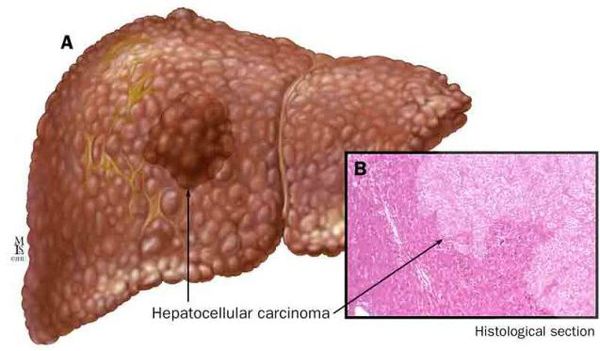
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. [9] Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов. [7]
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ [4] , МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени. [3]
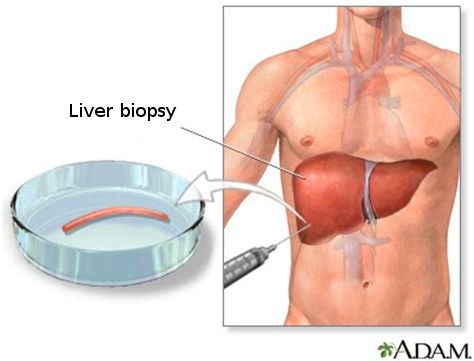
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
С учётом механизма развития заболевания разработаны схемы курсового лечения НАЖБП, направленные на восстановление структуры клеточных мембран, обменных и окислительных процессов внутри клеток печени на молекулярном уровне, очистку печени от внутриклеточного и висцерального жира, который затрудняет её работу.
В процессе лечения производится:
- коррекция углеводного, жирового (липидного) обмена веществ;
- нормализация процессов окисления в клетке;
- влияние на основные факторы риска;
- снижение массы тела;
- улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
Курсовые программы лечения занимают от трёх до шести месяцев и подбираются в зависимости от степени выраженности метаболических нарушений. К ним относятся:
- программа «Лайт»;
- программа «Медиум»;
- программа «Премиум»;
- индивидуальная программа лечения — разрабатывается на основании сопутствующих заболеваний, текущего состояния пациента и необходимой интенсивности лечения.
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
- инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
- сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Что такое дислипидемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чернышева Андрея Владимировича, кардиолога со стажем в 33 года.
Над статьей доктора Чернышева Андрея Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Дислипидемия (ДЛ) — патологический синдром, связанный с нарушением обмена липидов и липопротеидов, т.е. изменением соотношения их концентрации в крови. [1] Он является одним из главных факторов риска атеросклероз зависимых заболеваний.
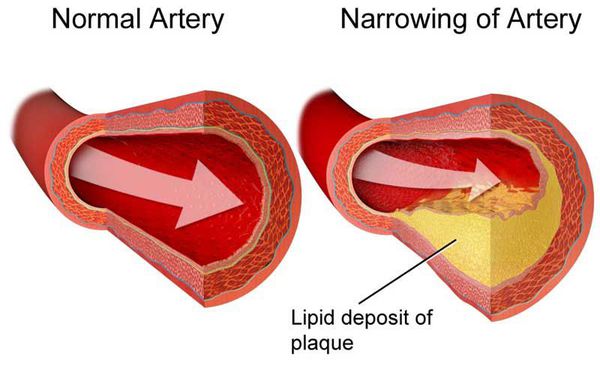
Липиды и липопротеиды — одни из источников энергии, необходимой организму человека. Они представляют собой жироподобные органические соединения. Липиды входят в состав липопротеидов.
Причины, приводящие к развитию дислипидемии, можно разделить на неизменяемые (эндогенные) и изменяемые (экзогенные).
К первым относится возраст, пол, гормональный фон и наследственная предрасположенность.
Группа изменяемых факторов риска ДЛ более многочисленна. К основным причинам относятся:
- нерациональное питание (избыточное потребление калорий, насыщенных жиров, простых углеводов);
- курение табака;
- избыточный вес (висцеральное ожирение);
- сахарный диабет;
- злоупотребление алкоголем;
- повышенное артериальное давление;
- длительный стресс;
- малоподвижный образ жизни;
- систематическое физическое перенапряжение;
- хроническое субклиническое воспаление.
Также причинами ДЛ могут быть различные заболевания, патологические синдромы и приём некоторых медикаментов.
От внешних факторов больше зависит содержание в крови таких жировых субстанций, как хиломикроны и триглицериды. До 80% холестерина липопротеинов низкой плотности синтезируется в организме, главным образом, в печени и в меньшей степени зависит от внешних факторов. Семейно-генетический формы ДЛ полностью зависят от наследственных факторов. [1] [9]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дислипидемии
Так как ДЛ является лабораторным синдромом, то её проявления связаны с атеросклерозом артерий тех органов и тканей, которые они кровоснабжают:
- ишемия головного мозга;
- ишемическая болезнь сердца;
- облитерирующий атеросклероз артерий нижних конечностей и т. д.
Ишемическая болезнь сердца – наиболее распространённое и грозное атеросклероз зависимое заболевание. От него погибает больше людей, чем от всех видов рака. Чаще всего это заболевание проявляется в виде стенокардии или инфаркта миокарда.
Стенокардию раньше называли "грудной жабой", что точно характеризует симптомы заболевания — давящие или сжимающие ощущения за грудиной на высоте физической или эмоциональной нагрузки, продолжающиеся несколько минут и прекращающиеся после прерывания нагрузки или приёма нитроглицерина.
Инфаркт миокарда связан с разрывом атеросклеротической бляшки в сердечной артерии и формированием тромба на бляшке. Это приводит к быстрому перекрытию артерии, острой ишемии, повреждению и некрозу миокарда.
От хронической и острой ишемии может страдать головной мозг, что проявляется головокружением, потерей сознания, выпадением речевой и двигательной функции. Это не что иное, как мозговой инсульт или прединсультное состояние — транзиторная ишемическая атака. При облитерирующем атеросклерозе нижних конечностей происходит снижение кровоснабжение ног. Стоит отметить, что долгое время атеросклероз остаётся бессимптомным, клинические проявления начинаются при сужении артерии на 60-75%.
Семейно-генетические дислипидемии могут проявляться стигматами, такими как ксантомы кожи и ксантелазмы век.
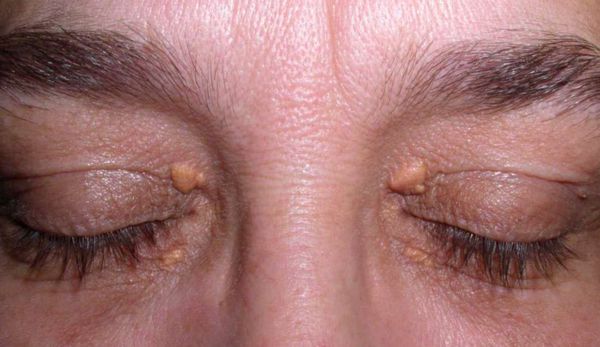
Значительное повышение концентрации триглицеридов крови (более 8 ммоль/л) может приводить к острому панкреатиту, который сопровождается сильной болью в верхнем отделе живота, тошнотой, рвотой, учащённым сердцебиением и общей слабостью.
Патогенез дислипидемии
Основными липидами плазмы крови являются:
- холестерин (ХС) — предшественник желчных кислот, половых гормонов и витамина Д;
- фосфолипиды (ФЛ) — основные структурные компоненты всех клеточных мембран и внешнего слоя липопротеиновых частиц;
- триглицериды (ТГ) — липиды, образующиеся из жирных кислот и глицерина, которые поступают в организм с пищей, затем транспортируются в жировые депо или включаются в состав липопротеинов.
Жирные кислоты (ЖК) плазмы крови — источник энергии и структурный элемент ТГ и ФЛ. Они бывают насыщенными и ненасыщенными. Насыщенные ЖК входят в состав животных жиров. НенасыщенныеЖК составляют растительные жиры и делятся на моно- и полиненасыщенные жирные кислоты. Мононенасыщенные ЖК в большом количестве содержаться в оливковом масле, а полиненасыщенные — в рыбьем жире и других растительных маслах. Считается, что все эти жиры необходимы человеку, их сбалансированное количество должно составлять до 30% суточного каллоража пищи и распределяться примерно на три равные части между моно-, полиненасыщенными и насыщенными ЖК.
В статье представлен анализ современных данных литературы, посвященных клиническим аспектам диагностики и лечения неалкогольной жировой болезни печени (НАЖБП) у пациентов с сахарным диабетом типа 2. Приводятся данные об эффективности метаболической терапии НАЖБП с использованием таурина. Антиоксидантное, метаболическое и гепатопротективное действие препарата нашло подтверждение в целом ряде клинических и экспериментальных исследований.
Ключевые слова: неалкогольная жировая болезнь печени, сахарный диабет типа 2, таурин
В течение двух последних десятилетий распространенность неалкогольной жировой болезни печени (НАЖБП) непрерывно растет. В настоящее время НАЖБП является одной из основных причин хронического синдрома цитолиза и самым распространенным заболеванием печени во всем мире. Согласно прогнозам экспертов, к 2020 г. НАЖБП станет основной причиной трансплантации печени во всем мире [1].
В США и западных странах от этого заболевания страдает около 20% населения, в восточных странах НАЖБП поражает от 12 до 24% общей популяции [2]. Согласно результатам наблюдательного исследования DIREG (2007), в России около 27% обратившихся пациентов имели жировую дегенерацию печени [3].
Поскольку механизмы развития НАЖБП патогенетически тесно связаны с нарушениями углеводного и жирового метаболизма, распространенность заболевания у пациентов с подобными нарушениями существенно отличается от таковой в общей популяции. Так, у людей с ожирением частота выявления НАЖБП достигает 90% [4], у пациентов с сахарным диабетом типа 2 (СД2) – 70% [5].
Дополнительными факторами, увеличивающими риск развития жировой дегенерации печени, являются пожилой и старческий возраст, мужской пол, этническая принадлежность к латиноамериканской расе, гипертриглицеридемия, прием ряда лекарственных препаратов (глюкокортикоидов, нестероидных противовоспалительных средств, синтетических эстрогенов, тетрациклинов и др.), синдром мальабсорбции, липодистрофии и др.
Тем не менее реальная распространенность НАЖБП не может быть оценена в связи с отсутствием точных неинвазивных методов диагностики [6].
Сахарный диабет типа 2 и неалкогольная жировая болезнь печени
Как было указано, у пациентов с СД2 более высокий риск развития НАЖБП, неалкогольного стеатогепатита и фиброза/цирроза печени, чем у пациентов без нарушений углеводного обмена [7].
Более того, есть и обратная связь: в исследовании 2016 г. подтвержденный диагноз НАЖБП был ассоциирован с достоверным увеличением вероятности развития СД2 (р Cмертность у пациентов с НАЖБП и СД в 3 раза превышает таковую у лиц с НАЖБП без диабета [10].
Интересно, что у пациентов с СД2 есть взаимосвязь между показателями гликемии и активностью стеатогепатита. Согласно результатам японского исследования 2014 г., ухудшение гликемического контроля напрямую коррелировало с выраженностью фиброза печени [11].
Cуществует немало подтверждений тому, что НАЖБП вне зависимости от наличия СД2 и/или метаболического синдрома является независимым фактором риска развития сердечно-сосудистых заболеваний [12, 13]. По всей видимости, эта взаимосвязь обусловлена увеличением продукции про-атерогенных медиаторов (С-реактивного белка, фибриногена и ингибитора активатора плазминогена 1) в патологически измененной ткани печени [13].
Так, в исследовании, продлившемся 6,5 года и включавшем около 2000 пациентов, НАЖБП приводила к двукратному увеличению риска сердечно-сосудистых событий независимо от наличия других факторов риска [13].
Согласно данным Ekstedt и соавт., риск смерти у лиц с НАЖБП за 14-летний период наблюдения в 2 раза превышает таковой в общей популяции [14].
Таким образом, НАЖБП тесно связана с СД2, отягощает течение последнего и существенно увеличивает сердечнососудистые риски у данной категории пациентов.
Этиология и патогенез
НАЖБП является хроническим, непрерывно прогрессирующим заболеванием и включает целый спектр состояний, связанных с жировой дегенерацией печени: от стеатоза до стеатогепатита и цирроза [15].
Основной гипотезой развития НАЖБП в течение многих лет является теория двух ударов. Первый удар: инсулинорезистентность, синтез избыточного количества триглицеридов в печени, избыточное образование и повышенное окисление свободных жирных кислот и, как следствие, развитие стеатоза печени [16]. Второй удар: усиление перекисного окисления липидов, активация окислительного стресса с накоплением активных форм кислорода и повышение продукции провоспалительных цитокинов [17].
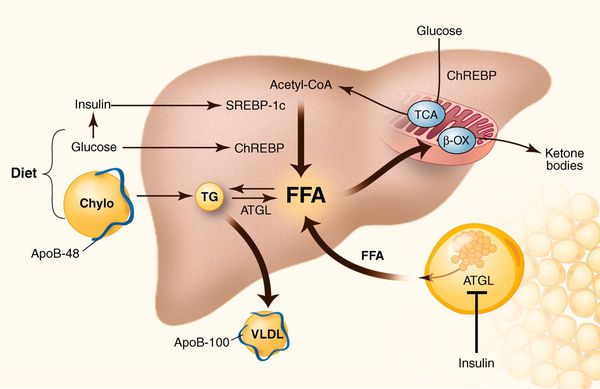
Патогенетически развитие НАЖБП тесно связано с метаболическим синдромом и СД2. Одним из ключевых нарушений в обоих случаях является инсулинорезистентность, которая в свою очередь приводит к нарушению печеночной продукции глюкозы и обмена липидов в печени [18] (см. рисунок).
Патогенетические механизмы развития неалкогольной жировой болезни печени [4]
ЖК – жирные кислоты, СЖК – свободные жирные кислоты, ЛПОНП – липопротеины очень низкой плотности, ТГ – триглицериды.
Следует отметить, что повышение уровня глюкозы обеспечивает дополнительный субстрат для синтеза триглицеридов в печени. Этому также способствует нарушение образования липопротеинов очень низкой плотности, сопровождающее состояние инсулинорезистентности. Есть также сведения, что важную роль в патогенезе НАЖБП играет нарушение микробного сообщества в толстой кишке.
НАЖБП характеризуется повреждением гепатоцитов, воспалением и фиброзом печеночной ткани, которые закономерно ведут к циррозу, печеночной недостаточности и развитию гепатоцеллюлярной карциномы [19].
Скрининг
В настоящее время проведение скрининговых обследований, направленных на выявление НАЖБП у пациентов с СД2, признано нецелесообразным. Обследование инициируют только при повышении печеночных трансаминаз или других признаков заболевания печени [22].
Для выявления кандидатов на биопсию печени среди лиц с ожирением существует несколько общепринятых шкал, одной из них является шкала HAIR (акроним Hypertension, ALT и Insulin Resistance).
Данный счетный инструмент используется у лиц с индексом массы тела (ИМТ)≥35 кг/м 2 , при этом оцениваются следующие параметры:
1) гипертония - 1 балл;
2) АЛТ>40 ммоль/л - 1 балл;
3) индекс инсулинорезистентности >5,0 - 1 балл.
Наличие 2 признаков указывает на 80-процентную вероятность НАЖБП, выявление 3 признаков подтверждает диагноз НАЖБП [23].
Шкала BAAT используется для определения необходимости биопсии печени у лиц с отклонениями в лабораторных показателях печеночной функции.
Исследуемые параметры:
1) ИМТ≥28 кг/м 2 - 1 балл;
2) возраст ≥50 лет - 1 балл;
3) уровень AЛТ≥2 норм - 1 балл;
4) содержание триглицеридов ≥1,7 ммоль/л (150 мг/дл) -1 балл.
Оценка 0-1 позволяет с высокой степенью достоверности исключить септальный фиброз или цирроз печени [24].
Индекс стеатоза печени (FLI - fatty liver index) был разработан G. Bedogni и соавт. [28].
FLI рассчитывается по формуле:
FLI = (е0,953 х loge (триглицериды) + 0,139 х (ИМТ) + 0,718 х loge (ГГТП) + 0,053 х (окружность талии) - 15,745)/
(1 + е0,953 х loge (триглицериды) + 0,139 х (ИМТ) + 0,718 х loge (ГГТП) + 0,053 х (окружность талии) - 15,745) х 100,
где ИМТ - индекс массы тела, ГГТП - гамма-глютамилтран-спептидаза.
Результат от 30 до 60 указывает на высокую вероятность наличия НАЖБП. Индекс стеатоза является точным инструментом оценки риска НАЖБП у пациентов с нарушениями углеводного обмена, что подтверждают результаты недавних исследований [26].
Шкала оценки фиброза при неалкогольной жировой болезни печени (NAFLD fibrosis score)
Показатель рассчитывается по формуле:
-1,675 + 0,037 - возраст (годы) + 0,094 - ИМТ (кг/м 2 ) + 1,13 х гипергликемия натощак (или СД)* + 0,99 х АСТ/АЛТ - 0,013 х количество тромбоцитов (х10 9 /л) - 0,66 х альбумин (г/дл),
где ИМТ - индекс массы тела, АСТ - аспартатаминотрансфераза, АЛТ - аланинаминотрансфераза.
* При наличии одного из вариантов нарушения углеводного обмена индекс равен 1, в противном случае – 0.
Значение индекса фиброза 1,455 и ниже позволяет исключить наличие выраженного фиброза печени, показатель >0,676 свидетельствует в пользу F3 стадии фиброза [27].
Клиническая картина
Чаще всего НАЖБП протекает бессимптомно, однако у части пациентов могут отмечаться общая слабость, повышенная утомляемость, боль или ощущение тяжести в правом подреберье. Признаки портальной гипертензии возникают только на стадии цирроза.
Диагностика
НАЖБП - это, как правило, диагноз-исключение. В первую очередь при диагностике НАЖБП необходимо исключить пациентов с избыточным потреблением алкоголя.
Лабораторное исследование
Развитие НАЖБП сопровождается увеличением содержания печеночных ферментов [20], активность которых тесно связана с плазменными уровнями ингибитора активатора плазминогена 1 [21]. Наиболее характерным лабораторным проявлением неалкогольного стеатогепатита является умеренное повышение (не более 4 раз от верхней границы референсного интервала) АЛТ и/или АСТ.
Однако уровни трансаминаз не позволяют определить стадию и степень активности заболевания. Их использование ограничено рутинной диагностикой жировой дегенерации печени [28].
При прогрессировании болезни отмечаются лабораторные признаки, характерные для цирроза печени: гипоальбуминемия, гипербилирубинемия, тромбоцитопения. Развитие НАЖБП сопровождается также повышением уровня триглицеридов и снижением уровня холестерина липопротеинов высокой плотности.
Состояние инсулинорезистентности подтверждают определением глюкозы и инсулина натощак с последующим расчетом индекса инсулинорезистентности (Homeostasis model assessment: insulin resistance - HOMA IR).
Ультразвуковое исследование
Ультразвуковое исследование (УЗИ) органов брюшной полости - самый простой и наиболее часто используемый метод диагностики НАЖБП в реальной клинической практике. У этого метода целый ряд преимуществ: низкая стоимость, высокая доступность, отсутствие лучевой нагрузки.
Ультразвуковыми признаками НАЖБП являются гепато-спленомегалия, гиперэхогенность паренхимы печени, нечеткость сосудистого рисунка и косвенные признаки формирования портальной гипертензии.
Тем не менее у УЗИ есть ряд ограничений: 1) с его помощью невозможно определить стадию НАЖБП; 2) точность обследования зависит от квалификации врача УЗ-диагностики; 3) у лиц с выраженным ожирением визуализация органов может быть затруднена [29].
В настоящее время получила широкое распространение модификация метода: ультразвуковая эластография печени. Однако и ее применение у людей с ожирением ограничено.
Компьютерная томография печени
При проведении компьютерной томографии на наличие НАЖБП указывают следующие признаки:
- снижение рентгенологической плотности печени на 3-5 HU;
- снижение рентгенологической плотности печени относительно плотности селезенки;
- повышение плотности внутрипеченочных сосудов по сравнению с плотностью печеночной ткани.
Пункционная биопсия печени
Пункционная биопсия печени является «золотым стандартом» диагностики НАЖБП.
Данный метод позволяет определить стадию заболевания, степень активности неалкогольного стеатогепатита и определить прогноз заболевания.
Однако широкое использование данной диагностической опции ограничено инвазивным характером процедуры, возможностью ошибок и осложнений.
В число показаний к биопсии печени входят: 1) признаки фиброза печени по данным эластометрии; 2) отсутствие положительной динамики печеночных проб, несмотря на успешное снижение массы тела у лиц с ожирением; 3) немотивированная слабость у пациентов с признаками жирового гепатоза [28].
Лечение
Модификация образа жизни
Основным методом лечения и профилактики НАЖБП является достижение и поддержание нормальной массы тела.
Наиболее эффективной и безопасной терапевтической опцией в этом случае является модификация образа жизни: соблюдение диеты с ограничением животных жиров и легкоусвояемых углеводов в сочетании с увеличением физической активности.
Заслуживает внимания тот факт, что лицам с НАЖБП или высоким риском ее развития следует уменьшить или вообще избегать употребления алкоголя [33].
Показателем эффективности терапии является снижение веса на 7–10% от исходного. Безопасным считается снижение массы тела на У пациентов с НАЖБП снижение массы тела ассоциировано с улучшением сывороточных уровней инсулина, показателей функции печени и качества жизни [32].
Медикаментозная терапия
В основном медикаментозная терапия НАЖБП направлена на коррекцию метаболических нарушений, уменьшение выраженности окислительного стресса и хронического воспаления.
Для лечения жировой дегенерации печени в различное время предлагалось использовать: 1) омега-3, 6, 9 полиненасыщенные жирные кислоты; 2) статины; 3) различные анти-оксиданты (витамин Е); 4) инсулиносенситайзеры (метформин и тиазолидиндионы); 5) препараты урсодезоксихолевой кислоты; 6) гепатопротекторы; 7) фитотерапию (препараты на основе расторопши); 8) глицирризиновую кислоту.
Однако «золотого стандарта» терапии НАЖБП не существует до сих пор. В связи с этим чрезвычайно актуален поиск новых методов лечения НАЖБП в целом и у пациентов с СД2 в частности. Представляется перспективным применение метаболической терапии НАЖБП с использованием таурина.
Таурин в терапии неалкогольной жировой болезни печени
Таурин (2-аминоэтансульфоновая кислота) был открыт в 1827 г. в качестве составляющей бычьей желчи. Это соединение обнаруживается во всех жизненно важных органах человека: мозге, сердце, почках и т.д. Недостаток таурина в свою очередь ассоциирован с развитием различных патологических процессов.
Таурин поступает с пищей и синтезируется в печени из метионина и цистеина [37]. В растительном мире таурин практически не встречается, исключение составляют красные водоросли.
Восполнить дефицит таурина за счет изменения характера питания практически невозможно. Все способы синтеза таурина из цистеина требуют участия коферментной формы витамина В6 [38].
Таурин обладает целым рядом эффектов, потенциально способных приводить к улучшению структурного и функционального состояния печени у пациентов с НАЖБП. Во-первых, 2-аминоэтансульфоновая кислота обладает способностью уменьшать интенсивность окислительного стресса, перехватывая свободные радикалы (в том числе уменьшать перекисное окисление липидов) [34, 35].
Во-вторых, внутриклеточный таурин вступает во взаимодействие с фосфолипидами клеточных мембран, изменяя их проницаемость. Иначе говоря, препарат способен улучшать фосфолипидный состав мембран печени [36].
В-третьих, таурин обладает гиполипидемическим действием, которое, по крайней мере отчасти, обусловлено усилением биотрансформации холестерина в желчные кислоты. Повышение образования желчных кислот в свою очередь ускоряет выведение холестерина из организма [37].
В-четверых, таурин препятствует развитию фиброза печени посредством подавления активации звездчатых клеток, продуцирующих коллаген, а также препятствуя его накоплению путем снижения уровней тканевого ингибитора метал-лопротеиназ-1 и коллагена IV типа [38].
Кроме всего перечисленного, препарат обладает дезинтоксикационным и сахароснижающим действием [41].
Гепатопротективное действие таурина было подтверждено в целом ряде экспериментальных и клинических исследований.
В клеточной модели таурин статистически значимо уменьшал накопление триглицеридов и апоптотические процессы в гепатоцитах при инкубировании с пальмитатом. Кроме того, на фоне терапии препаратом уменьшался стресс эндоплазматического ретикулума, снижались интенсивность перекисного окисления липидов и образование активных форм кислорода в условиях липотоксичности [49].
В мышиных моделях препарат оказывал мощное защитное действие при острых и хронических повреждениях печени, вызванных различными токсическими агентами (доксорубицином, ацетаминофеном) [43, 44].
У крыс с циррозом печени, индуцированным тиоацетамидом, таурин оказывал аналогичный эффект [45]. В составе комплексной антиоксидантной терапии препарат оказался эффективным и при поражениях печени, вызванных тетрахлорметаном [46, 47].
Любопытно, что у грызунов таурин уменьшал выраженность дегенеративных изменений печени, вызванных приемом этанола. По всей видимости этот эффект также был обусловлен влиянием на окислительный стресс, снижением выработки воспалительных и фиброгенных медиаторов [48].
Широко известно, что включение таурина в схему лечения пациентов с СД2 оказывает благотворное влияние на показатели основного метаболизма. В частности, согласно данным Т.И. Северинова и соавт., добавление таурина к базисной терапии больных с СД2 уже спустя 3 мес после начала лечения приводило к статистически значимому улучшению параметров углеводного, липидного и пуринового обмена [41].
М.Е. Стаценко и соавт. доказали наличие гепатопротективного действия препарата в когорте пациентов с хронической сердечной недостаточностью и СД2. У пациентов, получавших таурин спустя 16 нед наблюдения, отмечался ряд достоверных изменений показателей функционального состояния печени (см. таблицу).
Таблица.
Динамика показателей функционального состояния печени у больных с хронической сердечной недостаточностью и сахарным диабетом типа 2 при приеме таурина в составе комбинированной терапии [43]
| Показатель | Базисная терапия, Δ, % | Базисная терапия + таурин Δ, % | р |
|---|---|---|---|
| Индекс стеатоза, усл. ед | -3,2 | -23,57 | |
| Индекс фиброза, усл. ед. | 1,56 | - 29,51 | |
| АЛТ, ед/л | -6,6 | -42,98 | |
| ACT, ед/л | -7,2 | -28, 43 | |
| Активность щелочной фосфатазы, ед/л | -3,57 | -27,6 | |
| Активность ГГТП, ед/л | -10,8 | -46,4 | |
| Примечание. АЛТ – аланинаминотрансфераза, АСТ – аспартатаминотрансфераза, ГГТП – гамма-глютамилтранспептидаза. | |||
Было высказано предположение, что гепатопротективное действие таурина отчасти может быть обусловлено уменьшением тяжести хронической сердечной недостаточности и улучшением центральной гемодинамики [42].
Улучшение параметров основного обмена в сочетании с гепатопротективным действием указывают на целесообразность включения таурина в схему терапии НАЖБП при СД2 у коморбидных больных. Высокий профиль безопасности препарата открывает широкие перспективы его использования в качестве метаболической терапии при сочетанной патологии.
Сведения об авторах:
Аметов Александр Сергеевич – доктор медицинских наук, профессор, заведующий кафедрой эндокринологии ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздрава России, Москва
Прудникова Марина Александровна – младший научный сотрудник, врач-эндокринолог, кафедра эндокринологии ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздрава России, Москва
Литература
Читайте также:

