Лимфоплазия кожи что это
Обновлено: 24.04.2024
Лимфоцитарная инфильтрация Исснера—Канофа. Признаки инфильтрации Исснера-Канофа.
Лимфоцитарная инфильтрация Исснера—Канофа впервые описано в 1953 г. М. Jessner и N. Kanof. Большинство исследователей полагают, что заболевание следует относить к доброкачественным лимфопролиферативным процессам, хотя некоторые авторы находят клиническое сходство его с хроническим фотодерматозом, дискоидной разновидностью красной волчанки. В настоящее время заболевание сохраняет нозологическую самостоятельность в группе доброкачественных лимфоплазий кожи.
Этиологические факторы инфильтрации Исснера-Канофа сходны с теми, которые указывают при развитии лимфоцитомы: повышенная инсоляция, инфекции (вызванные Borrelia burgdorferi), лекарственные препараты, косметические средства.
Лимфоцитарная инфильтрация Иесснера—Канофа встречается преимущественно у мужчин в возрасте от 20 до 60 лет. Наиболее типичная локализация — лицо (лоб, скулы, щеки), ушные раковины, шея, затылочная область головы, хотя очаги могут появляться на туловище и конечностях. Процесс обычно начинается с эритематозно-папулезных высыпаний, которые, увеличиваясь за счет периферического роста, постепенно сливаются, уплотняются и образуют бляшки с четкими контурами, кольцевидной или дугообразной конфигурации, с гладкой или слегка шелушащейся поверхностью, синюшно-розового или коричневато-розового цвета. Вследствие эксцентрического роста бляшки могут достигать довольно крупных размеров. В центральной части их могут появляться западения, что придает очагам кольцевидный характер. Заболевание обычно имеет длительный, затяжной характер, может не регрессировать в течение нескольких месяцев. Бывает спонтанное разрешение процесса с последующими рецидивами на тех же или других местах.
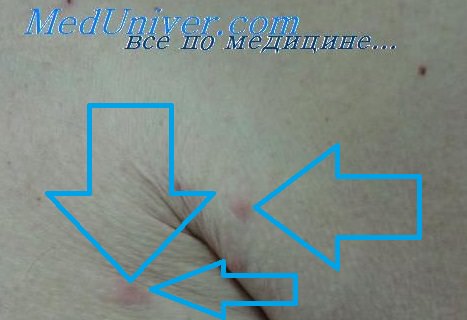
Дифференциальный диагноз инфильтрации Исснера-Канофа следует проводить в первую очередь с дискоидной разновидностью красной волчанки, особенно начальными ее проявлениями, лимфоцитомой, саркоидозом. медикаментозными токсидермиями, ЗЛК. Правильный диагноз может быть установлен на основании результатов гистологических и иммунофенотипических методов исследования.
Гистологически в очагах поражения при лимфоцитарной инфильтрации Исснера—Канофа эпидермис большей частью без особых изменений, в субпапиллярном и сетчатом слоях дермы отмечаются большие, часто четко отграниченные инфильтраты, состоящие из гистиоцитов, плазмоцитов и малыхлимфоцитов, имеющие тенденцию располагаться вокруг придатков кожи и сосудов. Образование фолликулов и зародышевых центров не отмечается. В верхних отделахдермы наблюдаются изменения тинкториальных свойств коллагена в виде базофилии, истончения пучков коллагеновых волокон, пролиферации фибробластов и других мезенхимальных элементов.
В последние годы с помощью иммуногистохимических исследований показано, что инфильтрат при инфильтрации Исснера-Канофа состоит преимущественно из Т-лимфоцитов. Однако, в отличие от ТЗЛК, клеточный инфильтрат при лимфоцитарной инфильтрации не полосовид-ный, в дерме отсутствуют утолщенные пучки коллагеновых волокон, не наблюдаются атипичные Т-клетки с церебриформными ядрами и властные формы, отсутствуют эпидермотропизм и микроабсцессы Потрие, нет утраты лимфоцитами пан-Т-клеточных маркеров (CD2, CD3, CD5, CD7). Большая часть лимфоцитов, составляющих основу пролиферата, экспрессирует на своей поверхности маркеры CD4 и CD43. Таким образом, целесообразно данное заболевание относить к группе Т-псевдолимфом кожи.
Затяжное, волнообразное течение инфильтрации Исснера-Канофа, склонность к спонтанному разрешению также подтверждают доброкачественный характер заболевания.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лимфоматоидный папулез – доброкачественное заболевание лимфатической системы с рецидивирующими полиморфными кожными проявлениями. Клинически сопровождается папулезными высыпаниями различной величины, которые затем трансформируются в буллы, вскрываются, образуя эрозии, корочки, рубцы. Сыпь может располагаться на любом участке кожного покрова, субъективные ощущения отсутствуют. Диагноз выставляется на основании анамнеза, клинических данных, гистологического и иммуногистохимического исследований. В рамках лечебного курса лимфоматоидного папулеза применяются глюкокортикостероиды, антибиотики, цитостатики, ПУВА-терапия, однако все меры дают лишь кратковременный эффект.
МКБ-10
Общие сведения
Лимфоматоидный папулез – узелковая лимфоидная опухоль кожи доброкачественного характера, имеющая тенденцию к медленному росту. Может быть представлена как единичным образованием, так и множественными элементами. Заболевание не имеет гендерной окраски, сезонности, эндемичности, наследственной предрасположенности. Средний возраст манифестации патологии - 40 лет. Распространенность в популяции составляет 1-2 случая на 1 млн. человек. У представителей негроидной расы лимфоматоидный папулез практически не встречается. В самостоятельную нозологическую единицу заболевание выделил В. Маколей в 1968 году, отсюда другое название лимфоматоидного папулеза – болезнь Маколея.
В настоящее время лимфоматоидный папулез принято относить к группе первичных CD30+ лимфопролиферативных патологий кожи, наряду с такими процессами, как псевдолимфома, лимфогранулематоз, атипичный регрессирующий гистиоцитоз, анапластическая крупноклеточная лимфома кожи. С перечисленными заболеваниями лимфоматоидный папулез сближает не только общность происхождения, но и нередкое одновременное или последовательное развитие нескольких патологий у одного пациента. Повышенная настороженность дерматологов и онкологов в отношении лимфоматоидного папулеза объясняется возможностью его трансформации в злокачественную Т-клеточную лимфому (в 10-20% случаев).

Причины лимфоматоидного папулеза
Этиология заболевания неизвестна. Патогенез также является предметом споров и обсуждений. Большинство дерматологов, основываясь на гистологической картине лимфоматоидного папулеза, которая выглядит как истинная лимфома, считают заболевание лимфоцитарной опухолью кожи низкой степени злокачественности. Другие рассматривают лимфоматоидный папулез в качестве ограниченной доброкачественной лимфоплазии, возникающей при участии CD4-лимфоцитов, которые регулируют силу иммунного ответа. По всей вероятности, истина находится где-то посередине.
В развитии лимфоматоидного папулеза играет роль нарушение в дифференцировке Т-лимфоцитов, когда в результате латентно текущих аутоиммунных и системных заболеваний, врождённого или приобретённого иммунодефицита, ионизирующего излучения они начинают мутировать, провоцируя усиленную пролиферацию эпидермальных клеток, как здоровых, так и генетически деструктированных. Параллельно изменяются внутренние функции эпидермальных клеток, они начинают продуцировать цитокины и медиаторы, которые запускают механизм воспаления, усиливают пролиферацию клеток поражённой кожи. Так появляются доброкачественные лимфоидные образования дермы.
Экспрессия CD30-антигена атипичными лимфоидными клетками в сочетании с возможностью спонтанного перерождения лимфоматоидного папулеза в злокачественную лимфому свидетельствуют в пользу точки зрения тех дерматологов, которые считают лимфоматоидный папулёз разновидностью опухоли с небольшой степенью злокачественности. С другой стороны, редкость подобной трансформации говорит в пользу теории лимфоплазии. Таким образом, на текущий момент единого мнения не существует. Точно известно лишь то, что если пролиферация лимфоцитов перестанет подчиняться контролю иммунной системы, разовьётся злокачественная лимфома. Это свидетельствует о тесной связи иммунных и онкологических процессов в организме пациента.
Классификация лимфоматоидного папулеза
В современной дерматологии лимфоматоидный папулез классифицируют по гистологической картине, которая помогает в постановке диагноза. Существуют четыре разновидности лимфоматоидного папулеза:
- Тип А – в гистологической картине встречаются разные виды клеток: анапластические лимфоидные клетки, лимфоциты, эозинофилы, нейтрофилы, гистиоциты; процесс смешанноклеточный;
- Тип В – напоминает грибовидный микоз, в гистологическом препарате присутствуют единичные атипичные анапластические клетки злокачественной лимфомы, встречается редко;
- Тип С – гистологически схож с крупноклеточной лимфомой, в препарате преобладают атипичные лимфоидные клетки;
- Тип D – напоминает педжетоидный ретикулёз, наиболее агрессивен из всех типов.
Симптомы лимфоматоидного папулеза
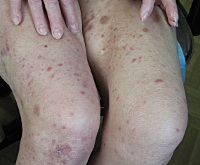
Заболевание дебютирует с высыпания на коже (реже - на слизистых) бессимптомных или слегка зудящих бурых пятен до 3 см в диаметре, на которых в течение нескольких недель появляются узелки, буллы, выпуклые новообразования, покрытые чешуйками. Сыпь не имеет излюбленных мест локализации, появляется на лице, волосистой части кожи головы, конечностях, реже – на слизистых. Элементы сыпи лимфоматоидного папулеза подсыпают волнообразно, способны к саморазрешению и новым высыпаниям, склонны к группированию, особенно часто вокруг волосяных фолликулов.
Полный цикл существования первичных элементов при лимфоматоидном папулезе составляет около 2-8 недель. За это время буллы вскрываются с образованием эрозий, которые покрываются геморрагическими корочками; возможны расчёсы, присоединение вторичной инфекции. Иногда папулы начинают шелушиться - всё это создаёт картину ложного полиморфизма. Каждый элемент сыпи может инволютировать на любой стадии развития. Обычно разрешение первичных элементов начинается с центра, завершается образованием рубца, оставляющего после себя поствоспалительную гипер- или гипопигментацию. Субъективно состояние пациента не нарушается, в редких случаях возможны продромальные явления, зуд.
Диагностика и лечение лимфоматоидного папулеза
Диагностируют лимфоматоидный папулез на основании анамнеза, клиники, данных биопсии кожи, гистологического и иммуногистохимического исследования. Иногда производят биопсию поражённого лимфатического узла, расположенного поблизости. В сомнительных случаях выполняют цитогенетические и молекулярные исследования. Следует отметить, что надёжных критериев, способных предсказать злокачественную трансформацию лимфоматоидного папулеза, сегодня не существует. Дифференцируют заболевание с парапсориазом, лимфомами, крапивницей, медикаментозной токсидермией, чесоткой, синдромом Сезари, лимфогранулематозом.
Радикальных методов терапии лимфоматоидного папулеза нет. Применяют большие дозы тетрациклинов в сочетании с кортикостероидами, сульфонами (дапсон) и цитостатиками (кармустин). Иногда используют ретиноиды, интерфероны. При диссеминированных высыпаниях проводится облучение электронным пучком, ПУВА-терапия. Однако ни один из методов терапии не дает долгосрочного эффекта. Прогноз зависит от течения лимфоматоидного папулеза, количества рецидивов. Необходимо регулярное диспансерное наблюдение у дерматолога.
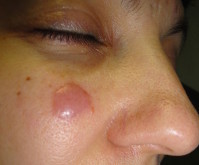
Лимфоцитома кожи – доброкачественный хронический дерматоз с поражением лимфоретикулярной ткани. Клинически проявляется одиночными или множественными полиморфными кожными высыпаниями, чаще локализующимися на лице. Первичным элементом является бурый узелок размером с горошину с четкими границами и плотноватой консистенцией. Характерны медленный рост и склонность к саморазрешению. Субъективные ощущения отсутствуют. При диагностике учитывают анамнез, клинику, данные дерматоскопии, серологических проб, гистологии и иммунофенотипирования (наличие поликлональных иммуноглобулинов). Специфической терапией считается облучение рентгеновскими лучами.
Общие сведения
Лимфоцитома кожи – реактивный доброкачественный дерматоз, характеризующийся лимфоплазией кожи, клинически и гистологически напоминающей истинную лимфому. Заболевание не имеет яркой гендерной окраски, эндемичности, возрастных и расовых различий. Сведения о распространённости разнятся, что может быть обусловлено отсутствием однозначного понимания термина «лимфоцитома кожи», которое устраивало бы всех дерматологов.
Понятие «лимфоцитома» было введено в дерматологическую практику Кауфманом в 1921 году, но впервые данную патологию еще в 1894 году описал австрийский дерматолог Шпиглер под видом саркоматоза, метастазов злокачественной опухоли в лимфоидную систему. В 1900 году немецкому врачу Фендту удалось доказать доброкачественность патологических изменений при данной патологии. Он назвал заболевание саркоидом – кожным проявлением саркоидоза. Следует отметить, что позднее, в 1943 году, шведский дерматолог Бефверстедт объединил все доброкачественные лимфоретикулярные опухоли кожи в одну группу, что остается актуальным и на современном этапе развития дерматологии.

Причины лимфоцитом кожи
Лимфоцитома кожи считается полиэтиологическим заболеванием. Одной из причин возникновения данной патологии, по мнению Вентолта (1953 год), Готтона (1960 год) и Римбауда (1962 год), является укус клеща, вызывающий развитие реактивной кожной реакции в месте внедрения клещевого токсина с параллельным распространением патологического процесса по кровеносной и лимфатической системе. Наряду с указанной выше, существует много других теорий возникновения и развития лимфоцитомы. Например, в 1965 году Пильсбери предложил разделить лимфоцитомы кожи на единичные (локальные) и множественные (диссеминированные) и считать первые доброкачественными лимфофолликулярными новообразованиями, а вторые – разновидностью ретикулярноклеточной лимфомы. Похожей точки зрения ещё в 1959 году придерживался Пьорини, противопоставлявший лимфоцитому кожи злокачественным новообразованиям лимфоидной ткани.
Начиная с 1965 года в дерматологии общепринятой считается точка зрения на лимфоцитомы кожи как разновидность псевдолимфом, способных возникать при любом повреждении кожных покровов экзо- и эндогенного характера: укусе клеща или другого насекомого, ранении, уколе, нанесении татуировки, вакцинации или акупунктуре. Патология может развиваться на фоне опухолевого процесса, фотодерматоза, акросклероза или кожных заболеваний с накоплением и пролиферацией тучных клеток в тканях. По сути, лимфоцитома кожи – это доброкачественной ответ иммунной системы организма и ретикулярной системы кожи в виде пролиферации гистиоцитов, Т- и В-лимфоцитов на патологическое нарушение целостности кожных покровов.
В качестве защитной реакции в ответ на любое повреждающее начало включается механизм воспаления, конечной целью которого является уничтожение возбудителя и восстановление целостности кожи. В воспалении со стороны иммунной системы участвуют Т-лимфоциты, обеспечивающие доброкачественность процесса на клеточном уровне, и В-лимфоциты, продуцирующие антитела, которые отвечают за гуморальную составляющую иммунитета. Т- и В-лимфоциты стимулируют пролиферацию атипичных лимфоцитов, становящихся одной из составляющих лимфоцитомы кожи. От того, какие именно атипичные лимфоциты преобладают в лимфоцитоме кожи, зависит клиника, течение и прогноз заболевания. Со стороны кожи в воспалении участвуют макрофаги, стимулирующие процесс гиперплазии и пролиферации клеток дермы, которые также становятся частью патологического процесса. Так формируется воспалительный инфильтрат при лимфоцитоме кожи.
Классификация
Поскольку нет единого мнения о причинах возникновения и развития лимфоцитомы кожи, не существует и общепринятой классификации данного заболевания. С учётом известного состава лимфоцитомы принято разделять на две группы:
Т-клеточные лимфоцитомы кожи, имеющие в своей основе преимущественно Т-лимфоцитарный инфильтрат:
- Фолликулярная лимфоцитома кожи – доброкачественный вариант лимфомы кожи. Характеризуется поражением волосяных фолликулов под действием экзо- и эндогенных факторов.
- Лимфоцитома кожи при болезни Лайма – реактивный ответ ретикулоэндотелиальной и лимфоидной системы на укус клеща.
- Лимфоцитома Сезари – лимфоцитарная инфильтрация кожи с вовлечением в процесс костного мозга, особая разновидность заболевания, в некоторых случаях приводящая к хроническому лимфолейкозу.
В-клеточные лимфоцитомы кожи, новообразования с преобладанием В-клеточной лимфоцитарной инфильтрации:
- Лимфоплазия кожи доброкачественная – самая часто встречающаяся разновидность лимфоцитомы, реактивная реакция кожи и лимфоидной системы на патогенное начало.
Симптомы лимфоцитомы кожи
Многообразие клинических проявлений лимфоцитомы кожи, связанное с гетерогенностью нозологических форм, нередко влечёт за собой несвоевременную и некорректную диагностику. Уменьшить количество диагностических ошибок помогает четкое определение первичного элемента лимфоцитомы кожи. Таким элементом всегда является плоский уплотненный бурый узел небольших размеров, располагающийся преимущественно на коже лица. Доля единичных новообразований по отношению к множественным в клинике лимфоцитомы кожи составляет 2:1. С течением времени узелки меняют свой цвет, что, вероятно, обусловлено отложением частиц гемосидерина. Наблюдается медленный рост элементов, отмечается склонность узлов к саморазрешению. Субъективные ощущения при лимфоцитоме кожи отсутствуют, регионарные лимфоузлы в процесс не вовлекаются.
Клинически различают два варианта течения Т- или В-лимфоцитомы кожи: поверхностно-инфильтративную и опухолевую. Первая характеризуется высыпанием бурых дискообразных поверхностных гладких инфильтратов, окружённых мелкими шелушащимися узелковыми элементами. Отличительной чертой второй разновидности являются первичные элементы в виде плоских полуплотных узелков бурого цвета величиной с фасоль, выступающих над поверхностью дермы. Элементы локализуются в глубоких слоях кожи и подкожной жировой клетчатке. Узлы спрессованы с кожей, однако легко сдвигаются при пальпации окружающих тканей. Лимфоцитома кожи имеет длительное течение с возможным саморазрешением процесса, после чего в противовес длительным светлым промежуткам на фоне специфической терапии наступает быстрый рецидив.
Симптоматика лимфоцитомы Сезари отличается от проявлений других видов лимфоцитом. Эта разновидность сопровождается постоянно прогрессирующей Т-хелперной лимфоцитарной инфильтрацией кожи на фоне зуда и отслаивания эпидермиса. Со временем инфильтрация сменяется опухолевидными разрастаниями не только на лице, но и на спине и голенях. Кожные проявления обычно предшествуют лейкемизации процесса, сочетающейся с проникновением лимфоцитов в кровеносное русло. Реже наблюдается одновременное возникновение кожных проявлений и лейкемизации. Типичная картина расцвета лимфоцитомы Сезари включает в себя зуд, генерализованную эритродермию с отёком в области лодыжек, диффузной алопецией, дистрофией ногтей и инфильтрацией кожи лица.
Диагностика
Диагностику проводят на основании анамнеза, клинических проявлений, данных дерматоскопии (видны зёрна гемосидерина), электронного микроскопирования и лабораторного обследования (биохимия, клинические анализы крови). Окончательный диагноз выставляют после обязательного гистологического подтверждения. Гистопатология лимфоцитомы кожи представлена внутридермальными крупноочаговыми лимфоцитарно-ретикулярными инфильтратами, отделёнными коллагеновой прослойкой от базального слоя эпидермиса. Гистологически лимфоцитома кожи напоминает фолликулы лимфатических узлов. Существует несколько гистологических разновидностей заболевания: с инфильтратом из плазматических клеток и клеток ретикулярной ткани, с гранулематозной, лимфоцитарной или околофолликулярной инфильтрацией.
При необходимости проводят серологические пробы, выявляя специфические антитела методами РСК и РИГА, анализируют результаты миелограммы и иммунофенотипирования. Лимфоцитому дифференцируют с псевдолимфомами, системной красной волчанкой, саркоидозом, туберкулёзом кожи, эозинофильной гранулёмой лица, лимфосаркомой и лейкемидами кожи.
Лечение лимфоцитомы кожи
Терапию проводят коллегиально при участии дерматолога, онколога, инфекциониста и хирурга. Специфическим способом лечения считается рентгенологическое облучение лимфоцитомы кожи с последующим радикальным удалением и поддерживающей дозой послеоперационного облучения для профилактики рецидива. В отдельных случаях используют криодеструкцию. Применяют введение кортикостероидов инъекционно в очаг поражения. При установленном боррелиозе назначают антибиотики (цефтриаксон). Прогноз благоприятный, необходимо постоянное наблюдение у дерматолога с целью исключения трансформации лимфоцитомы кожи в злокачественное новообразование.
Псевдолимфомы кожи – группа доброкачественных реактивных дерматозов, характеризующихся гиперплазией лимфоидной ткани. Особенностью патологического процесса является локализация первичных элементов (эритем, узелков, бляшек) на лице, при некоторых видах псевдолимфомы может наблюдаться диссеминация высыпаний. Постановка диагноза осуществляется клинически с учётом анамнеза патологии (провоцирующих факторов), результатов гистологии, ПЦР-диагностики и иммуногистохимического тестирования. Лечение включает детоксикационную терапию, антигистаминные средства, кортикостероиды, энтеросорбенты и физиотерапию.
Общие сведения
Псевдолимфомы кожи – совокупность пролиферативных процессов лимфоидной ткани доброкачественного характера, способных к разрешению после курса базовой терапии или удаления провоцирующего агента. Патологический процесс встречается на всех географических широтах, не имеет расовых и сезонных различий. Впервые термин псевдолимфома был введён в дерматологическую практику в 1891 году М. Капоши. В 70-х годах прошлого столетия на основании иммуногистохимических методов исследования псевдолимфомы удалось разделить на две группы: Т-клеточные и В-клеточные – в зависимости от типа доминирующих в лимфоидном инфильтрате клеток. В-клеточные псевдолимфомы кожи чаще диагностируются у детей и подростков, Т-клеточные – у взрослых мужчин.
Современные дерматологи признают термин псевдолимфомы условно. Многие практикующие врачи считают более верным предложенный Г. Вудом термин клональный дерматит, в основу которого положено выявление клона лимфоцитов, преобладающих в развитии патологического процесса. Актуальность проблемы обусловлена возможностью озлокачествления псевдолимфом, необходимостью их точной и своевременной диагностики из-за преимущественной локализации на лице, а также снижения качества жизни пациента из-за возникающего эстетического дефекта.

Причины псевдолимфом кожи
Причин развития псевдолимфом несколько, одни из них известны, как, например, укус иксодового клеща при В-клеточных псевдолимфомах, другие установлены предположительно, как например, инфекция, свет, аутоиммунные процессы и аллергия при Т-клеточных псевдолимфомах. Общим является реактивный ответ кожи в виде усиления лимфопролиферативных процессов.
Механизм развития патологии зависит от разновидности псевдолимфомы. В случае В-клеточных псевдолимфом активная пролиферация связана с изменением клеточного метаболизма. Важнейшим моментом является насыщение клетки кислородом. Для нормальной работы иммунной системы лимфоидным клеткам необходимо достаточное количество энергии, чтобы вырабатывать В-лимфоциты, стимулировать защитные механизмы и восстанавливать нарушенную целостность дермы. В случае псевдолимфомы повышенная потребность лимфоидной ткани во внутриклеточном кислороде не удовлетворяется, поскольку значительную часть кислорода получают В-лимфоциты, нейтрализующие антиген-триггер.
Кроме того, нормальное кислородоснабжение необходимо клеткам дермы, участвующим в восстановлении кожных покровов. В результате перераспределения кислорода у Т- и В-лимфоцитов, призванных вместе с клетками ретикулоэндотелиальной системы восстановить дефект кожи, наступает гипоксия, провоцирующая усиленное компенсаторное деление клеток. В процесс включаются фибробласты, клетки гистиоцитарного ряда и плазмоциты, которые при исследовании выявляются в лимфоцитарном инфильтрате.
В случае Т-клеточных псевдолимфом механизм развития лимфопролиферативных процессов несколько отличается, ведущая роль в нём отводится нарушению дифференцировки Т-лимфоцитов на фоне системных аутоиммунных заболеваний. Измененные Т-лимфоциты провоцируют усиленную пролиферацию клеток дермы, которые в результате антигенного повреждения начинают выработку биологически активных веществ, стимулирующих воспаление и активизирующих пролиферацию Т-клеток. В обоих случаях (как при Т-, так и при В-клеточных псевдолимфомах) образуется доброкачественный лимфопролиферативный инфильтрат.
Классификация псевдолимфом кожи
Единой классификации патологического процесса не существует. Рабочей классификацией в современной дерматологии принято считать разделение псевдолимфом по клеточному составу. Выделяют В-клеточные и Т-клеточные псевдолимфомы, состоящие преимущественно из В-лимфоцитов и Т-лимфоцитов.
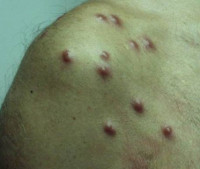
Наиболее распространенной В-клеточной псевдолимфомой является доброкачественная лимфоплазия кожи (ДЛК, лимфоцитома, лимфаденоз доброкачественный Бефверстедта, псевдолимфома Шпиглера-Фендта), возникающая под влиянием экзогенных факторов. Первичным элементом является спонтанно регрессирующий и вновь появляющийся бурый тестообразный узелок с чёткими границами, локализующийся на лице, ушных раковинах и в подмышечных впадинах. Различают:
- Постборрелиозную разновидность В-клеточной ДЛК – формируется во второй стадии боррелиоза, проявляется папулами и бляшками.
- Постскабиозную разновидность В-клеточной ДЛК (персистирующая узловая реакция на укусы насекомых, постскабиозная лимфоплазия кожи) – персистирующую псевдолимфому, зудящий дерматоз, первичным элементом которого являются папулы, локализующиеся в области половых органов, в подмышечных впадинах, на ягодицах и локтях.
Выделяют следующие разновидности Т-клеточных псевдолимфом:
- Лимфоцитарная инфильтрация Джесснера-Канофа – хронический доброкачественный патологический процесс, первичным элементом которого является плоская розово-синюшная бляшка, локализующаяся на лице.
- Истинная псевдолимфома (ретикулярная гиперплазия, реактивный ретикулёз, синдром псевдолимфомы, эритродермия псевдолимфоматозная) – доброкачественный патологический процесс, возникающий в ответ на действие лекарственных средств, бензина, ароматических масел и некоторых пищевых продуктов. Псевдолимфома склонна к спонтанному разрешению, ее отличительная черта – способность быть маркером латентного опухолевого процесса в организме. Клинически всегда сопровождается продромальными явлениями, первичным элементом является сливная эритема.
- Лимфоматоидный папулёз – доброкачественная медленно растущая узелковая опухоль кожи, первичным элементом является бурое пятно без излюбленной локализации.
- Актинический ретикулоид – редкий хронический фотодерматоз, гистологически напоминающий грибовидный микоз. Первичным элементом является эритема, возникающая под действием световых лучей и трансформирующаяся в эритродермию.
Симптомы псевдолимфом кожи
Клинические проявления Т-клеточных и В-клеточных псевдолимфом разнятся. В-клеточные псевдолимфомы чаще поражают детей и подростков, сопровождаются реактивным высыпанием мелкоузелковых или бляшечных розовато-фиолетовых элементов с четкими границами (одиночных или множественных), способных формировать более крупные инфильтраты. Локализация – лицо, шея, ушные раковины, подмышечные впадины, вокруг сосков молочной железы, на мошонке. Субъективное состояние пациентов не нарушено, в процесс часто вовлекаются регионарные лимфоузлы.
Т-клеточные псевдолимфомы встречаются у взрослых мужчин в виде спонтанного высыпания на лице, туловище и конечностях. Представляют собой синюшные папулы, растущие по периферии, образующие очаги инфильтративного поражения с регрессом в центральной части и самостоятельным разрешением. С течением времени процесс возобновляется на тех же участках кожного покрова или на неповреждённой коже.
Диагностика и лечение псевдолимфом кожи
Диагностика псевдолимфомы с неустановленной причиной возникновения представляет собой достаточно сложную задачу. Необходимо исключить злокачественный процесс, поэтому наряду с клиническими и анамнестическими данными используют результаты гистологического исследования. Обязательно проводят ПЦР-диагностику, иммуногистохимическое тестирование (выражена экспрессия иммуноглобулиновых лёгких цепей лямбда и каппа) и Саузерн-блот-анализ, позволяющий выявлять дефектные гены.
В-клеточные псевдолимфомы дифференцируют с иммуноцитомой, лимфосаркомой, В-лимфомой, лимфомой MALT-типа, саркоидозом, туберкулёзной волчанкой и эозинофильной гранулёмой лица. Дифференциальную диагностику Т-клеточных псевдолимфом проводят с токсикодермией, красной волчанкой, другими вариантами псевдолимфом, лимфомами кожи, каплевидным псориазом, папулонекротическим ангиитом, папулонекротическим туберкулёзом, грибовидным микозом, синдромом Сезари, фотодерматозами и узловатой почесухой.
Терапию осуществляет дерматолог, при необходимости к лечению подключают онколога и косметолога. Приоритет отдают детоксикационной терапии (гемодез, плазмаферез, гемосорбция). Используют кортикостероиды внутрь и наружно, назначают энтеросорбенты, антигистаминные препараты, аминохинолины, цитостатики и нестероидные противовоспалительные средства. В локальные очаги вводят глюкокортикоиды путем инъекций. Применяют ПУВА-терапию. Прогноз относительно благоприятный, необходимо регулярное наблюдение у дерматолога.
Трансформация дерматозов в злокачественные лимфомы кожи.
Возможность развития злокачественных лимфом кожи из длительно предсуществующих хронических воспалительных дерматозов активно обсуждалась в научной дерматологической литературе в 60-70-х годах XX века и признавалась не всеми авторами. Одни авторы отрицали такую возможность, другие утверждали, что трансформация указанных заболеваний в ЗЛК может происходить, и подтверждали это клиническими примерами. Описаны случаи трансформации в ЗЛК псориаза, хронической экземы, саркоидоза, нейродермита. В последние годы некоторые авторы предлагают даже рассматривать определенные дерматозы (атопический дерматит, аллергический контактный дерматит) как факторы риска в отношении возможности развития на их фоне ЗЛК. Другие исследователи считают, что аллергические заболевания являются фактором неблагоприятной наследственности для больных ЗЛК. Мы полагаем, что при хронической антигенной стимуляции в коже возникают иммунопатологические реакции, сопровождающиеся притоком лимфоцитов, их персистенцией в коже, что при воздействии определенных проонкогенных факторов может способствовать появлению клона злокачественных лимфоцитов.
А.А. Каламкарян полагал, что одной из причин, способствующих трансформации доброкачественных дерматозов в злокачественные лимфомы кожи, может быть нерациональная терапия. К ней нужно прежде всего отнести необоснованное назначаение иммуносупрессивных препаратов, неправильно проводимую ПУВА-терапию (в летнее время года), передозированное УФО и назначение этого метода лечения больным, чувствительным к солнечным лучам, втирание в кожу препаратов, обладающих канцерогенными свойствами (деготь), наружных иммуностимулирующих средств.
При необычном и тяжелом клиническом течении хронических доброкачественных дерматозов следующие симптомы должны настораживать врача в отношении возможности трансформации заболевания в злокачественные лимфомы кожи: упорный зуд, выраженная нарастающая с течением времени инфильтрация кожи и четкие границы очагов поражения, появление застойно-синюшных тонов в окраске кожи, ладонно-подошвенных гиперкератозов, очагов пойкилодермии и гиперпигментаций, выраженной и стойкой лимфаденопатии, а также резистентность к обычно проводимой терапии.
Мы наблюдали несколько случаев развития злокачественного лимфопролиферативного заболевания у больных, страдающих различными хроническими дерматозами (атопическим дерматитом, псориазом). В каждом из этих клинических случаев отмечались факторы, которые сыграли провоцирующую роль в трансформации доброкачественного процесса в злокачественный (ПУВА-терапия, интенсивное УФО).
При появлении клинических симптомов заболевания, свидетельствующих о возможной трансформации хронического доброкачественного дерматоза в злокачественные лимфомы кожи, больному необходимо рекомендовать определенный режим, предусматривающий запрет на повышенную инсоляцию, физиотерапевтические и любые тепловые процедуры, применение наружных средств, обладающих раздражающими и сенсибилизирующими свойствами. В ситуациях, когда клинически и морфологически имеются основания предположить трансформацию доброкачественных воспалительных кожных заболеваний в ЗЛК, необходимо динамическое наблюдение больного с проведением повторных лабораторных исследований, включающих морфологические и иммунофенотипические исследования.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

