Лечение при гангрене вымени
Обновлено: 27.04.2024
Различные заболевания молочной железы распространены у низко- и высокопродуктивных животных. Одним из таких является гангрена вымени у коров. Она может возникнуть в периоды лактации или сухостоя в любое время года. Всплеск заболеваемости наблюдается в моменты усиленной лактации, а также на протяжении 10-15 дней после рождения теленка.
Причины гангрены вымени у коров
Гангрена – это гнилостный процесс, который приводит к распаду тканей с последующим высыханием. Он вызван микробами, аутолизом и различными факторами внешней среды. Некроз может возникнуть практически на любом участке кожи.
Возникает гангрена из-за непосредственного воздействия на ткани экзогенных или эндогенных факторов. Ученые и ветеринарные медики выделяют такие причины возникновения болезни:
- наличие пролежней;
- сдавливание и размозжение тканей;
- механические разрывы кожи;
- серьезные ожоги;
- отморожение тканей;
- грыжи, которые приводят к ущемлению кишечника;
- завороты;
- прямое воздействие гнойной, гнойно-гнилостной, анаэробной микрофлоры на участки кожи.
При постановке диагноза учитывают множественные внутренние причины возникновения гангрены:
- нарушение метаболизма в организме;
- эндокринные и вазомоторные расстройства;
- тромбы;
- голодание;
- разрывы сосудов;
- значительная потеря крови.
Гангрена вымени бывает двух видов: сухая и влажная.
Клинические признаки
Заболевание имеет ярковыраженные клинические признаки, которые дают возможность хозяину крупного рогатого скота вовремя определить наличие гангрены вымени и обратиться за ветеринарной помощью. На первой стадии на вымени образуются единичные или множественные пятна. Они характеризуются:
- плотностью на ощупь;
- болезненностью при касании;
- красным или синим цветом.
Процесс гангренозного поражения тканей вымени протекает очень быстро. Уже спустя несколько дней после возникновения первых признаков воспаления наступает вторая – опасная стадия с такими клиническими проявлениями:
- высокая температура тела коровы;
- образование множественных уплотнений по всему вымени;
- быстро развивающиеся нарушения сердечно-сосудистой системы;
- в основании той части вымени, в которой находится очаг воспалительного процесса, появляется выраженная линия ярко-синего цвета демаркационного характера;
- как в больной, так и в здоровой доле тканей вымени стремительно сокращается количество выделяемого секрета;
- пораженная четверть резко увеличивается в размере;
- на фоне воспалительного процесса становятся больше и болезненнее лимфатические узлы.
Внимание! При попытках сдоить пораженную четверть вымени из нее выделяется немного вещества средней густоты серого или бурого цвета с характерным ихорозным запахом.

Течение заболевания
При сухой гангрене наблюдается прогрессивное высыхание тканей кожи без изменения ее структуры. С развитием заболевания она приобретает синеватый, красный или даже черные оттенок. Чем дольше протекает гангрена, тем менее чувствительной становится пораженная область. Температура в ней значительно снижается, а в области поражения возникает венозный застой. С каждым днем ткани становятся все суше, так как происходит полное испарение жидкости. Результат полного испарения жидкости называется мумификацией ткани.
Важно! При реактивной форме воспалительного процесса образовывается явная демаркационная линия, которая разделяет живые и мертвые ткани. Неповрежденными участками кожи побочные вещества и продукты распада тканей не всасываются. На вымени сухая гангрена на первых этапах практически не диагностируется.
Влажная гангрена – это процесс гнилостного распада тканей, который провоцируют микробы и аутолиз в условиях нарушенного обращения венозной крови и лимфатической жидкости.
В пораженном заболеванием участке начинает скапливаться большое количество жидкости, в состав которой входит гнилостная микрофлора, токсины, а также продукты распада белков. Именно накопление этой жидкости вызывает стремительное отмирание прилегающих тканей, из-за чего демаркационная линия плохо заметна и появляется на критических этапах заболевания.
Из-за интенсивного всасывания организмом вредных веществ происходит процесс интоксикации организма скота. Если убрать фактор микробов при помощи антибиотиков, есть вероятность, что влажная гангрена вымени станет сухой.
Лечение гангрены вымени
Прежде чем приступать к лечению, необходимо подтвердить обоснованность диагноза. Для этого проводят ряд лабораторных исследований, включая сбор анамнестических и эпизоотических данных, а также общий клинический осмотр.
При составлении анамнеза учитывают ряд факторов, которые могут спровоцировать возникновение маститов и, как следствие, осложнение – гангрену вымени. Рассматривают также условия содержания с питанием, это помогает установить причину возникновения болезней.
Для лечения гангрены вымени стандартной картины применяют такой ряд методов:
- Больную корову изолируют от стада и переводят в отдельное место для обеспечения спокойного режима.
- Для нормализации общего тонуса применяют внутривенные инъекции с питательными веществами, как правило, вводят смесь из хлорида кальция, кофеина, жидкости Кадыкова, глюкозы и уротропина.
- Для локализации и снятия воспалительного процесса внутримышечно вводят ударные дозы антибиотиков.
- Обязательно путем соскового канала внутрь молочной железы вводят раствор Люголя с добавлением перекиси водорода, разведенного перманганата калия и кислорода. По истечении 15 минут раствор Люголя удаляют из организма. По очищенным каналам тем же путем вводят антибиотики, смешанные с новокаином или физраствором, доведенные до температуры 35-37 градусов. В качестве альтернативы антибиотикам используют противомаститные лекарства. Категорически запрещено делать массаж молочной железы.
- Гнойные очаги гангрены вскрывают хирургически, делая широкие надрезы.
- Раны от надрезов и разрушения тканей регулярно каждые 4 часа обрабатывают перекисью водорода, после чего присыпают специальным порошком. Можно использовать йодоформ или смешать в пропорциях 3:1 стрептоцид и перманганат калия.
- Для ускорения заживления открытых ран рекомендуется использовать антисептические мази, кремы или растворы, например, бальзамический линимент (мазь Вишневского).
Если на протяжении 5-6 дней лечение не дает видимых результатов, корову выбраковывают.

Прогноз
При обнаружении гангрены вымени на первой стадии и ее эффективном лечении, негативных последствий можно избежать. Как показывает практика, из-за скорого течения заболевания диагностируют гангрену вымени тогда, когда воспалительный процесс уже серьезно запущен.
При квалифицированном подходе патологический процесс разрушения и гноения тканей можно локализировать пораженной четвертью, после чего применить ряд терапевтических методов.
Высокая смертность обусловлена спецификой заболевания гангрены вымени. На фоне воспалительного процесса также диагностируют эмболические фокусы в разных органах, преимущественно, в почках, печени и легких. В конечном итоге скот умирает по причине септицемии.
Профилактика
В качестве профилактики гангрены вымени применяют следующие меры:
- систематические осмотры с концентрацией внимания на изменениях в молочной железе;
- обтирание вымени перед доением полотенцем, смоченным в гипохлорите натрия;
- после надоя соски смазывают дезинфицирующим средством.
Совет! В некоторых случаях применяют медикаментозную инъекционную профилактику гангрены вымени после консультации с ветеринаром.

Заключение
Гангрена вымени у коров возникает, преимущественно, как побочный эффект от мастита. Из-за этого остро стоит вопрос о профилактике данного заболевания, своевременном определении по клиническим признакам и эффективном лечении.
Индурация вымени у животного развивается самостоятельно (первичная) и как осложнение длительного застойного отека или в результате воспаления вымени при маститах, когда вследствие воспаления происходит разрушение паренхимы вымени и замещение ее соединительной тканью. Индурация вымени — процесс необратимый.
Клинические признаки. Общее состояние животного при индурации вымени удовлетворительное (аппетит, жвачка-сохранены, температура, пульс, и дыхание в пределах физиологической нормы. Пораженная часть железы (редко все вымя) безболезненная, плотная, с отсутствием признаков воспаления. После проведенной дойки и в сухостойный период вымя не уменьшается и не увеличивается в объёме. При пальпации молочной железы в ее толще можно прощупать узлы, желваки или вымя оказывается более или менее равномерно уплотненным («мясистое вымя»). Процесс индурации вымени у животного развивается постепенно. С течением определенного промежутка вымени идет снижение молочной продуктивности. При распространении дегенеративных явлений на секреторную ткань вымени происходит изменение качества получаемого от животного молока: молоко становится слизистым, серого цвета, содержать хлопья. При проведении органолептики — неприятно на вкус. Пораженный участок вымени может быть увеличен или уменьшен и выделятся своим малым размером и плотной, как бы каменистой консистенцией.
Лечение. Вследствие необратимых изменений в паренхиме молочной железы лечение молочной железы не дает положительных результатов. Такое животное необходимо своевременно выбраковать из основного стада на мясо.
Гангрена вымени.
Гангрена вымени — заболевание животных сопровождающееся некрозом и гнилостным распадом тканей вымени.
Гангрена вымени у животного возникает при осложнении мастита или ран вымени при которых происходит внедрение в вымя анаэробной микрофлоры, а также путем попадания данной микрофлоры галактогенным путем и через кровеносную систему путем метастазов.
Клинические признаки. Гангренозный процесс в вымени развивается быстро и сопровождается у животного высокой температурой тела, сильным угнетением и прогрессивно нарастающими расстройствами сердечно сосудистой системы. Вначале на вымени появляются плотные болезненные фиолетового или сине-красного цвета очаги, выступающих в виде овальных возвышений. С течением времени происходит распад ткани пораженных участков, и на их месте появляются гангренозные язвы с неровным серым дном и марким ихорозным экссудатом. Вся пораженная четверть вымени увеличивается в объёме. Лимфатические узлы болезненные, увеличенные в размере. У животного появляется хромота.
Молоко отделение прекращается или секрет состоит из небольшого количества красноватого экссудата. В отдельных случаях гангренозный процесс начинается с гнилостного распада молока, которое приобретает красновато — белый цвет, консистенцию мази и ихорозный запах. При бурно протекающей гангрене вся пораженная четверть вымени становится ярко-красной с синими пятнами. Сосуды налиты кровью. На непигментированной коже животного ясно видны красные тяжи (лимфаденит). Нередко, у основания вымени выступает циркулярно идущая красная с синим, фиолетовым и другими оттенками демаркационная линия. Сосок у вымени становится сине-багровым или черным. Местный гангренозный процесс в вымени может осложниться сепсисом.
Прогноз. Неблагоприятный. В лучшем случае, когда успеваем локализовать патологический процесс, то он может ограничиться пораженной четвертью, при этом лактогенная функция пораженной четверти не восстанавливается. Довольно часто при данном заболевании ветспециалистам приходится наблюдать эмболические фокусы внутренних органов (печени, почек, легких). Животное при неоказании своевременной квалифицированной ветеринарной помощи погибает.
Лечение. Исходя из того, что больное животное может заразить других животных, его немедленно изолируем. С целью поднятия общего тонуса больной корове проводим общее симптоматическое лечение. Внутривенно корове вводим смесь, состоящую из 250-300мл 40%-ной глюкозы, 100-150 мл 10%-ного раствора хлористого кальция с 5г уротропина. Введение данной смеси повторяем три раза через день В вымя при гангренозном распаде секрета вливаем следующие дезинфицирующие и убивающие возбудителя гангрены вымени растворы : 1-2%-ный раствор марганцовокислого калия, 3%-ный раствор перекиси водорода, 0,5%-1%-ный раствор карболовой кислоты, люголевский раствор, йодоформеннный эфир, антибиотики, в том числе современные-цефалоспоринового ряда.
Вследствие сильной болезненности вымени влитый в вымя раствор удаляем с помощью молочного катетера. При данном осложнение мастита категорически противопоказан массаж вымени. Имеющиеся в вымени каверны хирургическим способом путем широких разрезов вскрываем и приступаем лечить как гангренозную язву, орошая рану через каждые 4часа растворами хлорсодержащих препаратов или в нее вставляют марлевые дренажи, пропитанные 2%- раствором марганцовокислого калия или 3%-ным раствором перекиси водорода.
В дальнейшем чистое содержание язвы сочетаем с прижиганием очагов некроза ляписом, медным купоросом, карболовой кислотой, орошением и примочками из 3-4%-ного раствора перекиси водорода, раствора марганцовокислого калия. При грануляции с целью ускорения заживления ран и язв применяем жидкость Оливкова, линимент Вишневского, стрептоцидную, пенициллиновую мази. Внутрь больному животному задаем йодистый калий, сульфаниламидные препараты, внутримышечно вводим под титрованный антибиотик в дозе 250-500 тыс. Е Д через каждые 3-4 часа. Эффективно применение современных антибиотиков цефалоспоринового ряда. При обширных поражениях вымени и особенно если животное представляет племенную ценность проводим ампутацию пораженной четверти вымени.
Абсцессы вымени у коз обычно являются осложнением катарального и гнойно-катарального маститов. Данная форма болезни протекает у коз хронически.
Патогенез. Аналогичен описанному в статье «Серозный мастит».
В процессе формирования гнойников у козы отмечаем общее недомогание, температура тела повышается до 41-41,7 градусов, атония преджелудков сопровождается снижением аппетита и отсутствием жвачки, видимые слизистые оболочки покрасневшие. При проводке у козы отмечаем хромоту на заднюю конечность со стороны пораженной половины вымени.
При осмотре пораженной абсцессом половины вымени находим ее увеличение, при наличии расположенных поверхностно крупных гнойников, пальпируем напряженные, горячие, болезненные флюктуирующие очаги. Проведением глубокой пальпации в глубине пораженной половины вымени иногда удается прощупать отдельные абсцессы в виде напряженных болезненных очагов. В том случае если гнойные очаги мелкие и множественные и находятся в глубине паренхиматозной ткани, то их пальпацией обнаружить невозможно. При сдаивании из пораженной половины вымени выдаивается творожистая или хлопьевидная масса, имеющая серо-белый цвет с примесью гноя.
В процессе созревания абсцессы самостоятельно вскрываются в молочные ходы, приводя к появлению в молоке большого количества гноя с небольшим количеством крови. Если же абсцессы вскрываются наружу через кожу, в вымени образуются долго незаживающие свищи, которые чаще всего появляются в области соска и над сосковой цистерной. В отдельных случаях пораженная половина вымени, подвергаясь гнойному расплавлению, превращается в грязно-серую массу, которую можно оперативным путем извлечь по частям через расширенный свищевой ход.
Данная форма мастита у коз может длиться месяцами, и пораженная половина вымени перестает функционировать.
Лечение. Козе предоставляем покой, летом переводим ее на стойловое содержание, из рациона исключаем сочные корма, уменьшаем дачу концентратов, ограничиваем водопой. Выдаиваем козу как можно чаще, через каждые 4-6часов. При абсцессе вымени у козы в начальной стадии больной козе назначаем антибиотики и сульфаниламидные препараты при этом как общую, так и местную антибиотикотерапию проводим с учетом чувствительности вида выделенного ветлабораторией возбудителя болезни к тому, или иному антибиотику. Если в силу отдаленности ветлаборатории провести подтитровку не представляется возможным, то при лечении используем два совместимых антибиотика или антибиотик плюс сульфаниламидный препарат. Применение антибиотиков смотри в статье катаральный мастит, к моменту формирования абсцесса ветспециалисты должны прибегать к хирургическому вмешательству. В местах наибольшей флюктуации гнойников абсцессы вскрываем вертикальными разрезами, после чего полость абсцесса освобождаем от гноя и орошаем ее 10-15%-ным раствором хлорида натрия, 2-3%-ным раствором хлорамина, раствором марганцовокислого калия 1:1000 или другими дезинфицирующими растворами. Образовавшуюся рану припудриваем порошком трициллина или смесью подтитрованого антибиотика с норсульфазолом. Эффективно применение современного антибиотика гентамокса (амоксициллин и гентамицин, в виде иньекционной суспензии) в дозе 5мл 1раз в день внутримышечно в течение 3-4 дней. Травматин внутримышечно или подкожно в дозе 3мл., лучше совместно с мастометрином (можно в одном шприце), курс 3-5 инъекций. Если абсцесс расположен в глубине молочной железы гной из него удаляется при помощи иглы и шприца, а затем в освободившуюся от гноя полость вводим раствор бициллина или другого подтитрованного антибиотика.
Гангрена вымени у коз.
Гангрена вымени у коз обычно протекает в форме эпизоотии. У коз гангрена обычно наблюдается через 4-6недель после окота. В вымя козы инфекция проникает галактогенным путем, когда имеются повреждения кожи вымени.
Клинические признаки. Больная коза отказывается от корма и не подпускает козлят к вымени. При пальпации пораженная гангреной часть вымени становится холодной, безболезненной и тестоватой на ощупь. Визуально на отечной коже вымени выявляем сине-фиолетовые, сизые, а в дальнейшем даже черные пятна. Кожа отечных участков нижней брюшной стенки становится холодной и синей.
При проведении сдаивания из соска пораженной половины вымени получаем ихорозного запаха содержимое темно-красного или грязно-красного цвета с хлопьями.
В первые 3-4дня начала гангренозного процесса общее состояние козы бывает тяжелым в результате чего козы часто погибают. В том случае если гангренозный процесс не ограничивается выменем, а имеет тенденцию на распространение в ткани нижней стенки живота и внутреннюю поверхность бедер, то прогноз будет особенно неблагоприятным т.к. при гангрене брюшной стенки у коз наступает перитонит с последующим летальным исходом.
Прогноз. При данной форме мастита у коз неблагоприятный — большинство коз погибает в течение первых 4-5 суток.
Что такое гангрена влажная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Азатяна Кярама Арутюновича, сосудистого хирурга со стажем в 7 лет.
Над статьей доктора Азатяна Кярама Арутюновича работали литературный редактор Маргарита Тихонова , научный редактор Вячеслав Подольский и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Влажная гангрена — это процесс омертвения ткани, органа или части тела, вызванный нарушением кровообращения из-за травм или патологий сосудов. Выражается в побледнении кожи, появлении длительно заживающих язв и др. Отличается обильным отделяемым из раны и отёком органа или конечности.
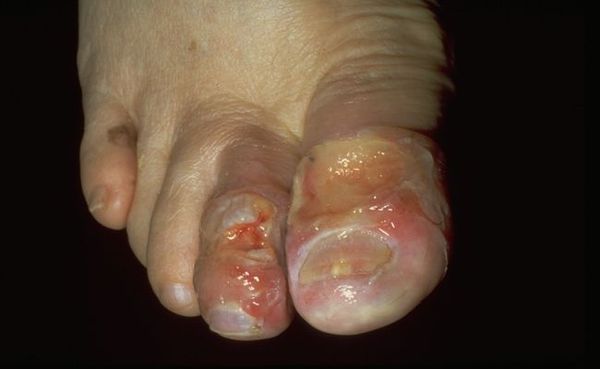
По причине возникновения патологию разделяют на две группы:
- возникшую от внутренних причин (заболеваний сосудов);
- возникшую в результате внешнего воздействия (травмы, ранения, инфекции, ожогов или обморожения).
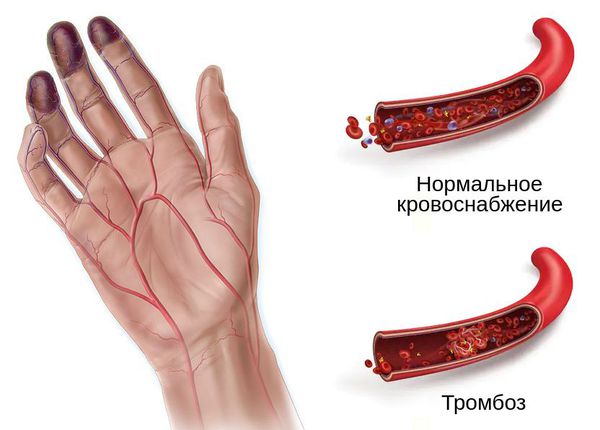
Механизм развития гангрены связан с острой ишемией — нарушением оттока крови и/или лимфы. Это может произойти при механическом сдавлении сосудов и воспалении мягких тканей, лёгких, кишечника, кожи, матки или молочной железы. Однако основной причиной влажной гангрены является флеботромбоз — закупорка венозной системы.
Тромбоз возникает при застое крови, повреждении внутреннего слоя сосуда, тромбофилии (повышенной свёртываемости крови), сепсисе или при сочетании этих причин.
Ключевую роль в формировании тромба играет активное свёртывание крови. В ходе этого процесса образуется белок фибрин, который становится "каркасом" для строительства тромба [3] .
Развитию влажной гангрены способствуют гнилостные микроорганизмы, разлагающие и разжижающие мёртвую ткань. К таким бактериям относят анаэробы, бактероиды, дизентерийную амёбу, фузиформные бактерии, палочку путрификус, палочку спорогенес и др. Такая гангрена встречается в тканях и органах с большим содержанием крови, лимфы и тканевой жидкости [11] .
К другим факторам риска, способствующим образованию влажной гангрены, относят:
-
; ;
- декомпенсацию сахарного диабета (повышение уровня глюкозы в крови, не поддающееся коррекции);
- эндокринные и онкозаболевания; ;
- хронические заболевания вен (например, варикоз, сосудистые звёздочки, венозная мальформация);
- снижение иммунитета [11][13] .
Ежегодно острая ишемия нижних конечностей, как основная причина гангрены, развивается у 140 млн человек в мире [17] . Среди женщин такой диагноз встречается в 2 раза реже, чем среди мужчин. Причём чаще этот диагноз устанавливают мужчинам 60-64 лет и женщинам 80-84 лет. 25 % таких пациентов проводится ампутация ноги, 25 % умирают, а у оставшихся 50 % в процесс вовлекается вторая нога [12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы влажной гангрены
Симптомы причинной болезни всегда предшествуют признакам гангрены.
Проявления тромбоза, как основной причины влажной гангрены, зависят от места расположения тромба, длительности болезни, характера и распространённости поражения венозного русла. Чаще тромб образуется в глубоких венах конечностей.
На начальных этапах тромбоза нижних конечностей симптоматика бывает стёртой или вообще не проявляется. К явным признакам болезни относят:
- отёк конечности или её части;
- синюшность кожи и выраженность подкожных вен;
- распирающую боль в ноге;
- боль по ходу магистральных сосудов [3] .
Отличительные признаки тромбоза глубоких вен верхних конечностей включают отёк руки, лица и шеи.
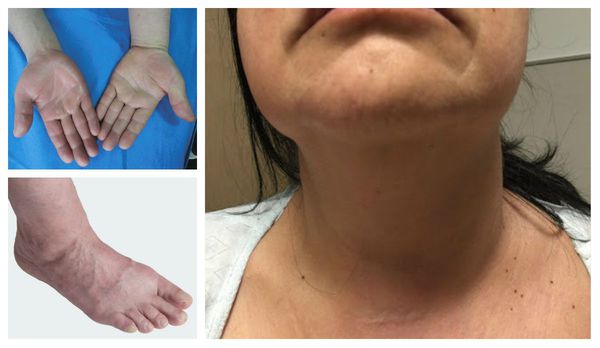
Характерные симптомы влажной гангрены:
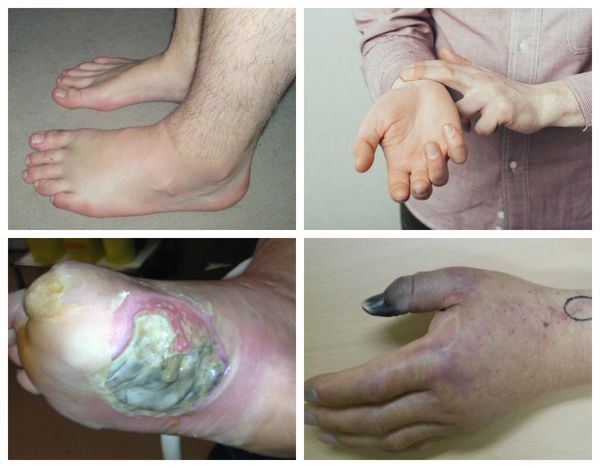
Патогенез влажной гангрены
Жизнеспособность органа и ткани зависит от работы сердечно-сосудистой системы: её основной, транспортной функции [5] .
Сердце и кровеносные сосуды снабжают организм кровью. С её притоком к органам и тканям поступает кислород и питательные вещества, а при оттоке кровь переносит углекислый газ и продукты метаболизма в лёгкие, почки, печень и другие органы-фильтры.
Нарушение транспортной функции ведёт к нарушениям микроциркуляции. Это происходит под воздействием одного или нескольких факторов. Среди них большое значение имеют:
- коллапс — внезапная сердечно-сосудистая недостаточность из-за отёка (избыточного накопления межтканевой жидкости и набухания эндотелия), повышенного слипания эритроцитов и тромбоцитов;
- образование лейкоцитарных пробок;
- повышение вязкости крови;
- формирование тромбов (сгустков крови) и эмболов (фрагментов тканей, бактерий и продуктов их жизнедеятельности);
- различные внешние факторы, например бактериальные токсины при инфицировании трофических язв.
Все эти изменения нарушают обмен веществ в органе или части тела, что ведёт к гибели клеток, некрозу (омертвению ткани) и гангрене [9] .
При влажной гангрене в основном нарушается механизм оттока, поэтому наблюдается отёк конечности или органа и обильные выделения из ран.
Механизм развития влажной гангрены примерно такой:
- после травмы ноги (или другого фактора) возникает тромбоз и закупорка глубоких вен, по которым кровь должна отводиться из конечности;
- возникает застой крови в ноге, отёк конечности, боль, цвет кожи или органа сначала становится бледным, потом тёмно-синим, появляются дефекты, из которых сочится жидкость, иногда присоединяется инфекция;
- отёк тканей сжимает и сдавливает артерии, нарушая приток крови и питательных компонентов;
- развивается некроз клеток, тканей и органов [6] .
Классификация и стадии развития влажной гангрены
Выделяют три типа гангрены:
-
— некроз ткани без выраженной инфекции и воспаления;
- влажная (гнилостная) — некроз с гнилостным распадом тканей;
- газовая — серьёзное осложнение, вызванное анаэробными микробами, с признаками сепсиса и интоксикации (высокой температурой и артериальным давлением, одышкой, слабостью, спутанностью сознания и др.) [2] .
Согласно классификации российского хирурга А. В. Покровского, влажная гангрена является последней стадией нарушения кровообращения конечности или органа [1] .
Фактически речь идёт о декомпенсации кровообращения, поскольку на IV стадии в поражённые ткани поступает мало кислорода, который может обеспечить нормальное потребление питательных веществ.
Классификация WIfI (Wound — язва, Ischemia — ишемия, foot Infection — инфицирование стопы) позволяет соотнести степень трофических нарушений и гангрены с ориентировочным объёмом лечения [7] .
Осложнения влажной гангрены
Влажная гангрена — опасное состояние, угрожающее жизни пациента. Промедление лечения чревато серьёзными осложнениями: увеличением раны, распространением инфекции, бактериальным эндокардитом, лёгочной недостаточностью и сепсисом.
Распространение гангрены сопровождается разрушением глубжележащих тканей. Токсины и вредные вещества, которые высвобождаются при распаде и некрозе, отравляют организм. Если процесс не остановить, пациент может лишиться конечности или органа, став инвалидом, или вовсе умереть [9] .
Тромбоз вен, как причина нарушения оттока крови, может стать причиной другого серьёзного осложнения — тромбоэмболии лёгочной артерии (ТЭЛА). Такое нарушение связано с миграцией тромба в систему лёгочных артерий. Из-за периодического изменения венозного оттока во время ходьбы, кашля или акта дефекации тромб может оторваться и закрыть просвет важных сосудов полностью или частично.
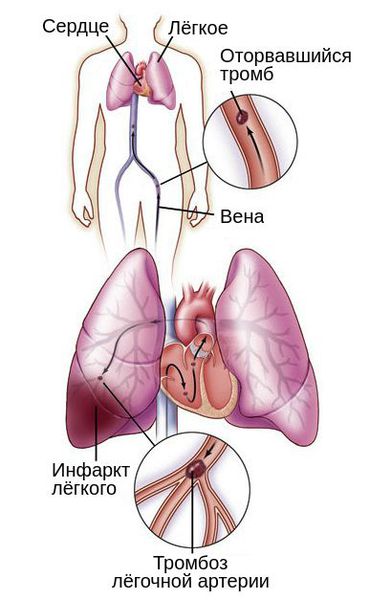
В зависимости от размера тромба закупориваются артерии различного диаметра: от сегментарных ветвей до лёгочного ствола. Тромбоз мелких веток обычно не приводит к расстройству кровообращения и дыхания, но может вызвать инфаркт участка лёгкого и пневмонию. Тромбоз лёгочного ствола заканчивается внезапной смертью.
Лёгочный инфаркт, который вызывает боль в груди, кашель, кровохарканье и образование жидкости в грудной клетке, развивается не всегда. Это осложнение относится к поздним проявлениям ТЭЛА и проявляется через несколько дней после дебюта болезни [3] .
Диагностика влажной гангрены
Диагноз влажной гангрены основывается на данных опроса, объективного осмотра, оценки распространённости процесса, состояния периферического кровотока и нервной передачи.
При опросе пациенты жалуются на длительно незаживающие раны стопы или голени с обильным выделением жидкости, образование волдырей с бурым или светлым содержимым и иногда неприятным запахом.
Важно уточнить, как давно возникли раны: они могут не заживать от нескольких недель до 2-6 лет. На скорость заживления влияют сопутствующие болезни: сердечная и дыхательная недостаточность, сахарный диабет, онкозаболевания и др. [10]
При осмотре врач обращает внимание на:
- состояние и цвет кожи (сухая или влажная, бледная, розовая или синюшная);
- объём конечностей (есть ли отёк);
- их температуру (холодные, тёплые или горячие);
- состояние ногтей — онихомикоз может являться дополнительным источником инфекции.
Периферическое кровоснабжение первично оценивается по пульсу: чем слабее удары, тем хуже состояние поражённой области.
Периферическая иннервация оценивается путём определения тактильной, вибрационной чувствительности и/или сухожильных рефлексов: чем слабее реакция пациента на раздражители, тем хуже прогноз для сохранения органа или конечности [10] .
О состоянии костных структур сложно судить без дополнительных методов исследования. Изначально можно определить только форму суставов, деформацию конечностей, объём движений и боль, возникающую в суставе.
Дополнительные методы исследования расположены в порядке значимости:
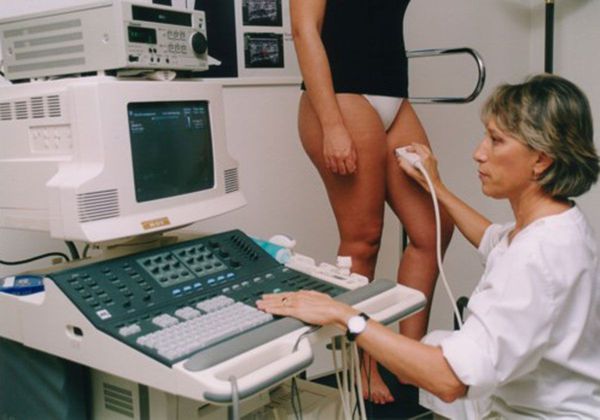
- УЗГД — ультразвуковое дуплексное сканирование артерий и вен. Безвредный метод диагностики. Позволяет выяснить, нарушено ли кровообращение в конечности или органе. Проводится в кабинете ультразвуковой диагностики. Во время процедуры пациент лежит на спине или стоит.
- Лабораторное обследование. С его помощью можно выявить системные заболевания, оценить общую тяжесть состояния и предполагаемый объём лечения. Для диагностики необходим клинический анализ крови, определение скорости оседания эритроцитов (СОЭ), развёрнутая коагулограмма (состояние свёртывающей системы крови), общий (клинический) анализ мочи и развёрнутый биохимический анализ крови. Для влажной гангрены характерны системные изменения: повышение СОЭ, лейкоцитов, D-димера и фибриногена, снижение АЧТВ, МНО, общего белка и т. д.
- Электрокардиограмма. Позволяет оценить состояние сердца. Проводится лёжа. На грудную клетку пациента накладываются специальные электроды, которые регистрируют электрическую активность сердечной мышцы — миокарда. Эта информация распечатывается на бумажной ленте в виде кардиограммы, отражающей работу сердца.
По данным этих исследований врач принимает решение о тактике лечения, его объёмах и необходимости других дополнительных методов исследования:
- МСКТ — мультиспиральная компьютерная томография. Может потребоваться для уточнения уровня и степени поражения сосудов при выявлении проблемы на УЗИ.
- Ангиография — определяет проводимость сосудов.
- Бактериологическое исследование раневой инфекции. Позволяет установить тип бактерий и их чувствительность к антибиотикам [10] .
- Рентгенография — оптимальный метод оценки состояния костей и суставов. С его помощью выявляются очаги разрушения [10] .
Дифференциальную диагностику влажной гангрены нужно проводить с другими состояниями:
- лимфатическим отёком и лимфедемой (слоновостью);
- хронической сердечной и почечной недостаточностью в стадии декомпенсации;
- острой печёночной недостаточностью и циррозом печени;
- липедемой ("жировым отёком").
Лечение влажной гангрены
Лечение влажной гангрены всегда комплексное. Оно состоит из ряда важнейших задач, которые формируются на этапах диагностики. По показаниям может потребоваться реваскуляризация — восстановление притока и оттока крови по артериям и венам. Выбор метода реваскуляризации зависит от типа сосудистой недостаточности — артериальной и/или венозной.
Одной из причин влажной гангрены является нарушение венозного оттока, а именно тромбоз глубоких вен конечности. Такая проблема чаще требует консервативной антикоагулянтной терапии — приёма таблеток, которые рассасывают тромб. Если причина в эмболизации артерий, восстановить кровоток позволяют реконструктивные операции:
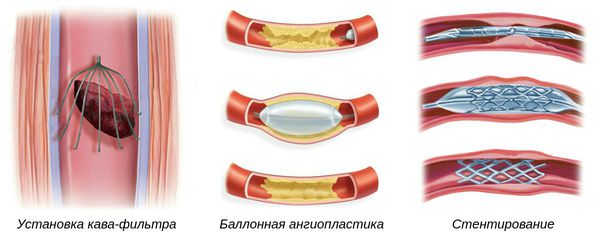
- Установка кава-фильтра — специальной системы, которая препятствует миграции тромбов из нижних конечностей к лёгким. Устанавливается в нижнюю полую вену.
- Баллонная ангиопластика — способ ликвидации суженных участков артерий, препятствующих нормальному току крови. Выполняется при помощи специальных систем.
- Стентирование — установка специальных имплантов (стентов) в область артерии, поражённой атеросклеротической бляшкой, чтобы восстановить её проходимость.
Такие операции выполняются под местной анестезией через прокол, т. е. малоинвазивным и малотравматичным способом [1] .
После восстановления кровообращения и купирования инфекционного процесса наступает восстановительный период. Он предполагает компрессионное лечение:
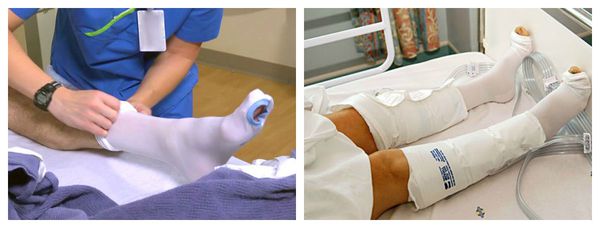
- Ношение трикотажа 2-3 класса компрессии в течение дня. Это могут быть бинты, чулки, перчатки, рукава и пр.
- Прерывистая пневмокомпрессия, или прессотерапия. Используется как противоотёчная терапия [3] . На пациента надеваются манжеты, в которые подаётся воздух. Манжеты постепенно нагнетают давление от периферии к центру, т. е. от пальцев стопы, усиливая отток лимфы.
Одновременно с перечисленными мерами проводится обработка раны. Она направлена на очищение и подготовку дефекта к заживлению.
Выбор метода обработки зависит от состояния раны и организма в целом. Возможны несколько вариантов:
- хирургический метод — иссечение омертвевших тканей;
- ферментный метод — наложение препаратов, расщепляющих омертвевшие ткани, например трипсина или химотрипсина;
- ультразвуковой метод — физический способ размельчения и удаления омертвевших тканей;
- комбинация нескольких методов очищения раны [10] .
При адекватной обработке и разгрузке поражённой конечности дефект начинает заживать в течение двух недель [10] .
Правильно выбрать повязку для раны — не менее важно. Чтобы поспособствовать заживлению, она должна отвечать четырём требованиям:
- поддерживать влажную среду в ране;
- контролировать объём воспалительного выпота;
- предотвращать повреждение краёв раны;
- хорошо фиксироваться, оставаться неподвижной.
Современные многокомпонентные повязки содержат все необходимые компоненты для заживления раны:
- гидрогели для создания оптимальной влажной среды на поверхности раны;
- альгинаты для устранения избыточной жидкости;
- гидроколлоиды для очищения раны от омертвевших тканей;
- ионы серебра для обеззараживания и т. д.
Для каждой стадии заживления раны существуют свои повязки. Они накладываются на 1-5 дней. На поверхности современных повязок имеются индикаторные метки, которые сигнализируют о том, что повязку пора сменить.
Прогноз. Профилактика
Если не лечить влажную гангрену или поздно обратиться к врачу, то в течение первого года 20 % больных умирают, 25 % пациентов проводится ампутация и лишь у 55 % больных есть шанс сохранить конечность или орган. Эти показатели отражают весь драматизм ситуации: угроза здоровью и жизни больных очень высока [8] .
Ампутация, как единственно возможный способ сохранения жизни пациента, показана при неэффективности комплексного лечения, увеличении раны, невозможности проведения операции, ухудшении состояния пациента и позднем обращении к врачу — развившейся гангрене.
Во избежание осложнений, связанных с ампутацией, операцию следует выполнять в два этапа:
- первичная ампутация — удаление омертвевших тканей, попытка восстановить кровоток и сохранить конечность;
- вторичная ампутация — проводится при неэффективности мероприятий по сохранению конечности и отсутствии положительной динамики: рана после первичной ампутации не заживает [9][14] .
При наличии гнойно-некротического очага и риске заражения крови его первичная санация должна быть выполнена до операции [10] .
Другие осложнения, связанные с лечением, возможны при критической ишемии конечности. Проводить хирургическую обработку раны в этом случае опасно: это может расширить зону некроза. Перед этим требуется провести реваскуляризацию конечности, например стентирование.
При реваскуляризации возможно развитие осложнения в виде нефропатии — нарушения работы почек. Особенно рискуют пациенты с генерализованным атеросклерозом, кальцификацией почечных артерий и хронической болезнью почек II стадии и выше [8] [15] [16] . Чтобы предупредить нефропатию, накануне и после операции пациентам из группы риска необходимо отменить метформин, петлевые диуретики и по каплям внутривенно ввести 1 л физраствора.
Профилактика влажной гангрены заключается в регулярном обследовании, контроле имеющихся заболеваний и раннем обращении к врачу при первых симптомах тромбоза или ишемии конечности. Даже небольшая на первый взгляд ранка может привести к утрате конечности.
При наследственной предрасположенности к варикозной болезни необходимо каждый год выполнять УЗИ вен нижних конечностей и консультироваться с флебологом. В профилактических целях врач может назначить ношение компрессионного белья: это позволит избежать образования тромбов и прогрессирования хронических заболеваний вен.
При сахарном диабете важно корректировать уровень глюкозы в крови, ежегодно выполнять УЗИ органов брюшной полости, артерий и вен нижних конечностей, а также правильно ухаживать за кожей ног:
Что такое сухая гангрена? Причины возникновения, диагностику и методы лечения разберем в статье доктора Манасяна К.В., сосудистого хирурга со стажем в 10 лет.
Над статьей доктора Манасяна К.В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Гангрена — это некроз (омертвление) тканей живого организма, связанных с внешней средой, например, кожи, лёгких, кишечника и других. С древнегреческого данный термин переводится как "разъедающая язва".
Сухая гангрена — это опасное заболевание, требующее незамедлительного лечения. При этой патологии отмирание ткани происходит без выраженного инфекционного и воспалительного процесса. Иначе такой характер течения заболевания называют мумификацией, т. е. отсыханием органа.
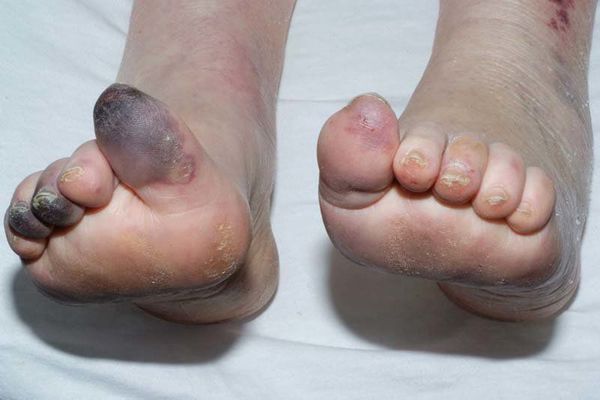
Механизмы возникновения гангрены бывают двух типов:
- прямыми (травматическими и токсическими) — появляются по причине непосредственного повреждения, иногда даже незначительного;
- непрямыми (ишемическими, аллергическими, трофоневрологическими) — происходит опосредованное отмирание тканей через анатомические каналы, в частности, при поражении сосудистой системы.
Исходя из этого факторы риска развития сухой гангрены можно также разделить на две группы:
- Внешние (экзогенные):
- переохлаждение (обмоорожение);
- химический ожог;
- удар током высокого напряжения.
- Внутренние (эндогенные): артерий нижних конечностей; ;
- курение;
- воспалительные заболевания артерий (васкулиты, в частности тромбангиит). [4][5][6]
Зачастую гангрена возникает при совокупности факторов, например, в результате механического повреждения кожи пациента с сахарным диабетом. По статистике, доля людей с мумификацией, развившейся на фоне подобных факторов и приведшей к ампутации конечности, составляет 4,2-6,4 на одну тысячу человек в год. В связи с этим люди с диабетической стопой относятся к группе риска развития гангрены. [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сухой гангрены
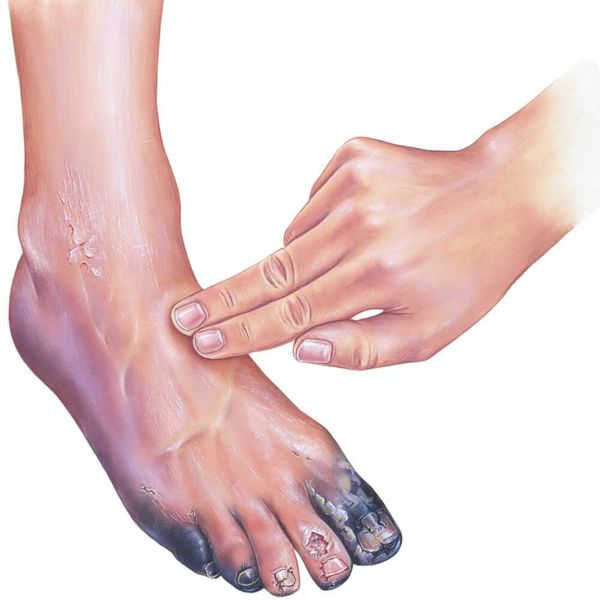
К симптомам сухой гангрены относятся:
- потемнение кожного покрова (вначале кожа бледнеет, приобретает синюшный оттенок, затем постепенно становится чёрной);
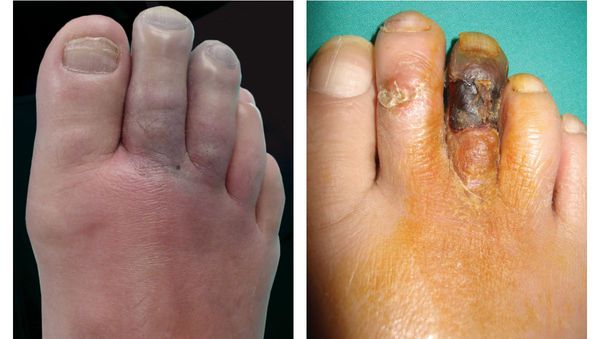
- уменьшение кожи в объёме, её высыхание, сморщивание и уплотнение;
- отслаивание эпидермального слоя кожи;
- снижение температуры конечности (зависимость от температуры окружающей среды);
- снижение чувствительности поражённых тканей (онемение);
- наличие специфического запаха отмирающего участка (хоть и не столь сильного);
- ощущение боли (простреливающие, жгучие и ноющие болевые ощущения, которые могут носить постоянный характер, а также усиливаться при минимальной нагрузке);
- покалывание, жжение или зуд в области поражения;
- нарушение функционирования конечности.
Болевой синдром отражает то, насколько сильно страдают окружающие ткани: чем сильнее боль в зоне некроза, тем больше в этой области живых клеток. Ослабление болезненных ощущений или их исчезновение указывает на прогрессирование заболевания, так как чувствительность отмирающей ткани пропадает в результате гибели нервных окончаний. В это время анатомические области, граничащие с сухой гангреной, остро нуждаются в артериальном кровотоке, которого им не хватает. В итоге в этих тканях вырабатываются продукты метаболизма и болевые импульсы.
Сухая гангрена начинается с появления небольшого очага на конечности (как правило, расположенного на пальце). Далее она распространяется на прилегающие пальцы, подошвенную и тыльную поверхность стопы, захватывая всё больше тканей конечности.
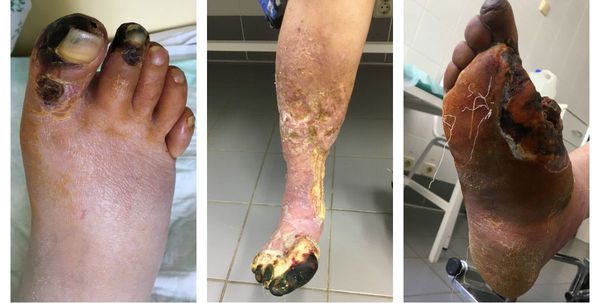
Изменения цвета отмирающих участков кожи связано с накоплением в них гемоглобина и выделением эритроцитарного железа, которое в результате соединения с сероводородом воздуха превращается в сульфид железа.
Зона, которая находится на границе гангрены и здоровой ткани называется демаркацией. Обычно она не оформлена. В исключительно редких случаях при естественном течении болезни она может самостоятельно ограничиться, что приведёт к самоампутации отмирающей конечности. [3] [5] [6]
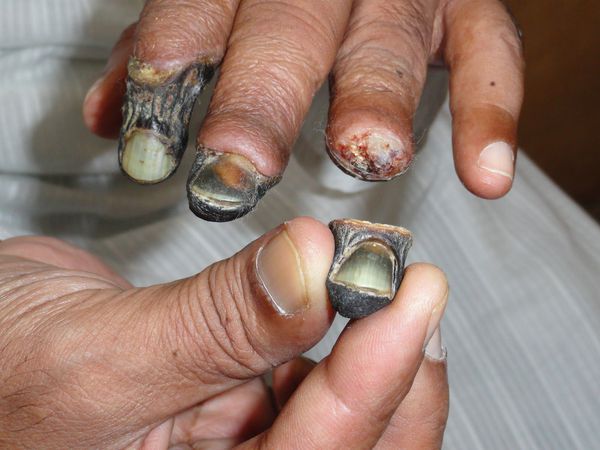
К первым признакам сухой гангрены относятся следующие состояния:
- замерзание конечности даже в тепле;
- боль в ногах и утомляемость после длительной ходьбы;
- наличие долго не заживающих ран и язв на коже конечности.
ВАЖНО: Возникновение одного из этих проявлений при наличии таких предрасполагающих факторов, как сахарный диабет или атеросклероз, — веский повод для скорейшего обращения к врачу-флебологу или хирургу. Промедление как минимум может обернуться для пациента утратой конечности.
Патогенез сухой гангрены
Процесс возникновения и развития сухой гангрены конечностей можно условно разделить на семь этапов:
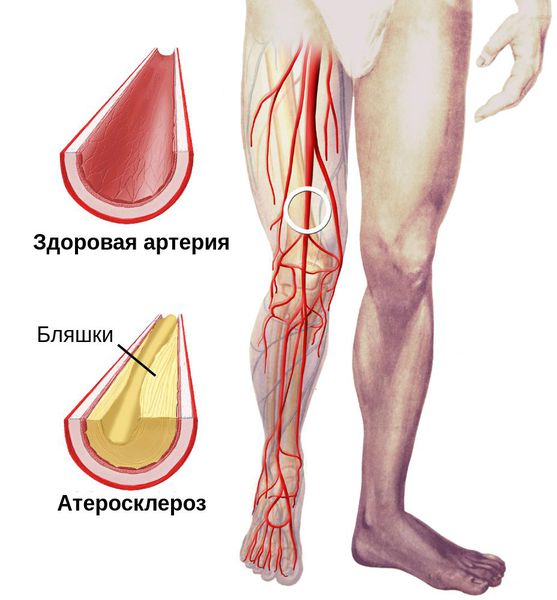
При естественном течении сухой гангрены признаков инфекции не наблюдается (в отличие от влажной гангрены), однако в омертвевших тканях не исключено наличие возбудителей условно-патогенной инфекции. При этом в зонах некроза не происходит бурного развития инфекции.
Процесс развития сухой гангрены ног и рук может длится от нескольких дней до нескольких месяцев в зависимости от уровня поражения артерий и компенсаторных механизмов саморегуляции. [3] [4] [5] [6] Если некроз уже развился, то заживление без удаления некоторой части конечности невозможно.
Классификация и стадии развития сухой гангрены
В зависимости от распространения некроза на конечности можно выделить следующие виды заболевания:
- гангрена пальцев;
- гангрена дистального сегмента стопы (кисти);
- гангрена пяточной области;
- тотальная гангрена стопы (кисти) или голени (предплечья);
- гангрена бедра (встречается крайне редко, так как пациенты просто не доживают до столь массивного гангренозного поражения). [3][5][6]
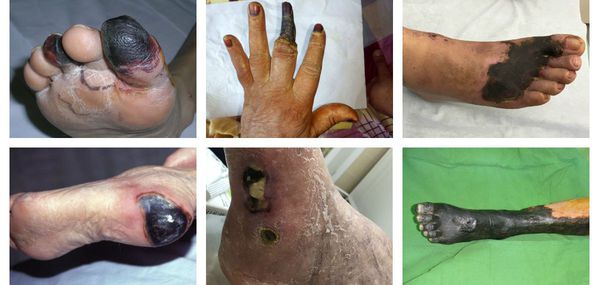
По механизму развития различают два вида гангрены:
- Первичная гангрена — это некроз, развившийся в результате ишемии тканей. Иначе говоря, она связана с нарушением проходимости артериального сосуда, кровоснабжающего определённый участок организма.
- Вторичная гангрена — это некроз тканей, возникающий в результате острого гнойного воспаления клетчаточных пространств и фасциальных футляров. Чаще всего развивается при флегмоне стопы, затрагивая пальцы, а также при или глубоком абсцессе на фоне нейроптической формы синдрома сахарного диабета.
По распространённости выделяют три степени гангрены:
- поверхностную — поражается лишь дерма;
- глубокую — проникает в сухожилия, полости суставов, фасции и кости;
- тотальную — затрагивает все отделы органа или конечности.
Помимо сухой гангрены существует ещё влажная и газовая.
Влажная гангрена протекает с преобладанием инфекционного компонента, т. е. гнилостного расплавления. В процесс вовлекаются все без исключения ткани — кожа, подкожно-жировая клетчатка, фасции, связки, мышцы, сухожилия и кости. Кожные покровы местами приобретают багрово-синюшный, чёрный или серо-зелёный цвет. Характерно появление эпидермальный пузырей, наполненных вначале бурым, а затем зеленоватым содержимым с выраженным неприятным гнилостным запахом.
В отличие от сухой гангрены при влажной ткани не уплотняются, а распадаются, становятся рыхлыми и разжижаются. Отёк и гиперемия кожи быстро распространяются. Кожа голени может быть напряжена, лосниться. Без активного лечения демаркационная линия не появляется, так как процесс стремится к генерализации.
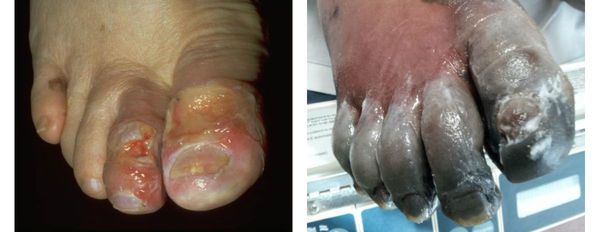
Газовая гангрена отличается возникновением вокруг очага некроза лёгкой крепитации газа под кожей, т. е. ощущением хруста, которое появляется из-за лопающихся пузырьков газа в тканях. Крепитация не слышна, но осязается пальцами как "скрип" крахмала или снега под ногами. Объективно газ в мягких тканях может быть обнаружен при рентгенографии конечности на достаточно "мягких" снимках. [11]
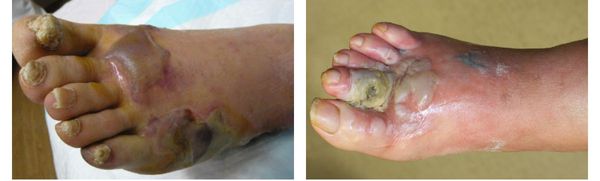
Осложнения сухой гангрены
Само по себе наличие гангрены указывает на полную нежизнеспособность и омертвление тканей, предполагая крайнюю степень патологического процесса. Поэтому отсутствие своевременного лечения может привести к потере поражённой конечности.
Сухая гангрена не может перерасти во влажную или газовую гангрену, как ошибочно утверждают многие источники, потому что изначально при возникновении некроза становится очевиден механизм развития гангрены. [1] [2] [3] [4] [7]
Редкими осложнениями сухой гангрены являются сепсис и септический шок. Они возникают в связи с токсическим действием продуктов распада при проникновении их в системный кровоток. Данные осложнения способны привести к полиорганной недостаточности и, как следствие, летальному исходу.
К проявлениям сепсиса относятся:
- ознобы;
- высокая или очень низкая температура тела (больше 38°C или меньше 36°C);
- одышка (частота дыхания более 20 в минуту);
- артериальная гипотензия (пульс более 90 ударов в минуту);
- аритмия;
- олигурия (объём мочи менее 0,5 мл/кг/ч);
- вялость, заторможенность;
- наличие различных лабораторные показания, не поддающаяся коррекции — низкий уровень белка, тромбоцитов и красных кровяных телец, а также высокий уровень билирубина, остаточного азота, мочевины, сахара в крови и ацетона в моче.
В случае септического шока давление становится крайне низким, даже на фоне интенсивного вливания внутривенных растворов. В связи с этим около 30-40 % пациентов умирает несмотря на оказываемое лечение. [12]
Диагностика сухой гангрены
Диагностика сухой гангрены достаточно проста, так как на некроз указывает внешний вид поражённого органа:
- его сухость;
- уменьшение участка кожи в объёме;
- тёмный, вплоть до чёрного, цвет кожи;
- наличие слабого неприятного запаха и болей непосредственно в мёртвом участке;
- наличие прохладных на ощупь окружающих тканей с выраженным болевым синдромом в них. [1][2][3][4][7]
При осмотре необходимо диагностировать причину сухой гангрены (например, атеросклероз артерий и тромбангиит). Для этого нужно проверить пульсацию артерий как поражённой, так и здоровой ноги на уровне паховых и подколенных областей, позади медиальной лодыжки и на тыле стопы. В дальнейшем необходимо подтвердить причинный диагноз с помощью ультразвукового исследования.
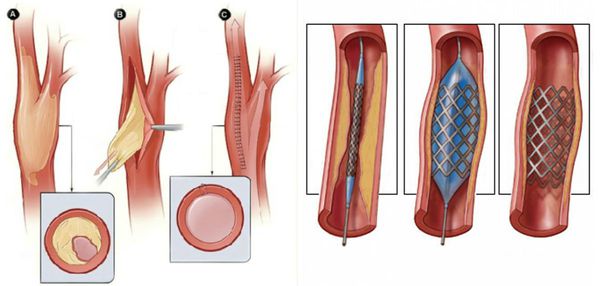
В качестве предоперационной подготовки для определения вида оперативного лечения выполняется ангиография нижних конечностей:
- при протяжённых поражениях артерий выполняется хирургическая операция — аутовенозное шунтирование;
- при коротких поражениях более предпочтительно выполнить эндоваскулярную операцию (наименее травматичное лечение). [1][2]
Для предоперационной подготовки нужно сдавать общий и биохимический анализ крови, а также бактериальный посев. Эти лабораторные исследования помогут выяснить, не является ли причиной сухой гангрены сахарный диабет.
Лечение сухой гангрены
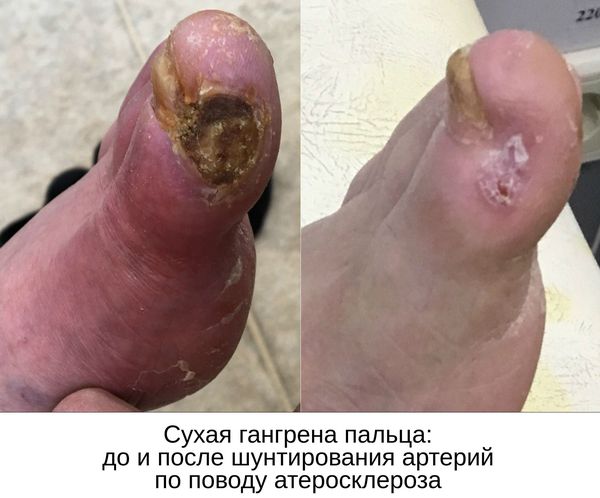
С целью предотвращения гангрены и максимально возможного сохранения конечности требуется восстановить кровоток в тканях, окружающих гангренозный участок.
Нормализовать кровообращение в органе можно при помощи оперативного вмешательства:
- Реконструктивные операции на артериях конечности (как правило, руки):
- аутовенозное шунтирование;
- эндартерэктомия (удаление закупорки артерии) с аутовенозной пластикой;
- шунтирование артерий аорто-подвздошно-бедренного сегмента синтетичсекими протезами.
- Рентгенэндоваскулярные операции (не показаны пациентам с тромбангиитом):
- стентирование;
- баллонная ангиопластика артерий.
Паллиативные операции (поясничная симпатэктомия и остеотрепанация), проводящиеся для улучшения качества жизни, и другие нехирургические методы лечения (генная и физиотерапия) не способны предотвратить прогрессирование сухой гангрены.
Саму гангренозную ткань необходимо убрать. Для этого проводят:
- малые ампутации — удаление пальцев или части стопы с некрозом;
- некрэктомию — поверхностное удаление некротического струпа до пределов тканей с удовлетворительным кровотоком.
В случаях обширного гангренозного поражения с потерей опороспособной стопы прибегают к ампутации голени либо бедра. Чтобы избежать подобного печального исхода, важно при первых же признаках гангрены без промедления обратиться к врачу: потерять конечность куда страшнее, чем её лечить. Особенно это относится к людям с сахарным диабетом и атеросклерозом: нельзя ждать, когда гангрена начнёт прогрессировать, иначе удаление поражённой конечности будет неизбежным.
Если всё же обширная гангрена стопы привела к потере её опороспособности, то в таких случаях целесообразно выполнение ампутации голени на уровне границы средней и верхней трети. В дальнейшем это позволит подобрать и использовать удобный протез.
Даже после ампутации гангрены, возникшей из-за закупорки артерий ноги, необходимо выполнить реконструктивную (шунтирующую) или рентгенэндоваскулярную операцию на артериях нижней конечности. Делается это с целью обеспечения кровотока для успешного заживления постампутационной культи голени.
При физических причинах гангрены (отморожение) или химических (внутриартериальное введение синтетичсеких наркотиков) лечение заключается в нормализации вязкости крови. Для этого проводится:
- антикоагулянтная и инфузионная терапия;
- профилактика синдрома полиорганной недостаточности;
- хирургическое удаление участка, поражённого сухой гангреной. [1][2][3]
Прогноз. Профилактика
Прогноз зависит от степени гангренозного поражения:
- при гангрене пальцев или небольших участков стопы конечность можно восстановить при реставрации кровотока, удалении омертвевших тканей и создании благоприятных условий для заживления;
- при тотальной сухой гангрене стопы показана ампутация на уровне голени, но с условием, что кровоток в голени достаточен для заживления постампутационной культи;
- при обширной гангрене голени пациенту показана ампутация ноги на уровне бедра.
Пятилетняя выживаемость при сухой гангрене сравнима с выживаемостью при злокачественных новообразованиях (например, раковой опухолью кишечника): к концу первого года после подтверждения диагноза "Критическая ишемия" (критическое снижение кровоснабжения) лишь 45 % пациентов имеют шанс сохранения конечности, а около 30 % продолжают жить после ампутации бедра или голени, а 25 % — умирают.
Тем не менее число больших ампутаций остаётся высоким, а их исходы — крайне тяжёлыми. Риск смертности в течение 30 дней после таких ампутаций составляет 4-30 %, а риск развития осложнений, таких как инфаркт миокарда, инсульт, инфекция, — 20-37 %. [1] [7] [10]
Реабилитация и протезирование
Трудности в реабилитации пациентов после ампутаций и протезирования у многих пожилых пациентов отрицательно влияют на отдалённые результаты и качество их жизни.
Период реабилитации зависит от объёма гангренозного поражения, качества заживления дефекта, сопутствующих соматических заболеваний, возраста пациента и его желания вернуться к полноценной жизни. Как правило, при успешном лечении и соблюдении всех рекомендаций врача длительность реабилитации составляет 3-6 месяцев.
На качество реабилитации также влияет питание. Поэтому в период восстановления рацион должен состоять из белковой и калорийной (но не жирной) пищи: из мяса индейки, рыбы, фасоли, творога и яиц. От жирной пищи во время реабилитации лучше отказаться.
Первичный протез подбирается после заживления раны культи. Затем, когда сформирована мышца культи, пациенту подбирают вторичный протез. Этим занимается врач-реабилитолог совместно с протезистом. [7] [8] [9]
Профилактика
Для предупреждения развития гангрены у предрасположенных к этому людей (например, лиц с сахарным диабетом, атеросклерозом), важно соблюдать меры профилактики:
- отказ от курения — эта пагубная привычка может привести к ухудшению кровообращения и закупорке сосудов;
- контроль уровня сахара в крови;
- проверка тела на наличие повреждений, их лечение и ежедневное наблюдение за их заживлением;
- незлоупотребление алкоголем.
Также для профилактики гангрены нужно избегать обморожений и иных внешних причин образования некроза.
Читайте также:

