Крем при онемении кожи лица
Обновлено: 24.04.2024
Онемение стопы чаще всего возникает при неврологических и сосудистых патологиях, сахарном диабете. Иногда причиной появления симптома становятся травмы, ангиотрофоневрозы, психические расстройства. Онемение может быть временным или постоянным, охватывать одну либо обе стопы, сочетаться с болями, парестезиями, нарушениями ходьбы. Характер заболевания устанавливают на основании данных опроса, общего и неврологического осмотра, ультразвуковых и электрофизиологических методик, других исследований. Лечение включает спазмолитики, витамины группы В, антикоагулянты, блокады, физиотерапию.
Почему немеет стопа
Невропатии
Онемение стопы выявляется при невропатиях периферических нервов нижних конечностей. Как правило, отмечается локальное снижение чувствительности в определенной зоне ступни. Топика определяется пораженным нервом:
- Невропатия седалищного нерва. Онемение охватывает почти всю стопу или появляется на ее отдельных участках. При синдроме грушевидной мышцы больше страдают пальцы.
- Невропатия большеберцового нерва. Поражение на уровне подколенной ямки проявляется практически тотальным онемением стопы, синдром тарзального канала – гипестезией по внутреннему и наружному краю, вовлечение медиального подошвенного нерва – онемением внутреннего края, кальканодиния – гипестезией пятки.
- Невропатия малоберцового нерва. При поражении общего ствола или глубокой ветви отмечается онемение тыльной поверхности стопы. При вовлечении поверхностной ветви страдает только медиальная часть тыла ступни.
- Невропатия бедренного нерва. Гипестезия определяется по медиальному краю ступни.
Полиневропатии
В отличие от мононевропатий, при которых страдает одна конечность, для полиневропатий характерно симметричное вовлечение ног и рук со снижением чувствительности по типу «носков» и «перчаток». Множественное поражение нервов встречается при следующих заболеваниях:
Возможно поражение нервов на фоне опухолей, тяжелых заболеваний печени и почек. Иногда выявляются полиневропатии алиментарного, токсически-инфекционного генеза. Наиболее распространенной причиной токсической полиневропатии является алкоголизм.
Травматические повреждения
Онемение стоп сопутствует спинномозговым травмам, повреждениям периферических нервов. У больных со спинномозговой травмой выраженность симптома, распространенность и характер неврологических расстройств определяются тяжестью травмы. У пострадавших с нарушением целостности периферических нервов зона потери чувствительности соответствует области гипестезии при невропатии соответствующего нервного ствола.
Еще одной возможной причиной онемения является сдавление сосудисто-нервного пучка костными отломками в момент травмы, слишком долгое сохранение жгута при кровотечении, значительный отек конечности. В тяжелых случаях возможно развитие миофасциального компартмент-синдрома с резкими болями, последующей потерей чувствительности дистальных отделов конечности.
Из-за нарастания отека риск сдавления сохраняется в первые дни после наложения гипсовой повязки, особенно, если пациент не обеспечивает возвышенное положение ноги. Онемение в таких случаях дополняется синюшностью, стопа приобретает вид подушки, больной жалуется на сильное давление гипса.

Неврома Мортона
Онемение пальцев возникает на поздних стадиях болезни Мортона. Из-за утолщения оболочки подошвенного нерва пациенты долго страдают от жгучих болей, прострелов в дистальном отделе стопы. Боли заметно уменьшаются после снятия обуви. Постоянный характер болевого синдрома, гипестезия пальцев, как правило, свидетельствуют о необходимости хирургического вмешательства, поскольку консервативные методики на этом этапе становятся неэффективными.
Другие нервные болезни
Онемение отдельных зон стопы наблюдается при корешковом синдроме с вовлечением 1 и 2 крестцовых корешков. В первом случае гипестезия распространяется по наружному краю стопы. Во втором определяется онемение подошвенной поверхности, 1 пальца ступни. Кроме того, нарушение чувствительности в области стопы выявляется у людей с парезами центрального генеза вследствие инсультов, опухолей, воспалительных заболеваний головного и спинного мозга.
Сосудистые патологии
Онемение стоп является типичным проявлением заболеваний, сопровождающихся облитерацией сосудов нижних конечностей. Симптом сочетается с ощущением усталости, зябкостью конечностей, слабостью в ногах. Возможны парестезии. Наблюдаются судороги в мышцах, перемежающаяся хромота. Перечисленные признаки выявляются при следующих болезнях артерий:
Похожая симптоматика обнаруживается у пациентов с артериосклерозом Менкеберга – патологией, при которой в стенках артерий откладываются соли кальция. Кальциноз чаще поражает артерии голеней. При одновременном вовлечении верхних конечностей мерзнут не только стопы, но и кисти.
Острая окклюзия сосудов конечностей может возникать на фоне перечисленных выше заболеваний, ИБС, инфаркта миокарда, гипертонической болезни, аритмий, эндокардита, опухолей легких и сердца, узелкового периартериита. Онемение, парестезии, похолодание конечности быстро нарастают, дополняются болями. При отсутствии своевременной помощи появляются парезы, затем образуются зоны некроза, развивается гангрена конечности.
Сахарный диабет
На онемение стоп жалуются многие больные сахарным диабетом. Симптом выявляется при всех формах болезни, в том числе – стероидном сахарном диабете и MODY-диабете. Вероятность онемения коррелирует с тяжестью, продолжительностью течения болезни. Нарушение особенно ярко выражено при развитии диабетической стопы, которая в большинстве случаев протекает по нейропатическому варианту.
Онемение стоп при диабетической нейропатии сочетается с покалыванием, жжением, болями в пальцах ног, кратковременными судорогами, слабостью мышц. Возможны потеря температурной чувствительности, гиперчувствительность к прикосновениям. У больных с ишемической формой диабетической стопы превалируют боли, стойкий отек, ослабление или отсутствие пульсации на артериях ступни.
Симптом также может наблюдаться при диабетической макроангиопатии. В этом случае поражаются как мелкие артерии, так и сосуды крупного калибра. Наряду с онемением, зябкостью стоп выявляются перемежающаяся хромота, интенсивные боли в мышцах бедер и голеней. У больных диагностируется ИБС, атеросклероз церебральных артерий.
Диабетическая стопа и макроангиопатия могут осложняться некрозом тканей, развитием гангрены пальцев и стопы. При сухой гангрене онемение дистальных отделов ступни сочетается с сильной болью, бледностью или синевато-мраморной окраской кожи, зудом, жжением, покалыванием. Влажная гангрена проявляется, похолоданием, отеком, образованием пузырьков, выраженной общей интоксикацией. После омертвения тканей онемение при обоих типах гангрены сменяется полной потерей чувствительности.
Другие причины
Онемение стопы может выявляться в следующих случаях:
- Ревматологические болезни. Синдром Рейно развивается на фоне коллагенозов, васкулитов, ревматоидного артрита, профессиональных заболеваний. Онемение внезапно возникает на стопах и кистях, дополняется похолоданием, бледностью конечностей, сменяется ломящими болевыми ощущениями, жжением, распиранием.
- Ортопедическая патология. Киста Беккера образуется вследствие накопления жидкости в межсухожильной сумке по задней поверхности колена. Вначале протекает бессимптомно, затем начинает сдавливать нерв, что проявляется онемением, покалыванием, болями в области подошвы.
- Психические расстройства. У некоторых больных паническим расстройством онемение стоп появляется во время панической атаки, исчезает в течение нескольких минут. При истерии симптом имеет более постоянный характер, нередко является частью причудливой клинической картины, не укладывающейся в симптоматику определенного заболевания.
Диагностика
Определением причины онемения стопы занимаются неврологи. Пациентов с заболеваниями сосудов направляют к сосудистому хирургу. В обследовании больных сахарным диабетом принимает участие эндокринолог. Врач выясняет, когда и при каких обстоятельствах возникло нарушение чувствительности, как симптом менялся с течением времени, какими проявлениями сопровождался. Для уточнения диагноза проводятся следующие процедуры:
- Физикальное обследование. Специалист оценивает внешний вид стопы, цвет, температуру кожи, пульсацию артерий. Выявляет признаки отека и воспаления, гиперкератозы, трещины, потертости, трофические язвы.
- Неврологический осмотр. Врач исследует рефлексы, определяет границы нарушений чувствительности, наличие мышечной атрофии, неврогенных контрактур.
- Исследования сосудов. Состояние артерий изучают с помощью УЗДГ, дуплексного сканирования, реовазографии, капилляроскопии, термографии, периферической артериографии.
- Электрофизиологические методы. Для дифференцировки невропатий, уточнения уровня и выраженности поражения пациентам проводят электромиографию и электронейрографию.
- Визуализационные методики. Для выяснения генеза патологии могут быть назначены УЗИ мягких тканей, рентгенография позвоночника, КТ или МРТ головного мозга, другие исследования.
- Лабораторные анализы. В рамках лабораторного обследования определяют уровень сахара, исследуют фракции холестерина в крови. Для установления характера основной патологии при синдроме Рейно выполняют анализы на специфические маркеры.

Лечение
Помощь на догоспитальном этапе
При подозрении на спинномозговую травму требуется иммобилизация позвоночника, немедленная доставка в нейрохирургический стационар. Тактика первой помощи при повреждении нервов определяется характером травмы. Пострадавшим с ранами необходимо наложить асептическую повязку. При всех травмах ноги, особенно сопровождающихся сильным отеком, нужно обеспечить конечности возвышенное положение. Если онемение, усиление отека возникли после фиксации гипсовой повязкой, следует срочно обратиться в травмпункт для рассечения гипса.
Консервативная терапия
При невропатиях по возможности устраняют этиофактор. Назначают средства для улучшения кровообращения, НПВС, витамины из группы В. При болях осуществляют лечебные блокады триггерных точек. В перечень немедикаментозных методик входят УФО, диадинамотерапия, УВЧ. Значимую роль играют массаж, мануальная терапия, занятия лечебной физкультурой.
При заболеваниях сосудов рекомендуют антитромботические средства, спазмолитики, витамины, медикаменты для уменьшения агрегации эритроцитов. Интенсивные боли являются показанием для применения обезболивающих средств, проведения паравертебральных и паранефральных блокад. Больным с острой окклюзией вводят тромболитики, антикоагулянты.
Немедикаментозные методы лечения сосудистых патологий включают гипербарическую оксигенацию, ВЛОК, озонотерапию, грязевые аппликации, магнитотерапию, УВЧ, лекарственный электрофорез, жемчужные, радоновые, сероводородные ванны. Пациентам с трофическими язвами проводят перевязки, выполняют лазерную обработку.
При онемении ступней на фоне сахарного диабета требуется коррекция дозы инсулина или перевод больного на инсулинотерапию. Медикаментозное лечение представлено спазмолитиками, препаратами а-липоевой кислоты, инфузиями растворов. При язвенных дефектах показаны перевязки, антибиотикотерапия.
Хирургические вмешательства
С учетом этиологии при онемении стопы проводят следующие операции:
- Невропатии: декомпрессия, невролиз, удаление опухоли нерва.
- Спинномозговая травма: фиксация кейджами, ламинэктомия, межтеловой спондилодез, транспедикулярная фиксация.
- Другие травмы: шов или пластика нерва, декомпрессионная фасциотомия.
- Болезнь Мортона: иссечение невромы.
- Патологии сосудов: тромбоэмболэктомия, эндартерэктомия, дилатация и стентирование артерий, шунтирующие вмешательства, профундопластика, протезирование сосуда, артериализация вен стопы, симпатэктомия.
- Сахарный диабет: подколенно-стопное шунтирование, дилатация, стентирование сосудов, кожная пластика трофических язв.
1. Окклюзионные заболевания артерий нижних конечностей. Учебно-методическое пособие/ Алексеев С.А. – 2009.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онемение лица: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Онемение лица происходит при нарушении чувствительности рецепторов кожи и мышц к воздействию различных импульсов. Этот симптом может развиваться постепенно или появиться внезапно. Нарушение чувствительности лица описывают как жжение, покалывание, иногда боль, а в некоторых случаях как полное отсутствие ощущений. При онемении лица может поменяться цвет кожи над пораженным участком в виде бледности или покраснения.
В тяжелых случаях нарушение чувствительности сопровождается снижением двигательной функции мышц лица.
Разновидности онемения лица
Любое внешнее воздействие, будь то тепло или холод, легкое прикосновение или сильное нажатие, ведет к активации рецепторов кожи и мышечных структур. Каждый рецептор связан с определенным типом нервных волокон, передающих конкретный вид чувствительности (ощущение давления на кожу, вибрации, растяжения кожи, а также температурная чувствительность). В рецепторе образуется импульс, который по нервным волокнам с высокой скоростью направляется в нервные узлы, представляющие собой совокупность чувствительных нейронов. Здесь происходит первичная обработка информации для активации жизненно важных рефлексов. В дальнейшем импульс идет в головной мозг, где в специальных нервных центрах обрабатывается, и человек чувствует боль, давление, вибрацию и т.д. Таким образом, мы можем говорить о следующих разновидностях нарушения чувствительности:
- Нарушение поверхностной чувствительности возникает при поражении рецепторов (температурных, тактильных, болевых и т.д.) и нервных волокон кожи лица.
- Нарушение глубокой чувствительности возникает при поражении рецепторов и нервных волокон мышц лица.
- Нарушение сложных видов чувствительности. Подобный вид нарушения возникает при поражении коры головного мозга. Отсутствует узнавание двух различных раздражителей, которые одновременно воздействуют на кожу, или человек не может определить место прикосновения.
Это происходит из-за сдавливания нервных волокон и временного нарушения проводимости импульса. Появляется ощущение жжения и покалывания в пораженной области. Частичная потеря чувствительности наблюдается при длительном нахождении на холоде из-за спазма сосудов. После постепенного согревания кожи чувствительность восстанавливается.
Однако онемение лица может быть симптомом серьезного заболевания.
Острое нарушение мозгового кровообращение, или инсульт – частая причина внезапного онемения лица в сочетании с нарушением мимической активности. Происходит кровоизлияние или закупорка тромбом (кровяным сгустком) сосудов головного мозга, развивается острый дефицит кислорода и повреждение нейронов с нарушением их функций. Симптомы развиваются неожиданно, иногда сопровождаются головной болью.
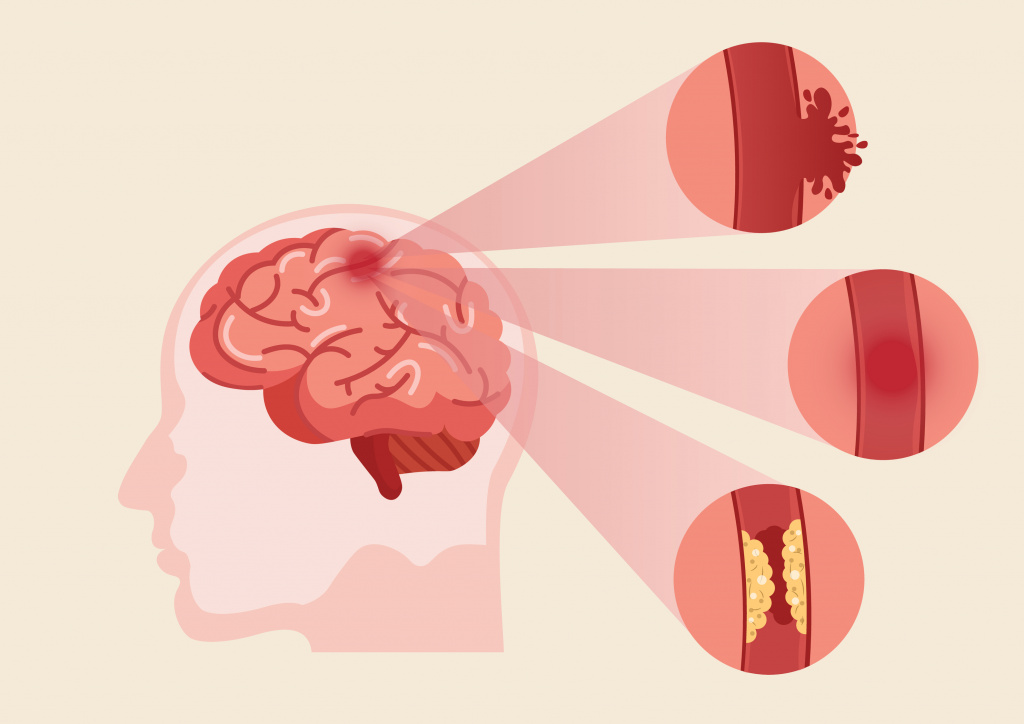
Основными признаками инсульта являются: онемение лица, конечностей с одной или двух сторон, внезапная слабость, нарушение речи (невозможность четко выговорить слова), опущение уголка / уголков рта, раскоординация движений. При появлении этих симптомов необходимо срочно обратиться за медицинской помощью.
Аневризма сосудов головного мозга может быть причиной онемения лица при сдавлении нервных волокон и чувствительных центров головного мозга. Обычно развивается постепенно, в дебюте заболевания симптомы могут вовсе отсутствовать. Онемение сначала затрагивает одну область лица (например, периоральную), а при дальнейшем росте аневризмы площадь поражения постепенно расширяется. Также могут изменяться ощущения: от покалывания, жжения вначале – до полного отсутствия ощущений впоследствии.
Существует опасность разрыва аневризмы сосуда головного мозга, в этом случае симптомы схожи с признаками инсульта и появляются быстро.
Неврит тройничного нерва часто сопровождает воспалительные заболевания полости рта (кариес, пародонтит), уха (отиты), околоносовых придаточных пазух носа (гайморит, фронтит, этмоидит), околоушных желез (паротит). Происходит раздражение ветвей тройничного нерва, которое чревато онемением соответствующих зон лица.
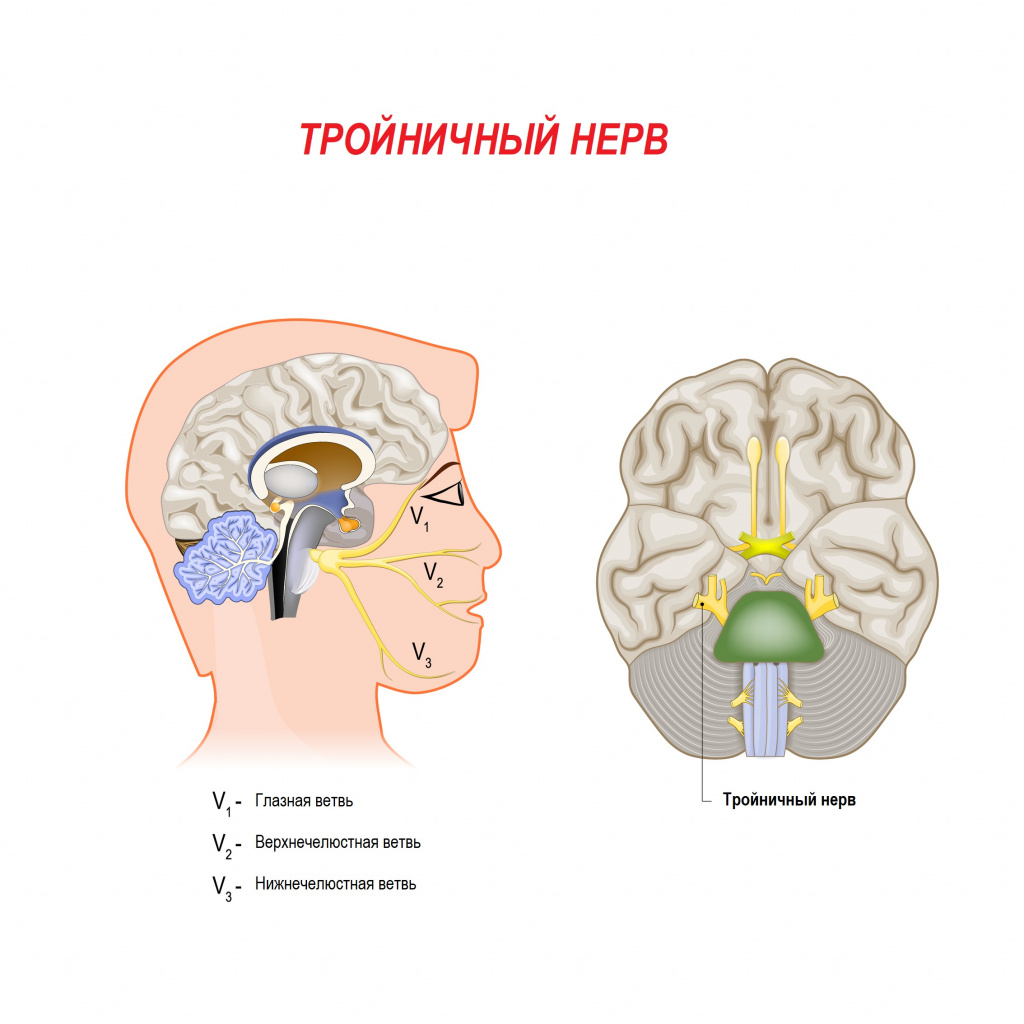
Нарушение чувствительности при повышенном тонусе жевательных мышц возникает из-за сдавления ветвей тройничного нерва мышечными волокнами. Гипертонус жевательных мышц характерен для поражения височно-нижнечелюстного сустава при артритах и артрозах, неправильно подобранных брекетах, некоторых заболеваниях глотки, например при паратонзиллярном абсцессе.
Сахарный диабет – при этом заболевании нарушается процесс утилизации глюкозы из крови, что приводит к повреждению сосудистой стенки и нарушению питания нервных пучков. При отсутствии поддерживающей терапии может наблюдаться покалывание и частичная потеря чувствительности тех зон, где нарушено кровоснабжение.
Онемение лица при рассеянном склерозе возникает вследствие демиелинизации (исчезновения наружной оболочки) нервных волокон тройничного нерва. Часто онемению предшествует выраженная боль не только в области лица, но и в конечностях.
Опухоли головного мозга и его оболочек приводят к нарушению чувствительности в области лица вследствие сдавления сосудисто-нервных пучков или прорастания в них опухоли.
К каким врачам обращаться при онемении лица?
При онемении лица следует обратиться к неврологу или терапевту. В некоторых случаях может потребоваться консультация отоларинголога, эндокринолога, стоматолога.
Диагностика и обследования при онемении лица
В зависимости от предполагаемой причины, вызвавшей онемение лица, могут потребоваться следующие лабораторно-инструментальные исследования:
-
клинический анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онемение, или парестезия – это расстройство чувствительности тканей тела, которое возникает вследствие поражения периферической нервной системы.
Оно может сопровождаться различными ощущениями: от покалывания, мурашек по коже до общего снижения чувствительности какого-либо участка тела, чаще всего конечностей.
Любые тактильные воздействия пациент ощущает, как через слой ваты.
Разновидности
В зависимости от продолжительности и локализации различают несколько видов парестезий. Временная, или преходящая парестезия может быть обусловлена ослаблением кровотока (ишемическая). Такой тип онемения возникает при спазме или пережатии сосудов конечности. Возможна также постоянная парестезия при пересечении либо сдавлении нервных волокон во время операции, травмы, при онкологических заболеваниях и дегенеративных изменениях опорно-двигательного аппарата.
Причины появления
Примером преходящих парестезий может служить нарушение чувствительности при гипертоническом кризе. Это состояние характеризуется внезапным повышением артериального давления и сопровождается такими симптомами, как резкая головная боль, головокружение, тошнота, рвота, нарушения зрения, «мушки» перед глазами, парестезия конечностей.
При этом следует отметить, что клиническая симптоматика криза может наблюдаться даже при невысоких значениях давления, основную роль играет внезапность и разность перепада систолического и диастолического давления.
Синдром Рейно – эпизодическое нарушение циркуляции крови в конечностях из-за резкого спазма периферических сосудов в ответ на холодовое воздействие или эмоциональный стресс, достаточно часто служит причиной потери их чувствительности. Чаще всего поражаются пальцы рук, которые от воздействия холода приобретают практически белый или синевато-фиолетовый оттенок и теряют чувствительность. После прекращения спазма (обычно через 15-20 минут) кровоток в конечностях восстанавливается, о чем свидетельствует нормализация окраски и чувствительности кожи.
Туннельные, или компрессионные синдромы относятся к наиболее частым причинам развития онемения конечностей. Компрессия (сжатие) нервного волокна, располагающегося в узком пространстве между костью и мышцами конечности, происходит вследствие отека, который возникает при травмах суставов и связочного аппарата.
Первыми симптомами такого состояния бывают боль, иногда ощущение прохождения тока (электрический прострел), онемение, слабость и нарушение функции, которые впоследствии приводят к атрофии мышц и потере двигательной способности конечности.
Сдавление нервных корешков (радикулопатия) вследствие грыжи межпозвонковых дисков, опухолей также сопровождается онемением конечности. В зависимости от того, на каком уровне позвоночника происходит защемление нерва, могут возникать боль и онемение на определенных участках конечности, нарушение рефлексов, мышечная слабость, скованность в позвоночнике, боль в проекции пораженного корешка при кашле или чихании.
Вызывать онемение конечностей могут полинейропатии различного генеза. Признаком полинейропатии служит симметричное поражение конечностей. Множественное поражение периферических нервов происходит из-за снижения питания нервных волокон (метаболическая полинейропатия). Типичным примером поражения периферических нервов является диабетическая полинейропатия. Она отличается медленным прогрессированием и постепенным развитием двигательных и чувствительных расстройств. Гораздо быстрее развивается алкогольная полинейропатия.
К ее характерным симптомам относятся онемение и потеря чувствительности в нижних конечностях, начиная со стоп, болезненность икроножных мышц. В дальнейшем к этим симптомам присоединяются слабость и парез (снижение мышечной силы) конечностей.
Парестезия может возникать при лекарственной полинейропатии при приеме некоторых препаратов, при уремической полинейропатии у пациентов с хронической почечной недостаточностью, а также при других заболеваниях.
Парестезия, чувство онемения и мурашки – основные признаки дефицита витаминов группы В. В частности, при недостатке тиамина (В1) развивается полинейропатия, которая проявляется ощущением «покалывания иголками».
Дефицит цианокобаламина (В12) приводит к дегенеративным изменениям спинного мозга, которые сопровождаются чувством онемения, покалывания в конечностях, нарушением походки, потерей памяти и выпадением сухожильных рефлексов.
Точно так же при гипокальциемии (недостатке кальция в крови) парестезии и судороги являются ведущими клиническими проявлениями заболевания. Дефицит кальция может развиваться на фоне панкреатита, сепсиса, гормональных нарушений (в частности, при гипопаратиреозе), кровопотери при массивных операциях и травмах.
К числу демиелинизирующих поражений, которые вызывают онемение конечностей, относят рассеянный склероз.
При этом заболевании в различных участках центральной нервной системы происходит демиелинизация (разрушение миелиновой оболочки) нервных волокон, что в значительной степени нарушает проведение импульсов по нейронам.
Нарушение чувствительности относится к числу самых первых и частых симптомов рассеянного склероза. У пациента возникает преходяще чувство онемения, «ползанья мурашек» по различным частям тела, чаще в кончиках пальцев ног или рук. Это нарушение чувствительности носит очаговый характер.
Нарушение чувствительности в конечностях, онемение возникают при ревматической полимиалгии. Это воспалительное заболевание костно-мышечной системы, которое развивается в возрасте после 50 лет. Выраженные боли в симметричных мышцах плеч, бедер, шеи при этом сочетаются с острым воспалительным процессом. Боли усиливаются при движении и не стихают даже ночью. Характерна мышечная скованность и в утренние часы, и после длительной неподвижности. Поражение мышц сочетается с периферическим артритом, чаще с одной стороны, что сопровождается незначительным нарушением чувствительности и парестезиями.
Профессиональные вредности, воздействие ультразвука также приводят к чувствительным и сосудистым расстройствам. У людей, длительно подвергающихся воздействию вибрации, развивается повышенная чувствительность рук к холоду, периодически возникает онемение пальцев. Кожа приобретает цианотичную, мраморную окраску, становится холодной и влажной на ощупь. Со временем дистрофические изменения распространяются на нервные волокна, мышцы, кости.
Диагностика и обследование
Диагностику заболевания, сопровождаемого онемением, начинают с опроса пациента, что позволяет уточнить локализацию и характер нарушения чувствительности. Для исключения метаболической природы заболевания необходимы анализы крови (общий клинический и биохимический), определение уровня гликированного гемоглобина, мочевины в крови, печеночных ферментов), содержания кальция, витамина В12 и метилмалоновой кислоты, С-реактивного белка и общий анализ мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Онемение пальцев рук возникает при неврологических патологиях, ангиотрофоневрозе. Реже провоцируется травмами, невротическими расстройствами, авитаминозом, некоторыми соматическими заболеваниями. У здоровых людей вызывается неудобным положением конечности. Может сочетаться с болями, парестезиями. Причину появления симптома устанавливают по данным опроса, физикального обследования, неврологического осмотра, результатам электрофизиологических, визуализационных и лабораторных методик. Лечение может включать НПВС, витамины, антиагреганты, антагонисты кальция.
Почему немеют пальцы рук
Физиологические причины
У здорового человека онемение пальцев возникает из-за продолжительного нахождения в неудобной позе, вызывается сдавлением сосудов, нарушениями локального кровообращения. Симптом появляется в момент пробуждения после сна с рукой, подложенной под подушку или под голову. Может отмечаться при отдыхе на спине с закинутыми за голову руками. Сочетается с покалыванием, ощущением «непослушности» руки. Самостоятельно проходит в течение 5-10 минут.
Еще одной причиной онемения пальцев является длительное пребывание на холоде. Снижение чувствительности обусловлено спазмом сосудов, может сопровождаться ломящими болями. Считается признаком, указывающим на возможность развития отморожения при отсутствии согревающих мероприятий.
Невропатии
Онемение – один из первых симптомов невропатии. На начальных стадиях появляется периодически, дополняется ощущением покалывания, «ползания мурашек». В последующем гипестезия становится постоянной, присоединяются боли, слабость мышц, изменения кожи и мягких тканей. Область онемения определяется пораженным нервом:
- Невропатия лучевого нерва. При вовлечении нервного ствола в верхней трети плеча нарушается чувствительность в области 1, 2, частично 3 пальцев. При поражении на уровне предплечья гипестезия возникает только на тыльной стороне пальцев.
- Невропатия локтевого нерва. По ладонной поверхности немеет мизинец и половина безымянного пальца, по тыльной – половина 3 пальца, полностью 4-5 пальцы.
- Невропатия срединного нерва. На ладонной стороне онемение появляется в 1-3 и половине 4 пальца, на тыльной чувствительность снижается в области ногтевых фаланг 2-5 пальцев.
- Синдром запястного канала. Поражение срединного нерва при сдавлении в узком костном канале проявляется онемением 1-3 пальцев.
Полиневропатии
Множественные невропатии возникают при некоторых ревматических и онкологических заболеваниях, тяжелых болезнях почек и печени. Могут провоцироваться тяжелыми инфекционными процессами, профессиональными вредностями, экзогенными интоксикациями. Отмечается симметричное вовлечение конечностей. Причиной онемения становятся:
- хроническая воспалительная демиелинизирующая полиневропатия;
- невральная амиотрофия Шарко-Мари-Тута;
- синдром Русси-Леви;
- болезнь Рефсума;
- алкогольная полиневропатия;
- полинейропатия беременных;
- нейроаканцитоз;
- нейроСПИД;
- полиневропатии при системных васкулитах.

Сахарный диабет
Диабетическая нейропатия является частным случаем полиневропатии. Может диагностироваться у пациентов с любыми формами сахарного диабета. Вероятность развития нейропатии зависит от длительности и тяжести основного заболевания. Патология проявляется онемением, жжением, покалыванием, болями, кратковременными судорогами, искаженным восприятием температурных и тактильных раздражителей, слабостью мышц. Кисти страдают меньше стоп.
Другие неврологические патологии
Онемение пальцев рук входит в клиническую картину, но, как правило, не является ведущим симптомом при следующих заболеваниях:
- Шейный плексит. Развивается при остеохондрозе позвоночника, межпозвоночной грыже. Становится следствием родовой травмы, переломов, ушибов и подвывихов шейного отдела позвоночника, некоторых инфекционных болезней (ангина, грипп, туберкулез). Формируется вследствие сдавления нервного сплетения шейным ребром или увеличенными лимфоузлами.
- Плечевой плексит. Причиной поражения плечевого сплетения являются травмы ключицы и плечевого сустава, сдавление лимфоузлами, аневризмой или опухолью, компрессия у лежачих больных и лиц, использующих костыли, инфекционные, дисметаболические заболевания.
- Синдром Горнера. Поражение симпатических нервных волокон формируется на фоне блокады плечевого сплетения, неправильной постановки дренажа, рака Панкоста, аневризмы аорты, рассеянного склероза, отита, болезней щитовидной железы.
Постоянное онемение пальцев рук может быть следствием повреждения спинного и головного мозга при спинномозговой травме, ЧМТ или кровоизлиянии. Другими возможными провоцирующими факторами являются злокачественные и доброкачественные опухоли мозга, нейроревматизм. Кратковременная гипестезия возникает в предсинкопальном периоде у больных с нейрокардиогенными обмороками.
Синдром Рейно
Пароксизмальная ишемия кистей рук в типичных случаях ярче всего проявляется в области 2 и 4 пальцев руки. Вначале отмечается онемение, похолодание и побледнение пальцев, затем – распирание, жжение, ломящая боль. Приступ завершается чувством жара, резким покраснением пальцев. Синдром Рейно выявляется в следующих случаях:
- Ревматические болезни: СКВ, склеродермия, ревматоидный артрит, системные васкулиты.
- Неврологические патологии: диэнцефальные расстройства, поражение симпатических ганглиев, сдавление сосудисто-нервных пучков.
- Иные состояния: гематологические и эндокринные заболевания, систематические переохлаждения, вибрационная болезнь.
Травматические повреждения
Кратковременное онемение кисти возможно при любых травмах, сопровождающихся значительным отеком конечности, развивается на фоне сдавления сосудов. Потеря чувствительности в сочетании с интенсивными болями, не устраняющимися ненаркотическими анальгетиками, свидетельствует о развитии грозного осложнения – миофасциального компартмент-синдрома, при котором требуется срочная медицинская помощь для сохранения жизнеспособности конечности.
Частным случаем сдавления вследствие травмы является нарастание отека в первые дни после фиксации руки в гипсовой повязке. Пальцы немеют, синеют, из-за отечности становятся сосискообразными. Пациент жалуется на сильное давление гипса. Симптом исчезает после ослабления повязки, которое должно проводиться в условиях травматологического кабинета.
При ранах с нарушением целостности нервных стволов онемение пальцев развивается сразу после повреждения, сочетается с нарушениями движений. Зона потери чувствительности соответствует области гипестезии при невропатии соответствующего нерва.
Другие причины
В число заболеваний и патологических состояний, сопровождающихся онемением пальцев рук, входят:
- Гипертоническая болезнь. Симптом появляется при стойком повышении систолического давления выше 140-160 мм рт. ст., сочетается с отечностью рук, покраснением лица, потливостью, длительными болями в области сердца.
- Анемии. Гипестезия пальцев дополняется недомоганием, слабостью, быстрой утомляемостью, одышкой, сердцебиением, головной болью, нарушением концентрации внимания. Возможны головокружения, обморочные состояния.
- Недостаток витаминов. Дефицит витамина В1 при периферической форме бери-бери проявляется слабостью, онемением стоп и кистей, затруднениями при мелких операциях, требующих тонких движений пальцами. Нехватка В12 провоцирует периферическую нейропатию.
- Болезнь Такаясу. Онемение пальцев рук при неспецифическом аортоартериите потенцируется ишемией верхних конечностей. Нарушения чувствительности дополняются похолоданием, отсутствием или ослаблением пульса на артериях конечности.
- Болезнь Деркума. Множественные липомы сдавливают кожные ветви периферических нервов, вследствие чего возникают боли, онемение пальцев, нарушения мелкой моторики.
- Психические расстройства. Временное онемение пальцев рук (чаще – приступообразное) наблюдается при панических атаках, фобических расстройствах, истерическом неврозе. Иногда сочетается с тремором, похолоданием, ощущением ползающих мурашек.
Диагностика
Определение причины онемения пальцев рук осуществляют врачи-неврологи. Начальный этап обследования включает опрос, общий и неврологический осмотр. Специалист оценивает внешний вид кисти, определяет пульсацию артерий, исследует рефлексы, просит пациента выполнить различные движения для выявления двигательных нарушений. В рамках дальнейшего обследования назначаются:
- Электрофизиологические методы. Электронейрография и электромиография помогают подтвердить поражение нервных стволов, определить его уровень, распространенность и тяжесть патологического процесса.
- Рентгенография. Рентгенологическое исследование различных отделов верхней конечности назначают с учетом характера неврологических нарушений, данных ЭНГ и ЭМГ, указывающих на уровень повреждения. На снимках определяются костные деформации, опухоли, происходящие из хрящевой и костной ткани, дегенеративные изменения.
- Ангиография. Контрастное исследование сосудов рекомендовано при признаках синдрома Рейно. Метод подтверждает нарушение равномерности просвета артерий, отсутствие коллатералей, недостаточное количество капилляров.
- КТ и МРТ. Выполняются при подозрении на болезни и травмы спинного либо головного мозга. Помогают уточнить локализацию, размеры и характер патологического очага.
- Лабораторные анализы. В ходе лабораторной диагностики определяются специфические маркеры ревматических заболеваний, признаки анемии и гиповитаминоза.

Лечение
Помощь на догоспитальном этапе
Пациентам с нетравматическим онемением пальцев советуют ограничить нагрузку на руки, делать регулярные перерывы при выполнении мелких операций или работе за компьютером. При гипестезии, вызванной профессиональными вредностями, может потребоваться смена специальности. Пострадавшим с травмами верхних конечностей после иммобилизации гипсом рекомендуют сохранять возвышенное положение руки. При нарастании отека следует срочно обратиться к травматологу.
Консервативная терапия
Медикаментозное лечение проводится с использованием препаратов следующих групп:
- НПВС. Назначаются в период обострения невропатии, уменьшают отечность, снижают выраженность болевых ощущений. При тяжелом течении патологии в схему лечения добавляют системные кортикостероиды.
- Витамины. При дефиците В12 показано введение цианокобаламина, при нехватке В1, невропатиях, других неврологических патологиях рекомендованы пиридоксин, тиамин.
- Антагонисты кальция. Требуются больным с синдромом Рейно. Увеличивают просвет сосудов. Могут сочетаться с селективными блокаторами рецепторов серотонина, ингибиторами АПФ.
- Антиагреганты. Применяются при ангиотрофоневрозе, улучшают периферическое кровообращение, устраняют спазм артерий, уменьшают частоту и выраженность приступов ишемии.
- Седативные препараты. Пациентам с невротическими расстройствами назначают мягкие растительные средства. По показаниям используют антидепрессанты, транквилизаторы.
При неэффективности лечения некоторых патологий показаны лекарственные блокады. Медикаментозную терапию дополняют фонофорезом, лекарственным электрофорезом, электромиостимуляцией. На этапе восстановления применяют массаж, мануальную терапию, лечебную физкультуру.
Хирургическое лечение
Тактика оперативного вмешательства при онемении на фоне травм и болезней периферических нервов определяется характером процесса:
- Невропатия: удаление новообразования нервного ствола, невролиз, декомпрессия.
- Травматические повреждения: пластика либо шов нерва.
- Плекситы: удаление шейных ребер, опухолей, аневризм.
Перечень хирургических методик при поражениях головного мозга и спинномозговых структур весьма обширен. Возможны открытое или малоинвазивное удаление грыжи диска, стабилизирующие операции при позвоночно-спинномозговых травмах, удаление гематом и опухолей, вмешательства на сосудах.

Многие факторы заставляют человека испытывать онемение. Помимо неврологического расстройства причинами могут быть так же: неудобная поза, лекарства, токсины, аномальные уровни некоторых витаминов и минералов, лучевая терапия, укус насекомого и т.п.. В любом случае, лечение онемения зависит напрямую от избавления от фактора, влияющего на его появление.
Симптомы
Ощущения онемения и покалывания в теле возникают по разным причинам, и многие из них не требуют лечения.
К примеру, после того, как пациент сидел, скрестив ноги, или уснул на руке, онемение возникает ввиду нарушенного кровообращения. Как только ослабевает нажим на руку или ногу, то поток крови возвращается в норму, и некоторое время после этого происходит покалывание. Если онемение и покалывания сохраняются долгое время или если нет никаких объективно безобидных причин для данных ощущений, то в таком случае условие можно позиционировать как симптом болезни или травмы. Пациенту с данным симптомом стоит обратиться к неврологу, чтобы он смог поставить точный диагноз и назначить лечение онемения. В некоторых случаях требуется экстренное медицинское вмешательство, потому что онемение также может быть симптомом очень опасных условий.
Медицинский термин для онемения и покалывания - парестезия. Лечение парестезии зависит от того, что стало ее причиной.
Причины
Многие факторы заставляют человека испытывать онемение. Помимо неврологического расстройства причинами могут быть так же: неудобная поза, лекарства, токсины, аномальные уровни некоторых витаминов и минералов, лучевая терапия, укус насекомого и т.п.. В любом случае, лечение онемения зависит напрямую от избавления от фактора, влияющего на его появление.
В случае если онемение вызвала травма, то, скорее всего, дело во влиянии поврежденных тканей на нерв, например, они давят на него или пережимают. Лечение онемения в данном случае координируется с процессом восстановления после травмы. Давление на нерв также возникает при ряде специфических условий, таких как кистевой туннельный синдром, опухоль, увеличенные кровеносные сосуды, инфекция и т.п.
При кожной сыпи (и других повреждениях кожи), обморожении и опоясывающем лишае также возможна парестезия как сопутствующее условие.
Во всех остальных случаях онемение является симптомом заболевания, в том числе:
- сахарного диабета,
- синдрома Рейно,
- рассеянного склероза,
- атеросклероза, гипотиреоза,
- аутоиммунного тиреоидита,
- инсульта и т.п.
Физиотерапия может помочь пациенту справится с чувством онемения даже если его медицинское условие не поддается полному излечению (например, при диабете).
Заболевания
Самые распространенные болезни и условия, которые приводят пациентов в клинику к неврологу с симптомом "онемение и покалывание": невралгия, радикулопатия, периферийная невропатия, кистевой туннельный синдром, диабетическая невропатия, шейный спондилез, паралич локтевого нерва, шейный спондилез, паническое расстройство, стеноз позвоночного канала, злоупотребление алкоголя, нейропатия подмышечного нерва, ревматоидный артрит, атеросклероз, мигрень, спортивная травма, рассеянный склероз, стеноз, авитаминоз и т.п.
Неотложная помощь пациенту с онемением требуется, если он также проявляет симптомы одного из следующих заболеваний:
- повреждение спинного мозга,
- мини-инсульт,
- инсульт,
- внутримозговое кровотечение,
- синдром Гийена-Барре,
- обморожение,
- абсцессы головного и спинного мозга,
- гиповолемический шок,
- отравление ядом,
- алкалоз и т.п.
Мануальная терапия — это выполняемый руками комплекс биомеханических приёмов, направленных на устранение…

Основная цель лечения неврита - управление причиной состояния и облегчение его симптомов.

Неврологи занимаются диагностикой и лечением всех категорий болезней и условий, которые связаны с центральной…
Читайте также:

