Красные зудящие пятна на гениталиях что это
Обновлено: 27.04.2024
В древности высыпания на половых органах лечили при помощи ритуалов, молитв, жертвоприношений и практик экзорцизма. Скорее всего, подобные методы лечения были малоэффективными, так как «нечистые болезни», т.е. заболевания, передающиеся половым путем, в те времена распространялись с большой скоростью и могли повлиять даже на исход войн. Например, французский король Карл VIII в XV веке был вынужден отказаться от осады Неаполя по причине того, что его солдаты заразились половыми инфекциями и больше не могли воевать. О том, что к сыпи на гениталиях приводят не только типичные ИППП (инфекции, передающиеся половым путем), но и аллергия, герпес, а также другие причины, в те времена также не знали.
Высыпания на половых органах у женщин являются одним из самых частых поводов для обращения к гинекологу. Сыпь приносит психологический дискомфорт и физические неудобства, так как часто она сопровождается зудом и покраснением. Она может быть проявлением разных патологий – как системных, так и кожных.
Кожа и слизистые оболочки – это защитный барьер, который препятствует проникновению в организм бактерий и вирусов. К сожалению, иногда этот барьер ослабевает, и тогда развиваются различные заболевания и состояния, которые приводят к появлению высыпаний на половых органах.
Виды сыпи на половых органах у женщин
Высыпания на коже проявляются по-разному. Чаще всего врачи сталкиваются со следующими видами новообразований, появляющихся в области гениталий у женщин:
- прыщи – небольшие бугорки или узелки, выступающие над кожей. Могут содержать серозную жидкость.
- гнойники или пустулы – полостные элементы, заполненные гноем;
- эритема – ярко-красные пятна либо сыпь с очерченными границами. Провоцируются сильным приливом крови к капиллярным сосудам кожи.
- волдыри – островоспалительные, возвышающиеся над кожей бесполостные элементы. Возникают в результате отека сосочкового слоя дермы.
- кондиломы – небольшие наросты телесного цвета, которые могут появляться в области наружных половых органов и возле анального канала;
- узелки – ограниченные плотные образования округлой или овальной формы, расположенные в глубоких слоях дермы или подкожной жировой клетчатке;
- бляшки – п атологические элементы с четкими краями, которые возвышаются над поверхностью кожи, слизистых или сливаются с ними;
- язвы – глубокие дефекты кожи, которые захватывают эпидермис, дерму и даже подлежащие ткани. Могут развиться в результате распада ряда других видов сыпи.
При появлении любого из этих видов сыпи на половых органах у женщин, даже если это небольшое малозаметное новообразование, необходимо сразу же обратиться к врачу-гинекологу.
Причины высыпаний на половых органах. Генитальные высыпания при заболеваниях, передающихся половым путем
Инфекции, передающиеся половым путем и приводящие к различным высыпаниям на коже и слизистых, сегодня занимают первые места по степени распространенности. Уступают они только ОРВИ.
Все заболевания, которые передаются половым путем, делятся на несколько групп:
- бактериальные инфекции – сифилис, гонорея;
- грибковые поражения – кандидоз, который по одной из версий не является ИППП, но все же возможна его передача во время полового контакта;
- вирусные инфекции – контагиозный моллюск, генитальный герпес.
Также в список заболеваний, передающихся половым путем, входят паразитарные заболевания – лобковые вши и чесотка. Причем не стоит полагать, что вши и чесоточные клещи встречаются только у лиц, ведущих маргинальный образ жизни. По данным дерматологов, генитальный педикулез и чесотка достаточно распространены среди всех слоев населения.
Высыпания на половых органах при сифилисе
Первичная форма заболевания проявляется путем появления на коже твердых шанкров – первичных сифилом в виде одиночных эрозий и язв округлой формы, с ровными краями и со скудным серозным содержимым. Новообразования отличаются синюшно-красным дном и отсутствием воспаления. Сифиломы располагаются на половых губах, промежности, влагалище, шейке матки и не поддаются местной антисептической терапии.
Проявления вторичного сифилиса представлены розеолами, папулами и пустулами. Розеолы – это мелкие пятна розоватого оттенка не выше поверхности кожи и эпителия слизистой оболочки. Они не вызывают жжения, зуда и периодически исчезают. Папулы представлены округлыми узелковыми образованиями, которые отличаются ярко-розовым оттенком. Пустулы покрыты коркой, чешуйками и могут появляться в виде слившихся между собой мокрых бляшек.
Во время развития третичного сифилиса, если больной не получил лечения, происходит серьезное нарушение функционирования внутренних органов и систем, что может привести к инвалидизации и летальному исходу. При этом количество высыпаний и новообразований на коже и слизистых уменьшается, к тому же они содержат малое количество бледных спирохет и по этой причине являются практически не заразными.
Гиперемия и язвы при гонорее
Классические проявления острой формы этого заболевания у женщин дают о себе знать гнойными выделениями из влагалища, частым и болезненным мочеиспусканием, межменструальными кровотечениями, а также гиперемией, т.е. покраснением, отеком и появлением язв слизистых оболочек половых органов.
При подозрении на гонорею, также как и на любое другое гинекологическое заболевание, необходима дифференциальная диагностика, так как симптомы многих заболеваний похожи между собой.
Высыпания на половых органах при вагинальном кандидозе
Кандидоз (другое название заболевания – молочница) относится к наиболее распространенным грибковым заболеваниям слизистой оболочки влагалища, которое развивается при влиянии дрожжеподобных грибов Candida. Патоген приводит к отеку и покраснению слизистой, также вызывает кровотечения и становится причиной образования овальных очагов характерного творожистого налета, которые по мере развития заболевания отделяются от поверхности.
Хроническая форма молочницы отличается появлением сухих эрозий и лихенизации – вторичного морфологического элемента сыпей, который характеризуется резким утолщением тканей. Также возможна экскориация – появление дефектов кожи, возникающих при ее расчесах по причине зуда и жжения.
Высыпания на половых органах при контагиозном моллюске
Контагиозный моллюск относится к паразитарным вирусным заболеваниям, которое проявляется в виде полушаровидных узелков розового цвета с пупковидным вдавлением внутри. Узелки похожи на раковины с жемчугом, отсюда и произошло название болезни.
Локализация высыпаний после половых контактов – промежность, внутренняя поверхность бедер с обеих сторон, низ живота и наружные половые органы. Высыпания носят беспорядочный характер, постоянное трение кожи и слизистых, а также расчесывание увеличивают площадь сыпи. Возможно развитие асептических и гнойных абсцессов кожи. При суперинфекции (смешении различных вирусов) на коже могут остаться рубцы.
Высыпания на половых органах при генитальной аллергии
Аллергические заболевания нередко путают с проявлениями заболеваний, передающихся половым путем. Это неудивительно, ведь симптомы очень похожи. При аллергии так же, как и при ИППП, пациента беспокоит покраснение слизистых, отечность, зуд, жжение и повышенная сухость кожи в области поражения.
Аллергены могут проникнуть в организм как локально – во время непосредственного контакта, так и системно – через органы пищеварения и дыхательные пути.
Различают следующие основные источники веществ, которые могут привести к развитию генитальной аллергии:
- Лекарства. Лекарственная гиперчувствительность, в развитии которой принимают участие механизмы иммунной системы, может привести к возникновению на коже элементов сыпи в виде мелких бледно-розовых или крупных пятен красного цвета.
- Косметика и средства гигиены. Кремы, шампуни, гели для душа, жидкое мыло и популярные сейчас средства для интимной гигиены отличаются сложным химическим составом и содержат массу аллергенов. Регулярное использование этих средств может стать причиной высыпаний в области гениталий.
- Контрацептивы. Презервативы, вагинальные суппозитории, спермицидные средства, гели и лубриканты тесно контактируют с половыми органами и могут привести к развитию нежелательных реакций.
- Сперма. Семенная жидкость содержит чужеродный для организма женщины белок, на который может возникнуть аллергическая реакция. Среди проявлений аллергии на сперму – жжение, зуд, отек и округлые красные пятна на коже и слизистых наружных половых органов.
- Ткань нижнего белья и одежды. Синтетические ткани и жесткое наощупь кружево могут препятствовать естественной вентиляции кожи и полноценному теплообмену. У подобных тканей также наблюдается низкая гигроскопичность – способность впитывать жидкость. Все это может стать причиной развития контактного дерматита.
Основной целью лечения при генитальной аллергии является купирование симптомов и ограничение дальнейших контактов пациента с аллергеном.
Генитальный герпес: современные подходы к решению проблемы

Герпетическая инфекция за последнее время приобрела особую актуальность. Согласно данным статистики, примерно 90% городского населения всех стран мира инфицировано вирусом простого герпеса (ВПГ). i
Одна из наиболее распространенных причин появления высыпаний генитальной или аноректальной локализации – это генитальный герпес. Возбудитель этого заболевания – это разновидность вируса простого герпеса второго типа (ВПГ 2). Не все специалисты и пациенты знают, но рецидивирующее течение этой болезни представляет не только медицинскую, но и психосоциальную проблему. Генитальный герпес является психотравмирующим фактором, ограничивает социальные контакты, приводит к стрессу и даже может стать причиной развития депрессии.
Тяжесть течения и разнообразие симптомов зависят от особенностей местного и общего иммунитета. Рецидивы заболевания наблюдаются не менее, чем у 50-70% пациентов.
Среди наиболее часто встречающихся клинических признаков генитального герпеса:
- повышение температуры тела, слабость, мышечные, суставные и головные боли;
- увеличение лимфатических узлов;
- единичные или множественные везикулы (относительно небольшие мешочки или пузырьки) в области паха;
- зудящие пятна или папулы;
- поверхностные трещинки на слизистой, сопровождающиеся незначительным зудом;
- рецидивирующие трещины слизистой оболочки наружных половых органов.
Сложность лечения герпеса связана как с частой встречаемостью, так и с многообразием поражений внутренних органов и клинической симптоматики. Современная терапия при герпетической инфекции включает в себя применение противовирусных препаратов и лекарственных средств, которые повышают иммунную защиту и позволяют контролировать проявления заболевания.
Согласно рекомендациям Министерства здравоохранения Российской Федерации, при лечении аногенитальной герпетической вирусной инфекции применяются препараты в виде суппозиториев, которые содержат интерферон-aльфа-2b. Для минимализации риска развития побочных эффектов интерферонов применяется их сочетание с витаминами, которые обладают антиоксидантным действием – это витамины С и Е. У беременных женщин применение интерферона-aльфа-2b разрешено со второго триместра. ii
Интерферон альфа-2b в сочетании с высокоактивными актиоксидантами (витаминами С и Е) входит в формулу комплексного противовирусного иммуномодулирующего препарата ВИФЕРОН, который обладает широким спектром действия и разрешен для лечения детей с первых дней жизни и взрослых. Препарат выпускается в форме суппозиториев, мази и геля.
Препарат ВИФЕРОН прошел полный цикл клинических испытаний при широком спектре различных заболеваний в ведущих клиниках России. Результатом проведенных исследований явилось доказательство клинической эффективности ВИФЕРОН при лечении различных инфекционно-воспалительных заболеваниях у взрослых и детей, включая новорожденных, и беременных женщин. Научно доказано, что комплексный состав и форма выпуска обеспечивает ВИФЕРОН уникальные фармакокинетические характеристики с пролонгированием действия интерферона.
Интерферон (основное действующее вещество ВИФЕРОН) включен в федеральные стандарты оказания медицинской помощи взрослым и детям, утвержденных Минздравом РФ, а также в Протоколы (Клинические рекомендации) оказания медицинской помощи. iii
Для лечения герпесвирусных инфекций у взрослых применяются свечи в дозировке 1 000 000 МЕ, у беременных женщин – 500 000 МЕ.
Применение препарата ВИФЕРОН в комплексе с препаратами валацикловира приводит к уменьшению частоты рецидивов заболевания. В ходе исследований было доказано, что у 82,86% пациентов, принимающих подобную терапию, не наблюдалось ни одного рецидива герпеса в течение 270 дней наблюдения. iv
Также для борьбы с генитальным герпесом применяют ВИФЕРОН гель и мазь. Гель в виде полоски не более 0,5 см наносят на предварительно подсушенную пораженную поверхность 3-5 раз в день в течение 5-6 дней. Мазь наносят на пораженную поверхность 3-4 раза в день в течение 5-7 дней.
Справочно-информационный материал
Автор статьи
Врач-терапевт, кардиолог, к.м.н.
iv О.А.Гизингер «Клинико-лабораторное обоснование и оценка эффективности рекомбинантного интерферона α-2b в терапии генитального герпеса» Инфекционные болезни, 2021, т. 19, No3
Генитальная аллергия – это совокупность патологических состояний аллергического генеза, характеризующихся поражением кожи и слизистых оболочек в области половых органов. Симптомы различаются в зависимости от формы заболевания, возможно покраснение, отечность, зуд, жжение и сухость кожных покровов в зоне поражения. Диагностика производится посредством осмотра половых органов, изучения анамнеза больного, выявления специфических антител в крови и проведения аллергологических тестов. Лечение включает устранение контактов с аллергеном, симптоматическую и десенсибилизирующую терапию.
МКБ-10
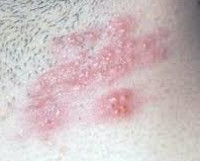
Общие сведения
Генитальная аллергия является достаточно распространенным состоянием, однако нередко ее путают с венерическими или гинекологическими заболеваниями. Патология примерно с одинаковой частотой поражает лиц мужского и женского пола. Болезнь может иметь изолированный характер (проявляться только на половых органах) или быть частью более широкого симптомокомплекса – к примеру, синдрома Лайелла, дерматитов, крапивницы. Отличием данной аллергии является вероятность поражения органов мочевыводящей и половой систем (уретриты, баланопоститы и вульвовагиниты).

Причины
Как и другие аллергические патологии, данное нарушение возникает в ответ на попадание в организм особых веществ-аллергенов – соединений, провоцирующих необычные реакции иммунитета. Пути проникновения антигенов различаются, могут быть локальными и системными. В первом случае симптомы наблюдаются при непосредственном контакте слизистых оболочек и кожи с провоцирующими соединениями. При системных формах аллерген проникает парентерально, через пищеварительный тракт или дыхательные пути и потенцирует локальные изменения через каскад патогенетических реакций. Выделяют следующие основные источники опасных в плане генитальной аллергии веществ:
- Средства контрацепции. Механические средства защиты от нежелательной беременности и ЗППП нередко провоцируют аллергические реакции из-за тесного контакта с половыми органами. Вызывать проявления патологии у женщин и у мужчин способно использование презервативов, спермицидных средств в форме мазей, гелей и вагинальных суппозиториев. В роли аллергена может выступать латекс или вспомогательные компоненты контрацептивов.
- Мужская сперма. У некоторых женщин зуд и покраснение вульвы, половых губ,кожи лобка возникают при попадании на них семенной жидкости во время полового контакта. Установлено, что причиной таких реакций является гиперчувствительность к гликопротеидам спермы.
- Лекарственные препараты. Различные средства могут провоцировать генитальную аллергию, как при местном, так и при системном использовании. Реакции непереносимости нередко отмечаютсяв случае локального нанесения антисептиков в виде растворов или мазей. При пероральном или парентеральном приеме сульфаниламидных и йодсодержащих лекарств также иногда обнаруживается поражение покровов половых органов.
- Косметические и гигиенические средства. Разнообразные шампуни, гели для душа, косметика для интимной гигиены имеют сложный химический состав и могут содержать аллергены. Патологические симптомы развиваются после использования данных средств.
- Нижнее белье. Низкое качество материалов, наличие в составе ткани синтетики или латекса может спровоцировать аллергию. Как правило, она имеет характер контактного дерматита, протекающего по механизму реакции замедленного типа. Большое количество синтетических материалов также затрудняет вентиляцию и испарение жидкости, ухудшая дыхание кожи.
Патогенез
В основном патогенез генитальной аллергии соответствует первому и четвертому типам иммунных реакций (согласно классификации по Джеллу и Кумбсу). Чаще всего регистрируется реагиновый вариант (первый тип), иногда заболевание возникает по причине замедленных клеточных реакций (контактный дерматит). И в том, и в другом случае необходим первоначальный контакт с аллергеном, в ходе которого происходит его распознавание иммунной системой и формирование «аллергической готовности». У больного образуются иммунологические клетки памяти, которые при повторных контактах с провоцирующим веществом способны запустить аллергический процесс.
При непереносимости первого типа повторный контакт с антигеном вызывает ускоренное образование особых антител класса М и Е. Последние обладают способностью стимулировать тканевые базофилы, расположенные в коже и слизистых оболочках, вызывая их дегрануляцию. В ее ходе в ткани выделяются гистамин, серотонин и другие соединения, ответственные за развитие покраснения, отека и зуда при аллергии. Замедленные реакции клеточного типа формируются достаточно медленно при долгом и неоднократном контакте с аллергеном. Помимо неспецифической симптоматики аллергия в зоне гениталий может проявляться как баланопостит и уретрит у мужчин или как вульвовагинит у женщин.
Классификация
Существует несколько основных клинических вариантов генитальной аллергии, различающихся между собой этиологией и симптоматикой. Определение типа заболевания играет немаловажную роль в выявлении его причин и в разработке тактики лечения врачом-аллергологом или дерматологом. Общепринятая классификация содержит следующие разновидности патологии:
- Острый аллергический дерматит. Наиболее распространенный тип, включающий в себя широкий перечень состояний – баланопостит у мужчин, покраснение и зуд больших половых губ и промежности у женщин. Может быть обусловлен местным или системным воздействием аллергена. К этой группе относят и некоторые формы лекарственной аллергии – например, генитальное поражение при синдроме Лайелла.
- Острый аллергический уретрит. Характеризуется воспалением мочеиспускательного канала, по своим симптомам практически не отличается от инфекционного острого уретрита. Чаще всего возникает при непереносимости антисептических средств, вводимых в уретру для лечения и экстренной профилактики ЗППП.
- Острый аллергический вульвовагинит. Женский вариант аллергии, при котором развивается отек и зуд вульвы, больших и малых половых губ, уздечки клитора. Распространенными причинами являются местное применение спермицидных или лекарственных мазей и суппозиториев, а также непереносимость компонентов семенной жидкости.
- Фиксированная эритема. Редкая форма аллергии, сопровождающаяся появлением пятна темно-красного цвета с четкими границами. Становится следствием парентерального или перорального применения некоторых лекарственных средств – чаще всего противомикробных препаратов из группы сульфаниламидов.
- Хронические формы аллергии. Длительно протекающие разновидности патологии, которые нередко приводят к сухости кожных покровов или их лихенификации. Обычно возникают в результате непереносимости компонентов средств для гигиены и ухода за кожей, нижнего белья.
Симптомы генитальной аллергии
Главной особенностью заболевания является локализация кожных проявлений в зоне, включающей в себя наружные половые органы, промежность и перианальную область. Иногда изменения распространяются на внутренние поверхности бедер и нижние участки живота. Наиболее частыми симптомами считаются эритема, кожный зуд, реже – отек тканей. У мужчин нередко поражается кожа мошонки, развивается баланопостит. У женщин часто отмечается отек половых губ, зуд вульвы, ощущение жжения во влагалище, особенно после половых контактов.
Некоторые разновидности болезни могут провоцировать воспаление терминальных отделов мочевыделительных путей – уретрит. В таком случае к симптомам присоединяются неприятные ощущения при мочеиспускании (жжение, болезненность), частые ложные позывы. Фиксированная эритема на фоне лекарственной аллергии приводит только к ограниченному покраснению кожи, зуд и другие субъективные проявления отсутствуют. Длительность течения сильно отличается при разных формах генитальной аллергии, зависит от продолжительности контакта с аллергеном. Обычно кожные нарушения исчезают в течение 2-3 дней после устранения провоцирующего вещества.
Осложнения
Серьезные осложнения при генитальной аллергии наблюдаются крайне редко. Самым частым последствием заболевания становится инфекция кожи, обусловленная попаданием микроорганизмов в ткани. Баланопостит в редких случаях приводит к развитию парафимоза, требующего срочного медицинского вмешательства. В результате аллергического воспаления крайней плоти могут возникать рубцовые изменения, сопровождающиеся появлением синехий и фимоза. У женщин заболевание является предрасполагающим фактором к поражению мочевыделительной системы (циститы, пиелонефриты). Косвенной угрозой аллергии считается тот факт, что она способна маскировать симптомы некоторых венерических заболеваний, становясь причиной ошибочной диагностики.
Диагностика
В клинической дерматологии определение генитальной аллергии часто не представляет сложностей из-за выраженности симптомов. Основные диагностические мероприятия направлены не столько на уточнение вида патологии, сколько на выяснение ее причин, исключение иных кожных или венерических заболеваний. Точная идентификация аллергена позволяет дать больному правильные рекомендации для профилактики рецидивов аллергии в будущем. Назначают следующие диагностические процедуры:
- Опрос и осмотр. Специалист осматривает область гениталий больного, оценивает состояние кожных покровов, распространенность и выраженность нарушений. При необходимости проводится консультация гинеколога. Путем опроса выясняют давность проявлений, наличие зуда и болезненности, уточняют возможную связь симптоматики с использованием косметических средств и приемом продуктов питания.
- Лабораторные анализы.В обязательном порядке производят серологические исследования на наличие антител к возбудителям основных ЗППП – гонореи, хламидиоза, сифилиса, которые могут маскироваться под аллергическими проявлениями. Выполняют определение специфических IgE посредством иммуноферментного анализа.
- Аллергологические тесты. На основе данных анамнеза сужают круг возможных аллергенов, затем посредством скарификационных кожных аллергопроб (прик-тест) проводят точную идентификацию. Наиболее часто изучают реакцию организма на антигены латекса, семенной жидкости, некоторые лекарственные средства.
Дифференциальную диагностику осуществляют с венерическими патологиями и некоторыми системными кожными заболеваниями (экзема, себорея). При развитии уретрита с учетом данных общего анализа мочи и уретрального мазка подтверждают его неинфекционный характер. Исключают наличие кандидоза (головки члена у мужчин и влагалища у женщин), при котором нередко наблюдается смешанное воспаление инфекционно-аллергического характера.
Лечение генитальной аллергии
Основными целями терапии являются устранение симптомов, ограничение дальнейших контактов больного с аллергеном и профилактика возможных осложнений. Для облегчения состояния пациента используют антигистаминные средства – в каплях для детей или в форме таблеток для взрослых. Уменьшение воспаления и зуда можно достичь применением успокаивающих мазей на основе глюкокортикоидов. В тяжелых случаях при сильном повреждении кожных покровов назначают средства, активирующие процессы эпителизации.
Для устранения контактов с провоцирующим аллергеном необходимо его точное определение. Если этого не удалось сделать на этапе диагностики, больному не рекомендуют использовать средства на основе латекса (презервативы, белье), применять какие-либо неизвестные мази и средства для ухода. При наличии у женщины гиперчувствительности к компонентам семенной жидкости ей показано использование барьерных контрацептивов. Больным с генитальной аллергией неясного генеза для интимного ухода следует выбирать средства с минимальным количеством ароматических и смягчающих добавок или гипоаллергенное мыло. При наличии признаков вторичной инфекции назначаются антибактериальные препараты.
Прогноз и профилактика
В большинстве случаев генитальная аллергия характеризуется благоприятным прогнозом – после исключения аллергена проявления исчезают бесследно. В отдельных случаях в зоне половых органов возникают рубцовые изменения, приводящие к развитию синехий. Среди других последствий возможны проблемы с зачатием ребенка у женщин, обладающих гиперчувствительностью к семенной жидкости, поражение мочевыделительных путей. Профилактика аллергии сводится к исключению контактов с провоцирующими продуктами или лекарственными веществами, правильному подбору средств контрацепции и нижнего белья.
1. Аллергические заболевания:учеб. пособие/ В.Л. Мельников, Н.Н. Митрофанова, Л.В. Мельников. - 2015.
3. Кожные проявления аллергии: клинические аспекты и принципы лечения/ Гребенченко Е.И. Феденко Е.С.// Практическая медицина. 2011.
Зуд вульвы — патологическое состояние, которое обычно является симптомом других заболеваний, сопровождается жжением, покалыванием, другими дискомфортными ощущениями в вульварной области. Обследование включает вульвоскопию, цитологическое исследование тканей вульвы, микробиологический анализ возможных выделений, консультации профильных специалистов. Лечение комплексное консервативное с назначением этиотропных средств, дезинтоксикационной терапии, антигистаминных, успокоительных препаратов, физиотерапевтических методов. В упорных случаях выполняют блокаду анестетиками и резекцию срамных нервов.
Зуд вульвы
Зуд вульвы — одна из наиболее распространенных жалоб в гинекологической практике. Обычно расстройство возникает на фоне другой патологии или под действием внешних факторов. Крайне редко нарушение расценивается как самостоятельное заболевание. На сегодняшний день известно свыше 300 болезней, сопровождающихся зудом в зоне гениталий. Зачастую причины его развития напрямую связаны с возрастом пациентки. У девочек, подростков и девушек зуд провоцируют воспалительные процессы, у женщин старше 30 лет — гинекологические, соматические и эндокринные заболевания, в период менопаузы — гипоэстрогения и связанные с ней инволютивные изменения слизистых половых органов.
Причины
Неприятные зудящие ощущения в области наружных половых органов появляются вследствие неблагоприятных внешних воздействий, генитальных и экстрагенитальных заболеваний. В ряде случаев факторы, провоцирующие возникновение зуда, остаются неустановленными. Специалисты в сфере акушерства и гинекологии выделяют пять основных групп причин, при которых развивается это расстройство:
- Воспалительная урогенитальная патология. Жжение и зуд в генитальной области являются характерным симптомом вульвитов, вагинитов, бактериальных вагинозов, эндоцервицитов, уретритов, циститов, вызванных условно-патогенной флорой или возбудителями специфических инфекций — хламидиоза, генитального герпеса, кандидоза, микоплазмоза, гонореи, трихомониаза и др. При воспалении слизистая постоянно раздражается выделениями.
- Невоспалительные заболевания вульвы. Обычно становятся следствием возрастных инволютивных изменений, вызванных снижением уровня эстрогенов. Зудом из-за сухости слизистых оболочек сопровождаются крауроз (склероатрофический лишай), лейкоплакия (плоскоклеточная гиперплазия), посткастрационный синдром после удаления яичников. Зудящие ощущения также характерны для рака вульвы и генитального псориаза.
- Внешние факторы. Расстройство возникает при механических раздражениях грубой тканью, загрязненным бельем, паразитами (чесоточным клещом, острицами, другими возбудителями глистных инвазий). Зуд вульвы может провоцироваться термическими воздействиями (особенно переохлаждением), химическими агентами, аллергенами, отмечаться при приеме производных фенотиазина, гормональных контрацептивов, эритромицина, аспирина и др.
- Экстрагенитальные заболевания. Жжение в вульве наблюдается при повышении концентрации некоторых метаболитов у пациенток, страдающих сахарным диабетом, гепатитами, почечной недостаточностью, лейкозами, лимфогранулематозом, подагрой, нарушениями функции щитовидной железы, синдромом Шегрена и другими аутоиммунными процессами. Жалобы также появляются при заболеваниях кожи — красном плоском лишае, розовом лишае, экземе.
- Психические и неврологические расстройства. По мнению многих акушеров-гинекологов, ощущение зуда в наружных гениталиях и степень его выраженности во многом зависят от состояния периферической и центральной нервной системы. Провоцирующими факторами становятся психологические и сексуальные травмы, неврозы, депрессии, продолжительный или сильный стресс. Такие расстройства обладают повышенной резистентностью к лечению.

Патогенез
Механизм формирования зуда вульвы основан на особенностях иннервации промежности, малых и больших половых губ. К этой области подходят ветви подвздошных, срамных, бедренных и прямокишечных нервов. При воздействии различных раздражителей на окончания немиелинизированных С-волокон через проводящие тракты спинного мозга в чувствительную зону коры головного мозга поступают малодифференцированные импульсы, воспринимаемые как зуд, покалывание, жжение и даже боль.
Характер раздражителя обычно определяется непосредственной причиной патологии. Это могут быть подсыхающие выделения, локальные изменения слизистой, метаболиты, термические, механические и химические факторы. Иногда действие раздражителей приводит к выделению гистамина, вызывающего отек и зуд на участке поражения. Патогенез расстройства при психических нарушениях, по-видимому, связан со снижением порога чувствительности и повышенной возбудимостью мозговых структур.
Симптомы зуда вульвы
Женщина предъявляет жалобы на жжение, покалывание, зуд, другие дискомфортные ощущения, которые беспокоят ее постоянно или возникают приступообразно, чаще в вечернее или ночное время. При длительном течении основного заболевания на слизистой гениталий появляются участки покраснения, расчесы, трещины, язвенные дефекты. Зачастую зуд распространяется с области промежности и половых губ на кожу возле ануса и внутреннюю поверхность бедер. При развитии воспалительного процесса отмечаются боли, светло-желтые, зеленоватые, серовато-белые, творожистые или обильные жидкие выделения с неприятным запахом.
Осложнения
Чтобы избавиться от интенсивных неприятных ощущений, женщины часто трут или чешут зудящие участки. Механические воздействия усиливают раздражение, что приводит к образованию расчесов, эрозий, изъязвлений. Инфицирование слизистой усугубляет течение основной патологии за счет присоединения вульвита. При хронических соматических, эндокринных и воспалительных генитальных заболеваниях на фоне длительного раздражения слизистой вульвы могут возникнуть диспластические и неопластические процессы. Постоянный дискомфорт в области половых органов становится причиной развития тревожно-депрессивных, ипохондрических и других невротических расстройств.

Диагностика
Основной диагностической задачей при жалобах на зуд вульвы является определение вызвавшей его причины. На первом этапе обследования врач-гинеколог осматривает наружные половые органы и промежность. При осмотре выявляются изменение цвета и состояния слизистых (покраснение, участки гиперкератоза, повреждения из-за трения и расчесывания), кондиломы, другие образования, выделения в преддверии влагалища. Далее назначается комплексное лабораторно-инструментальное обследование. Наиболее информативными методами являются:
- Вульвоскопия. Изучение вульвы и промежности под кольпоскопом выполняется для обнаружения локального воспаления, дисплазии, гиперпролиферации, атрофии, злокачественного перерождения кожи и слизистой. При необходимости процедуру проводят в расширенном варианте с обработкой поверхностей различными медикаментозными средствами.
- Гистологическое исследование. При наличии локальных изменений тканей вульвы рекомендован забор биоптата с последующим исследованием полученного материала. Метод дает возможность точно установить характер изменений в наружных половых органах и своевременно выявить онкопатологию.
- Микроскопия и бакпосев выделений. Микробиологическое исследование позволяет обнаружить возможных возбудителей инфекционно-воспалительных процессов, уточнить их чувствительность к антибиотикам. По показаниям дополнительно определяют микробные антигены и титры антител (РИФ, ИФА, ПЦР).
Чтобы установить генитальные причины зуда, применяют осмотр в зеркалах, бимануальное исследование, цервикоскопию, гистероскопию, другие специальные методы диагностики гинекологических заболеваний. Анализы и исследования для выявления экстрагенитальной патологии назначают профильные специалисты — урологи, терапевты, гастроэнтерологи, дерматологи, венерологи, инфекционисты и аллергологи-иммунологи. При отсутствии морфологических предпосылок для возникновения зуда вульвы пациентку осматривают невропатолог и психиатр. Дифференциальная диагностика проводится с вульводинией, а также между заболеваниями и состояниями, про которых наблюдаются дискомфортные ощущения в вульварной зоне.
Лечение зуда вульвы
Терапевтическая тактика направлена на устранение причин расстройства, уменьшение его выраженности или полное устранение. В зависимости от этиологии пациентке назначают антибактериальные, противогрибковые, противовоспалительные средства, эубиотики, эстрогены, иммуномодуляторы, препараты для лечения соматической, эндокринной, другой экстрагенитальной патологии. При интенсивном зуде, существенно снижающем качество жизни женщины, эффективны:
- Дезинтоксикационная терапия. Средства для активного, быстрого выведения патологических метаболитов обычно применяют в виде капельниц, при необходимости дополняют форсированным диурезом. Возможно использование энтеросорбентов.
- Противогистаминные препараты. Часть симптомов при воспалительных, аллергических и аутоиммунных реакциях обусловлена воздействием гистамина. Медикаментозная блокировка гистаминовых рецепторов позволяет уменьшить зуд и отек тканей.
- Новокаиновая блокада срамного нерва. Пациенткам с устойчивыми, мучительными ощущениями зону поражения обкалывают растворами анестетических средств. Хотя этот метод обеспечивает лишь временный эффект, его выбирают, когда важно обеспечить нормальный сон.
- Седативные средства. При неуточненной этиологии нарушения или эмоциональных расстройствах используют растительные успокоительные препараты, транквилизаторы и мягкие антидепрессанты. По показаниям проводят психотерапию.
Медикаментозную терапию обычно сочетают с физиотерапевтическими методиками, наиболее результативными из которых являются лазерная терапия и электрофорез кальция. Пациентке рекомендуют щадящий уход за вульварной зоной с применением мягких pH-нейтральных гигиенических средств, сидячие ванночки с отварами череды, календулы и ромашки, использование увлажняющих средств, ношение хлопчатобумажного белья с его частой сменой. Коррекция диеты предусматривает отказ от жареных продуктов, консервов, копченостей, сладостей и сдобы. Как правило, комплексная консервативная терапия позволяет полностью устранить зуд, только в крайних случаях при тяжелом течении выполняется хирургическая резекция срамных нервов.
Прогноз и профилактика
При адекватной диагностике и терапии в большинстве случаев удается полностью избавиться от зуда вульвы или существенно уменьшить его проявления. Более длительное лечение требуется при атрофических заболеваниях вульварной области, неопроцессах, психической этиологии расстройства. С профилактической целью рекомендовано своевременное лечение экстрагенитальных и гинекологических заболеваний, отказ от вредных привычек, правильный уход за гениталиями, использование мягкого белья из хлопчатобумажных тканей. Важно соблюдать режим сна и отдыха, рационально питаться, избегать значительных психоэмоциональных нагрузок и воздействия вредных факторов окружающей среды.


Высыпаниями или сыпью принято называть любые изменения кожи или видимых слизистых оболочек. Характер высыпаний у мужчин может быть крайне разнообразен. Они могут быть представлены пятнами, пузырьками, волдырями, узелками, шелушением, эрозиями и даже язвочками. Иногда одни и те же элементы сыпи могут быть проявлением заболевания, а в других случаях вариантом нормы. Сыпь может сопровождаться различного рода субъективными ощущениями (зуд, жжение, боль). Высыпания у мужчин в области половых органов довольно частое явление. Среди основных причин, которые могут привести к появлению высыпаний в области половых органов у мужчин, следует отметить бактериально-вирусные инфекции, обострение хронических дерматозов, аллергическую природу сыпи и онкологические процессы. Высыпания отличаются по объему, цвету, размерам, локализации, а также по характеру субъективных ощущений. Даже опытный врач по характеру высыпаний далеко не всегда может сразу поставить диагноз. Достаточно часто для установления природы высыпаний, т.е. клинического диагноза требуется тщательное обследование.
Особое внимание нужно обратить, если высыпания:
1) существуют более 1-2 недель без изменений;
2) сопровождаются сильным зудом и отеком половых органов;
3) имеют вид очерченных красноватых пятен с легким шелушение на поверхности;
4) представлены в виде пузырьков заполненных прозрачной, мутной или кровянистой жидкостью;
5) появилась в течение нескольких недель после незащищенного полового контакта;
6) сопровождаются повышением температуры или увеличением паховых лимфатических узлов;
7) имеют вид совершенно безболезненной язвы;
8) образуются свежие высыпания, которые не проходят самостоятельно.
Высыпания при бактериально-вирусных инфекциях
Высыпания в аногенитальной области у мужчин могут возникать при целом ряде бактериальных или вирусных инфекциях, а также при заражении чесоткой или педикулезом. К наиболее частым причинам, приводящим к появлению различных сыпей, следует отнести сифилис, синдром Рейтера, простой герпес, папилломавирусную инфекцию, кандидоз и другие грибковые патогены, а также контагиозный моллюск и чесотку. Высыпания могут быть схожи при различных причинах, приведших к их появлению, что значительно осложняет диагностику. Наиболее часто высыпания инфекционной природы проявляются пятнами, узелками, пузырьками, эрозиями и язвами. В зависимости от вида сыпи можно предположить природу заболевания.
Так, при сифилисе характер сыпи может быть очень разнообразен. Высыпания могут быть представлены мелкими папулами, эрозиями и даже язвами, в зависимости от стадии течения заболевания. Отличительной чертой высыпаний при сифилисе является отсутствие субъективных ощущений. При сндроме Рейтера (хронический хламидиоз процесс обычно представлен плоскими узелками, которые могут сливаться между собой, а также могут покрываться муковидными чешуйками. Простой герпес, как правило, характеризуется типичными высыпаниями: сгруппированные пузырьки с серозным содержимым на слегка отечно-гиперемированном фоне. Аногенитальные бородавки: основным элементом данного заразного дерматоза являются остроконечные папулы. Иногда они сливаются между собой в большие образования, напоминающие «цветную капусту».
Высыпания при аллергических реакциях и обострении хронических дерматозов
Высыпания в области гениталий могут быть проявлением аллергических реакций – аллергического дерматита, фиксированной токсикодермии, а также возникать при обострении ряда хронических дерматозов – псориаза и красного плоского лишая. Нередко в аногенитальной области могут наблюдаться проявления витилиго. Варианты сыпи в этих случаях крайне вариабельны – пятна, папулы, волдыри и пузыри. Высыпания при аллергическом дерматите полиморфны. В зависимости от длительности процесса могут наблюдаться красные пятна, отек, пузырьки и микроэрозии. При стихании процесса формируется шелушение. Все элементы сопровождаются постоянным зудом.
Фиксированная токсикодермия является вариантом проявлением лекарственной болезни при непереносимости тех или препаратов. Формируются достаточно крупные пузыри с серозным содержимым, после вскрытия которых, возникает крупная эрозия. Псориаз и красный плоский лишай сопровождаются образованием узелков разных размеров с шелушением на поверхности. Обычно появление сыпи в аногенитальной области возникает одновременно с появлением высыпаний на других участках кожи. Почти всегда отмечается зуд различной степени интенсивности. Витилиго – заболевание связано с потерей пигмента меланина клетками кожи, в результате чего формируются белесоватые пятна самых разных размеров и конфигураций.
Высыпания при онкологических процессах

Редкими, но крайне опасными, являются высыпания, как проявления онкологических процессов, в том числе злокачественных новообразований. Высыпания могут варьировать от пятен, папул, до язвенных элементов. Синром Кейра – предраковое заболевание, характеризующееся появлением непроходящей отечной гиперемии головки полового члена. Субъективные ощущения обычно отсутствуют. Меланома – крайне опасное заболевание, проявляющееся пятнами насыщенного коричневого или черного цвета. Плоскоклеточный рак проявляется безболезненными эрозиями на коже, склонными к периферическому росту и слиянию.
Общие признаки возможного онкологического процесса:
– долго незаживающие эрозии или язвы;
– деформация половых органов;
– появление и быстрый рост пигментного пятна.
Высыпания, как варианты нормы
Нередко за патологические высыпания аногенитальной области принимают некоторые совершенно нормальные образования (например, сальные железы), которые есть на коже половых органов всех здоровых людей. Кожа полового члена очень тонкая, нежная и эластичная и снабжена большим количеством крупных сальных желез. Окончательное развитие сальных желез на коже полового члена совпадает с периодом полового развития и именно в это время юноши могут быть сильно обеспокоены появлением обильной белой сыпи на половом члене. Крупные сальные железы на коже полового члена (гранулы Фордайса) выглядят как белесоватые уплотнения диаметром в несколько миллиметров, располагающиеся в толще кожи пениса.
Сальные железы на коже полового члена особенно заметны, если кожу пениса натянуть. Также в период полового созревания у мужчин происходит формирование особой группы желез располагающихся по краю головки полового члена. Эти железы (перламутровые железы) имеют вид мелких остроконечных выступов, бледно розового цвета и в совокупности придают крайней линии головки полового члена слегка зазубренный вид. В некоторых случаях сальные железы на коже полового члена или на коже больших половых губ могут воспаляться. Воспаленные сальные железы сильно увеличиваются в размерах, становятся сильно болезненными и приводят к сильному отеку окружающей их кожи. В этих случаях следует обратиться к врачу для назначения лечения.
Справочно-информационный материал
Автор статьи
Врач дерматовенеролог, клинический иммунолог, д.м.н., профессор

Кожа – это защитный барьер, не допускающий проникновение в организм патогенных бактерий и вирусов. В области половых органов эпидермис особенно чувствителен, поэтому именно здесь часто возникают высыпания и покраснения. Инфекционная сыпь опасна для жизни и полового здоровья женщины. Поэтому при первых признаках поражения кожи и слизистых оболочек в паху следует как можно скорее обратиться к врачу.
Специалисты медицинского центра «Диана» помогут выявить причину и назначить эффективное лечение высыпаний в области половых органов.
Причины высыпаний в интимной зоне
У женщин сыпь разного характера чаще всего появляется на лобке, половых органах, в промежности. Это могут быть язвы, пятна, прыщи и другие, визуально заметные поражения кожи. Эти проявления могут быть связаны с частым бритьем, легкой аллергией, плохой гигиеной. Однако довольно часто высыпания в интимной зоне требуют медицинской помощи, поскольку становятся ответной реакцией на проникновение инфекции.
Появление неприятной сыпи в интимной зоне связывают с такими факторами:
- Заражение инфекцией . Характер сыпи зависит от типа инфекции, которая активно размножается в организме. Заражение инфекцией, передающейся половым путем, обычно сопровождается дополнительными симптомами. Это могут быть гнойные выделения, зуд в паху, нарушения менструального цикла.
- Ослабление иммунитета . Этот фактор дает возможность условно-патогенной флоре активно размножаться. Серьезно ослабляют иммунную систему хронические болезни, лечение антибиотиками, химиотерапия, вынашивание ребенка, переохлаждение.
- Ожог химическими средствами . Агрессивные вещества разрушают верхние слои эпидермиса. На это организм отвечает появлением мелких болезненных прыщей.
- Синтетическое белье . Иногда становится причиной генитальной аллергии. Некачественная ткань не дает коже «дышать», что приводит к размножению болезнетворной флоры;
- Игнорирование правил гигиены . Это создает благоприятные условия для проникновения вирусов и бактерий в организм. Особенно важно тщательно соблюдать интимную гигиену в период месячных.
Виды сыпи у женщин
Высыпания на коже проявляются по-разному. Выделяют такие виды сыпи, которые поражают кожный покров в интимной зоне:
- Прыщ – небольшой бугорок или узелок, выступающий над общим слоем кожи. Образование часто наполняет серозная жидкость;
- Гнойник – крупный прыщ с водянистой текстурой. Образование наполнено гнойной жидкостью;
- Эритема – ярко-красные пятна с четкими границами. Сильно выделяются на фоне здоровой кожи;
- Волдырь – образование, наполненное жидкостью. Возникает при механических травмах, ожогах;
- Язва – незаживающая рана, которая чаще всего образуется на слизистых оболочках; – мелкие образования сосочкового типа на ножке. Локализуются на слизистой оболочке половых органов.
- Узел – плотное образование в глубоких слоях эпидермиса. Проявляется в виде бугорка, который выступает над здоровыми тканями;
- Бляшка – множественные образования в виде мелких пятен. Они возвышаются над здоровой кожей.
Сыпь в области паха у женщин может одновременно проявляться несколькими видами поражений кожи. Каждый из типов высыпаний – сигнал о развивающейся патологии, плохой гигиене, небезопасной половой жизни или других интимных проблемах.
Сыпь при сифилитической инфекции у женщин
Сифилис – инфекционное заболевание, передающееся половым путем. Это опасная и тяжела болезнь, которая поражает половые органы, печень, нервную систему. Без адекватной медицинской помощи человек становится инвалидом или умирает.
Половая инфекция проявляется через 1-2 месяца после заражения. Первый ее признак – образование плотного, твердого шанкра на половых губах или слизистой оболочке влагалища. Это главный симптом начала воспалительного процесса. Через 4-6 недель твердое образование исчезает. Появляется мнимое ощущение выздоровления.
На самом деле в это время инфекция уже распространяется по организму. Об это свидетельствует мелкая розовая сыпь в паховой области у женщин, которая появляется через 5-10 дней. Высыпания также поражают слизистые оболочки рта и глаз. При сифилисе в интимной зоне также появляются небольшие плотные кондиломы. Располагаются они преимущественно на половых губах и в области ануса.
Сыпь при сифилисе у женщин не зудит и не болит. Инфекция сопровождается патологическими выделениями из влагалища. Бели содержат примеси гноя, становятся более густыми, имеют неприятный запах. Беловатые папулы, язвочки и гнойные выделения – характерные признаки второй стадии сифилиса.
На третьей стадии характерная сыпь распространяется по всему телу. Иногда высыпания проходят, но уже через пару недель сифилитическая сыпь у женщин снова покрывают все тело.
Сыпь при ВИЧ у женщин
ВИЧ – вирус, разрушающий кровяные тельца, что приводит к атрофии иммунной системы. Сыпь при ВИЧ-инфекции у женщин становится ранним признаком заражения. Папулы и везикулы появляются по всему телу, в том числе на половых органах. Характер высыпаний всегда разный, поскольку она может иметь грибковую, бактериальную, папилломавирусную природу. Основной признак – появление патологических элементов на коже, которые отличаются по цвету, структуре, плотности от здоровых тканей.
Как проявляется сыпь при ВИЧ у женщин? На начальном этапе наблюдают крупные и малые эритемы или папулезные, уплотненные участки в интимной зоне. Эритематозная сыпь на половых органах у женщин быстро распространяется с зоны промежности на другие участки тела. Высыпания не шелушатся, не болят и не зудят. Такой тип сыпи характерен для активного развития общих инфекционных болезней (грипп, корь, краснуха). Кожные патологии на начальной стадии иммунодефицита сопровождаются кандидозом и повышением температуры.
С развитием болезни высыпания приобретают другой характер. Ослаблена кровеносная система, поэтому на месте капилляров появляются точечные кровоизлияния. В острой стадии болезни сыпь в паховой области у женщин проявляется в виде везикул и папул. Часто они сливаются, образуя крупные очаги поражения, мокнущие раны. Такие высыпания характерны для половых инфекций (генитальный герпес, гонорея). Иногда сыпь на половых губах у женщин проявляется в виде фолликулитов, которые внешне напоминают подростковые угри.
При иммунодефиците могут появляться другие типы высыпаний (себорейный дерматит, разноцветный лишай). Характер сыпи всегда зависит от типа возбудителя болезни.
Сыпь между ног у женщин: половые инфекции
Половые заболевания часто становятся причиной появления тревожного симптома – высыпаний в интимной зоне. Прыщиками, везикулами, гнойниками, эритемами сопровождается прогрессирование таких половых инфекций:
-
. Этот вирус присутствует в организме 99% женщин. Когда иммунитет ослаблен герпес 2 типа активно поражает кожу и слизистые оболочки половых органов. Пах женщины покрывается мелкими беловатыми пузырьками, наполненными жидкостью. На 2-3 день болезни прыщики лопаются, а на их месте образуются мокнущие язвы. Сыпь при генитальном герпесе может беспокоить месяцами. Терапия помогает достичь ремиссии, но вылечить заболевание невозможно. . Поражает внутренние и внешние мочеполовые пути. При инфицировании гонореей у женщин появляются мелкие язвочки на слизистых оболочках. Зачастую первые язвы образуются на малых половых губах. Язвенная сыпь сопровождается гнойными выделениями из влагалища, зудом и жжением в промежности. Иногда у женщины поднимается температура. Сыпь при гонорее красного цвета, болит при контакте с одеждой; . Это бактериальное поражение слизистой оболочки вульвы. Болезнь сопровождается язвенными высыпаниями на слизистых оболочках паха. Мелкие язвы покрывают половые губы, вульву, иногда распространяются на анальное отверстие. Дополнительные симптомы – зуд, жжение, отечность наружных половых органов, водянистые выделения из влагалища. . Это вирусное заболевание кожи. Проявляется после заражения вирусом оспы. На лобковой части у женщин при этом образуются мелкие узелки, уплотнения, которые располагаются единично или группами. Кожа гениталий принимает розовый цвет. Уплотнения и узелки практически не чувствуются на ощупь. При надавливании на высыпания появляется белая жидкость. Сыпь не болит и не чешется. При этой болезни высыпания поражают лобок, половые органы, внутреннюю поверхность бедер, анус.
Сыпь при гормональном сбое у женщин
Нарушение гормонального фона опасно для здоровья женщины. От неправильной выработки гормонов страдает репродуктивная функция, обмен веществ, волосы, ногти, кожа. Активное течение акне, которое плохо поддается терапии – яркий признак гормонального дисбаланса.
Гормональная сыпь у женщины проявляется в виде угрей и прыщей, характерных для подросткового периода. Образованию акне способствует закупоривание сальных желез отмершим эпителием. При этом в случае гормонального сбоя кожное сало вырабатывается более активно. Это провоцирует появление новых прыщей. Закупоренные протоки начинают гноиться. Часто к гнойникам присоединяется вторичная инфекция, что еще больше усложняет лечение.
Гормональные прыщи возникают по всему телу женщины. Но чаще акне наблюдают на лице, спине, затылке. Иногда угревая сыпь появляется в лобковой зоне у женщин. Происходит это из-за закупорки волосяных фолликул лобка. Гормональная сыпь с распространением на интимную зону требует комплексной диагностики. В отличие от подросткового периода гормональное акне у взрослой женщины не проходит самостоятельно. Необходимо заняться лечением.
Сыпь при молочнице у женщин
Кандидоз или молочница – это инфекционно-воспалительное заболевание, вызванное размножением грибков рода Candida. Патология встречается практически у каждой женщины, ведь Кандида входит в состав условно-патогенной флоры половых путей. Снижение иммунитета позволяет микроорганизмам активно размножаться, что приводит к появлению характерных симптомов.
Основной симптом развития молочницы – творожистые выделения белого цвета из влагалища. Затем появляется неприятная красная сыпь на коже и слизистых оболочках половых органов. Высыпания часто зудят, что сильно раздражает и провоцирует к чесанию пораженных участков. Женщина также ощущает жжение, которое усиливается при половом контакте и мочеиспускании. Прыщики на половых органах при молочнице всегда покрыты белым налетом. Это главный признак развития грибковой инфекции.
Желтые выделения у женщин и гнойная сыпь
На половых губах и слизистых оболочках вульвы могут появиться гнойные высыпания. Это признак заражения бактериальной инфекцией. Клиническая картина обычно дополняется выделениями из влагалища желтого цвета. Постепенно прыщи распространяются на лобковую зону, провоцируя фолликулит (гнойники у волосяных луковиц).
Патология лечится легко – антибиотики, местные антисептики, препараты для иммунитета. Однако заболевание опасно распространением инфекции на глубокие слои кожи. На месте поражения жировой клетчатки образуется фурункул. Образование плотное и болезненное. Боль отдает в область живота, прямой кишки.
Часто образование подкожного фурункула заканчивается бартолинитом. Это воспаление половой железы в преддверье влагалища. При бартолините у свода влагалища появляется крупное образование, которое болит и мешает двигаться. Бартолинит лечат хирургическим методом – образование вскрывают, удаляют гной и промывают антисептиком.
Сыпь в паху у женщин: генитальная аллергия
Генитальная аллергическая реакция – это ответ организма на контакт половых органов с раздражителем. Клиническая картина обычно протекает стремительно, доставляя сильный дискомфорт пациентке. Основные аллергены, которые вызывают генитальную реакцию:
- синтетическое нижнее белье;
- мужская сперма;
- презервативы и гормональные контрацептивы;
- длительная терапия гормонами, стероидными препаратами, антибиотиками;
- использование общих предметов гигиены;
- интимная косметика (дезодоранты, гели, лубриканты);
- местные антисептики (вагинальные свечи, таблетки).
Аллергия на половых органах проявляется в виде сыпи. Это мелкие точечные высыпания, которые зудят и болят. Иногда наблюдают образование везикул и мелких волдырей, наполненных жидкостью. Из-за постоянного зуда в паху пациентки часто травмируют кожу. В результате образуются мокнущие раны, которые болят при контакте с одеждой.
Аллергия в интимной зоне сопровождается другими симптомами:
- отек наружных половых органов;
- гиперемия кожных покровов в интимной зоне;
- жжение слизистых оболочек, которое усиливается во время секса, мочеиспускания.
При аллергической паховой сыпи у женщин выделяют такие патологические состояния:
- Синдром Лайелла . Вся интимная зона покрывается водянистыми пузырьками. Со временем прыщики лопаются, приводя к отмиранию и отслоению эпидермиса;
- Контактный вульвовагинит – высыпания поражают слизистые оболочки влагалища и половых губ. Женщину беспокоят мелкие красные точки и постоянный зуд в промежности. Вульвовагинит в большинстве случаев – реакция на гормональные противозачаточные препараты;
- Эритема – красное пятно с четкими границами. Пораженные участки не болят, и не чешутся. Пятна покрывают промежность, зону анального отверстия, лобок.

Заметив у себя любой из перечисленных признаков, следует немедленно записаться к врачу клиники «Диана».
Читайте также:






