Красные пятна как псориаз не чешутся
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- неспецифические — аллергические реакции на бытовую химию, хозяйственное мыло, косметические продукты, обезвоживание из-за холода и ветра;
- специфические — тогда пятна становятся проявлением дерматологических заболеваний.
- сухость кожи;
- шелушение и покраснение век;
- сухие бляшки телесного цвета на туловище и разгибательных участках тела;
- трещины.
- Воспаление – пятна обычно красного цвета, исчезают при надавливании (папулы, волдыри и узелки), как правило локализуются в верхних слоях кожи, обычно слегка возвышаются над поверхностью кожи. Возникают при аллергических и воспалительных заболеваниях кожи.
- Геморрагии – не исчезают при надавливании, поскольку кровь проникает в кожу из-за повреждения сосуда, например, при васкулитах.
- Пузыри – возникают при накоплении жидкости между слоями кожи.
- Аллергическая реакция или крапивница является наиболее частой причиной возникновения красных пятен на ладонях.
- Некоторые системные и аутоиммунные заболевания могут приводить к появлению красных пятен на ладонях: при пурпуре Шенлейна–Геноха появляются красные пятна на конечностях, не исчезающие при надавливании (из-за пропитывания кровью участков кожи). Заболевание сопровождается болями в суставах и в животе, иногда появляется кровь в моче.
- Болезнь Кавасаки (слизисто-кожный лимфонодулярный синдром) встречается как правило у детей до 5 лет. В основе заболевания лежит системный васкулит, с преимущественным поражением средних и мелких артерий. Заболевание начинается с высокой температуры тела, сопровождается покраснением конъюнктивы глаз, трещинами губ, воспалением слизистых оболочек носа, глотки и увеличением шейных лимфатических узлов. На 2–5-й день заболевания возникают отечность и покраснение ладоней и ступней.
- При циррозе печени появляются красные «печеночные» ладони (пальмарная эритема), которые возникают из-за тяжелого нарушения функции печени. При циррозе печени также характерны следующие яркие симптомы: желтуха с зудом, увеличение живота, расширение вен на животе, появление сыпи и сосудистых звездочек.
- Инфекционный эндокардит – не самая очевидная причина появления на ладонях красных пятен. Изменения кожи на ладонях названы по фамилии врачей, впервые описавших эти элементы при инфекционном эндокардите: узелки Ослера - болезненные подкожные узлы величиной с половину горошины, имеющие лиловый оттенок, располагаются на подушечках пальцев рук и ног, а также на возвышении большого пальца и мизинца. Пятна Джейнуэя - маленькие геморрагические пятна или папулы на ладонях и подошвах, иногда буро-синюшного цвета. Клиническая картина при инфекционном эндокардите включают в себя фебрильную лихорадку, озноб, учащение сердцебиения, шелушение кожи, геморрагические высыпания на конъюнктивах глаз, полости рта.
- При ожогахкожи I степени возможно появление красных пятен на ладонях, при ожогах II степени появляются пузыри.
- Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
- малоподвижный образ жизни, лишний вес, ожирение;
- гормональные сбои; гормональная система едина и сбой в одном звене обязательно приведет к многочисленным нарушениям в организме, в том числе нарушениям обмена веществ и иммунитета;
- неправильное нерегулярное питание, употребление большого количества высококалорийной пиши, мяса, сладостей;
- вредные привычки – курение, злоупотребление спиртным;
- затяжные стрессы, высокие умственные и физические нагрузки;
- имеют значение длительно протекающие хронические заболевания и очаги инфекции, способствующие развитию интоксикации, под действием которой нарушается обмен веществ.
- постоянное механическое травмирование кожи рук – ссадины, царапины, раны;
- частое воздействие на кожные покровы различных химических веществ: средств бытовой химии производственных вредностей и т.д.;
- постоянное пребывание на холоде – это приводит к спазму мелких кровеносных сосудов, нарушению питания кожи; поэтому нарушение обменных процессов лишь вопрос времени;
- любые кожные инфекции – бактериальные, грибковые, вирусные.
- вид стеариновой капли – множественных белых чешуек;
- если соскрести все чешуйки будет видна прозрачная пленка;
- легкое поскабливание пленки приводит к появлению на ней капелек крови.
- изменение образа жизни, режима дня;
- избавление от вредных привычек;
- правильное питание;
- отрегулировать режим бодрствования и сон;
- заниматься посильными видами спорта; приветствуются такие виды, как бег на свежем воздухе, плавание, теннис; избегать контактных видов спорта (борьба);
- важно: после занятий спортом обязательно принять душ – пот раздражает кожу и может спровоцировать обострение патологического процесса;
- мыться только мягкими мочалками с использованием гипоаллергенных моющих средств;
- после душа наносить на тело увлажняющий крем;
- пользоваться бельем их хлопчатобумажных тканей;
- в холодное время года носить перчатки (варежки) с фланелевой подкладкой;
- избегать контактов со средствами бытовой химии и любыми другими химическими веществами.
- кератолитики – лекарственные мази и кремы, растворяющие поверхностные наслоения отмерших клеток эпителия (салициловая кислота);
- размягчающие средства (мазь от псориаза на основе дегтя);
- синтетические аналоги витамина Д (кальципотриол);
- синтетические аналоги витамина А (ретиноиды);
- глюкокортикостероидные (ГКС) гормоны – позволяют лечить все формы псориаза рук;
- комбинированные средства, в состав которых входят ГКС + салициловая кислота (Дипросалик) или ГКС и кальципотриол (Дайвобет);
- кремы и мази с активным цинком;
- лечебные ванны с травами (чистотелом, ромашкой, календулой).
- капельницы с лекарственными растворами, устраняющими интоксикацию;
- инъекции лекарств, выводящих токсины (Унитиол, сернокислая магнезия);
- десенсибилизирующие (устраняющие аллергию) и успокаивающие средства; больше всего подходят антигистаминные препараты 1-го поколения (Супрастин, Тавегил);
- глюкокортикоиды – прием внутрь или в виде инъекций – оказывают выраженное противовоспалительное и десенсибилизирующее действие, снимают зуд;
- цитостатики – препараты, подавляющие слишком частое деление клеток эпителия;
- иммунодепрессанты – лекарства, подавляющие излишнюю чувствительность иммунной системы.
- начальная стадия прогрессирования – появляется псориатическая сыпь, симптомы заболевания быстро нарастают;
- стационарная – новых элементов не появляется, на высыпания не тускнеют и не становятся меньше;
- регрессирующая – сыпь бледнеет, отеки спадают, все признаки обострения исчезают, и постепенно на коже остаются только белые или коричневатые пятна, которые со временем также проходят.
- любые фрукты и овощи (свежие, отварные, тушеные)кроме запрещенных;
- свежевыжатые соки; особенно полезны соки цитрусовых; лимонный сок можно использовать в качестве заправки для салатов;
- больше чистой воды.
- нежирного мяса и рыбы;
- обезжиренного творога и кисломолочных продуктов;
- зерновых;
- некоторых фруктов и ягод: слив, смородины, клюквы, черники.
- жирное мясо;
- жирные молочные продукты;
- сладости, сдобу;
- овощи из семейства пасленовых: помидоры, баклажаны, перец острый и болгарский;
- все острые, кислые, копченые, жареные, консервированные блюда;
- напитки: сладкую газировку, какао, крепкие кофе, чай, алкоголь.
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.

Сухие пятна на коже — распространенный дерматологический симптом, который может говорить как о временном сбое и нарушении барьерных функций эпидермиса, так и о кожном заболевании. Все зависит от размера пятен, четкости их границ, а также от длительности присутствия на коже.
Причины сухости можно разделить на две большие группы:
Иногда человек может сам заметить, что на его коже появляются сухие пятна после наступления определенного события, например, после стирки белья руками. Тогда причина очевидна и ее легко ликвидировать. Но если сухие пятна на коже не проходят, чешутся, шелушатся, следует обратиться к врачу.
Сухие пятна с чешуйками
Розовые приподнятые сухие пятна на теле и голове могут говорить о псориазе. При этой дерматологической патологии у человека на коже возникают приподнятые бляшки — псориатические папулы. Они выступают над поверхностью кожи, вызывают интенсивный зуд и шелушатся, имеют тенденцию к распространению и слиянию.
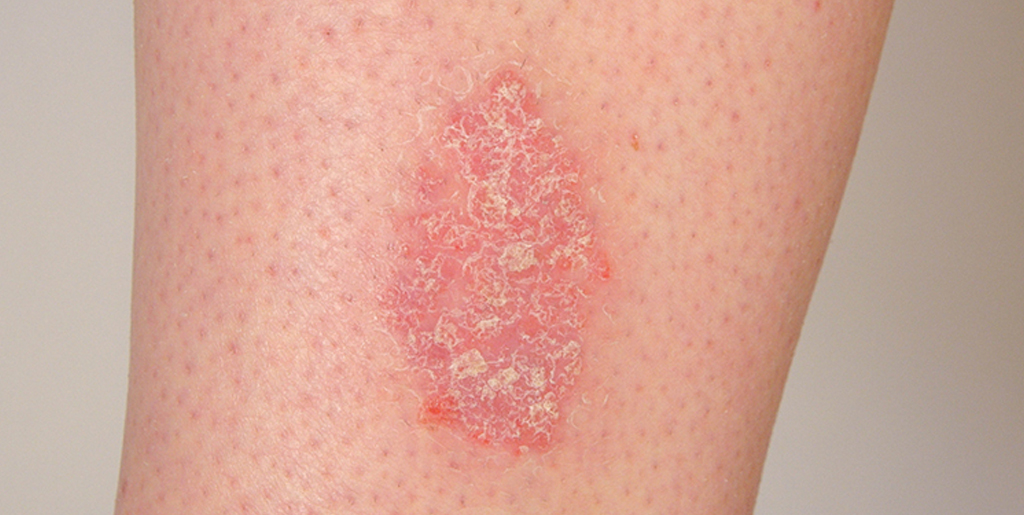
Псориаз — хроническое аутоиммунное заболевание, при котором высыпания чаще всего локализуются на локтях, голове, коленях и в паху. Сухие розовые пятна, покрытые белыми чешуйками, — очаги хронического воспаления. Под влиянием внутренних аутоиммунных процессов клетки эпидермиса делятся в несколько раз быстрее, чем нужно. В результате постоянно отделяются мелкие чешуйки из отмирающих клеток кожи.
Атопический дерматит и его отличия от псориаза
При атопическом дерматите также могут появляться сухие пятна на теле. И как и в случае с псориазом, они вызывают зуд. Из-за повышенной чувствительности кожи к факторам окружающей среды нарушаются механизмы ее саморегуляции, в том числе страдает барьерная функция. То есть триггером к атопическому дерматиту служит аллергия, но вот склонность к такой кожной реакции закладывается генетически.
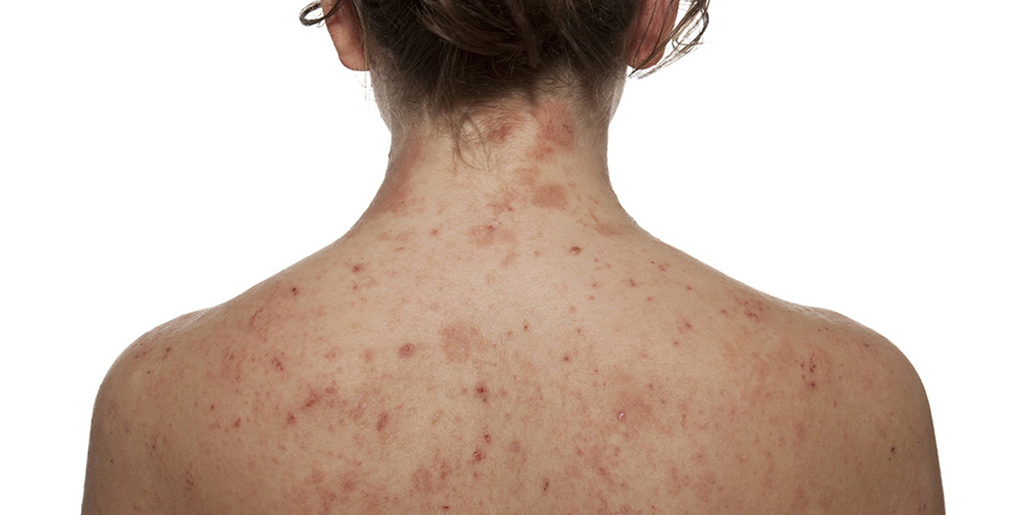
Чаще всего атопический дерматит возникает у детей. Болезнь имеет хроническое течение, когда обострения сменяются периодами ремиссии. Вот типичные признаки атопического дерматита:
Человеку, не имеющему медицинского образования, сложно отличить псориаз от атопического дерматита, но врач легко сможет провести дифференциальную диагностику. Есть несколько отличий, которые могут говорить в пользу той или иной патологии. Атопический дерматит чаще поражает детей, псориаз может дебютировать во взрослом возрасте. Псориатические бляшки приподняты над кожей, при этом можно разглядеть чешуйки. Сухие пятна при атопическом дерматите плоские. Также важно учитывать типичную локализацию.
Сухая экзема
Иногда белые сухие шелушащиеся пятна на коже ног могут говорить о сухой экземе. При этом заболевании сначала возникает сухость и стянутость кожи, затем присоединяется шелушение и нестерпимый зуд, могут возникать трещины. Кроме ног часто поражаются кисти рук, пространство между пальцами и даже лицо.
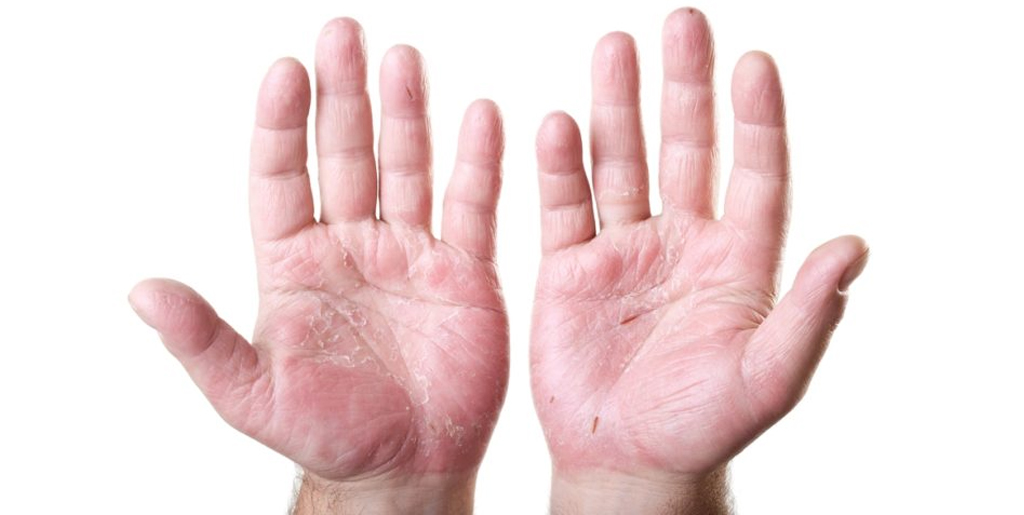
Причинами сухой экземы могут быть бактериальные и грибковые инфекции, аллергены, синтетическая одежда, несоблюдение гигиены и другие факторы.
Как вы видите, появление на коже сухих пятен может быть обусловлено самыми разными причинами. Большую роль играют особенности работы иммунитета и склонность к аллергическим реакциям. Но в любом случае при появлении сухих пятен важно обратиться к дерматологу и установить причину такого состояния кожи.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Красные пятна на ладонях: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Появление красных пятен на ладонях может быть причиной личного дискомфорта и нарушения социальных контактов.
Появление красных пятен на ладонях может быть вызвано разнообразными причинами: от аллергических реакций до серьезных системных, аутоиммунных заболеваний. Важно вовремя установить причину и начать лечение.
Крапивница появляется в виде волдырей – отечных красных элементов кожи, которые очень похожи на ожоги крапивой.
Возможно появление пятен при ношении украшений или после контакта с моющими и косметическими средствами.
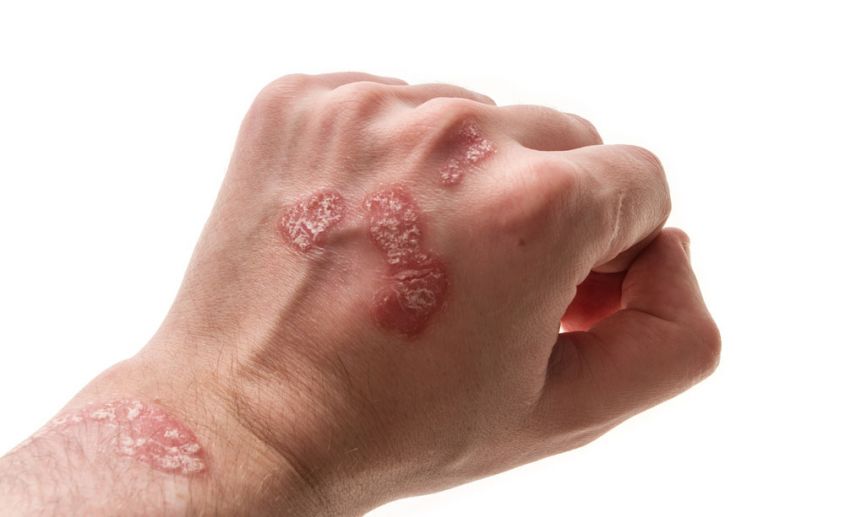
Чесотка сопровождается выраженным, мучительным зудом, что связано с движением клещей внутри слоев кожи.
Особенно внимательно необходимо относиться к ожогам у детей раннего возраста и своевременно обращаться за медицинской помощью. В связи с особенностями кожных покровов детей и развития общих реакций организма в ответ на повреждение может произойти резкое ухудшение состояния ребенка, несмотря на относительно маленькую поверхность ожога.
В случае, если человека беспокоят только кожные проявления: покраснение, шелушение и зуд, следует обратиться за консультацией к дерматологу. Если красные пятна на ладонях сопровождаются другими симптомами, потребуется консультация терапевта или педиатра . По показаниям терапевт или педиатр назначают консультации других специалистов. Среди них может быть кардиолог , хирург, ревматолог, гепатолог.
В связи с тем, что красные пятна на ладонях могут быть симптомом различных заболеваний, при первичном обследовании решающую роль играет осмотр врачом. После консультации врач определит объем лабораторно-инструментальных методов исследования. В перечень обследования могут войти:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.

Очень часто проявления псориаза на коже рук носят локальный характер, не распространяясь на окружающие ткани. При таком течении многие больные не обращают на сыпь внимания и не спешат на консультацию к врачу. А зря, ведь при наличии провоцирующих факторов «пожар» может вспыхнуть мгновенно в виде тяжелых осложнений, лечить которые далеко не так просто, как единичные псориатические бляшки. О том, как и чем лечить псориаз на руках, хорошо знают врачи московской клиники Парамита. Из этой статьи можно узнать, как лечат это заболевание на начальной стадии и при тяжелом течении.
Почему начинается псориаз на руках
Псориаз на руках в виде единичных дежурных бляшек – это только с виду местный патологический процесс. На самом деле даже 1 – 2 элемента сыпи говорят о наличии хронического воспалительного кожного заболевания. Все тайны этой болезни медицине еще не удалось разгадать. Абсолютно точно причины псориаза не выявлены. Известно только, что в основе патологического процесса лежат отягощенная наследственность и нарушения иммунитета.
В настоящее время идет выявление и изучение генов, ответственных за наследственную передачу предрасположенности к псориазу, в том числе и на руках. Под воздействием генов происходит изменение обмена веществ и уменьшение содержания ферментов, разрушающих вещества, участвующие в воспалительных реакциях.
Происходит также нарушение иммунитета, что приводит к многократному ускорению деления клеток поверхностных слоев кожи. Клетки не успевают созревать, когда новые, лежащие под ними клетки выталкивают их на поверхность. Это еще одна причина псориаза на руках.
Псориаз любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
Такие изменения приводят к тому, что появляются характерные симптомы заболевания. Как выглядит псориаз на руках? Вначале на руках, иногда на других частях тела, появляется шелушащееся пятно, которое быстро превращается в папулу с приподнятым воспалительным основанием. Папулы разрастаются, сливаются, образуя огромные бляшки.
Но не у всех генетически предрасположенных людей развивается болезнь. Причина заключается в отсутствии воздействия (или незначительном воздействии) провоцирующих факторов. Если избегать действия этих факторов, то можно никогда не заболеть даже при наличии псориаза у обоих родителей.
Факторы, провоцирующие начало псориаза на руках
Факторы, которые способствуют развитию псориаза рук, делятся на общие и местные. К общим факторам относятся:
Красные пятна на коже после стресса
Диагностика кожных заболевания
Очень часто псориаз на руках провоцируют следующие местные факторы:
Симптомы псориаза на руках
Заболевание может начинаться и протекать по-разному в зависимости от формы. Симптомы псориаза на руках также могут быть разными.
Вульгарная форма
Это самая распространенная форма. На руках обычно поражается кожа разгибательной области суставов, а также предплечий, запястий, тыла кистей рук, пальцев. В области локтей характерно появление с обеих сторон так называемых дежурных бляшек, которые могут годами находиться в одном и том же состоянии, не прогрессируя. На тыле кистей рук болезнь прогрессирует чаще, так как кожа на этих участках постоянно подвергается различным воздействиям. Часто появляется псориаз на пальцах рук. В случае поражения мизинцев и больших пальцев усиливается риск травмирования псориатических элементов.
Первые признаки псориаза на руках – появление одного или нескольких шелушащихся пятен, которые быстро превращаются в папулы с приподнятым воспалительным основанием. Если поскрести сверху такую папулу, то появляется ряд характерных симптомов:

Эти симптомы являются отличительной особенностью псориатической сыпи. В дальнейшем первичные симптомы болезни могут прогрессировать, при этом папулы увеличиваются в размерах, сливаются между собой и образуют крупные бляшки, появляются новые элементы. Возможно поражение ногтей. Со временем прогрессирование останавливается, после чего наступает процесс восстановления: сыпь медленно бледнеет и исчезает.
Экссудативная форма
Эта форма болезни встречается реже. Поражается обычно кожа на тыле кистей. Часто этот вид псориаза захватывает и пальцы рук. Характерно появление отечности, экссудата на поверхности элементов сыпи, сильного зуда и постоянного ощущения дискомфорта. В результате чешуйки склеиваются с образованием серовато-желтоватых корочек на поверхности папул на коже кистей и пальцев рук. При этом шелушение не очень заметно, но усиливается риск присоединения бактериальной инфекции. Как выглядит экссудативный псориаз на кистях рук, можно увидеть на фото:
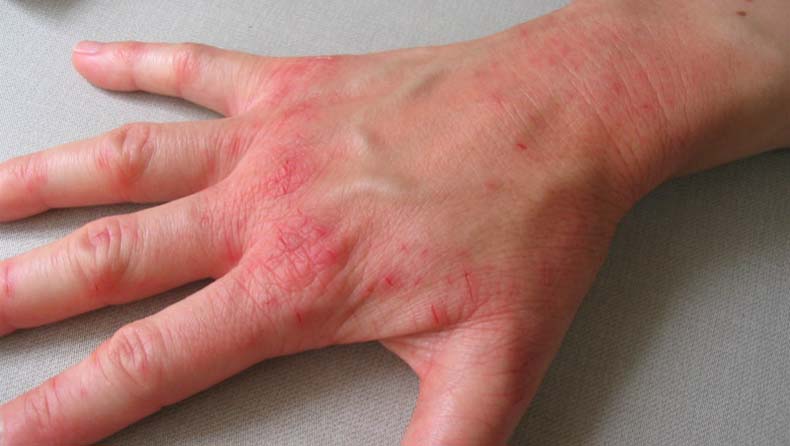
Ладонная форма
Псориаз на ладонях может протекать в виде бляшечно-веерообразной, роговой и пустулезной формы.
Бляшечно-веерообразная форма характеризуется образованием на начальной стадии элементов сыпи в виде шелушащихся папул, сливающихся в крупные бляшки. Высыпания локализуются в основном на ладонях и пальцах рук. Часто рецидивирует и с трудом поддается лечению. Причиной этого является постоянное воздействие различных внешних факторов. Поражается кожа между пальцами рук. Они краснеют, отекают, покрываются трещинами и чешуйками. Часто такие высыпания переходят на кончики пальцев и ногтевые пластины.
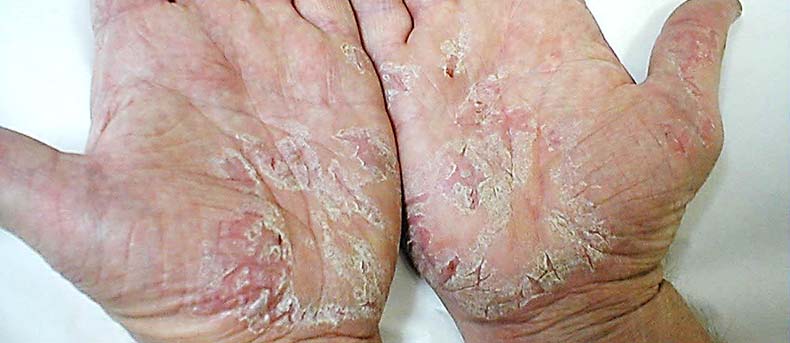
Роговая форма проявляется сухостью кожи, утолщением ее на ладонях, появлением трещин и сухих мозолей.
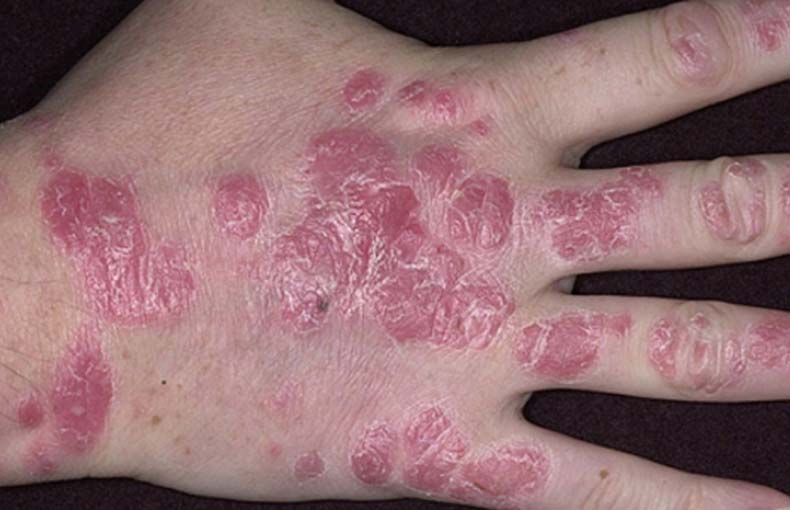
Псориаз на ладонях рук может иметь вид пустул. Это так называемый пустулезный псориаз Барбера. На поверхности ладоней появляются гнойные пузыри, которые могут сливаться между собой, образуя гнойные озера. Содержимое пустул при этом стерильно. Фото:
Методы лечения псориаза на руках
Чем лечить псориаз на руках? Эта проблема встает сразу после постановки диагноза. Специалисты рекомендуют проводить комплексное лечение, которое включает в себя:
Рекомендации по образу жизни
Больным псориазом с локализацией на руках необходимо:
Лекарственная терапия
При легком течении псориаз на руках лечится местно, с применением различных наружных средств и процедур. Назначают:
Если симптомы псориаза на руках не уходят, заболевание прогрессирует, приходится назначать общую терапию. Она должна проводиться в условиях стационара:
Уникальные методики лечения псориаза на руках
Московская клиника Парамита является лидером в лечении такой сложной формы заболевания, как псориаз на руках. Опытные специалисты, прошедшие всю необходимую подготовку по лечению этой болезни стараются индивидуально подходить к лечению каждого больного, используя наиболее эффективные методы.
-
– метод, который применяется сравнительно недавно, но уже завоевал заслуженную популярность, так как очень эффективен и безопасен; метод заключается в обогащении взятой из вены крови пациента тромбоцитами и введении ее в пораженные места на коже рук; – метод, проверенный в течение десятилетий: кровь берется из вены больного и вводится ему же внутримышечно; отличный стимулирующий эффект; – использование лекарственных растений по современным методикам; – воздействие различными методами (иглоукалыванием, массажем, прижиганием и т.д.) на определенные точки на теле; воздействие на ту или иную точку рефлекторно отражается на состоянии кожи; – один из видов рефлексотерапии, когда воздействие на определенные точки и зоны производят при помощи вакуума.
Дерматологи клиники назначают комплексную терапию с учетом возраста, общего состояния больного, наличия у него тех или иных сопутствующих заболеваний, а также характера течения псориаза. В результате такого подхода больной получает необходимое лечение псориаза в Москве без побочных эффектов, которое позволяет ему надолго избавиться от симптомов заболевания.
Пациенты вновь и вновь возвращаются в клинику для поддерживающего противорецидивного лечения и годами живут без обострений. В отзывах они отмечают высокий профессионализм и внимательное отношение врачей.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Стадии псориаза рук

Болезнь протекает в виде чередующихся фаз рецидивов и ремиссий. Течение может быть тяжелым, средней тяжести и легким. Во время обострения заболевание проходит несколько этапов. Псориаз на руках, стадии:
Любая форма болезни при отсутствии адеккватного лечения может осложниться поражением суставов и эритродермией – воспалением обширных участков кожи с выраженным отеком м покраснением.
Как правильно питаться

Питание имеет особое значение, так как влияет на обмен веществ, нарушения которого лежат в основе заболевания. Лечить псориаз без соблюдение диеты бесполезно. Важно: в рационе больного 70% должны составлять продукты растительного происхождения и только 30% - животного. Рекомендуется употреблять:
Ограничить употребление (не более нескольких раз в неделю):
Исключить из рациона:
Лечение псориаза на руках народными средствами
.jpg)
Народные средства широко используются в лечении псориаза на руках. Особенно часто используют для этой цели чистотел. Например, неплохо помогает сыворотка, настоянная на чистотеле.
Необходимо взять стакан измельченной свежей травы чистотела, завернуть в хлопчатобумажную салфетку, завязать, положить в 5-литровую стеклянную банку, залить тремя литрами молочной сыворотки, добавить 200 г сахара, 20 г сметаны и оставить в теплом месте на15 дней: за это время сыворотка перебродит; данную сыворотку следует процедить и принимать по 70 мл утром за 30 минут до еды; хранить в прохладном месте; отлично выводит токсические вещества, очищает организм, активизирует обмен веществ; симптоматика болезни уходит.
Профилактика псориаза на руках

Профилактика заболевания включает в себя соблюдение больным рекомендаций по режиму дня, уходу за кожей и питанию.
Псориаз на руках лучше всего начинать лечить на ранних этапах патологического процесса. Полностью вылечить этот процесс невозможно, так как под воздействием каких-либо факторов может начаться рецидив. Но если периодически проводить поддерживающее лечение, вполне возможна ремиссия в течение длительного времени. Человек при этом живет полной жизнью и не вспоминает о рецидивах.
Читайте также:

