Крапивница при рассеянном склерозе
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рассеянный склероз: причины появления, симптомы, диагностика и способы лечения.
Определение
Рассеянный склероз (множественный склероз, Multiple Sclerosis) – это хроническое прогрессирующее нейродегенеративное аутоиммунное заболевание центральной нервной системы, которое поражает головной мозг, спинной мозг и зрительные нервы.
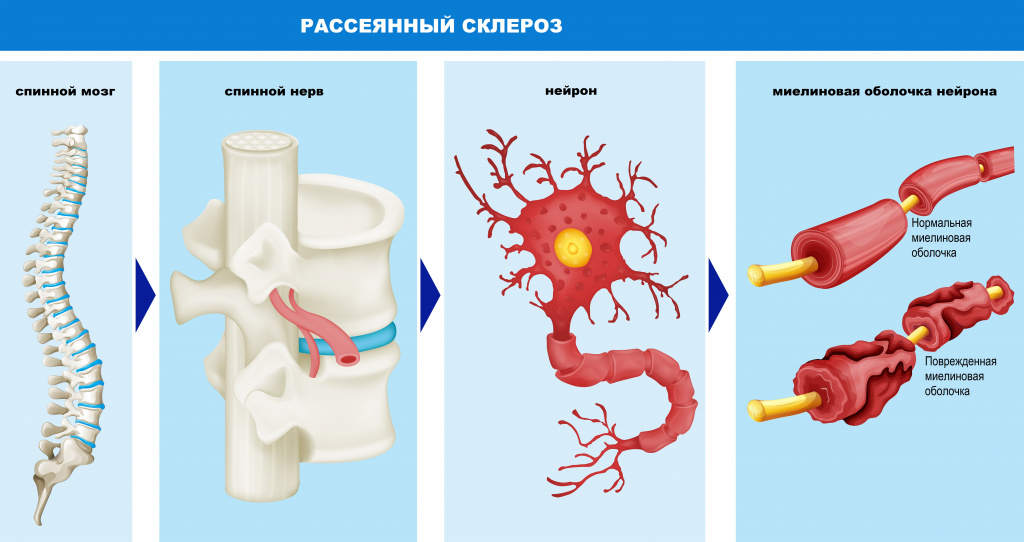
Причины появления рассеянного склероза
Большинство нервных волокон покрыто миелиновой оболочкой. Мозг направляет электрические импульсы по нервам в различные части тела. Данные импульсы управляют всеми нашими произвольными и непроизвольными движениями. Здоровые нервы изолированы при помощи миелиновой оболочки, которая является защитным слоем, обеспечивает питание аксона, поддерживает его структуру, предохраняет от повреждения, ускоряет передачу нервного импульса.
При рассеянном склерозе собственная иммунная система человека ошибочно атакует и разрушает миелиновую оболочку нервных волокон.
В области потери миелина образуется рубцовая соединительная ткань, которая может исказить либо полностью заблокировать передаваемые импульсы. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает от легкого онемения конечностей до паралича и/или слепоты.
Термин «рассеянный склероз» означает наличие множественных рассеянных на различных участках головного и спинного мозга рубцовых очагов (или демиелинизирующих бляшек).
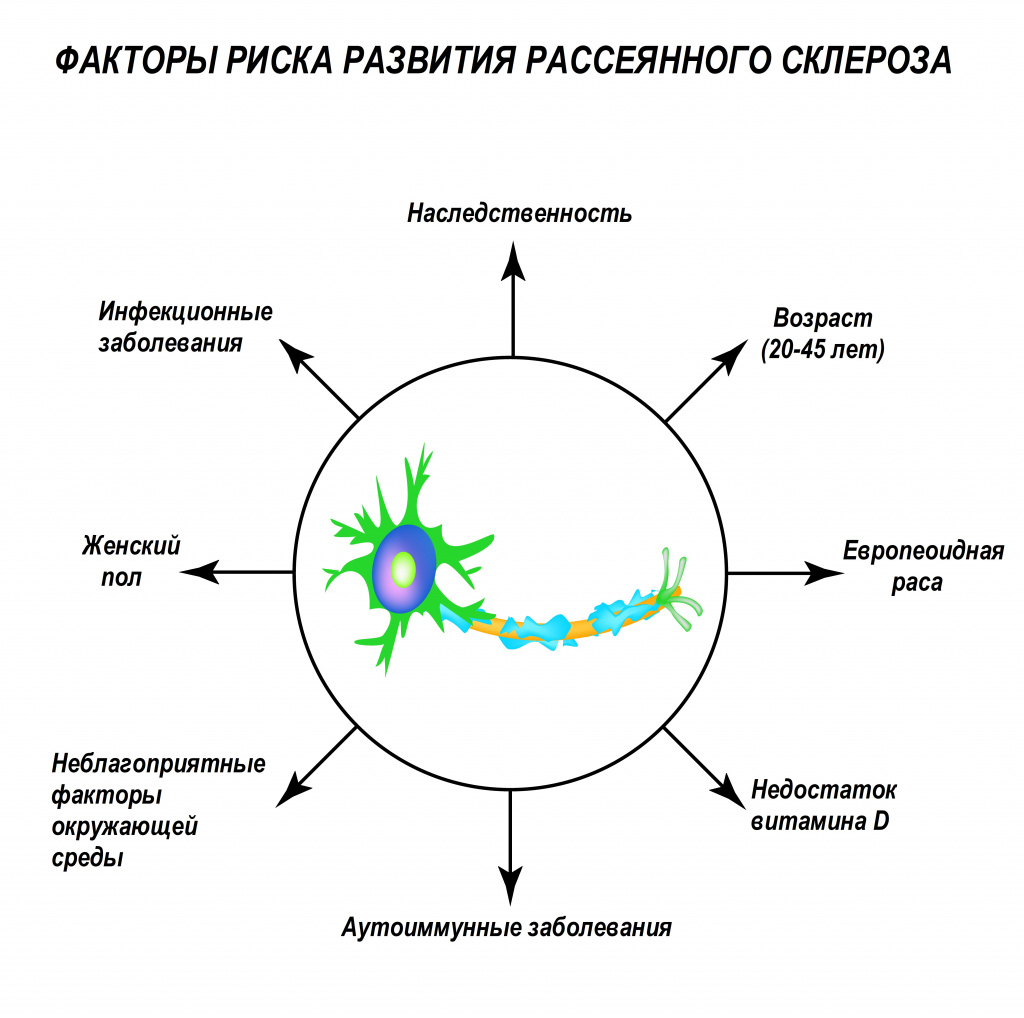
До сих пор не известна причина, по которой иммунные клетки начинают атаковать нервные волокна своего же организма. Существует мнение, что на развитие заболевания могут влиять многие факторы: генетическая предрасположенность, активное и пассивное курение, дефицит витамина D, воздействие ретровирусов, вируса герпеса человека, в частности Эпштейна-Барр, бактериальные инфекции (стафилококки, стрептококки), высокое содержание соли в продуктах питания, плохая экология, травмы головного мозга (сотрясения, ушибы), повреждения позвоночного столба, избыточный вес (особенно у подростков и детей), стрессы, некоторые аутоиммунные заболевания. Повышенному риску развития рассеянного склероза подвержены жители северных регионов и представители европеоидной расы.
Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.
Классификация заболевания
Выделяют некоторые типичные варианты течения рассеянного склероза:
- Ремиттирующее течение – наиболее частый вариант в дебюте заболевания. Характеризуется периодами обострений, чередующихся с периодами ремиссий (с полным или неполным восстановлением функций в периоды между обострениями), отсутствием нарастания симптомов в периоды ремиссий. У многих пациентов ремиттирующее течение в последующем переходит во вторичное прогрессирование (с обострениями или без обострений);
- Прогрессирующее течение:
- первично-прогрессирующее – с самого начала заболевания в течение не менее одного года наблюдается нарастание тяжести симптомов заболевания без периодов улучшения;
- вторично-прогрессирующее – тяжесть симптомов заболевания нарастает на протяжении не менее 6 месяцев без стабилизации или улучшения после ремиттирующей фазы болезни, возможно прогрессирование с обострениями или без них.
- активный рассеянный склероз (при наличии обострений или признаков активности заболевания по данным МРТ);
- неактивный рассеянный склероз (без обострений и без признаков активности по данным МРТ);
- рассеянный склероз с прогрессированием (выявляются новые очаги поражения);
- рассеянный склероз без прогрессирования (новые очаги поражения нервной системы не выявлены).
- злокачественная форма (болезнь Марбурга) характеризуется очень быстрым прогрессированием без периодов ремиссии, в самых тяжелых случаях может приводить к смерти пациента;
- агрессивная, или быстропрогрессирующая форма, при которой в течение года наблюдается два и более эпизода обострения, ведущих к нарастанию уровня инвалидизации;
- высокоактивная форма характеризуется двумя и более обострениями за год и значительным увеличением очагов поражения нервной системы по данным МРТ.
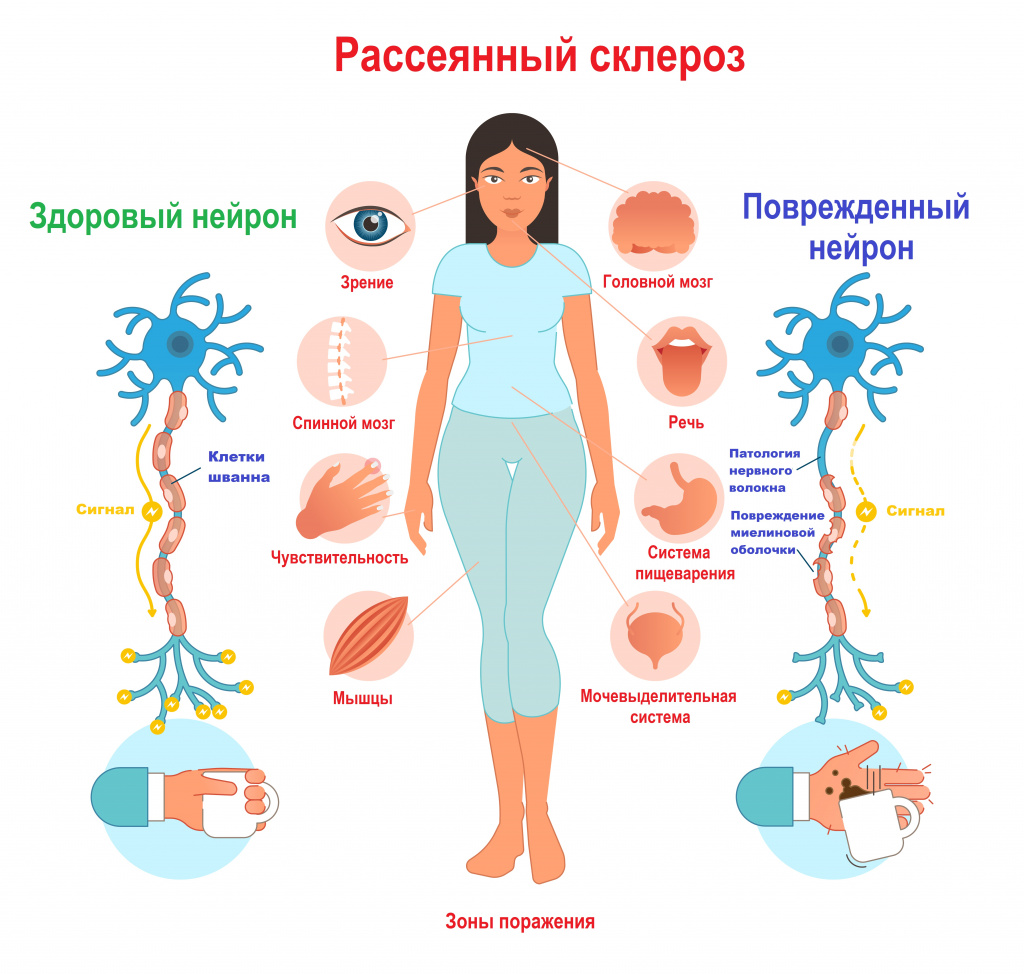
Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной.
Поражение мозжечка и его путей: выраженное напряжение в ногах или в руках (за счет повышения мышечного тонуса), возможны параличи, нарушение координации движений, пошатывание при ходьбе, непроизвольные движения, тремор рук и ног, нарушение речевой функции, головокружения.
Поражение зрительного нерва: снижение зрения на один глаз вплоть до полной слепоты; черная точка в центре поля зрения; ощущение мутного стекла, пелены перед глазом - это проявления ретробульбарного неврита (патологии зрительного нерва на участке за глазным яблоком в результате поражения его миелиновой оболочки). Возникает нарушение движения глазного яблока, развивается двоение изображения (диплопия).
Поражение спинного мозга: постоянная усталость и утомляемость, потеря контроля над опорожнением кишечника и мочевого пузыря, запоры и задержка мочеиспускания, изменения сексуальной функции, радикулопатии, симптом Лермитта (при наклоне головы вперед возникает ощущение прохождения электрического тока по позвоночнику, иногда отдающее в конечности), чувство жжения или боль в ответ на прикосновение, покалывание или онемение в конечностях, развитие спастического парапареза.
Поражение ствола головного мозга: слабость или спазм мышц лица, перемежающееся онемение одной половины лица, центральный или периферический парез лицевого нерва, снижение слуха, снижение вкусовой чувствительности.
Поражение больших полушарий головного мозга: снижение памяти и внимания, скорости выполнения нейропсихологических тестов, нарушения поведения, излишняя тревожность, плохое настроение, депрессия или эйфория.
Это необходимо учитывать и стараться избегать перегрева, который может спровоцировать приступ. Лишенные миелиновой оболочки нервные волокна крайне чувствительны к повышению температуры.
Диагностика рассеянного склероза
В целом клинические проявления болезни очень разнообразны, что затрудняет постановку диагноза. Два основных клинических признака, подтверждающие наличие рассеянного склероза:- симптомы проявляются в различных отделах центральной нервной системы;
- наличие по крайней мере двух приступов болезни, возникновение которых разделено по времени периодом не менее одного месяца.
Методы диагностики:
Оценка жалоб, симптоматики, клинических нарушений.
При неврологическом осмотре врач проверяет функцию нервной системы: рефлексы, равновесие, координацию и зрение, а также проводит поиск областей онемения.
Офтальмологическое обследование с обязательной оценкой остроты зрения, полей зрения, состояния глазного дна.Пациенту с подозрением на рассеянный склероз рекомендованы следующие лабораторные анализы для оценки общего состояния организма и определения возможности назначения последующей терапии:
-
клинический анализ крови развернутый;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рассеянный склероз: причины появления, симптомы, диагностика и способы лечения.
Определение
Рассеянный склероз (множественный склероз, Multiple Sclerosis) – это хроническое прогрессирующее нейродегенеративное аутоиммунное заболевание центральной нервной системы, которое поражает головной мозг, спинной мозг и зрительные нервы.
![Склероз.jpg]()
Причины появления рассеянного склероза
Большинство нервных волокон покрыто миелиновой оболочкой. Мозг направляет электрические импульсы по нервам в различные части тела. Данные импульсы управляют всеми нашими произвольными и непроизвольными движениями. Здоровые нервы изолированы при помощи миелиновой оболочки, которая является защитным слоем, обеспечивает питание аксона, поддерживает его структуру, предохраняет от повреждения, ускоряет передачу нервного импульса.При рассеянном склерозе собственная иммунная система человека ошибочно атакует и разрушает миелиновую оболочку нервных волокон.
В области потери миелина образуется рубцовая соединительная ткань, которая может исказить либо полностью заблокировать передаваемые импульсы. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает от легкого онемения конечностей до паралича и/или слепоты.
Термин «рассеянный склероз» означает наличие множественных рассеянных на различных участках головного и спинного мозга рубцовых очагов (или демиелинизирующих бляшек).
![Поврежденный нейрон.jpg]()
До сих пор не известна причина, по которой иммунные клетки начинают атаковать нервные волокна своего же организма. Существует мнение, что на развитие заболевания могут влиять многие факторы: генетическая предрасположенность, активное и пассивное курение, дефицит витамина D, воздействие ретровирусов, вируса герпеса человека, в частности Эпштейна-Барр, бактериальные инфекции (стафилококки, стрептококки), высокое содержание соли в продуктах питания, плохая экология, травмы головного мозга (сотрясения, ушибы), повреждения позвоночного столба, избыточный вес (особенно у подростков и детей), стрессы, некоторые аутоиммунные заболевания. Повышенному риску развития рассеянного склероза подвержены жители северных регионов и представители европеоидной расы.
Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.
![Факторы риска склероза.jpg]()
Классификация заболевания
Выделяют некоторые типичные варианты течения рассеянного склероза:
- Ремиттирующее течение – наиболее частый вариант в дебюте заболевания. Характеризуется периодами обострений, чередующихся с периодами ремиссий (с полным или неполным восстановлением функций в периоды между обострениями), отсутствием нарастания симптомов в периоды ремиссий. У многих пациентов ремиттирующее течение в последующем переходит во вторичное прогрессирование (с обострениями или без обострений);
- Прогрессирующее течение:
- первично-прогрессирующее – с самого начала заболевания в течение не менее одного года наблюдается нарастание тяжести симптомов заболевания без периодов улучшения;
- вторично-прогрессирующее – тяжесть симптомов заболевания нарастает на протяжении не менее 6 месяцев без стабилизации или улучшения после ремиттирующей фазы болезни, возможно прогрессирование с обострениями или без них.
- активный рассеянный склероз (при наличии обострений или признаков активности заболевания по данным МРТ);
- неактивный рассеянный склероз (без обострений и без признаков активности по данным МРТ);
- рассеянный склероз с прогрессированием (выявляются новые очаги поражения);
- рассеянный склероз без прогрессирования (новые очаги поражения нервной системы не выявлены).
- злокачественная форма (болезнь Марбурга) характеризуется очень быстрым прогрессированием без периодов ремиссии, в самых тяжелых случаях может приводить к смерти пациента;
- агрессивная, или быстропрогрессирующая форма, при которой в течение года наблюдается два и более эпизода обострения, ведущих к нарастанию уровня инвалидизации;
- высокоактивная форма характеризуется двумя и более обострениями за год и значительным увеличением очагов поражения нервной системы по данным МРТ.
Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной.
Поражение мозжечка и его путей: выраженное напряжение в ногах или в руках (за счет повышения мышечного тонуса), возможны параличи, нарушение координации движений, пошатывание при ходьбе, непроизвольные движения, тремор рук и ног, нарушение речевой функции, головокружения.
Поражение зрительного нерва: снижение зрения на один глаз вплоть до полной слепоты; черная точка в центре поля зрения; ощущение мутного стекла, пелены перед глазом - это проявления ретробульбарного неврита (патологии зрительного нерва на участке за глазным яблоком в результате поражения его миелиновой оболочки). Возникает нарушение движения глазного яблока, развивается двоение изображения (диплопия).
Поражение спинного мозга: постоянная усталость и утомляемость, потеря контроля над опорожнением кишечника и мочевого пузыря, запоры и задержка мочеиспускания, изменения сексуальной функции, радикулопатии, симптом Лермитта (при наклоне головы вперед возникает ощущение прохождения электрического тока по позвоночнику, иногда отдающее в конечности), чувство жжения или боль в ответ на прикосновение, покалывание или онемение в конечностях, развитие спастического парапареза.
Поражение ствола головного мозга: слабость или спазм мышц лица, перемежающееся онемение одной половины лица, центральный или периферический парез лицевого нерва, снижение слуха, снижение вкусовой чувствительности.
Поражение больших полушарий головного мозга: снижение памяти и внимания, скорости выполнения нейропсихологических тестов, нарушения поведения, излишняя тревожность, плохое настроение, депрессия или эйфория.
Это необходимо учитывать и стараться избегать перегрева, который может спровоцировать приступ. Лишенные миелиновой оболочки нервные волокна крайне чувствительны к повышению температуры.
Диагностика рассеянного склероза
В целом клинические проявления болезни очень разнообразны, что затрудняет постановку диагноза. Два основных клинических признака, подтверждающие наличие рассеянного склероза:- симптомы проявляются в различных отделах центральной нервной системы;
- наличие по крайней мере двух приступов болезни, возникновение которых разделено по времени периодом не менее одного месяца.
Методы диагностики:
Оценка жалоб, симптоматики, клинических нарушений.
При неврологическом осмотре врач проверяет функцию нервной системы: рефлексы, равновесие, координацию и зрение, а также проводит поиск областей онемения.
Офтальмологическое обследование с обязательной оценкой остроты зрения, полей зрения, состояния глазного дна.Пациенту с подозрением на рассеянный склероз рекомендованы следующие лабораторные анализы для оценки общего состояния организма и определения возможности назначения последующей терапии:
-
клинический анализ крови развернутый;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
![]()
Рассеянный склероз — хроническое воспалительное демиелинизирующее заболевание центральной нервной системы аутоиммунной этиологии. Известно, что генетические факторы и экологические средовые воздействия могут оказывать равное влияние при оценке риска развития и клинического течения болезни. Диапазон подтвержденных факторов риска, связанных с образом жизни, влиянием окружающей среды и ассоциированных с развитием заболевания, широк. Среди них такие, как недостаточный уровень витамина D, принадлежность к женскому полу, курение, инфекции, обусловленные вирусом Эпштейна — Барр, избыточная масса тела в подростковом возрасте.
Научный подход, сосредоточенный на изучении влияния факторов окружающей среды, мог бы расширить понимание изменений, касающихся иммунной регуляции в организме на фоне воздействия средовых факторов, а также проследить особенности динамики генетических предикторов. В целом подобный ракурс позволил бы аргументировать тезис о значимости периферической иммунной регуляции в патогенезе рассеянного склероза.
Ранее эпидемиологическими исследованиями по оценке взаимосвязей между аллергическими состояниями в анамнезе и риском развития рассеянного склероза были описаны противоречивые результаты. В работе, проведенной научными сотрудниками Гарвардской медицинской школы (Harvard Medical School), США, взаимосвязь между указанными состояниями была оценена по-новому. Исследуя корреляцию между аллергией и активностью воспалительного процесса, учеными были выявлены новые доказательства, подтверждающие ассоциацию между наличием пищевой аллергии и рецидивами клинических проявлений рассеянного склероза. Статья по материалам исследования опубликована в издании «Journal of Neurology, Neurosurgery & Psychiatry» 18 декабря 2018 г.
Иммунореактивность, аллергия и нейродегенеративный процесс
Исходя их поставленной цели, авторы сосредоточили внимание на оценке потенциальной взаимосвязи между активностью воспалительного процесса и анамнестическими данными о наличии аллергических реакций на пищевые аллергены в подгруппе добровольцев, принявших участие в продольном исследовании по изучению рассеянного склероза (Comprehensive Longitudinal Investigation of Multiple Sclerosis — CLIMB). В ходе исследования (n=1349) каждому из участников было предложено самостоятельно заполнить опросник, указав при этом сведения об аллергических реакциях на пищевые продукты, лекарственные препараты или факторы окружающей среды. Активность патологического процесса основного заболевания анализировали путем оценки общего числа эпизодов обострения воспалительного процесса, а также появления новых очагов, согласно данным магнитно-резонансной визуализации.
Все пациенты были распределены на 4 подгруппы в зависимости особенностей анамнеза аллергизации: факторы окружающей среды (1-я группа), пищевые продукты (2-я группа), лекарственные препараты (3-я группа), отсутствие аллергических реакций в анамнезе (4-я группа).
Клинические данные оценивали по числу регистрируемых обострений воспалительного процесса, по данным расширенной шкалы оценки степени инвалидизации (Expanded Disability Status Scale — EDSS), показателя тяжести клинических проявлений рассеянного склероза (MS severity score — MSSS), а также по радиологическим показателям, согласно данным магнитно-резонансного исследования. Кроме того, проведен корреляционный анализ между различными подгруппами пациентов.
Суммировав полученные данные, авторы установили, что лишь в группе пациентов, сообщивших о наличии у них аллергических реакций на те или иные пищевые аллергены, отмечалась наибольшая частота обострений основного заболевания, а также наивысшая вероятность появления новых очагов демиелинизации по сравнению с участниками исследования, у которых отсутствовали аллергические реакции в анамнезе. Описанный эффект оставался значимым даже при учете таких факторов, как пол и возраст, на момент дебюта клинических симптомов рассеянного склероза. Значимых изменений не наблюдалось в группах пациентов с указаниями об аллергии на средовые факторы и лекарственные препараты.
Экстраполяция теоретических гипотез в практику
По мнению исследователей, описанная взаимосвязь между наличием пищевой аллергии и степенью активности процесса демиелинизации подчеркивает важность роли пищеварительного тракта как одного из плацдармов иммунореактивности и воспалительных реакций в организме. Комментируя полученные результаты, авторы отметили, что подобная взаимосвязь была прослежена лишь среди пациентов, указывающих на наличие пищевой аллергии, в отличие от других типов аллергических реакций. Установлено, что наличие пищевой аллергии и, следовательно, особенностей иммунореактивности, определяющих ее проявления, прямо коррелирует с реактивацией иммуновоспалительного процесса и рецидивами клинических проявлений у пациентов с рассеянным склерозом. По словам исследователей, это может указывать на наличие общих или параллельных механизмов, определяющих реактивацию аутоиммунных процессов у предрасположенных индивидов.
Перспективы дальнейших изысканий авторы нынешней работы усматривают в более точном изучении механизмов иммунной дисрегуляции на фоне аллергии и определении особенностей влияния подобной регуляции на активность воспалительного процесса при рассеянном склерозе. Учитывая корреляционный характер проведенного исследования, ученые подчеркнули обусловленные этим ограничения клинической применимости полученных результатов. Тем не менее даже теоретические корреляционные предположения освещают новый ракурс понимания иммунных механизмов регуляции у пациентов с установленным диагнозом рассеянного склероза. Поэтому неоспорима необходимость масштабных проспективных исследований, которые бы позволили не только подтвердить представленные выводы, но и уточнить основные биологические механизмы, раскрывающие новые терапевтические и профилактические стратегии для пациентов с рассеянным склерозом.
Рассеянный склероз (РС) является прогрессирующим заболеванием. Это означает, что система, созданная для поддержания здоровья вашего тела, по ошибке атакует части тела, которые жизненно важны для повседневной работы. Защитные покрытия нервных клеток повреждаются, что приводит к снижению функции головного и спинного мозга.
Первые признаки склероза у молодых проявляются в возрасте от 20 до 40 лет. Обычно они идут на спад, но затем вновь возвращаются. Больного может беспокоить один симптом, а затем месяцы или годы проходят без каких-либо проявлений болезни. Проблема также может случиться только один раз, но потом уйти и никогда не возвращаться. У некоторых людей ухудшение состояния усиливается в течение недель или месяцев.
Своевременное обращение к врачу позволит контролировать недуг и поможет понять специалисту, насколько эффективно ваше лечение.
![Как проявляется рассеянный склероз]()
Первые признаки рассеянного склероза у молодых
Первые показатели разнообразны и непредсказуемы, зависят от того, какая часть центральной нервной системы поражена и в какой степени.
Наиболее распространены у молодых людей нарушения зрения, чувствительности, эмоциональной сферы, функционирования мозжечка, работы тазовых органов. Фактически любой неврологический симптом может быть вызван рассеянным склерозом. Некоторые сразу очевидны. Другие, такие как усталость, онемение и когнитивный туман, могут быть незаметны. Это состояние больному довольно трудно описать окружающим, что затрудняет понимание тревожных признаков родными и близкими.
Мнение эксперта
Поражение зрительного нерва
Общая проблема со зрением, называемая неврит зрительного нерва, рассматривается как ранний показатель РС. Он считается более «конкретным» признаком по сравнению с «расплывчатыми» неврологическими симптомами, такими как покалывание или онемение.
Для неврита зрительного нерва характерны:
- временная потеря зрения;
- дальтонизм;
- боль в глазах;
- двойное зрение.
В дополнение к невриту зрительного нерва, который сопровождает РС, добавляется непроизвольное движение глаз.
Нарушение чувствительности
Уникальным аспектом признаков рассеянного склероза считается чрезвычайно распространенная температурная чувствительность пациентов, у которых неврологические симптомы временно усугубляются повышением (или снижением) температуры тела.
Тепловая чувствительность, или феномен Утоффа, встречается у 60–80 % пациентов с данным заболеванием. Повышение температуры тела может вызвать временное ухудшение состояния, что обычно связано с воздействием теплой среды или физическими упражнениями и длится до тех пор, пока внутренняя температура не вернется к базовым значениям. Однако снижение температуры тела в результате принятия холодных ванн или воздействия низких температур окружающей среды также может спровоцировать ухудшение клинической картины патологии.
Эпизоды температурной чувствительности среди пациентов со склерозом также известны как псевдообострения или псевдорецидивы. Хотя увеличение признаков может быть сходным по своему характеру с теми, которые возникают во время обострения, ухудшение состояния не связано с активным прогрессированием недуга и носит временный характер. Причем симптоматика вновь приходит в норму при восстановлении внутренней температуры. Поэтому больной испытывает значительные трудности в поддержании соответствующего уровня физической активности
Нарушения работы мозжечка
Проблемы координации распространены при рассеянном склерозе и возникают главным образом из-за патологии в самом мозжечке или при нарушении мозговых связей. Пациенты могут иметь либо острую дисфункцию, связанную с острым обострением, либо хронические мозжечковые проблемы при прогрессирующем заболевании.
Вовлечение соединений мозжечка и ствола мозга происходит во время обострения довольно часто. Рецидив мозжечка в начале развития болезни связан с повышенным риском его поражения во время последующего течения РС. Опыт показывает, что вовлечение мозжечка в начале заболевания ухудшает прогноз. В недавнем исследовании базы данных приблизительно у 15 000 пациентов, которые испытали в общей сложности 50 000 обострений, рецидивы мозжечка составляли приблизительно 10 % от всего количества. Они чаще встречались у молодых мужчин и лиц с более длительной продолжительностью прогрессирования.
Считается, что у 80 % пациентов с установленным РС возникает тремор, который особенно распространен у больных с прогрессирующим заболеванием. Это следствие нестабильного функционирования мозжечка. Тремор может поражать конечности, туловище, голосовые связки и голову, но такая тяжелая его форма — относительно редкое последствие склероза.
Таким образом, мозжечковая дисфункция может быть явным показателем прогрессирующего РС. В целом, это влечет за собой повышенную инвалидность и неблагоприятные прогнозы.
Расстройства в функционировании тазовых органов
Шестьдесят восемь процентов людей с РС испытывают одну или несколько видов патологий тазового дна. Симптоматика включает потерю или отсутствие контроля над мочевым пузырем или кишечником: недержание мочи, частоту и срочность мочеиспускания, недержание кишечника, сексуальную дисфункцию, пролапс тазовых органов и боль в области таза, связанную со «спастическим» дном таза.
Среди пациентов с РС наиболее распространен диагноз — спастический (гиперактивный) мочевой пузырь. Орган не в силах удерживать нормальное количество мочи в мочевом пузыре, который не опорожняется должным образом.
Для спастического мочевого пузыря характерны:
- частные мочеиспускания;
- нерешительность в начале мочеиспускания;
- частое ночное мочеиспускание;
- недержание мочи;
- невозможность полностью опорожнить мочевой пузырь.
Здоровая функция мочевого пузыря важна для долгосрочного здоровья почек, профилактики инфекций, личной независимости, уверенности в себе и улучшения качества жизни. Необработанные проблемы с мочевым пузырем могут вызвать:
- нарастание слабости;
- инфекции мочевого пузыря и мочевыводящих путей (ИМП) или камни в почках, которые причиняют серьезную боль и ставят под угрозу общее состояние здоровья;
- проблемы с работой, домом и социальной деятельностью;
- потерю независимости, самооценки и уверенности в себе.
Ранняя медицинская оценка важна для определения причины дисфункции мочевого пузыря и выбора подходящих методов лечения. Более серьезные проблемы с мочеиспусканием могут привести к инфекциям крови и кожи.
Расстройства эмоциональной сферы
Эмоциональные нарушения часто распространены при РС и включают изменения настроения и состояние аффекта. Важные нарушения настроения — это серьезные депрессии, панические атаки и чувство тревоги. Их отношение к болезни многофакторное и сложное, и степень, в которой они являются прямыми последствиями болезни, остается неясной.
Симптомы нарушений настроения у молодых людей с РС не отличаются от тех же признаков у здоровых и так же хорошо поддаются стандартному лечению. Расстройствами аффекта являются эйфория, патологический смех и плач, а также другие симптомы. Эти нарушения — результат нехватки миелина и один из наиболее характерных показателей рассеянного склероза.
Настроение и аффективные расстройства могут причинить огромную боль и душевные страдания пациенту и привести к разрушению семьи, карьеры и общественной жизни. Врачи, которые могут эффективно диагностировать и лечить такое, могут оказать существенное влияние на качество жизни пациентов.
Диагностика раннего рассеянного склероза
Врач должен выполнить все необходимые неврологические обследования, изучить историю болезни и провести ряд других тестов, чтобы определить наличие склероза у молодого пациента.
Диагностическое тестирование может включать в себя следующие процедуры:
- МРТ сканирование. Использование контрастного красителя с помощью МРТ позволяет врачу выявлять активные и неактивные поражения в головном и спинном мозге;
- визуальный тест вызванных потенциалов — требует стимуляции нервных путей для анализа электрической активности мозга. В прошлом слуховые потенциальные тесты также использовались для диагностики заболевания;
- исследования позвоночника — проводится исследование спинного мозга для выявления нарушений в спинномозговой жидкости. Это может помочь исключить вероятность инфекций;
- анализы крови — проводятся для исключения вероятности других патологий с похожими показателями.
Постановка диагноза требует доказательств того, что демиелинизация (истребление иммунной системой миелина) происходит в разное время в более чем одной области вашего головного и спинного мозга или зрительных нервов.
Процесс диагностики также требует исключения других недугов, имеющих сходные симптомы. Болезнь Лайма, волчанка и синдром Шегрена — это лишь несколько примеров.
Лечение рассеянного склероза у молодых людей
Лечение подразделяется на 3 категории:
- терапия обострений;
- замедление прогрессирования с помощью методов модификации;
- симптоматическая терапия.
Лечебные процедуры становятся все более сложными с исследованием дополнительных подтипов заболевания. Это снижает частоту и тяжесть обострений, а также накопление повреждений, обнаруженных с помощью магнитно-резонансной томографии.
Начало лечения для замедления воспалительных образований на ранних стадиях рассматривается как способ предотвращения развития инвалидности. Еще недостаточно сравнительных данных об эффективности, чтобы помочь медицинским работникам в оптимальном выборе терапии.
Юсуповская больница является одним из лучших центров по лечению рассеянного склероза в Москве. Обращайтесь за консультацией!
Прогноз
В среднем большинство заболевших людей живут примерно на семь лет меньше, чем здоровые люди. Такие пациенты, как правило, умирают от многих других заболеваний, таких как рак и болезни сердца. За исключением редких случаев тяжелого течения РС прогноз на долголетие в целом хороший.
Однако больным также приходится сталкиваться с другими проблемами, которые могут снизить качество их жизни. Несмотря на то, что большинство из них никогда не станут инвалидами, многие испытывают боль, дискомфорт и неудобства.
Прогноз зависит от типа склероза. Первичная прогрессирующая стадия характеризуется устойчивым снижением функций без обострений или ремиссий. Могут быть некоторые периоды неактивного снижения — каждый случай индивидуален.
В то время как у большинства людей с РС ожидаемая продолжительность жизни близка к нормальной, врачам может быть сложно предсказать, ухудшится ли их состояние или улучшится. Течение болезни сильно разнится по своему развитию у каждого по-разному. Однако в большинстве случаев недуг не является фатальным.
Рассеянный склероз - это аутоиммунное хроническое заболевание, центральную нервную систему, клетки головного и спинного мозга. Быстро прогрессирующая болезнь сопровождается множеством симптомов, среди которых отдельное место отводится появлению красных пятен на теле.
![Больной рассеянным склерозом]()
Рассеянный склероз - общее описание заболевания
Рассеянный склероз - это самое распространенное аутоиммунное, нейродегенеративное заболевание, поражающее головной и спинной мозг. Оно сопровождается воспалительным поражением нервных тканей. Каждое нервное волокно окружено миелином - слоем белка, защищающего его и передающее электрические сигналы из головного мозга в другие части тела. При рассеянном склерозе эта защитная оболочка разрушается. Нейродегенеративная болезнь вызывает демиелинизацию оболочек аксонов - нервных волокон, а также мозговых клеток.
![Общая характеристика патологии]()
Множественные очаги поражения сконцентрированы в центральной нервной системе, незначительные - в клетках периферической нервной системы. При отсутствии своевременного и правильно подобранного лечения рассеянный склероз уже через 10-15 лет может привести к потере основных навыков самообслуживания, способности к передвижению и полной инвалидности человека.
Чаще всего оно диагностируется в возрасте до 30-35 лет, в том числе и у пациентов детского возраста. В большинстве случаев от аутоиммунного заболевания страдают женщины и только ¼ случаев отводится мужчинам.
![Механизм развития болезни]()
Причины рассеянного склероза
На сегодняшний день окончательные причины появления красных пятен при рассеянном склерозе не установлены. Считается, что спровоцировать это заболевание может комбинация генетических и неблагоприятных внешних факторов окружающей среды, которая активизирует длинный перечень аутоиммунных реакций. Наиболее вероятные причины развития болезни:
- вирус Эпштейна-Барр;
- вирус герпеса;
- цитомегаловирус;
![Причины развития заболевания]()
Установлено, что среди жителей северных регионов рассеянный склероз встречается значительно чаще, чем в странах с тропическим климатом.
В процессе исследований ученые предположили, что это может быть связано с дефицитом солнечного света, что приводит к нарушению обмена витамина D.
Многие исследователи склонны к тому, что провоцирующим фактором в развитии рассеянного склероза являются частые инфекционные болезни, продолжительное курение, длительные депрессивные состояния, сильные и частые стрессы.
![Особенности протекания болезни]()
Первые симптомы рассеянного склероза
Очень важно своевременно выявить признаки развивающегося аутоиммунного заболевания и начать лечение. В таких случаях можно избежать опасных последствий, предотвратить ухудшение двигательной активности и избежать инвалидности.
Первые признаки болезни:
- Сыпь на коже тела, имеющая вид небольших красных пятен различной формы. Высыпания могут сопровождаться зудом, дискомфортом и жжением.
- Неприятное чувство онемения, временной слабости и покалывания в верхних и нижних конечностях.
![Клиническая картина патологии]()
![Первые проявления болезни]()
Также к начальным проявлениям рассеянного склероза относятся частые приступы головокружения, невриты лицевого нерва, сложности с соблюдением равновесия во время ходьбы, развитие гипотонии.
Симптомы поздних стадий рассеянного склероза
В процессе прогрессирования склероза симптомы болезни проявляются более ярко и выражено, существенно ухудшая жизнь человека. Заболевание носит циклический характер с периодами обострения и ремиссии.
Симптом Особенности Нарушение чувствительности Больного часто беспокоит зуд, жжение кожи, онемение конечностей, нарушается чувствительность пальцев рук (чаще всего одной руки), снижается мышечный тонус Серьезные нарушения зрения Слепота одного глаза, переходящая на второй, нарушенное цветовосприятие, неврит зрительного нерва, отсутствие синхронности в движении при попытке отвода в сторону Тремор верхних или нижних конечностей Тремор может поражать не только верхние или нижние конечности, но и туловище человека, значительно снижая качество его жизни Головная боль Регулярные приступы сильной головной боли являются одним из «предвестников» обострения рассеянного склероза Нарушения речи Речевые расстройства проявляются ее спутанностью, смазанностью, скованностью. Постепенно речь человека становится абсолютно невнятной Мышечное спазмирование Мышечное спазмирование приводит к невозможности управления руками и ногами, невозможности сохранять равновесие во время движений и полной инвалидности Одним из опасных признаков является ухудшение умственной деятельности, заторможенное мышление, снижение памяти и концентрации внимания.
![Основные симптомы заболевания]()
Диагностика заболевания
Считается, что чем раньше был диагностирован рассеянный склероз, тем благоприятнее прогноз его лечения. Инвалидизация ожидает 75% пациентов с этим аутоиммунным заболеванием, но своевременная диагностика позволяет на несколько десятков лет отсрочить этот момент.
Для определения болезни врачи используют специальные диагностические критерии. К ним относятся:
- наличие признаков множественных очаговых поражений клеток и тканей центральной нервной системы;
- прогрессирующий характер развития болезни с постепенным нарастанием симптомов;
- отсутствие стабильной и специфической симптоматики.
![Методы диагностики болезни]()
В обязательном порядке проводится МРТ головного мозга и отдельных участков спинного мозга. Это обследование позволяет выявить локализацию димиелинизации и определить точное распределение ее очагов. В качестве дополнительного метода диагностики может проводиться микроскопическое и биохимическое изучение спинальной пункции.
Для определения рассеянного склероза обязательно определяется уровень миелина и степень его активности.
Дополнительно могут назначаться такие обследования, как ССВП, ЗВП, определение биоэлектрической активности тканей головного мозга, стабилография и аудиометрия.
![МРТ рассеянного склероза]()
Медикаментозное лечение рассеянного лечения
Современная медицина относит рассеянный склероз к неизлечимым заболеваниям. При данном заболевании проводится симптоматическое лечение, направленное на улучшение качества жизни человека и предупреждение его инвалидности.
Основные лекарственные препараты при рассеянном склерозе:
- препараты калия и магния - Аспаркам, Панангин;
- нормализация работу желудочно-кишечного тракта - Омез, Ультоп, Омепразол;
- антидепрессанты и транквилизаторы - Феназепам, Ципрамил, Паксил;
![Препараты для лечения]()
![Ципрамил в таблетках]()
В большинстве случаев проводится терапия гормональными препаратами - глюкокортикостероиды назначаются в повышенной дозировке на короткий период, до 3-5 суток.
Для этой цели применяется препарат Метилпреднизолон - он помогает купировать острые воспалительные процессы, поражающие нервные клетки.
Нарушения зрения на фоне рассеянного склероза чаще всего имеют временный характер и проходят самостоятельно. В случае резкого и сильного снижения зрения, ухудшающего качество жизни, назначаются гормональные препараты - Клоназепам, Баклофен, Габапентин.
![Клоназепам в таблетках]()
Локальное лечение красных пятен на теле
Дополнительно к основным методам лечения рассеянного склероза могут назначаться фармакологические средства, действие которых направлено на устранение красной сыпи и восстановление кожных покровов. Так как заболевание носит аутоиммунный характер, чаще всего назначаются гормональные препараты для местного нанесения на пораженные участки кожи.
![Мазь с гидрокортизоном]()
Хороший эффект в лечении красных высыпаний на теле можно получить при использовании Гидрокортизоновой, Преднизолоновой мази, Ирикара, Акридерма, Элокома, Синафлана, Дермовейта. Гормональные лекарственные препараты необходимо наносить на пораженные участки кожи 2-4 раза в сутки, возможно под окклюзионную или фиксирующую повязку.
Они имеют широкий перечень противопоказаний, поэтому их должен подбирать и назначать только лечащий врач. Эти медикаментозные средства отличаются высокой эффективностью, они устраняют не только красные пятна, но и другие неприятные симптомы - зуд, жжение, шелушение и стянутость кожных покровов.
![Акридерм в форме крема]()
Но такие лекарства нельзя использовать на протяжении длительного времени - они относятся к глюкокортикостероидам, которые могут вызывать множество побочных действий.
Коррекция образа жизни при рассеянном склерозе
Успех лечения рассеянного склероза зависит не только от своевременности диагностики и правильно подобранных медикаментозных средств, но и от коррекции привычного образа жизни.
Основные рекомендации врачей:
- Избегать перегрева организма - обязательно пользоваться солнцезащитными головными уборами и зонтами в жаркую погоду, не находиться длительное время под прямыми солнечными лучами.
![Как избежать обострения]()
![Питание при патологии]()
В основе рациона должны преобладать здоровые продукты - свежие овощи, фрукты и ягоды, диетические сорта мяса, птицы и рыбы, морепродукты, кисломолочная продукция и крупы.
![Профилактика развития болезни]()
Краткое резюме
Рассеянный склероз - опасное и распространенное заболевание, поражающее нервные клетки головного и спинного мозга. Оно проявляется различными неспецифическими признаками, среди которых - красные высыпания на коже тела. Длительное отсутствие лечения приводит к тяжелым, необратимым последствиям - от ухудшения зрения до полной инвалидности человека.
Читайте также:





















