Крапивница при лимфоме ходжкина
Обновлено: 25.04.2024
Лимфомой называют онкологическое поражение, которое берёт своё начало с лимфоидной ткани или перерождённых лимфоцитов. Учитывая, что в процесс задействован кровоток, через время поражаются все лимфатические узлы, а также другие органы, включая костный мозг. Заболевание одинаково диагностируют как у взрослых, так и у детей. При своевременном обращении за медицинской помощью удаётся устранить болезнь. Лечение лимфомы за границей проходит с учётом новых стандартов.
Принимая во внимание тот факт, что весь процесс локализуется в лимфатических узлах, первые симптомы заболевания можно будет наблюдать именно по ним. У взрослых зачастую увеличиваются в размерах подмышечные и подчелюстные узлы. На этом этапе определить проблему не составляет труда. Если провести УЗИ, то окажется, что весь отдел имеет затемнения. При обычном воспалении на некоторых местах есть просветы. Любой хороший доктор направит человека на дальнейшее дообследование, где диагноз будет подтверждён или не подтверждён (такое бывает крайне редко). При подтверждении диагноза стоимость обследования будет включена в общую цену на лечение рака за рубежом.
Симптомы лимфомы на первой и второй стадии
Что касается первой стадии заболевания, то она себя может никак не проявлять, симптомы видимые появляются уже ближе ко второй. Речь главным образом идёт о воспалении лимфатических узлов. Однако это не первый тревожный момент, на который стоит обратить внимание. Периодическое повышение температуры – это ещё очень тревожный симптом. Причём температура после жаропонижающих средств поднимается так же резко и к такой же отметке, как и была до этого. Кроме этого, человек сильно потеет, его трусит.
Сильное потоотделение наблюдается также вне зависимости от температуры тела. Человек может просыпаться мокрым с утра, даже если в комнате достаточно прохладно. Подобное обычно связано с нарушениями эндокринной функции, в результате чего незначительно повышается температура, поэтому и потоотделение повышается.
Резкая потеря веса – это ещё один важный нюанс, который требует внимания.
Обычно подобное обусловлено следующими моментами:
Заметив один или несколько тревожных симптомов, необходимо немедля обращаться к доктору и проходить обследование. Никто не говорит о том, что придётся проходить лечение лимфомы за границей. Вполне возможно, что причина кроется в другой проблеме, менее сложной. Однако сказать об этом наверняка сможет только доктор.
Какие бывают симптомы третьей стадии лимфомы
На третьей стадии заболевания не заметить явные симптомы невозможно. Одним из таких является постоянная усталость. Человек может ничего не делать, но при этом ему тяжело встать с постели или заставить себя выполнить хоть какую-то работу. Дело в том, что белковые цитоксины, когда они находятся в должной концентрации, прекрасно сопротивляются всем негативным внешним проявлениям, однако когда их через чур много, начинают вредить организму, забирая его силы.
Этот симптом является одним из самых ярких и «кричащих», на него следует обратить особое внимание. Если сил нет и это не связано с переработкой, постоянной занятостью и стрессами, значит, что-то не так.
Если температура плохо сбивается жаропонижающими лекарствами, а через время повышается вновь, это является важным и в то же время опасным сигналом, игнорировать который нельзя ни в коем случае.
Характерным для лимфомы симптомом является высыпание на коже. Оно никак не связано с аллергией – всё намного проще. С кровотоком атипичные клетки без труда проникают во все органы, где начинают расти и увеличиваться. Организм «понимает», что такие группы опухолей травят его, поэтому старается избавиться от токсинов путём выведения их через ткани эпителия. В итоге на кожных покровах появляются пятна, которые не удаётся устранить путём применения антигистаминных средств.
В некоторых случаях симптоматика настолько размыта, что даже сложно понять, к какой области медицины отнести то, что происходит.
У некоторых пациентов лимфома может достаточно долго себя не проявлять, что является большим минусом. Диагностированное на ранних стадиях заболевание поддаётся устранению намного лучше. А весь процесс не занимает много времени. Лечение рака в Израиле проходит, исходя из новых технологий, поэтому медики сделают всё возможное, чтобы помочь пациенту избавиться от проблемы.
Что касается четвёртой стадии заболевания, то на этом этапе симптоматика не сильно отличается от третьей. Если болезнь себя никак не проявляла до этого момента, то «звоночки» будут массовыми и серьёзными.
Человек может ощущать:
- постоянную слабость, сонливость, вплоть до потери создания;
- тошноту, отвращение от еды;
- боль в костях и ломоту во всём теле;
- внезапное повышение температуры тела.
Кроме этого, кожные покровы теряют здоровый цвет и становятся серыми. Так происходит потому, что организму не хватает полезных элементов и витаминов, которые он расходует с такой скоростью.
Важно не списывать недомогание на простуду или вирусные инфекции, а в обязательном порядке незамедлительно посетить доктора, проводящего лечение рака за рубежом.
Симптомы лимфомы в зависимости от её типа
Существует несколько видов лимфомы, симптомы у каждого из них также отличаются. Не зря лечение лимфомы Ходжкина за границей проводят по одной схеме, а неходжкинских, например, совершенно иначе.
Клиника болезни Ходжкина и нарушения иммунитета при ней
В большинстве случаев клиническая картина болезни Ходжкина очевидна. Больной случайно замечает у себя припухший болезненный лимфатический узел на шее или в другом месте, и биопсия подтверждает диагноз. Места первичного поражения включают лимфатические узлы шеи (70% всех случаев), подмышечной (25%) и паховой областей (10%). Как правило, лимфатические узлы растут медленно, и обычно их увеличение видно на рентгенограммах, полученных за месяцы или за годы до того, как рост будет замечен самим больным.
Описаны случаи очень быстрого роста лимфатических узлов, и иногда они становятся такими же болезненными, как при инфекциях верхних дыхательных путей. При этих инфекциях размеры лимфатических узлов сильно варьируют, и врач может предположить всего лишь наличие воспалительного процесса.
У 25% больных при осмотре присутствует конституциональная симптоматика. Наиболее часто возникает лихорадочное состояние с обычно невысокой температурой, но в отдельных случаях повышение температуры, особенно к вечеру, может достигать 40 °С, и к утру температура понижается.
На поздних стадиях болезни могут развиваться приступы лихорадки, продолжительностью 1-2 недели (лихорадка Пель-Эбштейна), однако это наблюдается достаточно редко и нехарактерно для болезни Ходжкина. По ночам могут наступать такие приступы потливости, что больные просыпаются. Вообще, потливость наблюдается у многих здоровых людей, и поэтому данный симптом не является определяющим. Поздние стадии болезни или наличие крупной опухоли связаны с потерей веса.
Важными с клинической точки зрения представляются все три симптома (лихорадочное состояние, потливость, и более чем 10%-я потеря в весе), поскольку случаи, при которых проявляются один или несколько из них, характеризуются плохим прогнозом.
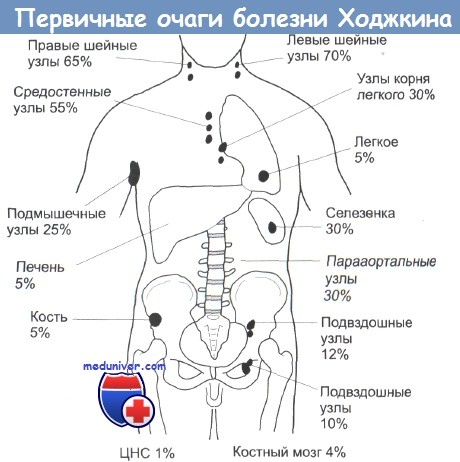
У 5-10% больных при осмотре обнаруживается распространенный прурит, однако у многих он развивается при рецидиве болезни. В тяжелых случаях этот недуг доставляет больному много беспокойств: при расчесах кожа покрывается струпьями, особенно в ночное время. Причины развития прурита неизвестны. При успешном лечении этот симптом проходит. Для очень небольшой части больных (2-5%) характерно развитие болей в пораженных лимфатических узлах при употреблении алкоголя.
Боли имеют ноющий или пульсирующий характер, возникают в первые минуты после приема алкоголя и продолжаются от нескольких минут до часа. Их развитие связано с вовлечением в патологический процесс средостенных лимфатических узлов (нодулярный склероз).
К числу других редких системных особенностей болезни Ходжкина относится аутоиммунная гемолитическая анемия (хотя обычно антиглобулиновый тест в отсутствие гемолиза оказывается положительным) и иммунная тромбоцитопения. Могут наблюдаться различные эритематозные кожные высыпания, такие как эритродермия, мультиформная эритема, повреждения псориазного типа и буллезная сыпь
Увеличение лимфатических узлов иногда приводит к развитию симптоматики, связанной с компрессией. Это отек конечности и боли, обусловленные ущемлением нервных окончаний; кашель, стридулезное дыхание или обструкция верхней полой вены из-за процесса в средостении; обструкция нижней полой вены или мочеточников парааортальными лимфатическими узлами и обтурационная желтуха, связанная с поражением лимфатических узлов в области ворот печени.

Увеличение размеров внутренних лимфатических узлов молочной железы может привести к расширению грудной стенки в области грудины. В противоположность лимфомам неходжкинского типа, миндалины и кольцо Вальдейера затрагиваются редко. Если это все же происходит, то связано с поражением верхних шейных лимфатических узлов.
Иногда при болезни Ходжкина обнаруживаются поражения легких. Дифференциальную диагностику с инфекционными процессами и бронхиальными опухолями проводят по данным анализа бронхолегочного конденсата и биопсии. Эндобронхиальная форма болезни Ходжкина встречается в крайне редких случаях. Для нее характерны стридор и кровохарканье. Гораздо более часто инфильтрация легкого происходит при непосредственном распространении опухоли от лимфатических узлов корня легкого или средостения.
При рентгенографическом обследовании грудной клетки, которое проводится при болезни Ходжкина, узелки в легком легко пропустить. Поэтому если при постановке диагноза возникают затруднения, то больному полезно назначить КТ-обследование. Инфильтрация плевры обычно проявляется в виде выпота, и почти всегда связана с поражением средостения и легкого. При обширных поражениях средостения, плевральный выпот может быть вызван обструкцией лимфатических протоков, а не инвазией опухоли. С этим же бывает связан хилоторакс.
Диагноз инфильтрации плевры можно надежно поставить только сделав биопсию или проведя КТ, при которой в плевре или в легком можно заметить узелки опухоли. Цитологический анализ обычно не дает результатов, поскольку RS-клетки редко обнаруживаются.

Примерно у 5% больных при осмотре выявляется поражение костного мозга. Почти всегда оно связано с распространением болезни Ходжкина и с конституционными симптомами. Диагноз ставится по результатам биопсии. У больных на ранней стадии заболевания лишь очень небольшое количество биоптатов при анализе дают положительные результаты, но на поздних стадиях болезни данные обычного анализа крови могут свидетельствовать о поражении костного мозга.
Последнее более вероятно, если по результатам анализа обнаружена анемия, тромбоцитопения или лейкопения. Поскольку при болезни Ходжкина поражение костного мозга носит очаговый характер, результаты анализа биоптатов часто оказываются отрицательными.
Иногда при болезни Ходжкина отмечаются локальные поражения костей за счет прямого распространения опухоли от пораженных лимфатических узлов или при ее метастазирова-нии (обычно в этом случае опухоль распространяется повсюду). Это характерно для нодулярного склероза. Больные жалуются на боли, при обследовании в сыворотке обнаруживается повышенный уровень щелочной фосфатазы, на рентгенограммах видны повреждения остеобластного или литического характера, и изотопное сканирование костей дает положительный результат.
Наличие отдельных повреждений в костях не обязательно должно свидетельствовать о IV стадии болезни (т. е. когда поражение не ограничено лимфатическими узлами), и при применении средств местной терапии больных можно вылечить с хорошим прогнозом.

Инфильтрация кожи и подкожной клетчатки при первичном осмотре обнаруживаются редко, но могут наблюдаться в участках, расположенных над лимфатическими узлами, или вдоль путей оттока лимфы. Это особенно проявляется при остром течении болезни. Узелки опухоли обычно безболезненные, но могут изъязвляться. Повреждения подкожной клетчатки могут быть заметны на груди. При первичной болезни Ходжкина крайне редко наблюдаются поражения покровной ткани.
Если при болезни Ходжкина происходит поражение центральной нервной системы (ЦНС), то обычно оно затрагивает спинной мозг. Это наблюдается в редких случаях и, как правило вызвано увеличением размеров лимфатических узлов, сужающих позвоночное отверстие, что служит причиной ущемления нервных окончаний. Клинически оно проявляется болями, парестезиями или компрессией спинного мозга. При этом необходимо неотложное медицинское вмешательство, из-за серьезного риска развития параплегии. Если при осмотре появилось подозрение на повреждение спинного мозга, то обычно после ламинэктомии проводят гистологическое исследование с целью постановки диагноза.
Для лечения больному назначают курс лучевой терапии. В случаях когда диагноз уже поставлен, обычно лечение проводят методом лучевой терапии и назначают стероиды. Компрессия спинного мозга может носить локальный характер, что не является показанием к использованию химиотерапии. В редких случаях при болезни Ходжкина обнаруживается распространение патологического процесса на паутинную и мягкую оболочки мозга. При этом развивается клинический синдром базилярного злокачественного менингита, при котором наступает паралич черепных нервов, или проявляются признаки повышения внутричерепного давления.
При болезни Ходжкина кишечник поражается редко, и при постановке диагноза нужно проявлять максимум внимания, поскольку гораздо чаще приходится иметь дело с неходжкинскими лимфомами органов желудочно-кишечного тракта. Тем не менее известны отдельные случаи поражения пищевода, желудка, а также тонкого и толстого кишечника. Эти опухоли не отличаются от других, образующихся обычно в тех же местах. Когда болезнь поражает тонкий кишечник, повреждение обычно развивается на конце подвздошной кишки, что может вызвать развитие синдрома мальабсорбции.

Поражение мочепроводящих путей редко проявляется клинически, и часто вследствие развившегося гидронефроза наблюдается сдавление мочеточника. Инфильтрация почки опухолью клинически проявляется лишь в крайне редких случаях болезни Ходжкина. Столь же редко наблюдаются случаи нефротического синдрома, связанные или с гломерулонефритом, развивающимся по иммунокомплексному механизму, или со сдавлением опухолью почечных вен.
Болезнь Ходжкина может сопровождаться развитием паранеопластических синдромов. При этом у больных со стороны ЦНС может развиваться прогрессирующая мультифокальная лейкоэнцефалопатия. Это тяжелое демиелинизирующее заболевание, которое заканчивается смертельным исходом. Сейчас известно, что оно вызывается паповавирусом. У больных развивается деменция, наступает потеря ориентации, и образуются очаговые поражения мозга, вызывающие кому и приводящие к смерти.
Развитие дисфункции мозжечка, обусловленной разрушением клеток Пуркинье в черве этой структуры мозга, приводит к прогрессирующей атаксии, особенно к ее мозжечковой форме. При лечении болезни Ходжкина функция мозжечка не восстанавливается. Чаще, чем это можно было ожидать, исходя из статистических данных, при болезни Ходжкина развивается синдром Гийена-Барре. В головном мозге также развивается сегментный грануломатозный ангиит. Это заболевание может вылечиваться методами, которые используются при лечения болезни Ходжкина, и, вероятно, его возникновение связано с попаданием вируса Varicella Zoster.

Нарушения иммунитета при болезни Ходжкина
У больных с распространенной формой болезни Ходжкина даже до начала лечения защита организма от инфекций нарушена. В результате лечения методами лучевой и химиотерапии происходит еще большее ослабление защитных механизмов. При распространенном заболевании отмечено подавление реакции замедленной гиперчувствительности по отношению к различным антигенам, например к туберкулину, Candida, антигену эпидемического паротита и к гистоплазмину.
При болезни Ходжкина у больных развивается чувствительность к оппортунистическим инфекциям. Это бактериальные инфекции, вызываемые Pseudomonas и туберкулезной палочкой, грибковые (Candida и Aspergillus) и вирусные (герпес зостер и герпес симплекс). Чувствительность ко всем этим заболеваниям, вероятно, связана с подавлением клеточного иммунитета (CMI).
Чем глубже зашла болезнь, тем больше вероятность утраты иммунореактивности, однако оценка иммунологического статуса организма при обследовании больных с поставленным диагнозом не имеет существенного клинического значения. Степень распространения болезни лучше оценивать более прямыми методами.
Лечение больных на поздних стадиях заболевания с помощью цитостатиков опасно по многим причинам; одна из наиболее важных — дополнительное подавление иммунитета, которое может повлечь за собой смерть больного в результате распространения инфекции.
Видео техники пальпации лимфатических узлов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Кожная сыпь при лимфогрануломатозе. Периферические лимфатические узлы при лимфогрануломатозе
При лимфогрануломатозе иногда наблюдаются кожные высыпания различного характера. В частности, у одной нашей больной на коже туловища имелась розеолезная сыпь.
Цвет кожных покровов во многих случаях также является довольно характерным для больных лимфогранулематозом. Своеобразная землисто-желтая окраска кожных покровов при осмотре больного (при дневном свете) наряду с другими признаками заставляет заподозрить у него лимфогрануломатоз. Такой цвет кожи мы отметили у 12 больных. Выраженность этого признака была различной.
Среди всех прочих клинических симптомов лимфогранулематоза наиболее важным является наличие увеличенных периферических лимфатических узлов, признаки сдавления органов средостения, увеличение селезенки и характерные изменения крови. Для лймфогрануломатоза вообще наиболее характерно системное поражение лимфатических узлов, наблюдаемое в 95,2% случаев всех форм данного заболевания (Ф. Я. Бордюг). Поэтому поражение лимфатических узлов средостения обычно сопровождается увеличением периферических лимфатических узлов, наличие которых часто можно определить уже в начальных стадиях заболевания.
Джексон и Паркер (Jackson, Parker) (по Бредфорду, Мехону и Гроу) отмечают, что из 90 наблюдавшихся ими больных с лимфогрануломатозным поражением медиастинальных и бронхопульмональных лимфатических узлов только у одного отсутствовало увеличение лимфатических узлов на периферии. Увеличение периферических лимфатических узлов наблюдалось у 16 из 22 наших больных.
Появление увеличенных периферических лимфатических узлов может быть первым или одним из первых клинических признаков начавшегося заболевания. Но нередко (шесть наших больных) у больных с выраженной медиастинальной формой лимфогрануломатоза в течение длительного времени (1,5—2 года) периферические лимфатические узлы не определяются. Чаще всего имеются пораженные лимфатические узлы одновременно в двух и более областях: надключичные, подмышечные и шейные. Реже поражаются паховые, подключичные, подчелюстные лимфатические узлы. У двух наших больных определялось увеличение лимфатических узлов и в молочных железах, где также имеются лимфатические сосуды и узелки.
Лимфатические узлы (отдельные или в конгломерате) могут достигать больших размеров (до 14 см в диаметре, по нашим наблюдениям). Лимфатические узлы обычно безболезненны, подвижны, вначале отличаются средней плотностью. В дальнейшем (при обратном развитии процесса) плотность их значительно возрастает. В конгломерате увеличенных лимфатических узлов возможно одновременное наличие как мягких, так и плотных узлов (различная стадия процесса в узлах), что считается характерным именно для лимфогрануломатоза. Как исключение, наблюдается спаяние с кожей и изъязвление лимфатических узлов. Само собой разумеется, что только одно наличие увеличенных лимфатических узлов еще не может служить доказательством лимфогрануломатоза. Для постановки диагноза необходимы и другие клинико-рентгенологические симптомы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Осложнения лечения болезни Ходжкина
В отдельных статьях на сайте рассматривались общие вопросы развития токсических эффектов у больных после назначения им лучевой терапии и химиотерапии - их можно найти воспользовавшись формой поиска на главной странице сайта.
В данной статье далее рассматриваются токсические осложнения при лечении болезни Ходжкина.
Острые токсические эффекты при химиотерапии
Подавление функциональной активности костного мозга химиотерапией. Это обычное токсическое осложнение, характерное для всех стандартных рецептур, которые используются для лечения болезни Ходжкина. В большинстве клиник снижают назначаемые дозы препаратов, в зависимости от данных анализа крови, не приостанавливая цикл лечения, хотя иногда последнее оказывается необходимым.
Токсический эффект носит кумулятивный характер, и в процессе лечения необходимо постоянно контролировать состояние больного. В особенности это относится к лицам пожилого возраста, которым ранее назначалась лучевая терапия с использованием широкопольного облучения (EF), и к больным с далеко зашедшим патологическим процессом.
Проблема токсичности приобретает особенно острый характер при тотальном облучении лимфатических узлов, поскольку при этом в поле облучения попадает более 50% костного мозга, выполняющего кроветворную функцию. Для восстановления функциональной активности костного мозга после облучения требуется несколько лет, и часто оно происходит неполностью. Поэтому для лечения таких больных следует использовать химиотерапевтический метод с соблюдением всех мер предосторожности.
Подавление иммунитета химиотерапией. Лечение дополнительно подавляет клеточный иммунитет, который при распространенном патологическом процессе уже подавлен. Неизбежным последствием широкопольного облучения является лимфопения, которая сохраняется в течение нескольких месяцев. Большинство цитостатиков, особенно алкилирующие агенты и стероиды, также вызывают подавление клеточного иммунитета.
Поэтому у больных часто развиваются инфекции, вызываемые herpes zoster и herpes simplex, которые могут угрожать жизни. В настоящее время случаи туберкулеза отмечаются редко, однако иногда проявляются такие инфекционные заболевания, как пневмокиста, цитомегаловирусная инфекция и аспергиллез.

Отдаленные последствия лучевой терапии болезни Ходжкина
Относительно частым осложнением лучевой терапии является радиационный пневмонит, приводящий к фиброзу. Он развивается, если облучение проводилось в дозе, превышающей 40 Гр. Поэтому при массивных поражениях области средостения следует с осторожностью подходить к выбору лечебных процедур. Для уменьшения размера опухоли перед облучением часто назначают курс химиотерапии.
Однако остается неясным, достаточно ли после этого облучить только оставшуюся ее часть. При облучении небольших лимфатических узлов осложнения бывают крайне редко.
Ранее, при использовании старых моделей облучателей, существовал повышенный риск развития у больного инфаркта миокарда, причем смертность от острой сердечной недостаточности возрастала с увеличением общей дозы радиации и величины поля облучения.
С использованием современной аппаратуры относительный риск развития у больных острой сердечной недостаточности снизился с 6 до 2 раз. Иногда при облучении области средостения развивается перикардит, сопровождающийся выпотом, который обычно проходит.
Хотя этот процесс протекает бессимптомно, у больного могут возникнуть боли. При использовании современной аппаратуры констриктивный перикардит стал крайне редким осложнением, наступающим после облучения средостенной области.
После облучения в поле с конфигурацией «накидка» иногда (в 5% случаев) у больных развиваются клинические признаки гипотиреоидизма. Однако гораздо чаще (в 30% случаев) у них наблюдается преходящее повышение уровня гормонов, стимулирующих функцию щитовидной железы.
Это внезапно может привести к тяжелым последствиям, и у таких больных необходимо ежегодно проверять функцию щитовидной железы. Осложнения со стороны кишечника, наступающие после облучения поддиафрагмальной области, наблюдаются редко и служат причиной диареи (иногда с примесью крови), стеатореи и непроходимости кишечника. Они зависят от величины поля облучения и дозы радиации и с большей вероятностью развиваются в случае, если раньше кишечник был смещен в сторону при воспалительном процессе или в результате хирургического вмешательства.
Наиболее частым осложнением со стороны ЦНС является развитие синдрома Лермитта (парестезия нижних конечностей), который часто проявляется и при сгибании шеи (звон в ушах). Обычно осложнение проходит без последствий. При современных методах лучевой терапии трансверсальный миелит развиваться не должен.
Через 1-5 лет после многократного облучения областей периферических нервов иногда могут развиваться периферические невропатии.
Сперматогенез нарушается даже после облучения яичек в дозе, достигающей 50 сГр. При больших дозах изменения наступают быстрее, носят более глубокий и долговременный характер. При дозе выше 5 Гр нарушение сперматогенеза часто становится необратимым. При облучении области таза и эффективном экранировании, доза облучения не должна превышать 100 сГр. Доза облучения, вызывающая полное прекращение функции яичников, выше, чем для яичек. Иногда для того, чтобы вывести яичники за пределы поля облучения, проводят овариопексию.

Отдаленные токсические эффекты при химиотерапии болезни Ходжкина
После применения химиотерапии у женщин в той или иной степени может подавляться репродуктивная функция. У большинства женщин укорачивается детородный период. С каждой больной следует внимательно обсудить возможность такого осложнения, особенно если женщина со временем рассчитывала иметь ребенка. У женщин в возрасте пременопаузы может развиться стойкая аменоррея с последующим наступлением менопаузы. Аменоррея часто наступает в ходе лечения, но обычно со временем менструации возвращаются.
У многих пациенток после лечения рождались здоровые дети. В то же время, из-за возможности проявления тератогенных эффектов химиопрепаратов, обычно рекомендуется прерывать беременность.
После лекарственного лечения мужчин, особенно с использованием рецептур, содержащих алкилирующие агенты и прокарбазин, у них почти всегда развивается азооспермия. Стерильность проходит в редких случаях. Мужчинам, которые впоследствии рассчитывают иметь детей, настоятельно рекомендуется до начала лечения поместить образец спермы в банк. Обычно на поздних стадиях болезни Ходжкина даже у нелеченных больных развивается олигоспермия.
В течение первых 5 лет после химиотерапии МОРР, кумулятивный риск заболевания опоясывающим лишаем составляет примерно 15%, а после лечения МОРР и TNI — 50%. Дессименированния форма лишая (9%) более характерна для больных, получавших комбинированную терапию, чем для тех, кому назначалась химио- или лучевая терапия (2%). Инфекции бактериального происхождения, особенно вызываемые пневмококками, чаще отмечаются у детей, а также у больных старше 50 лет, вероятно, у тех, которым была проведена спленэктомия.
Развитие вторичных опухолей после лечения болезни Ходжкина
В последние годы выяснилось, что после лекарственного лечения по поводу болезни Ходжкина у больных увеличивается риск развития вторичных раков. Впервые это было продемонстрировано для острого лейкоза нелимфоцитарного происхождения (ANL). В настоящее время риск развития ANL в течение 7 лет после лечения химиотерапевтическими препаратами или после комбинированной терапии составляет около 2%. Однако у больных старше 40 лет он может быть выше. Показано, что риск развития солидных опухолей превышает риск развития лейкозов.
Величина относительного риска развития для рака легкого составляет 4, для неходжкинских лимфом — 17, а для остальных опухолей — 2. Эти данные относятся ко всем группам больных и ко всем методам лечения. Рак легкого и молочной железы, а также саркомы костей особенно часто развиваются в области поля облучения. Рак молочной железы развивается в отдаленные сроки, вследствие облучения участка ткани железы, находившегося в поле. Рак молочной железы развивается спустя 10-15 лет после лечения, а возможно и в более поздний период.
Если больной во время лечения был достаточно молод, то величина кумулятивного риска через 30 лет составляет около 15%. У женщин степень риска снижается, если лечение было начато в периоде ранней менопаузы. Однако максимальная степень общего относительного риска возникновения вторичных раков отмечается для комбинированной терапии. На рисунке ниже представлена кумулятивная вероятность возникновения вторичных раков после лечения.
Известно, что алкилирующие агенты и прокарбазин являются потенциальными канцерогенами, однако причины развития ANL не выяснены. Возможно, что после лечения ABVD лейкоз развивается реже. Однако эта рецептура была введена в клиническую практику позже МОРР, и поскольку лейкоз развивается не раньше, чем через 5 лет после лечения, пока еще рано предполагать, что после лечения ABVD развивается меньше лейкозов.
Показатель риска возникновения лейкоза относится к выжившим, а не к леченным больным. Необходимо отметить, что по сравнению с опасностью развития вторичного рака риск возникновения рецидива болезни Ходжкина гораздо выше.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Лимфома – это поражение иммунной системы и внутренних органов, в которых скапливаются измененные клетки, нарушающие работу тканей.
Опухоль развивается в лимфатической системе, которая помогает нам бороться с инфекциями и другими заболеваниями. Циркулирующая в ней лимфа омывает все клетки организма и доставляет в них необходимые вещества, забирая отходы. В расположенных по всей ее сети лимфатических узлах опасные вещества обезвреживаются и выводятся из организма.
Лимфосистема дополняет кровеносную и помогает жидкостям перемещаться по телу. В отличие от крови, скорость движения которой задает «насос» – сердце, лимфа медленно циркулирует самостоятельно.
Как развивается лимфома?
Онкология начинается с появления в организме всего лишь одной измененной клетки иммунной системы. Всего выделяют 2 основных их типа:
- В-лимфоциты: вырабатывают антитела – белки, защищающие организм от бактерий и вирусов. Именно в них образуется большинство лимфом.
- Т-лимфоциты, одна часть которых уничтожает микробы и неправильные клетки, а вторая – помогает повысить или замедлить активность иммунитета.
Почти все ненормальные клетки выявляются и уничтожаются нашим иммунитетом, но некоторым из них удается выжить. Они постепенно размножаются, распространяются по всему телу, создают опухоли, скапливаются во внутренних органах и нарушают их работу.
Заболевание может возникать в любой области, где находится лимфатическая ткань, основными участками которой являются:
- Лимфатические узлы – небольшие органы размером с горошину, представляющие из себя скопления клеток иммунной системы, в том числе лимфоцитов. В организме человека их более 500.
- Селезенка, расположенная под нижними ребрами на левой стороне тела. Она производит лимфоциты, хранит здоровые клетки крови и отфильтровывает поврежденные, а также разрушает микробов и чужеродные вещества.
- Костный мозг – губчатая ткань внутри определенных костей. Здесь образуются новые клетки крови, в том числе часть лимфоцитов.
- Тимус, или вилочковая железа – небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов.
- Миндалины, или гланды – скопления лимфатической ткани в задней части глотки. Эти органы помогают вырабатывать антитела – белки, не позволяющие размножаться вдыхаемым или проглатываемым микроорганизмам.
- Пищеварительный тракт: желудок, кишечник и многие другие органы также содержат лимфатическую ткань.
Лимфома – это рак?
Раком официальная медицина России и некоторых других стран называет злокачественные опухоли – опасные для жизни новообразования, которые развиваются в эпителиальных клетках, содержащихся в коже или слизистых оболочках, и выстилающих внутреннюю поверхность органов.
Лимфома – это не рак, а онкологическое заболевание. Она образуется из лимфоцитов, а ее клетки также умеют бесконтрольно делиться, накапливаться в тканях, нарушая их работу, и создавать дополнительные очаги заболевания в различных частях тела.
Типы лимфом
Врачи выделяют 2 их основных класса:
Лимфома Ходжкина, или лимфогранулематоз: чаще всего начинается в лимфатических узлах верхней части тела – на груди, шее или в подмышках. Как правило, она распространяется в различные лимфоузлы по лимфатическим сосудам, но в редких случаях на поздних стадиях проникает в кровоток и распространяется на другие части тела, такие как печень, легкие или костный мозг. Данный диагноз ставится при выявлении в организме особых клеток – Березовского-Рид-Штернберга, которые представляют из себя измененные В-лимфоциты.
К неходжкинским лимфомам относят все остальные типы заболевания – их насчитывается около 30. У каждого из них есть свои, особые признаки: расположение первичной опухоли, строение и скорость развития.
Причины развития лимфом
Врачам и ученым точно не известно, почему именно в организме человека начинает развиваться заболевание. Они знают лишь о факторах, которые повышают вероятность образования каждого из типов онкологии.
Для лимфом Ходжкина они выглядят следующим образом:
- Вирус Эпштейна – Барр, вызывающий инфекционный мононуклеоз – поражение лимфоидной ткани, включая аденоиды, печень, селезенку и лимфатические узлы. У части пациентов части вируса обнаруживаются в клетках Березовского-Рид-Штернберга, но у большинства больных его признаков нет.
- Возраст: диагноз может быть поставлен в любом возрасте, но чаще всего он встречается у 20-летних и людей старше 55.
- Пол: среди мужчин заболевание более распространено, чем среди женщин.
- Наследственность и семейный анамнез: риск повышен для братьев и сестер, а также для однояйцевых близнецов Однояйцевые близнецы развиваются из одной яйцеклетки, оплодотворенной одним сперматозоидом. Они бывают только одного пола, имеют одинаковые гены и крайне похожи внешне. обладателей лимфомы Ходжкина. Причина этого точно не известна – возможно, все дело в том, что члены одной семьи в детстве переносят одни инфекции, либо имеют общие унаследованные генные изменения, увеличивающие вероятность развития данного типа онкологии.
- Ослабленная иммунная система. Шансы получить данный диагноз возрастают у людей с ВИЧ инфекцией и нарушениями работы иммунитета, развивающимися в том числе из-за приема подавляющих его препаратов, что нередко требуется после пересадки органов.
Список таких факторов для неходжкинских лимфом выглядит иначе:
- К ним относят воздействие радиации, включая ее дозы, полученные в ходе лучевой терапии, проводимой для лечения других типов онкологии.
- Различные вещества, включая гербициды и инсектициды, убивающие сорняки и насекомых, а также химиотерапевтические препараты.
- Возраст: как правило, чем старше человек, тем выше его риски – в большинстве случаев заболевание встречается в возрасте 60+, но некоторые его виды возникают и у молодых людей.
- Сбои в работе иммунной системы – влияют на шансы возникновения всех видом лимфом.
- Некоторые вирусы могут влиять на ДНК лимфоцитов, в которой зашифрована вся информация о нашем теле, и преобразовывать их в онкологические клетки.
- Инфекции, постоянно стимулирующие иммунитет, и вынуждающие нашу естественную защиту работать в усиленном режиме, также повышают риск получения тяжелого диагноза.
- Наличие близких кровных родственников – родителей, детей, братьев или сестер с данным диагнозом также увеличивает вероятность развития заболевания.
- Некоторые исследования показали, что грудные имплантаты, особенно с шероховатой поверхностью, могут спровоцировать возникновение анапластической крупноклеточной лимфомы. Она развивается на коже, в лимфоузлах или рубцовых тканях, образовавшихся в месте разреза.
Симптомы и признаки лимфомы
Как правило, на ранних этапах данный тип онкологии никак себя не проявляет, а ее обладатель хорошо себя чувствует и не подозревает о болезни – почти все ее симптомы появляются позже, на запущенных стадиях.
Один из наиболее частых признаков – появление припухлости на шее, в подмышках, паху или над ключицей, которая представляет из себя увеличенный лимфатический узел. Обычно такое новообразование не болит, но со временем нередко увеличивается, а рядом с ним или в других областях тела появляются новые шишки.
Лимфомы, которые начинают развиваться или разрастаются в брюшной полости, способны вызвать отек или боль в животе, тошноту и рвоту. Такие ощущения возникают из-за укрупнения лимфоузлов или внутренних органов, таких как селезенка или печень, либо скопления большого количества жидкости.
Изменившаяся в размерах селезенка может давить на желудок, вызывая потерю аппетита и чувство сытости после небольшого количества пищи.
Увеличившиеся тимус Тимус, или вилочковая железа – небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов. или лимфоузлы грудной клетки могут оказывать давление на трахею, по которой воздух проходит в легкие. Это приводит к появлению кашля, затруднению дыхания, болевым ощущениям или тяжести в груди.
Поражения головного мозга способны вызывать головную боль, слабость, изменение личности, проблемы с мышлением и судороги.
Другие типы заболевания могут распространяться на окружающие головной и спинной мозг ткани, из-за чего у пациента двоится в глазах, немеет лицо и ухудшается речь.
Лимфомы кожи часто проявляются в виде зудящих красных бугорков или шишек.
Кроме того, симптомами могут быть:
Диагностика лимфомы
Большинство пациентов обращаются к врачу из-за наличия определенных признаков заболевания или плохого самочувствия.
Специалисты начинают обследование с осмотра и опроса – о семейных диагнозах, возможных факторах риска и других проблемах со здоровьем. Затем изучают лимфатические узлы и другие части тела, в которых содержится лимфатическая ткань, включая селезенку и печень. После чего назначают целый ряд исследований:
- Анализы крови: позволяют измерять уровни различных клеток в крови, обнаруживать повреждения костного мозга, оценивать работу почек и печени, а также выявлять инфекции и другие нарушения.
- Биопсия – забор частички подозрительной ткани и передача ее для исследования в лабораторию. В зависимости от течения заболевания, докторам может понадобиться биопсия лимфатических узлов, костного мозга, спинномозговой Спинномозговая жидкость омывает и защищает головной и спинной мозг. , а также плевральной – содержащейся в грудной клетке, или перитонеальной – находящейся в животе жидкости.
- Компьютерная томография, КТ– позволяет выявлять очаги заболевания в брюшной полости, тазу, груди, голове и шее.
- Магнитно-резонансная томография, МРТ – создает подробное изображение мягких тканей. Метод обычно используется для исследования спинного или головного мозга.
- Рентгенограмма – помогает обнаруживать увеличенные лимфатические узлы в области грудной клетки или в костях.
- Ультразвук, УЗИ– используется для изучения увеличенных лимфоузлов или различных органов, таких как печень, селезенка или почки.
- Позитронно-эмиссионная томография, ПЭТ – позволяет выявлять лимфомы в увеличенных лимфоузлах, даже в тех, которые выглядят нормальными на КТ. Кроме того, с ее помощью можно определить, поддается ли заболевание лечению.
В онкологическом центре «Лапино-2» проводится полная диагностика лимфомы – быстро, без очередей и потерь драгоценного времени, на самом современном оборудовании.
Наши специалисты ведут пациента «от» и «до» – от обследования до проведения любого лечения.
Стадии лимфомы
Сразу после обнаружения заболевания врачи определяют его стадию – выясняют, как далеко оно успело распространиться и какие ткани повредило. Данная информация крайне важна для специалистов, поскольку она позволяет не только понимать прогнозы пациента, но и подбирать для него самое подходящее лечение.
Стадии лимфомы Ходжкина:
I: измененные клетки обнаружены только в одной группе лимфатических узлов или одном лимфоидном органе, таком как миндалины.
II: они присутствуют в 2 или более группах лимфоузлов, расположенных по одну сторону от диафрагмы Диафрагма – это мышца, которая отделяет грудную полость от брюшной. , либо распространились из одного поврежденного лимфоузла на соседний орган.
III: клетки лимфомы есть в лимфоузлах по обе стороны диафрагмы; либо не только в лимфатических узлах над диафрагмой, но и в селезенке.
IV: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.
Стадии неходжкинских лимфом:
I: измененные клетки обнаруживаются только в 1 группе лимфатических узлов или одном лимфоидном органе, например, миндалинах; либо в 1 области одного органа за пределами лимфатической системы.
II: они присутствуют в 2 или более группах лимфоузлов по 1 сторону от диафрагмы; либо в лимфатических узлах и 1 области расположенного рядом одного органа, или в еще одной группе лимфоузлов на той же стороне диафрагмы.
III: клетки лимфомы есть в лимфоузлах по обе стороны от диафрагмы; либо они присутствуют и в лимфатических узлах над диафрагмой, и в селезенке.
IV: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.

Лечение лимфомы
Лечение лимфомы – задача непростая. Для ее решения требуется не один доктор, а целая команда профессионалов своего дела – химиотерапевта, радиолога, хирурга, онколога, гематолога и других.
В онкологическом центре «Лапино-2» есть все необходимые специалисты – врачи мирового уровня, которые проводят полную диагностику заболевания и любую необходимую терапию.
У нас вам не придется пересдавать анализы, переделывать исследования и задаваться вопросом «что делать дальше?». Мы полностью ведем пациента и даем ему четкий план действий, следуя которому он получает лучший результат из возможных.
Для борьбы с данным типом онкологии применяется несколько методов:
Основным из них является химиотерапия – препараты, которые уничтожают измененные клетки. Они принимаются в виде таблеток или вводятся в вену, попадают в кровоток и распространяются по всему телу. Лечение проводится циклами, каждый из которых длится несколько недель, после чего следует период отдыха, за время которого организм восстанавливается.
Трансплантация костного мозга или стволовых клеток, из которых образуются клетки крови. Процедура позволяет назначать более высокие дозы химиотерапии, иногда вместе с лучевой терапией, благодаря чему лимфома уничтожается эффективнее. Пересадка возможна не только донорского, но и своего собственного, собранного за несколько недель до вмешательства материала.
Лучевая терапия – уничтожение измененных клеток с помощью радиации. Данный метод подходит для большинства пациентов, и особенно хорошо работает, если заболевание успело поразить небольшое количество тканей. Его применяют как самостоятельно, так и в сочетании с химиотерапией.
Иммунотерапия – препараты, которые помогают собственной иммунной системе человека лучше распознавать и разрушать неправильные клетки. Существует несколько их типов, применяемых при лимфомах. К ним относят:
- моноклональные антитела – белки, разработанные для атаки определенного вещества на поверхности лимфоцитов;
- ингибиторы иммунных контрольных точек – лекарства, не позволяющие измененным клеткам маскироваться под здоровые;
- Т-клеточная терапия: изъятие из крови пациента и изменение в лаборатории иммунных клеток, их размножение и возвращение в организм, где они отыскивают и уничтожают очаги заболевания.
Хирургия: часто используется для получения образцов подозрительных тканей и определения их типа, но редко – для терапии как таковой. В редких случаях операции назначаются при поражениях селезенки или других органов, которые не входят в лимфатическую систему – например, щитовидная железа или желудок.

Прогнозы и продолжительность жизни при лимфоме
Перспективы каждого человека индивидуальны – они зависят от множества различных факторов, таких как тип заболевания, его стадия, ответ на лечение, возраст и общее состояние здоровья.
Наличие некоторых из них говорит о менее благоприятных прогнозах:
- повышенная температура, ночная потливость и снижение веса;
- высокая СОЭ – скорость оседания эритроцитов Эритроциты – это клетки крови, которые доставляют кислород к тканям и органам. – от 50 у людей с вышеперечисленными симптомами, и более 30 у всех остальных;
- возраст старше 45 лет;
- мужской пол;
- высокий уровень лейкоцитов Лейкоциты – это клетки крови, основной задачей которых является борьба с инфекциями. – более 15 тысяч;
- уровень гемоглобина Гемоглобин – это белок клеток крови, переносящий по телу железо. Он удерживает кислород, необходимый для работы всех тканей. ниже 10,5;
- низкий уровень альбумина Альбумин – это белок крови, который переносит различные химические соединения и участвует в обмене веществ. в крови – менее 4.
Для составления примерных прогнозов врачи используют специальный термин – «пятилетняя выживаемость». Это статистический показатель, который ничего не говорит о шансах конкретного человека. Он показывает только количество людей с определенным типом заболевания на конкретной стадии, остающихся в живых спустя 5 или более лет с момента постановки диагноза.
У пациентов с лимфомой Ходжкина эта цифра выглядит следующим образом:
- На локализованном этапе, пока онкология присутствует только в одной группе лимфатических узлов, в одном лимфоидным органе или ткани за пределами лимфатической системы – она составляет примерно 91%.
- На региональном, при повреждении расположенных рядом с лимфоузлами структур, двух или более групп лимфатических узло, находящихся по одну сторону от диафрагмы – около 94%.
- При распространении заболевания на другие части тела, такие как легкие, печень или костный мозг, либо на лимфоузлы ниже и выше диафрагмы – 81%.
Для пациентов с различными видами неходжкинских лимфом – диффузной В-крупноклеточной Диффузная В-крупноклеточная лимфома – это целая группа опухолей лимфатической системы, которая развивается из В-клеток вилочковой железы, или тимуса. и фолликулярной Фолликулярная лимфома – самая распространенная из медленно растущих типов заболевания, она составляет 20-30% от всех впервые диагностированных неходжкинских лимфом. она составляет 73% и 96%, 73% и 90%, 57% и 85% соответственно.
Читайте также:

