Кожный васкулит при ревматоидном артрите
Обновлено: 01.05.2024
И.В. ДАНИЛЫЧЕВА, кандидат медицинских наук, старший научный сотрудник; Н.Г. БОНДАРЕНКО, врач отделения аллергологии и иммунотерапии, ГП ГНЦ Институт иммунологии ФМБА России; О.А. КУПАВЦЕВА, врач, Институт ревматологии РАМН
Уртикарный васкулит (УВ) — васкулит кожи с преимущественным?поражением венул, проявляющийся рецидивирующими уртикарными высыпаниями с гистопатологическими признаками лейкоцитокластического васкулита. УВ является частным случаем васкулита кожи, симптомом которого, помимо уртикария, может быть пурпура, геморрагические пузырьки, язвы, узелки, ливедо, инфаркт или гангрена пальцев. Кожный васкулит является частым и значительным компонентом многих системных сосудистых синдромов, например, при системной красной волчанке (СКВ), при ANCA-ассоциированном первичном васкулите (ANCA — антинейтрофильные цитоплазматические аутоантитела) у больных синдромом Чарджа—Стросса. Главная задача врача — отличить первичный васкулит от вторичного. Первичный васкулит кожи — форма васкулита, поражающая исключительно кожу. Вторичный васкулит кожи связан с системными формами васкулита. Таким образом, вторичным васкулитом называется воспаление сосудов любого органа (в данном случае кожи) в добавление к клиническим симптомам мультисистемного заболевания. В зависимости от состояния системы комплемента и клинических проявлений заболевание можно назвать синдромом гипокомплементемического УВ (ГУВ), нормокомплементемическим УВ. Синдром ГУВ — термин, используемый для описания больных с гипокомплементемией, УВ, разнообразными системными находками. ГУВ описывает больных с гипокомплементемией, УВ и с единичными симптомами (или без симптомов) системной патологии.Нормокомплементемический УВ обозначает часто нетяжелое течение заболевания у больных УВ и нормальным уровнем комплемента. Предполагается, что возможно продолжительное течение болезни с последовательным переходом из одной формы в другую.
Приблизительно 5% пациентов с хронической крапивницей страдают УВ. Чаще встречается у женщин (60—80%), пик заболеваемости приходится на четвертое десятилетие жизни, дети болеют УВ редко. Средний возраст болеющих — 48 лет. Во многих случаях кожные васкулиты остаются единственным эпизодом в жизни человека. В одном из исследований показано, что почти в 40% случаев УВ купировался в течение года. Известно максимально длительное течение УВ — 23 года.
Клиника
Кожные проявления. Отличительные черты волдыря при УВ: волдыри с пурпурой, уплотнением, резидуальным гемосидериновым окрашиванием и транзиторной гиперпигментацией. Иногда поражение кожи при УВ ничем не отличается от поражения кожи при обычной крапивнице. УВ может сопровождаться другими кожными проявлениями: ангиоотеком, характерным для пациентов с ГУВ, макулярной эритемой, livedo reticularis, узелками, буллами, элементами мультиформной эритемы. У больных УВ могут наблюдаться внекожные проявления: общие (лихорадка, недомогание); специфические органные (миалгия, лимфаденопатия, гепатоспленомегалия, артралгия, артрит), патология почек (гломерулит, почечная недостаточность и др.), желудочно-кишечного тракта (тошнота, рвота, диарея), глаз (конъюнктивит, эписклерит и др.), респираторного тракта (отек гортани, бронхиальная обструкция и др.), центральной и периферической нервной системы (головная боль, легкая внутричерепная гипертензия, нейропатия, паралич черепных нервов), сердечно-сосудистой (аритмии, инфаркт миокарда).
Внекожные проявления УВ наблюдаются не всегда, порой волдыри являются единственным симптомом болезни и УВ может не отличаться от обычной крапивницы. У некоторых больных возможно чередование типичных для «обычной» крапивницы и для васкулита высыпаний.
Мы помним о том, что УВ может быть вторичным васкулитом и наблюдаться при следующих заболеваниях: сывороточной болезни, СКВ, синдроме Шегрена, онкологических заболеваниях, гепатите В и С, инфекционном мононуклеозе, боррелиозе, смешанной криоглобулинемии, гломерулонефрите. УВ наблюдается при синдромах Muckle-Wells, Шнитцлера, в некоторых случаях холодовой крапивницы, замедленной крапивницы от давления, солнечной крапивницы, лечении йодидом калия, нестероидными противовоспалительными средствами (НПВС) и др.
Гистологически элементы УВ васкулита содержат большинство черт лейкоцитокластического васкулита. К ним относятся: поврежденные и отечные эндотелиальные клетки, экстравазация эритроцитов, фрагментированные лейкоциты с элементами ядра, фибриновые отложения в сосудах и/или вокруг них, периваскулярная инфильтрация, состоящая преимущественно из нейтрофилов. Иммунофлуоресценция выявляет отложения иммуноглобулинов (Ig), комплемента или фибрина вокруг кровеносных сосудов у большинства больных УВ. Гистологическая картина лейкоцитокластического васкулита является «золотым стандартом» постановки диагноза УВ.
Обследование
Для подтверждения диагноза УВ требуется биопсия кожи для гистологического исследования. Предпочтительнее исследовать ранние элементы и смотреть несколько образцов. Лейкоцитоклазия, деструкция клеточной стенки, фибриноидные отложения говорят в пользу УВ. Необходимо провести поиск признаков системной патологии. При наличии респираторных симптомов показано проведение рентгенографии органов грудной клетки, функциональных дыхательных тестов. В клиническом анализе крови чаще всего (в 75%) выявляется ускорение СОЭ, причем не отмечена корреляция значения СОЭ с тяжестью болезни. Результатом иммунологического обследования может быть выявление циркулирующих иммунных комплексов (ЦИК), аутоантител (низких титров антинуклеарные антитела, ревматоидного фактора), криоглобулинов. Повышенный уровень сывороточного креатинина, гематурия и протеинурия указывают на вовлечение почек. У пациентов может отмечаться нормокомплементемия, гипокомплементемия. Уровни С1 (белок системы комплемента) ингибитора нормальные.
Лечение
Больные могут отвечать на Н1-антигистаминные препараты, НПВС, глюкокортикостероиды, колхицин, дапсон, гидроксихлорохин, метотрексат, фототерапию, плазмаферез. Ни один из методов лечения не имеет хорошей доказательной базы.
Клинический пример
Больная Г., 1973 года рождения, поступила в отделение аллергологии и иммунотерапии ГНЦ Институт иммунологии ФМБА России 09.02.2009г. с жалобами на распространенные волдырные зудящие высыпания по всей поверхности кожи, отеки мягких тканей лица, кистей, стоп, слабость, разбитость, повышение температуры тела до 37—37,30 С в течение суток. Считает себя больной с 9 января 2009 г., когда без видимых причин на коже верхних конечностей появились гигантские волдырные зудящие элементы. Длительность существования отдельных элементов от нескольких часов до нескольких дней. В месте исчезнувшего волдыря сохранялась локальная синюшность. Прием антигистаминных средств без эффекта. Через семь дней обратилась в кожно-венерологический диспансер по месту жительства, выставлен диагноз «крапивница» и назначена соответствующая терапия, однако высыпания продолжали рецидивировать с перерывом не более 2 суток. С 7 февраля 2009 г. постоянно беспокоят генерализованные высыпания с отеками мягких тканей лица, кистей, стоп, выраженный кожный зуд, озноб, слабость, субфебрилитет.
Приблизительно 5% пациентов с хронической крапивницей страдают УВ. Чаще встречается у женщин (60—80%), пик заболеваемости приходится на четвертое десятилетие жизни, дети болеют УВ редко. Средний возраст болеющих — 48 лет.
При осмотре состояние удовлетворительное, температура тела 37,60 С. На всей поверхности кожи множественные уртикарные и пятнистые элементы разных размеров и на разных стадиях развития, часть из них имеет кольцевидный характер. Имеются множественные участки гемосидеринового окрашивания, преимущественно на коже лица, поясничной области, нижних конечностей. Ангиоотеков нет. По остальным органам без особенностей. АД 110/70 мм рт. ст., частота сердечных сокращений 100 уд.в минуту.
При анализе истории заболевания обращает на себя внимание длительное сохранение элементов с резидуальными элементами, субфебрилитет, слабость. Это отличает данный случай от течения обычной крапивницы, для которой характерно бесследное исчезновение волдыря в течение нескольких часов (до 24 час.).
При обследовании были выявлены следующие изменения.
В клиническом анализе крови ускоренное СОЭ 30 мм/час, что не характерно для крапивницы (в отсутствие возможной причины). В динамике — 11мм/час. В би- охимическом анализе крови отмечается незначительное повышение общего билирубина 20,8 мкмоль/л, снижение уровня сывороточного железа 5,9?мкмоль/л. В динамике повышение уровня сывороточного железа до 17,9 мкмоль/л. Серологические показатели отрицательные. Общий Ig E: 921 МЕ/мл.
Посев материала из зева от 16.02.2009 г.дал обильный рост Streptococcus intermedius, чувствительного к цефоперазону, амоксиклаву, хлорамфениколу, эритромицину, доксициклину.
УЗИ органов брюшной полости и щитовидной железы от 16.02.2009 г.: диффузные изменения печени и поджелудочной железы. Эхо-признаки хронического калькулезного холецистита, мелкоочаговые образования правой доли щитовидной железы и узел левой доли щитовидной железы (гормональный фон в норме).
С учетом клинической картины и жалоб больной проведено иммунологическое обследование в Институте ревматологии от 10.02.2009 г.: повышение С-реактивного белка до 1,3 мг%, повышение уровня ЦИК до 187 ед. Компоненты комплемента (С3, С4), С1-ингибитор, Ig G к С1q в пределах нормальных значений.
Эзофагогастродуоденоскопия от 17.02.2009 г.: грыжа пищеводного отверстия диафрагмы. Умеренный гастрит. Дуоденогастральный рефлюкс. Поверхностный бульбит. Поверхностный дуоденит.
Причина крапивницы остается неясной. Учитывая длительное сохранение элементов с резидуальной гиперпигментацией, субфебрилитет, СОЭ, повышение уровня ЦИК, решено провести гистологическое исследование биоптата кожи из свежего элемента.
Биопсия кожи от 12.02.2009 г.: эпидермис неравномерно утолщен, с умеренным гиперкератозом. В базальном слое очаговая вакуольная дистрофия клеток. Дерма отечна, сосуды поверхностного сосудистого сплетения с резко утолщенными отечными стенками, инфильтрированными лимфоцитами, эозинофилами, нейтрофилами. Эндотелий набухший. Отмечается лейкоцитоклазия. В ретикулярном слое дермы отмечается рассеянная инфильтрация из эозинофилов и гиперплазия кожных нервов. Заключение: выявленные изменения могут наблюдаться при аллергическом лейкокластическом васкулите.
Биопсия кожи признана «золотым стандартом» диагностики кожного васкулита и в данном случае подтверждает наши предположения.
КЛИНИЧЕСКИЙ ДИАГНОЗ: уртикарный васкулит.
На фоне проведенного лечения дексаметазоном в/в в курсовой дозе 136 мг с переводом на прием метилпреднизолона в дозе 24 мг в сутки, хидроксизином 25 мг в сутки, пентоксифиллином 5,0 мл в/в 10 дней, актовегином 20% 250 мл в/в №5, омепразолом 20 мг на ночь отмечена положительная динамика, высыпания мелкие, единичные, отеков, кожного зуда нет, температура тела нормализовалась, слабость отсутствует.
В данном случае мы столкнулись с началом первичного васкулита кожи, т.к. не выявлено иной причины или заболевания, вызвавшего это состояние. У больной отмечены характерные клинические проявления УВ (длительное сохранение волдырей с резидуальными явлениями, повышение СОЭ, общие симптомы (субфебрильная температура, слабость)), повышенный уровень циркулирующих иммунных комплексов. Результаты био-псии кожи подтвердили предполагаемый диагноз. Прогноз заболевания не определен в связи с отсутствием этиологического фактора.
Васкулит встречается у 5% пациентов, страдающих ревматоидным артритом серопозитивной формы. Нередко заболевание развивается при синдроме Фелти, для которого характерны артрит, лейкопения и спленомегалия. При васкулите у больного ослабевают кровеносные сосуды, они расширяются или наоборот сужаются, теряют эластичность и могут привести к полному смыканию стенок. В группу риска входят пациенты мужского пола, имеющих в крови высокий уровень ревматоидных факторов.

Причины возникновения
Существует несколько типов васкулита, поражающих различные области – мозг, глаза, кожный покров, внутренние органы. Другие типы патологии могут поражать одновременно несколько систем. Они могут иметь слабую форму и не требуют серьезного лечения. Некоторые могут быть в острой форме, поражая жизненно важные органы. Иногда васкулит развивается на фоне аллергической реакции на медикаментозную терапию.
При артрите васкулит может быть вызван следующими факторами:
- сопутствующие инфекционные заболевания;
- чрезмерное употребление медикаментов;
- генетическая предрасположенность;
- переохлаждение ног;
- ожоги;
- травмы;
- лучевая радиация.
При ревматоидном артрите васкулит вызывает геморрагическую сыпь и язвы нижних конечностей, которые медленно заживают. Также он сопровождается ассиметричной сенсорной и моторной нейропатией. Эти симптомы не проходят даже при лечении нестероидными противовоспалительными средствами. Иногда у пациентов отмечается перикардит и гемоперикард.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
О чем говорит васкулит при артрите?
Для васкулита при артрите характерно воспаление суставов. Оно сопровождается покраснением кожи над суставом, появлением припухлости и острого болевого синдрома при надавливании или во время движения, головной болью, слабостью и онемением конечностей. Заболеванию подвергаются суставы запястья, колен и голеностопа. Прогноз при ревматоидном васкулите часто неблагоприятный. Болезнь постепенно приводит к нарушению кровообращения и возникновению полиорганной недостаточности. Васкулит при артрите провоцирует язвы на пальцах рук и ног, что в дальнейшем чревато воспалением и гангреной.
С чем можно перепутать васкулит при артрите?
Ревматоидный васкулит можно спутать с узелковым полиартериитом. Для подтверждения диагноза врач проводит морфологическое исследование кожных биоптатов.
Что делать?
При отсутствии медикаментов в домашних условиях снять воспаление, вызванное васкулитом, можно с помощью настойкой из подорожника, зверобоя, лопуха, корней солодки или листьев черной смородины. Для укрепления стенок сосудов полезно пить отвар из шиповника и плодов черноплодной рябины. Если у пациента возникают аллергические реакции при васкулите, то ему следует приготовить отвар из мелиссы, черной бузины или пустырника. Все травы можно применять по отдельности или комбинировать.
Когда и к какому врачу нужно обращаться?
Обратиться к врачу следует при наличии острой боли в ногах и отечности. В первую очередь, больной должен сходить на прием к терапевту. Он проведет осмотр и направит пациента к ревматологу, ортопеду, гематологу или хирургу. В крупных клиниках можно найти врача-артролога. Возможно потребуются консультации кардиолога, дерматолога и нефролога.
Чтобы поставить диагноз, профильный специалист назначает лабораторные анализы и тесты, показывающие изменения реологических свойств крови и ее свертываемости. В обязательном порядке потребуются иммунологически пробы. К дополнительным методам диагностики относятся УЗИ пораженных органов, ангиография и компьютерная томография.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Как лечить васкулит при артрите?
Медикаментозное лечение
Васкулит при артрите следует лечить внутривенным введением кортикостероидов в высоких дозах. При улучшении самочувствия дозировку кортикостероидов постепенно уменьшают. В некоторых случаях эффективно применять иммунодепрессанты. Также в курс лечения могут входить антигистаминные препараты, спазмолитики для улучшения состояния стенок сосудов, цистатики.
При тяжелых формах васкулита на фоне артрита назначают плазмаферез. Суть процедуры заключается в заборе крови у пациента для ее очистки и возврата в кровеносную систему.
Хирургическое лечение
Хирургическое вмешательство требуется при тромбозе крупных артерий и стенозе магистральных артерий. При появлении тяжелой хронической недостаточности почек назначают гемодиализ, трансплантацию почки.
Консервативная терапия
Важной частью лечения при васкулите на фоне артрита считается соблюдение диеты и правильного режима питания. Пациенту рекомендуется есть по 5-6 раз в день, хорошо пережевывая пищу. В рацион нужно внести продукты, обогащенные витаминами A, B, C и K. Употребление соли и специй должно быть ограничено и не превышать 8 г в сутки. Полностью необходимо отказаться от алкоголя и тугоплавких жиров.
При васкулите из организма вымывается кальций, поэтому для восполнения запаса следует употреблять кисломолочные продукты с низким процентом жирности. Также больной может испытывать нехватку калия. Ему необходимо включить в меню изюм, курагу и чернослив.
Артрит — воспаление всех структур сустава разного происхождения. Будучи системным патологическим процессом, характеризуется не только поражением опорно-двигательного аппарата, но и нарушениями со стороны других органов и систем. Выраженность внесуставных синдромов невысокая, и не выходит на первый план в клинической картине. Одним из системных проявлений артрита является сыпь на коже и слизистых оболочках. Подобный симптом возникает, как нежелательная побочная реакция на препараты, используемые для лечения основного процесса или указывает на определенный вид артрита: инфекционный, псориатический, ювенильный ревматоидный.
Правильная оценка и разъяснение кожных изменений играет важную роль в диагностическом поиске, позволяет достоверно и своевременно распознать болезнь, выстроить оптимальную тактику терапии. В статье ниже освещены причины появления сыпи при артрите, специфика клиники, особенности диагностики и лечения.
Причины возникновения
Кожные проявления сопровождают течение ювенильного ревматоидного артрита. Сыпь, как правило, появляется на конечностях и туловище. Возникает одновременно с другими внесуставными проявлениями: увеличением лимфоузлов, умеренной температурой, болезненностью живота, тяжестью в подреберьях. К развитию болезни приводят внутренние и внешние факторы или их сочетание: инфекции, травмы, переохлаждения, аутоиммунные процессы, наследственная предрасположенность.
Высыпания на коже и слизистых характерны для инфекционного артрита. Подобную клинику чаще вызывает гонококковая инфекция. Патологические элементы при гонорейном артрите определяются на коже над суставами кистей рук, локтей, коленей, голеностопа. Сыпь на коже — признак псориатического артрита. В развитии болезни предполагается участие инфекции, наследственного фактора, аутоиммунных нарушений. Чаще поражает межфаланговые и пястно-фаланговые суставы.
В других случаях кожный синдром может быть следствием приема лекарственных препаратов, влияющих на течение артрита, в частности это иммунодепрессанты. Тогда одновременно с сыпью наблюдается зуд, шелушение кожи, язвочки на слизистой оболочки рта, выпадение волос, тошнота, рвота.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
О чём говорит сыпь при артрите
Прослеживается связь между образованием изменений на коже и поражением суставов инфекцией. В других случаях, сыпь при артрите рассматривают, как побочную реакцию медикаментозного лечения. В зависимости от причин высыпания обычно появляются в дебюте заболевания, и при стихании активности основных процессов уменьшаются или полностью исчезают. В некоторых случаях могут оставаться в течение нескольких месяцев.
С чем можно перепутать?
Дифференциальный диагноз сыпи на коже и слизистых оболочках проводят с такими заболеваниями, как:
- ревматическая лихорадка;
- болезнь Стилла;
- субсепсис Висслера-Фанкони;
- склеродермия;
- системная красная волчанка;
- дерматомиозит;
- системные васкулиты;
- геморрагический васкулит;
- узелковый полиартериит;
- болезнь Лайма;
- синдром Рейтера;
Кожные высыпания встречаются при периодической болезни, болезни Кавасаки, коллагенозах, других редких ревматологических патологиях. Ввиду однотипной клинической картины важно определить вид артрита: анкилозирующий, инфекционный, псориатический, ювенильный ревматоидный.
Что делать?
Запрещено предпринимать любые действия без согласования с доктором. При выраженной суставной боли допускается принять НПВП в таблетках или обезболивающее средство. Если сыпь на теле сопровождается сильным зудом, рекомендовано выпить антигистаминное или обработать кожу в месте поражения противозудной мазью, как “Фенистил”, “Псило-бальзам”, “Гистан Н”. Дальнейшее лечение должен назначать врач, после комплексной диагностики и точного определения болезни, механизмов развития.
Когда нужно обращаться к врачу, и какому?
О наличии опасных патологических процессов в организме свидетельствует возникновение кожной сыпи одновременно с другими патологическими признаками: мышечной болью, утренней скованностью, отечностью и локальной гипертермией над пораженным суставом. Серьезного отношения заслуживают клинические проявления со стороны сердечно-сосудистой, нервной системы, ЖКТ, плохой сон, снижение аппетита, быстрая утомляемость. При наличии одного или нескольких симптомов необходимо обратиться за медицинской помощью к терапевту или непосредственно к узкопрофильным специалистам — ревматологу, дерматологу.
Установлению диагнозу помогают физикальный осмотр, изучение истории болезни, получение от пациента сведений о времени и условиях возникновения симптома, анализ жалоб. Назначают общий и биохимический анализ крови на наличие инфекции, воспалительных компонентов, определяют количественный и качественный состав крови, скорость оседания эритроцитов. Результаты лабораторного исследования в комплексе с данными рентгенографии, магнитно-резонансной томографии суставов, пункции позволяют оценить общее состояние организма, выяснить причины артрита, активность воспаления.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Как лечить артрит, если есть сыпь
Лечение артрита в условиях кожных изменений длительное и комплексное, начинается сразу после установления диагноза. Терапия обращена на снижение активности воспаления, облегчение тяжести симптомов, восстановление двигательных функций суставов, профилактику осложнений. Вводятся ограничения в питании. Из рациона рекомендовано исключить соль, жиры животного происхождения, сладости, газированные напитки, алкоголь, белковую пищу, углеводы. Разрешены растительные жиры, овощи, фрукты, ягоды в ассортименте, кисломолочная продукция с низким процентом жирности.
Медикаментозное лечение
Лекарственная терапия включает нестероидные противовоспалительные препараты для купирования приступа артрита и глюкокортикостероиды, направленные на коррекцию нарушенных функций сустава. В остром периоде назначают НПВП в таблетках: “Нимесулид”, “Мовалис”, “Диклофенак”, “Индометацин”, “Целекоксиб”. При отсутствии положительной динамики или невозможности снять приступ боли — вводят внутримышечно, внутривенно или непосредственно в очаг поражения.
Стероидные гормоны назначают местно, внутрь или внутрисуставно. Наиболее интенсивным методом считается пульс-терапия. Это внутривенное введение больших доз глюкокортикостероидов 250 мг, 500 мг, 1000 мг три дня подряд. Такой метод по скорости наступления и выраженности терапевтического эффекта в несколько раз превосходит пероральные формы, позволяет достичь нужного результата с минимальным риском побочных реакций.
При умеренной и низкой активности воспаления, в стадии ремиссии назначают глюкокортикостероиды в таблетках: “Преднизолон”, “Метилпреднизолон”, “Бетаметазон”, “Дексаметазон”, “Триамцинолон”. Дозировку и курс лечения корректирует врач в случае конкретного пациента, учитывая возраст, пол, противопоказания, наличие других препаратов в схеме лечения.
Снизить активность основного процесса, предупредить осложнения, улучшить прогноз артрита помогают:
- болезнь-модифицирующие антиревматические препараты:“Ремикейд”, “Метотрексат”, “Циклоспорин”;
- иммуноглобулины по типу “Октагам”;
- лекарства для улучшения циркуляции и кровообращения: “Никошпан”, “Пентоксифиллин”, “Никотиновая кислота”;
- спазмолитики: “Мидокалм”, Но-шпа”, “Спазмолгон”;
- противомикробные препараты с учетом чувствительности выявленного возбудителя: цефалоспорины, пенициллины, аминогликозиды; при грибковой инфекции — антимикотические средства.
Для усиления эффекта пероральной терапии одновременно проводят локальное назначение мазей и гелей с противоотечным, обезболивающим, местно-раздражающим эффектом. Наружно используют противозудные и стероидные средства.
Хирургическое лечение
Для решения кожной проблемы, возникшей в условиях артрита, используют исключительно медикаментозные препараты симптоматической и патогенетической терапии. Хирургическое вмешательство необходимо для восстановления функций пораженного сустава или на стадии осложнений. По показаниям выполняют протезирование сустава, прокол сустава и промывание стерильными растворами, артроскопические операции.
Консервативная терапия
Важный компонент в лечении артрита и кожного синдрома, развивающегося на его фоне — физиотерапия: ультрафонофорез лекарственных веществ, грязевые и парафиновые аппликации, ультрафиолетовые лучи, озокеритолечение, лазеротерапия. В восстановительном периоде с целью улучшения двигательных функций сустава, облегчения симптомов назначают массаж, лечебную физкультуру.
Для снижения активности артрита, уменьшения лекарственной нагрузки по показаниям осуществляют:
- гемосорбцию — очищение крови от вредных продуктов: белка, токсинов, иммунных комплексов, антигенов;
- гравитационную хирургию крови — удаление патологических продуктов из крови вне организма больного;
- мембранный плазмаферез — удаление частиц плазмы вместе с вредными веществами с последующим замещением крови специальными препаратами;
- внутривенное лазерное облучение крови;
- ультрафиолетовое облучение крови;
- ПУВА-терапию — прием фотосенсибилизаторов совместно с воздействием ультрафиолетового облучения.
Источники
Казанский медицинский журнал, 2004 г. “Ювенильный ревматоидный артрит: Современные аспекты: Обзор” Т.П. Макарова, С.А.Сенек
Электронная книга “Псориаз и псориатический артрит”, 2007 г. В.А. Молочков, В.В.Бадокин, В.И.Альбанова, в.А.Волнухин
Одним из внесуставных системных проявлений ревматоидного артрита (РА) является кожный ревматоидный васкулит (РВ). Среди причин развития РВ важное место занимает отложение иммунных комплексов в стенках сосудов. Данная концепция основывается на обнаружении у большинства больных РА с РВ высоких титров ревматоидного фактора, циркулирующих иммунных комплексов, а также криоглобулинов. Наряду с использованием базисной противовоспалительной терапии значимую роль играет наружное местное лечение.
Введение
Ревматоидный артрит (РА) – иммуновоспалительное (аутоиммунное) ревматическое заболевание, характеризующееся тяжелым прогрессирующим поражением суставов и широким спектром внесуставных проявлений, развитие которого определяется сложным взаимодействием факторов внешней среды и генетической предрасположенности, ведущих к глобальным нарушениям в системе гуморального и клеточного иммунитета [1, 2].
К числу внесуставных-системных проявлений РА относится кожный ревматоидный васкулит (РВ, язвенно-некротический васкулит, инфаркты ногтевого ложа, дигитальный артериит, ливедо-ангиит).
Одной из причин развития РВ может считаться отложение иммунных комплексов в стенках сосудов. Данная концепция основывается на обнаружении у большинства больных РА с РВ высоких титров ревматоидного фактора, циркулирующих иммунных комплексов (ЦИК), а также криоглобулинов. Кроме того, иммунофлуоресцентные методы исследования позволили выявить отложение иммуноглобулина М (IgM), IgG и компонентов комплемента в пораженных сосудистых стенках [3, 4].
Классификация РВ
Существует классификация РВ, основанная на клинико-гистологических данных:
- Тип 1 – дигитальный артериит с пролиферацией интимы сосудов и формированием тромбов. У пациентов с этим типом РВ наблюдается поражение ногтевых фаланг.
- Тип 2 – воспаление венул, мелких артерий, артериол и капилляров кожи с фибриноидным некрозом и инфильтрацией их стенки мононуклеарными клетками, лейкоцитоклазией и экстравазацией эритроцитов. При этом клинические проявления включают кожные язвы и пальпируемую пурпуру.
- Тип 3 – некротизирующий артериит с вовлечением артерий мелкого и среднего калибра, приводящий к поражению висцеральных органов и периферических нервов, часто неотличимый от классического узелкового полиартериита.
РВ влияет на прогноз заболевания. До внедрения в клиническую практику ранней терапии базисными противовоспалительными препаратами 5-летняя выживаемость больных РВ варьировалась в пределах 28–40% [3, 4]. В подавляющем большинстве случаев РВ не является самостоятельным заболеванием и, соответственно, специальной терапии не требует. РВ считается экстраартикулярным проявлением РА и позиционируется как неблагоприятный прогностический фактор. Специальное лечение кожного васкулита требуется только при наличии трофических язв. Наряду с базисной противовоспалительной терапией немаловажное з.
Д.В. Бестаев , С.А. Кцоева , З.С. Брциева , Л.М. Хутиева , Л.В. Осипова , Н.Н. Бурдули , О.Т. Коцоева , Т.Д. Бестаева
Д.В. Бестаев (1), С.А. Кцоева (1), З.С. Брциева (1), Л.М. Хутиева (1), Л.В. Осипова (1), Н.Н. Бурдули (1), О.Т. Коцоева (1), Т.Д. Бестаева (2)
1) Северо-Осетинская государственная медицинская академия, Владикавказ, Россия; 2) Клиника «Семейная медицина», Владикавказ, Россия
Одним из внесуставных системных проявлений ревматоидного артрита (РА) является кожный ревматоидный васкулит (РВ). Среди причин развития РВ важное место занимает отложение иммунных комплексов в стенках сосудов. Данная концепция основывается на обнаружении у большинства больных РА с РВ высоких титров ревматоидного фактора, циркулирующих иммунных комплексов, а также криоглобулинов. Наряду с использованием базисной противовоспалительной терапии значимую роль играет наружное местное лечение.
Введение
Ревматоидный артрит (РА) – иммуновоспалительное (аутоиммунное) ревматическое заболевание, характеризующееся тяжелым прогрессирующим поражением суставов и широким спектром внесуставных проявлений, развитие которого определяется сложным взаимодействием факторов внешней среды и генетической предрасположенности, ведущих к глобальным нарушениям в системе гуморального и клеточного иммунитета [1, 2].
К числу внесуставных-системных проявлений РА относится кожный ревматоидный васкулит (РВ, язвенно-некротический васкулит, инфаркты ногтевого ложа, дигитальный артериит, ливедо-ангиит).
Одной из причин развития РВ может считаться отложение иммунных комплексов в стенках сосудов. Данная концепция основывается на обнаружении у большинства больных РА с РВ высоких титров ревматоидного фактора, циркулирующих иммунных комплексов (ЦИК), а также криоглобулинов. Кроме того, иммунофлуоресцентные методы исследования позволили выявить отложение иммуноглобулина М (IgM), IgG и компонентов комплемента в пораженных сосудистых стенках [3, 4].
Классификация РВ
Существует классификация РВ, основанная на клинико-гистологических данных:
- Тип 1 – дигитальный артериит с пролиферацией интимы сосудов и формированием тромбов. У пациентов с этим типом РВ наблюдается поражение ногтевых фаланг.
- Тип 2 – воспаление венул, мелких артерий, артериол и капилляров кожи с фибриноидным некрозом и инфильтрацией их стенки мононуклеарными клетками, лейкоцитоклазией и экстравазацией эритроцитов. При этом клинические проявления включают кожные язвы и пальпируемую пурпуру.
- Тип 3 – некротизирующий артериит с вовлечением артерий мелкого и среднего калибра, приводящий к поражению висцеральных органов и периферических нервов, часто неотличимый от классического узелкового полиартериита.
РВ влияет на прогноз заболевания. До внедрения в клиническую практику ранней терапии базисными противовоспалительными препаратами 5-летняя выживаемость больных РВ варьировалась в пределах 28–40% [3, 4]. В подавляющем большинстве случаев РВ не является самостоятельным заболеванием и, соответственно, специальной терапии не требует. РВ считается экстраартикулярным проявлением РА и позиционируется как неблагоприятный прогностический фактор. Специальное лечение кожного васкулита требуется только при наличии трофических язв. Наряду с базисной противовоспалительной терапией немаловажное значение играет наружное местное лечение.
Принципы местного лечения трофических язв
Основные принципы местного лечения:
- купирование воспалительного процесса;
- очищение язвы от гнойно-некротических тканей;
- стимулирование процессов регенерации.
Одним из главных критериев эффективности местной терапии является рубцевание или тщательная санация язвенного дефекта. Для достижения этой цели в клинической практике используют разнообразные влажно-высыхающие повязки с лекарственными средствами и различные раневые покрытия. В результате проведенных многочисленных исследований доказана их высокая эффективность при лечении язв, в частности венозных.
Недавно сформулирована концепция обработки основания раны с целью перевода хронической формы раны в острую с последующим удалением как некротической ткани, так и фенотипически измененных клеток края и основания раны. Основу данной концепции составили результаты исследования клеточного состава краев хронических ран. Так, было обнаружено фенотипическое изменение клеток, выражающееся в резистентности клеток к действию цитокинов, факторов роста, снижение митотической активности. Экссудат, продуцируемый фенотипически измененными клетками, подавляет пролиферацию и функциональную активность кератиноцитов и фибробластов, кроме того, протеазы, содержащиеся в нем, разрушают экстрацеллюлярный матрикс. Фибробласты, выделенные из хронических ран, отличаются низкой пролиферативной активностью, при этом у них отсутствует чувствительность к действию цитокинов, включая факторы роста. Нарушено образование экстрацеллюлярного матрикса. Следует отметить, что именно обработка дна раны способствует переводу хронической раны в состояние острой и ведет к активации эндогенных процессов регенерации тканей [5, 6].
Тактика агрессивной обработки хронических ран диктуется рядом причин:
- наличие некротических тканей, фибринной пленки является потенциальным субстратом развития инфекционных осложнений;
- клеточный состав, выделенный из краев хронической раны, претерпевает фенотипические изменения, ведущие к нарушению процессов регенерации.
Использование любых перевязочных материалов – от самых простых, до ультрасовременных – не даст положительных результатов без предварительной подготовки раны. Существует несколько вариантов обработки раны: хирургический метод, аутолитическая и химическая очистка раны.
Удаление некротических тканей и экссудата занимает одно из ключевых мест в реализации препарирования раневого ложа. Для этого широко используют разнообразные протеолитические ферменты. Одним из первых начали применять растительный фермент папаин, затем препараты, созданные из продуктов жизнедеятельности стрептококка (рибонуклеаза, гиалуронидаза, нуклеотндаза и нуклеозидаза, ультрализин).
Еще недавно были весьма популярными выкристаллизованные трипсин и химотрипсин. Несмотря на оптимистические прогнозы, кристаллическая форма протеолитических ферментов не нашла широкого клинического применения: они активны лишь во влажной среде при фиксированном значении pH=6 [7], расщепляют только компоненты раневого экссудата, не оказывая никакого действия на коллаген, а также повреждают компоненты регенерирующего соединительно-тканного матрикса [6]. Коллагеназа – водорастворимый фермент, избирательно расщепляет лишенный мукополисахаридного футляра «поврежденный» коллаген на границе живых и девитализированных тканей, которые быстро и атравматично отделяются от раневого ложа. Коллагеназа не только не повреждает компоненты соединительнотканного матрикса, но и увеличивает пролиферацию кератиноцитов [6].
Существенное влияние на нормальное течение репаративных процессов на территории язвы оказывают местные физико-химические условия.
С одной стороны, избыточная влажность служит причиной гибели клеток эпителия. С другой, недостаток влаги приводит к высыханию и замедлению процесса эпителизации. Доказано, что влажная среда необходима для самоочищения раны, пролиферации и миграции эпителиоцитов. При достаточном количестве жидкости в экстрацеллюлярном матриксе образуется более рыхлая фиброзная ткань с формированием в последующем менее грубого, но более прочного рубца.
Выбор того или иного перевязочного средства требует обязательного учета фазы течения раневого процесса и степени экссудации. Так, повязки, применение которых рационально в фазу воспаления благодаря структуре своего материала способны инактивировать раневой экссудат способствуют необратимой элиминации микроорганизмов, токсинов и тканевого детрита, стимулируя при этом процесс отторжения некротизированных тканей. В свою очередь покрытия, используемые при лечении «чистых» заживающих язв, поддерживают необходимую влажность и аэрацию, надежно защищают от механических повреждений и вторичной контаминации, стимулируют репаративные процессы.
В настоящее время в международной практике доминирует концепция заживления трофических язв во влажной среде. Для этого применяют разнообразные раневые покрытия, обеспечивающие:
- аутолитическую очистку язвы и поглощение раневого экссудата;
- влажную среду для миграции клеток, пролиферации, дифференциации и образования новых сосудов;
- термозащиту и температурную стабильность язвенной поверхности;
- защиту от внешней суперинфекции;
- безболезненное и атравматичное удаление повязки;
- гипоаллергенность;
- простоту в использовании, экономичность по стоимости и затратам времени.
Таким требованиям удовлетворяют т.н. интерактивные повязки. Их действие на рану происходит без участия традиционно известных химических и биологических компонентов группы антисептиков и стимуляторов заживления, а реализуется за счет механических и физических свойств самой повязки. Эти повязки обладают комплексным патогенетически направленным действием, способны в течение продолжительного срока создавать и поддерживать в патологическом очаге оптимальную для заживления среду.
Они обеспечивают одновременное очищение, поддержание необходимой влажности и нормализацию репаративно-регенераторных процессов в ране.
Раневые покрытия в зависимости от их состава, физико-химических свойств и особенностей клинического применения разделены на определенные виды (см. таблицу).
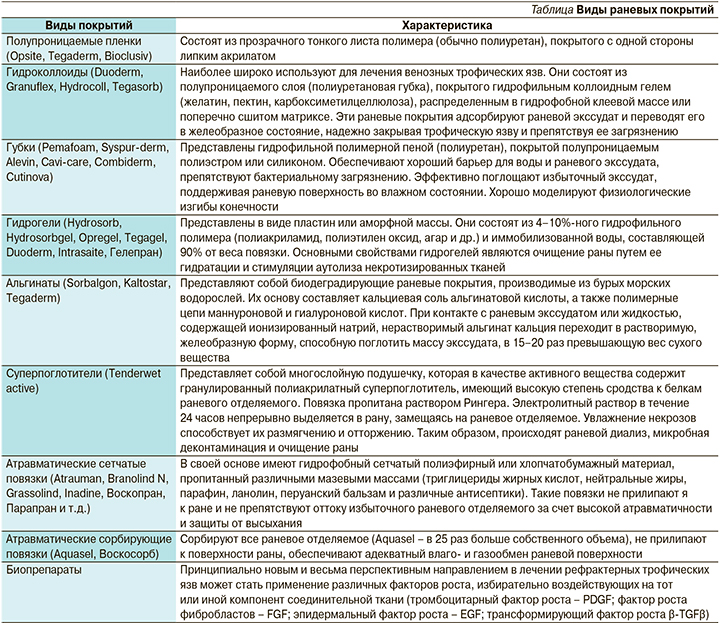
Однако применение факторов роста, а также культивированных клеток в повседневной практике ограничивает их высокая стоимость, отсутствие четкой методологии применения, а также эффективных средств доставки в толщу трофической язвы. Экономически более оправданно применение ксеногенной твердой мозговой оболочки животных, а также обогащенной тромбоцитами плазмы [7].
Заключение
Таким образом, достижение высокой эффективности лечения кожного васкулита у больных РА возможно за счет комбинации адекватной терапии базисными противовоспалительными препаратами и локальными наружными средствами [8–10].
Литература
1. Насонов Е.Л. (ред.). Российские клинические рекомендации. Ревматология. М., 2017. 464 с.
2. Эрдес Ш., Фоломеева О.М. Проблема ревматических заболеваний в России. РМЖ. 2004;12(20):11212.
6. Upchurch K.S., Heller K., Bress N.M. Low-dose methotrexate therapy for cutaneous vasculitis of rheumatoid arthritis. J Am Acad Dermatol. 1987;17(2 Pt. 2):355–59. Doi: 10.1016/s0190-9622(87)70212-6.
8. Combe B., Didry C., Gutierrez M., et al. Accelerated nodulosis and systemic manifestations during methotrexate therapy for rheumatoid arthritis. Eur J Med. 1993;2(3):153–56.
10. Al Attar L., Shaver T. Abatacept as a Therapeutic Option for Rheumatoid Vasculitis. Cureus. 2018;10(4):e2506. Doi: 10.7759/cureus.2506.
Читайте также:

