Кожные заболевания картина личности при кожных заболеваниях
Обновлено: 27.04.2024
Черные точки (открытые комедоны) – это закупоренные кожным салом поры на поверхности кожи. Чаще всего они появляются на лице, груди, плечах и спине. Появление комедонов связано с нарушением работы сальных желез кожи и чаще всего бывает в подростковом возрасте. Черный или темно-серый цвет комедонов объясняется окислением вещества в закупоренной поре. Содержимое комедонов может быть удалено врачом.
Дерматит (также сыпь или экзема) – это воспаление кожи, которое выражается в появлении красных сухих, зудящих пятен, похожих на чешуйки. Сыпь может быть связана с разными причинами: аллергиями, раздражениями и различными заболеваниями. Выделяют несколько видов дерматита: атопический дерматит, контактный дерматит (вызванный аллергической реакцией кожи на контакт с раздражителем) и себорейный дерматит (зуд и шелушение на коже и волосистой части головы).
Сухая и чувствительная кожа. При сухой коже часто наблюдается раздражение, шелушение и даже небольшой зуд. Чувствительная кожа немедленно реагирует на ряд внешних факторов: температуру, ветер, различные химические вещества и т.д. Чувствительная кожа часто становится сухой, раздраженной и покрасневшей. Сухой и чувствительной чаще всего становится кожа на ногах ниже колена, тыльной стороне ладоней, на предплечьях и на лице. Это может быть связано с чрезмерным использованием мыла, активных косметических и парфюмерных средств, старением кожи, длительным приемом ванны или душа в слишком горячей воде или слишком интенсивным трением губкой или мочалкой.
Крапивница бывает, когда какой-либо раздражитель заставляет клетки выделять гистамин. Гистамин в свою очередь вызывает расширение сосудов. Жидкость скапливается под кожей, и образуются большие, красные, нередко зудящие волдыри, называемые папулами. Иногда они бывают похожи на укусы комаров. При крапивнице таких волдырей обычно появляется сразу много, но по размеру они бывают разными – от горошины до 4-6 см в диаметре. Обычно они быстро проходят, всего за несколько часов. Причины крапивницы часто остаются невыясненными, но некоторые люди знают, что определенные продукты, напитки или лекарства могут вызвать у них крапивницу. Острая крапивница (например, связанная с приемом лекарства) может держаться на коже в течение суток. Хроническая крапивница (чаще всего неизвестного происхождения) может длиться неделями. Сильные вспышки крапивницы могут быть опасны, особенно если папулы появляются на губах или в горле. При сильной крапивнице могут даже наблюдаться отеки, головокружение и потеря сознания.
Чесотка. При чесотке на коже появляются мелкие, сильно зудящие волдыри. Возбудителем чесотки является чесоточный клещ. Клещи живут глубоко в коже, где самки откладывают яйца. В течение 5 дней из яиц вылупляются новые насекомые. Зуд появляется не сразу, а примерно через несколько недель после того, как клещи поселились на коже. Если у вас появились симптомы чесотки, обратитесь к врачу. Если у вас действительно чесотка, врач выпишет лосьон, убивающий клещей, и даст необходимые рекомендации по профилактике. Всем членам семьи необходимо также в целях профилактики использовать специальный лосьон. Для облегчения зуда можно использовать безрецептурные антигистаминные препараты. Обязательно тщательно постирайте в горячей воде все постельное белье и другие предметы гигиены.
Шрамы. Шрамы – это следы на коже, оставшиеся после несчастных случаев, операций или заболеваний. Образование шрама – это естественный процесс заживления раны, когда восстановительная ткань заполняет собой поврежденное место. Чем более серьезным было повреждение, тем дольше рана заживает и тем больше вероятность образования шрама. Образование шрама, его размер и цвет зависят от его расположения на коже и возраста. На молодой коже шрамы заживают быстрее и оставляют меньше следов. Кожа в нижней части лице довольно тонкая, поэтому шрамы в этой области обычно более заметны. В начале шрамы выглядят более темными и широкими, затем постепенно выцветают. Для улучшения внешнего вида и самооценки можно использовать маскирующие косметические средства. Для улучшения состояния кожи можно использовать безрецептурные средства, содержащие аллантоин, силикон и другие вещества.
Нарушения пигментации. Нарушения пигментации (окраски кожи) – это неправильное распределение пигмента на коже, которое может быть вызвано рядом факторов. Среди наиболее распространенных причин: слишком интенсивное воздействие солнца, шрамы, витилиго, меланоз кожи, фоточувствительность и злокачественная меланома.
Морщины. Морщины – это один из наиболее заметных признаков старения. Кожа теряет свою эластичность, и ткани начинают провисать. При образовании морщин, коллагеновые и эластичные волокна уплотняются, отчего кожа теряет упругость и эластичность.
При появлении у вас различных изменений кожных покровов, следует обратиться к врачу. Иногда очень серьезные заболевания начинаются с невинных на первый взгляд изменений.
Что можете сделать Вы
При любых проблемах с кожей всегда консультируйтесь с дерматологом, особенно если вы заметили какие-либо серьезные изменения кожи (цвет, текстура, толщина и т.д.)
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
Психические расстройства в дерматологии как актуальная междисциплинарная проблема
Журнал: Клиническая дерматология и венерология. 2014;12(2): 104‑109
Тлиш М.М., Карташевская М.И., Бойко Е.О., Зайцева О.Г. Психические расстройства в дерматологии как актуальная междисциплинарная проблема. Клиническая дерматология и венерология. 2014;12(2):104‑109.
Tlish MM, Kartashevskaia MI, Boĭko EO, Zaĭtseva OG. Mental disorders in dermatology as a topical interdisciplinary problem. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(2):104‑109. (In Russ.).
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
Кратко описаны психические расстройства, коморбидные кожным заболеваниям, определенные особенности дерматологического приема пациентов с психическими расстройствами, алгоритм взаимодействия между дерматологами и психиатрами.
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздрава России, Краснодар, 350063, Российская Федерация
Дерматология - одна из областей общей медицины, в которой происходит накопление психических расстройств, выявляемых, как минимум, у ⅓ больных и требующих специализированного лечения 2. Это определяет правомочность введения такого термина, как «психодерматология» [4, 5], а также обусловливает актуальность изучения как психосоматических аспектов дерматологии, т.е. роли и взаимосвязи психологических и соматических факторов в развитии и течении дерматологической патологии [1, 6-14], так и психических расстройств, встречающихся в дерматологической практике и не относящихся к психосоматическим расстройствам [1, 15-17].
Психодерматология - одно из наиболее актуальных и вместе с тем малоисследованных направлений современной медицины. Психические расстройства, отличающиеся полиморфизмом клинических проявлений, наблюдаются у значительного числа пациентов дерматологических клиник. Эпидемиологические значения сочетания дерматологической и психической патологии составляют в среднем около 30-40% [1]. Спектр психических расстройств, коморбидных кожным заболеваниям, очень широк и включает симптоматику различных психопатологических регистров: соматопсихозы, ипохондрию, сопровождающуюся аутодеструктивными тенденциями, ограниченную ипохондрию, обсессивно-компульсивные расстройства, сопровождающиеся аутоагрессивным поведением, дисморфофобию/дисморфоманию [18].
Дерматологу чаще всего приходится сталкиваться с психосоматическими заболеваниями и нозогенными реакциями. Большинство дерматозов (атопический дерматит, псориаз, экзема и др.), традиционно относимых к психосоматическим заболеваниям, имеют в своем развитии прежде всего генетическую и иммунологическую основу. Психогенные воздействия выступают в качестве звена последовательных иммунологических событий и приводят к обострению дерматоза лишь в тесной связи с основными факторами патогенеза [1]. В ряде случаев аффективные расстройства формируют тесные коморбидные связи с проявлениями кожной патологии. При этом кожные симптомы могут выступать как составная часть вегетативного симптомокомплекса депрессии, или как реакция кожи, развивающаяся в связи с выраженной и длительной гипотимией (трофические расстройства с феноменами «старения» кожных покровов, очаговые гиперхромии, изменения фактуры и цвета волос, помутнение и истончение ногтевых пластинок) [18]. Частота психических расстройств у дерматологических больных, по данным U. Stangier [20], может варьировать в пределах 15-30%. При этом наиболее высок процент коморбидности кожной патологии с патологией депрессивного спектра (59-77%) и с тревожными расстройствами (6-30%); расстройства личности наблюдаются у 57% пациентов [19, 21]. В последнее время особое внимание уделяется депрессии у дерматологических больных [1, 14, 15, 22-24]. В ряде работ высказана гипотеза о том, что формируется параллелизм между ритмами депрессии и дерматологическими заболеваниями [1, 25].
Несмотря на значительную частоту психических расстройств у дерматологических пациентов, взаимодействие дерматологов и психиатров затруднено, так как отсутствует единый комплексный подход к оценке коморбидности данных состояний. С учетом данной проблемы в ГБОУ ВПО КубГМУ Минздрава России совместно кафедрами психиатрии и дерматовенерологии на базе ГБУЗ «СКПБ №1» была проведена краевая научно-практическая конференция «Психиатрические расстройства в дерматологии как междисциплинарная проблема: взгляд дерматолога и психиатра».
Дерматологами были отмечены характерные особенности приема пациентов с психическими расстройствами:
- длительный анамнез с почти полной имитацией/симуляцией (или значительной аггравацией) симптомов сложных дерматозов;
- во время беседы любой уточняющий вопрос врача рассматривается как недоверие к излагаемым фактам и сопровождается резкой негативной реакцией пациента;
- наличие в анамнезе консультаций других дерматологов с указанием на первичный диагноз «патомимия», «экскориированные акне», «невротические экскориации»;
- с заключением дерматолога об отсутствии дерматологической нозологии пациент, как правило, не согласен, что ведет к возникновению конфликта и требует проведения консилиума;
- родственники пациента убеждены в наличии у него инвазии, что сопровождается совместным посещением медицинских учреждений, агрессивным поведением и требованиями проведения повторных диагностических процедур;
- рекомендация пройти консультацию психиатра вызывает резкую негативную реакцию со стороны пациента и приводит к повторным обращениям к другим дерматологам с предъявлением новых «вещественных доказательств» кожного заболевания или к жалобам в вышестоящие инстанции с указанием на некомпетентность;
- в связи с невозможностью выставления дерматологического диагноза, посещения пациента шифруются как Z03.9 (МКБ-10; наблюдение при подозрении на заболевание или состояние неуточненное), что не позволяет проводить точный статистический учет. Это становится особенно актуально, так как многие пациенты игнорируют рекомендации посетить психиатра и продолжают повторно обращаться за помощью, что увеличивает уровень обращаемости к дерматологам;
- в случае выставления пациентам психиатрами диагноза Z00.4 (МКБ-10; без психических расстройств), ситуация для дерматолога становится неразрешимой, так как исчезает возможность объяснить пациенту причину его заболевания, оказать эффективную помощь пациенту, а больной, в свою очередь, получает дополнительное подтверждение своей «правоты» о наличии у него именно кожного заболевания и о профессиональной некомпетентности консультирующего дерматолога.
Таким образом, дерматолог испытывает значительные затруднения при приеме данного контингента больных. На конференции были подробно освещены разные психические расстройства в дерматологии. Все многообразие психических расстройств, наблюдающихся в дерматологической практике, можно представить в виде трех больших групп синдромов, выделенных на основе коморбидных связей.
1. Психические расстройства с преимущественной проекцией на соматическую (кожные покровы) сферу.
2. Психические расстройства, спровоцированные дерматологической патологией.
3. Дерматологическая патология, спровоцированная психическими расстройствами, - психосоматические болезни [1, 4, 25].
1. Психические расстройства с преимущественной локализацией в соматической (кожные покровы) сфере
1.1. Соматопсихоз - дерматозойный (зоопатический) бред. В формировании картины дебюта заболевания соучаствуют ложные воспоминания (псевдореминисценции о мнимых контактах с насекомыми или их личинками, имевшими место несколько недель и даже месяцев назад), а также явления тактильного галлюциноза (ощущения «укусов», «передвижения насекомых»), сопровождающиеся чувством локальной болезненности либо неровности кожных покровов. Клинические проявления зоопатического бреда отвечают основным параметрам паранойяльного бреда.
1.2. Ипохондрия (истерическая, невротическая, сверхценная), сопровождающаяся аутодеструктивными тенденциями. Эта группа включает следующие расстройства:
1.2.1. Патомимия - искусственный (артифициальный) дерматит, возникающий вследствие нанесения самоповреждений кожи и ее придатков.
1.2.2. Ограниченная (circumscripta) ипохондрия - идиопатические алгии, сенестоалгии с синдромом сверхценной одержимости. Телесные сенсации в топографически ограниченной зоне с тенденцией (на уровне одержимости) к их элиминации - самоповреждения, самоувечья (коэнестезиопатическая паранойя).
1.2.3. Обсессивно-компульсивные расстройства с самоповреждениями кожных покровов:
- невротические («психогенные») экскориации (компульсивные повторные действия, сопровождающиеся самоповреждениями, расчесываниями, которым нередко предшествуют сенсорные феномены, ощущения дискомфорта, зуд кожных покровов). В отличие от пациентов, обнаруживающих признаки патомимии, страдающие невротическими экскориациями, как правило, эгодистонны в отношении обсессий; они не только рассматривают в качестве причины повреждений собственные действия, но и осознают патологический характер последних;
- экскориированные акне отличаются от невротических экскориаций тем, что компульсии, сопровождающиеся аутодеструктивными действиями, проявляются не на субстрате здоровой кожи, а формируются на фоне дискомфорта, связанного с реально существующим заболеванием, - акне. При всех формах экскориаций имеет место порочный круг (компульсивный ритуальный цикл «зуд-расчесы»). Продолжительные расчесывания ведут к стойким деструктивным изменениям кожного покрова, что приводит в этих местах к повышению кожной чувствительности к внешним раздражителям. При этом эрозивные и экскориативные элементы сами по себе могут сопровождаться зудом, жжением. Таким образом, к психопатологическим присоединяются соматические стимулы расчесывания;
- трихотилломания - компульсивная аутоэкстракция волос, иногда завершающаяся тотальным облысением;
- онихофагия и онихотилломания - компульсивные повторные действия с деструкцией ногтей как путем обкусывания, так и с помощью механических предметов (ножницы, кусачки и др.) или с помощью ногтей других пальцев, обусловливающие развитие хронической паронихии или микронихии, обычно I пальцев кистей;
- хейлофагия - навязчивое облизывание или прикусывание красной каймы губ, характеризуется развитием артифициального хейлита преимущественно с прямолинейным расположением трещин, гиперемией, небольшой инфильтрацией.
1.3. Дисморфофобия/дисморфомания - психическое расстройство с доминированием идеи мнимого физического недостатка, связанное с кожными покровами; нередко выступает в коморбидности с ипохондрией красоты и носит характер сверхценных образований. Проявляется чрезмерной озабоченностью малозначимыми дерматологическими аномалиями (морщины, избыточное оволосение лица, выпадение волос, шрамы, следы сосудов, бледность или краснота лица). В клинической картине подавленность сочетается с суицидальными идеями, доминирующие представления включают кататимный комплекс мнимого дефекта кожи.
2. Психические расстройства, спровоцированные дерматологической патологией
2.1. Нозогенные реакции обусловлены психотравмирующим воздействием соматического заболевания. Чаще всего возникают при дерматозах, носящих рецидивирующий, остро зудящий характер (атопический дерматит, экзема). Значительная роль в формировании нозогенных реакций принадлежит структуре личности. В ряду конституциональных аномалий, предрасполагающих к манифестации психогений, преобладают патохарактерологические девиации истерического, шизоидного и психастенического круга. Наиболее уязвимой в плане нозогенных реакций категорией больных являются молодые женщины с расстройствами личности драматического кластера. Среди нозогений преобладают депрессивные реакции, а также реакции с выявлением социофобий и сенситивных идей отношения.
2.2. Патологическое развитие личности формируется в тех случаях, когда кожное заболевание приобретает затяжное течение. Превалируют паранойяльно-ипохондрические, сенситивные, а также экспансивно-шизоидные типы развития. Почвой для патологического развития, наряду с перманентным психотравмирующим фактором, которым является кожное заболевание, выступает конституциональное предрасположение. Среди преморбидных патохарактерологических свойств преобладают паранойяльные и шизоидные расстройства личности [26].
3. Психосоматические заболевания (атопический дерматит, псориаз, экзема, розацеа, гнездная плешивость, витилиго и др.)
На конференции были представлены следующие клинические примеры:
Клинический пример 1. Пациентка М., 75 лет, неработающая, неоднократно обращалась за медицинской помощью; результат, по ее мнению, всегда был неудовлетворительный.
Из анамнеза. За год до обращения перенесла острое нарушение мозгового кровообращения. Считает себя больной 1 год, когда после поездки к сестре в деревню ощутила укусы насекомых на коже. Со слов пациентки, насекомые активизируются в ночное время, и несколько ночей подряд она провела, вытаскивая ногтями и другими подручными предметами насекомых у себя из-под кожи. Пациентка охотно демонстрирует «следы укусов, места, где прячутся насекомые под кожей», а также пластмассовую баночку «с клещами». Дочь пациентки подтверждает рассказ матери, активно вступает в дискуссию, утверждая, что тоже видела, как мать вытаскивает клещей из кожи.
Объективно. На коже туловища, конечностей имеется множество точечных и линейных биопсирующих экскориаций, прикрытых частично геморрагическими корочками. Других высыпаний на коже нет. Лабораторная диагностика: при микроскопии принесенного в пластмассовом контейнере материала обнаруживаются частички крови, эпителия. Пациентка направлена на консультацию психиатра (рис. 1-3). Рисунок 1. Множество биопсирующих экскориаций на коже. Рисунок 2. Пациентка заклеивает «места выхода насекомых из кожи». Рисунок 3. Предъявление доказательств наличия насекомых («симптом спичечного коробка»).
Клинический пример 2. Пациент П., 65 лет, пенсионер, неоднократно обращался за медицинской помощью.
Из анамнеза. Считает себя больным несколько лет, когда на коже лица, волосистой части головы появились высыпания. Пациент частично осознает, что наносит себе повреждения.
Объективно. На коже лица, волосистой части головы имеются глубокие язвы неправильной многоугольной формы, частично прикрытые геморрагическими корками. Других высыпаний на коже нет. Пациент направлен на консультацию психиатра (рис. 4, 5). Рисунок 4. Язва на коже лица. Атрофические рубцы и вторичные депигментированные пятна на месте ранее существовавших повреждений кожи. Рисунок 5. Глубокие язвенные дефекты на лице и волосистой части головы.
Клинический пример 3. Пациентка Р., 42 года. Обратилась на прием по поводу беспокоящих высыпаний на лице. Пациентка в маске, «чтобы скрыть уродующие ее высыпания».

Объективно. На коже лица папулы диаметром до 1 см ярко-красного цвета в центральной части экскориированные. Пациентка не скрывает, что сама раздирает высыпания. Пациентка направлена на консультацию психиатра (рис. 6). Рисунок 6. Маска на лице пациентки, «чтобы скрыть уродующие ее высыпания».
Таким образом, в результате работы совместной краевой научно-практической конференции для повышения качества и доступности оказываемой помощи, удовлетворяющей потребности пациентов, был выработан следующий алгоритм взаимодействия между дерматологами и психиатрами: тесное взаимодействие полипрофессиональных бригад (дерматологов, психиатров, психологов) в рамках консультативной деятельности ККВД и КПД, осуществление психологической поддержки пациентам с нозогенными реакциями, комплексный подход в терапии коморбидной патологии, включающий сочетание дермато- и психофармакотерапии всех основных классов, а также индивидуальные программы психокоррекции с целью повышения адаптационных возможностей пациентов и гармонизации внутренней картины болезни. Комплексный подход способствует повышению эффективности лечения, что сопровождается не только редукцией кожных симптомов, удлиняет ремиссии, но и приводит к регрессу психопатологической симптоматики, повышая качество жизни пациентов.
Первичные психические расстройства как причина болезни кожи
При психодерматозах первичных психических расстройств кожа становится фокусом первичного психоза. В большинстве случаев истинное дерматологическое заболевание либо отсутствует, либо второстепенные кожные признаки ошибочно интерпретируются пациентом в соответствии с его или ее психопатологией. Хотя слабые симптомы могут развиться в детстве, большинство случаев проявляются в подростковом или молодом взрослом возрасте.
В отличие от неосознанного невинного выдергивания волос, которое часто наблюдается у малышей до 3 лет и дошкольников, трихотилломания и экскориированное акне являются заболеваниями, в ходе которых у пациентов проявляются обсессивно-компульсивные симптомы. В пятом издании «Руководства по диагностике и статистике психических расстройств» (DSM-V) трихотилломания определяется как расстройство импульсивного контроля, которое поражает 1,2% общего населения. Средний возраст начала заболевания 9-10 лет.
Данные наблюдений показывают, что одна треть таких детей имеет коморбидные психические нарушения, такие как общая тревожность, социальная фобия, гиперактивное расстройство дефицита внимания и оппозиционное девиантное поведение. Исследования показывают, что когнитивная поведенческая терапия, которая фокусирует усилия на тренинге переучивания привычки, более эффективна, чем лекарства. Более того, изучение многих случаев свидетельствует о том, что некоторые из новейших антипсихотических лекарств могут вызывать обсессивно-компульсивные симптомы.
Трихотилломания не разрешается самопроизвольно и требует длительной психиатрической и медицинской терапии. При экскориированном акне, родственном обсессивно-компульсивном состоянии, пациенты расцарапывают или выдавливают тривиальные очаги акне на лице, вызывая появление эрозий и изъязвлений, которые могут заживать с рубцеванием. Экскориированное акне обычно наблюдается у молодых женщин.
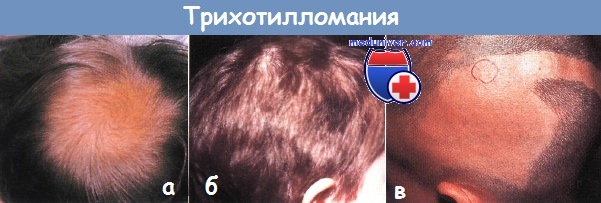
Трихотилломания:
а - алопеция вследствие выдергивания волос чаще всего обнаруживается на затылке.
б - обломанные и возобновляющие рост волосы различной длины могут создавать картину «побитых молью» волос
в - типичны причудливые формы очагов, игнорирующие привычные анатомические ориентиры. В примере (в) короткая стрижка не замаскировала алопецию.
При моносимптоматическом ипохондриальном психозе у пациентов развивается ложная навязчивая идея о наличии серьезного заболевания кожи. Самое типичное проявление - это паразитарный бред, при котором пациент убежден, что его кожа заражена воображаемыми клещами, червями или насекомыми. К другим примерам относятся бред о неприятном запахе (бромозе) иди дизморфия (навязчивая идея об аномальной или уродливой внешности).
Такие пациенты обычно не осознают собственное психическое нездоровье и отказываются от консультации психиатра. К сожалению, прогноз довольно сдержанный, и симптомы могут персистировать неопределенно долго. Недавние исследования показывают, что у большой части пациентов наступает улучшение при приеме пимозида, антипсихотика из группы дифенилбутилпиперидина.
У ряда пациентов с самоиндуцированным кожным заболеванием, обычно у подростков, развиваются очаги в связи с ситуационным стрессом. Нарушение семейных отношений, сексуальное насилие, боязнь школы, утрата любви и другие острые или хронические психосоциальные проблемы могут привести к этой форме поведения, в основе которого потребность во внимании. При подозрении на такой диагноз очаги можно закрыть герметическими повязками на несколько недель, чтобы проверить, не произойдет ли заживление.
При жесткой конфронтационной беседе пациенты обычно признаются в самоповреждающем поведении. Рекомендации врача и улучшение психоэмоциональной ситуации часто приводят к исчезновению очагов.
Трихотилломания:
а - обратите внимание на квадратную зону возобновления роста волос в центре головы, которая последовала через 1 мес. нахождения этого участка под герметичной повязкой.
б - у здоровой 4-летней девочки наблюдалась привычка скручивать волосы вечером перед сном или во время дневного сна, что привело к выраженным участкам поредения волос.
Волосы у девочки сухие, тусклые, разная длина создает картину «побитых молью» волос.
Потеря волос прекратилась через год, когда девочка пошла в детский сад.
в - привычка тянуть себя за волосы часто наблюдается у детей. Вне зависимости от настроения эта счастливая и здоровая девочка тянет и выдергивает волосы и теребит бант. Артифициальный дерматит:
а - у подростка с эмоциональным стрессом развились симметричные линейные кровоподтеки на руках.
Во время консультации у врача он сознался, что вызывал эти очаги с помощью монеты.
б - менее четко очерченные участки пурпуры остро развились у этого подростка.
Очаги разрешились при закрытии участка мягкой гипсовой шиной, но рецидивировали на других незащищенных участках.
в - 15-летний подросток всегда возвращался из леса за домом с крупными напряженными буллезными очагами на руках.
г - под внимательным наблюдением в больнице очаги зажили в течение нескольких дней. Позднее в ходе терапии мальчик признался, что воздействовал на кожу раствором щелочи. Экскориированное акне:
а,б - одна девочка-подросток (б) и мальчик (а) манипулировали очагами на щеках и подбородке.
в - 17-летняя девушка компульсивно выдавливала едва заметные комедоны, что вызвало образование штампованных язв на лбу. Артифициальный дерматит.
12-летняя девочка с явлениями (а) старого рубца и (Ь) новых некротических корок на ноге вследствие воздействия на кожу растворителем.
Свежие очаги зажили под герметической повязкой в течение 3 дней.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Инфекции кожи и мягких тканей: причины, диагностика, лечение, профилактика
Бактериальные инфекции кожи. Передача кожных инфекций осуществляется посредством контактного механизма. Заболевания быстро распространяются в местах скопления людей и в условиях антисанитарии. Возбудителями кожных инфекций могут быть многие микроорганизмы. Наиболее распространены Staphylococcus aureus и Streptococcus pyogenes.
Бактерии возбудители инфекций кожи и мягких тканей:
- S. aureus: импетиго, фурункулёз, невскрывающийся фурункул, токсический эпидермальный некролиз, острая паронихия
- S. pyogenes: целлюлит, рожа, импетиго
- С. diphtheriae: дифтерия (кожная форма)
- М. tuberculosis: волчанка обыкновенная
- М. marinum: хронические язвенные поражения кожи
- М. ulcerans: деструктивные язвы (язва Бурули)
- С. minutissimum: эритразма
- Pseudomonas aeruginosa: колонизация ожогов
- Erysipelothrix rhusiopathiae: эризипелоид
При целлюлите, вызванном S. pyogenes, S. aureus, Pasteurella multocida, реже вибрионами, обитающими в морской воде, и грамотрицательными бациллами, происходит поражение всех слоев кожи. Микроорганизмы проникают в организм человека через повреждённые участки кожи, раны и места укусов насекомых. Эмпирическое лечение флуклоксациллином необходимо начинать до получения результатов бактериологического исследования. В тяжёлых случаях применяют внутривенные антибактериальные препараты (бензилпенициллин и флуклоксациллин).
Некротизирующий фасцит — быстро прогрессирующая инфекция, поражающая также кожу и подкожную клетчатку. Заболевание развивается в результате микст-инфекции, вызванной аэробными и анаэробными микроорганизмами, а также вследствие моноинфекции S. pyogenes. Болезнь быстро прогрессирует и может привести к смерти пациента за очень короткое время. Большую роль в лечении играет успешное иссечение инфицированных некротических тканей, проводимое на фоне лечения бензилпенициллином, цефалоспоринами третьего поколения и метронидазолом.
Эритразма — поверхностная инфекция, возникающая на сгибательных поверхностях конечностей и вызываемая Corynebacterium minutissimum. Очаги поражения флюоресцируют в ультрафиолетовом свете. Возбудитель может быть выделен при посеве. Для лечения применяют эритромицин или тетрациклин.
Рожа — стрептококковая инфекция, поражающая органические участки кожи на лице или голенях. При обследовании отмечают обычно повышение количества лейкоцитов в периферической крови. Для лечения назначают приём внутрь амоксициллина и флуклоксациллина; в тяжёлых случаях может потребоваться внутривенное введение антибиотиков.
Эризипелоид — зоонозная инфекция, вызываемая Erysipelothrix rhusiopathiae. Местный очаг (обычно пальцы рук) характеризуется развитием эритемы красно-фиолетового цвета. В группу риска входят мясники (поражаются пальцы рук при работе с инфицированным мясом, чаше свиньи) и рыбаки. В большинстве случаев заболевание разрешается самостоятельно, но применение внутрь пенициллина или тетрациклина позволяет ускорить процесс выздоровления, назначение антибиотиков обязательно при развитии вторичной бактериемии.
Ожоги могут стать причиной инфекции, вызванной Pseudomonas aeruginosa, S. aureus, S. pyogenes и иногда бактериями кишечной группы. Возможно заражение антибиоти-коустойчивыми формами микроорганизмов. Бактериальное поражение может привести к отторжению пересаженной кожи и вторичной бактериемии.
Паронихия. Паронихия, или воспаление околоногтевой ткани, — распространённое заболевание, возникающее вследствие бактериальной инвазии (например, S. aureus) в местах повреждения кутикулы. При этом возникают боль, отёчность с последующим формированием небольшого абсцесса. Абсцесс дренируют и назначают антибактериальную терапию (флуклоксациллин и др.).
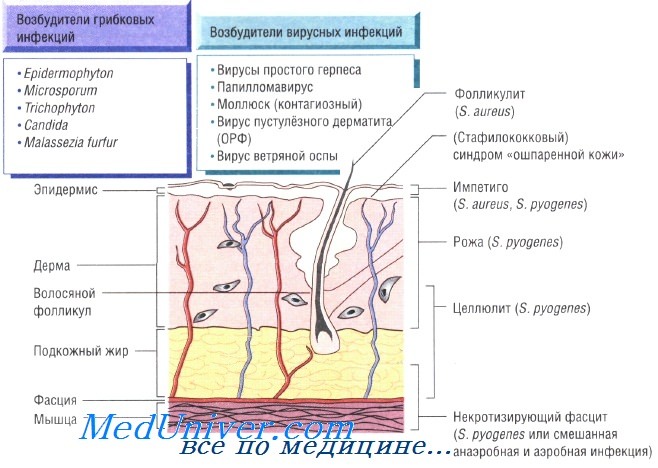
Причины инфекций кожи
Кожные проявления системных инфекций
На коже могут отражаться проявления системных инфекций. Ярким примером может служить петехиальная сыпь при менингококковой септицемии — несомненный признак тяжёлого сепсиса. У пациентов с синегнойной септицемией на коже возникают гангренозные очаги (гангренозная эктима). Менее выражены кожные изменения при эндокардите (кровоизлияния у оснований ногтей). При стафилококковой септицемии возникают участки инфаркта кожи, а при некоторых вирусных заболеваниях высыпания на коже становятся частью характерной клинической картины (ветрянка и корь).
Для вируса простого герпеса кожные покровы — первичный очаг инфекции. Некоторые штаммы Staphylococcus aureus и бета-гемолитических стрептококков вызывают системные заболевания, обусловленные действием токсинов и сопровождающиеся различными кожными изменениями: при синдроме токсического шока — генерализованная и сыпь на ладонях, при скарлатине — сыпь с бледностью носогубного треугольника, а при синдроме ошпаренной кожи у новорождённых — сильное шелушение.
Бородавки как инфекция кожи
Папилломавирус человека поражает клетки кожи и усиливает их репликацию, в результате чего формируется бородавка (папиллома). Существуют папулёзные, пятнистые и мозаичные виды папиллом, а также подошвенная (роговая) бородавка. Заболевание передаётся при непосредственном контакте с больным, а также через предметы общего пользования особенно при повышенной влажности (при совместном купании в бассейне).
Передача генитальных бородавок (остроконечных кондилом) осуществляется половым путём. Диагноз устанавливают на основании клинических признаков. Для определения вируса остроконечных кондилом применяют реакцию иммунофлюоресценции и полимеразную цепную реакцию.
Папилломавирусы вызывают злокачественные новообразования шейки матки (тип 16 и 18) и гортани (тип 6 и 11). В настоящее время существуют вакцины против виусов типа 16 и 18, которые формируют продолжительный иммунитет.
Папилломы со временем самостоятельно исчезают, не оставляя рубцов (за исключением случаев у людей со сниженным иммунитетом). Очень часто для самолечения применяют местные кератолитические вещества (салициловая кислота). При генитальных бородавках используют подофил щитовидный*. В качестве альтернативы применяют криотерапию, ускоряющую исчезновение папиллом. Прижигание в настоящее время не рекомендуют для частого использования у одного пациента.
Некоторые штаммы поксвирусов поражают кожный покров и вызывают возникновение характерных симптомов (например, контагиозный моллюск и контагиозный пустулёзный дерматит).
Дерматофитозы - грибковые инфекции кожи
Клинические признаки дерматофитозов. При дерматофитии (стригущем лишае) возникают бляшки, сопровождаемые зудом и покраснением. Со временем их диаметр увеличивается, а в центре образуется бледное пятно. При хроническом поражении ногтей наблюдают обесцвечивание и истончение ногтей, а при заболеваниях кожи головы — облысение и рубцевание. В основе названия заболевания лежит место заражения, например дерматофития головы (tinea capitis — стригущий лишай), дерматофития туловища (tinea corporis).
Лабораторная диагностика грибковых инфекций кожи. При инфекции кожного покрова отмечают свечение поражённых участков в ультрафиолетовом свете.
В лабораторию доставляют сухие соскобы с поражённых участков кожи, образцы ногтей и волос. При нагревании в растворе натрия гидроксида они обесцвечиваются, и во время микроскопии становятся видны гифы грибов. Дерматофиты растут на декстрозосодержащем агаре Сабурада при температуре 30 °С в течение четырёх недель.
В основе идентификации лежат морфологические свойства колоний, особенности микроскопической картины (окраска лактофеноловым синим), биохимическое исследование, а также секвенирование 18S рибосомальной РНК гена.
Лечение грибковых инфекций кожи. При дерматофитозах применяют местные препараты группы имидазола (миконазол, клотримазол, тиоконазол или аморолфин). При некоторых формах инфекции назначают тербинафин (внутрь) в течение нескольких недель.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Варшавская

Краснопресненская

Аннино

Цветной бульвар
Пн–Пт: с 9:00 до 18:00,
Сб: с 10:00 до 16:00,
Вс: выходной

Кожа — самый большой орган человека. И при этом самый уязвимый. Часто именно она принимает на себя первый удар, и еще чаще она становится сигнальной системой, которая говорит, что в организме идет не так. В этой статье мы разберем 5 кожных заболеваний, которые встречаются чаще всего.
Не каждый симптом говорит об опасности. Но иногда мы игнорируем и те симптомы, которые требуют срочного врачебного вмешательства. стесняется проблемы, боится врачей, предпочитает прикладывать подорожник.
Врачи сети клиник «Здоровье» расскажут вам о тех проявлениях кожных заболеваний, которые ни в коем случае нельзя игнорировать.
С какими симптомами стоит срочно обратиться к врачу
Люди часто прибегают к самостоятельной диагностике заболеваний при выявлении изменений на коже. Интернет пестрит статьями с подробным описанием симптоматики и лечения болезней. Но есть множество опасных симптомов, при обнаружении которых стоит незамедлительно обратиться к специалисту.
1. Сыпь. Сыпь является симптомом многих заболеваний, как кожных, так и связанных с другими органами. Высыпания могут быть симптомом аллергической реакции, стресса, патологии тракта и даже онкологического заболевания. Если сыпь ярко окрашена и не проходит более 48 часов, не откладывайте визит к специалисту.
2. Бородавки. Появление бородавок на коже вызвано различными штаммами вируса папилломы человека. Вирус передается от человека к человеку, поэтому при обнаружении папиллом или кондилом на любой части тела, стоит записаться к дерматологу или дерматовенерологу.
3. Шелушение. На первый взгляд безобидный симптом может служить сигналом опасного заболевания. Если шелушение кожи сопровождается длительным зудом, покраснением и сильной сухостью, лучше обратиться к врачу для постановки точного диагноза и назначения лечения. Если же шелушение стало ответом кожи на воздействие мороза, солнца или ветра, то мы рекомендуем вам тщательнее защищать кожу и использовать специальные крема.
4. Изменение цвета кожи. Изменение цвета кожи после загара или пилинга вполне объяснимо, но если вы обнаружили на теле или лице внезапно появившиеся пятна 0 это повод записаться к врачу. Красные пятна могут сигнализировать об острой аллергической реакции или заболеваниях ЖКТ, пожелтение кожных покровов — один из симптомов гепатита В и С, темные пятна могут говорить о некротических процессах.
кожных болезней
Кожные заболевания встречаются довольно часто и могут появиться в любом возрасте. Они доставляют человеку физический дискомфорт, заставляют прятать пораженные участки под плотной одеждой или использовать косметические средства, чтобы скрыть недостатки.
К счастью, современная дерматология успешно борется с кожными заболеваниями. И вот 5 самых распространенных из них.
1. Акне.
Угревая болезнь, или акне — это воспалительное заболевание кожи, возникающее в результате закупорки сальных желез. Более 80% населения планеты подвержены акне, большинство из них — подростки. Заболевание начинается с появления угрей, черных точек и папул (воспалительных узелков). Если вы родитель подростка с акне, приведите его на прием к врачу, чтобы вовремя вылечить заболевание и не допустить его осложнений, или приходите сами, если вы вдруг столкнулись к заболеванием во взрослом возрасте.
2. Атопический дерматит.
Еще одним воспалительным заболеванием кожи является атопический дерматит. Особенно распространена болезнь среди детей (10–15% в развитых странах). Заболевание сопровождается покраснением верхнего слоя кожи, сухостью и сильным зудом. Полное излечение пациента невозможно, но для смягчения течения заболевания применяются увлажняющие лечебные мази, местные иммуномодуляторы. Игнорирование болезни может привести к серьезным осложнениям и развитию кожных инфекций.
3. Псориаз.
Еще одним распространенным заболеванием (около 5% в развитых странах) является псориаз. Это хроническое воспалительное неинфекционное заболевание, для которого характерно появление бляшек или красного цвета на разных частях тела и головы. Помимо этого наблюдается сильное жжение и зуд, сухость кожи. При отсутствии должного лечения увеличивается риск инсульта, а также поражаются внутренние органы, например, печень и почки.
4. Простой герпес.
Одно из самых распространенных вирусных заболеваний кожи. Антитела к этому вирусу встречаются у 90% людей. Основным симптом герпеса являются пузырьки, наполненными жидкостью, которые появляются в области слизистых — чаще губ или носа. Отсутствие лечения может спровоцировать снижение иммунитета и, как следствие, повышенный риск приобретения новых заболеваний.
5. Вирусные бородавки.
Распространенное вирусное заболевание кожи, вызванное попаданием в клетки кожи человека вируса папилломы. Часто вирус передается бытовым путем (при рукопожатии, использовании предметов носителя) или половым путем. На месте внедрения вируса образуются выпуклые узелки — бородавки. Опасность заболевания состоит в том, что вирус имеет онкогенные штаммы, которые могут привести к развитию рака.
К счастью таких штаммов немного, но стоит провериться, чтобы исключить риски. Особенно это касается женщин, потому что ВПЧ — первая и самая главная причина развития рака шейки матки.
Как лечить кожные заболевания
К сожалению, не существует одного универсального средства для лечения кожных заболеваний. После диагностики врач назначает лечение, которое уместно в вашем случае. Это могут быть:
- Лечебные мази и бальзамы (заживляющие, противовоспалительные, гормональные, антибактериальные)
- Лекарства для приема внутрь (антибиотики, гормональные средства, иммуномодуляторы)
- Физиопроцедуры (лазеро-, магнитотерапия)
- Косметологические процедуры (чистки, пилинги, увлажняющие маски)
- Космецевтические средства (лосьоны, тоники, кремы, маски)
Стоит ли назначать себе лечение самостоятельно? Каждый решает для себя сам. Но мы хотим предостеречь вас. Конечно, если вы немного переборщили с загаром или у вас на фоне приближающихся критических дней появилось несколько воспалений на лице, то можно обойтись и без врача. Но когда речь идет о тяжелых заболеваниях — псориазе, аллергии, дерматите — самолечение может привести к усугублению симптомов.
Читайте также:

