Кожные проявления при заболеваниях надпочечников
Обновлено: 04.05.2024

Array ( [0] => Диагностированные заболевания надпочечников могут приводить к разнообразным осложнениям. Дефицит стероидных гормонов вызывает острое состояние под названием аддисонический криз. Типичные проявления – внезапная слабость, резкое падение кровяного давления (коллапс), расстройства сознания вплоть до развития комы, сердечные аритмии. Без соответствующей помощи ситуация может закончиться фатально. [1] => Избыток гормонов надпочечников может вызвать развитие ишемического инсульта, кровоизлияние в мозг. Кроме того, типичными проявлениями избытка гормонов является снижение иммунитета и восприимчивость к разного рода инфекциям. На фоне ослабленной защиты организма активируются многие возбудители, находившиеся в неактивном состоянии. [2] => Спутниками избытка стероидов часто становятся обострения герпетической инфекции, опоясывающий лишай, грибковое поражение кожи и ногтей, эпизоды пиелонефрита, цистита, пневмонии и других воспалительных заболеваний. При избытке стероидов высок риск спонтанных переломов из-за происходящих изменений в костях. Острый избыток гормонов может вызвать боли в животе, тошноту и рвоту – типичные проявления адреналового криза. В этой ситуации необходима незамедлительная помощь специалиста. )
Диагностированные заболевания надпочечников могут приводить к разнообразным осложнениям. Дефицит стероидных гормонов вызывает острое состояние под названием аддисонический криз. Типичные проявления – внезапная слабость, резкое падение кровяного давления (коллапс), расстройства сознания вплоть до развития комы, сердечные аритмии. Без соответствующей помощи ситуация может закончиться фатально.
Избыток гормонов надпочечников может вызвать развитие ишемического инсульта, кровоизлияние в мозг. Кроме того, типичными проявлениями избытка гормонов является снижение иммунитета и восприимчивость к разного рода инфекциям. На фоне ослабленной защиты организма активируются многие возбудители, находившиеся в неактивном состоянии.
Спутниками избытка стероидов часто становятся обострения герпетической инфекции, опоясывающий лишай, грибковое поражение кожи и ногтей, эпизоды пиелонефрита, цистита, пневмонии и других воспалительных заболеваний. При избытке стероидов высок риск спонтанных переломов из-за происходящих изменений в костях. Острый избыток гормонов может вызвать боли в животе, тошноту и рвоту – типичные проявления адреналового криза. В этой ситуации необходима незамедлительная помощь специалиста.
Надпочечники – важная часть эндокринной системы организма. Эти парные органы расположены в поясничной области в непосредственном соседстве с почками. Несмотря на небольшой размер, надпочечники способны повлиять на работу всех органов без исключения. Основной инструмент в этом случае – выработка гормонов. Небольшого количества этих химических веществ достаточно для того, чтобы заставить внутренние органы подчиниться потребностям организма.
В составе надпочечников выделяют корковую и мозговую часть. В первой вырабатываются массивные сложные химические соединения – стероидные гормоны. Существует их несколько видов:
контролирует баланс жидкости и основных солей в организме альдостерон. Этот гормон вырабатывается клетками клубочковой зоны коры;
глюкокортикоидные гормоны помогают организму пережить стресс, вырабатываются пучковой зоной коры. Они способствуют повышению уровня сахара в крови, а также кровяного давления;
половые гормоны: у мужчин тестостерон, у женщин – эстрогены. Эти химические вещества контролируют половое созревание, появление вторичных половых признаков, а также делают возможным зачатие и вынашивание потомства. Производятся эти гормоны клетками сетчатой зоны коры.
Мозговое вещество вырабатывает два основных гормона, отвечающих за реакцию организма в условиях стресса, – адреналин и норадреналин. Их типичное влияние позволяет улучшить питание мышц и снабдить их дополнительной энергией. Эта цель достигается двумя основными средствами – учащением сердечного ритма и повышением кровяного давления. Кроме того, адреналин и норадреналин способствуют выбросу глюкозы в кровь из депо – клеток печени и скелетных мышц.
Работой надпочечников непосредственно руководит гипофиз – центральная железа внутренней секреции, расположенная в полости черепа в соседстве с гипоталамусом – одним из важнейших отделов головного мозга. На скорость выработки стероидов влияет адренокортикотропный гормон (АКТГ). С его помощью гипофиз может как увеличить, так и снизить скорость образования альдостерона и глюкокортикоидных гормонов.
Поскольку гормоны надпочечников оказывают, как правило, сразу несколько эффектов на работу организма, их нехватка или избыток неизбежно приведут к негативным последствиям. Причем заболевания надпочечников всегда будут отличаться чрезвычайным разнообразием. Причин для такого поведения органов может быть несколько.
Избыток гормонов часто провоцирует опухоль. Она выделяет в кровь их слишком большое количество. Избыток альдостерона вызывает появление картины недуга, который носит название синдрома Конна. В этом случае происходит расстройство обмена жидкости и солей в организме. Избыток альдостерона провоцирует задержку жидкости и натрия, при этом уровень калия, наоборот, снижается. Такой дисбаланс вызывает расстройство регуляции кровяного давления, ритма сердца, а также слабость скелетных мышц.
Активная выработка глюкокортикоидов приводит к появлению синдрома Иценко-Кушинга. Избыток глюкокортикоидов приводит к нескольким последствиям: избыточному отложению жира, изменению цвета кожи, снижению иммунитета, росту кровяного давления и уровня сахара в крови.
Опухоль мозгового слоя коры надпочечников феохромоцитома периодически выбрасывает в кровь огромное количество адреналина и норадреналина. Итогом становится рост кровяного давления и пульса. Поскольку ареналин и норадреналин живут в организме недолго и быстро разрушаются, то симптомы носят приступообразный характер.
Недостаток гормонов, также как и избыток, обязательно вызовет негативные симптомы. Дефицит альдостерона носит название гипоальдостеронизма. Эта болезнь схожа с синдром Конна, только с точностью до наоборот. Жидкость в избыточном количестве выводится из организма вместе с натрием. Задержка калия негативно сказывается на работе скелетных мышц и сердца.
Дефицит стероидных гормонов – основная составляющая болезни Аддисона. Недостаток глюкокортикоидов вызывает изменения цвета кожи, постоянно низкий уровень кровяного давления, мышечную слабость. Уровень сахара крови снижен по отношению к норме.
Кроме опухолей, на работу надпочечников могут повлиять генетические заболевания. Образованием гормонов заведуют белки-ферменты. Их пространственное строение зависит от структуры молекулы ДНК гена. Неправильное строение фермента исключает его участие в химических реакциях. В результате гормоны вырабатываться не будут, а их предшественники не смогут оказать влияния на работу организма. Эта ситуация лежит в основе адреногенитального синдрома. Из-за дефекта ферментов кора надпочечников не вырабатывает активные глюкокортикоиды. У ребенка с рождения развиваются признаки хронической надпочечниковой недостаточности.
Работа органов и выработка гормонов может оказаться под угрозой из-за воспалительного процесса, обусловленного болезнетворными микробами или агрессивным поведением собственной иммунной системы организма. Особенно тяжело этим небольшим эндокринным органам приходится при инфекционных заболеваниях. Вирус гриппа, менингококковая инфекция и другие болезнетворные микроорганизмы могут вывести надпочечники из строя. Возникает острый недостаток гормонов из-за разрушения надпочечников, для которого существует специальный термин – синдром Уотерхауса-Фридрихсена. Кроме того, надпочечники поражает такая специфическая инфекция, как туберкулез.
Помимо опухолей и генетических заболеваний, надпочечники часто поражаются кистами и доброкачественными образованиями, не вырабатывающими гормонов. К таким болезням относится сосудистая опухоль ангиома, образование из жировой ткани липома, а также жидкостные кисты.
Патологиями этих эндокринных желез страдают дети, а также взрослые мужчины и женщины. В некоторых случаях симптомы болезней надпочечников проявляются с рождения, в других – развиваются постепенно с течением времени.
Диагностика причин и симптомов заболеваний надпочечников основывается на разнообразных методах обследования. Специалист-эндокринолог в первую очередь изучит жалобы и установит давность появления симптомов неблагополучия. На первичном приеме врач обязательно оценит внешний вид пациента, выявит изменения цвета кожи, избыточное развитие подкожной клетчатки на животе. Измерение артериального давления – важный шаг в диагностике заболевания надпочечников. Высокое АД указывает на избыток, низкое – на недостаток гормонов.
Стандартные лабораторные исследования крови проводятся при подозрении на любое заболевание надпочечников. При болезни Иценко-Кушинга обнаруживается сниженное число лейкоцитов (лейкопения). Биохимический анализ в этом случае фиксирует высокий уровень глюкозы крови. При подозрении на избыток или недостаток альдостерона критичным является определение количества натрия и калия в крови.
Анализ крови на уровень гормонов – один из основных способов диагностики. Избыток гормонов позволяет заподозрить синдром Иценко-Кушинга или Конна. Недостаточное содержание стероидов указывает на наличие хронической надпочечниковой недостаточности (болезни Аддисона). Сдавать кровь желательно в утренние часы натощак. Накануне специалист-эндокринолог обычно советует воздержаться от курения, интенсивных физических нагрузок. О возможности принять накануне прописанные препараты необходимо посоветоваться с врачом.
Для диагностики заболеваний надпочечников в крови исследуют несколько показателей:
содержание дегидроэпиандростерона сульфата (ДЭА-с). Показатель повышен при опухолях коры надпочечников, а также адреногенитальном синдроме – наследственном заболевании обмена стероидных гормонов. Норма для женщин – от 810 до 8991 нмоль/л, для мужчин – 3591-11907 нмоль/л;
содержание альдостерона. Этот анализ используется для выявления синдрома Конна и гипоальдостеронизма. Норма для людей всех возрастов 35-350 пг/мл;
содержание адренокортикотропного гормона (АКТГ). Этот анализ проводится для исключения гормональных сбоев по причине расстройства функционирования гипофиза. Норма составляет 8,3—57,8 пг/мл.
В моче лабораторным способом выявляются метаболиты гормонов – результат их химических превращений в организме. Избыточный или недостаточный уровень заставляет продолжать обследование для выяснения точной причины болезни. Это метод используется для диагностики феохромоцитомы. В моче определяется количество метанефрина и норметанефрина.
Современные методы диагностики позволяют заглянуть внутрь организма и увидеть картину анатомического строения надпочечников. С этой целью обязательно проводят ультразвуковое исследование. Его результаты помогают заподозрить конкретную причину болезни – опухоль, воспаление, генетическую патологию.
Уточнить результаты УЗИ поможет компьютерная или магнитно-резонансная томография. Диагностическая ценность этих двух методов обусловлена тем, что можно оценить не только анатомию самих надпочечников, но и соседних органов. В первом случае для получения снимков используется рентгеновское излучение и присутствует лучевая нагрузка. Во втором для построения изображения используется явление ядерно-магнитного резонанса. Лучевая нагрузка в этом случае отсутствует.
КТ и МРТ, выполненные с предварительным введением контрастного фармакологического препарата, позволяют оценить сосудистую систему почки и надпочечника, что особенно важно в диагностике опухолевых образований. Если опухоль злокачественная, отдельный этап диагностики – поиск ее вторичных очагов роста в других органах и лимфоузлах (метастазов).
Радиоизотопное исследование – сцинтиграфия – эффективный метод диагностики заболеваний надпочечников. Для диагностики используется предварительное введение радиоизотопного фармпрепарата. Затем с помощью гамма-камеры специалист получает изображение органа в виде сочетания цветов. Участки, окрашенные в оттенки красного, обозначают интенсивное накопление препарата в ткани надпочечника. Оттенками синего отмечены зоны слабого накопления препарата. Сцинтиграфия особенно эффективна в диагностике гормонпродуцирующих опухолей – альдостеромы, кортикостеромы, феохромоцитомы.
При подозрении на синдром Иценко-Кушинга выполняется денситометрия – исследование плотности костей. Избыток стероидов вызывает явления остеопороза – разрежения вещества кости.
Прогноз
Прогноз лечения болезней надпочечников индивидуален, зависит от конкретного вида заболевания. Недостаток альдостерона и глюкокортикоидов сейчас успешно лечится гормональными препаратами. Избыток гормонов, спровоцированный опухолью, ликвидируется после ее удаления. Ранее выявление злокачественного новообразования позволяет своевременно начать лечение. При поздних стадиях болезни с наличием метастазов прогноз неблагоприятный.
Надпочечники – это парный орган эндокринной системы, представляющий собой железы, расположенные у верхнего полюса каждой из почек. Надпочечники образованы двумя структурами: мозговым веществом (внутренним) и корковым веществом (наружным). Оба вещества регулируются центральной нервной системой. Каждый вид вещества функционирует как самостоятельная железа, хотя анатомически они объединены в один орган.
Корковое вещество. Стероидные гормоны, вырабатываемые в корковом веществе, управляют обменом веществ и энергии в организме. Выделяют три зоны коркового вещества, в каждой из которой синтезируются специфические гормоны:
- в клубочковой зоне синтезируется альдостерон, влияющий на водно-солевой обмен;
- в пучковой зоне синтезируются глюкокортикоиды, регулирующие обмен белков, жиров и углеводов, а также обмен нуклеиновых кислот;
- в сетчатой зоне образуются половые гормоны, прежде всего андрогены, оказывающие воздействие на развитие вторичных половых признаков.
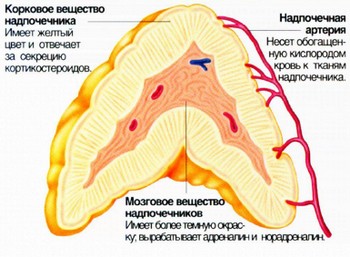
Мозговое вещество вырабатывает катехоламины (адреналин, норадреналин и дофамин). Адреналин синтезируется только в надпочечниках. Катехоламины воздействуют на работу сердечнососудистой системы (повышают артериальное давление, изменяют частоту сокращения сердечной мышцы), вызывают повышение глюкозы в крови и стимулируют расщепление жиров, что необходимо для их усвоения организмом.
Подобное многообразие функций гормонов, вырабатываемых надпочечниками, показывает насколько важно, чтобы этот орган работал правильно. Нарушения в его работе сказываются на общем состоянии организма. В зависимости от вида и локализации патологии, проявления нарушений могут быть различными.
Основные виды заболеваний надпочечников
Гиперальдостеронизм
Гиперальдостеронизм – это патология, при которой корковое вещество надпочечников вырабатывает чрезмерное количество гормона альдостерона. Выделяют первичный гиперальдостеронизм, вызванный новообразованиями самих надпочечников, и вторичный, являющийся осложнением других заболеваний (таких как цирроз печени, хронический нефрит, сердечная недостаточность).
-
;
- повышенная утомляемость; ;
- жажда;
- полиурия (повышенное выделение мочи);
- гипокальциемия (снижение уровня кальция в крови); и судороги.
Недостаточность коры надпочечников
Недостаточность коры надпочечников – состояние, характеризующееся пониженной секрецией гормонов коры надпочечников. Обычно развивается на фоне других заболеваний, часто сопровождается воспалением надпочечников.
- резкий упадок сил;
- ухудшение аппетита;
- потеря массы тела;
- гипотония (снижение артериального давления);
- функциональные нарушения кишечника; , рвота;
- гиперпигментация кожных покровов (избыточное отложение пигмента, вызывающее более интенсивную окраску некоторых участков кожи);
- никтурия (выделение большей части суточного объема мочи в ночное время);
- повышенное содержание сахара в крови.
Феохромоцитома
Феохромоцитома – это опухоль, развивающаяся, преимущественно из мозгового вещества надпочечников. Является гормонально-активной, то есть приводит к увеличению секреции гормонов катехоламинов.
Основным проявлением феохромоцитомы является высокое артериальное давление. На фоне повышения давления могут наблюдаться пульсирующая головная боль, бледность кожных покровов, усиленное потоотделение, тошнота, рвота, судороги. О заболевании также могут свидетельствовать приступы труднообъяснимого страха и некоторые другие симптомы.
Оставьте телефон –
и мы Вам перезвоним
Симптомы заболеваний надпочечников
Заподозрить, что причина патологических процессов кроется именно в заболевании надпочечников можно, если налицо сочетание нескольких основных симптомов, таких как:
Ощущение общей слабости характерно как для гиперальдостеронизма, так и недостаточности коры надпочечников. Наряду со слабостью больной может жаловаться на повышенную утомляемость и снижение работоспособности.
Головные боли типичны для заболеваний надпочечников. Головной боли часто сопутствуют изменения давления. При недостаточности коры надпочечников оно становится пониженным, при феохромоцитоме наблюдается гипертония.
При заболеваниях надпочечников возможны приступы тошноты, доходящие до рвоты.
При гиперальдостеронизме наблюдается полиурия – повышенное выделение мочи. Организм стремится компенсировать потерю жидкости, отсюда возникновение жажды. Нарушения мочеиспускания наблюдаются и при недостаточности коры надпочечников.
Такие заболевания надпочечников, как гиперальдостеронизм и феохромоцитома могут проявляться судорогами.
При недостаточности коры надпочечников наблюдается гиперпигментация, для феохромоцитомы характерна, наоборот, повышенная бледность кожных покровов.
Одним из наиболее часто встречающихся симптомов надпочечниковой недостаточности является снижение веса. Пища хуже усваивается (нарушение всасывание в кишечнике). У больного пропадает аппетит. Всё это приводит к потере массы тела.
Методы диагностики заболеваний надпочечников
Для определения функционального состояния надпочечников используются методы лабораторной диагностики. Инструментальные методы используются для установления размеров надпочечников и выявления новообразований.
Анализ крови на гормоны является основным лабораторным методом диагностики заболеваний надпочечников. Имеют значение, прежде всего, такие показатели, как кортизол, альдостерон, ДГЭА-сульфат.
Для оценки функции надпочечников применяется также суточный анализ мочи на кортизол.
МРТ является одним из наиболее чувствительных методов инструментальной диагностики, используемых для выявления опухолей надпочечников.
Компьютерная томография (МСКТ почек и надпочечников) в настоящее время является наиболее распространённым методом диагностики новообразований надпочечников.
УЗИ почек и надпочечников не является достаточно надёжным средством обнаружения новообразований надпочечников. Надпочечники на УЗИ не всегда удаётся визуализировать. Рентгенография (обычный рентген) для обследования надпочечников сегодня практически не применяется. Её место заняла компьютерная томография (как более информативный метод исследования). В отдельных случаях используется сцинтиграфия надпочечников.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения заболеваний надпочечников
Врачи-эндокринологи «Семейного доктора» обладают необходимой квалификацией и опытом диагностирования различных заболеваний надпочечников. При возникновении тревожащих Вас симптомов, следует обратиться к врачу как можно быстрее, чтобы начать лечение на более ранней стадии заболевания. Своевременно начатое лечение позволит получить максимальный и быстрый эффект.
В случае обнаружения патологии назначается лечение, обусловленное спецификой выявленных нарушений. Если патология надпочечников является осложнением другого заболевания, то необходимо устранение вызвавшей ее причины. Для облегчения состояния больного проводится симптоматическая терапия.
Прежде всего, лечение направлено на восстановление нормального гормонального фона. При недостаточности коры надпочечников проводится гормональная заместительная терапия.
В случае развития опухолевых процессов может потребоваться хирургическое лечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Заболевания надпочечников считаются тяжелыми эндокринными патологиями, т.к. приводят к серьезным нарушениям в работе многих органов и систем организма человека.
Надпочечники представляют собой небольшие парные органы, расположенные над верхними полюсами почек. Главная задача надпочечников – выработка гормонов, осуществляющих жизненно важные процессы в организме (глюкокортикоидов, минералкортикоидов, эстрогенов, адреналиа и норадреналина и др.)
Основные причины заболеваний надпочечников связаны, как правило, с чрезмерной выработкой или дефицитом гормонов самих надпочечников или гормонов гипофиза (АКТГ).
Наиболее распространенные заболевания надпочечников
- Болезнь Иценко-Кушинга (гиперкортицизм).
- Болезнь Аддисона (гипокортицизм).
- Гиперальдостеронизм.
- Феохромоцитома, феохромобластома (опухоли надпочечников).
- Острая недостаточность коры надпочечников (синдром Нельсона).
- Врожденная гиперплазия коры надпочечников (адреногенитальный синдром).
Болезнь Иценко-Кушинга (гиперкортицизм)
Болезнь Иценко-Кушинга – характеризуется избыточной выработкой адренокортикотропного гормона (АКТГ), вырабатываемого гипофизом. Гиперкортицизм часто возникает после родов в результате нарушения секреции АКТГ, а также вследствие травматического или инфекционного поражения головного мозга.
Симптомы при болезни Иценко-Кушинга: резкий набор веса; ожирение на плечах, животе, лице, спине; атрофия мышц; сухость и истончение кожи; избыточное оволосение; появление стрий – багровых растяжек на бедрах, груди, животе; артериальная гипертензии – повышение артериального давления.
В основном болезнью Иценко-Кушинга страдают женщины в возрасте 25-40 лет (в 5-8 раз чаще, чем мужчины). В некоторых случаях гиперкортицизм носит идиопатический характер (т.е. причину заболевания установить не удается).
Болезнь Аддисона (гипокортицизм)
Болезнь Аддисона (бронзовая болезнь, хроническая недостаточность коры надпочечников) – эндокринная патология, при которой наблюдается снижение или полное прекращение секреции гормонов надпочечников.
В числе причин болезни Аддисона называются аутоиммунные процессы, туберкулез надпочечников, длительная гормональная терапия, некоторые грибковые заболевания, саркоидоз (системное воспалительное заболевание с преимущественным поражением легких), амилоидоз (нарушение белкового обмена), СПИД, адренолейкодистрофия, хирургическое удаление надпочечников. Гипокортицизм наблюдается у мужчин и женщин преимущественно в возрасте 30-40 лет.
Симптомы болезни Аддисона: физическая и умственная утомляемость, гиперпигментация кожных покровов, меланодермия (золотисто-коричневый цвет кожи), снижение аппетита и потеря веса, тошнота и рвота, диарея, боли в животе, тахикардия (учащение частоты сердечных сокращений), гипотония (пониженное артериальное давление), экстрасистолия (вид аритмии), снижение уровня сахара в крови, снижение либидо (полового влечения).
Острая надпочечниковая недостаточность (адиссонический криз)
Основная причина развития острой недостаточности коры надпочечников – хроническая надпочечниковая недостаточность (например, если больной перестает принимать кортикостероиды по причине нехватки собственных). Также адиссонический криз возникает при травмах, операциях, острых инфекционных заболеваниях, при смене климата, тяжелой физической нагрузке, сильном психоэмоциональном стрессе, при остром кровоизлиянии в надпочечники, при инфаркте надпочечников, при менингите, сепсисе, сильной кровопотере, ожоговой болезни и др.
Симптомы адиссонического криза: резкое развитие гипотонии (снижение артериального давления), обильный пот, «похолодание» в конечностях, внезапная слабость, аритмия, тошнота и рвота, сильные боли в животе, диарея, редкое мочеиспускание (олигоанурия), нарушение сознания, галлюцинации, обморок с дальнейшим развитием комы. Состояние требует оказания квалифицированной медицинской помощи и срочной госпитализации.
Врожденная гиперплазия коры надпочечников (адреногенитальный синдром)
Врожденная гиперплазия коры надпочечников возникает в результате дефекта ферментной системы 21-гидроксилазы – фермента, участвующего в синтезе кортизола и альдостерона. Классифицируют вирильную (простую, компенсированную) и сольтеряющую (менее распространенную) формы адреногенитального синдрома.
Симптомы адреногенитального синдрома: гирсутизм (избыточное оволосение у женщин по мужскому типу), олигоменорея (нерегулярные или неустойчивые менструации), аменорея (отсутствие менструаций), часто – уменьшение размеров молочных желез, матки и яичников, гипертрофия клитора. Врожденная гиперплазия коры надпочечников является одной из причин развития бесплодия.
Чрезмерная гиперкалиемия (повышенное содержание калия), развивающаяся при адреногенитальном синдроме, ведет к возникновению мышечного паралича. Более опасны нарушения сердечного ритма (вплоть до остановки сердца). Нарушение водно-солевого баланса ведет к развитию коллапса (критическому состоянию, угрожающему жизни), не исключен летальный исход.
Гиперальдостеронизм
Гиперальдостеронизм – эндокринная патология, характеризующаяся чрезмерной секрецией гормона альдостерона. Гиперальдостеронизм возникает в случае наличия аденомы – опухоли, продуцирующей альдостерон, а также в случае нарушений в других тканях (гипонатриемия, гиперкалиемия, гиперсекреция АКТГ и др.)
Симптомы гиперальдостеронизма: артериальная гипертензия (повышение артериального давления), гиперволемия (увеличение объема циркулирующей крови и плазмы), отеки, мышечная слабость, запоры, тетания (судорожные приступы).
Феохромоцитома (хромаффинома)
Феохромоцитома – опухоль (доброкачественная или злокачественная) ткани надпочечников. Феохромоцитомой страдают люди любого возраста, но чаще – женщины в возрасте 25-50 лет. В детском возрасте чаще встречается у мальчиков. Может иметь наследственный характер, однако чаще всего причины остаются неизвестными. Феохромоцитома может сочетаться с другими опухолями – раком щитовидной железы, аденомой околощитовидных желез или опухолями слизистых, кишечника. Феохромоцитома озлокачествляется в 10% случаев, практически не дает метастазирования.
Симптомы феохромоцитомы: кризы с резким повышением артериального давления, ощущение страха, беспокойство, дрожь, озноб, бледность кожных покровов, боль за грудиной, боль в области сердца, головная боль, тошнота и рвота, тахикардия и экстрасистолия, потливость, сухость во рту. Осложнениями криза являются кровоизлияние в сетчатку глаза, отек легких, нарушение мозгового кровообращения.
Диагностика и лечение заболеваний надпочечников в ГУТА КЛИНИК
В ГУТА КЛИНИК используются самые современные методы диагностики и лечения заболеваний надпочечников. Мы специализируемся не только на лечении заболеваний надпочечников, но также на диагностике и лечении других эндокринных патологий – при заболеваниях щитовидной железы, при нарушениях обмена веществ, ожирении, климактерическом синдроме, сахарном диабете.
Проводится лабораторная диагностика уровня гормонов в крови и моче, специальные тесты и инструментальные исследования (УЗИ, компьютерная томография и др.)
Поскольку заболевания надпочечников в основном связаны со сниженным или, наоборот, повышенным уровнем гормонов надпочечников, основным методом лечения заболевания надпочечников является гормонокорригирующая терапия с динамическим наблюдением за общим состоянием здоровья пациента.
Гормональная терапия назначается строго по показаниям после проведения тщательной диагностики. Учитываются пол, возраст, характер, степень тяжести, течение и форма заболевания, а также другие факторы.
В некоторых случаях по показаниям назначается адреналэктомия (удаление надпочечников). Хирургическое лечение заболеваний проводится на уровне мировых стандартов, позволяя пациенту сохранить высокое качество жизни.
Опухоли надпочечников – доброкачественные или злокачественные очаговые разрастания клеток надпочечников. Могут исходить из коркового или мозгового слоев, иметь разную гистологическую, морфологическую структуру и клинические проявления. Чаще проявляют себя приступообразно в виде адреналовых кризов: дрожание мышц, повышение АД, тахикардия, возбуждение, чувство страха смерти, боли в животе и груди, обильное отделение мочи. В дальнейшем возможно развитие сахарного диабета, нарушений работы почек, нарушение половых функций. Лечение всегда оперативное.
МКБ-10

Общие сведения
Опухоли надпочечников – доброкачественные или злокачественные очаговые разрастания клеток надпочечников. Могут исходить из коркового или мозгового слоев, иметь разную гистологическую, морфологическую структуру и клинические проявления. Чаще проявляют себя приступообразно в виде адреналовых кризов: дрожание мышц, повышение АД, тахикардия, возбуждение, чувство страха смерти, боли в животе и груди, обильное отделение мочи. В дальнейшем возможно развитие сахарного диабета, нарушений работы почек, нарушение половых функций. Лечение всегда оперативное.

Патанатомия
Надпочечники – сложные по гистологическому строению и гормональной функции эндокринные железы, образуемые двумя различными в морфологическом и эмбриологическом отношении слоями – наружным, корковым и внутренним, мозговым.
Корой надпочечников синтезируются различные стероидные гормоны:
Внутренним, мозговым слоем надпочечников вырабатываются катехоламины: дофамин, норадреналин и адреналин, служащие нейромедиаторами, передающими нервные импульсы, и влияющие на обменные процессы. При развитии опухолей надпочечников эндокринная патология определяется поражением того или иного слоя желез и особенностями действия избыточно секретируемого гормона.
Классификация
По локализации новообразования надпочечников делятся на две большие группы, принципиально отличающиеся друг от друга: опухоли коры надпочечников и опухоли мозгового вещества надпочечников. Опухоли наружного кортикального слоя надпочечников - альдостерома, кортикостерома, кортикоэстрома, андростерома и смешанные формы – наблюдаются достаточно редко. Из внутреннего мозгового слоя надпочечников исходят опухоли хромаффинной или нервной ткани: феохромоцитома (развивается чаще) и ганглионеврома. Опухоли надпочечников, исходящие из мозгового и коркового слоя, могут быть доброкачественными или злокачественными.
Доброкачественные новообразования надпочечников, как правило, небольших размеров, без выраженных клинических проявлений и являются случайными находками при обследовании. При злокачественных опухолях надпочечников наблюдается быстрое увеличение размеров новообразований и выраженные симптомы интоксикации. Встречаются первичные злокачественные опухоли надпочечников, исходящие из собственных элементов органа, и вторичные, метастазирующие из других локализаций.
Кроме того, первичные опухоли надпочечников могут быть гормонально-неактивными (инциденталомы или «клинически немые» опухоли) или продуцирующими в избытке какой-либо гормон надпочечника, т. е. гормонально-активными.
- Гормонально-неактивные новообразования надпочечников чаще доброкачественны (липома, фиброма, миома), с одинаковой частотой развиваются у женщин и мужчин любых возрастных групп, обычно сопутствуют течению ожирения, гипертензии, сахарного диабета. Реже встречаются злокачественные гормонально-неактивные опухоли надпочечников (меланома, тератома, пирогенный рак).
- Гормонально-активными опухолями коркового слоя надпочечников являются альдостерома, андростерома, кортикоэстрома и кортикостерома; мозгового слоя – феохромоцитома. По патофизиологическому критерию опухоли надпочечников подразделяются на:
- вызывающие нарушения водно-солевого обмена – альдостеромы;
- вызывающие метаболические нарушения – кортикостеромы;
- новообразования, оказывающие маскулинизирующее действие – андростеромы;
- новообразования, оказывающие феминизирующее действие – кортикоэстромы;
- новообразования со смешанной обменно-вирильной симптоматикой – кортикоандростеромы.
Наибольшее клиническое значение имеют гормоносекретирующие опухоли надпочечников.
Симптомы опухолей надпочечников
Опухоли надпочечников, протекающие без явлений гиперальдостеронизма, гиперкортицизма, феминизации или вирилизации, вегетативных кризов развиваются бессимптомно. Как правило, они выявляются случайно при выполнении МРТ, КТ почек или УЗИ брюшной полости и ретроперитонеального пространства, выполняемых по поводу других заболеваний.
Альдостерома
Продуцирующая альдостерон опухоль надпочечников, исходящая из клубочковой зоны коры и вызывающая развитие первичного альдостеронизма (синдрома Конна). Альдостерон осуществляет в организме регуляцию минерально-солевого обмена. Избыток альдостерона вызывает гипертензию, мышечную слабость, алкалоз (ощелачивание крови и тканей) и гипокалиемию. Альдостеромы могут быть одиночными (в 70-90% случаев) и множественными (10-15%), одно- или двусторонними. Злокачественные альдостеромы встречаются у 2-4% пациентов.
Альдостеромы проявляются тремя группами симптомов: сердечно-сосудистыми, почечными и нервно-мышечными. Отмечаются стойкая артериальная гипертензия, не поддающаяся гипотензивной терапии, головные боли, одышка, перебои в сердце, гипертрофия, а затем дистрофия миокарда. Стойкая гипертензия приводит к изменениям глазного дна (от ангиоспазма до ретинопатии, кровоизлияниям, дегенеративным изменениям и отеку диска зрительного нерва).
При резком выбросе альдостерона может развиваться криз, проявляющийся рвотой, сильнейшей головной болью, резкой миопатией, поверхностными дыхательными движениями, нарушением зрения, возможно - развитием вялого паралича или приступа тетании. Осложнениями криза могут служить острая коронарная недостаточность, инсульт. Почечные симптомы альдостеромы развиваются при резко выраженной гипокалиемии: появляются жажда, полиурия, никтурия, щелочная реакция мочи.
Нервно-мышечные проявления альдостеромы: мышечная слабость различной степени выраженности, парестезии и судороги - обусловлены гипокалиемией, развитием внутриклеточного ацидоза и дистрофией мышечной и нервной ткани. Бессимптомное течение альдостеромы встречается у 6-10 % пациентов с данным видом опухолей надпочечников.
Глюкостерома
Глюкостерома, или кортикостерома – продуцирующая глюкокортикоиды опухоль надпочечников, исходящая из пучковой зоны коры и вызывающая развитие синдрома Иценко-Кушинга (ожирения, артериальной гипертензии, раннего полового созревания у детей и раннего угасания половой функции у взрослых). Кортикостеромы могут иметь доброкачественное течение (аденомы) и злокачественное (аденокарциномы, кортикобластомы). Кортикостеромы – самые распространенные опухоли коры надпочечников.
Клиника кортикостеромы соответствует проявлениям гиперкортицизма (синдрома Иценко-Кушинга). Развивается ожирение по кушингоидному типу, гипертензия, головная боль, повышенная мышечная слабость и утомляемость, стероидный диабет, половая дисфункция. На животе, молочных железах, внутренних поверхностях бедер отмечается появление стрий и петехиальных кровоизлияний. У мужчин развиваются признаки феминизации - гинекомастия, гипоплазия яичек, снижение потенции; у женщин, напротив, признаки вирилизации – мужской тип оволосения, понижение тембра голоса, гипертрофия клитора.
Развивающийся остеопороз служит причиной компрессионного перелома тел позвонков. У четверти пациентов с данной опухолью надпочечников выявляется пиелонефрит и мочекаменная болезнь. Нередко отмечается нарушение психических функций: депрессия или возбуждение.
Кортикоэстерома
Продуцирующая эстрогены опухоль надпочечников, исходящая из пучковой и сетчатой зон коры и вызывающая развитие эстроген-генитального синдрома (феминизации и половой слабости у мужчин). Развивается редко, обычно у молодых мужчин, чаще носит злокачественный характер и выраженный экспансивный рост.
Проявления кортикоэстеромы у девочек связаны с ускорением физического и полового развития (увеличением наружных половых органов и молочных желез, оволосением лобка, ускорением роста и преждевременным созреванием скелета, влагалищными кровотечениями), у мальчиков – с задержкой полового развития. У взрослых мужчин развиваются признаки феминизации – двусторонняя гинекомастия, атрофия полового члена и яичек, отсутствие роста волос на лице, высокий тембр голоса, распределение жировых отложений на теле по женскому типу, олигоспермия, снижение или утрата потенции. У пациенток-женщин эта опухоль надпочечников симптоматически никак себя не проявляет и сопровождается только увеличением концентрации в крови эстрогенов. Чисто феминизирующие опухоли надпочечников довольно редки, чаще они носят смешанный характер.
Андростерома
Продуцирующая андрогены опухоль надпочечников, исходящая их сетчатой зоны коры или эктопической надпочечниковой ткани (забрюшинной жировой клетчатки, яичников, широкой связки матки, семенных канатиков и др.) и вызывающая развитие андроген-генитального синдрома (раннего полового созревания у мальчиков, псевдогермафродитизма у девочек, симптомов вирилизации у женщин). В половине случаев андростеромы злокачественны, метастазируют в легкие, печень, забрюшинные лимфоузлы. У женщин развивается в 2 раза чаще, обычно в возрастном диапазоне от 20 до 40 лет. Андростеромы являются редкой патологией и составляют от 1 до 3% всех опухолей.
Андростеромы, характеризующиеся избыточной продукцией андрогенов опухолевыми клетками (тестостерона, андростендиона, дегидроэпиандростерона и др.), вызывают развитие анаболического и вирильного синдрома. При андростероме у детей отмечается ускоренное физическое и половое развитие – быстрый рост и мышечное развитие, огрубение тембра голоса, появление угревой сыпи на туловище и лице. При развитии андростеромы у женщин появляются признаки вирилизации – прекращение менструаций, гирсутизм, снижение тембра голоса, гипотрофия матки и молочных желез, гипертрофия клитора, уменьшение подкожно-жирового слоя, повышение либидо. У мужчин проявления вирилизма выражены меньше, поэтому эти опухоли надпочечников часто являются случайными находками. Возможна секреция андростеромой и глюкокортикоидов, что проявляется клиникой гиперкортицизма.
Феохромоцитома
Продуцирующая катехоламины опухоль надпочечников, исходящая из хромаффинных клеток мозговой ткани надпочечников (в 90%) или нейроэндокринной системы (симпатических сплетений и ганглиев, солнечного сплетения и т. д.) и сопровождающаяся вегетативными кризами. Морфологически чаще феохромоцитома носит доброкачественное течение, ее озлокачествление наблюдается у 10% пациентов, обычно с вненадпочечниковой локализацией опухоли. Феохромоцитома встречается у женщин несколько чаще, преимущественно в возрасте от 30 до 50 лет. 10 % данного вида опухолей надпочечников носят семейный характер.
Развитие феохромоцитомы сопровождается опасными гемодинамическими нарушениями и может протекать в трех формах: пароксизмальной, постоянной и смешанной. Течение наиболее частой пароксизмальной формы (от 35 до 85%) проявляется внезапной, чрезмерно высокой артериальной гипертензией (до 300 и выше мм рт. ст.) с головокружением, головной болью, мраморностью или бледностью кожных покровов, сердцебиением, потливостью, загрудинными болями, рвотой, дрожью, чувством паники, полиурией, подъемом температуры тела. Приступ пароксизма провоцируется физическим напряжением, пальпацией опухоли, обильной едой, алкоголем, мочеиспусканием, стрессовыми ситуациями (травмами, операцией, родами и др.).
Пароксизмальный криз может длиться до нескольких часов, повторяемость кризов – от 1 в течение нескольких месяцев до нескольких в день. Криз прекращается быстро и внезапно, артериальное давление приходит к исходной величине, бледность сменяется покраснением кожных покровов, наблюдаются обильное потоотделение и секреция слюны. При постоянной форме феохромоцитомы отмечается стойко повышенное артериальное давление. При смешанной форме данной опухоли надпочечников феохромоцитомные кризы развиваются на фоне постоянной артериальной гипертензии.
Осложнения
Среди осложнений доброкачественных опухолей надпочечников встречается их малигнизация. Злокачественные опухоли надпочечников метастазируют в легкие, печень, кости. При тяжелом течении феохромоцитомный криз осложняется катехоламиновым шоком – неуправляемой гемодинамикой, беспорядочной сменой высоких и низких показателей АД, не поддающихся консервативной терапии. Катехоламиновый шок развивается в 10% случаев, чаще у пациентов детского возраста.
Диагностика
Современная эндокринология располагает такими методами диагностики, которые не только позволяют диагностировать опухоли надпочечника, но и устанавливать их вид и локализацию. Функциональная активность опухолей надпочечников определяется по содержанию в суточной моче альдостерона, свободного кортизола, катехоламинов, гомованилиновой и ванилилминдальной кислоты.
При подозрении на феохромоцитому и кризовых подъемах АД мочу и кровь на катехоламины забирают сразу после приступа или во время него. Специальные пробы при опухолях надпочечников предусматривают забор крови на гормоны до и после приема лекарств (проба с каптоприлом и др.) или измерение АД до и после приема препаратов (пробы с клонидином, тирамином и тропафеном).
Гормональную активность опухоли надпочечников можно оценить, используя селективную надпочечниковую флебографию – рентгенконтрастную катетеризацию надпочечниковых вен с последующим забором крови и определением в ней уровня гормонов. Исследование противопоказано при феохромоцитоме, т. к. может спровоцировать развитие криза. Размеры и локализацию опухоли надпочечников, наличие отдаленных метастазов оценивают по результатам УЗИ надпочечников, КТ или МРТ. Эти диагностические методы позволяют выявить опухоли- инциденталомы диаметром от 0,5 до 6 см.

Лечение опухолей надпочечников
Гормонально-активные опухоли надпочечников, а также новобразования диаметром более 3 см, не проявляющие функциональной активности, и опухоли с признаками малигнизации лечатся хирургически. В остальных случаях возможен динамический контроль за развитием опухоли надпочечника. Операции по поводу опухолей надпочечников проводятся из открытого или лапароскопического доступа. Удалению подлежит весь пораженный надпочечник (адреналэктомия - удаление надпочечника), а при злокачественной опухоли – надпочечник вместе с близрасположенными лимфоузлами.
Наибольшую сложность представляют операции при феохромоцитоме из-за большой вероятности развития тяжелых нарушений гемодинамики. В этих случаях уделяется большое внимание предоперационной подготовке пациента и выбору анестезиологического пособия, направленных на купирование феохромоцитомных кризов. При феохромоцитомах применяется также лечение с помощью внутривенного введения радиоактивного изотопа, вызывающего уменьшение в размерах опухоли надпочечника и имеющихся метастазов.
Лечение некоторых видов опухолей надпочечников хорошо поддается химиотерапии (митотаном). Купирование феохромоцитомного криза проводится внутривенной инфузией фентоламина, нитроглицерина, натрия нитропруссида. При невозможности купирования криза и развитии катехоламинового шока показана экстренная операция по жизненным показаниям. После оперативного удаления опухоли вместе с надпочечником врач-эндокринолог назначает постоянную заместительную терапию гомонами надпочечников.
Прогноз
Своевременное удаление доброкачественных опухолей надпочечников сопровождается благоприятным для жизни прогнозом. Однако после удаления андростеромы у пациентов нередко отмечается низкорослость. У половины пациентов, перенесших операцию по поводу феохромоцитомы, сохраняются умеренная тахикардия, гипертензия (постоянная или транзиторная), поддающиеся лекарственной коррекции. При удалении альдостеромы артериальное давление приходит в норму у 70% пациентов, в 30% случаев сохраняется умеренная гипертония, хорошо откликающаяся на гипотензивную терапию.
После удаления доброкачественной кортикостеромы регресс симптоматики отмечается уже через 1,5-2 мес.: изменяется внешность пациента, приходят в норму АД и обменные процессы, бледнеют стрии, нормализуется половая функция, исчезают проявления стероидного сахарного диабета, снижается масса тела, уменьшается и исчезает гирсутизм. Злокачественные опухоли надпочечников и их метастазирование прогностически крайне неблагоприятны.
Профилактика
Поскольку причины развития опухолей надпочечников до конца не установлены, профилактика сводится к предупреждению рецидивов удаленных опухолей и возможных осложнений. После адреналэктомии необходимы контрольные обследования пациентов эндокринологом 1 раз в 6 мес. с последующей коррекцией терапии в зависимости от самочувствия и результатов исследований.
Пациентам после адреналэктомии по поводу опухолей надпочечников противопоказаны физические и психические нагрузки, употребление снотворных средств и алкоголя.

Лишний вес всегда связывают с огрехами питания и обжорством, а усталость — с напряженным ритмом жизни. Приступы необъяснимых страхов списывают на модные ныне панические атаки и вегето-сосудистую дистонию или же на психологические проблемы. Все это может быть правдой, а может быть признаком нарушения гормонального фона. И виной оказываются надпочечники. А что мы знаем о них и их роли в нашем психическом состоянии? И куда идти, если невролог и психолог не помогают?
МАЛ ЗОЛОТНИК
ОБЯЗАННОСТИ ОРГАНОВ
КАКИЕ ГОРМОНЫ КУЮТСЯ
Какие же гормоны вырабатывают надпочечники? Они работают в единой связке вместе с гипофизом, гипоталамусом.
В ответ на стресс производятся адреналин и кортизол. Адреналин отвечает за кратковременную реакцию — собраться и убежать или броситься в бой. Кортизол же отвечает за устойчивость к стрессу и приспособление к обстоятельствам. Одновременно он же снижает количество холестерина в крови, угнетает иммунитет, влияет на состав крови, увеличивает сахар в крови. В норме в организме кортизол больше всего вырабатывается с утра, а меньше всего — ночью. При появлении стрессирующего обстоятельства выброс кортизола увеличивается. Но если человек живет в состоянии стресса постоянно, то постепенно выработка кортизола снижается. Это признак истощения надпочечников.
Также именно надпочечники производят гормон альдестерон, отвечающий за регуляцию давления крови и водный баланс организма и DHЕА-S, из которого потом строятся эстроген и тестостерон. В результате гипотиреоза, нарушения работы щитовидной железы, надпочечники тоже могут дать сбой и начать вырабатывать мало альдестерона.
ПОЧЕМУ ОНИ СТРАДАЮТ
Из всего вышесказанного становится понятно: надпочечники страдают из-за того, что мы много и постоянно нервничаем. Кратковременный стресс им не страшен — они и созданы для того, чтобы справляться с ним.
А вот многолетний, хронический стресс, постоянное нервное напряжение или работа на износ влияют на надпочечники катастрофически. И самое опасное заключается в том, что мы это замечаем далеко не сразу.
В результате многолетнего нервного напряжения надпочечники начинают истощаться, и образуется слабость надпочечников. На первых порах это проявляется чувством непреходящей усталости, которая не проходит даже после сна. Кстати, считается, что распространенный ныне модный диагноз "синдром хронической усталости" является не чем иным, как ослаблением функций надпочечников.
Недостаточное питание, постоянные диеты, ограничение поступления в организм в нужном количестве белков, жиров, углеводов, витаминов и минералов тоже могут плохо повлиять на способность надпочечников справляться с выработкой гормонов.
У женщин надпочечники могут страдать из-за приема оральных контрацептивов. По крайней мере, так считают некоторые исследователи, предполагающие, что вмешательство в гормональную сферу яичников приводит и к сбою в работе надпочечников впоследствии. Синтетические гормоны — явление малопроверенное. До конца их воздействие на организм не выяснено. Оральные контрацептивы подавляют работу репродуктивной системы. Это ведет к некой разбалансировке эндокринной системы. В результате может в конце концов наступить ослабление надпочечников.
Вызвать нарушение их работы могут инфекционные заболевания, сильные стрессы. При этом если наблюдается врожденная слабость надпочечников, то внешние воздействия гораздо быстрее подействуют на них.
Хорошей новостью является то, что надпочечники на самом деле долго сопротивляются стрессам и обладают большими компенсационными возможностями. Поэтому мы и способны жить в затяжном стрессе годами. Однако расплата будет неминуема, если не остановиться вовремя и не начать осознавать, что постоянные авралы, беспокойство, ярость, страх, ненависть и зависть в первую очередь ударяют по надпочечникам.
ПРИЗНАКИ ПРОБЛЕМ
Первыми признаками истощения надпочечников являются слабость, чувство усталости, апатия, раздражительность, сниженный иммунитет и «цепляние всех простуд и гриппов».
О том, что надпочечники работают с перегрузкой, говорят следующие симптомы: частая тревожность без повода, нервозность и неспособность справляться со стрессом; раздражительность, дрожь в руках, головокружение, сердцебиение, головные боли, просыпание по ночам, тошнота во врем стресса, беспричинное потоотделение, слабость, тяга к соленому и сладкому, периодически случающиеся панические атаки, неспособность сосредоточиться, приступы гнева, неадекватная эмоциональная чувствительность. Выражается это в том, что любые события принимаются близко к сердцу и возводятся в катастрофические и в том, что становится все труднее и труднее находить общий язык с окружающими людьми. Выдержка равна нулю, и любое событие переживается долго.
При этом образуется замкнутый круг: человек, склонный «пережевывать» события и переживать по каждому пустяку, истощает свои надпочечники нахождением в постоянном стрессе, а затем истощенные надпочечники провоцируют точно такие же реакции.
При проблемах с надпочечниками может наблюдаться гипотиреоз, изменение массы тела, падение глюкозы в крови, немотивированные боли в теле, боль в коже головы, неуклюжесть, одышка, частое мочеиспускание, мышечная слабость, боли в пояснице.
Истощение надпочечников может привести к их заболеваниям. О том, что уже развились серьезные болезни, может говорить неконтролируемый подъем артериального давления, который сложно поддается купированию, и резкое изменение массы тела. Монтаж систем охраны периметра в Москве При определенных видах болезней надпочечников растет масса тела, а жировые подушки формируются в области плеч, талии, лица. Снизить вес при этом крайне сложно. Иногда нарушения работы надпочечников, напротив, могут привести к потере веса. Изменение цвета кожи тоже говорит уже о появившихся болезнях. Появляющиеся пигментные пятна часто называют бронзовой болезнью.
НА ЧТО ОБРАТИТЬ ВНИМАНИЕ
Если человек постоянно чувствует слабость и вялость, то стоит проверить надпочечники. Даже в преклонном возрасте такое состояние не является нормальным. Если же слабость испытывает человек в активном трудоспособном возрасте, то это не лень, а признак болезни.
В некоторых случаях человек может вести сколь-нибудь активную деятельность всего несколько часов. Если слабость сочетается с нервозностью, нервными срывами, раздражительностью и головными болями, то проверить кровь на гормоны стоит обязательно.
ЧТО ДЕЛАТЬ, ЧТОБЫ ЗАЩИТИТЬ НАДПОЧЕЧНИКИ
Читайте также:

