Кожные проявления при артрозе
Обновлено: 05.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в суставах кистей рук
Боль в суставах кистей рук: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боли в суставах кистей рук ограничивают их подвижность, лишают возможности длительно выполнять работу, связанную с мелкой моторикой. Человека могут беспокоить боли как при движении, так и в покое, наблюдается покраснение кожи над патологическим суставом, отек и локальное повышение температуры.
Разновидности боли в суставах кистей рук
По характеру патологического процесса выделяют следующие группы поражения суставов:
- Артрит – воспаление синовиальной оболочки сустава.
- Артроз – поражение хрящевых структур сустава.
- Периартрит – воспаление мягких тканей, окружающих сустав (сухожилий, серозных сумок, мышц).
-
Боль, ставшая следствием воспалительного процесса, имеет различную интенсивность, чаще усиливается во второй половине ночи и уменьшается после начала двигательной активности.
Травматическое повреждение суставов кистей характеризуется наличием отека, покраснения, ограничением движений в поврежденных суставах.
После получения травмы необходимо обратиться за медицинской помощью, т.к. важно исключить вывихи, растяжения и переломы, определить тактику лечения для уменьшения риска последующих осложнений.
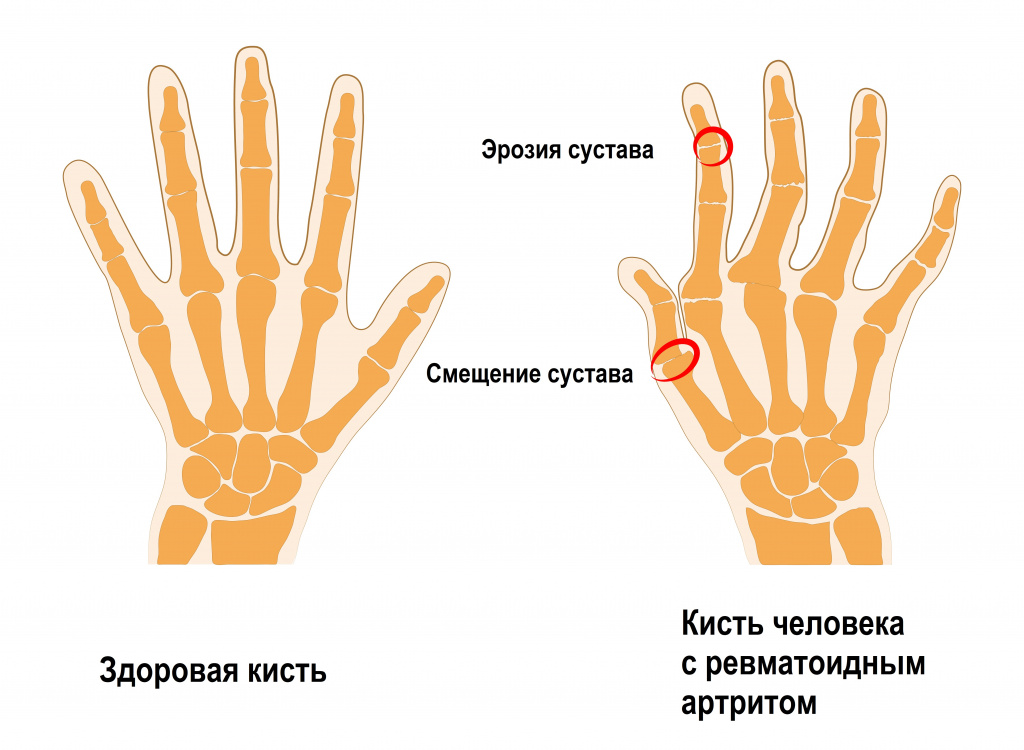
Ревматоидный артрит занимает 1-е место среди всех причин хронических болей в суставах кистей. Для заболевания характерно асимметричное поражение суставов пальцев с изменением структуры синовиальной оболочки и окружающих тканей. Ранним признаком этих изменений является утренняя скованность кистей рук, длящаяся более 1 часа после пробуждения. Появляются затруднения при сжатии руки в кулак. При ревматоидном артрите поражаются как межфаланговые суставы пальцев, так и лучезапястные суставы кистей.
В запущенных случаях формируются различные деформации кисти и происходит грубое нарушение ее функции вплоть до невозможности самостоятельно удерживать ложку.
Реактивный артрит – иммунная патология, при которой собственная иммунная система атакует различные суставы, в результате чего в них развивается аутоиммунное воспаление. В отличие от других аутоиммунных заболеваний (например, ревматоидного артрита, системной красной волчанки, в возникновении которых инфекционная составляющая может только предполагаться) реактивный артрит напрямую связан с недавно перенесенным инфекционным заболеванием желудочно-кишечного тракта или мочеполовой системы.
Псориатический артрит – распространенное хроническое воспалительное заболевание суставов, ассоциированное с псориазом (неинфекционным кожным заболеванием, проявляющимся сухими красными бляшками на коже). Чаще всего поражаются концевые фаланги пальцев и ногтевые пластины. Пальцы набухают, краснеют и приобретают сосискообразный вид (псориатический дактилит). Возможно разрушение ногтя (онихолизис) и в редких случаях (около 5%) – укорочение пальца.
Артрит при системной красной волчанке встречается в том или ином виде у 50% больных. Возможно поражение как одного, так и нескольких суставов, при этом практически всегда есть и другие проявления заболевания: характерная сыпь на скулах, поражение почек, плеврит. При хроническом течении артрита нередко наблюдается деформация пальцев в виде «шеи лебедя», «пуговичной петли», ульнарной девиации. Иногда случаются ревматоидоподобные явления – утренняя скованность с частым и стойким артритом разных групп суставов.
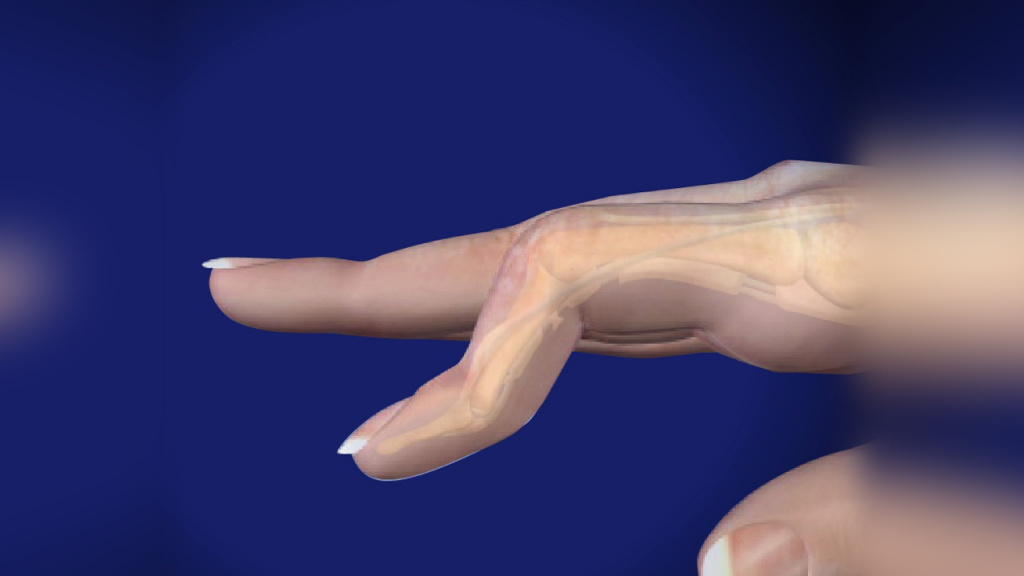
Деформация пальцев по типу «лебединая шея»
Подагра, или как ее называли раньше «болезнь богачей», – это заболевание, при котором происходит отложение кристаллов уратов (солей) в различных тканях. Преимущественно поражается 1-й плюснефаланговый сустав стопы, однако возможно поражение и суставов кистей рук.
Суставы припухают, краснеют, отмечается выраженная болезненность, возможно появление узелковых образований (тофусов).
Остеоартрозы – группа заболеваний, возникающих по различным причинам, но со сходными клиническими проявлениями и поражением всех компонентов сустава:
- после перенесенной травмы;
- при некоторых заболеваниях, связанных с метаболическими нарушениями (охронозе, гемохроматозе, болезни Вильсона–Коновалова);
- при эндокринологических заболеваниях (гипотериозе, гиперпаратиреозе, акромегалии);
- в постменопаузальном периоде (по причине изменения гормонального фона и кальциевого обмена).
- утренняя скованность или боль менее 30 минут;
- костные разрастания двух и более суставов, а также деформация одного из десяти оцениваемых суставов;
- менее двух припухших суставов.

Инфекционный, или гнойный, артрит является воспалительной причиной поражения суставов при попадании в их полость инфекции. Часто возникает при открытой травме в области сустава с повреждением кожи или в результате переноса инфекции из гнойного очага через кровь.
При инфекционном артрите сустав быстро набухает, становится красным и горячим, резко ограничены движения и может наблюдаться гнойное отделяемое из раны. Возможно повышение температуры тела и озноб.
Среди инфекционных артритов отдельно следует выделить артрит при гонорее. Он возникает чаще у женщин спустя 3–4 недели после заражения и соответствующих гинекологических проблем, может сопровождаться сыпью.
Больные с туберкулезом внутренних органов могут страдать от туберкулезного аллергического синовита. Для него характерно поражение кистей рук, боль и отечность суставов, симметричность поражения (с двух сторон) и отсутствие утренней скованности.
Важно сообщать врачам о перенесенном ранее туберкулезе, чтобы провести дифференциальную диагностику с данной патологией и исключить повторную активацию инфекции.
К каким врачам обращаться при появлении боли в суставах кистей рук
При появлении боли в суставах кистей рук, утренней скованности суставов, отека, покраснения или высыпаний над областью пораженного сустава необходимо обратиться к терапевту или педиатру. В зависимости от сопутствующих симптомов может потребоваться консультация инфекциониста, ревматолога, артролога, эндокринолога , фтизиатра.
В случае предшествующей травмы необходим осмотр травматологом или хирургом для исключения вывиха, растяжения или перелома.
Диагностика и обследования при боли в суставах кистей рук
Во время обследования врач учитывает выраженность поражения сустава, стойкость поражения, наличие или отсутствие скованности в движениях, а также степень изменения окружающих тканей.
Обследование по поводу болей, возникающих в суставах кистей рук, может включать:
-
рентгенологическое исследование суставов кистей рук;
Рентгенологическое исследование костей кисти предназначено для диагностики травматических повреждений, патологических изменений, а также оценки развития костей соответственно возрасту пациента.
По данным статистики в развитых странах имеется стойкая тенденция роста заболеваемости артрозом. Патологический процесс развивается в определенной группе суставов, и артроз суставов кистей рук – одна из самых частых его локализаций. Почему начинается заболевание, как протекает, особенности его лечения можно узнать из этой статьи.
Что это такое
Артроз суставов кистей рук – это дегенеративно-дистрофическое заболевание мелких суставчиков, сопровождающееся постепенным разрушением хрящевой ткани, периодически возникающими асептическими (без наличия инфекции) воспалительными процессами, деформацией руки со стойким нарушением ее функции и нарастающим болевым синдромом. Все это приводит к снижению качества жизни человека, утрате трудоспособности и способности к самообслуживанию.
Кости кисти делятся на три отдела:
- небольшие, разные по форме косточки запястья (всего 8), расположенные в два (ближний проксимальный и дальний дистальный) ряда; проксимальный ряд образует с лучевой костью предплечья лучезапястный сустав;
- трубчатые пястные кости – их проксимальные части образуют с дистальным рядом запястья I – V запястно-пястные суставы; дистальные концы образуют проксимальными фаланговыми костями I – V пястно-фаланговые суставы;
- небольшие трубчатые фаланговые косточки пальцев по 3 на втором-пятом пальце и 2 на первом пальце; образуют I – V пястно-фаланговые, проксимальные и дистальные межфаланговые суставы.
Болеют артрозом суставов рук преимущественно болеют женщины после 50 лет. Заболеваемость нарастает с возрастом. При своевременно начатом лечении можно остановить процесс разрушения суставных поверхностей. Код по 10 МКБ:
- М18 - артроз первого запястно-пястного сустава (ризартроз);
- М19 - остальные артрозы кисти и пальцев - М19 (другие артрозы).
Причины артроза кистей рук
Воздействие различных внешних и внутренних факторов может быть причиной артроза:
- наследственные особенности строения хрящевой ткани – она может быстро разрушаться от воздействия разных факторов;
- пожилой и старческий возраст – разрушению суставного хряща способствует возрастные изменения кровообращения и снижение обмена веществ;
- гормональная патология – особенно часто проявляются у женщин при снижении гормонального фона, в том числе, возрастном, при климаксе;
- физические нагрузки – постоянные длительные мелкие работы руками, сопровождающиеся микротравмированием; особенно страдают женщины из-за высоких нагрузок по дому;
- последствия травм кисти – переломов, вывихов, ушибов;
- последствия остро и хронически протекающих артритов (воспалительных процессов) различного происхождения.
Под воздействием различных внешних и внутренних причин в организме происходят изменения: снижается объем синовиальной жидкости, питающей хрящ. Покрывающий головки суставных поверхностей хрящ постепенно истончается, теряет эластичность, растрескивается и разрушается. Это приводит к разрастанию костной и соединительной ткани, изменению формы и снижению функции мелких суставчиков. Процесс сопровождается постепенно нарастающим болевым синдромом.
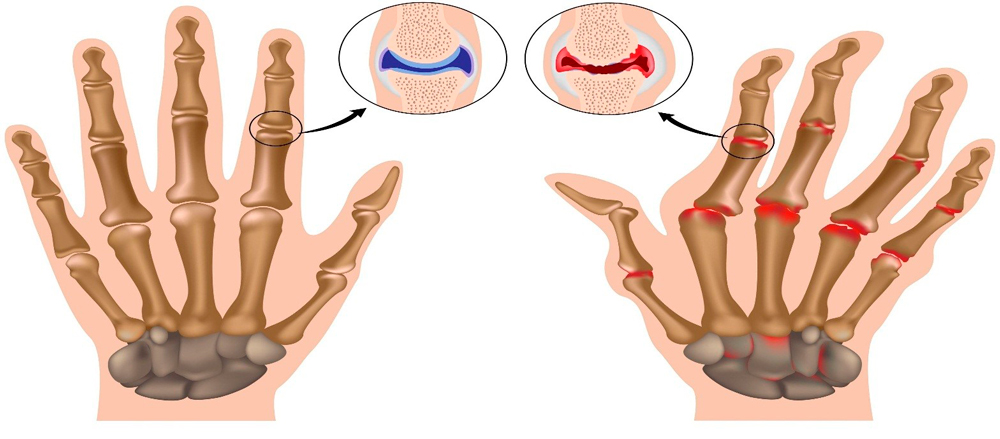
На рисунке здоровые и пораженные артрозом суставы
В группе риска лица:
- занимающиеся работами или видами спорта, связанными с высокими нагрузками на руки, - слесари, токари, пианисты, теннисисты, домашние хозяйки;
- страдающие артритами;
- имеющие близких родственников, страдающих артрозом рук.
Симптомы артроза кистей
Начинается незаметно, протекает в течение длительного времени с постоянно нарастающей симптоматикой. Чаще всего симметрично поражаются дистальные (конечные, наиболее отдаленные от ладони) межфаланговые суставчики (ДМФС), реже – проксимальные (расположенные ближе к ладони) межфаланговые (ПМФС) и запястно-пястный сустав 1 пальца (1 ЗППС). Совсем редко поражаются пястно-фаланговые суставные сочленения (ПФС). Симметричность поражения отсутствует только в том случае, когда причиной развития артроза суставов кистей явилась травма (посттравматический артрит).
Первые признаки
Они незначительны – это небольшая болезненность в руках, особенно, после значительных нагрузок и легкая скованность по утрам. Такие симптомы могут беспокоить в течение длительного времени, нарастая медленно и незаметно.
Явные симптомы
Постепенно боли после физических нагрузок нарастают, держатся длительно. Появляются ночные боли, нарушается сон. Утром все сложнее восстанавливать нормальную двигательную активность – ладони все труднее сгибать. Иногда в месте поражения боль нарастает, возникают небольшое покраснение и отечность – признаки асептического воспаления в суставной синовиальной оболочке.
Боли становятся постоянными, появляется суставной хруст, снижается функция руки. Появляются ограничения подвижности кисти, вызванное разрастанием неэластичной соединительной ткани (контрактуры). Становится трудно выполнять обычные профессиональные действия, работу по дому, а также ухаживать за собой. В это время у некоторых пациентов появляются необходимость в смене работы.
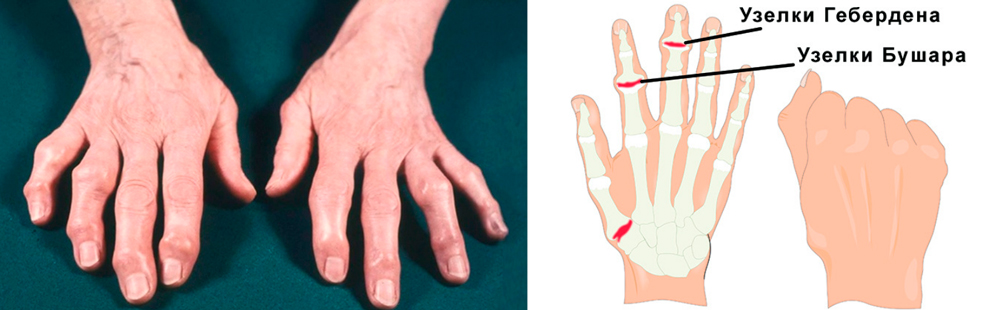
Постепенно в области пораженных суставчиков появляются костные наросты, деформирующие кисть. Особенно выражены такие наросты в межфаланговых суставчиках при артрозе пальцев кисти рук. В области дистальных межфаланговых сочленений это узелки Гебердена, проксимальных – Бушара. Нарушения подвижности стойкие, постоянные.
Опасные симптомы
Не все обращают внимание на такие «мелочи», как легкие боли в руках, тем более, что на ранних стадиях они быстро проходят. Поэтому, чтобы как можно раньше обращаться к специалисту, стоит обратить внимание на следующие симптомы:
- боли после физической нагрузки могут беспокоить весь день и даже ночью;
- утром ладонь сгибается и разгибается с трудом;
- иногда мелкие суставчики руки и пальцев воспаляются – усиливаются боли, появляются покраснения и отек, ухудшается общее состояние; все это через некоторое время проходит без лечения;
- вы больше не можете качественно выполнять мелкую работу руками и даже не всегда можете удерживать предметы.
Появление таких симптомов говорит о том, что у вас пока есть время, руки еще не полностью утратили свою функцию. Но тянуть не стоит: инвалидность не за горами. Помочь сможет только опытный квалифицированный специалист.
В чем опасность артроз суставов кистей
Болезнь прогрессирует, медленно и незаметно разрушая сустав. Также постепенно происходит утрата трудоспособности.
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Степени артроза кисти
По клиническим и рентгенологическим признакам артроз кисти делят на 3 стадии:
- Начальная. Легкая болезненность после физических нагрузок и небольшая скованность по утрам проходят самостоятельно, но постепенно продолжаются все более длительно. На рентгене изменений нет или небольшое сужение суставной щели. Иногда можно заметить первые признаки остеосклероза – кость становится более плотной. Оптимальный период для начала лечения: можно полностью подавить прогрессирование и избавиться от болей.
- Прогрессирующая. Боли усиливаются, становятся продолжительными, беспокоят по ночам. Скованность максимально проявляется по утрам, но может держаться в течение дня. Периодически развиваются синовиты. На рентгене: резкое сужение суставной щели, нарастающий остеосклероз, появление первых признаков разрастания костной ткани по суставным краям. Лечение на этой стадии займет больше времени, но опытный врач избавит от боли и приостановит разрушение сочленения.
- Запущенная. Постоянные ноющие боли днем и ночью. Невозможность выполнения привычных мелких движений из-за нарастающей скованности перерастает в полное отсутствие сгибательно-разгибательных движений в руке. На рентгене: выраженный остеосклероз, разрастание костных выступов, изменяющих форму сустава. При артрозе пальцев кисти рук отчетливо видны узелки Гебердена и Бушара. Опытный врач сможет помочь больному и на запущенной стадии.
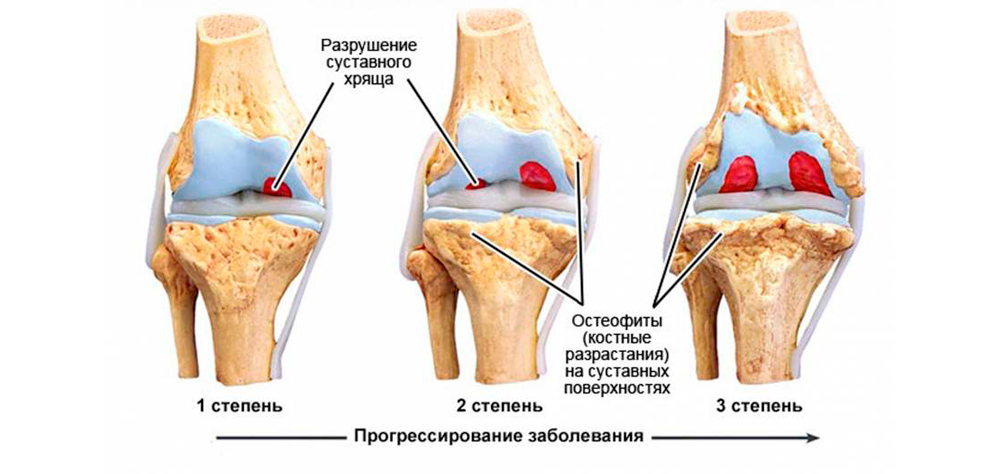
Степени артроза кисти
Осложнения артроза кистей рук
При отсутствии врачебной помощи серьезные проблемы и осложнения неизбежны. Это:
- сильные боли – больные не находят себе мести ни днем, ни ночью, что приводит к бессоннице и неврозу;
- деформация рук – в зависимости от того, где расположен больной суставчик, происходит изменение внешнего вида кисти или пальцев – это не только косметический недостаток – одновременно усиливаются боли и происходит нарушение работы сустава;
- частичная или полная утрата функции – требует сначала смены профессии, а затем происходит полная инвалидизация.
Обострения артроза кисти
Артроз кистей рук периодически сопровождается развитием синовита - неинфекционного воспаления в суставной внутренней синовиальной оболочке. Пораженные сочленения отекают, кожа над ними краснеет, болевой синдром и все остальные неприятные ощущения усиливаются. При появлении признаков воспалительного процесса нужно:
- использовать любые обезболивающие препараты; внутрь: 1 – 2 таблетки Парацетамола по 500 мг или таблетку Найза 100 мг; наружно: гель Пенталгин или эмульгель Вольтарен;
- принять любое успокаивающее средство - 2 таблетки экстракта валерианы, настой пустырника;
- придать кисти возвышенное положение;
- срочно проконсультироваться с врачом.
Формы заболевания
По локализации артроза и особенностям его течения выделяют несколько форм заболевания. Все эти формы - варианты деформирующего артроза кистей.
Деформирующий артроз кисти
Узелковый
Самая частая форма артроза пальцев кисти рук. Характеризуется появлением в области пальцев костных разрастаний – узелков Гебердена и Бушара. Узелки Гебердена появляются на дистальных (более отдаленных, близких к ногтям) межфаланговых сочленениях. Их разрастание сопровождается обострением синовита: кончики пальцев болят, краснеют и отекают. Но со временем воспаление исчезает, а деформация остается.
Узелки Бушара появляются на проксимальных (отдаленных от ногтевой фаланги) межфаланговых суставах. Они разрастаются медленно, не сопровождаются воспалением. Болезненность также не очень выражена.
Узелковый артроз пальцев кисти рук не только деформирует пальцы, но также приводит к развитию анкилозов и контрактур.
Эрозивный
Эта клиническая форма характеризуется появлением на суставной поверхности эрозий, сопровождающихся разрушением костной ткани, остеосклерозом и разрастанием кости в виде «крыльев чайки» (рентгенологический признак). Это наиболее агрессивная форма заболевания, сопровождающаяся частыми обострениями воспаления, болями, приводящая к быстрой утрате трудоспособности.
Ризартроз
При этой форме поражается I запястно-пястный сустав, расположенный у основания большого пальца. Проявляется болями при движении большого пальца, хрустом при его сгибании. При прощупывании и на рентгене можно обнаружить деформирующие разрастания костной ткани.
Диагностика
Точный диагноз артроза рук можно поставить только в условиях хорошо оснащенной клиники. А тщательное обследование и правильный диагноз – основа для назначения эффективного лечения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Артроз: причины появления, симптомы, диагностика и способы лечения.
Определение
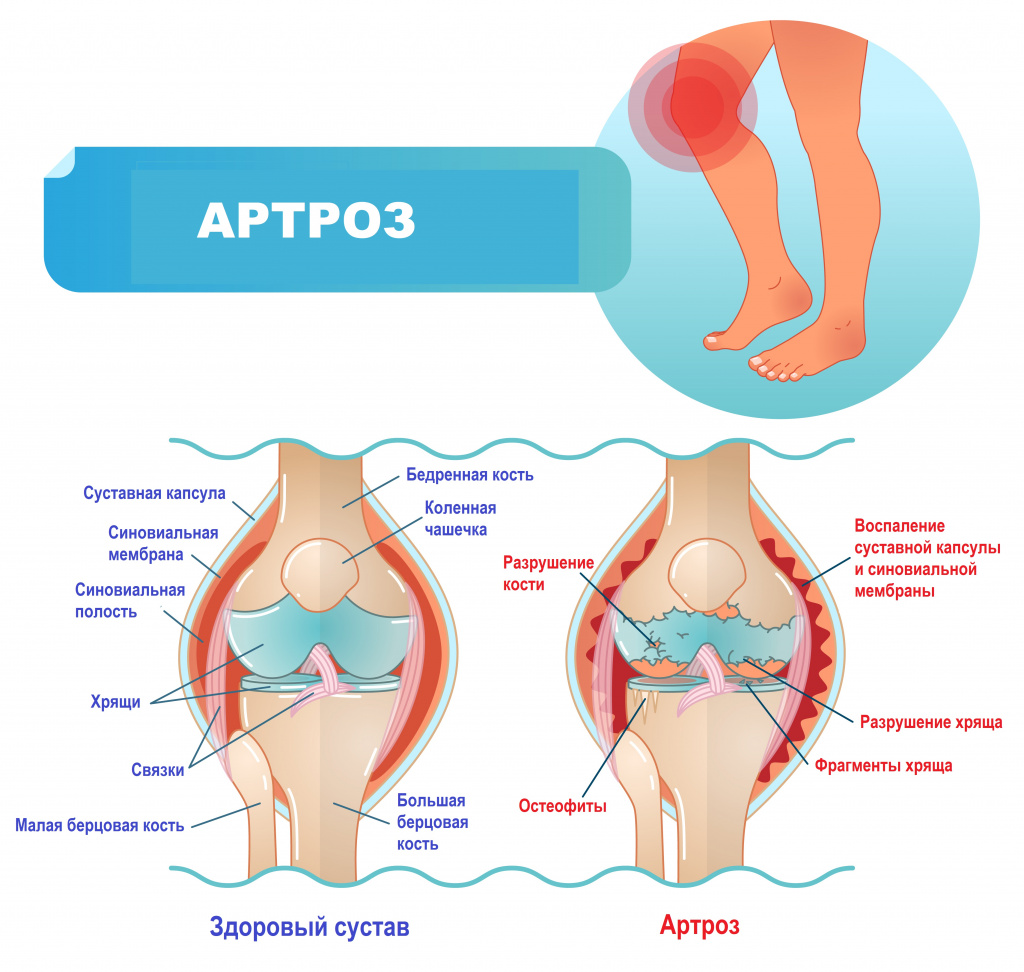
Артроз (деформирующий артроз, остеоартроз) – это заболевание суставов дегенеративно-дистрофического характера с постепенным разрушением хрящевой и разрастанием костной ткани. Сустав – это сочленение двух и более костей. К структурным компонентам сустава относятся: суставные поверхности, покрытые гиалиновым хрящом, суставная полость, в которой содержится небольшое количество синовиальной жидкости, суставная сумка и синовиальная оболочка (мембрана).
Самыми частыми считаются деформирующие артрозы крупных суставов – артроз коленного сустава (гонартроз), тазобедренного сустава (коксартроз), плечевого сустава.
Среди мелких суставов заболеванию подвержены межфаланговые суставы кистей (у людей, чья работа связана с выполнением мелких однообразных движений), пястно-фаланговые суставы больших пальцев кисти, а также суставы позвоночника.
Причины возникновения артроза
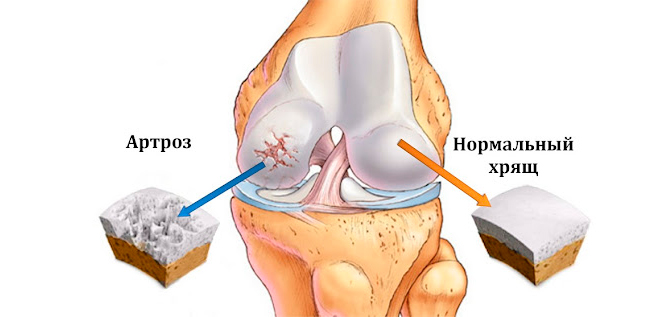
В основе развития артроза лежит несоответствие между механической нагрузкой на сустав и его способностью ей противостоять. Проще говоря, при артрозе суставы «изнашиваются» под воздействием времени, интенсивных нагрузок, недостаточного поступления питательных веществ. Суставной хрящ повреждается, истончается, пораженные кости могут слегка смещаться, вызывая раздражение в суставе.
Артрозы бывают первичными, причина которых окончательно не ясна, и вторичными – возникающими на фоне различных заболеваний и состояний. Врачи сходятся во мнении, что развитие артроза происходит в результате сочетанного воздействия различных факторов, например, генетических особенностей, наследственной предрасположенности, возраста, избыточной массы тела, малоподвижного образа жизни, неблагоприятных условий труда, сопутствующих заболеваний и др. Вторичный артроз может стать результатом воспалительного заболевания сустава, дисплазии (врожденного недоразвития сустава), нарушения кровоснабжения. Одним из значимых факторов развития вторичного остеоартроза являются профессиональные травмы и микротравмы с разрывом связок и появлением гипермобильности сустава. Коленные суставы страдают у грузчиков, лучезапястные — у плотников и слесарей, локтевые и плечевые — у маляров, водителей, шахтеров, артроз мелких суставов кистей диагностируют у доярок, ткачих, голеностопных — у балерин.
Классификация заболевания
Артрозы различают в зависимости от того, какие суставы поражены (например, гонартроз, коксартроз) и по причинному фактору. Широко используются классификации по степени выраженности нарушений, определяемой по рентгенологическим признакам.
В мире чаще других применяют классификацию по Келлгрену и Лоуренсу (Kellgren & Lawrence 1957), на основании которой выделяют 5 степеней артроза:
Степень 0 - отсутствие признаков артроза.
Степень 1 - незначительное сужение суставной щели.
Степень 2 - незначительное сужение суставной щели и незначительные неровности суставной поверхности.
Степень 3 - выраженное сужение суставного пространства и существенные неровности суставной поверхности.
Степень 4 - выраженное сужение суставного пространства и деформация/некроз костной ткани в суставных частях.
В России более популярна клинико-рентгенологическая классификация Н.С. Косинской (1961):
I стадия – незначительно ограничены движения в суставе, небольшое, неотчетливое, неравномерное сужение суставной щели, начальные остеофиты (легкое заострение краев суставных поверхностей).
II стадия - ограничение подвижности в суставе, грубый хруст при движениях, умеренная атрофия мышц, выраженное сужение суставной щели в 2-3 раза по сравнению с нормой, значительные остеофиты (патологическое разрастание костной ткани).
III стадия - деформация сустава, ограничение его подвижности, полное отсутствие суставной щели, деформация и уплотнение суставных поверхностей эпифизов, обширные остеофиты, суставные «мыши» (фиброзные, хрящевые или костно-хрящевые образования, свободно перемещающиеся в полости сустава), субхондральные кисты.
Симптомы артроза
В большинстве случаев артроз вызывает боль и ограничение движений в суставе. Выраженность симптомов зависит от стадии заболевания.
На I стадии при артрозе нижних конечностей боль возникает во время или после ходьбы и проходит в покое. При гонартрозе боль появляется при спуске и подъеме по лестнице, может давать о себе знать после долгого пребывания на ногах. При артрозе плечевого сустава пациенты сначала отмечают незначительный хруст в суставе, боль возникает лишь при отведении конечности в крайнее положение. Движения в суставе на этой стадии, как правило, не ограничены.
II стадия артроза сопровождается умеренной болью, может развиться хромота (при артрозе суставов нижних конечностей), гипотрофия мышц. При артрозе плечевого сустава боль возникает при поднятии руки выше уровня плеча, после длительной физической нагрузки на плечевой пояс появляется боль в покое, движения умеренно ограничены, развивается гипотрофия мышц.
На III стадии значительно возрастает риск переломов, поскольку костная ткань теряет свои свойства. Боль выражена резко и может носить постоянный характер (даже в состоянии покоя), присутствует хромота, сустав нестабилен, мышцы атрофируются, активные и пассивные движения в суставе значительно ограничены.
Артроз позвоночника сопровождается чувством тяжести в спине при выполнении активных действий или долгом пребывании в неподвижной позе. Потом присоединяются ноющие боли, усиливающиеся при движении, хруст, скованность движений.
Диагностика артроза
Для постановки диагноза врач внимательно опрашивает и осматривает пациента, измеряет его рост и вес. Оценивает функцию сустава по походке и степени ежедневной активности (например, по возможности подъема по лестнице и пользования общественным транспортом, свободного передвижения и т.д.).
В качестве главного метода инструментальной диагностики используется рентгенография сустава: тазобедренного; плечевого/локтевого, лучезапястного, коленного, голеностопного; кистей рук; плечевого сустава; коленного сустава и т.д.
Рентгенологическое исследование тазобедренного сустава и окружающих тканей для оценки патологических изменений и травматических повреждений.
Заболевания суставов являются одной из основных причин снижения качества жизни населения. Деформирующий артроз приводит к значительному снижению качества жизни больного из-за постоянных болей и нарушения суставной функции. Без лечения эта патология неуклонно прогрессирует. Из данной статьи можно узнать, почему и как начинается деформирующий артроз, его симптомы, основные принципы лечения. А также об особенностях лечения этого заболевания в московской клинике «Парамита».
Общие сведения о деформирующем артрозе
Деформирующий артроз (остеоартроз, остеоартрит) – обменно-дистрофическое заболевание, сопровождающееся разрушением хряща с последующим разрастанием костной ткани и деформацией сустава. Постоянное механическое раздражение всех суставных тканей приводит к периодическому возникновению воспаления в синовиальной оболочке (синовита), что еще больше усугубляет состояние больного.
Сочетание синовитов с дистрофией и деформацией сустава стало причиной того, что заболевание часто называют остеоартритом, а также остеоартрозом и деформирующим артрозом. В соответствии с 10 Международной классификацией болезней эти названия идентичны. Код заболевания по 10 МКБ - M15-M19.
Раньше считалось, что это возрастное заболевание, развивающееся на фоне старения организма. Но сейчас установлено, что остеоартроз может развиваться в любом возрасте, в том числе у детей. В зависимости от ряда причин заболевание может медленно или быстро прогрессировать. Поэтому лечить его предпочтительнее на начальных стадиях, когда процесс легче остановить или замедлить. Но помочь больному можно и на запущенной стадии.
Причины и механизм развития
Деформирующий артроз может быть первичным, когда четкие причины выявить невозможно, и вторичным, развивающимся после перенесенных заболеваний и травм.
Первичный деформирующий артроз - это в основном возрастное заболевание. Оно имеет связь не только с возрастом, но также с отягощенной наследственностью, лишней массой тела и малоподвижным образом жизни. Прогрессирует медленно, но неуклонно. Патологические процессы в суставах связаны в основном с уменьшением объема синовиальной жидкости, нарушением питания тканей, атрофией (уменьшением в объеме) суставного хряща. Он истончается, растрескивается, кости травмируются и это стимулирует их разрастание с образованием краевых наростов – остеофитов, деформирующих сустав. Постоянное раздражение способствует периодическому возникновению воспалений, но преобладают все же дегенеративно-дистрофические процессы.
Вторичный остеоартроз развивается в любом возрасте после перенесенных заболеваний и травм. Основные причины:
- острые травмы – внутрисуставные переломы, вывихи и подвывихи, сильные ушибы;
- постоянное микротравмирование, связанное с профессиональной деятельностью спортсменов – одна из распространенных причин;
- врожденные дисплазии (аномалии развития);
- остеохондропатии – разрушение суставов из-за нарушения их питания; например, болезнь Пертеса, развивающийся в подростковом возрасте;
- обменные нарушения - ожирение и сидячий образ жизни, нарушение пуринового обмена с отложением солей мочевой кислоты в суставной полости (подагра) и др.;
- эндокринные заболевания – сахарный диабет, гормональные нарушения у мужчин и женщин, связанные с дисбалансом половых гормонов и др.;
- воспалительные процессы – хронические артриты – ревматоидный, псориатический и др.;
- заболевания, вызывающие нарушение кровообращения в нижних конечностях – варикозное расширение вен (встречается чаще у женщин), облитерирующий эндартериит, атеросклероз артерий нижних конечностей (чаще у мужчин).
Если основная причина продолжает действовать (например, воспаление или эндокринные нарушения), это способствуют быстрому прогрессированию деформирующего артроза.
Поэтому вторичные патологические процессы опаснее, они требуют своевременного обращения к врачу для лечения основного заболевания.
Симптомы деформирующего артроза
Основные симптомы деформирующего артроза – это суставные боли, деформация и нарушение суставной функции. Первичный возрастной артроз протекает и прогрессирует медленно. Течение вторичного артроза зависит от причины его развития – травмы или заболевания.
Первые признаки

Первые признаки деформирующего артроза обычно проходят через 5-10 минут
На начальной стадии деформации сустава и нарушений его функции нет. Боли имеют механический характер, они появляются после продолжительной ходьбы или нахождения в положении стоя. В покое они проходят достаточно быстро. Характерны также незначительные стартовые боли и легкая скованность движений – эти симптомы появляются после ночного сна или длительного нахождения в вынужденной позе и проходят через несколько минут после начала двигательной активности. Но это уже первый звоночек – сигнал о том, что нужно обращаться к врачу.
Явные симптомы
Боли после нагрузки более интенсивные, проходят не сразу. Появляются длительные ноющие ночные боли, иногда – болезненные судорожные подергивания мышц. Мышечные боли могут носить длительный рефлекторный характер, связанный с повышенной нагрузкой на конечность.
При движении появляется характерный хруст – крепитация, что говорит о неровностях суставных поверхностей. Периодически кожа в пораженной области отекает и слегка воспаляется, боли становятся постоянными, может повышаться температура тела, но через некоторое время эти симптомы проходят без лечения. Это говорит о воспалительных процессах в синовиальной оболочке – синовите. После каждого обострения синовита прогрессирование дегенеративно-дистрофических процессов активизируется. Часто на этой стадии больному требуется опора при ходьбе, и он пользуется тростью. Со временем сустав деформируется и постепенно утрачивает свою функцию.
На пальцах рук иногда можно увидеть костные наросты - узелки Гебердена и Бушара, изменяющие форму кисти.
Опасные симптомы
Сигналом о том, что нужно срочно обращаться к врачу, являются следующие симптомы:
- суставные боли стали постоянными, усиливаются ночью;
- околосуставные ткани периодически отекают и воспаляются, иногда это сопровождается небольшим повышением температуры тела;
- сустав увеличился в объеме за счет костных разрастаний;
- движения сопровождаются крепитацией;
- конечность трудно сгибать и разгибать;
- ходить приходится с палочкой.
Чем опасен деформирующий артроз
Несмотря на медленное прогрессирование, деформирующий артроз – это заболевание, имеющее серьезные последствия.
Степени/стадии деформирующего артроза
Существуют разные классификации деформирующего артроза. В нашей стране большинство специалистов придерживаются клинико-рентгенологической классификации, разработанной в начале 60-х годов прошлого века Н. С. Косинской. По этой классификации выделяют 3 степени деформирующего артроза:
- Деформирующий артроз 1 степени (ранняя стадия). Может протекать бессимптомно или сопровождаться небольшой болезненностью при нагрузках. На рентгеновских снимках: изменений не выявлено или имеется некоторое уменьшение суставной щели и легкое уплотнение суставных поверхностей костной ткани (начальные проявления остеосклероза).
- Деформирующий артроз 2 степени (прогрессирующая стадия). Боли сильные, ноющие, часто появляются не только днем, но и ночью. Крепитация при активных движениях, первые симптомы ограничения суставной функции, подвижности. На рентгенограмме: суставная щель уменьшена в 2 – 3 раза, начальные признаки суставной деформации (остеофиты), выраженный остеосклероз.
- Деформирующий артроз 3 степени (запущенная стадия). Боли имеют постоянный характер, болезненная крепитация за счет появления суставных мышей – отделившихся сегментов кости. На рентгенограмме: суставная щель практически отсутствует, разросшиеся остеофиты значительно деформируют сустав. Выраженный остеосклероз, видны участки некроза с образованием кистозных полостей и костных осколков (секвестров).

Стадии деформирующего артроза обычно
Возможные осложнения
Если заболевание не лечить или лечить самостоятельно, не обращаясь за медицинской помощью, то не избежать следующих осложнений:
- постоянных сильных болей не только при нагрузках, но и в покое;
- стойкой суставной деформации;
- утраты функции конечности – трудностей при сгибании, разгибании, повороте и даже полной неподвижности;
- снижения работоспособности и инвалидности.
Обострения
Усиление болей обычно связано с обострением воспалительного процесса – синовитом. Суставная поверхность слегка отекает, становится болезненным, иногда появляется легкое покраснение кожи, повышается температура до 37. Иногда усиление болей связано с изменением погоды (перепадами атмосферного давления и др.). При обострении нужно:
- принять обезболивающее средство: Диклофенак, Ибупрофен, Найз и др.;
- нанести на болезненный участок гель (мазь, крем) с тем же обезболивающим составом;
- лечь, придать пораженному участку тела возвышенное положение;
- после того, как боль стихнет, обратиться в клинику; при очень сильной боли вызвать врача на дом.
Локализации
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Деформирующий артроз суставов скелета может иметь разную локализацию. А каждая локализация имеет свои особенности.
Деформирующий артроз суставов ног
Самая распространенная локализация. Разные суставы ног имеют свои особенности строения, функционирования и течения остеоартроза.
Тазобедренный (ТБС) деформирующий артроз
ТБС должен выдерживать нагрузку всего тела. Деформирующий артроз тазобедренного сочленения может быть возрастным, исходом костного туберкулеза, врожденных суставных аномалий или остеохондропатий (болезнь Пертеса). ТБС расположен глубоко, поэтому при разрастании остеофитов могут травмироваться и воспаляться расположенные рядом мышцы и связки. Возможно также сдавливание сосудов и нервов с появлением неврологических симптомов – болей по ходу ущемленного нерва и нарушений чувствительности.
ЕЩе о причинах, симптомах и лечении артроза тазобедренного сустава читайте тут.
Деформирующий артроз коленного сустава
Наиболее частыми причинами деформирующего артроза суставов колена являются возрастные изменения и травмы. Первичный возрастной деформирующий артроз – это в основном женское заболевание. Травмы же могут быть как у женщин, так и у мужчин в любом возрасте. Частое травмирование колена связано с особенностями его строения и функционирования – даже небольшое, но резкое отклонение от нормальных параметров движения может привести к травме. Беспокоят сильные боли и невозможность полного сгибания колена. Для деформирующего артроза коленного сустава характерно также появление патологических изменений в тазобедренных и голеностопных сочленениях.
Подробно об артрозе коленного сустава читайте в этой статье.
Голеностопный
Остеоартроз протекает медленно, сначала незаметно, но уже во второй стадии развивается хронический болевой синдром. Часто осложняется плоскостопием, что еще более усиливает болевые ощущения, особенно, при движении. Полная неподвижность встречается редко, но достаточно часто процесс осложняется подвывихами и вывихами голеностопа.
Деформирующий артроз коленного сустава
Деформирующий артроз суставов рук
Верхние конечности реже нижних подвергаются острому травмированию, поэтому причиной деформирующего артроза суставов рук чаще всего бывают воспалительные заболевания и профессиональная деятельность (систематическое микротравмирование).
Деформирующий артроз плечевого сустава
Причиной деформирующего артроза плеча часто являются макро- и микротравмы у спортсменов и лиц, занимающихся тяжелым физическим трудом. При этом травмируются и околосуставные ткани, что приводит к развитию их воспаления - плечелопаточного периартрита, усиливающего боли и суставные дегенеративно-дистрофические нарушения. Причиной заболевания могут быть и хронические артриты, чаще всего – ревматоидный. Протекает заболевание длительно, болезненно и часто является причиной нетрудоспособности. Читайте нашу статью "артроз плечевого сустава".
Деформирующий артроз локтевого сустава
Локоть страдает от острых травм (падение на руку) и систематического воздействия вибрации, что характерно для таких профессий, как строители, шахтеры, и др. Хронические артриты также являются причиной, но нечасто. Протекает заболевание вначале незаметно, но постепенно развиваются боли при сгибании и разгибании руки в локте, а затем и нарушение функции конечности.
Деформирующий артроз кисти
Деформирующий артроз кисти развиваются после травм и ревматоидного артрита. Травмируется в основном запястно-пястный сустав большого пальца, в результате чего в нем развиваются дегенеративно-дистрофические процессы с болями и нарушением функции. При ревматоидном артрите деформирующий артроз протекает на фоне постоянных обострений воспалительного процесса, поэтому часто приводит к инвалидности.
Деформирующий артроз пальцев рук
Деформирующий дистрофический процесс данной локализации – следствие микротравм при систематическом выполнении мелких работ (шитье, вязание) или воспалительных процессов. При псориатическом артрите поражаются концевые суставы пальцев. Разрастание остеофитов в этой области получило название узелков Гебердена. При ревматоидном артрите поражаются нижние межфаланговые суставы и костные разрастания на них называются узелками Бушара.
Деформирующий артроз височно-нижнечелюстного сустава (ВНЧС)
Развивается на фоне стоматологических проблем, вызывающих воспалительные процессы или нарушение кровообращения в области ВНЧС. Появляются ноющие боли при жевании, открывании рта, сопровождающиеся характерным хрустом. При обострении синовита боли усиливаются. Запущенное заболевание может привести к асимметрии лица и нарушению речи.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гонартроз: причины появления, симптомы, диагностика и способы лечения.
Синонимы: деформирующий артроз, остеоартроз, остеоартрит, дегенеративный артрит.
Определение
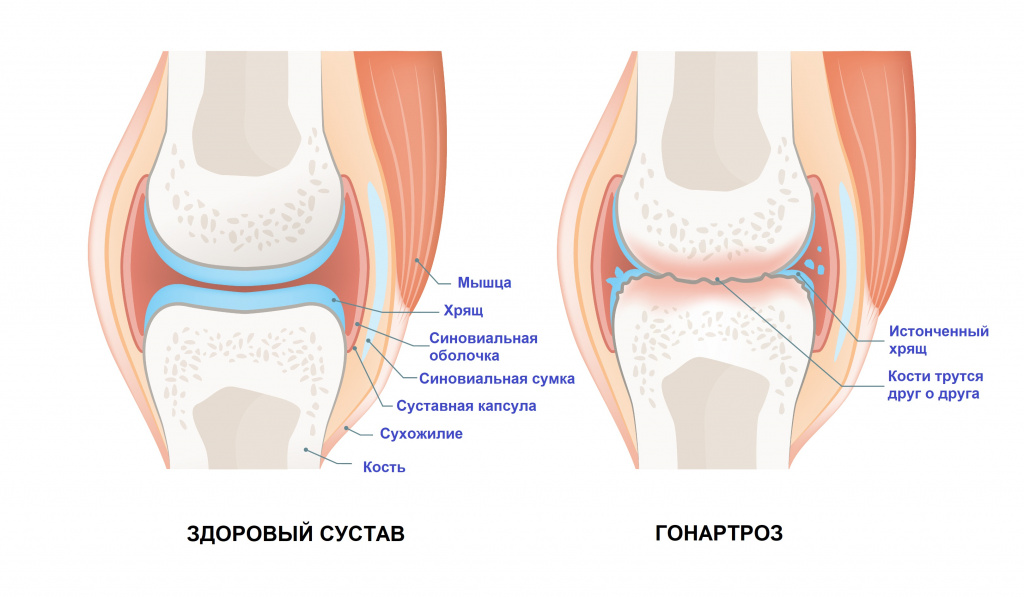
Гонартроз – это заболевание, в основе которого лежит повреждение сустава (его хряща, синовиальной оболочки, капсулы) и окружающих его тканей (связок и мышц), что сопровождается нарушением его подвижности и опорной функции.
Первый признак заболевания – боль при механической нагрузке на сустав, которая усиливается к вечеру и при охлаждении, а в покое и тепле проходит. Это вызвано несоответствием механической нагрузки и возможности сустава ее вынести. По этой причине происходит разрушение сустава и воспаление поддерживающих его связок и мышц. В области пораженного сустава возникает небольшой отек, а любое движение сопровождается похрустыванием.
Причины появления гонартроза
Обширные исследования выявили несколько факторов, которые могут провоцировать заболевание. В первую очередь, это возрастные изменения хрящевой ткани, которые сопровождаются потерей воды и коллагена и снижением ее эластичности. Увеличение массы тела (ожирение) также приводит к перегрузке сустава – риск его повреждения увеличивается почти втрое.
Травмирование и разрушение сустава происходит при изменении оси нижней конечности (в любой плоскости). Такое случается при неправильно сросшихся переломах, косолапости или вальгусном искривлении (искривлении кнутри).

Перегрузка сустава происходит при снижении тонуса мышц соответствующей нижней конечности из-за дегенеративных мышечных заболеваний, атрофии при длительной неподвижности. Заболевания и повреждения связочного аппарата также приводят к нарушению функции сустава и сопровождаются развитием артроза. Таких же последствий можно ожидать от воспаления синовиальной оболочки сустава. Наконец, снижение способности противостоять опорной нагрузке возникает при генетически обусловленных изменениях тканей сустава, гормональных и метаболических нарушениях.
Классификация заболевания
Первичный гонартроз диагностируется, если дегенеративные изменения, происходящие в коленном суставе, связаны с возрастом пациента.
Вторичный гонартроз возникает после травм, перегрузки сустава или инфекционного заболевания.
Гонартроз классифицируют также по степени повреждения сустава, которую определяют по рентгенологическим признакам.
При этом она варьируется от незначительного сужения суставной щели (I степень) до умеренного (II степень) и выраженного сужения (III степень) с явлениями склероза хрящевой ткани, то есть ее замещением рубцовой тканью, не способной выполнять амортизирующую функцию.
При первой степени боль возникает непосредственно во время или сразу после продолжительной ходьбы, при спуске и подъеме по лестнице. В состоянии покоя она уходит, ограничений подвижности сустава не наблюдается.
Прогрессирование заболевания приводит к ограничению объема движения, дальнейшему сужению суставной щели и развитию склероза хряща.
При этом на его поверхности появляются костные разрастания – остеофиты.
III стадия характеризуется стойким ограничением движения в суставе из-за формирования контрактур (ограничений амплитуды движений в суставе) и атрофии мышц. На фоне склероза суставных поверхностей появляются зоны некроза и разрежения костной ткани (остеопороз). Отмечаются также обширные костные разрастания, которые приводят к деформации сустава.
В зависимости от локализации различают правосторонний (чаще у спортсменов) и левосторонний (чаще у лиц с ожирением) гонартроз.
Одновременное поражение и правого, и левого суставов возникает при серьезных метаболических нарушениях и у лиц пожилого возраста.
Симптомы гонартроза
При первичном гонартрозе начало заболевания не сопровождается клиническими проявлениями, и пациенты обращаются к врачу уже со склеротическими изменениями в суставе. Первым симптомом, который свидетельствует о заболевании, служит скованность движений по утрам и ноющая боль в ответ на интенсивную нагрузку сустава, чаще в холодную или сырую погоду. После начала ходьбы неприятные симптомы проходят, а боль беспокоит лишь при повышенной нагрузке на сустав (например, во время подъема по лестнице или спуска). Покой и тепло на непродолжительное время устраняют болевой синдром.
Со временем боль усиливается и дает о себе знать при любом движении сустава. Она носит разлитой характер и часто сопровождается незначительным отеком и легким похрустыванием при движении.
При вторичном гонартрозе, который формируется вследствие травмы или инфекционного заболевания, симптомы маскируются основным заболеванием. Может отмечаться боль при смещении надколенника и постукивании по нему. Ослабление связок вокруг сустава сопровождается его излишней подвижностью. В начальном периоде болезни отмечается легкое ограничение амплитуды разгибания, при отсутствии лечения возникают контрактуры и полное нарушение функции сустава. Периодически дает о себе знать воспаление оболочки сустава – синовит, который проявляется болями в покое, припухлостью. Иногда в подколенной ямке могут формироваться жидкостные кисты Бейкера.

Постепенно мышцы бедра и голени атрофируются, что увеличивает нестабильность сустава и чревато его подвывихом (смещением суставных поверхностей друг относительно друга в неправильное положение). Спустя некоторое время пациенты уже не могут полноценно опираться на ногу, начинают хромать и нуждаются в дополнительной опоре в виде трости, а при двустороннем гонартрозе – в ходунках.
Диагностика гонартроза
Гонартроз выявляют на основании клинического и рентгенологического исследований. Рентгенографию коленного сустава выполняют в прямой (передне-задней) и боковой проекциях. На начальных стадиях сужение суставной щели помогает выявить рентгенография в прямой проекции с осевой нагрузкой в положении сгибания под углом 30–45◦ (проекция Розенберга). Однако более точно состояние хряща и окружающих его тканей может показать телерентгенография всей нижней конечности и магнитно-резонансная томография. Иногда по назначению врача выполняют артроскопию – прямой осмотр структур сустава.
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
Читайте также:

