Кожа мошонки при диабете
Обновлено: 25.04.2024
Заболеваемость МКБ в Российской Федерации (2005-2016 гг) Скрининг РПЖ: современное представление и организация Первично-множественный рак переходноклеточного эпителия Андрогенный скрининг у мужчин старше 50 лет
Роль стволовых клеток в лечении недержания мочи Перкутанная нефролитотрипсия при инфицированной моче Протезирование яичка в детском и подростковом возрасте: результаты мультицентрового исследования Преждевременная эякуляция – современное состояние проблемы
Альтернативные методы лечения локализованного рака предстательной железы Частичное удвоение уретры: парауретральный ход Сравнительный обзор одноразовых гибких уретеронефроскопов
Распространенность симптомов нарушения функции нижних мочевых путей у мужчин по результатам популяционного исследования Модель пациент-центрированной системы организации медицинской помощи.
Прогнозирование развития эректильной дисфункции и сердечно-сосудистых заболеваний Прогностические факторы выживаемости больных при раке предстательной железы
Рекомендации по лечению рака предстательной железы с помощью высокомощностной внутритканевой лучевой терапии (брахитерапии). Экспертное совещание
Радиоизотопная лимфосцинтиграфия при РПЖ Метаболические факторы риска и формирование мочевых камней Ампутация мочеточника при выполнении контактной уретеролитотрипсии
Принципы «Медицины 4П» в организации медицинской помощи на примере урологических заболеваний Изменения электролитного состава мочи под действием гипохлорита натрия. Возможность уменьшения риска рецидива нефролитиаза
Предварительные результаты многоцентрового исследования РПЖ Анализ оказания специализированной медицинской помощи пациентам с макрогематурией, почечной коликой.
Медицинская помощь пациентам с острой задержкой мочеиспускания Прогностическое значение истинного кастрационного уровня тестостерона..
Предикторы гиподиагностики рака мочевого пузыря Сохранение фертильности у больных опухолями яичек Цитокиновый статус больных с хроническим циститом
Современная демографическая ситуация в России Определение мутаций генов FGFR3 и PIK3CA в ДНК из осадка мочи у больных раком мочевого пузыря
Нейроэндокринная дифференцировка при раке предстательной железы Роль вирусов в канцерогенезе рака мочевого пузыр..
Клинико-экономическая оценка скрининга РПЖ Комбинация РСАЗ TMPRSS2-ERG в диагностике РПЖ: первый опыт Рекомендации по лечению РПЖ методом низкодозной .
Роль дистанционного образования в повышении уровня специалистов первичного звена здравоохранения. Сравнительный анализ онкологических результатов ..
Организация работы по улучшению клинических и экономических результатов медицинской помощи при раке предстательной железы Сравнение результатов открытой, лапароскопической и робот-ассистированной нефрэктомии при раке почки Сравнительный анализ функциональных результатов позадилонной ..
Медико-экономические аспекты комплексной этапной стандартизированной программы диагностики и лечения доброкачественной гиперплазии предстательной железы
Уронефрологическая заболеваемость и смертность в РФ за 2002-2012 Андрогены и ишемия в патогенезе ДГПЖ РСА3: первые результаты
Стандартизированная программа диагностики и лечения ДГПЖ Хромограмма-А сыворотки крови при заболеваниях предстательной . Задержанная эякуляция
Заболеваемость МКБ в Иркутской области HIFU-терапия местного рецидива рака. Внепростатические источники простатического.
Программа "Урология" в Воронежской области Анализ уронефрологической заболеваемости Ожирение и мочекаменная болезнь
Клинико-экономический анализ оперативного лечения РПЖ Брахитерапия РПЖ: постимплантная дозиметрия и зависимость. Моделирование канцерогенеза предстательной железы
Урологическая заболеваемость в Нижегородской области Стресс, метаболический синдром и хроническая болезнь почек TVT - 10 лет в России
Программа «Урология» - модернизация здравоохранения Ишемия мочевого пузыря как причина его дисфункции . Современные тенденции в эпидемиологии, диагностике .
Урологическая заболеваемость в РФ в 2005-2010 годах Трансуретральная энуклеация предстательной железы (TUEB) Влияние стандартизации методов определения ПСА на .
Инвалидность вследствие заболеваний мочеполовой системы в РA Стандартизация терминов, методов получения и представления . Эректильная дисфункция у пациентов с .
Уронефрологическая заболеваемость детей в Российской Федерации Структура урологических заболеваний в популяции . Стандартизированный подход к ведению больных с МКБ
Урологическая заболеваемость в РФ в 2002-2009 годах Сравнительный анализ клинических и экономических. Клинико-статистическая классификация андрологических .
Оперативное лечение рака предстательной железы Влияние фетальных костномозговых мезенхимальных . Патогенное минералообразование в почках .
Анализ некоторых аспектов обеспечения заместительной . Российская система последипломного образования Образовательная программа подготовки резидентов
Уронефрологическая заболеваемость детей в РФ Первые результаты целевой программы диагностики . Оценка мужского репродуктивного здоровья молодежи .
Анализ уронефрологической заболеваемости в РФ Объем выборки для популяционного изучения общей . Морфологические изменения в ткани предстательной .
Николай Алексеевич Лопаткин - основатель НИИ урологии Фундаментальные исследования в НИИ урологии 30 лет НИИ Урологии
Главное меню
Главное меню
Гангрена Фурнье (ГФ) молниеносная спонтанная гангрена мошонки (острый фасциит) представляет собой гангренозный процесс, чаще всего развивающийся после инфицирования травмированных тканей мошонки и промежности. Как правило, возбудителем ГФ является комбинация нескольких микроорганизмов: стафилококковые, стрептококковые бактерии, энтеробактерии, анаэробные бактерии и грибы. Заболевание быстро прогрессирует, вызывая некроз тканей кожи, подкожной клетчатки и мышечной стенки [1, 6].
Основными клиническими стадиями течения гангрены Фурнье являются:
- продрома, которая может длиться 2-7 дней;
- интенсивная боль в области гениталий, что иногда сопровождается отеком окружающих тканей;
- увеличение боли и чувствительности вместе с прогрессированием эритемы кожи;
- потемнение кожи над местом поражения, подкожная крепитация;
- гангрена части гениталий, гнойные выделения из раны [3].
Летальность при ГФ достигает 30-40% и она прямо пропорциональна площади пораженной инфекционным процессом области.
Если кроме тканей мошонки в патологический процесс вовлечено одно или два яичка, то летальность увеличивается до 60-90% [4, 5].
Материалы и методы
Изучены клиническое течение, осложнения и отдаленные результаты лечения 13 больных с ГФ в период с 1982 по 2009 гг. Степень тяжести заболевания оценивали с помощью Индекса тяжести Фурнье (ИТФ), оценки данных физикального обследования, лабораторных показателей, данных УЗИ, рентгенографии, томографии.
Результаты и их обсуждение
Все 13 больных поступили в урологическое отделение больницы по ургентным показаниям. Из них 7 были госпитализированы в первые часы заболевания, 4 в течение 6-8 часов после возникновения симптомов, а 2 больных обратились в больницу через 24 часа после начала болезни. Средний ИТФ был 9,1 (от 0 до 15). Средний ИТФ больных, которые остались живы, был 8,6, а умерших 12,4 балов.
При обследовании установлено, что в 6 наблюдениях областью поражения была только мошонка и в незначительной степени близлежащие ткани; в 4 в гнойный процесс был втянут половой член; у 2 больных была поражена передняя брюшная стенка и в 1 наблюдении в процесс были втянуты ткани внутренней поверхности бедра (рисунки 1, 2).
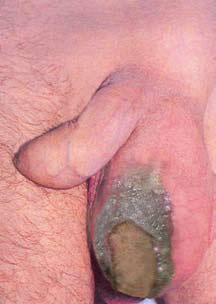
Рисунок 1. Гангрена Фурнье: потемнение и некроз кожи над местом поражения, гнойные выделения из раны
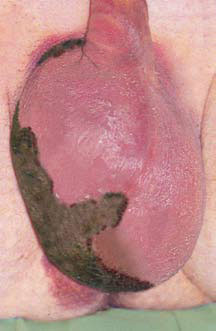
Рисунок 2. Гангрена Фурнье: потемнение кожи над местом поражения, отек мошонки
Заболевание у всех пациентов имело молниеносное течение. Площадь поражения расширялась крайне быстро, переходя на окружающие ткани. При поступлении у одного из больных площадь поражения мошонки была 5 см в диаметре, а уже через 30 минут, к началу оперативного вмешательства, была поражена вся мошонка, что проявлялось характерным потемнением кожи над инфицированной областью кожи.
При рентгенологическом исследовании у больных с распространением гнойного процесса на переднюю брюшную стенку, визуализировался свободный газ в тканях брюшной стенки. При ультразвуковом обследовании у 9 больных в тканях мошонки также присутствовал свободный газ. При компьютерной томографии, которая была проведена 3 больным, в тканях мошонки обнаружено значительное количество свободного газа, который распространялся на ткани малого таза (рисунки 3, 4).
Все больные были прооперированы в первый же час после поступления в клинику.
Объем оперативного вмешательства устанавливался в соответствии со следующими критериями:
- иссечение всех некротизированных тканей включительно с фасциями (рисунок 5);
- при крепитации тканей (свидетельство их поражения) последние следует иссекать;
- если мягкие ткани тупо отделяются от фасций (свидетельство фасциита) они подлежат удалению.
- границы здоровых тканей характеризуются более активным кровотечением.
После иссечения всех некротизированных тканей, яички оказывались обнаженными и их необходимо удерживать в постоянном влажном состоянии. В послеоперационные раны введились дренажные трубки (рисунок 6).
После окончания оперативного вмешательства, больные получали мощную антибактериальную и дезинтоксикационную терапию с использованием препаратов широкого спектра действия. Учитывая разнообразие микрофлоры, использовали антибиотики с широким спектром действия. Параллельно больным проводили контроль функции почек.
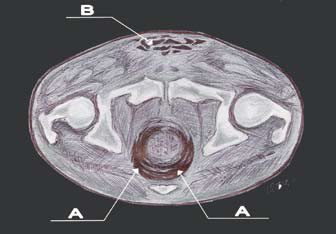
Рисунок 3. На схеме компьютерной томограммы свободный газ в прямой кишке и в тканях передней брюшной стенки
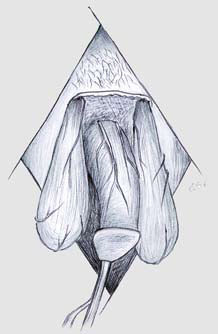
Рисунок 6. Схема операции иссечение всех некротизированных тканей, оба яичка обнажены и постоянно увлажнялись антисептическими растворами
В первые сутки после оперативного вмешательства умерло 2 больных, которые обратились позже 24 часов после начала болезни и у которых наблюдалось распространение воспаления на переднюю брюшную стенку и внутреннюю поверхность бедра. У больных развился инфекционнотоксический шок, который стал причиной гибели пациентов.
Состояние третьего умершего больного с распространением гнойного процесса на ткани передней брюшной стенки, поступившего в течение 6-8 часов после появления первых симптомов заболевания, на вторые сутки после операции резко ухудшилось. Несмотря на постоянную антибактериальную терапию, развился некроз с распадом головки полового члена с распространением некроза на ткани промежности, передней брюшной стенки и поверхности обоих бедер. Больному было проведено повторное оперативное вмешательство, но он погиб в ближайшем послеоперационном периоде от генерализированных гнойно-воспалительных осложнений и сепсиса.
У остальных 10 больных послеоперационный период протекал без существенных осложнений.
Через 1-2 месяца, 9 больным были проведены операции по формированию мошонки по Б.А. Вицину в два этапа. Один больной отказался от операции по формированию мошонки и был выписан для продолжения лечения по месту проживания. При осмотре этого пациента через 3 месяца после выписки, оказалось, что яички самостоятельно покрылись грануляциями, образовав тем самым кожаный мешок, который укрыл обнаженные яички.
Заключение
Гангрена Фурнье является крайне опасным гнойным заболеванием, как правило, имеет молниеносное течение и требует неотложного оперативного лечения в комбинации с мощной антибактериальной терапией препаратами широкого спектра действия. Летальный исход болезни зависит от площади поражения, времени обращения в стационар после начала болезни, оперативности и радикальности хирургического вмешательства. По показаниям проводятся пластические операции по восстановлению мошонки, иногда возможно самостоятельное заживление раны.
Ключевые слова: гангрена Фурнье, гангрена мошонки, диагностика, лечение, результаты лечения.
Keywords : fournier gangrene, scrotal gangrene, diagnosis, treatment, treatment results.
Рисунок 1. Понятие «импотенция» применяют в тех случаях, когда при половых сношениях более 75% попыток получить эрекцию оканчиваются неудачей По каким признакам отличают психогенную импотенцию от органической? Какие широко используемы
 |
| Рисунок 1. Понятие «импотенция» применяют в тех случаях, когда при половых сношениях более 75% попыток получить эрекцию оканчиваются неудачей |
По каким признакам отличают психогенную импотенцию от органической?
Какие широко используемые лекарственные препараты вызывают импотенцию?
Как можно сегодня помочь страдающим импотенцией?
Половина всех больных диабетом страдают от импотенции, но, по понятным причинам, пациенты часто уклоняются от обсуждения сексуальных проблем; кроме того, по вине неопытных в данном вопросе врачей вокруг этой проблемы возникла атмосфера диагностического и терапевтического нигилизма.
Однако сегодня быстро распространяются знания о мужских половых функциях и их нарушениях и появляются новые методы лечения импотенции. Внимание к этой проблеме может положительным образом отразиться на качестве жизни.
Периодически с сексуальными трудностями сталкивается каждый мужчина; понятие «импотенция» применяют в тех случаях, когда более 75% попыток получить эрекцию при половых сношениях оканчиваются неудачей.
При возникшем сексуальном желании кровь из подвздошной артерии устремляется в пещеристые тела, достигается напряжение полового члена и ригидность, достаточная для проникновения во влагалище, затем через уретру выбрасывается сперма, секрет простаты и семенная жидкость и испытывается чувство удовольствия (оргазм).
| Фольклор наделяет йохимбин мистическими возбуждающими свойствами |
Для нормальной сексуальной функции требуется взаимодействие сосудистой, нервной, эндокринной систем и определенное состояние психики. Проблемы с эрекцией, или импотенция, являются следствием их рассогласования.
Первое, что требуется для мужской сексуальной активности, достижения и поддержания эрекции, — это сосудистый феномен, запускаемый нервными импульсами и возможный только в определенной гормональной среде и при соответствующем настроении. Как осложнение диабета импотенция развивается в результате несостоятельности сосудистой системы и нарушения нервной регуляции. В отличие от многих других осложнений диабета импотенция не зависит от продолжительности заболевания; чаще она обнаруживается у пациентов с периферической нейропатией. (Импотенция также связана с алкоголизмом, психологическими проблемами, сифилисом, рассеянным склерозом.)
Органическая импотенция начинается постепенно. Первые признаки — снижение ригидности и частоты эрекций, появление неполных эрекций, а затем и полная утрата эректильной функции. Обычно либидо сохранено, поэтому заболевание существенно влияет на качество жизни, самооценку и самоуважение, вызывает напряжение и трудности в общении [3].
Страх оказаться несостоятельным может сам по себе вызывать импотенцию. Необходимо исключить возможность психогенной импотенции (табл. 1), при ее наличии больного направляют к сексопатологу.
Таблица 1. Импотенция органическая и психогенная.
Неврологический компонент импотенции состоит в недостаточном расслаблении гладких мышц полового члена из-за дисфункции автономной нервной системы. Нейрогенную импотенцию также необходимо исключить, поскольку этиология определяет выбор терапии.
Заболевания микро- и макрососудов, приводящие к импотенции, могут состоять в стенозировании артерий и несостоятельности вен. Стеноз внутренней срамной артерии — самая частая причина. Доплеровское ультразвуковое исследование позволяет достоверно оценить степень нарушения кровоснабжения.
Отношение давления в плечевой артерии и в артерии полового члена является показателем степени сосудистого заболевания: индекс менее 0,7 указывает на уменьшенное кровоснабжение.
Даже при нормальном кровяном давлении в половом члене в состоянии покоя может наблюдаться его падение ниже 0,15 при напряжении (чтобы это определить, пациента просят в течение трех минут или до появления утомления сгибать и разгибать лодыжки).
Это явление получило название тазового обкрадывания. Клинически такие пациенты не могут поддерживать эрекцию в течение полового акта. Некоторым пациентам помогают констрикторные кольца (их производят Owen Mumford, Brook Hill, Woodstock, Oxford OX20 1TU).
Факторы, усиливающие органическую импотенцию, должны быть выявлены и скорректированы. К ним относятся гормональные нарушения (необходимо измерить сывороточный уровень тестостерона, пролактина, гонадотропина, гормонов щитовидной железы), недостаточная степень коррекции диабета, аномалии полового члена и венерические заболевания.
Импотенция — побочный эффект многих распространенных лекарственных средств (табл. 2), поэтому по возможности их нужно отменить.
Таблица 2. Лекарственные препараты, чаще всего вызывающие нарушения эрекции*
Врач общей практики может выявить проблему (обычно при ежегодном опросе), провести дифференциальную диагностику органической и психогенной импотенции, а также испробовать ряд лечебных процедур, включая вакуумные насосы, констрикторные кольца и йохимбин (как описано ниже). При отсутствии результата пациента направляют в специализированную клинику для дальнейшего обследования и лечения.
Заместительная терапия андрогенами. В отличие от тиреоидной или надпочечниковой недостаточности, поддающейся лечению пероральными заместительными средствами, введение тестостерона сопряжено с определенными сложностями [5]. Таблетки, имеющиеся в наличии, неэффективны в поддержании нужных уровней гормона в крови и гепатотоксичны.
Лечение андрогенами. Андрогены не назначают для лечения импотенции и нарушений сперматогенеза до тех пор, пока не установлен диагноз гипогонадизма. Лечение необходимо проводить под наблюдением в эндокринологическом центре.
Для достижения эффекта необходимо либо парентеральное введение пролонгированных эфиров тестостерона, либо применение новых пропитанных тестостероном пластырей, наклеиваемых ежедневно на кожу мошонки (один кусочек) или на кожу туловища или конечностей (два кусочка). Каждый препарат имеет свои преимущества и недостатки. Необходимо клинически и биохимически оценивать функцию простаты (определять уровни специфического антигена простаты в крови до начала и по окончании лечения).
Психотерапия и психотропные препараты. Импотенция — распространенный симптом депрессии, который, как правило, исчезает после психотерапевтической или лекарственной коррекции последней.
Однако многие новейшие и наиболее эффективные антидепрессанты из группы избирательных ингибиторов обратного захвата серотонина среди побочных эффектов имеют воздействие на сексуальную сферу и подавляют и либидо, и эрекцию [6]. Другие антидепрессанты, например тразодол, имипрамин и дезимпрамин, затрудняют эякуляцию (этот побочный эффект используют для лечения мужчин с преждевременной эякуляцией).
Йохимбин. Блокируя пресинаптические альфа-2-адренергические рецепторы, йохимбин увеличивает холинергические и уменьшает адренергические влияния, что теоретически должно помогать при психогенной импотенции. Народная молва приписывает йохимбину мистические возбуждающие свойства, однако его клиническая эффективность ограничена и применение не лицензировано. Результаты достигаются только в том случае, если проблема сводится к психогенной импотенции.
Исследование двойным слепым методом с примененим плацебо охватывало 101 мужчину с психогенной импотенцией. Эректильная функция и способность совершить половой акт восстановились у 37% мужчин, применявших йохимбин (в дозе 5,4 мг) в течение от трех дней до трех недель от начала терапии. Только у 15% пациентов, принимавших плацебо, был получен такой же эффект [7]. Это средство можно назначать диабетикам без гипертензии, опасающимся как инъекций в пещеристые тела, так и вакуумных устройств, в дозе 10-20 мг за 30 минут до полового сношения.
В Великобритании йохимбин не лицензирован, но доступен и может помочь до 40% больных, особенно при психологическом происхождении проблемы. Martin Dale Pharmaceyticals (UK) выпускает его в капсулах по 5 и 10 мг. Мы рекомендуем 10 или 20 мг за полчаса до полового акта.
Вакуумные приспособления, вызывающие эрекцию. В некоторых устройствах используется вакуум для усиления артериального притока и окклюзионные кольца для предотвращения венозного оттока из пещеристых тел. Для использования таких устройств необходима некоторая доля технической сноровки, впрочем, однажды освоившись, мужчина может в любое время вызывать эрекцию, достаточную для проникновения во влагалище. Однако при этом невозможна эякуляция, поскольку кольца сжимают ту часть уретры, которая проходит через половой член, настолько сильно, что предотвращают ток семенной жидкости.
| Сохранить напряжение полового члена помогают констрикторные кольца в дополнение к альпростадиловой мази |
Самостоятельные внутрипенисные инъекции. Альпростадил (простагландин Е1), папаверин, альпростадил в сочетании с папаверином и фентоламином применялись больными самостоятельно для вызывания эрекции. В обычном состоянии симпатическая нервная система поддерживает пенис в бессильном или неэрегированном состоянии. Вазоактивные средства, вводимые в пещеристые тела, блокируют или преодолевают симпатическое воздействие и стимулируют расслабление гладкомышечных трабекул в эректильных телах полового члена. Последующий резкий приток крови в пещеристые тела сдавливает эмиссарные вены, обычно обеспечивающие ее отток от пениса. Сочетание усиленного артериального притока и перекрытого венозного оттока из пещеристых тел вызывают эрекцию.
Единственным препаратом, разрешенным для введения в пещеристые тела, является альпростадил, его мы и назначаем обычно в нашем центре.
Техника введения инсулина. Этому способу лечения пациентов необходимо обучать. Под наблюдением диабетолога пациент осваивает технику введения инсулина шприцем с иглой № 26 в латеральную часть тела полового члена, а также вазоактивного препарата в одно из пещеристых тел. Благодаря перекрестному кровообращению препарат, введенный в одно из пещеристых тел, проникает на противоположную сторону; таким образом, полная эрекция наступает через несколько минут после его введения.
Быстрота истощения. Несмотря на высокую эффективность метода, при длительном самостоятельном применении у многих пациентов быстро развивается истощение. Согласно данным одного исследования, из 140 пациентов только 20% получали удовлетворение при длительном лечении, а 112 (80%) прекратили инъекции. Мужчины с психогенной импотенцией имели наиболее высокие показатели удовлетворения (42%). У них главной причиной отмены служила потеря интереса.
При длительном лечении пациенты с дислипопротеинемией нуждаются в постоянном контроле.
Побочные эффекты внутрипенисных инъекций. Главный побочный эффект — боль в половом члене, встречающаяся в 50% случаев. На боль чаще жалуются те мужчины, которые самостоятельно прекратили лечение, однако она не является самым неприятным побочным эффектом. Приапизм, или длительная эрекция, длящаяся более 6 часов, — неотложное состояние, требующее немедленной урологической помощи для эвакуации крови, скопившейся в пещеристых телах [9]. Лечение предпочтительно провести в течение 24 часов. Существует принятая схема устранения приапизма, вызванного альпростадилом.
Заслуживают внимания новые, неинвазивные методы лечения.
Альтернативный способ применения альпростадиола. Изучалось применение альпростадила в виде интрауретрального суппозитория с аппликатором [10]. Исследование проводилось двойным слепым методом с плацебо-контролем и охватывало 1511 мужчин с различными органическими нарушениями эрекции; 996 (66%) ответили на интрауретрально введенный альпростадил эрекцией, достаточной для полового сношения. Впоследствии им выборочным образом давали альпростадил или плацебо.
Местные сосудорасширяющие средства. Применение местных сосудорасширяющих препаратов не является новаторским. В некоторых случаях успешно применяют тринитрат глицерила [11,12]. Новой является успешно применяемая комбинация трех местных вазодилятаторов с различными механизмами действия (например, 3% аминофиллина, 0,25% изосорбида динитрата и 0,05% кодергокрина мезилата), мазь наносится на головку и тело полового члена [13]. Врач общей практики может попробовать назначить альпростадиловую мазь и йохимбин при отсутствии гипертонии у пациента.
Потерю напряжения полового члена при проникновении во влагалище (синдром тазового обкрадывания и/или венозная недостаточность) преодолевают с помощью констрикторных колец в сочетании с комбинированной альпростадиловой мазью.
Пероральные средства для лечения нарушений эрекции. Сиденафил. Эрекция зависит от расслабления гладкомышечных клеток кавернозных тел, вызываемого окисью азота и его вторичным посредником — циклическим гуанозинмонофосфатом (цГМФ).
Находящийся сегодня в состоянии разработки силденафил — препарат для приема внутрь, обладающий ингибиторным действием в отношении фермента фосфодиэстеразы, являющегося основным ферментом в пещеристых телах у человека. Результатом приема этого препарата должно быть усиление релаксации гладкомышечных клеток пещеристых тел. Предварительные исследования [14,15] свидетельствуют о хорошей переносимости препарата и его эффективности при нарушении эрекции.
Литература
1. Feldman H. A., Goldstein, Hatzichristou D. J., et al. Impotence and its medical and psychological correlates: Results of the Massachusetts male aging study. J. Urol 1994; 151:54.
2. Price D. E. Managing inpotence in diabetes. B. M. J. 1993; 307:275.
3. NIH, Consensus Development Panel of Impotence, JAMA 1993; 280:83—92.
4. Goldstein I., Siroky M. B., et al. Vasculogenic impotence: Role of the pelvic steal test. J. Urol. 1982; 128:300—306.
5. Bhasin S. Androgen treatment of hypogonadal men. J. Clin. Endocrinol. Metab. 1992; 74:1221.
6. Herman J. B., Brotman A. W., Pollack M. H., et al. Fluoxetine induced sexial dysfunction. J. Clin. Psychiatry 1990; 51:25.
7. Riley A. J., Goodman R. E., Kellett J. M., et al. Double blind trial of yohimbine hydrichloride in erection inadequacy. J. Sexual Material Therapy 1989; 4:17.
8. Weiss J. N., Badiani G. H., Ravalli R., Brettschneider N. Reasons for high drop-out rate with self-injection therapy for impotence. Int. J. Impot. Res. 1994; 6:171.
9. Carson C. C. 3rd, Mino R.D. Priaprism assotiated with trazodone therapt. J. Urol. 1988; 139:369.
10. Padma-Natham H., Hellstrom W. J., Kaiser F. E., et al. Treatment of men with erectile dysfunction with transurethral alprostadil. N. Engl. J. Med. 1997; 336:1—7.
11. Class H., Baert L. Transcutaneous nitroglycerin therapy in the treatment of impotence. Urol. Int. 1989; 44:309 — 312.
12. Cavallini G. Minoxidil versus nitroglycerin: a prospective doubleblind controlled trial in transcutaneous erection facilitation for organic impotence. J. Urol. 1991; 146:50 — 53.
13. Gomaa, Shalaby M., Osman M., et al. Topical treatment of erectile dysfunction: randomised double blind placebo controlled trial of cream containing aminophylline, isosorbide dinitrate, and co-dergocrine mesylate. B. M. J. 1996; 312:1512 — 1515.
14. Boolell M., Allen M., Ballard S., et al. Sildenafil: an orally active type 5 cyclic GMP-specific phosphodiesterase inhibitor for the treatment of penile erectile dysfunction. Int. J. of Inpotence Research 1996; 8:47 — 52.
15. Boolell M., Gepi-Attee J.,C., Gingell, Allen M. Sildenenfil, a novel effective oral therapy for male erectile dysfunction. B. J. Urol. 1996; 78:257 — 261.
Нарастание частоты заболеваемости инсулинзависимым сахарным диабетом (ИЗСД) у детей и подростков требует расширения исследований по профилактическому и раннему выявлению как доклинических стадий сахарного диабета (СД), так и его осложнений, своевременное
Ряд авторов не только признают, что поражение кожи при ИЗСД является наиболее доступным признаком для клинической оценки врачом, но и прослеживают связь между поражением кожи при ИЗСД и такими осложнениями этого заболевания, как нефропатия, нейропатия, ретинопатия, развитие ограничения подвижности суставов (ОПС) — артропатия (хайропатия)
В настоящее время поражение кожи при ИЗСД у детей может быть классифицировано следующим образом: первичное, вторичное и смешанное (сочетанное) поражения кожи; метаболические нарушения кожи; поражение кожи, связанное с лечением ИЗСД
Нарастание частоты заболеваемости инсулинзависимым сахарным диабетом (ИЗСД) у детей и подростков требует расширения исследований по профилактическому и раннему выявлению как доклинических стадий сахарного диабета (СД), так и его осложнений, своевременное обнаружение и лечение которых являются основными факторами, позволяющими предотвратить инвалидизацию и сократить смертность больных. При ИЗСД поражаются все органы и ткани организма, наиболее общим механизмом поражения является формирование диабетической микроангиопатии. Ряд авторов не только признают, что поражение кожи при ИЗСД является наиболее доступным признаком для клинической оценки врачом, но и прослеживают связь между поражением кожи при ИЗСД и такими осложнениями этого заболевания, как нефропатия, нейропатия, ретинопатия, развитие ограничения подвижности суставов (ОПС) — артропатия (хайропатия). Большинство исследований, проведенных в основном у взрослых больных, страдающих как инсулиннезависимым сахарным диабетом (ИНСД), так и ИЗСД, статистически достоверно показывают, что частота встречаемости симптомокомплекса поражения кожи, чаще всего описываемого как «диабетическая дермопатия», возрастает с повышением частоты других специфических осложнений СД. Все исследователи отмечают, что своевременная диагностика и лечение, включающее повышение уровня гликемического контроля, уменьшают проявления осложнений, а на ранних стадиях делают возможным их обратное развитие.
Особенностью кожных покровов ребенка, обусловливающей их повышенную чувствительность к патологическим изменениям, является более тонкий, чем у взрослых, и более рыхлый слой эпидермиса за счет большего содержания воды. Граница между эпидермисом и дермой неровная, связь между ними слабее, чем у взрослых. Дерма имеет преимущественно клеточную структуру, особенно у детей до шести лет; коллагеновые волокна очень тонкие, эластические, слабо развиты, тогда как волокнистая структура у взрослых имеет малое количество клеточных элементов. За счет этих особенностей защитная функция кожи у детей ослаблена — кожа более ранима, склонна к инфицированию (недостаточная кератинизация рогового слоя, его тонкость, незрелость местного иммунитета), эпидермолизу (легкое отделение эпидермиса от дермы), особенно у детей до трех лет. Поверхность детской кожи суше, чем у взрослых, имеет более выраженную склонность к шелушению вследствие физиологического паракератоза и более слабого функционирования железистого аппарата кожи.
Большинство исследователей считают, что поражения кожи при СД встречаются довольно часто, и, учитывая микроскопические изменения, они могут достигать даже 100% при манифестации заболевания. С помощью гистологических и электронно-микроскопических исследований доказано сходство морфологического строения кожи больных СД в возрасте моложе 40 лет и практически здоровых людей старше 60 лет. У них исчезают эластические волокна и активируются фибробласты, отмечаются разрывы коллагеновых пучков, снижение синтеза эластина и полимеризации коллагена при повышении количества коллагеновых белков, глюкозоаминогликанов, структурных гликопротеинов. При этом установлено, что снижение количества эластических волокон на всех стадиях старения кожи обычно предшествует изменениям коллагена.
У детей, в отличие от взрослых, практически не встречаются такие разнообразные, распространенные при СД первичные формы поражения кожи микроангиопатического и макроангиопатического генеза (в связи с резистентностью к инсулину), как генерализованная кольцевидная гранулема (granuloma annulare), папуллезно-роговой дерматоз Карле (hyperkeratosis follicularis et parafollicularis in cutem penetrans), папиллярно-пигментная дистрофия кожи (acanthosis nigricans), эруптивные ксантомы (xantoma papuloeruptivum), склередема (scleredema), кальцифилаксия (calcifilaxia), а также исчезающие гранулемы, резипелоидоподобная эритема, пигментный пурпурный дерматоз, периунгвальные телеангиоэктазии. Также крайне редки у детей и такие вторичные инфекционные поражения, в том числе кожи, как злокачественный наружный отит — тяжелая инфекция, вызываемая Pseudomonas; неклостридиальная газовая гангрена, как правило вызываемая Proteus, Klebsiella, E. coli, Pseudomonas; некротизирующий фасциит — смертельная инфекция, поражающая поверхностную фасцию. Из метаболических нарушений кожи, сопровождающих СД, практически не встречаются у детей гемохроматоз и порфирия.
- классическая — единичные крупные очаги поражения, чаще встречаемые на коже голеней, нередко с изъязвлениями;
- атипичная — с двумя вариантами течения — склеродермоподобным и поверхностно-бляшечным.
Никакое современное лечение, направленное либо на коррекцию углеводного обмена и метаболических нарушений, либо на улучшение микроциркуляции и тканевой резистентности (лазеротерапия, рентгенотерапия, криодеструкция и др.), не позволяет добиться стойких радикальных результатов. В настоящее время большинство исследователей все же рассматривают ЛН как самостоятельное заболевание — хронический дерматоз.
Таким образом, в настоящее время поражения кожи при ИЗСД у детей может быть классифицированы следующим образом:
- первичное, вторичное и смешанное (сочетанное) поражение кожи;
- метаболические нарушения кожи;
- поражение кожи, связанное с лечением ИЗСД.
Первичное поражение кожи — это сосудистые поражения (осложнения) микроангиопатического генеза — структурные и функциональные нарушения в мелких кровеносных сосудах (артериолы, венулы, капилляры). Клинически проявляются эритемой конечностей, внешне напоминающей рожу, иногда с изъязвлениями. Микроскопически характерны утолщение базальных мембран сосудов и пролиферация эндотелиальных клеток. К ним относится диабетическая дермопатия и рубеоз. Собственно диабетическая дермопатия — одна из самых распространенных форм поражения кожи — выражается в образовании множественных бессимптомных двухсторонних атрофических гиперпигментированных пятен, чаще всего на голенях. Их присутствие свидетельствует о возможности микрососудистых изменений в других тканях. Специфическое лечение дермопатии не проводится. Также имеет место рубеоз — розовый оттенок кожи лица у больных ИЗСД, обусловленный функциональной микроангиопатией или повышенным сродством гликированного гемоглобина к кислороду.
Вторичное поражение кожи включает: кожные инфекции — бактериальные и грибковые; неврологические нарушения — сенсорные, моторные и автономные.
Больные СД склонны к развитию инфекционно-воспалительных заболеваний, особенно при неудовлетворительном контроле гликемии. На поверхности кожи больных СД выявляется в 2,5 раза больше микроорганизмов, чем у здоровых лиц, а бактерицидная активность кожи у больных СД ниже, чем у здоровых, в среднем на 20%, и это снижение прямо коррелирует с тяжестью течения СД, в связи с чем при СД, в том числе ИЗСД, часто наблюдаются различные инфекционно-воспалительные и инфекционно-грибковые заболевания кожи. Прежде всего они развиваются на коже нижних конечностей, пораженных нейропатией и ишемией. Это обычно полимикробные инфекции: золотистый стафилококк, гемолитический стрептококк, грамотрицательные аэробные бактерии и множество анаэробов. На ногах, в области мозолей или в других местах трения и нарушения целостности кожи, в области ногтевых лож образуются язвы или нагноения. Инфекция может распространиться на окружающие ткани, вызывая некротизирующий целлюлит, лимфангит, гнойный миозит, некротизирующий фасциит, остеомиелит или даже газовую гангрену (такие исходы распространения инфекции у детей практически не встречаются). Пиодермии, фурункулы, карбункулы, флегмоны, рожа, дерматиты, эпидермофития, кандидомикоз, хронические паронихии и панариции, инфицированная гангрена встречаются у больных СД значительно чаще, чем в популяции. По принятой нами классификации ИЗСД у детей и подростков инфекционно-воспалительные и инфекционно-грибковые заболевания, в том числе кожи, отнесены не к сопутствующим ИЗСД заболеваниям, а к неспецифическим осложнениям ИЗСД, что правомерно, так как распространенность, тяжесть этих поражений, сложность их лечения у детей обусловлена именно наличием ИЗСД. Фурункулез у больных СД протекает тяжело и длительно, а подкожные абсцессы головы могут привести даже к тяжелым поражениям мозга. У взрослых больных СД встречается и гангрена Фурнье, для которой характерно поражение подкожных тканей в области полового члена, мошонки и промежности, реже — стенки живота. Возбудителем этого поражения является смешанная аэробная и анаэробная микрофлора. Микробно-воспалительные процессы при СД могут привести к сепсису. Присоединение инфекционно-воспалительных и грибковых заболеваний кожи, как правило, приводит к тяжелым и длительным декомпенсациям СД и увеличивает потребность организма в инсулине. У лиц с хорошим контролем СД фурункулез и карбункулы встречаются не чаще, чем в популяции здоровых. Из грибковых поражений у детей с ИЗСД наиболее распространены кандидозы, чаще всего вызывающие ангулярные стоматиты, паронихии, вульвовагиниты или баланиты.
Эпидермофитии у детей с ИЗСД довольно редки, но часто осложняются вторичной бактериальной инфекцией. Крайне редки у детей трудно поддающиеся терапии фикомикоз, мукормикоз, при которых в процесс могут вовлекаться мозговые оболочки. У детей с ИЗСД довольно распространены дерматомикозы, особенно стоп и ладоней, кожа которых становится сухой и чешуйчатой.
Широко распространены вторичные нарушения кожи, связанные с неврологической патологией при СД. Среди них: сенсорные нарушения — онемение пальцев ног, постепенно распространяющееся выше, захватывающее стопы, способствующее развитию травматических язвенных поражений, вторичных инфекций и гангрены, особенно при наличии сосудистых изменений; моторные нарушения — слабость межкостных мышц вызывает уплощение стоп с потерей смягчающей функции подошвы стоп; автономные (вегетативные) нарушения — гипергидроз верхней половины тела и сухость кожи нижней части туловища. Эти проявления относятся к диабетической нейропатии, поражающей 5-50% больных СД. У детей с ИЗСД наиболее часто встречается дистальная симметричная сенсорно-моторная полинейропатия с минимальными кожными проявлениями (сухость кожи, гиперкератоз, мозоли, вторичное инфицирование пораженных участков кожи, нарушения роста ногтей), обратимая в фазе начальных проявлений. Именно нейропатия — один из ведущих патогенетических факторов развития в дальнейшем синдрома «диабетической стопы» (ДС). Среди больных СД, осложненным синдромом ДС, частота ампутации нижних конечностей в 15 раз выше, чем у остального населения. При преобладании нейропатических изменений над изменениями периферического кровотока развивается нейропатическая форма ДС, одним из вариантов течения которой является поражение кожи — нейропатическая язва. Она чаще возникает на участках стопы, испытывающих давление, — плантарной поверхности и межпальцевых промежутках. Длительно протекающая сенсорно-моторная нейропатия приводит к деформации стопы с перераспределением и повышением давления на ее отдельные участки. В этих местах отмечается утолщение кожи, гиперкератоз с высокой плотностью. В дальнейшем развивается аутолиз подлежащих мягких тканей с формированием язвенного дефекта, при этом больной может ничего не замечать из-за снижения болевой чувствительности. Язвенный дефект может вторично инфицироваться, в том числе анаэробной микрофлорой, с развитием гипертермии, лейкоцитоза, требующих срочного хирургического лечения с некроэктомией, антибактериальной терапией, улучшением гликемического контроля. У детей все формы ДС встречаются крайне редко, но начальные проявления имеют место в детском возрасте, что требует адекватного обучения, обследования и лечения больных, в том числе прицельного осмотра состояния кожи при ИЗСД.
К смешанному (сочетанному) поражению кожи при СД относятся: утолщение кожи (синдром «диабетической руки» — ОПС с утолщением кожи и склеродермоподобным синдромом), желтый цвет кожи и ногтей, синдром «диабетических пузырей», пруригус и повреждения волос. К нему же следует отнести склеродермоподобные изменения кожи пальцев и тыльной части кистей рук, снижающие их подвижность. Кожа утолщается в области пальцевых суставов и периунгвально. Эти изменения, иногда в сочетании с артропатией (ОПС), описываются некоторыми исследователями как синдром «диабетической руки». Часто с утолщением кожи ассоциируется гиперкератоз. Желтый цвет кожи и ногтей (ксантохромия) ранее связывался с гиперкаротинемией, но сейчас доказано, что при СД в крови сохраняется нормальный уровень каротина. В настоящее время этиология и патогенез не выяснены. Синдром «диабетических пузырей» возникает редко, как правило на коже конечностей. Выявляются одиночные или множественные пузыри, заживающие без рубцевания через две—пять недель. Возможна симптоматическая терапия. Пруригус — поражение кожи в аногенитальной области на фоне кандидоза (гиперемия, трещины, шелушения, вторичное инфицирование). Иногда при плохо контролируемом СД может быть диффузное выпадение, а у больных пониженного питания — избыточный рост волос (лануго) на коже рук и спины. Редко, обычно при плохом уровне гликемического контроля, наблюдаются повышенное шелушение кожи, себорейный дерматит, ихтиозоподобный синдром, особенно в области голеней.
К метаболическим нарушениям кожи при СД относится ксантоматоз, редко встречающийся в детском возрасте и являющийся следствием гиперлипидемии. Клинически ксантоматоз проявляется в виде плотных желтых папул с эритематозным ободком, чаще на кистях, стопах, ягодицах, разгибательных поверхностях верхних и нижних конечностей. Купируется адекватной инсулинотерапией.
Специфическими кожными осложнениями лечения ИЗСД являются липодистрофии, образующиеся в местах инъекций инсулина. Встречаются в виде липом или липогипертрофий (плюс-ткань) и липоатрофий (минус-ткань). В связи с широким применением в настоящее время хорошо очищенных биосинтетических человеческих инсулинов липоатрофии встречаются крайне редко. В настоящее время именно липогипертрофии, или липомы, представляют собой наиболее распространенную проблему для больных ИЗСД, даже при небольшом сроке заболевания. Они возникают в результате некорректной техники введения инсулина (нарушения схем ротаций мест инъекций инсулина, несоблюдение техники и правил введения препаратов), а иногда и без видимых причин; затрудняют абсорбцию и метаболизм инсулина, ухудшают компенсацию заболевания, увеличивают потребность в инсулине, создают косметические дефекты на коже. Кроме вышеописанных правил профилактики липодистрофий, в случае их появления дополнительно и с хорошим эффектом применяется массаж липом, физиотерапия. Также у некоторых больных периодически возникают кровоподтеки в местах инъекций инсулина. Эти места, как правило, теплее на ощупь, чем окружающая кожа.
Обобщая вышеизложенное, можно сказать, что исследование кожи, представляющей собой наиболее доступную неинвазивному клиническому осмотру систему организма, имеет огромное клиническое значение. Знание особенностей поражения кожи у детей при ИЗСД не только помогает в оценке фазы течения заболевания, но и имеет непреходящее значение для решения вопросов о направлении диагностического поиска, коррекции лечения и прогнозе течения ИЗСД.
Ангиокератома Фордайса — это частный случай сосудистого дерматоза с наиболее частой локализацией на коже мошонки. Новообразования единичные или множественные, напоминают небольшие темные узелки фиолетового или красноватого оттенка с чешуйчатой поверхностью. Патология бессимптомна, но может присутствовать зуд или болезненность, усиливающиеся после полового контакта или раздражения. Диагноз подтверждают жалобы, анамнез, осмотр (включая дерматоскопию) и результаты биопсии. Специфического лечения нет, при кровоточивости и частом инфицировании возможно хирургическое удаление.
МКБ-10
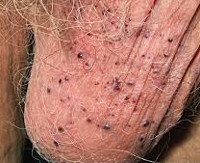
Общие сведения
В 1896 году Джон Эддисон Фордайс, американский дерматолог, впервые описал ангиокератомы на мошонке у 60-летнего мужчины с сопутствующим варикоцеле. Термин «ангиокератома» имеет греческое происхождение и обозначает «ороговевающая сосудистая опухоль», хотя образование не является истинной опухолью. По сути — это сосудистый дерматоз с расширенными капиллярами у поверхности кожи и гиперкератозом. Образование является доброкачественным, не имеет тенденции к малигнизации. Точная распространенность неизвестна, у женщин патология регистрируется реже. Вероятность образования ангиокератомы повышается с возрастом: от 0,6% в 16-20 лет до 16,6 % в 70 лет и старше.

Причины
Причины образования сосудистых образований дискутабельны. Внешние проявления обусловлены эктазией (расширением) мелких поверхностных сосудов, что придает узелкам цвет, и гиперкератозом (шелушением) вышележащего эпидермиса. Отмечено, что вероятность появления патологии тесно связана со снижением тонуса сосудов и местным повышением венозного давления, причинами которых могут являться следующие состояния:
- Заболевания органов малого таза. К их числу относятся варикозное расширение вен семенных канатиков и гидроцеле у мужчин, варикоз вульвы у женщин, паховая грыжа, опухоли мочеполовой системы (рак простаты, мочевого пузыря, придатков яичка). Возникновению и усугублению локальной венозной гипертензии также способствуют избыточный вес, запоры, натуживание при мочеиспускании, ВЗОМТ, надсадный кашель.
- Травматизация гениталий. Затруднять венозный отток способны случайные повреждения мочеполовых органов, включая ятрогенные травмы и операции на половом члене или мошонке. Неблагоприятное влияние может оказывать переохлаждение, лучевая терапия по поводу опухолей малого таза в анамнезе.
- Эндокринно-метаболические нарушения. Прослеживается четкая взаимосвязь между гормональными изменениями и развитием ангиокератом мошонки. Пубертатный период, андропауза, гормонотерапия, обменные нарушения, несбалансированное питание, курение являются риск-факторами, повышающими вероятность появление сосудистых образований.
Патогенез
Предполагают, что патогенез связан с дегенеративными изменениями гладкомышечных волокон мясистой оболочки и эластических волокон кожи мошонки, обусловленными старением. Дистрофические процессы в мягких тканях способствуют утрате тонуса сосудистой стенки и расширению кровеносных сосудов. Длительно существующее повышенное давление (локализованная венозная гипертензия) еще более усугубляет повреждение стенок сосочковых капилляров, их дилатацию и деформацию. В андрологии имеются данные о регрессе ангиокератомы мошонки после устранения варикоцеле. Однако роль сопутствующей местной венозной гипертензии остается неопределенной и требует дальнейшего изучения.
Симптомы ангиокератомы Фордайса
Патология представлена множественными или единичными сосудистыми узелками темно-красного или глубокого фиолетового цвета, напоминающими россыпь бисера. Изначально появляются небольшие яркие красноватые папулы по типу точечной сыпи. Большинство пациентов не обращают на них внимания, так как других клинических проявлений нет. Диаметр элементов вариативен: от 2 до 5 мм. Типичная локализация — кожа мошонки, полового члена, иногда — внутренняя поверхность бедер, низ живота. Значительно реже ангиокератомы Фордайса встречаются у женщин пожилого возраста в области вульвы, клитора или больших половых губ.
Плотность новообразований и интенсивность шелушения зависят от длительности существования сосудистого дерматоза и возраста пациента: свежие высыпания красные, мягкие на ощупь, с блестящей поверхностью, а застарелые — от темно-синего до черно-фиолетого цвета, грубые, плотные, с множественными чешуйками, они встречаются чаще у пожилых мужчин. Сопутствующее покраснение кожи наблюдается у 50% пациентов даже при бессимптомном течении дерматоза. В некоторых случаях имеется тенденция к разрастанию патологических очагов за счет слияния телеангиэктазий, иногда ангиокератомы занимают всю поверхность кожи мошонки. Лимфатические узлы не увеличены, выделений из уретры нет. Часто единственный повод для обращения к врачу — ложные подозрения на венерическое заболевание или на онкологический процесс.
Осложнения
При раздражении, сжатии, сексуальном контакте папулы могут кровоточить, однако массивное кровотечение для ангиокератом мошонки не характерно. Несоблюдение правил интимной гигиены, ослабление работы иммунной системы, постоянное расчесывание зудящих элементов приводят к вторичному инфицированию. Некоторые авторы относят психологический дискомфорт к осложнениям ангиокератом половых органов.
Диагностика
Первичную диагностику проводят на основании жалоб и данных осмотра. Пациенты с симптомами ангиокератомы Фордайса в области мошонки или полового члена часто обращаются к урологу или андрологу. Это не совсем правильно, поскольку тактику ведения при сосудистом дерматозе определяет врач-дерматовенеролог, в сомнительных случаях (подозрение на малигнизацию) больного направляют на консультацию к дерматоонкологу. Диагностический алгоритм включает выполнение:
- Дерматоскопии. Чтобы отличить сосудистое поражение от меланоцитарного образования (меланомы) или другой злокачественной опухоли, выполняется дерматоскопия. Ангиокератома характеризуется большими, хорошо разграниченными округло-овальными лакунами красно-черного цвета. Ткань в промежутках между ними имеет бледно-красный, розовый, фиолетовый или голубоватый оттенок. О поверхностном гиперкератозе свидетельствует бело-голубая вуаль.
- Морфологической верификации. Биопсию с гистологическим исследованием выполняют для окончательной верификации диагноза. Под микроскопом при окрашивании препарата гемотоксилином и эозином виден умеренный гиперкератоз, акантоз с гиперплазией эпидермиса, многочисленные расширенные перегруженные капилляры с элементами тромбоза, реканализация (образование дополнительных коллатералей сосудов).
Существует ряд патологий, которые имитируют сосудистый дерматоз. Для дифференциальной диагностики значимы синдром Фабри, гемангиома, инфицированная остроконечная кондилома, пиогенная гранулема, меланоцитарные невусы. Ангиокератома Фордайса может напоминать меланому кожи, что обуславливается пигментацией на фоне внутриэпидермальных кровоизлияний и тромбоза, плоскоклеточный рак полового члена или кератоакантому. Опухолеподобный кератоз (синоним кератоакантомы) иногда имеет тенденцию к озлокачествлению, поэтому все непонятные новообразования, даже при кажущейся безобидности, необходимо показать врачу. Для установления окончательного диагноза могут потребоваться консультации онколога, генетика (для исключения синдрома Фабри), уролога.
Лечение ангиокератомы Фордайса
При отсутствии жалоб и уверенности в доброкачественном течении каких-либо активных действий предпринимать не нужно. Этиотропная терапия отсутствует, так как причины образования ангиокератомы до настоящего времени не выяснены. При кровоточивости, воспалении, зуде или озабоченности пациента косметическим дефектом доступны несколько видов хирургической помощи:
- Хирургическое иссечение. Возможно при единичных ангиокератомах, при большой площади травмированной поверхности есть риск рецидива. Широкое иссечение в пределах здоровой ткани – операция выбора при подозрении на злокачественный процесс. В обязательном порядке кусочек материала отправляют для морфологического исследования.
- Криотерапия. Способ подразумевает разрушение новообразований с помощью жидкого азота. Криодеструкция подходит для деструкции множественных элементов. К недостаткам относят участки гипопигментации и образование рубцов после вмешательства. Лечение жидким азотом проводят под местной анестезией, болезненные ощущения после процедуры могут сохраняться несколько суток.
- Электроэксцизия. Точечное воздействие электрического тока различной частоты применяют для удаления мелких образований. Узелок нагревается за счет тепловой энергии, что приводит к свертыванию белков. Если элементов не слишком много, достаточно одного сеанса электрокоагуляции. После процедуры остается небольшой ожог, который заживает в течение нескольких дней. Кровотечения нет, так как происходит «запаивание» сосудов.
- Лазерная деструкция. Лазерное удаление ангиокератомы Фордайса — один из современных и малоинвазивных способов. Из-за точности наведения луча не страдают близлежащие ткани. После лазеротерапии остается едва заметный шрам, болевые ощущения выражены незначительно, рецидивы возникают редко. Не требуется длительная реабилитация, а само лазерное воздействие предотвращает активацию микробной флоры. Быстрая регенерация тканей и восстановление микроциркуляции крови (что важно для предотвращения повторного образования ангиокератом) позволяют рекомендовать лазерную деструкцию как способ выбора.
Прогноз и профилактика
При подтвержденной доброкачественности прогноз для жизни благоприятный. Специальных профилактических мероприятий не разработано, но специалисты рекомендуют своевременно проходить профилактический осмотр. Ангиокератомы не несут вреда, исключена вероятность заражения партнера. Опасность может заключаться в ошибочном нераспознавании меланомы кожи, которая, являясь агрессивной злокачественной опухолью, быстро метастазирует. Прогрессирование онкологического процесса в отсутствие лечения приводит к фатальным последствиям. Мужчинам с заболеваниями, нарушающими нормальный акт мочеиспускания, необходима адекватная терапия, так как натуживание провоцирует локальную венозную гипертензию.
1. Ангиокератома Фордайса в клинической практике/ Дубенкский В.В., Дубенский Вл.В., Григорьева Г.Н.// Вестник дерматологии и венерологии. - 2008 - №3.
2. Ангиокератомы Фордайса/ Халдин А.А., Быханова О.Н., Исаева Д.Р., Воропай Ю.А.// Клиническая дерматология и венерология. - 2016 - №3.
3. Ангиокератомы вульвы (Фордайса). Результат лазерной коагуляции/ Корюкина Е.Б. Павлова И.Ю. - 2017.
Читайте также:

