Коррекция ногтей при грибке ногтях
Обновлено: 30.04.2024
По фото может казаться, что вросший ноготь – это только косметический дефект, при котором ногтевая пластинка врастает в боковой край ногтевого валика. Однако это состояние является и проблемой медицинского характера. В международной классификации болезней данный диагноз находится под порядковым номером L60.
Диагностикой и лечением данного заболевания могут заниматься такие специалисты клиники, как врач-подолог, дерматолог, хирург. Весь комплекс услуг, касающихся данной проблематики, Вы получите, если обратитесь и к врачу-подологу Микуло Наталье Валериевне.
Вросший ноготь, лечение скобами без операции
С явлением онихокриптоза (врастание боковой части ногтя в кожу) сталкиваются многие. Это довольно мучительный недуг, который сопровождается массой неприятных ощущений. Чаще всего такое явление можно встретить на пальцах ног. Лечение вросшего ногтя проводится различными способами.
Но большинство людей стремится найти способ, как вылечить вросший ноготь без операции, чтобы сократить время реабилитации. По статистике, эта патология чаще возникает у активных молодых людей, причем мужчины страдают от данной патологии гораздо чаще.
Лечение вросшего ногтя на большом пальце ноги без операции
Даже один ноготь может стать серьезной проблемой. Он не только болит, но и с течением времени может гноиться, воспаляться. Эту проблему нельзя запускать. Многие стараются вылечить недуг без операции, но бывают случаи, когда хирургическое вмешательство необходимо, например, при попадании инфекции. Однако операции можно избежать, если сразу же обратиться к хорошему специалисту.
Скоба ЗТО
Лечение вросшего ногтя, в том числе на большом пальце ноги, проводится скобами, специальными пластинами и прочими способами.
Суть их в том, что скоба вставляется между ногтем и кожей, направляя рост ногтя. Процедура установки может быть болезненной, поэтому проводится с обезболивающими препаратами. Такое лечение очень эффективное и что важно – неинвазивное. Предварительно поверхность обеззараживают, а также размягчают ноготь. Длительность ношения такой скобы зависит от стадии заболевания и других факторов.
Наиболее популярными на данный момент способами лечения являются:
- Скобы Фрезера. Удобные скобы в виде крючков, которые цепляются за боковую часть ногтя и натягиваются. Они эффективны и почти незаметны. Можно дополнять их стразами и другими украшениями.
- Скобы Комбипед. Такая скоба поможет избавиться от онихокриптоза, если ноготь врос только одной стороной. Крючок цепляется за край ногтя и вторым концом – за специальную платформу.
- Пластины Подофикс. Такая пластина делается из эластичного материала, а внутри имеется проволока. Она крепится на ноготь и затягивается. Это один из наиболее эффективных и удобных методов лечения, поскольку ношению обуви такие пластины не мешают.
- B/S пластины.Они отличаются по форме, поэтому врач сможет подобрать вариант для каждого случая. Пластины сделаны из пластика, тонкие, хорошо крепятся к ногтю, приподнимают его край. Их практически невозможно заметить на ноге.
- Скобы ЗТО. Их особенность в том, что они имеют 3 составляющих: два крючка и петлю. Крючки крепятся к краям ногтя, а петля их стягивает. Это позволяет регулировать рост ногтя.
Часто люди интересуются, как вылечить вросший ноготь на большом пальце ноги без операции у ребенка. Для этого не стоит затягивать с визитом к подологу. Чем раньше начать лечение, тем лучше. Врач внимательно осмотрит ноготь и подберет оптимальную схему лечения.
Возможно лечение вросшего ногтя народными средствами, но самолечением лучше не увлекаться, так как они не всегда помогают решить проблему, а могут и усугубить. Можно упустить время и запустить заболевание.



Универсальная методика коррекции вросшего ногтя при помощи гибкой стальной пластины с золотым напылением "Голдшпанга"
Скоба Фрезера

Пластина Голдшпанга

Пластина Подофикс

Причины появления вросшего ногтя
Среди причин появления вросшего ногтя специалисты указывают следующие:
- Ортопедические нарушения, плоскостопие, перекрещивание пальцев, деформации стопы;
- Наследственные предпосылки в виде избыточного количества мягких тканей подногтевой подушки, которые вызывают чрезмерное давление на ногтевую пластинку;
- Систематическое поднятие тяжестей;
- Избыточная масса тела;
- Отморожение;
- Поражение ногтевой пластины грибковой инфекцией или псориазом, что будет способствовать ее утолщению и деформированию, изменению направления роста;
- Систематическое ношение плохо подобранной обуви, неподходящего размера, с узким носком, высоким каблуком;
- Некорректно проведенный педикюр или неправильное подстригание ногтевой пластины.
Симптомы вросшего ногтя
Вросший ноготь может быть обнаружен как у мужчин, так и женщин. Патология встречается и у детей.
Первые признаки заболевания – болезненные ощущения, которые обнаруживаются исключительно при ходьбе в проблемной обуви. Внешне кожа пальца выглядит отечной, покрасневшей, в месте врастания ногтя отмечается язвочка. В зависимости от стадии процесса может иметь место гнойное отделяемое.
Стадии
Симптоматика развивается постепенно, что дало повод выделить несколько стадий заболевания.
- При первой стадии признаки воспаления отсутствуют или выражены минимально, характерны болезненные ощущения, появляющиеся при ходьбе в неудобной обуви. Если туфли снять, быстро наступает регресс симптоматики;
- Вторая стадия процесса характеризуется более выраженными клиническими проявлениями. Боль может присутствовать и в покое. Имеются признаки воспаления: палец возле ногтя выглядит покрасневшим, отечным;
- Для третьей стадии типично гнойное отделяемое у края ногтевой пластины. Изменяется и характер боли. Она становится пульсирующей, постоянной, усиливается в ночное время. Пальпация очага сопровождается резким усилением болевых ощущений. Палец приобретает багровый или синюшный оттенок. Нередко общее состояния пациента также нарушено. Он жалуется на недомогание, повышение температуры тела;
- Четвертая стадия характеризуется периодически возникающим гнойным процессом и образованием грануляционной ткани. Наличие этого признака свидетельствует о хроническом течении заболевания. При отсутствии корректного лечения патологический процесс охватывает и костную ткань.
Диагностика
Диагностика проводится на основании
- Жалоб пациента на боль, локализующуюся в пределах пальца;
- Изучения анамнеза, когда выясняется, что ситуация ухудшается при ношении неудобной обуви;
- Изучения анамнеза, когда выясняется, что ситуация ухудшается при ношении неудобной обуви;
- Рентгенологического исследования, которое при тяжелом течении процесса подтвердит поражение костных структур.
При вросшем ногте может понадобиться и лабораторная диагностика, которая подтвердит или исключит грибковую инфекцию. Это позволит назначить более эффективное лечение, учитывающее сопутствующий фактор.
Лечение вросшего ногтя
Изучив истории болезни тысяч пациентов с вросшим ногтем, специалисты пришли к общему мнению, что лечение данного состояния консервативными методами возможно только на ранних стадиях. За основу берутся процедуры местного характера, направленные на уменьшение воспаления. В домашних условиях можно сделать ванночки со слабым раствором перманганата кальция или поваренной соли, наложить повязку с антисептическими средствами.
Если негативная ситуация развилась на руке, то о предпочтительной лечебной тактике следует обязательно проконсультироваться с врачом-подологом. Некорректные действия могут привести к стойкой деформации пластины.
Услуги специалиста окажутся незаменимы и с целью исключения рецидива. Врач-подолог изучит не только клиническую ситуацию, но и те предпосылки, которые способствуют развитию негативного признака, наметит пути решения проблемы. Отличной профилактикой вросшего ногтя на ноге является методика ортониксии. Она заключается в фиксировании специальных жестких приспособлений, пластин и скоб, к ногтевой пластине. Создаваемое ими усилие способствует приподниманию края ногтя, изменению направления роста уголков.
Ощутимые плюсы такой процедуры:
- Высокая эффективность. Выровненная пластина в дальнейшем продолжает правильный рост;
- Безболезненный характер;
- Отсутствие реабилитационного периода;
- Сохранение эстетики. Пластины выглядят практически незаметно, их можно покрывать декоративным лаком. Внешний вид металлических скоб также вполне приемлем;
- Возможность вести обычный образ жизни, принимать водные процедуры, загорать.
В тех случаях, когда консервативная тактика оказывается неэффективна, лечение вросшего ногтя на большом пальце проводят хирургическим путем. Лучше всего для этого подходят лазерные методики. Импульсное воздействие оказывается губительным для патогенных микроорганизмов, в том числе, грибов, направлено на ростковую зону ногтя, поэтому рецидивы при лечении лазером встречаются исключительно редко.
ПОДОЛОГИЯ — это направление в эстетической медицине, которое уделяет особое внимание профилактике, коррекции и лечению различных патологических состояний стоп и ногтевых пластин.
Подология в Клинике «Veronika Herba» - это:
- медицинский педикюр;
- эстетическая коррекция вросшей или деформированной ногтевой пластины после травм;
- протезирование ногтя;
- лечение и профилактика грибковых заболеваний; избавление от мозолей и натоптышей.
Сохраните красоту и здоровье ваших стоп с помощью своевременной профилактики, консультации специалистов, профессионального медицинского педикюра и выполнений рекомендаций подологов.
МЕДИЦИНСКИЙ ПЕДИКЮР - важная составляющая комплексного решения самых распространенных проблем стоп. Во время предварительной консультации перед медицинским педикюром подолог оценивает состояние ногтевых пластин и стоп.
Кроме гигиенической обработки ногтей и кожи стоп процедура включает в себя ряд медицинских манипуляций:
- удаление участков гиперкератоза подошвы и пальцев;
- удаление подногтевых мозолей;
- обработка кожи пяточной области с поверхностными трещинами.
Изменения ногтей и кожи стоп могут быть связаны со многими состояниями.
- избыточное ороговение - с грибковым поражением кожи стоп;
- сухость кожи – с эндокринными нарушениями;
- мозоли - с признаком и результатом продольно-поперечного плоскостопия, деформации пальцев и т.д.
Верните себе уверенность, а своим ногам — эстетичный внешний вид вместе со специалистом - подологом Клиники «Veronika Herba».
- 1. Омовение кожи стоп в гигиенических целях. Выполняется гигиеническая ванна на 5 – 6 минут с температурой воды 37 – 38 градусов, для диабетической стопы 35 – 36 градусов.
- 2. Для предотвращения занесения инфекции, на руки мастера под перчатки и на кожу стоп пациента наносится дезинфицирующее средство широкого спектра действия.
- 3. Выполняется моделирование дистального (свободного) края ногтя и шлифуется ногтевая пластина (снимается утолщение) различными подологическими фрезами.
- 4. Обрабатывается область кутикулы и кожи вокруг ногтя специальными фрезами – насадками. Кутикула при проведении медицинского педикюра не отодвигается и не обрезается, а сошлифовывается аппаратным методом при помощи специальных подологических фрез.
- 5. Затем снимается шелушащаяся или огрубевшая кожа боковых валиков. При необходимости удаляются специальными фрезами подногтевые мозоли.
- 6. Обрабатывается кожа на пальцах ног. Удаляется шелушения и ороговевшие участки кожи.
- 7. На ногтевую пластину и вокруг нее наносится специальный размягчитель и данная область обрабатывается еще и ручными инструментами.
- 8. Сошлифовывается гиперкератоз на стопе. Для обработки кожи стоп используются твердосплавные насадки или одноразовые песочные различной абразивности. Насадки используются, начиная с крупнозернистых постепенно переходя на мелкозернистые и полировщики. На круглоцилиндрический основу из резины надевается одноразовый абразивный колпачок, которым обрабатываются участки гиперкератоза (мозоли и натоптыши). Абразивность колпачка выбирается мастером подологом в соответствии с проблемой пациента.
- 9. В завершении медицинского педикюра на кутикулу наносится масло и на стопу по направлению от пальцев к пятке наносится нежирный крем, одновременно с легким массажем.
- При длительном течении сахарного диабета ткани стоп подвергаются серьезным изменениям. Нарушается кровообращение и иннервация кожи. Это ведет к ее сухости и истончению, плохому заживлению микротравм, утолщению ногтевых пластин, изменению их цвета, замедлению скорости роста, снижению чувствительности, онемению ног и т.д.
- Все это создает идеальные условия для размножения бактерий и грибов. Опасно любое повреждение кожи (даже простая царапина), т.к. оно может молниеносно привести к образованию длительно незаживающей эрозии, затем трофической язве, а потом гангрене.
- Поэтому именно профилактика подобных осложнений является самым лучшим лечебным мероприятием при сахарном диабете и единственной возможностью вести нормальный образ жизни. При микозе стоп кожа так же истончена или избыточно утолщена, есть явления мацерации.
- Предупреждение и лечение такой патологии стоп в нашей Клинике заключается в проведении лечебных медицинских педикюров и специализированном уходе, именуемом подиатрическим. Осуществлять их могут только подологи, прошедшие специальное обучение и имеющие достаточный опыт в этой области. А все подобные назначения и качество их исполнения курирует врач – миколог.
Стержневая мозоль, часто встречающаяся подологическая проблема. Отличить ее от других мозолей просто, т.к. выглядит она на коже как точечная роговая пробка каменистой плотности. Располагаться такие мозоли могут на любом участке - на подошве в переднем отделе стопы, между пальцев, над межфаланговыми суставами и т.д.
Причина возникновения стержневой мозоли всегда только одна - механическое давление на какой-либо участок стопы (не вирусная, не грибковая инфекция или что-либо иное). В ответ на это кожа утолщается, пытаясь защитить мягкие ткани, кости и суставы. Так как давление точечно, то формируется локальный вертикальный стержень в виде перевернутого узкого конуса. Состоит он из роговых клеток, уходящий вглубь на всю толщину эпидермиса.
При ходьбе давление, оказываемое на такой стержень, передается подлежащим тканям дермы богатой нервными окончаниями. Это вызывает острые болевые ощущения.
Иногда длительное существование такой мозоли может повлечь развитие своеобразного «пролежня» тканей стопы и других не менее неприятных хирургических осложнений.
Самыми частыми причинами такого давления на кожу являются неудобная тесная обувь, плоскостопие, деформация пальцев стоп. Бороться же с ними надо с помощью комплексного подхода.
Чрезвычайно часто стержневую мозоль путают с другим неприятным образованием – подошвенной бородавкой, которая является результатом вирусной инфекции и не терпит манипуляций над собой. Поэтому до начала каких-либо действий с предполагаемой мозолью надо определиться с диагнозом, проконсультироваться с врачом-микологом. Помогает в этом дерматоскопическое диагностическое исследование, которое выполняют наши врачи дерматологи (микологи).
Здоровая кожа на пятках должна быть мягкой, гладкой на ощупь и (обязательно) эластичной. Но если свойства кожи меняются, могут появиться трещины.
Поверхностные (эпидермальные) трещины располагаются в наружном слое кожи – эпидермисе. Неприятны нам они тем, что выглядят не эстетично, неприятны на ощупь. Они успешно устраняются в рамках медицинского педикюра.
Глубокие же (эпидермально - дермальные) трещины доставляют сильную боль при ходьбе и часто кровоточат, т.к. достигают глубоких слоев дермы (кожи). Часто такая рана в виде трещины осложняется присоединением бактериальной инфекции и появлением воспаления.
Причина – в сочетании трех проблем сразу: механического давления (большая нагрузка на ноги), повышенного ороговения (гиперкератоза) и сухости кожи.
Обработка трещин
Обработка таких трещин является отдельной процедурой, выполняется подологом безболезненно и поэтапно за 2-3 раза, и обязательно должна сочетаться с подобранной терапией.
Очень важно установить соматическую или инфекционную причину сухости и гиперкератоза кожи. Часто это могут болезни эндокринной системы, желудочно - кишечного тракта, микоз стоп, нарушение микроциркуляции и варикоз сосудов нижних конечностей и т.п.
Даются рекомендации по уходу или лечению в домашних условиях. Именно тогда назначенная специалистом комплексная терапия приведет к избавлению от таких глубоких трещин.
Грибковое заболевание ногтей (онихомикоз) является чрезвычайно часто встречающимся заболеванием. Внешний вид пораженных ногтей может иметь совершенно очевидную для врача клиническую картину или, наоборот, имитировать невинное шелушение и расслаивание ногтей. Повинны в этом различные грибы – патогенные и условно-патогенные грибы. Поражают они и ногти, и кожу (стоп и кистей).
Признаки возможного онихомикоза такие:
- шелушение ногтя;
- изменения натурального цвета (окраска пластины местами приобретает белый, желтый, зеленый или даже почти черный оттенок);
- утолщение ногтя;
- ломкость, крошение вплоть до потери части ногтя;
- появление подногтевых роговых масс;
- отслоение от ногтевого ложа.
Инфекция крайне редко передается напрямую от больного человека к здоровому. Гораздо чаще это происходит опосредованно – через предметы обихода.
Диагноз ставится только на основании лабораторных методов исследования.
Чаще всего это: микроскопическое исследование на грибы (выполняется за 1 день); культуральное исследование (выполняется за 3-30 дней)
Условия забора материала: ногтевые пластины должны быть свободны от лака, кожа – от остатков декоративной и лечебной косметики. Использование накануне каких-либо противогрибковых средств не влияет на результат анализа.
Лечение онихомикоза
Это всегда индивидуальный подбор терапии. Вид препаратов, одновременный способ их применения, доза и длительность – этими вопросами задается врач-миколог при выборе способа лечения.
Обязательно при лечении онихомикоза (ногтя, пораженного грибковой инфекцией) или при некоторых видах дистрофии ногтей проводится АППАРАТНАЯ ЧИСТКА. То есть части ногтя, которые видоизменены, удаляются специальными фрезами (абсолютно безболезненно).
Чистки необходимо проводить регулярно до полного отрастания здоровой ногтевой пластины.
Хирургическое удаление ногтей по современным стандартам лечения не рекомендуется. Мало того, что оно имеет длительный (в среднем 2 недели) реабилитационный период, требует частых перевязок и обработок антисептиками, оно опасно развитием необратимой ониходистрофии.
При правильной тактике лечения выздоровление наступает в 85-95% случаев, независимо от пола, возраста пациента и наличия у него хронических заболеваний.
Протезирование ногтя – это методики восполнения отсутствующей части ногтевой пластины при помощи медицинских материалов, которые предназначены для этой цели:
- медицинского геля различной вязкости, затвердевающего при воздействии ультрафиолетового излучения;
- комбинации BS Nagelmasse протеза с светоотверждающим гелем Gehwol;
- двухкомпонентного полимера – акрилата.
Такое разнообразие методик позволяет применять их индивидуально. Подологи нашей клиники назначают протезирование с учетом показаний для каждого конкретного случая, в соответствии со спецификой травмы, образа жизни пациента, показаний и противопоказаний. Основным показанием к протезированию является, прежде всего, утрата части ногтевой пластины (например, в результате травмы). Другие поводы к процедуре – это продольное, поперечное расщепление ногтя (онихорексис, онихошизис).
Как определить, что ноготь на ноге «врастает»? Первое, что беспокоит нас в этом случае – дискомфорт или слабая боль в пальце при ходьбе, сдавливании ногтя с боков. Позже присоединяются гиперемия (покраснение) и небольшая отечность. Через несколько дней боль усиливается, появляются другие признаки воспаления - кровяное, гнойное отделяемое из бокового валика пальца.
Подобная проблема может появиться у любого человека. Причина этого в том, что ноготь давит и травмирует кожу пальца. Иногда это бывает из-за неправильной стрижки свободного края ногтя и его углов. Но чаще - из-за искривления ногтевой пластины. Такая деформация (скручивание с боков) ногтя самостоятельно необратима и в дальнейшем только усугубляется. Раньше такой ноготь целиком или его боковая часть неминуемо удаляли во время хирургической операции. Это приводило к еще большему скручиванию ногтя и повторному врастанию.
Для полного и окончательного устранения этой проблемы в нашей клинике с успехом применяем прогрессивные немецкие технологии – ортониксические скобы и пластины. Их использование позволяет не только безболезненно вылечить вросший ноготь, но и вернуть искривленным ногтям их исходную физиологическую форму. Вы не будете вырваны из привычного образа жизни, не потребуются домашняя обработка специальными препаратами и т.п. Пластина или скоба укрепляется на ногте клеем или за края ногтя крючками, чтобы подтягивать боковые края ногтя кверху, частично увеличивая поперечный радиус ногтя и снимая давление на боковые валики пальца. Поврежденные ткани пальца восстанавливаются, кожа зарастает.
Коррекция вросшего ногтя полускобами Goldstadt
Исправление деформации вросшего ногтя полускобами Goldstadt – нехирургическая коррекция формы и направления роста ногтя с использованием комбинированной корректирующей системы Goldstadt. Полускобы с одной стороны имеют крючок, которым крепятся к вросшему краю ногтя, а с другой стороны – пластину, приклеивающуюся к поверхности ногтя.
Полускобы Goldstadt изготавливаются индивидуально под конкретный ноготь пациента и применяются для исправления односторонних деформаций. Специалист - подолог, устанавливающий комбинированную корректирующую систему, должен правильно рассчитать необходимое натяжение, обеспечивающее подтягивание врастающего края ногтя кверху.
Коррекция вросшей или искривленной ногтевой пластины с помощью скобы 3ТО
Сначала устанавливается две ее части с крючками на боковые края ногтя, а затем они стягиваются между собой срединной петлей в единую систему. Части с крючками изгибают инструментом до имеющейся у ногтя кривизны. Изгибающее ноготь воздействие регулируется индивидуально за счет изгиба частей с крючками и силы тяги закручиваемой петли. Может быть установлена при любых условиях и в самых сложных случаях.
Коррекция вросшей или искривленной ногтевой пластины с помощью скобы ORА
Двухкомпонентная скоба ORА является медицинской лицензированной авторской методикой подиатора Brigitte Rathenow (Германия). Две части скобы крючками устанавливаются поочередно на боковые края ногтя, а затем скрепляются между собой в единую систему. Фиксируется на ногте акрилом или светоотверждающим гелем. Объединяет в себе плюсы классических способов коррекции. Может быть установлена при любых условиях и в самых сложных случаях деформации.
Коррекция вросшей или искривленной ногтевой пластины с помощью скобы Фрезера
Состоит из цельного куска медицинской проволоки. Инструментом формируют срединную одну или две петли Омега и загнутые в виде крючков концы скобы для краев ногтя, изгибают боковые плечи до имеющейся у ногтя кривизны. Изгибающее ноготь воздействие регулируется индивидуально за счет момента изгиба плечей скобы. Изготавливается в 2 этапа: сначала снимается с искривленного ногтя слепок, затем по нему изготавливают скобу. Фиксируется на ногте светоотверждающим гелем. Эффективна при самых разных видах деформации.
Что такое вросший ноготь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Костромин Р. А., хирурга со стажем в 6 лет.
Над статьей доктора Костромин Р. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вросший ноготь, или онихокриптоз — это заболевание, при котором ногтевая пластинка врастает в боковой край околоногтевого валика. Ткани вокруг ногтя воспаляются, краснеют, появляется болезненный отек с гноем. Чаще всего онихокриптозом поражаются большие пальцы стоп. В начальной стадии проявляется болью при ходьбе, а в дальнейшем неприятные ощущения не проходят и в состоянии покоя. При отсутствии специализированного лечения заболевание часто рецидивирует. Периоды воспаления сменяются периодами ремиссии годами, а лекарственное лечение (противовоспалительная, антибактериальная терапия) дает кратковременный эффект.
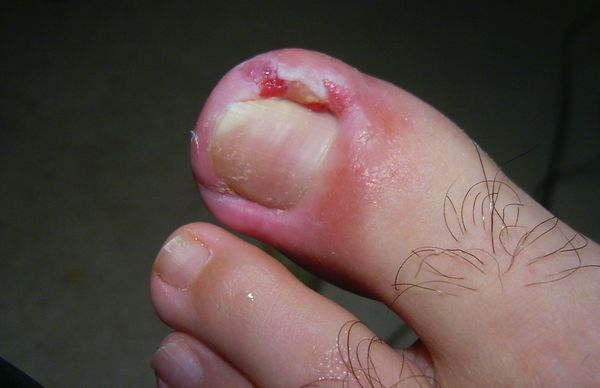
Основные причины возникновения заболевания:
- Неправильный уход за пальцами стоп:
- если углы ногтя выстригать слишком глубоко, это приведет к неправильному росту ногтевой пластины и врастанию в мягкие ткани околоногтевого валик;
- ношение тесной обуви с узким носком механически вдавливает кожный валик в ногтевую пластинку. Это провоцирует воспаление, которое в дальнейшем развивается в онихокриптоз. В молодом и трудоспособном возрасте тесная обувь — основная причина появления вросшего ногтя;
- длительное сдавливание пальцев стоп гипсовой лангетой, либо другой иммобилизующей или корригирующей повязкой также может привести к врастанию ногтя.
- Анатомические особенности строения стопы и пальцев[1]:
- врожденные и приобретенные костные деформации — плоскостопие, широкая стопа, вальгусная деформация первого пальца стопы;
- физиологически крупные, мясистые околоногтевые валики.
- Факторы, приводящие к вторичному развитию вросшего ногтя:
- грибковое поражение пальцев стоп (онихомикоз): ногтевая пластинка утолщается, деформируется и врастает в околоногтевой валик;
- травма стопы;
- сахарный диабет, подагра и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вросшего ногтя
Жалобы при обращении к врачу чаще всего одни и те же: боль в области большого пальца стопы, которая появилась либо без видимой причины, либо после травмы или ношения неудобной обуви. Для заболевания характерно усиление интенсивности боли, отёк и гиперемия околоногтевого валика, появление гноя и разрастание грануляций, называемых «дикое мясо» (в связи со схожестью по цвету с сырым мясом).
Клинически выделяют три стадии развития заболевания [3] :
- Умеренный, либо незначительный отёк и инфильтрация ногтевого валика без изменения ногтевой пластинки, выделения гноя и «дикого мяса». Боль чаще всего появляется при движении и ношении обуви.
- Выраженный отёк околоногтевого валика, его увеличение и деформация, «наплыв» тканей на ногтевую пластинку, появление гноя, уплотнение ногтевой пластинки, её тусклость;
- Резкий отёк и гиперемия околоногтевых валиков, выраженные гипергрануляции, «дикое мясо», гной. Ногтевая пластинка истончается, становится ломкой и подвижной.
Все стадии развития заболевания могут осложняться воспалительным процессом.
Патогенез вросшего ногтя
При разборе патогенеза (механизма появления и развития болезни) онихокриптоза важно учитывать особенности строения и роста ногтя [4] .
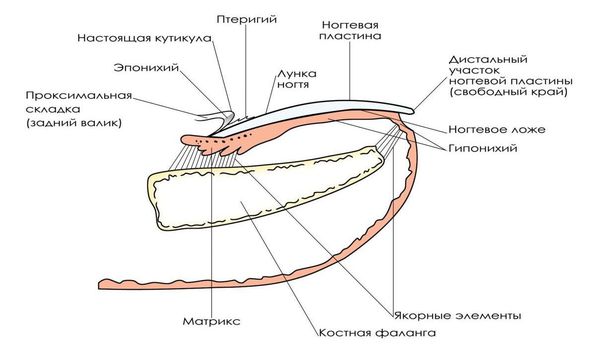
Рост ногтя происходит постоянно, в течение всей жизни человека. Скорость роста составляет около 0,1 мм в сутки, ноготь полностью обновляется через 100 дней.
Ногтевая пластинка образуется в герминативной зоне (матрикс) и в дальнейшем продвигается по ногтевому ложу. При удалении части ногтевой пластинки и сохранении матрикса ноготь вырастет вновь и вызывает те же проблемы, происходит рецидив заболевания.
Ногтевая пластина не растёт в ширину, и врастание ногтя возникает исключительно из-за воспаления околоногтевого валика. В процессе развития болезни мягкие ткани околоногтевого валика травмируются об острый край ногтевой пластины. Начинается воспалительный процесс с отёком мягких тканей, из-за которого они ещё больше вдавливаются в ноготь. В результате постоянной травматизации начинает разрастаться грануляционная ткань (довольно мягкая и пористая, воспринимаемая незнающим человеком как «лишняя кожа»). Постепенно отёк и воспаление нарастают, всё больше причиняя дискомфорт. Присоединяется грибковая и бактериальная среда, возникает изменение цвета пораженного околоногтевого валика, локальное повышение температуры и выделение гноя. Носить привычную обувь становится практически невозможно, попытки опереться на больной палец вызывают острую боль. Далее воспалительный процесс приобретает хроническое течение, грануляционная ткань уплотняется, ногтевая пластинка деформируется, и воспаление может распространиться на костную ткань [5] .
Классификация и стадии развития вросшего ногтя
Классификация Д.И. Муратова (1972) наиболее полно отражает причины и патогенез заболевания. Автор подразделяет течение заболевания на четыре степени тяжести [6] :
Первая степень: обычная форма ногтя, жалобы на боль в ногтевой фаланге пальца, умеренная отёчность и покраснение бокового валика на первом пальце стопы.
Вторая степень: форма ногтя выпуклая, его толщина колеблется в пределах 0,5-1 мм, виден врастающий край. Угол врастания ногтя варьирует от 15 до 30 градусов.
Третья степень: ноготь принимает башневидную форму, края глубоко врастают в окружающие ткани. Толщина ногтевой пластины составляет 2,5 мм, а угол врастающего края достигает 30-45 градусов.
Четвертая степень: форма ногтя приобретает вид рога или когтя, его толщина более 2,5 мм, угол искривления врастающего края более 45 градусов, наблюдаются клинические симптомы трофических изменений матрикса, тканей ногтевого ложа и ногтя.
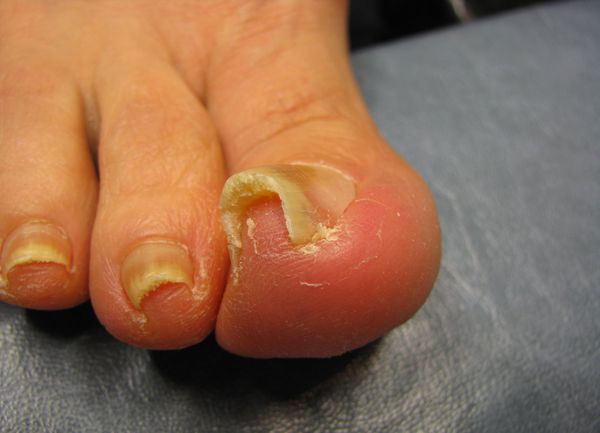
Осложнения вросшего ногтя
Осложнения при несвоевременном лечении вросшего ногтя связаны с развитием инфекционно-воспалительного процесса, который выражается в следующих патологических состояниях [7] :
- Абсцесс пальца стопы — формирование полости с гнойным содержимым, отёк и покраснение всей ногтевой фаланги. Требует хирургического вмешательства.
- Остеомиелит ногтевой фаланги пальца — инфекционный процесс переходит на кость, необходимо медикаментозное и оперативное лечение. При позднем обращении может потребоваться ампутация фаланги пальца.
- Гангрена пальца стопы — необратимое повреждение (некроз) мягких тканей стопы. Единственный способ лечения при таком состоянии — ампутация ногтевой фаланги или всего пальца.
- Лимфангиит или лимфаденит — распространение инфекции по лимфатической системе с поражением лимфатических сосудов или лимфатических узлов. Требует комплексного лечения с назначением противовоспалительной и антибактериальной терапии.
Сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей и иммунодефицит повышают вероятность развития осложнений. Также к факторам риска относят курение, ожирение, старческий возраст. Снижение местных защитных реакций приводит к более частому выявлению микозов. Кроме того, длительно существующий вросший ноготь может стать причиной формирования фибром и злокачественных новообразований.
Диагностика вросшего ногтя
Диагностика вросшего ногтя начинается с выявления характерных жалоб, причин развития заболевания и предрасполагающих факторов. При осмотре врач устанавливает наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, проводит сравнительный осмотр другой конечности.
Характерный вид пальца, наличие предрасполагающих факторов и анатомических особенностей, признаки воспаления, гнойные выделения и грануляции позволяют без труда поставить диагноз и определить степень тяжести процесса [8] .
При подозрении на возможность осложнений, а также для уточнения причин развития заболевания врач использует дополнительные методы диагностики:
- Общий анализ крови — для исключения признаков общего воспалительного процесса.
- Рентгенологическое исследование стоп. Рентгенограмма предназначена для выявления распространения гнойного воспаления, перехода патологического процесса на кости фаланг, а также для уточнения анатомических особенностей стопы (степени отклонения первого пальца стопы, оценки степени плоскостопия).
- Посев гнойного отделяемого для изучения вида возбудителя. Это необходимо, чтобы определить чувствительность бактерий к антибиотикам при длительном рецидивирующем течении заболевания и неэффективности терапии.
Лечение вросшего ногтя
На начальном этапе развития заболевания назначается консервативное лечение с устранением предрасполагающих факторов заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви (по возможности ходьба без обуви), прикладывание холода к месту воспаления, гигиена стоп, исключение травматизации, компрессы с антисептическими растворами. Не рекомендуется применение мазей, таких как ихтиоловая мазь или мазь Вишневского. Если воспаление проходит, то больному рекомендуется соблюдать осторожность и при рецидиве воспаления снова обратиться к хирургу.
При неэффективности проводимой терапии, более поздней стадии заболевания или рецидивирующем течении показано хирургическое вмешательство.
В настоящее время известно более 150 способов хирургического и консервативного лечения вросшего ногтя [2] [9] . Однако желаемый результат (минимальный риск рецидива, высокий косметический эффект, высокая скорость восстановления) дают лишь некоторые из них.
Наиболее эффективные и часто применяющиеся хирургические операции:
- Краевая резекция ногтевой пластинки без резекции околоногтевого валика — включает в себя удаление 1-2 мм вросшего края ногтевой пластинки с разрушением ростковой зоны удалённого фрагмента для исключения рецидива. Операция выбора при незначительно и умеренно изменённом околоногтевом валике без выраженных грануляций и «дикого мяса».
- Краевая резекция ногтевой пластинки с резекцией околоногтевого валика (операция по Бартлетту, по Шмидену) — дополнена одним из вариантов резекции околоногтевого валика. Показана при выраженном изменении околоногтевого валика, обильных грануляциях и наличии «дикого мяса». В данном случае резецированный околоногтевой валик ушивается однорядными узловыми швами. Данный вид операции более травматичный, однако при проведении операции значительно снижается риск рецидива.
- Полное удаление ногтевой пластинки (операция Дюпюитрена) используют всё реже в связи с высоким риском рецидива, высокой интенсивностью боли после операции и низким косметическим эффектом. Операция выбора при сильном поражении ногтевой пластины, например, при онихомикозе.
- Радиоволновой и лазерный методы. В чистом виде применяются редко, однако могут дополнять краевую резекцию. После удаления вросшей части ногтя радиоволновым методом врач воздействует на фрагмент ростковой зоны с целью его разрушения и профилактике рецидива. Ту же процедуру хирург может сделать при помощи лазера.
Любая операция может производиться в условиях малой операционной, не требует длительной предоперационной подготовки и выполняется под местной анестезией. Раствор анестетика (новокаин, лидокаин) вводится в основание большого пальца. Полный анестезиологический эффект достигается через 7-10 минут после введения анестетика.
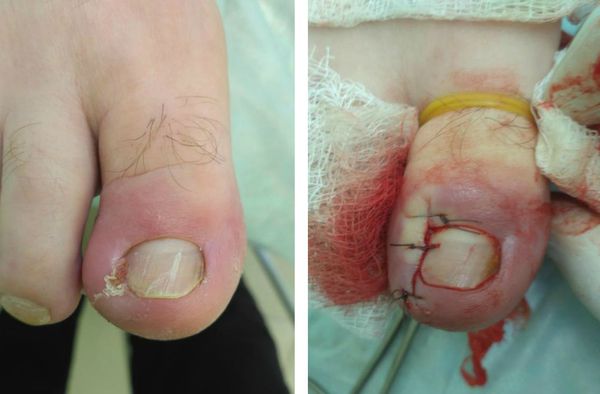
При правильном проведении анестезии операция по удалению вросшего ногтя абсолютно безболезненная и занимает от 10 минут, в зависимости от сложности и распространённости процесса. Перед анестезией врач обязан уточнить у пациента наличие аллергии на анестетик и другие лекарственные препараты. После операции накладывается тугая асептическая повязка с антисептиком. Перевязки в послеоперационном периоде достаточно проводить один раз в день под контролем врача. Швы снимаются на 7-14 сутки, в зависимости от объёма операции и способностей организма к восстановлению.
Вышеперечисленные методики требуют исключительно квалифицированного лечения. Если воздействие будет недостаточным, велика вероятность рецидива заболевания. В случае избыточного воздействия могут быть повреждены участки ростковой зоны, что вызовет стойкую деформацию ногтя на всю жизнь.
Существует большое количество научных работ, исследующих способы комбинированного лечения вросшего ногтя. Рассмотрены способы криодеструкции, динамической деструкции фенолом, озонотерапии, ультразвука, КВЧ-облучение и т. д., однако широкого распространения данные методики не получили [10] [11] [12] .
Отвечу на наиболее частые вопросы пациентов:
- После операции можно уйти домой на своих ногах, можно водить машину и вести привычный образ жизни.
- Эффект анестезии сохраняется до 2 часов, после чего появляется боль в области послеоперационной раны. Для послеоперационного периода заранее расписывается обезболивающая терапия с учётом аллергии и сопутствующих заболеваний пациента.
- После операции повязка может незначительно пропитаться кровью, но при сохранении признаков кровотечения необходимо в неотложном порядке обратиться к лечащему доктору.
Прогноз. Профилактика
При своевременном обращении к врачу, правильном проведении операции и соблюдении необходимых рекомендаций риск рецидива остается достаточно низким.
Хирургическое лечение — самый эффективный способ лечения данного заболевания. Консервативные методы способны устранить проблему лишь на самых начальных стадиях [2] и используются с операцией в комплексе.
Операция по удалению вросшего ногтя обычно не требует особой подготовки и может проводиться в условиях частных медицинских центров. При правильном выборе анестезии она абсолютно безболезненная, занимает от 10 минут и имеет низкий процент рецидива. Операция устраняет заболевание, улучшает косметический эффект и повышает качество жизни пациента, не ограничивая его повседневную активность.
Для профилактики вросшего ногтя необходимо устранить причины его возникновения:
- носить удобную обувь;
- соблюдать гигиену в уходе за ногтями;
- правильно подрезать ногти: по прямой линии, проходящей не ниже верхушки пальца;
- края ногтя подпиливать пилочкой по углам, чтобы они были гладкими и не травмировали кожу.
Помимо этого, рекомендуется корректировать сопутствующие заболевания: нормализовать сахар в крови при сахарном диабете, контролировать массу тела при ожирении, вылечить онихомикоз (грибок стопы), носить ортопедическую обувь при плоскостопии и силиконовые вкладыши при вальгусной деформации пальцев стопы.

Перед лечением грибка проводится процедура зачистки ногтей с онихолизисом. Аппаратная чистка пользуется большой популярностью благодаря своим преимуществам:
- Безопасность для кожи и ногтей (ногтевая пластина на травмируется, кожа не повреждается, даже при сильном грибке есть возможность сохранить ноготь);
- Быстрое удаление поврежденных тканей;
- Короткий восстановительный период;
- Моментальное улучшение внешнего вида ногтя;
- Отсутствие побочных эффектов;
- Высокая эффективность и устранение неприятных симптомов грибка;
- Возможность взять ткани для анализов.
*Зачистка ногтей под лечение онихомикоза позволяет эффективно бороться с грибком и предотвращать рецидивы заболевания.
Техника лечебного педикюра
Со стороны обычный гигиенический и лечебный педикюр выглядят одинаково, но они имеют существенные различия. Не все знают, что значит зачистка ногтей и почему она помогает избавляться от грибка. Это более глубокое очищение и дезинфекция ногтей. Стандартная процедура педикюра состоит из следующих шагов:
- Осмотр ноги и ногтей, диагностика и внешнее определение дефектов, оценка состояния кожи и ногтевых пластин;
- Обработка кожи антибактериальными средствами;
- Нанесение смягчающего масла на кутикулы и стопы;
- Обработка всех стоп размягчающим раствором;
- Применение различные пилок и медицинских приборов с насадками для устранения омертвевших, пораженных грибком, загрубевших участков кожи и ногтей;
- Удаление натоптышей, которые причиняют дискомфорт;
- Скрабирование для устранения оставшейся отмершей кожи, пилинг стоп и ногтей;
- Нанесение на пораженные участки специальных антигрибковых средств, рекомендованных врачом-дерматологом для данного вида грибка;
- Проведение легкого массажа для расслабления, улучшения микроциркуляции, снятия тяжести в ногах.
Мастер после проведения процедуры расскажет, как ухаживать за ногтями и стопами дома, что необходимо предпринять для эффективной борьбы с грибком. Стоит помнить, что для победы над грибковым заболеванием необходимы комплексные меры. Назначать препараты и лечение должен врач. Зачистка ногтей перед лечением грибка является скорее подготавливаемой процедурой.
Особенности процедуры микозной чистки ногтей от грибка
Во время чистки мастер удаляет поврежденные и пораженные грибком ткани, являющиеся источником инфекции. Процедура имеет следующие особенности:
В конце специалист проконсультирует клиента, даст рекомендации по домашнему уходу за стопами и ногтями, расскажет о лечении и профилактике грибковых заболеваний.
Основные преимущества данного метода лечения

- Безболезненность. Благодаря современным методам обработки чистка проводится максимально безопасно для здоровых тканей.
- Безопасность. Все процедуры проводят опытные специалисты с соблюдением правил безопасности. Чистка не наносит вреда здоровью и проводится в соответствующих условиях.
- Оперативность. Эффект можно заметить после первой же процедуры, при этом она занимает немного времени.
Аппаратное удаление ногтя с грибком
Если ноготь сильно поражен грибком, его приходится удалять. Делать это хирургическим способом травматично и больно, поэтому все чаще используют аппаратное удаление пораженного ногтя.
Чтобы убрать ногтевую пластину используют тот же аппарат для шлифовки ногтей. Он позволяет регулировать скорость вращения. Метод безболезненный, поэтому анестезия не понадобится. Таким образом чистку проводят еженедельно, пока не будут удалены все поврежденные ткани. После этого начинается медикаментозное лечение.
Аппаратное удаление ногтя имеет множество преимуществ:
- Минимальная травматичность;
- Безболезненность;
- Минимум противопоказаний;
- Возможность взять материал для анализа, поставить диагноз и назначить лечение.
В результате чистки эффективность борьбы с грибком возрастет до 95%.
Наши преимущества

Редкие специалисты в России

Сдать анализы можно в нашей клинике


Мы находимся рядом с метро Коньково!
Отзывы об удалении ногтя при грибке
«Делала педикюр на дому и после этого стал крошиться ноготь на ноге. Я решила, что это что-то несерьезное и не стала обращаться к специалисту. Болезнь запустила, и грибок распространился настолько, что пришлось удалять ноготь. Обратилась в салон. Все сделали качественно, быстро и совсем без боли. Грибок я практически победила и теперь буду делать педикюр только в салоне.»
«Страдал от грибка довольно долго, несколько лет. Однажды случайно подхватил его в бассейне и с тех пор мучаюсь. Вроде лечил, покупал средства, симптомы отступали, но потом он возвращался. Обратился к специалисту. Мне удалили ноготь в салоне, и результат стал гораздо заметнее. Лекарства действуют эффективнее, а внешний вид ногтя приходить в норму. Нужно было сразу обратиться к опытным специалистам.»
Виктор Олегович, 45 лет, миколог:
За высокое качество услуг мы получили награду "Хорошее место" от Яндекс. Ждем вас в нашем центре!
Медицинский педикюр – это процедура, заключающаяся в сошлифовывании патологических участков с ногтевой пластины, ее истончении, а также отшелушивании огрубевших тканей стопы. Она служит мощным профилактическим мероприятием при натоптышах, вросшем ногте, диабетической стопе, а также является компонентом комплексного лечения от грибка.
Сделать медицинский педикюр можно, обратившись к врачу-подологу Н.В. Микуло. Специалист имеет большой опыт в лечении самых различных заболеваний стопы, широко использует в своей деятельности практические навыки, поэтому лучший центр, где удастся качественно провести медицинский педикюр, находится по адресу Москва, улица Профсоюзная 109.
Чем медицинский педикюр отличается от обычного, кому рекомендован
Обработка стопы, проводимая врачом-подологом, в корне отличается от косметологической салонной процедуры, способствующей исключительно поддержанию гигиены ступней на нужном уровне или улучшению эстетики этой зоны. Речь идет не только о том, что в ходе медицинского педикюра не предполагается распаривание ног. В данном случае процедура рассчитана на более значимый эффект, поэтому проводится не теркой и пилкой, а мощным аппаратом, в котором отшелушивающий эффект обеспечивается шлифовальными вращающимися дисками и борами. Завершается процедура не нанесением по желанию пациента декоративного лака, а покрытием ногтей противогрибковыми средствами, обработкой ногтевым валиков йодом. Такие стойкие различия в проведении процедуры обусловлены тем, что медицинский педикюр при грибке ногтей – процедура, направленная на достижение лечебного эффекта. Обеспечение эстетики в ней отступает на второй план.
На сегодняшний день процедура проводится с помощью мощных аппаратов, имеющих целый набор различных насадок, благодаря чему врач может качественно произвести обработку пораженного участка. Техническое совершенство оборудования позволяет существенно сократить продолжительность процедуры, обеспечить комфортные ощущения, отсутствие боли.
Медицинский педикюр рекомендован в таких случаях:
- признаки, свидетельствующие о поражении ногтевой пластины вследствие онихомикоза или ониходистрофии;
- врожденная ломкость ногтей;
- предпосылки к врастанию ногтя;
- наличие мозолей;
- необходимость ухода за диабетической стопой.
Когда обращаться к специалисту
В зависимости от формы заболевания, нормотрофическая, гипертрофическая или атрофическая, клиническая симптоматика при грибковом поражении ногтей, онихомикозе, имеет различные проявления:
- изменяется окраска ногтей, на пластинке появляются пятна и полосы, цвет которых варьирует от белого до ярко-желтого;
- ногтевая пластинка заметно утолщается, ноготь теряет блеск, становится тусклым;
- отмечается отделение ногтевой пластинки от ногтевого ложа, она становится тусклой, цвет меняется до буровато-серого.
При этом заболевание склонно к прогрессированию. Патологический процесс, изначально затронувший одну ногтевую пластину, со временем распространится и на остальные, наблюдается разрушение и деформация ногтя. Такие патологические признаки влияют не только на эстетику ногтей. Наличие грибкового поражения отрицательно сказывается и на общем состоянии организма, приводя к снижению иммунитета, способствуя развитию аллергических реакций.
Диагностика заболевания основывается на клинической картине и результатах анализов. Лабораторные исследования ногтевой пластины подтверждают и дополняют клинический диагноз. С помощью микроскопического анализа и бакпосева удастся точно определить разновидность патогенного гриба, что поможет более корректно назначить антимикотическое средство.

Для чего проводится лечебный педикюр при грибке ногтей
Лечение грибкового поражения, онихомикоза предполагает длительное, не менее полугода, применение лекарственных средств. Часто вместе с наружными препаратами назначаются и противогрибковые средства системного действия. Такая сочетанная и продолжительная терапия обусловлена недостаточной эффективностью используемых медикаментов. Из-за утолщения ногтевой пластины доступ лекарственных средств к очагу поражения затруднен.
Лечебный педикюр при грибке ногтей проводится, чтобы повысить эффективность терапевтических мероприятий. Устраняя патологические участки и истончая ногтевую пластинку, удается обеспечить доставку лекарственного препарата к месту скопления патогенных грибов, тем самым, усилить его терапевтический эффект.
Несмотря на то, что эстетический компонент процедуры не является первоочередным, в ходе данного мероприятия удается улучшить и внешний вид пораженных ногтевых пластин. После покрытия их наружным средством, лаком, обладающим антифунгицидными свойствами, такие ногти выглядят вполне приемлемо.
Как делают педикюр при грибке ногтей
Педикюр при грибке ногтей включает следующие этапы:
- Использование средств индивидуальной защиты. Чтобы исключить инфицирование в процессе процедуры, пациент надевает халат, который предупредит попадание отшелушенных частиц на одежду. Врач дополнительно использует медицинский колпак, респиратор, перчатки;
- После осмотра стоп специалист проводит их обработку дезинфицирующим средством и выбирает наиболее подходящую насадку для аппарата;
- Благодаря вращающему механизму удаляются пораженные участки ногтевой пластины, осуществляется скрабирование кожи. Ощущения в ходе процедуры оцениваются пациентами как комфортные, что вполне объясняется ее неинвазивным характером, исключающим травмирование тканей. Пациенты ощущают лишь вибрацию насадок и звуковые колебания в виде жужжания;
- На истонченные пластины, очищенные от патологических очагов, наносится наружное противогрибковое средство.
Продолжительность обработки ногтевых пластин на обеих ногах составляет около часа, после чего пациент может отправляться по своим делам. Однако одного сеанса лечебного педикюра при грибке окажется недостаточно. В зависимости от того, как быстро происходит рост ногтей, через 3-5 недель процедуру придется повторить. Чтобы полностью избавиться от грибка, потребуется несколько сеансов. При этом, получая соответствующее противогрибковое лечение, пациент может рассчитывать, что каждая последующая процедура будет проводиться проще, займет меньше времени.
Лечение продолжается до тех пор, пока не будет отчетливо заметен регресс клинической симптоматики. Ногтевая пластина должна приобрести прежний внешний вид, а лабораторная диагностика, соскоб, подтвердит отсутствие грибкового поражения.
Наши преимущества

Редкие специалисты в России

Сдать анализы можно в нашей клинике


Мы находимся рядом с метро Коньково!
Противопоказания для проведения лечебного педикюра
Противопоказания для медицинского педикюра могут быть местного характера, когда имеет место поражение стопы в результате воспалительного процесса или травмы. В этом случае проведение процедуры небезопасно, усиливает вероятность распространения грибкового поражения, усугубления ситуации. Отложить данное мероприятие придется и при ухудшении общего состояния пациента вследствие сопутствующей патологии:
- ОРВИ;
- тяжелых хронических заболеваний в стадии декомпенсации, особенно, если речь идет о бронхиальной астме, гипертоническом кризе, стенокардии, приступе мерцательной аритмии и пр.;
- психических нарушений.
От процедуры следует отказаться и на время беременности.
Лечебный педикюр на дому
При невозможности получения такого вида подологических услуг, как аппаратный медицинский педикюр, пациенту рекомендовано осуществлять очищение и шлифовку ногтевой пластины самостоятельно. В этих целях он может использовать грубую пилку. Однако проведение лечебного педикюра на дому нежелательно, поскольку результат в этом случае окажется более скромным, потребует больше времени.
Самый главный недочет – сложности при проведении дезинфекции инструментария и окружающей обстановки. Те отшелушенные частицы, которые удаляются путем мощного пылесоса в аппарате, в домашних условиях придется устранять самостоятельно. Если для обеспечения максимальной безопасности процедуры обработка инструментария в подологическом центре проводится путем стерилизации, то в домашних условиях придется отдавать предпочтение одноразовому инструментарию или замачивать пилки и ножницы в специальных растворах, соответствующим образом обрабатывать мебель и пол.
Отзывы
Медицинский педикюр при грибке – процедура, которая пользуется исключительно положительными отзывами врачей и пациентов. Все заинтересованные люди отмечают, что использование технического устройства обеспечивает более высокую эффективность процедуры, по сравнению с применением подручных средств, пилки и пемзы. Задействуя данную технологию, удается существенно ускорить процесс выздоровления. Некачественная обработка ногтевых пластин может стать причиной, по которой придется продлевать прием лекарственных средств, обращаться к повторному курсу.
Чтобы наиболее эффективно бороться с проблемой, нужно грамотно разобраться с причиной поражения, четко уяснить его характер. Правильное решение – адресовать все эти вопросы врачу-полологу Микуло Н.В. Являясь квалифицированным специалистом, она не только обеспечит необходимое качество и безопасность процедуры, осуществит все ее этапы на самом высоком уровне, но и даст действенные рекомендации в отношении профилактических усилий. При этом каждый пациент может быть уверен в полном соответствии процедуры всем санитарно-гигиеническим нормам.
Стоимость
Несмотря на то, что в Москве медицинский педикюр очень востребован, и все большее число людей понимает его лечебное и профилактическое значение, цена процедуры вполне доступна. Каждый человек при наличии патологических признаков или в предупредительных целях может записаться на данное мероприятие. Весьма демократичными ценами характеризуются и услуги врача-подолога Н.В. Микуло. Ознакомиться с ними Вы можете на сайте, или связавшись с администраторами центра.
За высокое качество услуг мы получили награду "Хорошее место" от Яндекс. Ждем вас в нашем центре!
Читайте также:

