Коньячная кожа что это
Обновлено: 16.04.2024
Розацеа и купероз на лице – два заболевания, которые до сих пор многие не различают. Эти болезни кожи связаны с патологией сосудов, имеют общие симптомы и проявления, из-за чего происходит путаница. Чем отличается купероз от розацеа, следует знать, чтобы навсегда избавиться от сосудистых патологий кожи.
Отличие купероза от розацеа: ответы врача-косметолога
Розацеа и купероз – это разные болезни со множеством схожих признаков. Если купероз связан с патологическим изменением сосудов, то розацеа – болезнь, которая сопровождается специфическими уплотнениями.
Что такое купероз и розацеа?
Розацеа и купероз – разновидности сосудистых патологий, которые характеризуются появлением расширенных сосудов. В итоге кожа приобретает красноватый оттенок.
Розацеа – хроническое поражение кожи, протекающее с высыпаниями и покраснениями. Именно поэтому патология получила наименование, которое говорит само за себя, – розовые прыщи.
Сегодня пока не существует точных объяснений, почему возникает розацеа. Заболевание могут спровоцировать диеты, дисбаланс гормонов, предрасположенность. Способствуют возникновению розацеа употребление алкоголя, стрессы, переохлаждения, аллергии – любые факторы, которые провоцируют расширение сосудов.

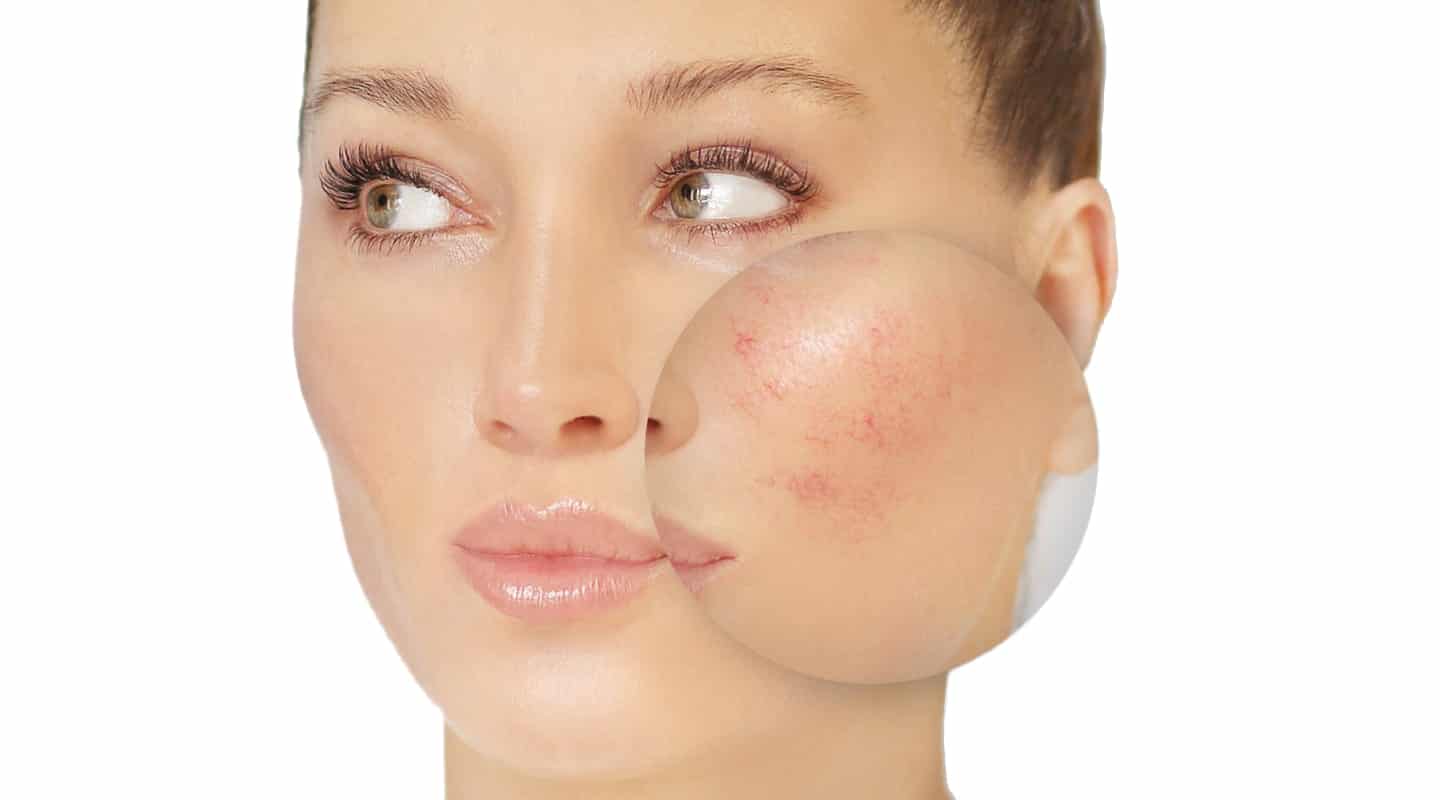
Купероз – расширение мелких капилляров, которое вызывает покраснения кожи. Из-за расширений стенки сосудов истончаются и утрачивают эластичность. Сосуды переполняются кровью, придавая коже красноватый оттенок. Если заболевание прогрессирует, на коже формируются устойчивые сеточки из сосудов, покрывающие значительные зоны лица.
Купероз можно отнести к физиологической особенности, которая требует лечения. Длительные проявления купероза приводят к недостатку в клетках кожи кислорода и питательных компонентов. Кожа теряет воду, становится сухой, ухудшается её цвет, преждевременно запускаются процессы увядания.
Как выглядят розацеа и купероз? На коже появляются сосудистые звездочки и сеточки. Зачастую они возникают в Т-зоне. Наиболее подвержены сосудистым патологиям обладательницы чувствительной светлой кожи.
Какие отличия купероза и розацеа?
Что такое купероз и розацеа понять легко. Но заболевания сложно отличить друг от друга без квалифицированной помощи. Купероз или розацеа определить можно по симптомам. Главное отличие – купероз никогда не сопровождается гнойными воспалениями, кожа гладкая, без уплотнений.
Купероз и розацеа на лице имеют отличия в симптоматике. При куперозе поражаются малые и большие кровеносные сосуды, из-за чего кожа приобретает красноватый оттенок. В редких случаях купероз сопровождается огненным цветом кожи – возникает чувство, что кожа горит, но на самом деле болезненных симптомов нет.
В отличие от купероза розацеа сопутствуют болезненные ощущения. Кроме покраснений образуются гнойные воспаления, неровный рельеф. Отличие розацеа от купероза на лице – зуд.
Разница между куперозом и розацеа – течение заболевания. Розацеа проходит в несколько стадий:
- Эритематозная. Возникает временное покраснение кожи. В последующем покраснение приобретает стойкий характер.
- Папуло-пустулезная. В зоне покраснения появляются высыпания, наполненные красноватой жидкостью. Они возникают из-за нарушений метаболизма в коже и расширения сосудов. Кровь просачивается в окружающие ткани, окрашивая их в характерный цвет.
- Фимозная. На коже формируются уплотненные узелки и бляшки.
- Риноформа. Сопровождается увеличением размеров носа. Эта стадия характерна только для мужчин.
Как понять, что у тебя розацеа?
«Как понять, у меня купероз или розацеа?» – распространенный вопрос к врачу-косметологу.

Характерные признаки розацеа:
- Розовые высыпания. Со временем розовые бугорки наполняются гноем, под ними располагается покрасневшая кожа
- Покраснения лица в Т-зоне
- Возникновение сосудистой сеточки
Как ставят диагноз розацеа?
Независимо от характера болезни (купероз, демодекоз, розацеа), лечению предшествует диагностика. Врач-косметолог определит, розацеа или купероз у пациента. Потребуется осмотр, анализ крови, в отдельных случаях – соскобы пораженных зон кожи. При необходимости врач назначит УЗИ внутренних органов, чтобы исключить заболевания, которые могут провоцировать кожные реакции.
Задача врача-косметолога не только устранить внешние проявления розацеа на коже, но и установить причину заболевания. Для этого необходимо исследовать состояние ЖКТ и эндокринной системы – исключить гастриты, колиты, дисбаланс гормонов и т.д.
Что нельзя есть при розацеа?
Розацеа и купероз на лице – заболевания, к лечению которых нужно подходить комплексно. В первую очередь, это касается питания. Чтобы избавиться от розацеа, из рациона нужно исключить опасные и вредные продукты:
- Сладкое и мучное. Они содержат сахара, которые провоцируют воспаления
- Молочные продукты. Прогестерон, которым богаты молочные продукты, усиливает функции сальных желёз – гнойных воспалений на коже становится больше.
- Алкоголь. Научно доказано, что алкогольные напитки сами по себе не вызывают розацеа, но усугубляют течение болезни. Алкоголь расширяет сосуды и вызывает дополнительный румянец на лице.
- Продукты, содержащие кофеин (чай и кофе). Стимулируют выработку гормона кортизола, который запускает стресс. Стрессовые ситуации нередко приводят к появлению воспалений на коже.
- Консервированные, маринованные, соленые, жареные и острые продукты. Приводят к возникновению прыщей на коже, расширяют сосуды, ослабляют иммунитет.
- Цитрусовые и сладкие фрукты. Вызывают кожные воспаления.
Можно ли вылечить розацеа навсегда?
Независимо от того, телеангиэктазия, купероз или розацеа, лечение должно быть комплексным. Особенность розацеа в том, что несмотря на внешние признаки, причины скрываются глубоко в организме. И чтобы избавиться навсегда от розацеа, нужно установить и устранить причину заболевания.
Лечение розацеа и купероза проводят в нескольких направлениях. Как правило, эндокринолог и косметолог разрабатывают комплексный план терапии, который нацелен на быстрое устранение внешних проявлений заболевания и глубокое лечение причин розацеа.
Лечение розацеа и купероза состоит из следующих этапов:
- Правильный уход за кожей. Тщательная гигиена, подбор косметических средств, ежедневное использование крема с SPF защитой. Кислотные пилинги, средства, содержащие спирт, грубые скрабы противопоказаны при розацеа.
- Терапевтическое лечение. Основано на использовании антибактериальных и антисептических средств, которые устраняют причины и последствия акне.
- Медикаментозное лечение. В зависимости от показаний пациенту могут быть назначены медикаменты, гормональные препараты и т.д.
- Аппаратное лечение. Устранение сосудистых звездочек аппаратными методами.
Какие косметические процедуры можно делать при розацеа?
При лечении купероза и розацеа на лице не обойтись без косметологических процедур. Но далеко не все они разрешены при сосудистых патологиях.
Эффективно избавиться от купероза и розацеа помогают:
- Фотолечение. Импульсный свет воздействует на патологические ткани. Мишени лучей – микроорганизмы и измененные капилляры. Под влиянием фотовспышек разрушаются старые коллагеновые волокна, запускается выработка новых. Главная особенность фотолечения – способность к склеиванию сосудов. Лучи нагревают сосуд до 60 градусов, что провоцирует свертывание крови и сосуды становятся пустыми.
- Плазмотерапия. Процедура основана на использовании аутогенной плазмы. Плазмотерапия запускает процессы восстановления клеток кожи, нормализует метаболизм, насыщает кожу полезными веществами. В дерме усиливается синтез коллагена, уменьшаются процессы воспаления.
Можно ли вылечить розацеа лазером?
Устранить купероз и розацеа можно лазером. Сосудистые сетки прижигают лазерными лучами. Метод эффективен на разных стадиях заболевания – как на начальной, так и в запущенных случаях.
Лазерные лучи быстро и надолго устраняют покраснения и сосудистые звездочки с поверхности кожи. От стадии розацеа и купероза зависит количество сеансов.
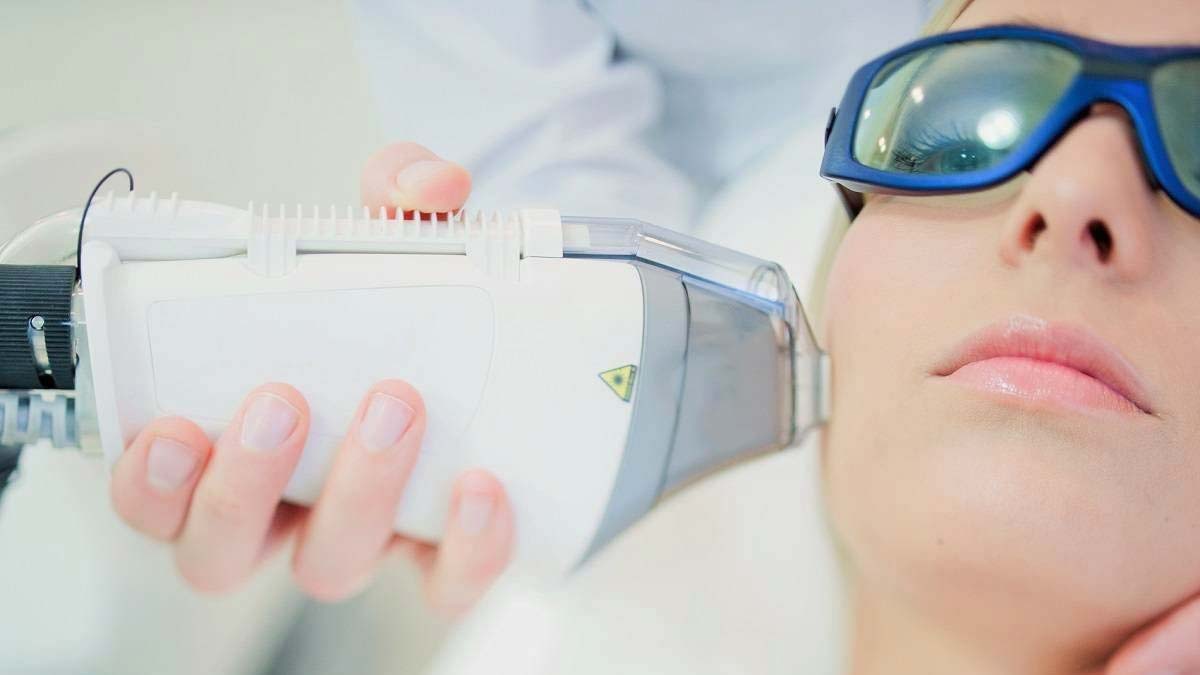
Удаление лазером купероза и розацеа – действенный метод от сосудистых звездочек. Процедура позволяет получить выраженный результат, не требует длительного периода восстановления. Эффект от процедуры длится несколько лет.
Сколько стоит лазерное лечение розацеа?
Прежде чем приступить к устранению купероза и розацеа лазером, врач-косметолог проведет диагностику – определит тяжесть заболевания и подберет эффективный комплекс процедур. Длительность корректировки кожных дефектов определяется запущенностью заболевания. От количества сеансов зависит стоимость лазерного лечения.
Можно ли делать химический пилинг при розацеа?
Купероз или розацеа на лице – заболевания, требующие бережного ухода за кожей. Агрессивные химические пилинги могут только усугубить течение заболевания. Непрофессионально проведенный кислотный пилинг провоцирует стойкие покраснения – кожа после процедуры долго заживает. Неквалифицированный подход к терапии и неграмотный подбор домашних средств усугубят течение заболевания. Как лечить розацеа и купероз на лице, знает врач-косметолог.
При розацеа и куперозе показаны только деликатные пилинги (например, с использованием миндальной или молочной кислоты). Антиоксидантные монопилинги назначают при эритематозной форме розацеа. Поверхностный миндальный пилинг не вызывает шелушений и жжения.
При пустулезной форме можно использовать комбинации азелаиновой и молочной кислоты. Они угнетают выработку активных форм кислорода, регулируют образование секрета кожных желёз. Кислотный состав для пилинга врач подбирает индивидуально в зависимости от характера и течения заболевания.
Что такое купероз и как от него избавиться?
Купероз может быть как самостоятельным проявлением изменений в коже, так и признаком серьезных болезней. Купероз протекает в несколько стадий:
- Быстрое покраснение без явных причин. Через время краснота пропадает без последствий – сосуды еще эластичны, чтобы восстановить свое первоначальное состояние.
- На коже появляется характерный узор из сосудов. Это признак того, что сосуды не могут вернуться к нормальному состоянию.
- Хронические нарушения циркуляции крови и недостаток питания клеток кожи.
Как лечить розацеа и купероз знает врач-косметолог. Избавиться от кожных патологий можно комплексно, установив причину заболевания. Если купероз вызван болезнью внутренних органов, в первую очередь лечить нужно их. Применение только наружных средств устранит проявления купероза, но не застрахует от появления новых сосудистых звёздочек. Сочетание методов терапии, которые дополняют друг друга, позволит добиться стойкого результата.
Почему появляется купероз?
Купероз на лице и розацеа отличаются причинами возникновения. Купероз вызывают следующие факторы:
- аутоиммунные заболевания
- резкие температурные перепады – бани, ледяные компрессы
- злоупотребление веществами, которые сужают сосуды – алкоголь, никотин
- продолжительное воздействие ультрафиолета
- постоянные стрессы
- хронические патологии ЖКТ и сердечно-сосудистой системы
Что нельзя делать при куперозе?
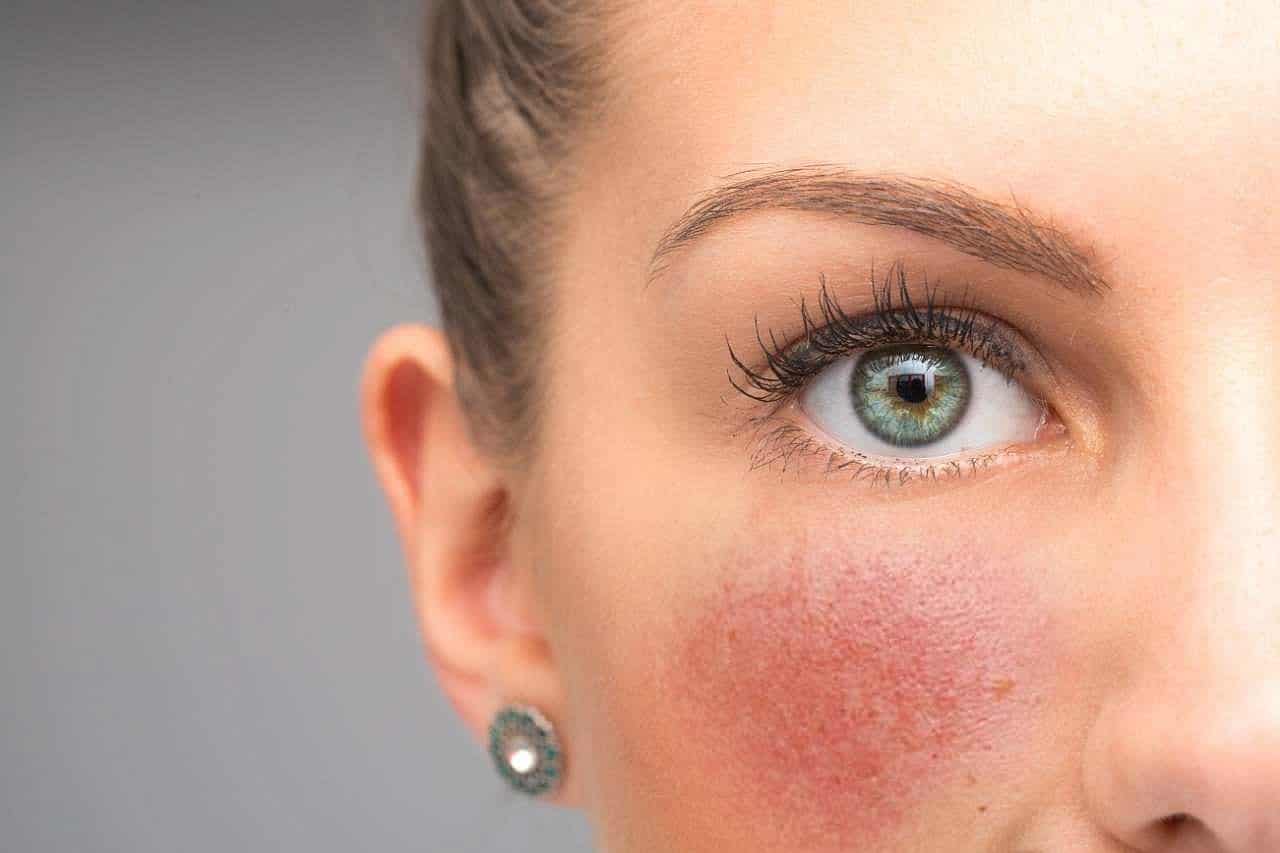
Розацеа и купероз хотя и не одно и то же, но имеют сходные ограничения. При куперозе стоит отказаться от следующего:
- бани и сауны
- искусственный загар в солярии
- травматические чистки лица
- лазерные шлифовки
- косметические средства с кислотами и спиртом
- скрабы и пилинги с жесткими частичками
- термальные маски
- контрастные умывания
Акне, купероз и розацеа следует лечить, исключив из рациона вредные продукты:
- алкоголь и газированные напитки
- хлебобулочные изделия, конфеты и пирожные
- все виды красного мяса
- консервированные, острые и соленые продукты
Как лечить купероз?
Чем лечить купероз и розацеа зависит от тяжести заболевания. Врач-косметолог проведет диагностику и подберет оптимальные методы устранения сосудистых патологий.
Эритроз, купероз и розацеа – заболевания, требующие комплексного подхода. Чтобы успешно устранить дефекты, нужно скорректировать рацион питания, физическую активность, гормональный фон, правильно подобрать домашний уход.
Лечение купероза и розацеа включает:
- Диета. Из рациона исключают продукты, которые провоцируют ломкость сосудов (алкогольные напитки, кофе, сладкое, острые и горячие блюда).
- Ежедневный уход. При куперозе используют щадящие средства ухода, не содержащие спирт и агрессивные компоненты.
- Очищение. Для купероза характерно обезвоживание кожи. Если использовать для умывания мыльные средства, они будут провоцировать разрушение защитной липидной пленки на поверхности кожи – чувствительная кожа будет терять воду. Чтобы исключить обезвоживание, при куперозе применяют деликатные очищающие средства. Для умывания нельзя применять горячую или холодную воду.
- Увлажнение и питание. Косметолог подберет средства, содержащие витамины и аминокислоты, которые укрепляют стенки сосудов. Чтобы уберечь кожу от ультрафиолета, следует применять дневные крема с SPF защитой.
Лечение купероза и розацеа базируется на применении косметологических процедур. Их подбирает врач-косметолог относительно особенностей организма и запущенности заболевания.
Как лечить купероз и розацеа – новые методы:
- Мезотерапия. Микроинъекции укрепляют стенки капилляров и нормализуют движение крови. Процедура показана в качестве профилактики и лечения сосудистых патологий.
- Лазеротерапия. Лазерные лучи прижигают стенки сосудов, позволяют быстро избавиться от сосудистых сеток.
- Фототерапия. Вспышки света помогут устранить обширные сосудистые сеточки, пигментные пятна, акне и морщины.
Автор статьи: Чем отличается купероз от розацеа

Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».
Когда дело доходит до того, чтобы найти правильное средство от прыщей, можно найти целый миллион различных продуктов — от умывалок и гелей до кремов и даже специальных пластырей. В связи с этим часто трудно выбрать для себя, какой из этих инструментов лучше всего подходит для конкретной ситуации.
Однако еще более удручает тот факт, что прыщи не проходят с возрастом. Всем кажется, что угри прекратятся после последнего звонка, но на самом деле это не так. В действительности они появляются даже после 50-ти лет. И часто, чем старее человек, тем труднее ему бороться с высыпаниями на коже. Эксперты рассказали о самых полезных методах лечения угрей.
Почему «выскакивают» прыщи?
Угри появляются, когда клетки жирной и мертвой кожи соединяются, что приводит к образованию пробки, закупоривающей поры. Обычно кожа избавляется от них естественным образом. Но по данным Американской академии дерматологии, когда тело производит слишком много кожного жира, омертвевшие клетки застревают в порах.
Нет единого решения, чтобы избавиться от прыщей.
Каждый человек по-своему реагирует на курс лечения, и иногда состояние кожи может ухудшаться до того, как станет лучше.
В связи с этим лучший выход — обратиться к специалисту.
Он сможет подобрать индивидуальный курс лечения угрей в зависимости от причин, стоящих за появлением их на кожном покрове.
Это вовсе не так страшно, как кажется на первый взгляд. В начале врач установит тяжесть прыщей и назначит им «степень» (от одного до четырех).
Таким образом, специалист выяснит, какое лечение лучше подходит пациенту: местное или внутреннее (или, возможно, оба).
Какая разница?
Местная разновидность лечения является самым распространенным видом лечения угрей.
Главным образом необходимо убить бактерии, которые вызывают прыщи, или уменьшить производство кожного жира.
Актуальные ингредиенты для лечения прыщей способны включать средства с ретиноидами, антибиотиками или салициловой кислотой (подробнее об этом ниже).
Внутренняя разновидность лечения угрей — это лекарства, которые необходимо принимать внутрь.
Они представлены во множестве видов. Антибиотики способны убивать бактерии и уменьшать воспаления; противозачаточные таблетки могут помогать с гормональными проблемами, и изотретиноин — подходит для серьезных заболеваний.
Вот самые эффективные вещества, которые помогут в борьбе с высыпаниями на коже.
Салициловая кислота
Она является идеальным и наиболее распространенным веществом. Если пойти в аптеку, можно найти ее в составе активного ингредиента в большом количестве продуктов от прыщей.
Салициловая кислота может мягко отшелушивать омертвевшие клетки кожного покрова.
Салициловая кислота также обладает некоторыми противовоспалительными свойствами.
Но нужно иметь в виду: если использовать ее слишком часто, она может сделать кожу сухой.
Таким образом, целесообразно использовать только одно средство на основе салициловой кислоты для ежедневного пользования.
Гликолевая кислота
Она хорошо отшелушивает кожу и избавляется от омертвевших клеток, которые способны забивать поры.
Подобно салициловой кислоте, гликолевую можно найти в составе средств для очищения, пилингах, увлажняющих кремах, гелях и сыворотках, продающихся в специальных салонах красоты или местных аптеках.
Ретинол
Все, наверняка, слышали о том, что крем на основе ретинола используют в качестве омолаживающего средства. Но не многие знают о том, что витамин А может хорошо справляться с акне. Так как это вещество помогает стабилизировать выработку кожного сала.
Кроме того, акне — это воспалительный процесс, а ретиноиды являются отличным противовоспалительным средством.
Специалисты часто советуют их людям, склонным к прыщам. Если сравнивать с остальными методами борьбы с акне, можно выявить еще одно несомненное достоинство — ретиноиды не только лечат прыщи, но и предотвращают их появление.
Однако стоит помнить о том, что иногда ретиноиды вызывают раздражение. Если кожа чувствительная, ретиноид может оказать слишком сильное воздействие.
В любом случае, какой бы препарат не использовался, для получения результатов потребуется какое-то время.
заболеванием, чаще всего она являются симптомом того, что в организме происходит что-то неладное.
Кожа человека может начать приобретать определенный цвет в одночасье, но может и постепенно его менять. Причины таких изменений обычно
связаны с заболеваниями, поэтому их не следует недооценивать. Узнайте, что может означать внезапное или постепенное изменение цвета кожи.
Пожелтение кожи
Изменение окраски кожи в желтый цвет происходит из-за повышенной концентрации билирубина в крови. Это желчный пигмент, выделяемый печенью,
костным мозгом и селезенкой. Пожелтение кожи – это симптом, который может указывать на:
• Предпеченочная желтуха
• Внутрипеченочная желтуха
• Внепеченочная желтуха
• Цирроз
• Вирус гепатита А, В или С
• Повреждение печени в результате отравления
• Синдром Жильбера
Однако если желтый оттенок кожи не связан с работой печени, причина может быть в этом:
• Синдром Криглера-Найяра
• Гормональные нарушения
• Краснуха
• Цитомегаловирус
• Инфекционный мононуклеоз
Желтая окраска кожи также может не иметь под собой никакой болезнетворной основы и быть результатом курения, реакцией кожи на
использование косметики для загара, большим поступлением каротина в организм.
Коричнево-желтый цвет
Если кожа приобретает коричнево-желтый цвет, необходимо проверить состояние почек. Такой оттенок кожи может указывать на недостаточность
этого органа и развитие уремии.
Покраснение кожи
Если кожа начинает краснеть и сопровождается зудом по всему телу, головными болями и головокружением, покалыванием в ногах и руках или
шумом в ушах, возможно, вы имеете дело с началом полицитемии. Причина ее неизвестна. Это приобретенное, редко наследуемое заболевание,
характеризующееся увеличением количества эритроцитов (красных кровяных телец).
Синюшность кожи
Синюшность, называемая цианозом, обычно связана со снижением циркуляции крови. Это может произойти на следующей стадии полицитемии,
когда количество эритроцитов настолько велико, что кровоток уменьшается и нарушается кровообращение. Голубая окраска кожи также возникает
при пороках сердца, заболеваниях легких и снижении кровяного давления. Синюшность кожи также может возникать при отравлении организма
аномальным гемоглобином. Если синяки на коже исчезают при надавливании, это может указывать на присутствие в коже тяжелых металлов, таких
как серебро или золото, а также может быть реакцией на некоторые лекарства. В свою очередь, локальные синяки на коже (руки, ноги, рот, нос) могут
быть причиной переохлаждения, сердечной недостаточности, атеросклероза, артериальной эмболии, диабета, тромбоза, воспаления вен.
Бледная кожа
Заболевание, которое чаще всего проявляется в виде бледной кожи, – это анемия. При этом заболевании снижается уровень эритроцитов или концентрация
гемоглобина в крови, оно сопровождается слабостью, утомляемостью, головокружением, сухостью кожи, сонливостью, бледностью конъюнктив и слизистых
оболочек. Бледная кожа также может быть симптомом гипогликемии, или низкого уровня сахара в крови. Симптомы гипогликемии включают изменение голоса,
тошноту и рвоту, беспокойство, нервозность, холодный пот и расширенные зрачки. Еще одно заболевание, проявляющееся бледностью кожи, – гипотиреоз,
который сопровождается холодным потом, раздражительностью, голодом, проблемами с концентрацией внимания, ощущением холода, болями в суставах и
вялостью. Бледность кожи может также указывать на нарушение питания, кардиогенный или гипогликемический шок, овариоз, лейкемию. К менее серьезным
причинам бледности кожи относятся реакция на эмоции, недостаток сна, а также предвестник приступа мигрени.
Коварство рака молочной железы заключается в том, что на первых стадиях заболевание протекает, как правило, бессимптомно, и очень часто женщины обращаются к врачу тогда, когда помочь уже практически невозможно. Но если выявить рак на ранней стадии, вероятность выздоровления составляет почти 100%. Чтобы предотвратить трагедию, необходимо раз в месяц проводить самопроверку на наличие в груди опухоли.
Что искать при обследовании груди: молочные дольки ощущаются как мягкий горошек, лимфоузлы — как мягкие бобы, а раковая опухоль — часто твердая, неподвижная и похожа на косточки лимона.
Симптомы рака молочной железы
Симптомы РМЖ могут быть очень разными. Они зависят от типа опухоли, ее размера и локализации. Образование и уплотнения — необязательный симптом рака, хотя и довольно распространен. Среди симптомов, которые также должны насторожить: выделение жидкости из соска, его втягивания, увеличение вен, изменение кожи вокруг соска — шелушение, покраснение; изменение формы самой молочной железы, появление асимметрии, которой раньше не было.
- Чувствуется уплотнение
Вы можете заметить уплотнение в груди. Это может быть нормальной частью менструации или грудного вскармливания. Однако уплотнение в груди, которое не проходит или увеличивается в размерах, также может быть признаком РМЖ. Уплотнение может быть в коже (признак воспаления) или глубже в груди. Оно возникает, когда раковые клетки блокируют кровообращение в молочной железе (через кровь или лимфатические сосуды) или опухоль растет у поверхности кожи.
Примечание: уплотнение не следует путать с «плотностью груди», которую можно определить только с помощью маммографического осмотра. - Вмятина
Если ямка на груди не исчезнет, это может быть признаком рака. Этот симптом возникает, когда опухоль (шишка) глубоко в груди тянет кожу внутрь, вызывая вмятину. Ямку легче заметить, когда вы поднимаете руки вверх. - Корка на соске
Корка на соске может быть безобидным заболеванием кожи или признаком РМЖ, или «болезни Педжета». Это происходит, когда раковые клетки развиваются внутри груди и живут в соске, создавая красную или белую корковую поверхность. Она может быть болезненной и не проходить. - Покраснение, жжение
Этот тип рака блокирует отток лимфы в груди, вызывает отек и покраснение, но без явной твердой шишки. Кожа груди также может быть розовой, красновато-пурпурной или с синим оттенком. Этот симптом бывает трудно увидеть на маммограмме. Воспалительный ракмолочной железы настолько агрессивен, что он может прогрессировать быстро. Если антибиотики не устраняют симптомы, лучше обратиться к специалисту. - Неожиданные выделения
Выделения из соска — распространенное явление, в большинстве случаев они безвредны (доброкачественны). Обычно это связано с инфекцией, беременностью или грудным вскармливанием. Однако, если жидкость вытекает из груди по другим причинам, следует обратиться к врачу, особенно если она прозрачная или содержит кровь. - Язвы.Рак иногда может разрушать кожу груди, образуя открытую рану. Инфекция может вызвать неприятный запах и / или появление выделений.
- Выпуклые вены. Это симптом встречается редко. Чаще всего это связано с увеличением веса, грудным вскармливанием или болезнью Мондора. Однако, если вены становятся более выраженными на коже, на груди или у ключицы, это может быть признаком рака. Примечание. «Набухшие вены» являются одним из наименее описанных симптомов ракамолочной железы, их обычно относят к общей категории «другие нетипичные изменения» или «изменения кожи». И все же увеличенные вены могут указывать на закупорку кровеносных сосудов из-за роста опухоли.
- Изменение размера или формы. Обычно одна грудь отличается по размеру и форме от другой. Грудное вскармливание может также вызвать изменения в размере или форме груди. Но если одна грудь изменяет размер, опухает, и это не связано с вашим менструальным циклом — это может быть признаком рака.
- Твердая опухоль. Наиболее распространенным признаком РМЖ является шишка, которая расположена глубоко в груди. На ощущение она твердая, как косточка лимона, и обычно неподвижна. Ее не всегда легко обнаружить. Маммография поможет выявить шишку задолго до того, как вы ее почувствуете.
Большинство шишек оказываются безвредными, например, заполненная жидкостью киста или фиброаденома. Но если вы заметили твердую опухоль (или любое изменение), которая не появляется и не исчезает, не игнорируйте ее. Чем раньше выявить рак, тем легче его лечить. Если вы заметили возникновения подозрительных симптомов, немедленно обратитесь к врачу.

Боль в суставах и нарушение их нормальной подвижности зачастую связаны с развитием артритов, артрозов, опухолей, травм различного генеза, растяжением связок и мышц. Консультация врача и грамотно подобранное лечение при данных видах патологии помогают ускорить процесс выздоровления и избежать возможных осложнений заболевания.
Лечение требует обязательного комплексного подхода, однако для локального снятия боли в обязательном порядке применяются местные средства — мази с противовоспалительным и обезболивающим эффектом.
Быструмгель 2.5% 100г относится к противовоспалительным препаратам нестероидного ряда. Действующее вещество кетопрофен, входящее в его состав, снимает болевой синдром, воспаление и уменьшает отечность. Быструмгель может применяться для устранения воспаления суставов и обезболивания спины (радикулит, миалгия, невралгия). Препарат имеет некоторые противопоказания (повышенная чувствительность к кетопрофену, возраст до 15 лет, бронхиальная астма и др.), поэтому обязательно ознакомьтесь с инструкцией по использованию. Производитель - Россия. Из побочных действий возможны местные реакции ( аллергический дерматит, экзема, гиперемия кожи и др.) и системные реакции (крапивница, генерализованная кожная сыпь, отеки и др.).
Фастум гель 2.5% 100г появился на рынке несколько позже - это аналог Быструмгеля. Показания и противопоказания для его использования практически такие же, как у быструмгеля, основа также кетопрофен. Применение - втирается в кожу над больным суставом (нельзя использовать непосредственно для массажа). Производитель - Италия.
Найз гель 1% 50г - еще один заслуживающий внимания препарат из группы нестероидов. В отличие от вышеперечисленных средств, основной компонент в нем - нимесулид. Лекарственное средство обезболивает, убирает воспаление и боль в мышцах любого происхождения (в спине и суставах конечностей). Производитель - Индия.
Гомеопатическое средство Траумель С мазь 50г используется при нарушении нормального функционирования суставов конечностей человека вследствие воспаления (бурситы, периартриты и др.). Снятие отечности конечностей после травмирования либо операций также прямое показание к использованию мази. В состав препарата входят много действующих компонентов, которые обеспечивают хороший противовоспалительный эффект. Применять рекомендуется в составе комплексной терапии. Производитель - Германия.
Раствор Меновазин фл. 40мл на основе ментола, новокаина и анестезина (дополнительное вещество - этиловый спирт) имеет хорошее анестезирующее действие. Применяется не только при болях в спине и суставах, но и при зудящих дерматитах. Используется только для наружного применения. Производитель - Россия.
Диклофенак-Акос гель 5% туба 100г — нестероидный противовоспалительный препарат, обладающий выраженным анальгезирующим и противовоспалительным действием. Действующее вещество нарушает метаболизм арахидоновой кислоты и синтез простагландинов, являющихся основным звеном в развитии воспаления. Используется для устранения болевого синдрома, воспалительных процессов в суставах, мышцах и связках травматического или ревматического происхождения, способствует уменьшению боли и отечности, связанной с воспалениями, увеличению подвижности суставов.
Начиная лечение противовоспалительными мазями, помните:
- обязательно следуйте указаниям в инструкции;
- тщательно закрывайте тюбик после каждого использования;
- мойте руки с мылом после каждого нанесения препаратов на кожу.
На нашем сайте можно выбрать любой из описанных препаратов. Для вашего удобства мы предлагаем при оформлении и оплате заказа указать адрес ближайшей к вам аптеки, где можно будет забрать заказанные медикаменты. Будьте здоровы!
Читайте также:

