Компресс при лимфадените из камфорного спирта
Обновлено: 17.04.2024
Приведенная научная информация является обобщающей и не может быть использована для принятия решения о возможности применения конкретного лекарственного препарата.
Владелец регистрационного удостоверения:
Лекарственная форма
Форма выпуска, упаковка и состав препарата Камфорный спирт
| Раствор для наружного применения спиртовой 10% | 100 мл |
| камфора | 10 г |
40 мл - флаконы темного стекла (1) - пачки картонные.
Фармакологическое действие
Средство растительного происхождения. При наружном применении оказывает противомикробное, местнораздражающее, анальгезирующее и противовоспалительное действие; при парентеральном введении - аналептическое, кардиотоническое, вазоконстрикторное и отхаркивающее действие. Возбуждая чувствительные нервные окончания кожи, рефлекторно улучшает трофику органов и тканей.
При п/к введении стимулирует дыхательный и сосудодвигательный центры продолговатого мозга. Усиливает обменные процессы в миокарде, повышая его чувствительность к влиянию симпатических нервов. Повышает тонус венозных сосудов, увеличивает приток крови к сердцу, коронарный кровоток, кровоснабжение мозга и легких. Выделяясь из организма через дыхательные пути, способствует отделению мокроты.
Фармакокинетика
После п/к введения камфора хорошо проникает через ГЭБ и плацентарный барьер, выделяется с грудным молоком.
Выводится почками (70%), а также через легкие (20%) и с желчью (10%).
Показания активных веществ препарата Камфорный спирт
Наружно: миозиты, невралгии, профилактика пролежней.
П/к: сердечная недостаточность, коллапс, угнетение дыхательного центра при инфекционных заболеваниях (в т.ч. при пневмонии), при отравлении снотворными средствами и опиоидными анальгетиками.
Открыть список кодов МКБ-10| Код МКБ-10 | Показание |
| I50.0 | Застойная сердечная недостаточность |
| J15 | Бактериальная пневмония, не классифицированная в других рубриках |
| J96 | Дыхательная недостаточность, не классифицированная в других рубриках |
| L89 | Декубитальная язва и область давления |
| M60 | Миозит |
| M79.2 | Невралгия и неврит неуточненные |
| R55 | Обморок [синкопе] и коллапс |
| T40.2 | Отравление другими опиоидами (кодеином, морфином) |
| T42 | Отравление противосудорожными, седативными, снотворными и противопаркинсоническими средствами |
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Побочное действие
При наружном применении: кожные аллергические реакции, раздражение кожи.
При п/к введении: головная боль, головокружение, олеогранулема (в месте инъекции), жировая эмболия (при попадании в сосуд).
Противопоказания к применению
Повышенная чувствительность к камфоре. Эпилепсия (для п/к введения). Нарушение целостности кожных покровов (для наружного применения).
Применение при беременности и кормлении грудью
Учитывая высокую проницаемость камфоры через ГЭБ, плацентарный барьер и в грудное молоко, применение камфоры при беременности и в период лактации (грудного вскармливания) необходимо проводить с осторожностью.
Лечение боли и снятие воспаления лимфоузлов при инфекциях. Лекарства от боли лимфатических узлов
Небольшие скопления лимфоидной ткани в виде узлов есть в разных участках тела. Через них протекает лимфатическая жидкость, и имеющиеся в ней чужеродные агенты задерживаются в узлах, чтобы быть уничтоженными силами клеток иммунной системы. Но нередко бывает так, что на фоне сниженного иммунитета в самом лимфатическом узле развивается воспалительный процесс. Такое состояние врачи называют лимфаденитом. Наиболее распространенной причиной лимфаденита являются инфекционные заболевания, например, ангина, аденоиды или грипп. Со временем воспаление в лимфоузлах обычно проходит. Если же узлы увеличились внезапно, без признаков инфекционного заболевания, либо на фоне болей в каком-то месте и общей слабости, стоит обязательно обратиться к врачу. Иногда увеличенные лимфоузлы могут быть признаком онкологического процесса в организме, так как в них задерживаются также и опухолевые клетки.
Проблема в том, что при инфекции лимфатические узлы не только увеличиваются, но еще и болят. Эти ощущения доставляют серьезный дискомфорт. Однако каждый должен понимать, что боль при лимфадените пройдет окончательно лишь тогда, когда устранена будет сама причина: очаг инфекционного процесса. Поэтому, во-первых, следует лечить основное заболевание. Во-вторых, параллельно обязательно укреплять иммунную систему. Стимуляция ее работы поспособствует увеличению числа лимфоцитов и их активной работе в лимфатических узлах. Помогают этому иммуностимуляторы.
Одним из таких средств натурального происхождения является настойка эхинацеи. При лимфадените ее рекомендуют принимать по 10 капельтрижды в день, разводя 100 граммами воды. Помимо улучшения работы иммунитета, эта настойка помогает снять воспаление и обладает легким антисептическим действием.
Еще одним хорошим противовоспалительным средством, которое также тонизирует иммунную систему, является желтокорень канадский. Он оказывается особенно эффективен при лимфадените, спровоцированном инфекционными заболеваниями верхних дыхательных путей. Порошок из этого растения при воспалении лимфоузлов рекомендуют принимать по половине чайной ложки, 3 раза в сутки, запивая водой.

В лечении неспецифических лимфаденитов помогает гомеопатический препарат лимфомиозот, который выпускается в виде капель. Трижды в день нужно принимать по 15-20 капель, растворенных в 100 мл воды. Курс такого лечения составляет от 8 до 12 дней.
Данные средства имеют противопоказания, с которыми следует ознакомиться. Например, настойка эхинацеи и гомеопатические капли содержат спирт, поэтому их с большой осторожностью следует принимать диабетикам, а детям уменьшать дозировку. Лимфомиозот крайне внимательно следует использовать при заболеваниях щитовидной железы. Также все три средства не рекомендованы к приему беременным и кормящим женщинам без предварительной консультации у врача.
Стимулирующим влиянием на иммунную систему отличается витамин С. Он участвует в регуляции иммунологических реакций, ускоряет фагоцитоз - захват и уничтожение чужеродных агентов, повышает сопротивляемость организма инфекциям. Таким образом, принимая витамин С по 250(максимум 500 мг) в сутки, вы ускоряете борьбу с возбудителями воспаления в лимфоузлах, поэтому боль и отек вскоре пройдут.
Есть также немало рецептов различных примочек и компрессов, которые помогут снять боль с воспаленного узла. Облегчить боль и уменьшить воспаление лимфоузлов иногда помогает цикорий. 20 г цикория нужно залить 200 мл кипятка. Остывшим раствором следует омыть увеличенные узлы. Цикорий оказывает вяжущее воздействие и немного снимет жар от воспаления.
Болезненные узлы также можно смазывать камфорным маслом. Оно обладает способностью местно снимать боль и воспаление, одновременно оказывая антисептическое воздействие.
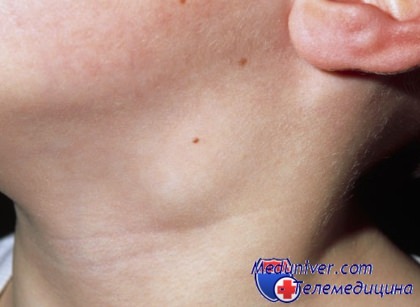
Чистотел обладает болеутоляющей способностью, так что эту траву можно использовать для приготовления компресса. Ее надо тщательно промыть и отжать сок, который смешать со спиртом в равных пропорциях. Затем пропитать в получившейся настойке марлевую салфетку и приложить к больному лимфоузлу.
Иногда попадаются рекомендации греть воспаленный лимфоузел. Но самостоятельно принимать решение о воздействии теплом все же не стоит, так как это может спровоцировать распространение инфекции и усугубить течение гнойного процесса.
Гимнастика при шейном остеохондрозе. Боремся с остеохондрозом дома
Многие люди во всем мире со словом "остеохондроз" знакомы не понаслышке. Часто, хватаясь за шею, говорят "Остеохондроз разыгрался!", а о симптомах знают все: здесь и боль в одном из отделов позвоночника, и онемение части тела, и невозможность совершить движения из-за возникновения сильных болевых ощущений. Поэтому многие хотят услышать ответы на вопросы: "Почему остеохондроз вообще возникает?" "С чем связано его появление?" и "Как избавиться от этого недуга?" Что ж, попробуем внести ясность.
Первопричиной остеохондроза является нарушение трофики - питания суставных хрящей. Чаще всего такая участь постигает именно межпозвоночные диски, которые играют роль амортизаторов. Нарушаются многие процессы: питания, восстановления, удаления погибших коллагеновых волокон естественным путем, одним словом, происходит дистрофия хряща.
Не последнюю роль в развитии остеохондроза играет особое строение межпозвоночного диска. Он не имеет собственных кровеносных сосудов, поэтому поступление питательных веществ и кислорода в хрящ происходит диффузно. Это значит, что вещества приходят в диск из сосудов прилежащих тканей по принципу "из области большей концентрации в область меньшей". Поскольку глюкозы, воды, белков и кислорода меньше в хряще, чем в сосуде, они и перемещаются.
В связи с таким механизмом любое ослабление кровообращения в тканях, окружающих позвоночник, может привести к нарушению питания и самих межпозвоночных дисков. Хотим мы того или нет, но с возрастом это все равно происходит, поэтому остеохондроз считается возрастным заболеванием, чем старше человек, тем выше у него риск встать утром с постели и почувствовать боль в шее или пояснице. Немаловажными факторами, провоцирующими развитие остеохондроза, являются неправильное питание, курение, травмы спины, нарушения осанки, малоподвижный образ жизни, лишний вес, являющийся дополнительной нагрузкой на позвоночник. Плоскостопие и остеохондроз часто идут рука об руку, так как отсутствие сводчатости стопы приводит к значительному увеличению нагрузки на позвоночник и его диски.

Только это не значит, что с возрастом вы гарантированно будете страдать от остеохондроза, максимально снизить неприятные ощущения и восстановить подвижность вполне возможно. Во-первых, необходимо сбалансировать рацион, сбросить лишний вес, держать спину ровно и начать активно двигаться, избегая ушибов спины, подобрать удобную подушку и не слишком мягкий матрас, не переохлаждаться.
Чаще всего, пожалуй, остеохондроз затрагивает шейный отдел позвоночника, симптомы этого самые разные: головная боль, тошнота, невозможность повернуть шею из-за сильной боли, боль во внутренних органах. Они возникают из-за защемления нервных корешков спинного мозга. На разных стадиях остеохондроза сила симптомов бывает различной, это связано со степенью защемления корешков, смещением позвонков из-за трещин в межпозвоночных дисках, которые возникают от потери воды и дистрофии. Часто последняя четвертая стадия осложняется грыжей, которая сопровождается потерей чувствительности в различных участках тела, нарушением функции конечностей.
Подверженность шейного отдела остеохондрозу связана с тем, что подвижность шеи ниже, чем, скажем, поясницы. Прибавьте к этому длительную статическую нагрузку, когда вы сидите за монитором компьютера или перед телевизором. Скомпенсировать это и улучшить кровообращение в околопозвоночной области поможет специальная гимнастика, на сегодняшний день она считается не только отличной профилактикой, но еще и самым действенным методом в борьбе с шейным остеохондрозом. Остеохондроз симптомы которого прогрессируют в обязательном порядке нуждается в проведении лечебных мероприятий, способных затормозить его дальнейшее прогрессирование.
Гимнастика при шейном остеохондрозе, техника выполнения
Обычно лечащий врач самостоятельно подбирает пациенту ряд упражнений, в зависимости от особенностей организма, учитывая то, насколько сильно развился остеохондроз. Тем не менее, запомните несколько основных правил прежде, чем приметесь за выполнение гимнастики. Упражнения не должны причинять боль, при этом заниматься в стадию обострения категорически запрещено. Поддерживайте ровную осанку во время занятий гимнастикой, и в обычное время тоже. Наконец, не делайте резких движений, они должны быть плавными и осторожными.
Есть несколько самых простых упражнений при шейном остеохондрозе. Для выполнения первого нужно встать ровно, на выдохе опустить подбородок и попытаться достать им до груди, а на вдохе вернуться в исходное положение. Сделайте 10 таких повторов. При втором упражнении исходное положение то же, только теперь голову нужно поворачивать вправо и влево до упора. Затем голову запрокинуть назад и попытаться достать ухом до соответствующего плеча. С более полным обзором упражнений при шейном остеохондрозе вы можете ознакомиться посмотрев полезное видео - гимнастики при шейном остеохондрозе.

Ванны при шейном остеохондрозе
Одним из хороших средств являются согревающие ванны с травами, которые улучшают кровообращение, снимают болевой синдром и мышечный спазм.
На ванну с травами обычно уходит 300-500 грамм сырья. Для приготовления ромашковой ванны цветки ромашки нужно заварить кипятком, настоять пол часа, процедить и влить настой в ванну. Хороша и хвойная ванна, которая принимается 20 минут. Для ее приготовления хвою нужно прокипятить в течение 20 минут, процедить отвар и добавить в воду. Для березовой ванны листья березы майской нужно заварить и дать им настояться. Настой влить в горячую, но не обжигающую воду, лежать в ванне около 30 минут. Принимать лечебные ванны нужно неделю, после чего сделать перерыв.
Хороший лечебный эффект при обострении дают растирки и теплые компрессы. Одной из самых действенных является растирка, для приготовления которой нужно взять по 10 мл йода и камфорного спирта, а также 300 мл медицинского спирта. Растворить в получившейся жидкости 10 таблеток анальгина и втереть в больное место с неповрежденной кожей. Болезнь полностью отступает через пять втираний, но хороший обезболивающий эффект вы получите уже после однократного применения.
Остеохондроз отступит, если лечение будет комплексным, поэтому соблюдайте диету, делайте гимнастику и массаж, принимайте ванны. Нередко за остеохондроз принимают сильный мышечный спазм, который легко снимается некоторыми спазмолитическими препаратами, поэтому не пытайтесь поставить себе диагноз, а лучше обратитесь к специалисту.
Лимфаденит – это воспаление лимфоузлов на шее, о симптомах, лечении и причинах заболевания мы расскажем в статье.
Задача лимфатических узлов – фильтровать лимфу по пути следования кровотока, чтобы патогены не попадали в жизненно важные органы. Именно благодаря им в крови возникает большое количество лимфоциты, то есть клетки иммунной системы. Когда пациент заболевает, что их число значительно увеличивается, а вместе с ними становятся больше в размерах шарообразные узелки, которые находятся в паху, в местах локтевых и коленных сгибов, в грудине и брюшной полости. Но самые важные лимфоузлы локализуются на шее. Именно они защищают основные вены и артерии, чтобы зараза не проникла в головной мозг.

Виды лимфаденита
Недуг можно назвать вспомогательным состоянием и даже симптомом чего-то более опасного, потому что сам по себе он не возникает, а только в комплексе с другим диагнозом воспалительного характера.
Когда в организме человека иммунная система дает сбой и образуется очаг заболевания, то по кровяному руслу патогены попадают в один из лимфатических узлов. На этой территории с помощью лейкоцитов и лимфоцитов одерживает победу заболевший человек. Но если причина достаточно сильная и инородные патогенные агенты возникают в большом количестве, то появляются первые признаки воспаления лимфоузлов на шее, а именно – их увеличение в размерах. Это происходит за счет активной выработки клеток иммунитета.
Но в зависимости от места локализации, степени тяжести и способа инфицирования есть несколько классификаций.
По способу заражения:
- гематогенный, то есть через кровь, когда в одной части тела появился очаг, и по венам или артериям патоген достиг лимфатического узла;
- контактный, происходит в случаях, когда инфицированы органы, находящиеся близко, например, носоглотка;
- механический – из-за повреждения тканей, кожных покровов вблизи лимфоузла с последующим проникновением патогена.
По источнику инфекции лимфаденит бывает:
- Специфический. Наиболее классическая клиническая картина, когда у пациента набухают шейные лимфооттоки из-за заражения кандидами или бактериями. Обычно это стафилококки или стрептококки, то есть самые частотные возбудители ангины, тонзиллита и других простудных заболеваний.
- Неспецифический. Патология развивается как обострение болезней, которые приводят к резкому снижению иммунной системы. Так часто случается при ВИЧ или туберкулезе. В таком случае назначают, помимо терапии основного недуга, значительную дозу иммуностимуляторов.
По степени тяжести течения:
- Острый. Характеризуется быстрым возникновением отечности, болей и резким воспалением шейных лимфоузлов. Симптоматика усиливается стремительно, может затрагивать близлежащие узлы. При некорректном или несвоевременном лечении могут возникнуть серьезные осложнения.
- Хронический. Это длительное течение болезни с нарастающими симптомами и рисками прогрессирующей болезненности. Обычно такая стадия начинается в тех случаях, когда не было проведено надлежащего лечения на начальном этапе воспалительного процесса.
- Реактивный, то есть очень быстрый. Процесс соответствует своему названию, потому что кроме отека и боли в области уха или челюсти нет других признаков недуга.
По клинической картине:
- Гнойный – бактериальный очаг находится рядом с органов иммунной защиты, поэтому при возникновении гноя он может затрагивать и их. В лимфоузлах также продолжается активное размножение патогенов. Без срочной терапии антибиотиками или в ряде случаев без оперативного вмешательства велик риск надрыва абсцесса. В результате болезнетворная масса может достигнуть жизненно важных органов, в том числе головного мозга.
- Катаральный. Происходит со значительным покраснением мягких тканей. Это случается за счет того, что кровеносные капилляры лопаются, высвобождая кровь.
- Гранулематозный. Гранулемы представляют собой сгустки кровяных и лимфатических телец, которые смешиваются в единую массу. Они часто проявляются на коже в виде бляшек, красноватых пятен, сыпи.
- Серозный. Выделяется мутный осадок в тканях. Экссудат частично состоит из лимфоцитов. Это приводит к общему ухудшению состояния здоровья, так как фактически перестает работать иммунитет. Также в таком состоянии воспаление лимфоузлов на шее справа и слева происходит очень стремительно, они могут достичь значительных размеров.
- Гиперпластический. Это такая запущенная стадия болезни, когда объем узла от классического в 2-3 миллиметра разрастается до нескольких сантиметров.
- Некротический. Самый опасный вид, потому что при нем начинают отмирать клетки.

По количеству пораженных лимфооттоков:
- единичный – затронут только один участок;
- региональный, он же множественный – поражение в целой области;
- тотальный – все или большая часть групп лимфатических узлов по всему телу.
Еще одна классификация разделяет недуги по локализации. Но мы будем ориентироваться только на шейно-воротниковую зону.
Симптомы увеличения лимфоидной ткани
При лимфадените считается нормальным, если воспалительный процесс происходит симметрично. Если, напротив, поражение будет только в одной стороны, то есть риск, что патология имеет онкологическую природу. Но прежде чем обращаться к онкологу, следует обратить внимание на симптоматику. Классические проявления:
- Повышение температуры. Как и при любом другом воспалении, на борьбу с инфекции начинают активно вырабатываться лейкоциты. Их концентрация в организме вместе с токсичными продуктами жизнедеятельности бактерий приводит к симптомам интоксикации. То есть к слабости, сонливости, небольшой лихорадки, с апатичному состоянию. Все это проходит вместе с жаром, который обычно не достигает отметки более 38,5 градусов. Если на градуснике за 39, то следует срочно обратиться к врачу. В ряде случаев это может быть вызвано сопутствующим заболеванием, например, тонзиллитом. Но если горло при этом не болит, то такая высокая температура может свидетельствовать о гнойной или серозной природе болезни, что опасно.
- При пальпациях можно обнаружить ярко выраженные шишки. Они могут небольшими и со временем увеличиваться.
- Все мягкие ткани шеи немного опухают. Припухлость давит на гортань, поэтому пациенту становится трудно говорить и глотать.
- При повороте или наклоне головы боль усиливается.
Вся эта симптоматика свойственна такому состоянию как лимфаденопатия. Этот диагноз не стоит путать с лимфомой, то есть с раком. Но следует обследоваться на предмет возможной онкологии.
Побочными симптомами могут стать:
- увеличение гланд и их болезненность при глотании;
- опухание слюнных и слезных желез;
- припухлость щитовидки.
Если вы увидели такие проявления у себя, у своих близких или у ребенка, то следует незамедлительно посетить врача. Мы настоятельно не рекомендуем применять в качестве самолечения способы, которые повышают температуру тела. Также не стоит проводить процедуры с нагреванием лимфатических узлов. То есть нельзя делать компрессы, примочки и паровые ванночки для ног. Это может только усугубить ситуацию.
До обследования специалиста вы можете начать прием иммуномодулятора «Цитовир-3». Это лекарственный препарат отечественного производства, который фактически не имеет противопоказаний и возможных негативных последствий. Его следует принимать 4 дня, чтобы повысить уровень эндогенного интерферона. Активные вещества (бендазол, тимоген и аскорбиновая кислота) стимулируют естественную выработку белков-защитников. Это облегчит течение болезни и поможет в выздоровлении.
Что делать и к кому идти при воспалении лимфоузлов на шее
В том случае, если симптомы тесно связаны с катаральной или гнойной ангиной, тонзиллитом, фарингитом, гайморитом или классическим синуситом, то можно говорить о вероятной связи этих болезней с лимфаденитом. Скорее всего после полного курса лечения простудных заболеваний верхних дыхательных путей бактериального характера, пройдет и воспалительный процесс. Поэтому следует обратиться к терапевту, ЛОРу.

Также в тандеме с ними могут работать:
- иммунолог – мы уже отметили, что лимфоидные ткани тесно связаны с иммунитетом;
- инфекционист – для определения типа инфекции;
- онколог – к нему направляют в редких случаях реактивной лимфаденопатии или при иных признаках возможной лимфомы.
Диагностика
Специалист попросит вас назвать симптоматику, спросит, когда появились первые признаки, а также с какой интенсивностью они сейчас беспокоят. Затем он пальпирует пораженный участок, чтобы определить диаметр лимфатических узлов. При подозрении на неинфекционную причину может быть назначено ультразвуковое исследование. Также вам будет нужно сдать кровь и мочу на предмет увеличенного числа лейкоцитов и наличия токсичных веществ.
Иммунолог также сделает иммунограмму. Этот анализ поможет дать объективную картину состояния вашей иммунной системы. При плохих или недостаточно удовлетворительных результатах могут быть назначены иммуномодуляторы.

Причины воспаления лимфоузлов на шее у взрослой женщины или мужчины
При заболеваниях верхних дыхательных путей происходит воспалительный процесс, который приводит к распространению инфекции по кровотоку. И так как шейный лимфоотток находится ближе всего к участку заражения, то и воспалительный процесс там возникает в первую очередь. Поэтому первая и основная причина – это сопровождение таких диагнозов как ангина или тонзиллит. И чем сильнее недуг, тем больше становится опухоль, боль усиливается, а при пальпации можно почувствовать плотные лимфоидные ткани размером с грецкий орех или даже куриное яйцо.
Но не только бактерии могут стать возбудителем лимфаденита. К нему могут привести:
- ВИЧ;
- раковые метастазы;
- синдром Шарпа или иные патологии с соединительными тканями;
- частое употребление алкогольной продукции;
- хронические проблемы с иммунитетом и частые болезни;
- нарушения в работе щитовидной железы;
- отит уха;
- кариозные или иные зубные инфекции;
- ЗППП.
А также привести к такой реакции организма могут механические повреждения кожи, например, царапина грызуна или домашнего питомца. Рассмотрим подробнее возможные причины в зависимости от локализации.
Справа
- инфекционные заболевания горла;
- сбой работы одной стороны щитовидки;
- воспаление правой гланды;
- кариес.
Слева
Кроме вышеупомянутых факторов, которые могут быть с обеих половин, левосторонняя припухлость может свидетельствовать о нарушениях в работе ЖКТ и брюшной полости. Могут быть диагностированы:
Сзади
Если боль отдает в затылочную область, то велика вероятность, что у пациента инфекционный мононуклеоз,который развивается под действием вируса Эпштейн-Барра.
Это очень опасный диагноз, при котором может появиться светобоязнь, припухлость лица, кашель, озноб, жар, покраснение горла и кашель. Из-за увеличения селезенки начинает болеть живот.
За ухом
Причинами могут быть:
- отит;
- паротит;
- краснуха;
- фурункул или другие гнойные образования на слуховом проходе.
Под челюстью
Подчелюстные узлы воспаляются, как правило, при серьезных нарушениях иммунной системы либо при частых или хронических заболеваниях. Спровоцировать это могут:
- артрит;
- синдром Вагнера;
- красная волчанка;
- сывороточная болезнь.
Лечение воспаления лимфоузлов на шее у взрослого
При повышенной температуре следует принять жаропонижающие. При этом до 38,5 градусов терапевты не советуют пить лекарства, так как такая отметка свидетельствует об активной самостоятельной борьбе тела с патогенами. При сильном жаре можно принять антипиретики: «Парацетамол», «Вольтарен», «Ибуклин».
Если причина в отите, кариесе, фурункуле или иных сопутствующих заболеваниях, то нужно в первую очередь вылечить их, тогда отечность спадает со временем сама собой.
При хроническом лимфадените следует сделать иммунограмму, так как основная причина – это сниженный иммунитет. Следует начать прием иммуномодуляторов. Хорошее действие из этой категории лекарственных средств оказывает препарат «Цитовир-3». Он быстро и качественно повышает уровень интерферона в крови, что облегчает работу лимфоузлов.
При гнойном течении болезни следует точно следовать рекомендациям специалиста. Он может назначить:
- Антибиотики внутривенно или перорально. Обязательно необходимо допить назначенное количество лекарств, в обратном случае есть риск рецидива.
- Постельный режим. Для детей, а также для пациентов с запущенной стадией недуга или осложнениями, понадобится госпитализация.
- Хирургическое вмешательство – в редких случаях, когда есть риск разрыва абсцесса.
- Физиотерапевтические процедуры с помощью стимуляции лимфоидной ткани током или лазером.
Если воспаление вызвано вирусом, то могут быть назначены противовирусные препараты.
В редких случаях назначают «Преднизолон». Он помогает восполнить секрецию, которая выделяется надпочечниками и регулирует уровень лейкоцитов и лимфоцитов.
Среди наружных методов терапии можно выделить следующие мази:
- «Гепариновая».
- «Вишневского».
- «Диклофенак».
Они снимают воспаление, обезболивают. При этом следует учесть, что применять их нужно только в комплексе с таблетками.
Осложнения
Так как лимфоотток очищает кровяное русло от инфекции, то при нарушенной работе лимфатических узлов велика вероятность того, что патогены будут распространяться по всему организму и затронут жизненно важные органы. Если они достигнут головного мозга, то может начать менингит.
Вторая опасность – это сепсис, то есть заражение крови. Такое последствие может быть после гнойного течения болезни.
При переходе в хроническую стадию рецидивы могут повторяться часто, а иммунная система сильно ослабнет.

Профилактика
В качестве превентивной меры следует укреплять свой иммунитет и стараться избегать заболеваний верхних дыхательных путей. Нужно:
- Правильно питаться. В рационе ежедневно должны быть свежие овощи и фрукты. Исключите фастфуд и газировку.
- Следить за гигиеной. Мойте руки после каждого посещения общественных мест с большим скоплением людей.
- Постепенно закаляться.
- Укреплять свое тело упражнениями и занятиями спортом.
- Чаще гулять на свежем воздухе.
- 2-3 раза в год пить курс «Цитовир-3».

В статье мы рассказали, какие виды лимфаденита бывают, какие причины к нему приводят, а также как лечить воспаление лимфоузлов на шее. Будьте внимательны к своему здоровью и при первых признаках обращайтесь к врачу.
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:

Что такое воспаление лимфоузлов?
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микроорганизмов (бактерии, грибы, вирусы) или их токсинов.
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
- транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов;
- кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов;
- барьерная – обезвреживание и выведение попадающих в организм бактерий, вирусов, других чужеродных агентов.
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра. Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов. Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
- лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- подмышечные;
- локтевые;
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
- поясничные
- брыжеечные;
- подвздошные;
- подколенные;
- паховые.
Причины патологии
Воспаление лимфатических узлов бывает неспецифическим и специфическим Источник:
Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84 .Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания лор-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия – увеличение лимфатических узлов, не всегда сопровождающееся воспалением, может возникать при злокачественных новообразованиях, аллергических реакциях, аутоиммунных патологиях. Увеличение, а иногда и воспаление, лимфоузлов иногда наблюдается как у мужчин, так и у женщин, занятых тяжелым физическим трудом, тренирующихся с высокими нагрузками, так как лимфатические узлы вынуждены пропускать через себя большое количество лимфы, оттекающей от тканей и мышц при интенсивной работе и ускоренном метаболизме Источник:
Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65 .Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
- жалоб пациента – боль, общие симптомы;
- анамнеза – время начала заболевания, интенсивность развития, наличие сопутствующих патологий;
- общего осмотра – размер и консистенция лимфоузла, его подвижность, отек и гиперемия окружающих тканей.
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
- рентгенография грудной клетки;
- ультразвуковая доплерография лимфатических сосудов;
- рентгенография лимфатических сосудов с контрастом;
- компьютерная или магнитно-резонансная томография пораженных лимфоузлов;
- лимфосцинтиграфия.
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита проводится с кистозными образованиями, заболеваниями слюнных желез, гидраденитом, последствиями перенесенных миозитов, добавочной долькой молочной железы, поражениями узлов при злокачественных новообразованиях Источник:
Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169 .Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
- антибактериальная терапия – антибиотики широкого спектра действия либо, при выявленном возбудителе, направленного действия;
- противовирусные средства – при вирусной этиологии заболевания;
- противовоспалительные препараты – для снятия боли, снижения температуры, улучшения общего состояния;
- антигистаминные средства – для уменьшения проницаемости капилляров, снижения отечности;
- дезинтоксикационная терапия – энтеральным (обильное питье) или парентеральным (внутривенное капельное введение) путем, для выведения из организма продуктов распада бактерий, токсинов.
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Читайте также:


