Кольпоскопия кератоз нет что это
Обновлено: 25.04.2024
Кафедра акушерства и гинекологии Российской медицинской академии последипломного образования, Москва
кафедра акушерства и гинекологии Российской медицинской академии последипломного образования, Москва
Кафедра акушерства, гинекологии, перинатологии и репродуктологии факультета послевузовского профессионального образования врачей Первого Московского государственного медицинского университета им. И.М. Сеченова;
Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, Москва
Новые международные стандарты и классификации в кольпоскопии
Журнал: Российский вестник акушера-гинеколога. 2011;11(6): 79‑83
Подзолкова Н.М., Роговская С.И., Акопова Е.С. Новые международные стандарты и классификации в кольпоскопии. Российский вестник акушера-гинеколога. 2011;11(6):79‑83.
Podzolkova NM, Rogovskaia SI, Akopova ES. New international standards and classifications in colposcopy. Russian Bulletin of Obstetrician-Gynecologist. 2011;11(6):79‑83. (In Russ.).
Кафедра акушерства и гинекологии Российской медицинской академии последипломного образования, Москва
Статья основана на материалах Всемирного конгресса по кольпоскопии и патологии шейки матки в Бразилии, на котором в июле 2011 г. были пересмотрены и изменены многие вопросы номенклатуры кольпоскопии. В связи с новыми научными данными о роли вируса папилломы в генезе рака шейки матки современные подходы к диагностике и лечению женщин с патологией шейки матки во всем мире значительно изменились, оптимизировались и стандартизировались, что обусловливает необходимость обучения врачей новым подходам к ведению пациенток. В статье представлены современные аспекты диагностики и лечения патологии шейки матки, современные характеристики критериев кольпоскопии, а также последние классификации, одобренные на Всемирном конгрессе по кольпоскопии.
Кафедра акушерства и гинекологии Российской медицинской академии последипломного образования, Москва
кафедра акушерства и гинекологии Российской медицинской академии последипломного образования, Москва
Кафедра акушерства, гинекологии, перинатологии и репродуктологии факультета послевузовского профессионального образования врачей Первого Московского государственного медицинского университета им. И.М. Сеченова;
Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, Москва
Кольпоскопия (КС) - высокоинформативный, широко доступный и недорогой метод диагностики заболеваний шейки матки (ШМ), влагалища, вульвы, который существенно повышает эффективность обследования женщин с гинекологической патологией. Наряду с другими современными методами обследования КС позволяет выбрать оптимальные способы ведения пациенток и контролировать состояние эпителия шейки матки, влагалища и вульвы в различные физиологические периоды жизни женщины, может использоваться неоднократно. Актуальными остаются вопросы техники биопсии, методов и показаний к петлевой электроэксцизии, целесообразности применения индексов градации картин, новых классификаций и терминологии. Внедрение новых классификаций и появление новых знаний о генезе рака шейки матки требует переподготовки врачей.
Главная задача КС - выявить предраковые состояния эпителия ШМ, к которым относят дисплазию многослойного плоского эпителия (МПЭ) и эндоцервикального железистого эпителия, которая инициируется вирусом папилломы человека (ВПЧ).
Морфологические классификации
Термин «дисплазия» является морфологическим и одновременно клиническим понятием и включает в себя процесс пролиферации клеток с появлением в них атипии, особенно ядерной, с последующим изменением всей структуры эпителия, утратой нормального слоистого строения. В зависимости от интенсивности пролиферации клеток и выраженности структурной и клеточной атипии в эпителиальном пласте различают 3 степени дисплазии: легкой, умеренной и тяжелой степени, характеризующиеся появлением атипических клеток сначала в нижней трети, затем в нижних двух третях и, наконец, во всей толщине МПЭ, включая более поверхностные отделы. Состояние, при котором экспансия атипических клеток продолжается за пределы базальной мембраны, называют инвазивным раком.
Терминология и классификации в отношении предраковых состояний шейки матки меняются вместе с результатами новых исследований в этой области. Так, на 11-м Международном конгрессе по патологии шейки матки и КС (1975 г.) вместо наименования «дисплазия и карцинома iп situ» был предложен термин «цервикальная интраэпителиальная неоплазия» (CIN) с выделением 3 степеней тяжести: CIN I и CIN II степени соответствуют дисплазии легкой и умеренной степени, CIN III - включает одновременно дисплазию тяжелой степени и преинвазивную карциному. Объединение в ClN III дисплазии тяжелой степени и карциномы iп situ было связано со сходством их ультраструктурных и цитогенетических особенностей, а также биологической потенции.
Однако в конце XX века было установлено, что изменения эпителия, характерные для дисплазии, наблюдаются при инфицировании ВПЧ. В отношении подобных структурных изменений использовали наименования «койлоцитотическая атипия», «койлоцитоз», «плоская кондилома», которые стали объединять с терминами «легкая дисплазия», CIN I ввиду сходства их морфологических особенностей и трудностей дифференцировки.
Поэтому с целью лучшего понимания сущности предраковых процессов в шейке матки Национальным институтом по изучению рака (США) разработана их новая цитологическая классификация (Bethesda system, 1988 г., с последующим пересмотром в 1991 г. в классификации по терминологии Бетезда-системы ТБС). В ТБС группа дисплазии легкой степени объединена с группой цитологических изменений при папилломе вирусной инфекции (ПВИ) (койлоцитотическая атипия, плоская кондилома) в группу плоскоклеточных интраэпителиальных поражений низкой степени (LSIL), а CIN II-III объединены в группу плоскоклеточных интраэпителиальных поражений высокой степени (HSIL).
Термины LSIL и HSIL постепенно экстраполируются на гистологические критерии предрака и клинико-кольпоскопическую практику. ТБС в экономически развитых странах применяется для обозначения клинико-кольпоскопических ситуаций, так как при проведении скрининговых программ важно придерживаться одинаковых классификаций и терминологии, что гарантирует преемственность среди смежных специалистов.
Кольпоскопия как метод исследования
Расширенная КС - наиболее эффективная и распространенная методика - осмотр эпителия с применением различных эпителиальных и сосудистых тестов, при которых оценивается реакция тканей в ответ на обработку медикаментозными составами. В технологическую цепь КС включены осмотр тканей под разным увеличением, с использованием фильтра, после обработки растворами уксусной кислоты и Люголя. Каждый этап позволяет уточнить кольпоскопические данные, так как метод является в известной мере субъективным и требует достаточной подготовки и квалификации.
Кольпоскоп представляет собой укрепленную на штативе оптическую систему (бинокулярную лупу) с системой направленного освещения. Рекомендуется применять бинокулярный кольпоскоп, так как монокулярные приборы и цифровые устройства без окуляров имеют низкую эффективность исследования ввиду невозможности получить объемную трехмерную картину.
Чтобы быть удобным при ежедневном использовании в поликлинической практике, кольпоскоп должен быть надежен, иметь качественную оптику и мощный источник света, легко перемещаться по осям, без больших усилий врача. Прибор должен иметь градуированное трех- и пятикратное увеличение (наиболее часто используется увеличение в 4, 6, 9, 12, 14 раз), при котором возможна более эффективная диагностика изменений в эпителии или в сосудах шейки матки, влагалища и вульвы.
Весьма удобным для практики является испанский кольпоскоп «Оптомик», недавно появившийся в России, преимуществами которого являются европейская сборка, сертифицированное производство по стандартом ЕЭС, международный сертификат качества, долгий срок службы, высокое качество линз производства Германии, которое дает объемное и качественное изображение.
Так называемая параллельная оптика данного прибора позволяет долго на нем работать, уменьшает нагрузку на глаза врача, при этом исключается частичная потеря изображения при подключении светоделителя с видеокамерой для передачи данных на монитор или персональный компьютер (ПК). Программное обеспечение позволяет вести базу данных пациенток, делать отборы по разным параметрам, фиксировать результаты осмотров и манипуляций. Прибор имеет легкую механическую регулировку межзрачкового расстояния, диоптрий, точной фокусировки для получения качественного изображения. Максимальная подвижность шарнирной стойки, жесткость фиксации в заданном положении обеспечивают удобное расположение кольпоскопа по отношению к пациентке и облегчает работу врача. Имеется возможность выбора варианта освещения - галогеновое, светодиодное, ксеноновое. Ксеноновое освещение дает яркое, контрастное и естественное изображение исследуемой области, что особенно важно для проведения хирургических вмешательств. Данный вид освещения возможен только на кольпоскопе «Оптомик».
Крепления кольпоскопа можно модифицировать: на пятиколесное основание, к стене, к креслу, что позволяет экономить пространство кабинета. Имеется возможность подключить к источнику света кольпоскопа эндоскопическую видеокамеру для проведения диагностической гистероскопии, при этом нет затрат на дополнительный источник света. Имеется возможность подключения лазера через специальный манипулятор.
Терминология и классификации в кольпоскопии
Наиболее признанной в последние годы является международная терминология кольпоскопических терминов, принятая в 1990 г. на Всемирном конгрессе по патологии шейки матки и КС в Риме, пересмотренная в 2002 г., когда термин «лейкоплакия» был заменен на «кератоз», с чем тоже не совсем можно было согласиться.
Номенклатурный комитет Международной Федерации по КС и патологии шейки матки в течение последних лет подверг серьезной ревизии данную классификацию, была предложена новая номенклатура с учетом современных знаний; она длительное время была размещена на сайте Федерации и многие кольпоскописты, в том числе российские, приняли участие в обсуждении. Классификация была пересмотрена и модифицирована на конгрессе в Рио-де-Жанейро в июле 2011 г.

В соответствии с новой классификацией, предложенной Номенклатурным комитетом Международной Федерации по КС и патологии шейки матки (IFCPC), одобренной на 14-м Всемирном конгрессе IFCPC в июле 2011 г. в Бразилии, в группу аномальных картин снова возвращена лейкоплакия, а многие другие признаки представлены в более детальном виде. Новая классификация, которая представляется авторам более удобной для практикующего врача, отражена в табл. 1.
Как известно, кольпоскопическая картина зоны трансформации (ЗТ) зависит от степени замещения цилиндрического эпителия (ЦЭ) плоским и от характера метаплазии. Плоский метапластический эпителий ЗТ долгое время остается тонким, и поэтому участок на месте бывшей эктопии, уже покрытый плоским эпителием, долго выглядит красным, после обработки уксусной кислотой слегка белеет. Чем ниже степень зрелости эпителия, тем более неблагоприятно он выглядит при КС.
Закрытые железы белесовато-желтоватого цвета полусферически выступают над окружающей тканью, на их поверхности выявляется равномерный сосудистый рисунок с радиально расположенными сосудами, идущими от периферии к центру. Кроме того, здесь часто можно наблюдать многочисленные разветвленные, похожие на дерево, сосуды.
Так называемые открытые железы (ОЖ) определяются в виде темных точечных отверстий различной величины. Из-за давления секрета при внимательном кольпоскопическом осмотре можно наблюдать выделение слизи через отверстия. Вокруг протоков часто наблюдается нежный светлый ободок многослойного плоского эпителия. Это признак нормы. Плотный валикообразный светлый ободок вокруг ОЖ расценивается как неблагоприятный признак атипии. При наличии сосудов в нормальной ЗТ под действием уксусной кислоты они сужаются и сокращаются, вся ЗТ становится равномерно бледной.
Аномальные кольпоскопические картины включают в себя различные признаки, подозрительные в отношении интраэпителиальных неоплазий. Раньше их называли атипическими, однако от этого термина пришлось отказаться, поскольку большинство из них неспецифичны и, кроме CIN, могут быть характерны и для некоторых других состояний, в частности, хронических цервицитов, незрелой метаплазии и т.п.
Одним из важнейших критериев оценки кольпоскопической картины является наличие или отсутствие визуализации зоны стыка эпителиев (удовлетворительная/неудовлетворительная или адекватная/неадекватная кольпоскопическая картина). В новой номенклатуре предпочтение отдается разделению ЗТ на 3 типа.

По соотношению экзоцервикального и эндоцервикального компонентов ЗТ принято разделять на 1-й, 2-й и 3-й типы, которые представлены на рисунке. Рисунок 1. Типы зоны трансформации в зависимости от соотношения экзо- и эндоцервикального компонента. a - ЗТ 1-го типа: полностью на экзоцервиксе, полностью визуализируется, любых размеров; б - ЗТ 2-го типа: не полностью на экзоцервиксе, имеет эндоцервикальный компонент, полностью визуализируется, любых размеров; в - ЗТ 3-го типа: полностью не визуализируется, не полностью на экзоцервиксе, имеет больной эндоцервикальный компонент, любых размеров, КС неудовлетворительная, стык в эндоцервиксе не виден.
Ацетобелый эпителий (АБЭ) считается наиболее важным кольпоскопическим признаком. По интенсивности выделяют беловатый, белый, густой белый эпителий; при этом он бывает плоским или папиллярным. Первые два могут быть показателями как LSIL, так и других состояний: воспалений, цервицита и т.п. Последние более характерны для HSIL. Согласно классификации, АБЭ может быть тонким или плотным (нежный и грубый). Главная кольпоскопическая характеристика этого признака в том, что чем интенсивнее белеет ткань после обработки уксусной кислотой и чем дольше сохраняет этот эффект, тем серьезнее и глубже поражение. Четкие контуры белого эпителия, быстро проявляющаяся реакция, ярко выраженная интенсивность цвета и способность длительно сохранять бело-серый цвет свидетельствуют о высокой вероятности атипии. АБЭ может появиться и вне ЗТ на фоне неизмененного многослойного плоского эпителия.
Термин «йод-негативная зона» (ЙНЗ), в отличие от терминов «кератоз» или «лейкоплакия», характеризует изменение многослойного плоского эпителия, которое можно заметить только после нанесения раствора Люголя. ЙНЗ представляет собой, как правило, кератинизированный эпителий, однако прогнозировать качество тканей под ороговевшим слоем кольпоскопически невозможно, поэтому большинство авторов считают необходимым производить прицельную биопсию с этих участков. ЙНЗ может соответствовать незрелой метаплазии, CIN, локальной атрофии МПЭ при низком уровне эстрогенов. Мелкие очаги ЙНЗ эпителия особой тревоги не вызывают. Поэтому этот признак отнесен в группу аномальных неспецифических картин.
Пунктация (П), или точечность, соответствует старому термину «основа» и представляет собой одно из проявлений атипической васкуляризации эпителия. Гистологически пунктация представляет собой зону эпителия с удлиненными стромальными папиллами (выростами), в каждой из которых имеется сосудистая петля, доходящая почти до поверхности, пенетрирующая эпителий.
Мозаика (М) соответствует старому термину «поля». Гистологически это разветвленные в эпителии стромальные папиллы (выросты) с сосудами внутри. Практически М представляет собой островки МПЭ или атипического эпителия, окруженные сосудистыми линиями. При этом массивные тяжи плоского эпителия могут глубоко внедряться в подлежащую ткань. Невооруженным глазом мозаика и пунктация обычно не видны.
В практике чаще встречаются нежные М и П и напоминают сетчатую мраморность и точечность. После обработки уксусной кислотой рисунок и границы М становятся более определенными в виде сети бледных красных линий. Аномальная М обычно йоднегативна. Йодпозитивными становятся М и П, свойственные воспалению и папилломавирусной инфекции. Нежные М и П - очень светлые, проявляются ненадолго, неинтенсивные, часто сопровождают процессы метаплазии. Грубые М и П напоминают булыжную мостовую.
Атипия сосудов проявляется в виде хаотически расположенных, не анастомозирующих сосудов причудливой формы. Они могут быть сильно извитыми или резко обрывающимися, иметь штопорообразную или шпилькообразную форму, иногда вид запятых или петель. После обработки раствором уксусной кислоты сокращения атипических сосудов не происходит из-за отсутствия в них нормального мышечного слоя. Отсутствие такой реакции - важный признак атипии.
Иногда инвазивный рак может быть клинически очевиден и без проведения КС, представляя собой значительные топографические изменения, когда уже можно применить термин «распадающаяся опухоль». Клинические формы рака легко диагностируются при обычном гинекологическом исследовании невооруженным глазом и пальпации. Экзофитная опухоль или кратерообразная язва с некротическим налетом хорошо видны на фоне резко деформированной и гипертрофированной шейки деревянной плотности. Обычно развитая раковая опухоль лучше просматривается при макроскопическом обследовании. Клиническая картина начальных форм рака неспецифична.
Другие кольпоскопические картины
При кольпоскопии можно определить еще целый ряд других доброкачественных образований: эрозии, полипы, кондиломы, эндометриоз и т.п.
Новая классификация предложена также и в отношении петлевой электроэксцизионной процедуры - иссечения аномальной ткани тонкой проволочной электропетлей различных размеров и формы с захватом нижней части цервикального канала.

В соответствии с новой классификацией, предложенной IFCPC, одобренной на 14-м Всемирном конгрессе IFCPC в июле 2011 г. в Бразилии, целесообразно внедрять в практику новые характеристики метода, представленные в табл. 2.
Таким образом, в настоящее время международным сообществом предпринимаются попытки оптимизировать подходы к раннему выявлению предраковых состояний шейки матки, внедрение которых в практику должно способствовать усилению преемственности между специалистами, упрощению оформления медицинской документации, повышению эффективности диагностики и лечения, что будет снижать заболеваемость раком шейки матки.
Что такое эктопия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пенкиной Анны Евгеньевны, гинеколога со стажем в 26 лет.
Над статьей доктора Пенкиной Анны Евгеньевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
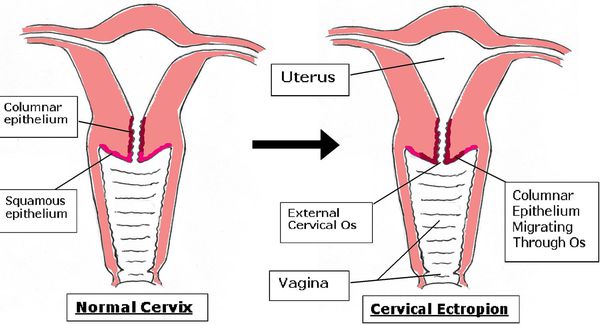
Эктопия шейки матки — состояние шейки матки, которое характеризуется смещением кнаружи границы между цилиндрическим и многослойным плоским эпителием.
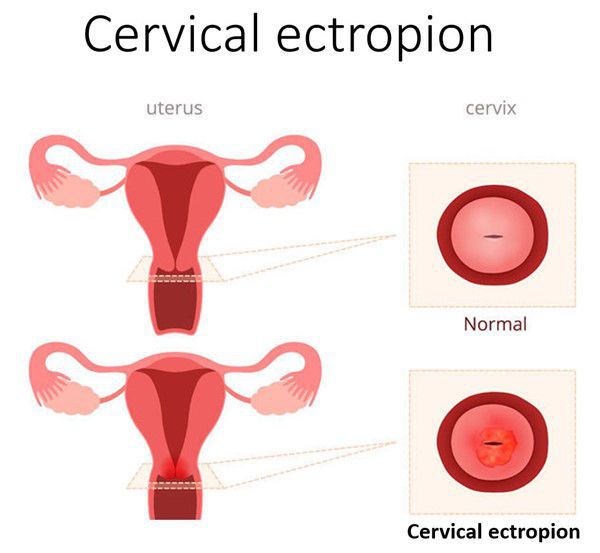
В норме цилиндрический эпителий выстилает канал шейки матки изнутри, а многослойный плоский должен покрывать видимую часть шейки матки. При эктопии цилиндрический эпителий в той или иной степени выходит на поверхность влагалищной части шейки матки. Такое расположение для него нетипично. Цилиндрический эпителий плохо приспособлен к кислой вагинальной среде, что вызывает ряд проблем. Данное состояние иногда называют ложной, железистой или псевдоэрозией, а также эндоцервикозом или железисто-мышечной гиперплазией [3] [9] [13] .
У молодых нерожавших девушек до 25 лет эта патология встречается более чем в 50 % случаев [8] . Женщины старше 40 с ней практически не сталкиваются. Сейчас считается, что неосложнённая эктопия у девочек-подростков, женщин раннего репродуктивного возраста, а также у беременных является вариантом физиологической нормы.
В иных случаях приобретённую эктопию расценивают как фоновое заболевание половой сферы, имеющее мультифакторную природу и потенциально способное при определённых предрасполагающих условиях спровоцировать развитие злокачественноного новообразования (рака шейки матки) [6] .
Факторы, способствующие развитию эктопии.
- наследственная предрасположенность;
- раннее начало менструаций (в возрасте моложе 12 лет);
- сбои менструального цикла;
- неправильное половое развитие;
- хронические болезни, в том числе воспалительные заболевания репродуктивной сферы;
- эндокринная патология [17] ;
- нарушения функции иммунной системы.
- инфекции, передающиеся половым путём, особенно вирус папилломы человека, а также хламидийная, микоплазменная, герпесвирусная инфекции и др. [2][12] ;
- травматизация шейки матки (аборты, осложнённые роды, частое и длительное применение химических методов контрацепции);
- нерациональное использование гормональных противозачаточных средств;
- профессиональные вредности, неблагоприятные экологические факторы, вредные привычки.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эктопии шейки матки
Неосложнённая эктопия не даёт каких-либо субъективных симптомов и обычно обнаруживается гинекологом в ходе профилактического осмотра в зеркалах. Выглядит она как бледно-розовое или ярко-красное пятно неправильной формы с зернистой поверхностью, располагающееся вокруг наружного зева шейки матки [3] .
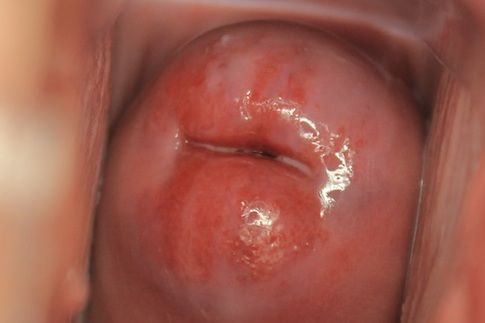
Характерным симптомом при кольпоскопическом осмотре также является особая реакция участка эктопии на пробы с уксусной кислотой и раствором Люголя (5 % водный раствор йода). Эктопированный участок бледнеет и раствором Люголя не окрашивается.
Осложнённые формы [10] нередко сочетаются с воспалительными проявлениями в половых путях и могут сопровождаться обильными белями, ощущением зуда в области вульвы, болезненностью при половых актах, иногда — кровянистыми выделениями после полового акта [15] .
Зачастую эктопию обнаруживают при обращении пациентки к гинекологу по поводу нарушений менструального цикла и/или проблем с зачатием. Однако до сих пор не удалось выяснить, является ли эктопия причиной данных нарушений либо имеет с ними общие предпосылки.
Патогенез эктопии шейки матки
Патогенез эктопии шейки матки продолжает изучаться. Выдвигается целый ряд теорий развития данного состояния [15] .
Врождённая эктопия формируется во внутриутробном периоде, когда смещение границ эпителия считается нормальным этапом развития. Это физиологическое состояние, не требующее лечения и не представляющее опасности в плане озлокачествления. Причины сохранения смещения в подростковом и молодом возрасте до конца не выяснены [3] .
Место стыка двух видов эпителия, в которой происходят изменения, называется зоной трансформации. Она особенно уязвима в плане развития злокачественных новообразований. Около 90 % случаев рака шейки матки развивается именно здесь.
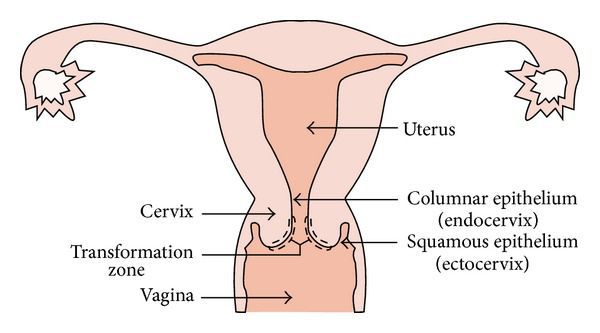
Атипично расположенный цилиндрический эпителий более подвержен внешним влияниям, хуже защищён от инфекций. Интенсивное деление клеток зоны трансформации повышает вероятность возникновения нежелательных мутаций, которые в итоге могут стать причиной развития опухолей [6] .
Воспалительная теория развития приобретённой эктопии подтверждается тем, что это состояние довольно часто сочетается с хроническими воспалительными процессами в органах репродуктивной сферы, инфекциями, передающимися половым путём. Согласно воспалительной теории, участок эктопии представляет собой своеобразный резервуар патологической микрофлоры, поддерживающей хроническое воспаление.
Иммунологическая теория связывает формирование эктопии с нарушениями местного гуморального и клеточного иммунитета, в частности, с понижением активности Т-лимфоцитов и повышением синтеза отдельных классов иммуноглобулинов. Шейка матки обеспечивает иммунный барьер на пути внешних неблагоприятных факторов. С этой целью вырабатывается особый слизистый секрет, имеющий сложный состав, который может нарушаться вследствие воздействия тех же гормональных колебаний и других факторов. Выраженность эктопии, как правило, положительно взаимосвязана с выраженностью иммунологических нарушений.
Согласно дисгормональной теории [17] появление цилиндрического эпителия за пределами наружного зева спровоцировано нарушением баланса между эстрогенами и прогестероном, к которым особенно чувствительны клетки зоны трансформации. У женщин с проблемами менструального цикла эктопия диагностируется в несколько раз чаще.
Травматическая теория отводит решающую роль в развитии цервикальной эктопии различным повреждениям шейки матки: разрывы при осложнённых родах, аборты, гинекологические операции и другие вмешательства могут нарушать кровоснабжение и иннервацию (связь с центральной нервной системой), что, в свою очередь, ведёт к изменениям.
В целом единая теория до сих пор не сформулирована. Вероятнее всего, истинный механизм развития эктопии представляет собой сочетание компонентов разных теорий.
Классификация и стадии развития эктопии шейки матки
Существует Международная классификация болезней (МКБ-10), Международная гистологическая классификация опухолей, Международная классификация кольпоскопических терминов, в которых представлены основные виды поражений шейки матки. Эти классификации используются исключительно специалистами — врачами-гинекологами — они малопонятны для людей без медицинского образования. А для общего представления можно представить следующую классификацию.
По времени возникновения выделяют врождённую и приобретённую эктопию [13] .
- Врождённая эктопия обнаруживается у женщины, которая недавно начала половую жизнь, при первом визите к гинекологу.
- Приобретённая эктопия диагностируется на ранее неизменённой шейке матки в том случае, если предыдущие гинекологические осмотры не обнаруживали признаков эктопии.
По признаку наличия осложнений различают осложнённые [10] и неосложнённые клинические формы.
По характеру течения эктопия шейки матки может быть ранней рецидивирующей, если после проведённого лечения она вновь обнаруживается через 2-3 месяца, и поздней рецидивирующей, если до рецидива прошло 6 месяцев или более.
По морфологическим признакам эктопия шейки матки подразделяется на следующие варианты и их сочетания:
- поверхностная;
- железистая (фолликулярная) — характеризуется воспалительными признаками, скоплением желёз, разветвленными железистыми ходами;
- папиллярная (гистологически выявляются сосочковые структуры);
- кистозная;
- эпидермизирующаяся.
По течению цервикальная эктопия может быть прогрессирующей (пролиферирующей), стационарной (простой) и заживающей (находящейся в фазе обратного развития).
Осложнения эктопии шейки матки
К числу патологий, осложняющих течение цервикальной эктопии [10] , относят:
- различные проявления воспаления: вагинит (кольпит), эндоцервицит, эндометрит;
- образование истинной эрозии;
- эктропион — выворот шейки матки; — уплотнение и ороговение многослойного плоского эпителия (предраковое заболевание);
- прогрессирующая дисплазия различной степени тяжести;
- плоскоклеточный рак [6] .
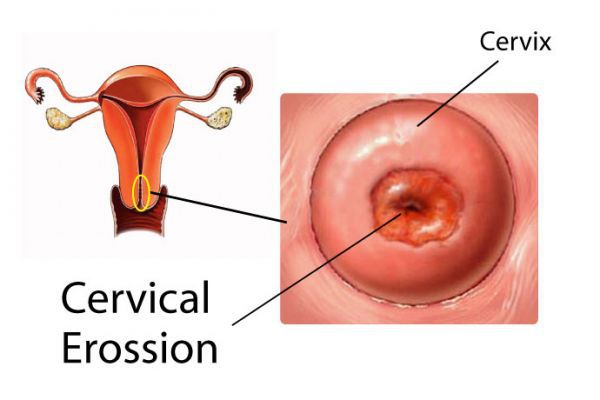
Согласно отдельным исследованиям, эктопия может способствовать различным осложнениям в ходе беременности, вплоть до спонтанных абортов, а также повышать риск травматизации половых путей при родах. Есть данные о том, что эктопия может быть повинна в 2,7 % случаев репродуктивных потерь (невынашивания, замерших беременностей и др.) [18] . Например, осложняющий эктопию эндоцервицит способен спровоцировать восходящее инфицирование плодного яйца и преждевременный разрыв его оболочек.
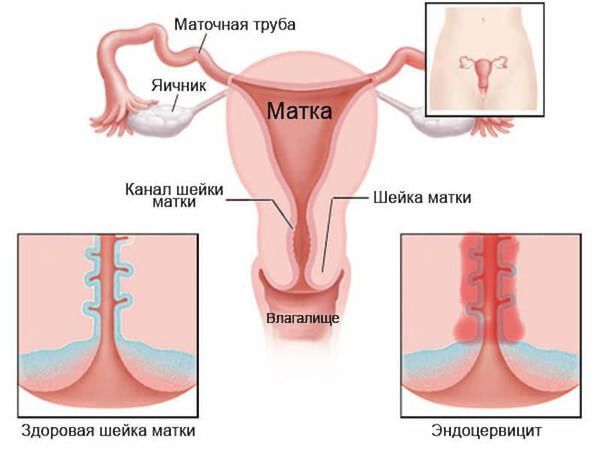
Инфекционно-воспалительные явления в половых путях могут не только ухудшать течение беременности, осложнять родовой процесс, но и затягивать восстановление женщины в послеродовом периоде, иногда приводя к серьёзным проблемам, например:
- несостоятельность швов;
- лохиометра — задержка отделяемого секрета (лохий) в полости матки;
- субинволюция матки — замедленное восстановление дородовых размеров матки;
- эндометрит — воспалительное заболевание внутреннего слоя матки.
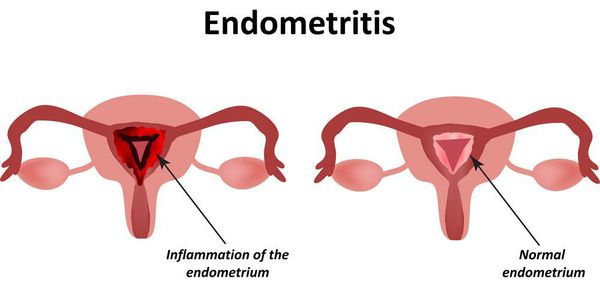
Пациентке, страдающей эктопией, трудно самостоятельно заподозрить у себя развивающиеся осложнения, например, злокачественный процесс. Ведь до некоторых пор они не дают явных симптомов. Именно поэтому так важно своевременно проходить профилактические гинекологические обследования. Тем не менее, когда в качестве осложнений выступают воспалительные процессы, женщину могут беспокоить:
- зуд и жжение в области вульвы;
- тянущие боли и дискомфорт внизу живота;
- общее недомогание, повышение температуры тела;
- обильные белые выделения, иногда с неприятным запахом;
- болезненность при половых контактах и появление после них кровянистых выделений.
Диагностика эктопии шейки матки
Для полноценной диагностики необходимо пройти комплексное обследование. Оно включает следующие методы:
- анализ жалоб, анамнеза жизни, наследственных особенностей, сексуальной активности, применяемых методов контрацепции, выявление отклонений менструальной функции, уточнение акушерско-гинекологического анамнеза;
- гинекологический осмотр в зеркалах (эктопия имеет характерные визуальные признаки, которые затем уточняются в ходе кольпоскопии);
- онкоцитологическое исследование соскоба с влагалищной части шейки матки и из цервикального канала (метод Папаниколау) [16][20] ;
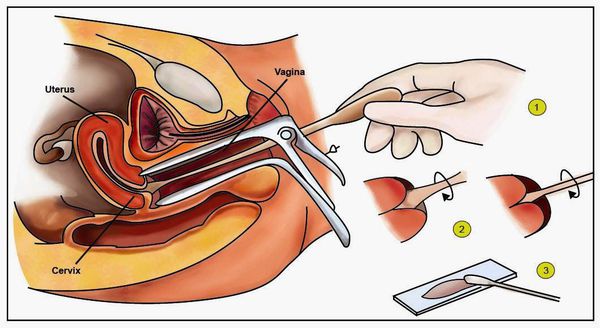
- расширенная кольпоскопия (пробы с уксусной кислотой и раствором Люголя), видеокольпоскопия [19] ;
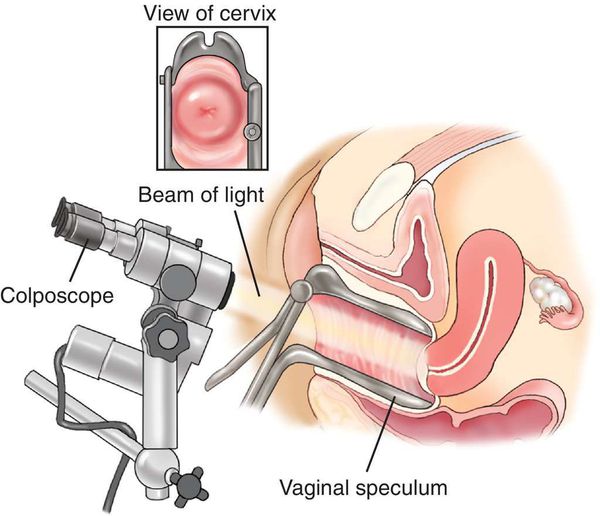
- гистологическое исследование материала, полученного в результате прицельной биопсии под кольпоскопическим контролем [16] ;
- исследования на предмет наличия инфекций, передаваемых половым путём (бактериоскопическое, бактериологическое, ПЦР) [2][12] ;
- при обнаружении папилломавирусной инфекции (штаммы высокого онкогенного риска) необходимо определить степень вирусной нагрузки;
- изучение гормонального профиля;
- определение иммунного статуса (иммунограмма).
Диагностикой обычно занимается гинеколог. При гормональных нарушениях может потребоваться консультация гинеколога-эндокринолога, при высокой степени дисплазии, подозрении на злокачественный процесс — онкогинеколога.
Лечение эктопии шейки матки
Неосложнённая цервикальная эктопия не требует лечения. Однако такая пациентка находится в группе риска, поэтому ей показано диспансерное наблюдение: ежегодное прохождение плановых профилактических осмотров с кольпоцитологическим и бактериоскопическим исследованием.
Случаи цервикальной эктопии, осложнённые дисплазией высокой степени, должны лечиться онкогинекологом.
В остальных случаях выделяют следующие основные цели лечения [10] [13] :
- купирование воспалительного процесса;
- коррекция гормональных отклонений;
- иммунокоррекция;
- нормализация вагинальной микрофлоры [14] ;
- деструкция изменённых участков тканей;
- стимуляция восстановления многослойного плоского эпителия;
- предупреждение рецидивов.
Медикаментозная терапия включает следующие группы лекарственных средств:
- противовоспалительные препараты;
- средства для антимикробной и противовирусной терапии [12] ;
- препараты, способствующие нормализации микробиоценоза влагалища [14] ;
- иммуномодуляторы;
- средства для коррекции выявленных гормональных нарушений.
Немедикаментозное лечение
Довольно широко применяются деструктивные методы лечения, являющиеся менее травматичными, нежели полномасштабное хирургическое вмешательство. К ним относятся:
- электрокоагуляция;
- химическая, фармакологическая коагуляция;
- криодеструкция;
- лазерная коагуляция [4][5] ;
- радиоволновая хирургия [1][11] .
Наиболее прогрессивными из деструктивных методов являются лазерная коагуляция и радиоволновая хирургия. Обе методики малотравматичны, отличаются быстрым заживлением, не приводят к обильным кровотечениям, имеют крайне низкий риск других осложнений. Лечебные манипуляции выполняются амбулаторно, практически не влияют на трудоспособность пациентки, имеют минимальные ограничения в периоде реабилитации.
Метод лазерной коагуляции основан на применении высокоэнергетического лазерного луча, под действием которого происходит мгновенное выпаривание тканей на заданную глубину. Наиболее приемлемым и эффективным аппаратом для устранения патологии шейки матки является СО2-лазер [4] [5] . Метод показан для применения у молодых нерожавших пациенток [7] , так как не затрагивает менструальную и репродуктивную функцию.
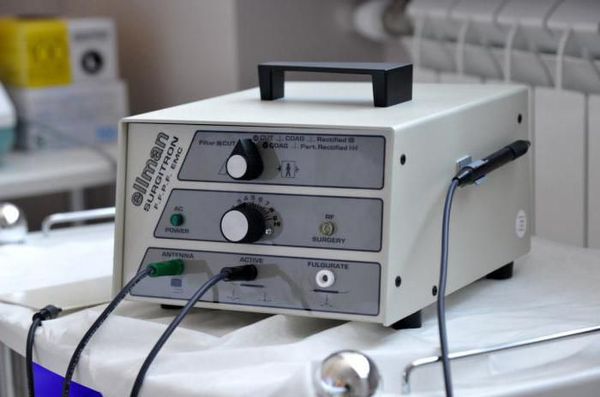
Радиоволновая хирургия (аппарат "Сургитрон") также используется для коагуляции (прижигания) патологических тканей [1] [11] . Метод основан на воздействии высокочастотного электромагнитного поля. Его преимущество заключается в том, что он позволяет при необходимости получить неповреждённый фрагмент патологической ткани с целью исключения онкопатологии.
Хирургическое лечение
К хирургическому вмешательству (реконструктивно-пластическим операциям) прибегают в случаях сочетания цервикальной эктопии с высокой степенью дисплазии, а также при выраженных деформациях шейки матки.
Поскольку цервикальная эктопия представляет собой проблему преимущественно молодых женщин [7] , важно, чтобы лечение было не только эффективным, но и максимально бережным, чтобы обеспечить анатомо-функциональную полноценность шейки матки и сохранить репродуктивную функцию. Выбор тактики лечения зависит от возраста пациентки, выраженности и стадии процесса, имеющихся осложнений, особенностей микрофлоры, гормонального и иммунного статуса, сопутствующей патологии и многого другого.
Как правило, обнадёживающие результаты даёт комплексное лечение с применением разных методов. Так, например, при сочетании цервикальной эктопии и папилломавирусной инфекции с высокой вирусной нагрузкой лазерную вапоризацию (выпаривание патологического эпителия) предваряют противовирусной терапией, иммунокоррекцией.
Прогноз. Профилактика
В подавляющем большинстве случаев эктопии шейки матки прогноз для жизни и здоровья остаётся благоприятным.
Специфических мер профилактики данного вида патологии пока не разработано. В целом для понижения вероятности развития цервикальной эктопиии и её осложнений следует придерживаться следующих рекомендаций [15] :
- регулярно проходить профилактическое гинекологическое обследование с целью своевременного выявления воспалительных заболеваний половой сферы, а также их эффективного лечения;
- в случае выявления гормонального дисбаланса проводить его полноценную коррекцию под руководством специалиста;
- осуществлять подбор методов контрацепции исключительно в содружестве с врачом, не злоупотреблять химическими методами контрацепции;
- не заниматься самолечением, не злоупотреблять антибиотиками, спринцеваниями, оберегать нормальную вагинальную микрофлору [14] ;
- практиковать ответственное сексуальное поведение (предохраняться не только от нежелательной беременности, но и от инфекций, передающихся половым путём [12] , не допускать случайных половых контактов);
- своевременно вакцинироваться против высокоонкогенных штаммов папилломавирусной инфекции;
- избегать абортов;
- укреплять иммунную систему;
- вести здоровый образ жизни (отказаться от вредных привычек, питаться рационально, закаляться).
В плане вторичной профилактики у пациенток с папилломавирусной инфекцией после успешно проведённого лечения цервикальной эктопии рекомендуется регулярное наблюдение (не менее четырёх раз в течение первого года) с обязательным определением вирусной нагрузки и экспрессии онкопротеина Е7.
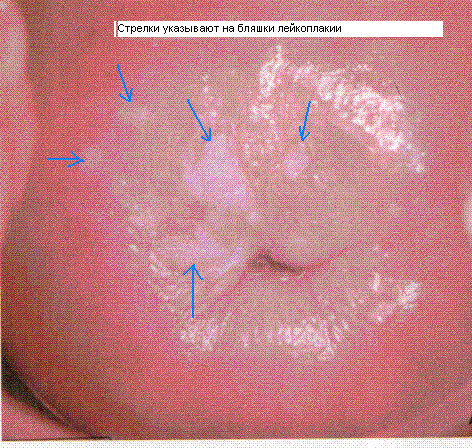
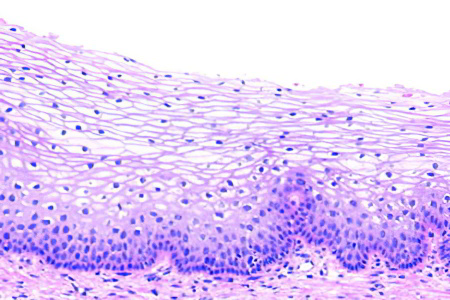
Гиперкератоз плоского эпителия или лейкоплакия – распространенная гинекологическая патология среди женщин детородного возраста. Болезнь часто обнаруживается при профилактическом гинекологическом осмотре. Визуально патологию определяют по наличию на слизистой нижнего сегмента матки белых выпуклых бляшек, разного размера и формы. Никаких симптомов женщина может не испытывать. Для постановки окончательного диагноза проводятся дополнительные анализы: соскоб шейки матки, кольпоскопия и биопсия. Выбор лечения зависит от разновидности гиперкератоза: от антибактериальных и гормональных препаратов до хирургических методов.
Что такое лейкоплакия шейки матки
Болезнь представляет собой разрастание, утолщение и ороговение эпителиального слоя слизистой влагалищного или нижнего отдела матки, реже – цервикального канала. Нарушение развивается из-за отложения в эпителиальной ткани кератина, жиров и постепенной перестройки клеток, в результате которой образуются плотные чешуйки. Опасность лейкоплакии заключается в высоком риске преобразования патологии в рак, поэтому в гинекологии этому нарушению уделяют повышенное внимание.

Признаки патологии
Болезнь чаще протекает бессимптомно. В редких случаях нарушение сопровождается обильными жидкими выделениями белого цвета с неприятным запахом. Иногда наблюдается выделение крови после полового контакта.
Чаще обнаруживается гиперкератоз во время гинекологического осмотра с помощью зеркал. Визуально патологию определяют по наличию на слизистой нижнего сегмента матки белых выпуклых бляшек, разного размера и формы.
Причины болезни
Развитие лейкоплакии часто связывают с инфицированием вирусом папилломы человека (ВПЧ). Этот патоген попадает в организм при незащищенном половом акте и обнаруживается у половины женщин репродуктивного возраста. Серьезную опасность представляют разновидности вируса с высоким онкогенным риском, ведь именно они часто обнаруживаются у пациенток с гиперкератозом. Попав в организм, ВПЧ часто не вызывает никаких симптомов. В отдельных случаях у инфицированных обнаруживаются кондиломы - характерные образования на слизистой половых органов.
Как правило, в течение 2 лет ВПЧ подавляется естественным иммунитетом и не представляет опасности, однако иногда вирус так и остается в организме, что повышает риск развития гиперкератоза плоского эпителия.
Помимо этого также выделяют ряд факторов, благоприятствующих возникновению болезни:
- гормональные нарушения, в том числе сбои в работе щитовидной железы и сахарный диабет;
- нарушение регуляции менструального цикла на уровне гипоталамуса и гипофиза;
- те или иные нарушения менструального цикла, в том числе и аменорея – отсутствие месячных в течение полугода;
- инфекции, передающиеся половым путем: трихомониаз, гонорея, хламидиоз, герпес, цитомегаловирусная инфекция и др.;
- эрозии и эктопии;
- снижение местного иммунитета;
- воспаления влагалища и цервикального канала;
- травмы слизистой, полученные в результате абортов, выскабливания и других агрессивных гинекологических вмешательств.
Также повышают риск развития лейкоплакии регулярные грубые половые акты и хаотичная интимная жизнь без применения барьерных средств контрацепции.

Виды лейкоплакии
Эпителий нижней зоны влагалищной части матки или эктоцервикса состоит из нескольких слоев: поверхностный, промежуточный, парабазальный и базальный. Исходя из того, какие слои оказались поражены, выделяют два типа гиперкератоза плоского эпителия:
- Простой. Характеризуется поражением клеток поверхностного слоя и отсутствием патологических изменений в остальных слоях. В этом случае нарушение считается фоновым, то есть повышающим риск развития онкологии при наличии других неблагоприятных факторов.
- Пролиферативный. При этой форме кератоза поражаются все слои эпителия эктоцервикса. Нарушается деление и дифференцировка клеток.
Пролиферативный гиперкератоз также называют дисплазией шейки и расценивают это состояние как предраковое. В этом случае требуется хирургическое вмешательство и тщательное наблюдение.
Диагностика
Первичный метод диагностики – визуальный гинекологический осмотр.
Для постановки окончательного диагноза назначаются следующие способы исследования:
- Анализ соскоба шейки матки на наличие атипичных клеток. При патологии в исследуемом материале определяются клетки с признаками ороговения, плотные чешуйки.
- Кольпоскопия – метод исследования нижнего сегмента матки с помощью специального прибора – кольпоскопа, позволяющего рассмотреть ткани под увеличением. В диагностике гиперкератоза применяется для определения характера и оценки размеров пораженной ткани.
- Шиллер–тест. Проводится в ходе кольпоскопии и заключается в нанесении на слизистую нижней части матки йодного раствора. Атипичные участки не окрашиваются йодом.
- Выскабливание цервикального канала – способ, подразумевающий удаление верхнего эпителиального слоя с цервикального канала для исследования удаленной ткани на наличие раковых клеток.
- Биопсия. Главный метод исследования при подозрении на гиперкератоз шейки матки, исключающий или подтверждающий онкологический процесс.
Также пациенткам назначается анализ отделяемого цервикального канала на ВПЧ, микроскопическое и бактериологическое исследование мазков, гормональные и иммунологические исследования.
Лечение
Выбор тактики терапии зависит от разновидности диагностированного гиперкератоза. В любом случае врачебная помощь будет направлена на лечение болезней, вызвавших нарушение, и устранение очагов лейкоплакии.

При наличии бактериальных инфекций назначаются антибиотики, при цитомегаловирусной инфекции или присутствии в организме ВПЧ проводится противовирусная терапия. Также пролечиваются воспалительные болезни женских половых органов и, по возможности, стабилизируется гормональный фон. Сами очаги гиперкератоза при необходимости устраняются с помощью следующих хирургических методов:
- криогенное воздействие – прижигание пораженных участков жидким азотом;
- радиоволновая деструкция – разрушение патологической ткани с помощью радиоволн;
- аргоноплазменная коагуляция – относительно новый метод разрушения пораженных тканей с помощью радиоволн и газа аргона;
- лазерная вапоризация – «выпаривание» патологических участков с помощью лазера;
- диатермокоагуляция – прижигание электрическим током;
- химическое прижигание;
- конизация – удаление части шейки матки и цервикального канала с помощью радиоволн или хирургического скальпеля;
- ампутация шейки матки – удаление конусовидного сегмента нижней части матки вместе с пораженной слизистой цервикального канала, которая спустя время после операции самостоятельно заменяется здоровой.
Последние 2 варианта применяются в тяжелых случаях. После любого из хирургических вмешательств пациенткам назначается половой покой до 2 месяцев, в зависимости от масштаба поражения.
Перечисленные процедуры не лишают женщину возможности забеременеть и вести полноценную интимную жизнь в будущем.
Профилактика
Чтобы предотвратить гиперкератоз плоского эпителия, следует вовремя лечить инфекционные и воспалительные болезни женских половых органов. При этом не заниматься самолечением, которое может только усугубить ситуацию, а обращаться за помощью к врачу-гинекологу. Кроме того, для предупреждения болезни следует соблюдать следующие рекомендации:
- избегать случайных половых связей;
- пользоваться презервативами;
- избегать стрессов;
- не допускать переохлаждений;
- не применять гормональные контрацептивы без предварительной консультации врача.
После обнаружения и хирургического лечения гиперкератоза пациентке 2 раза в год назначают кольпоскопию, анализы на ВПЧ и на наличие онкологических клеток в отделяемом цервикального канала. При отсутствии осложнений в течение 2 лет женщину переводят на обычный режим наблюдения.
Раннее выявление лейкоплакии имеет большое значение в профилактике рака шейки матки, поэтому для женщин крайне важны регулярные гинекологические осмотры. Посещать врача нужно 1–2 раза в год.
При обнаружении гиперкератоза следует соблюдать указания доктора и вовремя проходить назначенные обследования. Вовремя диагностированное нарушение при грамотном лечении и устранении первопричины не представляет опасности для жизни пациентки, а также не лишает ее возможности забеременеть и родить здорового ребенка.
Видео

* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!

Лейкоплакия ш/матки это не совсем заболевание. Это, скорее, состояние слизистой оболочки шейки матки, обусловленное избыточным ороговением эпителия (кератоз) вследствие влияния определенных факторов или причин. Лейкоплакия шейки матки встречается у женщин любого возраста.
Факторы, влияющие на развитие лейкоплакии:
- экзогенные (химические, травматические, инфекционные);
- эндогенные (гормональные, иммунные и биохимические изменения с нарушением созревания эпителия).
Самое главное, что нужно знать о лейкоплакии, это то, что лейкоплакия не рак. И сама по себе она не трансформируется в злокачественную опухоль. Но длительное влияние факторов, которые вызвали развитие лейкоплакии, может привести к развитию злокачественной опухоли в зоне кератоза.
Наиболее частыми причинами развития лейкоплакии являются:
- вирусная генитальная инфекция (герпес, папилломавирус (ВПЧ)
- хронические бактериальные воспалительные процессы в шейке матки и влагалище (острый и хронический цервицит, обусловленный хламидиозом, трихомониазом, уреа-микоплазменной инфекцией, баквагиноз, хронический вагинальный дисбиоз)
- деструктивные методы лечения шейки матки (электро-, химио-, крио-)
- травма ш/матки в родах и при внутриматочных вмешательствах
- химио-лучевая терапия злокачественных новообразований
- неоплазия шейки матки
Формы лейкоплакии шейки матки
- Простая форма, то есть без атипии.
- Пролиферативная форма, то есть с атипией.
Симптомы лейкоплакии шейки матки
Лейкоплакия – это бессимптомное заболевание. Жалобы, как правило, обусловлены именно теми причинами, которые способствуют развитию кератоза. Чаще всего это обильные бели, избыточная вагинальная слизь, зуд и жжение.
В ближайшее время с Вами свяжется медицинский координатор и проконсультирует Вас по условиям и стоимости лечения, подберёт врача и запишет Вас на приём.
Или позвоните нам
Диагностика лейкоплакии шейки матки
По степени выраженности клинических проявлений лейкоплакия бывает нежная и грубая, что зависит от выраженности огрубения эпителия.
Как правило, зону кератоза можно увидеть при обычном гинекологическом осмотре и хорошем освещении шейки матки. Но наиболее информативными методами диагностики являются кольпоскопия, прицельная биопсия шейки матки (биопсия под контролем кольпоскопии) и гистологическое исследование биоптата (фрагмент шейки матки, удаленный во время биопсии). Онкоцитологическое исследование мазка из шейки матки может указывать на процессы ороговения – гипер-и/или паракератоз, «безъядерные» чешуйки, но заключительный диагноз формируется по совокупности клинических и морфологических данных. При наличии кератоза шейки матки необходимо выполнение ВПЧ-теста, так это позволяет оценить прогноз развития цервикальной неоплазии (CIN).
Лечение лейкоплакии шейки матки
Определяется данными кольпоскопии и морфологического исследования.
Простая нежная лейкоплакия без цитоморфологической аптипии – возможно наблюдение до 2х лет с регулярными осмотрами 1 раз в 6 мес. При этом обязательно обследование на генитальные инфекции, противовоспалительное лечение и коррекция вагинальной флоры.
При наличии простой грубой или пролиферативной лейкоплакии – после обследования на инфекции и курса противовоспалительной терапии выполняется иссечение зоны кератоза под контролем кольпоскопии или хирургическое лечение в объеме конизации или ампутации шейки матки. У молодых нерожавших женщин для лечения выбирают более щадящие методы, что позволяет избежать появления рубцов и спаек на шейке матки. Это методы локальной деструкции:
- лазерная вапоризация
- радиохирургическое лечение
- криодеструкция
Как правило, лечение проводится комбинированно, то есть консервативное лечение сочетается с деструктивным или хирургическим. В большинстве случаев после проведенного лечения прогноз благоприятный. Но, если первопричина этой патологии сохраняется и прогрессирует, возможно рецидивирующее течение заболевания или развитие цервикального рака.
Профилактика
- Своевременная диагностика и лечение инфекционных и воспалительных заболеваний половых органов.
- Своевременная диагностика и лечение патологических изменений шейки матки (цервикальная эктопия, эндометриоз, посттравматические изменения).
- Регулярная онкоцитология шейки матки и наблюдение гинекологом.
- Надежная контрацепция.
Выбирайте грамотных специалистов с опытом лечения лейкоплакии шейки матки. Только полное, детальное обследование позволит подойти к лечению проблемы индивидуально и наиболее эффективно.
Лейкоплакия шейки матки – это гинекологическое заболевание, механизм развития которого до настоящего времени до конца не изучен. Поэтому ни один специалист не может дать ответа, доброкачественное или злокачественное течение лейкоплакии будет у конкретной пациентки.
Статистика распространённости лейкоплакии шейки матки варьируется в широких пределах. По разным данным заболевание встречается у 1,1-12,5% женщин.
Лейкоплакия – что это
Лейкоплакия – это уплотнение и ороговение эпителия влагалищной или видимой части шейки матки. В переводе с греческого языка термин «лейкоплакия» звучит как «белая бляшка». В иностранных медицинских источниках это заболевание называют дискератозом или интраэпителиальной неоплазией.
Общий патогенез. После того, как на шейку матки было оказано патологическое влияние, развивается воспаление. Организм запускает защитный процесс, который способствует её ороговеванию. В норме, этого происходить не должно. С течением времени эпителий перерождается, на нём образуются бляшки и чешуйки. В этих участках кератоза нет гликогена.
Классификация лейкоплакии
В зависимости от особенностей течения болезни, лейкоплакия может быть 3 видов:
Простая лейкоплакия. Такая форма нарушения обнаруживается на ранних стадиях развития болезни. Бляшки не возвышаются над поверхностью слизистой оболочки шейки, находясь с ней на одном уровне. Если врач осматривается пациентку обычным способом, то обнаружить такую форму патологии будет сложно.
Бородавчатая лейкоплакия, которую также называют веррукозной формой болезни. Наросты белого цвета располагаются друг поверх друга, поэтому шейка матки выглядит бугристой. Такую форму болезни врач пропустить не сможет даже при стандартном гинекологическом осмотре.
Эрозивная лейкоплакия. На шейке матки появляются белые бляшки, которые будут покрыты трещинами или эрозиями.
При обнаружении лейкоплакии, врач осуществляет забор измененного участка ткани для проведения гистологического исследования. Это позволит понять, простая лейкоплакия у женщины или пролиферативная. При простой форме болезни в тканях отсутствуют атипичные клетки. Пролиферативная лейкоплакия рассматривается как предраковое состояние.
Причины лейкоплакии шейки матки
Ученые имеют только предположения о том, какие именно причины вызывают лейкоплакию. Они считают, что на состоянии шейки матки негативным образом отражаются как внутренние, так и внешние факторы. Причем запустить патологический процесс может любой из них.
Внутренние факторы развития лейкоплакии:
Гормональный дисбаланс. При нарушении в работе гипофиза, гипоталамуса, матки или яичников, происходит сбой в выработке гормонов. Это сказывается на овуляции, на менструальном цикле, происходит сбой в продукции эстрогенов и прогестеронов. Поэтому спровоцировать лейкоплакию шейки матки могут такие заболевания, как:
Миома матки и другие опухолевые процессы в органе.
Воспалительный процесс в области половых органов:
Сбой метаболических процессов в организме:
Избыточная масса тела, в том числе с ожирением различной степени выраженности.
Ослабление иммунных сил:
Иммунодефицит врожденный и приобретенный в течение жизни.
Дефицит витаминов в организме.
Лечение некоторыми препаратами. На иммунной системе негативным образом отражаются цитостатики.
Внешние факторы, которые способны привести к развитию лейкоплакии:
Травмы шейки матки. Они могут быть получены во время родов, при проведении аборта или других процедур, например, при гистероскопии или при диагностическом выскабливании.
Любое агрессивное воздействие на шейку матки, например, её электрокоагуляция или обработка химическими средствами.
Заболевания, передающиеся половым путём.
Заражение хламидиозом или ВПЧ.
Инфицирование уреаплазмозом, микоплазмами, цитомегаловирусной инфекцией.
Раннее начало половой жизни и беспорядочные интимные связи.
Симптомы лейкоплакии шейки матки

Симптомы лейкоплакии самостоятельно заметить женщина не сможет. Чаще всего заболевание выявляют во время гинекологического осмотра. Иногда пациентки жалуются на определённый дискомфорт, но чаще всего он будет обусловлен не лейкоплакией, а факторами, которые её спровоцировали.
К таким симптомам относят:
Боль во время интимной близости.
Появление крови после полового акта.
Изменение характера выделений. От них может исходить неприятный запах.
Жжение и зуд в области половых органов. Эти симптомы возникают в том случае, если воспаление распространилось на влагалище.
Во время осмотра пациентки доктор визуализирует шейку матки, которая покрыта пленкой белого цвета. Удалить её тампоном не получается. Отслойка пленки сопровождается появлением крови. Это характеризует начальную стадию лейкоплакии.
Если у женщины развивается бородавчатая форма болезни, то плёнка будет выступать над поверхностью шейки на несколько миллиметров. Она снимается тампоном. Под ней видны блестящие оболочки розового цвета. Бляшки могут быть круглыми и овальными.
Симптомы, указывающие на перерождение лейкоплакии в рак
Известно, что лейкоплакии может озлокачествляться. При этом у женщины появляются следующие симптомы:
Быстрое увеличение участка поражения в размерах.
Появление на шейке матки эрозий или уплотнений.
Участок бляшки теряет равномерность.
Появление на лейкоплакии язвенного дефекта.
Формирование на лейкоплакии сосочка или бородавки.
Все перечисленные изменения может обнаружить только врач. Поэтому пациентки с лейкоплакией должны регулярно посещать гинеколога.
Беременность и лейкоплакия

Если лейкоплакия была диагностирована у женщины, которая хочет стать матерью, то для начала нужно избавиться от патологии и только после этого приступать к попыткам зачатия. Само по себе заболевание не способно нанести вреда здоровью плода или осложнить течение беременности. Однако во время вынашивания ребёнка гормональный фон меняется. Под влиянием гормонов заболевание может прогрессировать.
Если патология была обнаружена у беременной женщины, то её лечение откладывают. Терапию проводят после родоразрешения. Специалисты настоятельно рекомендуют женщине родить естественным способом, если для этого нет никаких других противопоказаний. Запретом на самостоятельные роды является состояние, при котором бляшки на шейке начинают быстро расти и распространяются на влагалище. В такой ситуации женщине показана операция кесарева сечения.
Диагностика
Чтобы выявить лейкоплакию, женщине потребуется пройти комплексную диагностику. Для начала следует посетить гинеколога и рассказать ему о своих жалобах. Врач соберет анамнез и осмотрит женщину на кресле. Дополнительные исследования, которые могут быть назначены:
Изучение мазка. Мазок, забранный из влагалища и с шейки матки, направляют на бактериальный посев и на ПЦР. Это позволяет выявить заболевания, передающиеся половым путём.
Цитология мазка. Цитологическое исследование даёт информацию о том, какими клетками представлен эпителий. Врач выполняет забор мазка-отпечатка с шейки матки. Выполняется процедура с применением специальной щеточки или шпателя Эйра. У женщины с лейкоплакией в мазке с шейки матки обнаруживаются клетки многослойного эпителия. В норме, такие клетки присутствуют только в её влагалищной части. Эпителий изменен, выявляются признаки гиперкератоза (большинство чешуек не имеет ядер). Также возможно обнаружение признаков паракератоза.
Кольпоскопия. При подозрении на лейкоплакию доктор осматривает шейку матки с применением специального прибора – кольпоскопа. Это позволяет обнаружить изменения, которые незаметны невооруженным взглядом. Также появляется возможность визуализировать изменённые участки, характерные для предракового состояния.
Когда патологические участки шейки матки заметны при осмотре на зеркалах, то врач выставляет диагноз «выраженная клиническая лейкоплакия». Когда нарушения обнаруживаются лишь при осмотре с использованием кольпоскопа, доктор указывает на кольпоскопическую форму болезни.
В последнем случае у женщины будут выявлены йоднегативные зоны, которые можно обнаружить в ходе проведения пробы Шиллера. Для этого шейку матки обрабатывают раствором йода. Проба считается положительной, если весь орган окрасился в коричневый цвет. Отрицательная проба характеризуется наличием непрокрашенных участков. Зоны с лейкоплакией на йод не реагируют, так как в изменённых клетках нет гликогена. Именно он даёт коричневый окрас при обработке раствором Люголя.
Также с помощью кольпоскопа можно визуализировать пунктацию, которая представлена красными точками. Визуализируется мозаика и участки шейки матки разной толщины. Такие диагностические признаки должны насторожить, так как указывают на предраковую трансформацию тканей.
Гистология. Чтобы реализовать этот метод на практике, потребуется выполнить биопсию шейки матки с выскабливанием её канала. Ткани берут с того участка, который сильнее остальных подвергся изменениям. Гистологическое исследование позволяет оценить состояние клеток и определить в них атипичные образования.
Лейкоплакию характеризуют такие признаки, как:
Наличие роговых чешуек, которых в норме быть не должно.
Пролиферация клеток многослойного эпителия.
Ткани эпителия неравномерно утолщены, так как между ними располагаются промежуточные клетки.
Под роговым слоем располагается слой зернистый.
Имеются признаки гиперкератоза и паракератоза
Клетки пропитаны лимфоцитами.
Оценка работы яичников. Для этого проводят УЗИ, осуществляют замеры базальной температуры тела и пр.
Иммунограмма. Это исследование назначают только при наличии показаний.
Лечение лейкоплакии шейки матки
Чтобы избавиться от лейкоплакии, нужно обратиться к гинекологу. Для борьбы с заболеванием существуют различные методы. Первостепенной задачей, которая встаёт перед врачом – это купирование воспаления, если таковое имеется. Также необходимо избавиться от факторов, которые спровоцировали развитие лейкоплакии.
Для лечения инфекционных заболеваний используются антибиотики, противовирусные средства, антимикотики. Выбор препарата зависит от того, какая именно патогенная флора размножается в половых органах женщины.
Диатермокоагуляция
Этот метод предполагает обработку шейки матки электрическими токами. Проще говоря, изменённые ткани прижигают. Источником тока является специальная петля, которая контактирует с поражённым участком. Эффективность такого метода лечения составляет 70%. Однако эта процедура для женщины весьма болезненная. Поэтому решаются на неё не все пациентки. К преимуществам электрокоагуляции относят её дешевизну и доступность. Аппараты для её проведения есть во всех гинекологических клиниках.
В современной медицинской практике к такому болезненному методу стараются не прибегать. Если оно всё-таки будет проведено, то реализуют его в первой фазе цикла, после завершения менструации.
К недостаткам электрокоагуляции относят:
Риск обострения болезней матки и её придатков.
Риск развития кровотечения. Причем случиться оно может как во время проведения процедуры, так и на этапе восстановления, если струп начнет отходить слишком рано.
Продолжительный реабилитационный период.
Формирование рубца в области обработки. Иногда он довольно грубый и большой, приводит к заращению цервикального канала. Поэтому электрокоагуляцию проводят только женщинам, которые уже рожали детей.
Криодеструкция
Криодеструкция предполагает обработку поражённого участка холодом. Эффективность этого метода достигает 94%. На патологически изменённые ткани воздействуют жидким азотом. Клетки кристаллизируются, их стенки разрушаются и патологические ткани отмирают. Время обработки зависит от площади поражения. Вся процедура длится около 2-5 минут.
К положительным моментам криодеструкции относят:
Возможность реализации у нерожавших женщин.
Отсутствие рубца после проведения процедуры.
Однако криодеструкция имеет определённые минусы. Например, есть вероятность рецидива заболевания. Кроме того, шейка матки может стать короче в размерах, поэтому зачать естественным путём будет сложнее.
Лечение лазером
Лечение лейкоплакии с применением лазера является самым востребованным методом. Проводят процедуру в первой фазе менструального цикла. Для её реализации введения обезболивающих препаратов не требуется.
Непосредственного контакта тканей с прибором не происходит. Измененные клетки выжигают лазерным лучом. Жидкость из клеток испаряется, благодаря чему они разрушаются. После такого прижигания на поверхности слизистой оболочки формируется тонкая пленка. Она препятствует попаданию патогенной флоры в обработанную зону. Если лейкоплакия распространилась на влагалище, то лечение реализуется в 2 этапа. Сначала удаляют поражённые клетки с шейки матки, а затем с влагалищных стенок.
К достоинствам процедуры относятся:
Возможность лечения нерожавших женщин.
Быстрое восстановление. Ткани полностью регенерируют через 16-40 дней.
Однако не каждая клиника оснащена оборудованием для проведения процедуры. Кроме того, её стоимость довольно высока.
Радиоволновое лечение

Обработку шейки матки радиоволнами проводят с использованием аппарата Сургитрон. Такой метод лечения является высокоэффективным и безопасным. Непосредственного контакта тканей с аппаратом не происходит. В цервикальный канал вводят специальный прибор, который является источником радиоволн. Они разрушают патологические клетки за счёт испарения из них влаги.
К плюсам радиоволновой терапии относят:
Минусов процедура не имеет. Единственным недостатком метода является то, что специализированная аппаратура имеется не во всех лечебных учреждениях.
Химическая коагуляция
Этот метод лечения сводится к нанесению на шейку матки специального препарата – Солковагин. Он содержит кислоты, которые прижигают поражённые ткани.
Реабилитация
После лечения лейкоплакии от интимной близости нужно отказаться на 6 недель. Запрещено купаться в горячей воде, поднимать тяжёлые предметы. Не следует посещать сауну и баню.
Женщина должна воздержаться от введения тампонов, ей нельзя спринцеваться. Интимная гигиена должна выполняться безукоризненно.
В первую неделю после лечения из влагалища могут появляться жидкие выделения. Это естественная реакция организма на проведённую терапию.
Ответы на популярные вопросы
Возможно ли полное избавление от лейкоплакии и каков прогноз? Добиться полноценного излечения удаётся в 99% случаев. Прогноз максимально благоприятный, если патология была выявлена на ранних стадиях развития болезни. Если не устранить факторы риска, то есть вероятность рецидива. Озлокачествление процесса наблюдается у 15% женщин.
Нужно ли состоять на диспансерном учете с таким диагнозом? После лечения все женщины ставятся на учет. Каждые 6 месяцев ей нужно будет посещать гинеколога и сдавать мазок на цитологию. Обязательно выполняют кольпоскопию и тест на ВПЧ. Если через 2 года рецидива болезни не случилось, то с учета женщину снимают.
Можно ли забеременеть с лейкоплакией шейки матки? Лейкоплакия не является препятствием для зачатия. Беременность может не наступать по другим причинам, например, из-за гормонального сбоя или половой инфекции. Планировать беременность можно только после избавления от патологии.
Можно ли сделать прививку от лейкоплакии шейки матки? Да, можно поставить вакцину Гардасил или Церварикс. Они позволяют избежать заражения ВПЧ, который становится причиной развития как лейкоплакии, так и рака шейки матки.
Возможна ли интимная близость с лейкоплакией? Да, возможна. Однако специалисты рекомендуют не затягивать с лечением этой патологии.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Образование: Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
Наши авторы
Читайте также:

