Когда заживет кожа после ожога
Обновлено: 24.04.2024
Степени ожогов. Глубина
От глубины ожога зависит исход в отношении формирования рубца и выживания. Наиболее точно глубину ожоговых повреждений может оценить опытный врач, но также перспективными являются такие технологии, как тепловой лазерный доплеровский флоуметр с различными датчиками, который делает возможным количественное измерение глубины ожогов. Такие измерения позволяют получать объективные данные о гибели ткани, тем самым помогают врачу правильно выбрать лечение.
Определение глубины ожога имеет первостепенное значение, поскольку одни раны заживут сами (достаточно только местной терапии), а излечение других будет зависеть от своевременности проведения оперативного вмешательства.
Ожоги I степени ограничены эпидермисом. Они проявляются болезненностью, образованием эритемы, побледнением кожи при нажатии. Защитная функция эпидермиса не страдает, пузыри не образуются. Примерами служат солнечный ожог и небольшой ожог кипятком. Такие ожоги самостоятельно ликвидируются через 3-6 суток. Поскольку рубцы при этой степени ожога не формируются, лечение направлено на поддержание покоя с использованием успокаивающих мазей (присутствие в них алоэ необязательно) и нестероидных противовоспалительных препаратов или ацетоминофена.
Ожоги II степени (не проникающие на всю толщу кожи) подразделяют на два типа: поверхностный и глубокий. При всех ожогах II степени дерма повреждается не на всю глубину, и от глубины ее деструкции зависит тип ожога. Поверхностные дермальные ожоги клинически проявляются эритемой, болезненностью, влажной поверхностью, побледнением кожи при нажатии и частым образованием пузырей. Пузыри могут появляться через несколько часов после травмы, поэтому поражения, первоначально диагностированные как ожоги I степени, на следующий день могут быть переоценены в ожоги II степени.
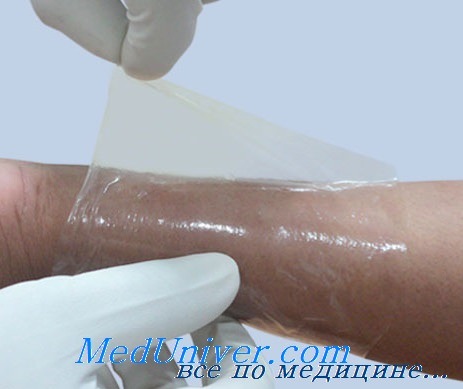
Такие ожоговые раны самостоятельно регенерируются за 7-14 дней из эпидермальных элементов, сохранившихся в эпидермальных гребнях, волосяных фолликулах и потовых железах. Изменение цвета кожи может сохраняться в течение долгого времени. Глубокие дермальные ожоги с распространением на ретикулярный слой имеют не розовый, а более бледный или пятнистый цвет, не белеют при нажатии, но сохраняют чувствительность при прикосновении иглы. Более глубокие ожоги II степени сопровождаются притуплением чувствительности (менее чувствительны к раздражению иглой по сравнению с окружающей здоровой кожей).
Наполнение капилляров в ответ на надавливание происходит медленно или не происходит вообще. Эпителизация таких ран будет происходить в течение 21-28 дней или дольше за счет клеток волосяных фолликулов и кератиноцитов потовых желез, часто с образованием гипертрофических рубцов. Чем больше времени занимает период восстановления, тем хуже протекает процесс рубцевания.
Ожоги III степени затрагивают всю толщу дермы и характеризуются образованием плотного ригидного струпа, с утратой чувствительности, имеющего черный, белый или вишнево-красный цвет. Эпидермальные и дермальные придатки кожи полностью разрушены, и подобные раны должны заживать путем краевой эпителизации, сопровождающейся контракцией. Глубокие дермальные ожоги и ожоги на всю глубину дермы лечат путем иссечения и кожной пластики, а именно аутодермопластики, имеющей целью своевременное закрытие ран.
Ожоги IV степени сопровождаются повреждением глубжележащих образований, таких как мышцы, сухожилия, кости. Ткани выглядят обуглившимися, что обычно происходит из-за продолжительного контакта с огнем или раскаленным предметом (например, глушителем), или при воздействии тока высокого напряжения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Термические ожоги кожи сопровождаются разрушением клеточных структур и их гибелью. При этом тяжесть клинической картины зависит от высоты температуры и общей площади поражения кожных покровов. Скорость процессов регенерации после ожогов тоже зависит от степени поражения, но при правильно выбранной врачебной тактике и корректно назначенном лечении есть возможность полностью или частично восстановить функции поражённых частей тела.
Степени ожогов и поражение кожных покровов
Степень термического повреждения принято оценивать таким образом:
- первая степень — её называют эпидермальным ожогом. Проявляется покраснением кожных покровов и отёком окружающих тканей. Такая рана может зажить самопроизвольно, время регенерации составляет от 5 до 12 дней, рубцы не остаются.
- вторая степень — термический ожог захватывает более глубокий слой кожи, дерму. Несмотря на то, что речь идёт о поверхностном повреждении, при отсутствии должного лечения ожог второй степени может перейти в третью - по причине того, что в местах поражения не восстановлена микроциркуляция. Клинически он проявляется в виде пузырей, на месте которых потом появляется струп. Он может быть светло-жёлтым, коричневым или серым, в зависимости от степени некротического поражения и характера повреждения.
- третья степень. Глубокий ожог дермы с отслоением поверхностных слоёв кожи. Пузыри сливаются, на поверхности видны обрывки обожжённой кожи. Дерма обнажена, может быть мраморного, серого или багрового оттенка. В месте ожога нарастает отёк, ткани поражены до поверхностного фасциального слоя.
- четвёртая степень. Речь идёт уже о субфасциальном ожоге, когда поражаются ткани, находящиеся глубже собственных фасций. При этом в тканях быстро развиваются вторичные процессы, причиной которых является субфасциальный отёк. В тяжёлых случаях бывает сосудистый тромбоз, а если человек получил сильный электрический ожог, могут быть повреждены и внутренние органы.
Таким образом, практически любой ожог опасен и нуждается в серьёзном лечении. В зависимости от клинической картины терапию проводят дома либо в условиях стационара, с использованием комплекса эффективных препаратов.
Способы регенерации кожи после ожогов
Ожоги первой степени обычно лечат в домашних условиях. Такие симптомы как покраснение кожи, небольшой отёк и неприятные болевые ощущения можно снять дома, применяя местное лечение в виде спреев.
При ожогах второй степени обязательно использование антисептических средств, так как пузыри, образующиеся при них, склонны к нагноению и присоединению вторичной инфекции. Для того, чтобы избежать появления шрама или рубца, пациентам выписывают антисептические или антибактериальные мази. Кроме того, необходимо регулярно накладывать на место ожога асептическую повязку и ежедневно её менять. Если необходимо, можно пить обезболивающие таблетки.
Ожоги третьей степени несут угрозу не только здоровью, но и жизни человека. На месте ожога образуется чёрный или коричневый струп, а кожа полностью уничтожена. Необходима срочная госпитализация пациента с целью устранения болевого шока и инфекции раны. Госпитализация в стационар нужна и при ожогах четвёртой степени, когда в патологический процесс вовлечены мышечная и костная ткани. Противошоковая терапия в данном случае должна стоять на первом месте.
Что касается лекарственных препаратов, применяемых при лечении ожогов, их выпускают в форме:
- спреев;
- аэрозолей;
- кремов;
- мазей;
- гелей;
- лечебных и антисептических повязок.
Спреи применяют обычно при ожогах первой степени, при сильных болях, вызываемых контактом с раневой поверхностью. Распыление спрея происходит безболезненно и легко. Для лечения ожогов второй степени используют более широкий спектр препаратов.

Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Первая степень
Главная задача при лечении ожогов первой степени состоит в скорейшем заживлении и регенерации кожных покровов. Чаще всего речь идёт о незначительном поражении кожи, но пациенты испытывают неприятные и тянущие ощущения, иногда боль малой или средней интенсивности. Один из лучших препаратов в данном случае — спрей декспантенол. Оказываясь на поверхности кожи, он становится пантотеновой кислотой. В свою очередь, она представляет собой часть одного из кофакторов, обеспечивающих продуцирование энергии. Такая форма обеспечивает активное участие декспантенола:
- в регенеративных процессах кожи и слизистых оболочек;
- в нормализации клеточного обмена;
- в ускорении клеточного деления;
- в повышении прочности волокон коллагена.
Декспантенол является основой для подавляющего большинства противоожоговых спреев, каждый из которых имеет свою специфику.
Из них особенно популярным является немецкий препарат «Пантенол спрей». Кроме основного действующего компонента декспантенола, в его составе есть жидкий воск, минеральное масло и несколько пропеллентов в виде бутана, изобутана и пропана. Состав оптимально сбалансирован, благодаря чему каждый компонент несёт свою полезную лечебную функцию, устраняя все негативные симптомы и жалобы, предъявляемый пациентами с ожогами первой степени.
В целом, «Пантенол спрей» и другие лекарственные формы на основе декспантенола обладают следующими действиями:
- защищают клеточные мембраны от разрушения;
- снимают боли и воспаление;
- обладают антиоксидантным эффектом.
Что касается болевого синдрома, его устраняют пропелленты, охлаждая и успокаивая воспалённую и отёчную кожу.
Жидкий воск, входящий в состав «Пантенола спрей» и других подобных препаратов, способствует сохранению влаги в повреждённых участках кожи, а минеральное масло, сохраняя её эластичность, ускоряет процессы заживления. Кожа становится гладкой, а неприятное ощущение стянутости проходит. При регулярном применении спрея после заживления на месте ожога не остаётся шрамов и следов.
Перед распылением спрея нужно держать ёмкость в вертикальном положении - так, чтобы клапан был расположен кверху. Для получения пышной пены ёмкость надо энергично встряхнуть перед применением, после чего равномерно распылить лекарство по всем поражённым кожным участкам. Частота нанесения — от одного до нескольких раз ежесуточно.
Вторая степень
При лечении ожогов второй степени важна правильная и своевременная обработка волдырей, чтобы под ними как можно скорее начала образовываться новая кожа. Если лечение верное, регенеративные процессы длятся не больше одной или двух недель, после чего на месте пузыря появляется бледно-розовая, новая кожа.
При неблагоприятных обстоятельствах может присоединиться вторичная инфекция: пузыри нагнаиваются и воспаляются. Безусловно, восстановление в таких случаях проходит тяжело, мучительно и медленно, а рубцы и шрамы, к сожалению, остаются почти всегда. Для того, чтобы избежать инфицирования, рубцовых контрактур, кожной деформации и других серьёзных осложнений, важно вовремя проводить местное консервативное лечение. Именно по этой причине терапия должна носить, прежде всего, антисептический характер: подавлять развитие патогенных микробов и предотвращать появление рубцовых образований.
Третья степень
При ожогах третьей степени лечение проводят только в условиях стационара. К сожалению, без хирургического вмешательства не обойтись:
- проведение декомпрессионных операций или некротомии с иссечением некротизированных тканей. Показания: глубокий ожоги конечностей, тела;
- проведение некрэктомии или иссечения струпа. Сюда же включают полную или частичную ампутацию конечностей;
- проведение дерматопластики с целью компенсировать косметический дефект.
Декомпрессионные хирургические вмешательства обычно находятся на первом месте. Их проводят в экстренном порядке, ещё на стадиях ожогового шока, чтобы уменьшить тяжесть его проявления и предотвратить субфасциальные отёки, приводящие к нарушению кровотока в нервных стволах и мышцах. Некрэктомию проводят после того, как состояние пациента удаётся стабилизировать. Отмершие ткани опасны тем, что могут стать источником генерализованного сепсиса, так как в них содержится большое количество токсинов. Только после некрэктомии и её благополучного исхода врачи приступают к кожной пластике, чтобы минимализировать или устранить возникший косметический дефект.
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
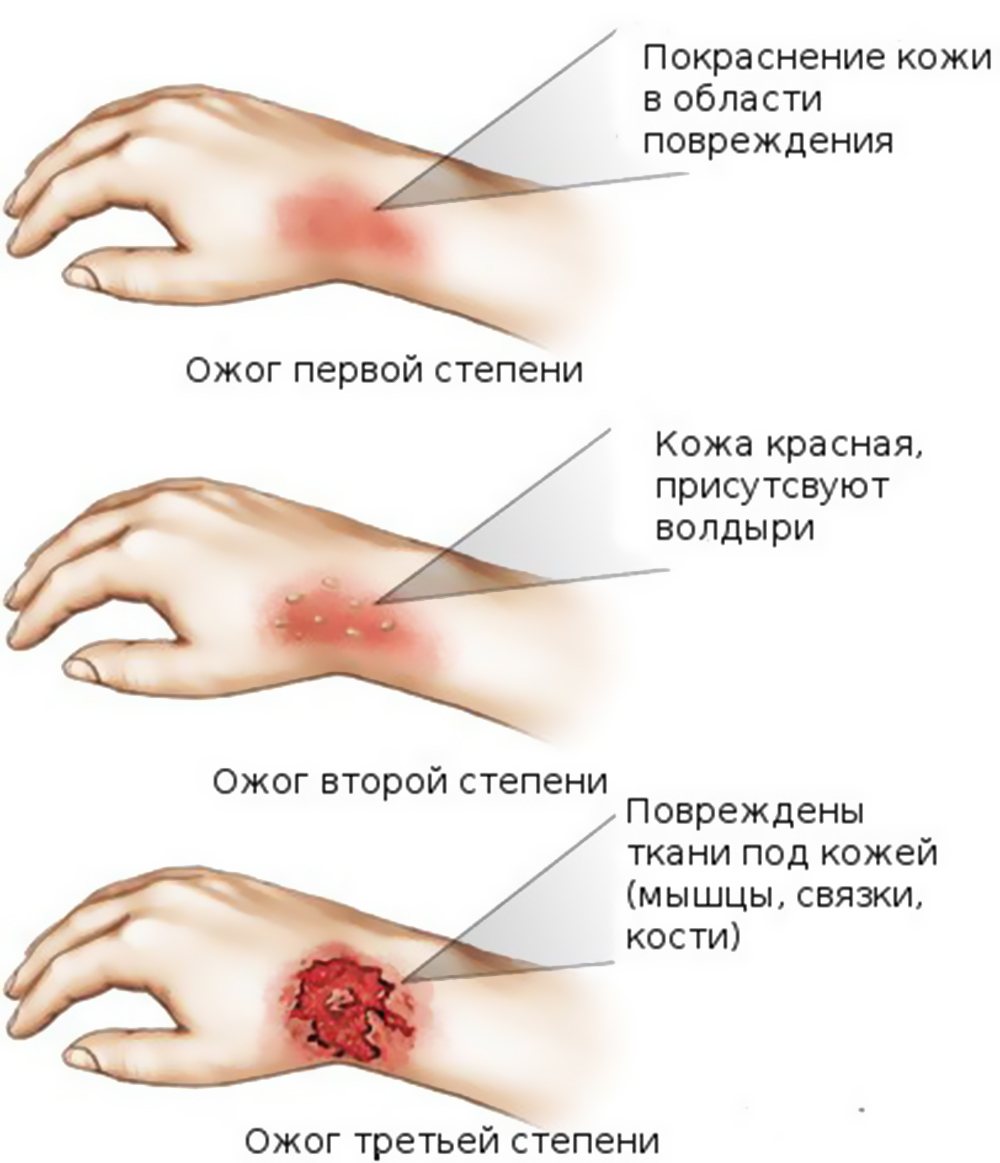
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.

В медицинской практике, к сожалению, нередки случаи получения серьезных травм, при которых пересадка кожи на поврежденном участке необходима. Чтобы избежать осложнений после операции, за травмированным местом требуется особый уход и наблюдение у врача. Однако процесс реабилитации не всегда проходит гладко — после пересадки кожи может начаться образование рубцов. Как ухаживать за прооперированной раной, чтобы после полного заживления не осталось следов от несчастного случая? Читайте в этой статье.
Общая информация

Хирургическое вмешательство путем пересадки кожи называется дерматопластикой. Операцию назначают при лечении ожогов и ран большой площади пострадавшим любого возраста, а также в ряде других случаев:
- ожоги;
- раны, в том числе после хирургического вмешательства;
- диабетическая стопа, сопровождаемая язвенными дефектами, которые плохо поддаются консервативным методам лечения;
- операции, связанные с дефектами конечностей, а также слоновостью.
Кожная пластика противопоказана при повышенной температуре, инфицировании раны и при наличии декомпенсации соматических болезней. Материал для пересадки кожи может быть взят из 3 источников:
- кожа самого пациента или донора;
- кожный покров животных, после специальной подготовки;
- искусственные материалы из биологических полимеров и клеточных покрытий.
Материал подбирается исходя из клинических показаний и его доступности. По классификации операций дерматопластики выделяют следующие разновидности хирургического вмешательства:
Предполагает использование собственной кожи пациента. Проводится, если дефекты кожи занимают не более 35–50% от всего тела. Со здоровой части спины или ноги срезают тонкий слой кожного покрова и пересаживают его на травмированную область.
В этом способе особенно сложен процесс реабилитации. Согласно исследованиям, после устранения аутодермопластикой до 10% ожогов первой степени, от 55 до 62% ожогов второй степени и от 30 до 40% ожогов третьей степени развиваются келоидные и гипертрофические рубцы.
Именно они являются самыми проблемными и чувствительными из возможных шрамов, поскольку в процессе развития доставляют неудобство человеку: эстетически портят внешний вид, вызывают зуд, покраснение, повышенную температуру в месте травмы. А гипертрофический рубец со временем еще и разрастается в размерах, захватывая здоровые участки кожи.
Назначается, если поврежденная кожа составляет более 50% от всего тела или при наличии противопоказаний к проведению аутодермопластики. При этом используется донорский, животный или синтетический кожный покров.
Проводится в немногих медицинских центрах, имеющих крупные научные подразделения. Для операции используется биологический материал, взятый у самого больного.
По срокам проведения и реабилитации дерматопластику разделяют на первичную и вторичную. Первичная проводится при госпитализации пациента, не дожидаясь регенеративных процессов в дерме. Вторичная трансплантация проводится через неделю, когда начинает формироваться грануляционная ткань из незрелых соединительных тканей.
Кроме этого, в хирургии существуют понятия свободной и несвободной пересадки кожи. В первом случае лоскут кожи полностью переносят на поверхность раны, а во втором — участок кожи имеет питательную ножку, обеспечивающую лучший заживляющий эффект.
При тяжелых ожогах и обширной площади поражения необходимо обращение к комбустиологу. Этот врач занимается лечением сложных травм и тесно сотрудничает с рентгенологом, анестезиологом, трансплантологом и другими специалистами.
Комбустиологи используют следующие методы работы:
- Лечение под повязкой. Ожог обрабатывают антисептиком и назначенными медикаментами, накладывают повязку. Бинты должны быть стерильны, обязательно менять их каждый оговоренный промежуток времени.
- Терапия в безбактериальной среде. Пострадавший с открытыми ожогами находится в специальном стерильном боксе. Этот метод применяется в случаях, когда невозможно наложить повязку либо по причине больших площадей раны, либо ее трудной доступности (промежность, лицо).
- Некроэктомия и работа со струпом. Гнойники и мертвые клетки удаляются с помощью хирургического вмешательства.
- Пересадка кожи. Ее принято считать завершающим этапом терапии. Проводится при больших площадях поражения, когда естественная регенерация клеток невозможна.
Эксперт в области хирургии знает десятки операций по трансплантации кожи. Однако во всех случаях за прооперированной частью тела необходимо тщательно ухаживать, чтобы избежать возникновения раны после пересадки кожи.

Уход после пересадки кожи
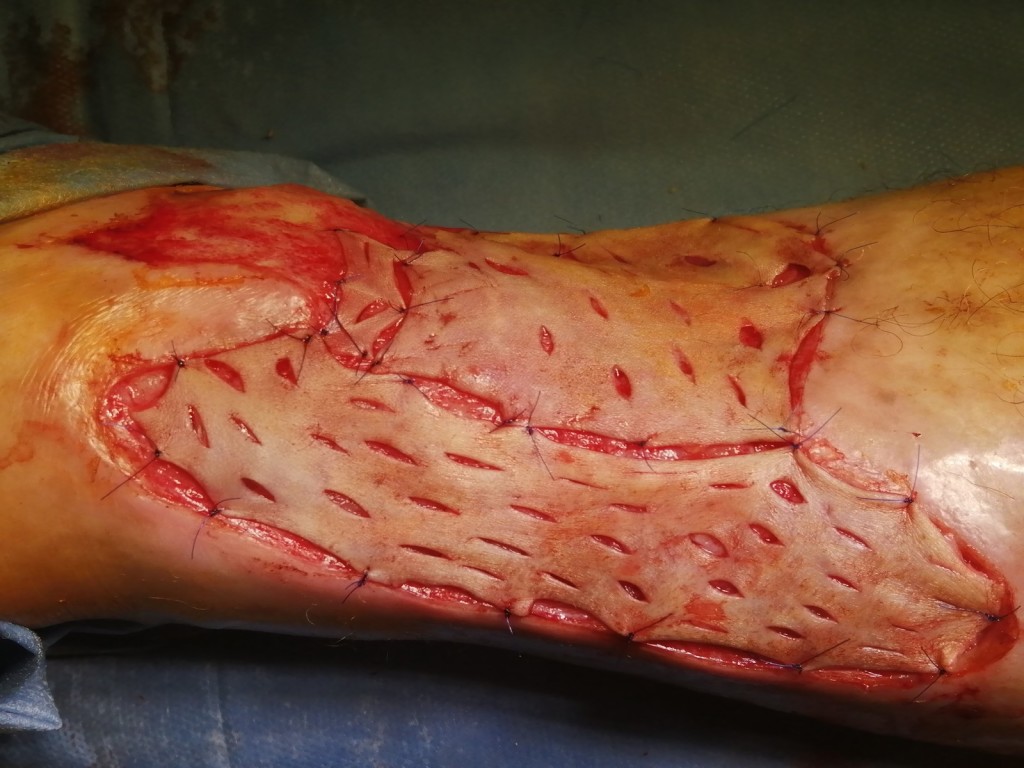
Скорость заживления после операции зависит от того, насколько точно вы будете следовать рекомендациям врача. Сам процесс регенерации проходит в три этапа:
- Адаптивные изменения в пересаженной коже. Инородный фрагмент адаптируется к новым условиям и начинает взаимодействовать с организмом. Этот процесс протекает за 2–3 дня.
- Период регенерации (заживления). Проходит полная адаптация пересаженной кожи, донорские клетки полностью заменяются на новые, синтезируются белки соединительной ткани. Процесс проходит за 3 месяца.
- Стабилизация. Восстанавливается нормальная структура кожи, пересаженные участки становятся идентичны «родной» коже. Этап проходит за 6–18 месяцев.
После проведения операции пересаженная кожа прирастает к телу за 7–10 дней. Менять повязку рекомендуется на 2–3 день, причем снимать старый бинт послойно: нижние слои прилипают к незажившей ране и при неосторожном движении есть риск ее открыть вновь. Далее повязку следует менять ежедневно при помощи медсестры или врача. Для ускоренного заживления и профилактики инфицирования рану обрабатывают антисептиками и делают аппликации медикаментозными препаратами, которые назначает врач. Помимо перевязок, существует ряд рекомендаций, которые следует соблюдать прооперированному пациенту:
- исключить термическое и механическое воздействие на поврежденную область — не носить колючую, синтетическую и ограничивающую движения одежду;
- не мочить прооперированное место, при соблюдении личной гигиены закрывать его полиэтиленом или другим водоотталкивающим материалом;
- не снимать самостоятельно повязку;
- пить много жидкости, для взрослого — порядка 2-2,5 л воды в сутки;
- исключить из рациона острые, соленые и копченые продукты, добавить витамины, макроэлементы и белковую пищу;
- отказаться от употребления алкоголя и курения.
После снятия повязки врач назначает обезболивающие препараты, а также противовоспалительные и противорубцовые средства. С этими задачами успешно справляется гель Ферменкол — уникальный ферментный комплекс природного происхождения на основе коллагеназы камчатского краба. Данный гель применяется для устранения гипертрофических и келоидных рубцов после операции, ожога, травмы, а также в комплексной терапии контрактур. Почему Ферменкол используется в качестве мази после пересадки кожи:
- обновляет кожу до 90%;
- охлаждает, снимает чувство стягивания и зуда;
- выравнивает рельеф, нормализует окраску, повышает эластичность кожи;
- не содержит гормонов, в составе только натуральные ингредиенты и зеленый консервант;
- можно применять во время беременности, лактации и детям с 0 лет;
- действует местно, не затрагивая интактные (здоровые) ткани.
Гель Ферменкол наносят аппликационно (мажут тонким слоем 2–3 раза в день на чистую сухую кожу) несколько раз в сутки. Это способствует формированию нормотрофического мягкого рубца, который исчезает самостоятельно спустя несколько месяцев. Курс применения в этом случае длится 30–40 дней.
Для достижения максимального эффекта специалисты рекомендуют совмещать Ферменкол с физиотерапией: электрофорез, фонофорез, микротоки. Если прооперированное место имеет большую площадь, специалисты могут назначить курс фонофореза с гелем Ферменкол (воздействие ультразвуком).
В случае застарелых грубых рубцов — электрофорез с набором Ферменкол (воздействие электрическим током). Физиотерапия с Ферменкол существенно ускоряет процесс обновления кожи за счет положительного воздействия самих процедур и более глубокого проникновения активных компонентов в дерму. Данный метод зарекомендовал себя более эффективно, чем аппликации (накожное применение).
Так, для прохождения курса электрофореза Ферменкол применяется в виде специального раствора, который можно приобрести как отдельно, так и в комплекте с портативным аппаратом для домашних процедур. Для курса фонофореза подойдет гель Ферменкол, его также возможно приобрести как отдельно, так и в комплекте с аппаратом для фонофореза, который пригодится в каждой домашней аптечке.
Какие могут быть осложнения при заживлении рубца после пересадки кожи
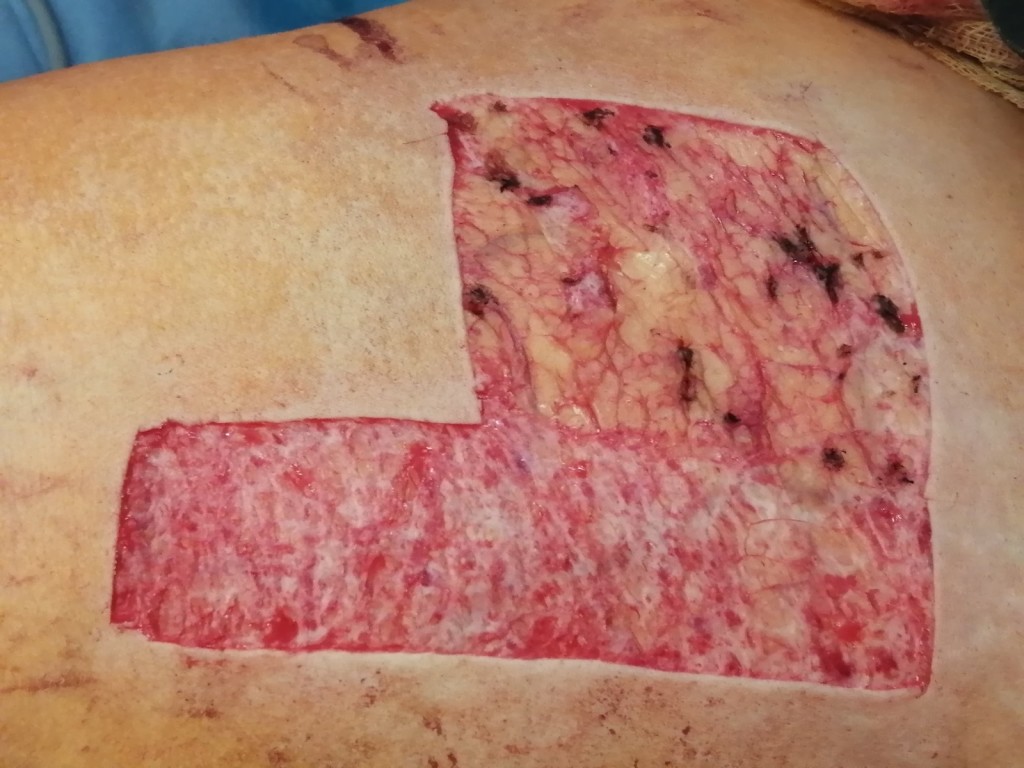
Если в реабилитационном периоде была занесена инфекция или рана подвергалась травмированию, возможно формирование грубого келоидного или гипертрофического рубца. Эти виды шрамов не исчезают самостоятельно, в случае с келоидным — наоборот, способны увеличиваться со временем, затрагивая здоровые соседние ткани.
Стоит учитывать, что у взрослых и у детей процесс развития шрамов протекает с разной скоростью. Детская кожа реактивно реагирует на ожоги 3А и 3Б степени бурным ростом послеожоговых рубцов, причем активный рост наблюдается даже на донорских участках. Если у взрослого человека рубцы созревают и начинают регрессировать в течение года, то у маленьких детей этот процесс может занять 2–3 года.
Применение Ферменкола при послеожоговых рубцах целесообразно, так как входящая в его состав коллагеназа избирательно разрушает избыточный патологический коллаген — основную составляющую рубцовой ткани. На сегодняшний день аналогов Ферменколу по силе проявления активности к патологическому коллагену не существует. При выборе способа коррекции следует учитывать множество факторов. Чтобы достичь максимального эффекта при коррекции именно послеожоговых рубцов, одного геля недостаточно. При таких рубцах детям показан электрофорез с набором для энзимной коррекции (2–3 курса по 10–15 процедур в год), а аппликации гелем Ферменкол показаны в перерывах между курсами физиопроцедур.
Также после пересадки новой кожи могут образоваться келоидные рубцы в области суставов, препятствующие нормальному функционированию конечности и способные привести к необратимым деформациям. Чем раньше начнется лечение, тем быстрее кожа приобретет эстетически приятный, здоровый вид! Купить продукцию Ферменкол вы можете на официальном сайте или в аптеке вашего города. Будьте здоровы!
Лечение ожоговых раны. Тактика
Совершенствование методов лечения ожоговых ран и использование антибактериального покрытия резко снизили частоту летального сепсиса. Прежняя методика лечения, допускающая отделение струпа путем лизиса бактериальными энзимами, уступила место закрытию раны посредством раннего иссечения и пластики.
В отношении тех ран, которые не требуют кожной пластики, местное применение антибактериальных мазей способствует профилактике инфицирования и поддержанию влажной среды, оптимальной для репаративных процессов. Принятую в настоящее время тактику ведения ожоговых ран можно разделить на три этапа: оценка, лечение и реабилитация.
Сразу после оценки площади и глубины поражения проводят хирургическую обработку, за которой следует второй этап оказания помощи — лечение. Любую рану следует закрыть соответствующими средствами, каждое из которых преследует три цели, первая из которых — защита поврежденного эпителия, вторая — обеспечение герметичности с целью уменьшения потери тепла и воздействия холода, третья — создание ощущения комфорта над причиняющей боль ожоговой поверхностью.
Выбор соответствующего раневого покрытия зависит от особенностей ожога. Ожоги I степени вызывают незначительные деструктивные изменения с минимальной утратой барьерной функции. Такие ожоги не требуют раневого покрытия, и лечение заключается в аппликации мазей, предназначенных для уменьшения боли и поддержания кожи в увлажненном состоянии. Раны от ожогов II степени лечат путем ежедневного наложения повязок с антибактериальными мазями, такими как сульфадиазин серебра. Мазь, после нанесения, покрывают несколькими слоями марли, и неплотно фиксируют повязку эластичным бинтом.
Можно временно использовать биологические или синтетические покрытия, которые отторгаются в процессе эпителизации раны. Такие материалы обеспечивают восстановление кожного покрова без болезненной смены повязок и потерь от испарения, и, кроме того, уменьшают болевые ощущения. Их дополнительное преимущество состоит в том, что они не препятствуют эпителизации, чем отличаются многие антибактериальные средства для местного применения. Синтетические покрытия не обладают антибактериальными свойствами, поэтому процесс заживления необходимо внимательно контролировать.
Для покрытия ожоговых ран среди прочих используют аллотрансплантат (кадаверная кожа), ксенотрансплантат (свиная кожа) и Biobrane (Bertek, Morgantown, WV). Как правило, такие покрытия необходимо накладывать не позднее 24 часов с момента ожога, пока не произошло массивное обсеменение микроорганизмами.
Ожоги II глубокой и III степени не заживут в срок без аутодермопластики. Обожженные ткани представляют собой источник воспалительной реакции и инфекционных процессов, которые могут привести к смерти пострадавшего. Раннее иссечение и кожная пластика сегодня практикуется большинством ожоговых хирургов в ответ на публикации, показывающие положительное воздействие этапных хирургических обработок на выживаемость, кровопотерю и сроки госпитализации.
Хирургические обработки лучше выполнять после наложения кровоостанавливающего жгута или аппликации эпинефрина и тромбина, что позволяет свести к минимуму кровопотерю. После радикального иссечения некротических тканей рану закрывают кожным аутотрансплантатом или используют другое долговременное покрытие. Идеальным раневым покрытием является собственная кожа пострадавшего.
Раны площадью менее 20-30% поверхности тела обычно можно одномоментно закрыть кожей больного, для забора которой используют пригодный донорский участок.
При таких операциях применяют либо нерасщепленный кожный лоскут, либо сетчатый с перфорацией 2:1 и менее для лучших косметических результатов. При обширных ожогах возможен дефицит неповрежденной донорской кожи, не позволяющий полностью закрыть рану аутопластикой. Доступность трупной кожи изменила вектор современного лечения массивных ожогов. Стандартное лечение заключается в использовании аутотрансплантатов с коэффициентом растяжения 4:1 или более, поверх которых накладывают аллогенную кожу для полного закрытия тех ран, для которых имеются донорские ресурсы. Такой аутологичный трансплантат под аллокожей приживается примерно через три недели, а сам аллотрансплантат отторгается.
Иммунитет у пострадавших с массивными ожогами значительно ослаблен, и преждевременное отторжение аллотрансплантата происходит крайне редко. Участки раны, которые не удается закрыть сетчатым аутолоскутом с широкой перфорацией, укрывают аллогенной кожей в порядке подготовки к аутопластике после готовности донорских участков к повторному забору. В идеале, раны, локализующиеся на участках меньшего косметического значения, закрывают сетчатым трансплантатом с широкой перфорацией для увеличения площади закрытия до использования неперфорированных лоскутов в косметически важных областях, таких как кисти и лицо.
Большинство хирургов выполняют некрэктомию в первые 7 дней после ожога, иногда ежедневно иссекая по 20% поврежденных тканей за одну операцию. Другие проводят радикальное иссечение всего массива некроза за одну процедуру, что бывает непросто у больных с большой поверхностью ожога, развившейся гипотермией или большой кровопотерей. Авторы в своей практике выполняют хирургическую обработку сразу после стабилизации состояния пациента, так как кровопотеря будет минимальной, если состояние пациента позволит провести операцию в первые сутки после травмы. Возможно, это связано с относительным преобладанием в крови сосудосуживающих субстанций, таких как тромбоксан и катехоламины, и истинным отеком тканей, который развивается сразу после травмы. Через два дня рана становится гиперемированной, и кровопотеря во время хирургического вмешательства может стать серьезной проблемой.
При ожогах III степени, которые часто вызваны кипятком, необходимо выполнять раннюю хирургическую обработку. На это следует обратить особое внимание, так как ожоги кипятком очень распространены. Обычно такие повреждения бывают частичной или смешанной (на неполную и полную толщу дермы) глубины, и для их закрытия используют такие материалы, как аллотрансплантат, свиной ксенотрансплантат или Biobrane, выполняющие защитную функцию в процессе заживления раны.
Ожоги II глубокой степени в первые 24-48 часов после травмы можно принять за ожоги III степени, особенно при местном применении антибактериальных средств, которые при контакте с раневым экссудатом образуют псевдоструп. Рандомизированное проспективное сравнительное исследование ранней хирургической обработки и консервативного лечения ожогов кипятком с отсроченной трансплантацией показало, что ранняя обработка увеличивает объем некрэктомии, повышает кровопотерю и удлиняет время операции. При этом разницы в сроках госпитализации или частоте инфицирования выявлено не было.
Потеря использованных донорских трансплантатов происходит по одной или нескольким из следующих причин: скопление жидкости под трансплантатом; сдвигающие воздействия на уже сцепленный с раной трансплантат; нерадикальное иссечение некротических тканей в области раневого ложа. Профилактику бактериального заражения проводят путем периоперационного применения антибиотиков и интраоперационного покрытия трансплантатов антибактериальными средствами для местного применения.
Тщательный гемостаз, подходящий коэффициент перфорации или послеоперационная «прокатка» трансплантата и/или дополнительная фиксация окклюзирующими покрытиями в соответствующих областях, — все это уменьшает скопление жидкости. Подвижность трансплантата ограничивают за счет иммобилизации области дермопластики. Нерадикальное иссечение зоны некроза в области раневого ложа чрезвычайно редко встречается в практике опытных хирургов. Критерии достижения необходимой глубины иссечения — капиллярная кровоточивость, цвет дермы, визуализация жировой клетчатки в ране.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

