Когда проснешься как в детстве кожей
Обновлено: 29.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бледность кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Бледностью называют такое состояние, когда кожа человека становится светлее, чем обычно. Так называемое побледнение кожных покровов может быть как физиологической реакцией на стресс или погодные условия, так и симптомом развития тех или иных патологических процессов в организме.
Бледность кожи, сопровождающаяся быстрой утомляемостью, слабостью, головокружением, потерей аппетита и снижением веса, - весомый повод для обращения за медицинской помощью.
Разновидности бледности кожи
Общепринятой классификации бледности кожи не существует, поэтому специалисты ориентируются на причины, вызывающие данное состояние.
Возможные причины бледности кожи
Кожа может бледнеть под влиянием ряда факторов.
- Стресс. У некоторых людей психоэмоциональное напряжение, сильное волнение вызывает побледнение кожных покровов, что объясняется спазмом сосудов.
- Климат. Недостаток солнца чреват снижением выработки меланина и дефицитом витамина Д, которые не в последнюю очередь влияют на здоровье кожи.
- Возраст. С возрастом снижается эластичность кожи и сосудов, ухудшается кровоснабжение кожных покровов, и они бледнеют.
- Малоподвижный образ жизни вызывает замедление кровотока, в результате чего все органы, включая кожу, испытывают недостаток кислорода.
- Анемия – снижение уровня гемоглобина и количества эритроцитов, красных кровяных телец.
В группе риска - вегетарианцы, люди, придерживающиеся строгой диеты или злоупотребляющие алкоголем, беременные, пожилые люди, пациенты после операции на кишечнике.
Бледность кожных покровов – один из основных симптомов анемии, кроме того, пациенты отмечают ломкость волос и ногтей, сухость кожи, слабость, головокружение.
- Анемия может наблюдаться при хронической кровопотере у больных с язвенной болезнью и гинекологическими патологиями. По сути, любой воспалительный процесс в желудочно-кишечном тракте приводит к нарушению всасывания питательных веществ, что, в свою очередь, становится причиной анемии и авитаминоза.
- Болезни сердечно-сосудистой системы приводят к нарушению кровообращения в органах и тканях и снижению тонуса сосудов, в результате чего наблюдается бледность кожи.
- Снижение гормональной активности щитовидной железы влияет на всасывание железа в кишечнике, что вызывает анемию и бледность кожи.
- Интоксикация организма на фоне инфекционных заболеваний может вызывать побледнение кожных покровов.
- Онкологические заболевания часто сопровождаются бледностью кожи вследствие анемии. Опухоль может вызывать кровотечение или увеличивать потребление организмом железа и витаминов. Онкологические заболевания крови часто начинаются c анемии и выраженной бледности вследствие вытеснения нормальных клеток крови, в том числе эритроцитов, раковыми клетками.
- анемия;
- гастрит, язвенная болезнь желудка;
- болезни кишечника (колит, болезнь Крона, состояние после удаления части кишечника, болезнь Уиппла);
- хронические болезни почек;
- сердечно-сосудистые заболевания;
- цирроз печени;
- гипотиреоз;
- миома матки, эндометриоз, нарушения менструального цикла;
- геморрой;
- лейкоз.
Диагностика и обследования при бледности кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительной диагностики помогут установить точную причину бледности кожи.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (для диагностики анемии).

Наверное, не существует такого подростка, который не отзывался в негативном ключе о своей внешности. Все мы в этот период находили у себя всякого рода изъяны, надуманные или гипертрофированные. Но, взрослея, избавлялись от этих навязчивых мыслей.
Однако существуют люди, у которых озабоченность внешностью принимает доминирующую позицию, овладевает поведением. В психологии подобное явление получило название дисморфофобии. С нею сталкивался каждый человек прямым или косвенным образом.
Что это такое
Дисморфофобия (на английский манер BDD) – это, в научном понимании, патологическое состояние, когда индивид чрезвычайно недоволен своей внешностью, выдумывает несуществующие дефекты или определенную особенность собственного тела преувеличивает, «обвиняя» в уродстве.
Специалисты утверждают, что дисморфофобия обычно идет рука об руку с другими расстройствами: обсессивно-компульсивным, тревожными, ипохондрическими, шизотипическим, шизофренией, психопатиями.
BDD имеет множество синонимов: психоз безобразной внешности, паранойя уродства, дисморфическая тревога, бредовые идеи телесного безобразия, асимметричности и деформации.
Дисморфофобию также называют синдромами:
- Квазимодо – в честь главного героя романа Виктора Гюго «Собор Парижской Богоматери», горбатого звонаря, чье тело с головы до пят было искажено, а левый глаз обрамляла большущая бородавка. Когда женщина, которой подкинули младенца, увидела его, то едва не лишилась рассудка;
- Сирано де Бержерака – исторической личности, ставшей литературным персонажем. Он имел огромный нос, благодаря которому его имя стало нарицательным и обозначало всех людей с большим носом. Стесняясь такой особенности, Бержерак так и не решился признаться в любви своей возлюбленной;
- Ван Гога – желанием нанести себе увечье или требованием произвести на себе хирургическую операцию.
Признаки расстройства
Главным признаком BDD является недовольство своей внешностью. Под раздачу попадают любые части тела. Чаще всего это кожа, лицо, пропорции тела и лишний вес, волосы, ноги, живот. Больные находят у себя вымышленный недостаток или утрируют особенности тела: маленькая грудь, горбатый, огромный нос, кривой рот, лупоглазость.
Банальный пример: девушка с объективно хорошей фигурой считает себя «жирной коровой», безобразной, бесформенной.
Самокритичность – довольно неплохая вещь, зависть – естественная и неотъемлемая у любой личности. У дисморфофобов критичность по отношению к себе развита чрезмерно, выходя за грани дозволенного. Они просто считают себя уродами, не имеющими права на полноценную жизнь, сравнивают себя с другими людьми или публичными личностями, жалуясь и сокрушаясь, почему не могут иметь такую же «нормальную» внешность.
Вымышленный дефект овладевает жизнью больного. Он постоянно думает, как скрыть его от окружающих. Например, «полноту» маскирует балахонной одеждой, родинки на шее прикрывает шарфом. Чтобы скрыть лобные морщины, надевает кепку или отращивает челку, незначительные изъяны кожи закрывает тонной косметики.
Поведение дисморфофоба характеризуется определенными нюансами:
- много времени тратит на разглядывание себя в зеркале. Вне дома рассматривает собственное отражение в любых зеркальных поверхностях – витринах магазинов, оконных стеклах;
- отказывается смотреться в зеркало. Убирает все зеркальные поверхности из собственного пространства. Если их случайно обнаруживает, то под напором эмоций способны разбить;
- избегает фотографироваться. В его арсенале имеется всего несколько фото с личным изображением. Говорит, что плохо получаются на фото. Находит любую причину, чтобы избежать попадания в кадр. На самом деле, катастрофически боится, что его «уродство» будет зафиксировано;
- интересуется информацией о пластической хирургии, косметических процедурах, диетическом питании;
- перед выходом из дома тратит много времени на сборы, тщательно оттачивают образ, чтобы «изъян» случайно не засекли посторонние;
- фанатично увлекается спортом;
- в общении с близкими систематически поднимает вопрос своего дефекта. Заставляет говорить, что он уродлив, доводя дело до скандала;
- в определенный момент перестает выходить из дома или показывается на улице в малолюдное время, например, днем, когда основная масса людей на работе или ночью – темно, никто не увидит;
- мысли о дефекте рождают навязчивые действия – ощупывание лица, волос, своеобразное положение тела;
- формирует экстравагантный образ, чтобы отвлечь внимание от недостатка.
Контакт с окружающим миром
Ощущение собственной неполноценности, ущербности отражается на настроении, мировосприятии больного, взаимоотношениях с окружающими. Дисморфофоб, как правило, находится в подавленном состоянии, неразговорчив, тревожен, проявляет некоторую нервозность.
Люди с BDD стесняются надуманного изъяна. Появляясь в людном месте, думают, что внимание окружающих направлено исключительно на них. Из-за этого больные стараются ограничивать контакты. Посторонние люди не подозревают о наличии расстройства у человека, поэтому воспринимают его как заносчивого или нелюдимого, закрытого, порой странного, называют снобом или бунтарем.
Девочка, чтобы спрятать «страшную рожу», пришла в школу с пакетом на голове. Учитель, естественно, понял ее неправильно. Решил, что она хочет сорвать урок и выгнал из класса.
Дисморфофобам сложно выстраивать взаимоотношения с людьми: заводить друзей, завязывать романтические отношения. Из-за постоянной концентрации на недостатке появляется рассеянность внимания, утрата самоконтроля. Снижается успеваемость, падает работоспособность.
Постоянные спутники больных дисморфофобией – депрессия, низкая самооценка, панические атаки, тревожность. Нередко они страдают зависимостями: алкогольной, наркотической.
Постоянное нервное напряжение, негативные эмоции, тревога изматывают больного. Не выдерживая напора, больной прибегает к попыткам самоубийства. Суицид при BDD – частое, закономерное явление.
Стремление к идеалу
Опасность представляют попытки самостоятельно принять меры по устранению мнимого дефекта. Люди, страдающие «от избыточной массы тела», садятся на диеты. Вместо рационального диетического режима выбирают изматывающие, быстродействующие методы. Результатом становится анорексия или булимия.
Увлечение спортом приводит к спортивной аддикции. Стремящиеся получить идеальное тело люди злоупотребляют физическими нагрузками, доводят себя до состояния, когда спорт превращается в наркотик. Пропуская тренировку, нервничают, переживают, что обрастут жиром. Проблема в том, что самые интенсивные тренировки не вызывают у них чувство удовлетворения, ведь постоянно находится часть тела, которую нужно отточить.
Дисморфофобия, помимо желания убрать лишний вес, может сопровождаться убежденностью в излишней худобе. Тогда спортивная зависимость выражается стремлением нарастить мышечную массу. Больные увлекаются бесконтрольным употреблением спортивного питания, вставляют в мышцы имплантаты.
Особое внимание уделяется пластической хирургии. Дисморфофобы увлеченно разыскивают информацию о клиниках пластической хирургии, о ее методах, начинают копить средства на операцию. Но часто им отказывают в проведении операции в связи с отсутствием показаний. Если хирургическое вмешательство было произведено, то больные часто остаются недовольны его исходом. По их мнению, дефект устранен не полностью и все равно остается заметным. Если же изъян удается скорректировать, то находится новый.
Если больных занимает не пластика, тогда косметические процедуры: уколы красоты, подтяжка лица, коррекция бровей, ресниц в преувеличенном количестве.
Крайней точкой становится попытка самолечения. Нередко дисморфофобию так и называют «синдром Ван Гога» (об этом было сказано выше). Однако здесь речь уже идет о дисморфомании, когда идеи о дефекте приобретают сверхценный характер, достигая уровня бреда.
Так вот, Ван Гог отрезал себе ухо с помощью опасной бритвы. Завернув его в газетку, пошел в бордель предъявить улику знакомой проститутке и снять напряжение. Такую историю поведал полицию его друг, художник Гоген. То, что произошло с Ван Гогом, называют дисморфоманическим бредом. Он становится проявлением другого психического расстройства, доминирующего над личностью. В случае с Ван Гогом это могла быть шизофрения или эпилептический психоз – достоверно неизвестно.
Убежденность о своем уродстве настолько ужасает, что требует немедленного избавления от дефекта. И в данном случае все методы хороши: ампутации, прижигания, иссечения «испорченных» органов. Желание действует как импульс. Больной в один момент членовредительствует, не задумываясь, как будто неведомая сила подталкивает его. Никами уговорами его остановить невозможно.
Повелевающие (императивные) галлюцинации при дисморфомании также способны заставить больного совершить над собой подобную экзекуцию.
Факторы развития и истинные причины расстройства
Выдвигается множество теорий развития дисморфофобии. Например, считается, что существует определенная комбинация генов, отвечающая за развитие ряда расстройств, в том числе BDD. Другие факторы – нарушение нейромедиаторного обмена, аномалии отдельных участков мозга. Даже существует гипотеза, объясняющая формирование расстройства в результате искажения зрительного восприятия.
Однако главная роль в развитии патологии отводится модели воспитания. Родительская любовь должна быть безусловной. Она предполагает принятие ребенка таким, каков он есть, с его достоинствами и недостатками.
Редко встречаются дети, с самого маленького возраста недовольные своей внешностью. Они любимы близкими, окружены заботой и вниманием. В таких условиях малышу и в голову не придет выдумывать себе несуществующие уродства. Взрослея, ребенок, конечно, нуждается в критике, но в КОНСТРУКТИВНОЙ. Это необходимо для формирования адекватной модели мира и соответствующего поведения, правильного самовосприятия.
Проблемы начинаются, когда нарушаются принципы воспитания. Например, родители систематически кричат на ребенка, обзывая нелестными выражениями. Или мама, непонятно почему, давит на девочку: да, ты у меня не красавица, и ножки кривоваты. Но ничего, я тебя любую люблю. В итоге из девочки вырастает девушка, уверенная в том, что ее тело дефективное. Она носит юбки в пол, бесформенные балахоны, стесняется общаться с людьми, заводить знакомства. Такая девушка считает, что недостойна любви, восхищения, никогда не выйдет замуж – конечно, кто ж на такую уродину обратит внимание.
К особенностям воспитания, предположительно способным стать основой для формирования BDD, относят:
- перфекционизм и отметание родителями права на ошибку;
- грубое, пренебрежительное отношение к ребенку. Пример: девочка в раннем возрасте лишилась родителей. Проживала со старшей сестрой, у которой на тот момент была своя семья. Девочка выполняла всю работу по дому, при этом редко слыша в свой адрес слова одобрения. Жила на правах домработницы. Очень любила племянников, ухаживала и за ними. Считала себя уродом, не имеющим возможности создать собственную семью. Была уверена, что имеет физические недостатки, отпугивающие людей, поэтому лишала себя возможности устроиться на работу. С людьми общение резко ограничивала. Выходя из дома, куталась в широкий платок;
- холодность родителей, малая эмоциональность даже при доброжелательном отношении. Например, у родителя существует эмоциональный барьер. Он не может похвалить объективно ребенка за реальные успехи, просто сделать комплимент, фиксировать внимание не на недостатках, а достоинствах ребенка. Помочь ему не заострять внимание на своих недостатках, если таковые имеются, принимать себя таким, каков есть.
Издержки воспитания зарождают у ребенка такие черты характера как мнительность, неуверенность в себе, перфекционизм, как заключительный штрих – низкую самооценку. Такие дети подвержены влиянию чужого мнения. Поэтому очень часто дисморфофобия развивается под воздействием неуместной реплики со стороны, критики и издевательств сверстников.
С другой стороны, немало детей, которые даже под резким негативным натиском, порой жестоким, не теряют себя, игнорируют чужое мнение. И уж, конечно, не ищут в себе мнимые недостатки. Это люди с адекватной самооценкой и реальным отношением к жизни.
Опасность подросткового возраста
Дисморфофобия в большей степени характерна для подростков. К этому существует достаточно много предпосылок. Это, в первую очередь, гормональные изменения и физические, непривычные ощущения собственного тела. Следующий фактор – интеллектуальное развитие, также претерпевающее изменения. У подростков меняется способ мышления и восприятия. Индивидуальное сознание замещается общественным, что сказывается на таких важных аспектах, как определение социальной роли, самооценке.
Подросток плохо понимает и анализирует свои изменения. П.Б. Ганнушкин говорил, что эти сдвиги делают подростка неуклюжим, но одновременно дают ощущение растущей силы и чувства острого недовольства собой.
Показательно данную проблему выразил Л.Н. Толстой в трилогии «Детство», «Отрочество», «Юность». Период отрочества он описывает так: «стыдлив я был от природы. Но убежденность в собственном уродстве преувеличивала мою стыдливость. Я убежден в том, что разительное влияние на человека оказывает его наружность. А точнее, его уверенность в своей привлекательности или непривлекательности».
В подростковом возрасте выделять отдельные недостатки в собственной внешности – дело обычное. Но, в отличие от дисморфофобов, здоровые подростки не делают данную проблему центром своего естества. В итоге она уходит сама собой по мере взросления ребенка.
Лечение
Чтобы понять, нужна ли человеку помощь со стороны, и чтобы помочь себе разобраться в собственных ощущениях, больной может пройти тест на дисморфофобическое расстройство. Такой можно найти в интернете – он находится в свободном доступе.
Лечением патологии занимается врач-психиатр. Положительное воздействие оказывает на пациента прием психотропных препаратов, в частности, антидепрессантов, а также когнитивно-поведенческая психотерапия.
Очень важным аспектом, который обязательно стоит учитывать при терапии, является наличие другого расстройства. Тогда дисморфофобия становится только синдромом в рамках данной психопатологии. В первую очередь проводят лечение основного расстройства. И только затем, если BDD не проходит в рамках терапии основного заболевания, приступают к его ликвидации.

Ненормальное восприятия окружающего мира и себя самого, когда все кажется нереальным, а собственные мысли, эмоции, ощущения будто наблюдаются со стороны, в психиатрии носит название деперсонализация. Часто она возникает вместе с дереализацией, характеризующейся отдаленностью всего вокруг, отсутствием в нем красок, нарушением памяти. В силу сходности симптомов, в 10-ом пересмотре Международной классификации болезней синдром деперсонализации-дереализации обозначен одним кодом F 48.1.
Расстройство восприятия время от времени посещает более 70 % людей во всем мире. Им кажется, что их сознание делится на две части и одна из них, потеряв контроль над своим разумом и телом, паникует, а вторая безучастно наблюдает за этим со стороны. Это похоже на страшный сон и поэтому очень пугает. Человек все видит в тумане, в приглушенных красках, не может пошевелить ни рукой, ни ногой. Он ощущает сильнейший дискомфорт и ему кажется, что он сходит с ума.
Данное расстройство специалисты не считают серьезной психической патологией. Психика человека так может среагировать на стресс, испуг, сильное эмоциональное потрясение и даже на переутомление в физическом смысле. Мозг «включает» защиту, снижая сенсорную чувствительность человека и эмоциональность, поэтому предметы кажутся странными, необычными на ощупь, а краски - поблекшими. То есть, восприятие мира становится непривычным и странным, незнакомым. Проходит подобное состояние обычно самостоятельно и быстро, без лечения.
Но, если же подобный синдром проявляется часто и держится в течение долгого времени, а симптомы усиливаются, то он уже опасен: индивид может причинить вред себе и другим своим неадекватным поведением, или же покончить жизнь самоубийством. Поэтому в этом случае необходима помощь медиков.
Необходимо знать, что деперсонализация также может сопровождать клиническую депрессию, панические атаки, тревожное и биполярное расстройства, шизофрению. Схожие ощущения вызывают наркотические средства, успокаивающие и антигистаминные препараты и ряд других лекарственных средств, а также кофеин и алкоголь.
Причины расстройства восприятия
Деперсонализация встречается у людей разного возраста и пола, но чаще всего она поражает молодых женщин. Как уже упоминалось, ее вызывает стрессовая ситуация. Сопротивляющаяся ей психика снижает сильную эмоциональную нагрузку человека, переключая его внимание на стороннее наблюдение. Таким образом индивидуум обращает свое сознание на себя, его органы чувств притупляются, но при этом логическое мышление остается прежним.
Процесс развития синдрома в организме выглядит так: под действием стресса начинает вырабатываться большой объем эндорфинов. В результате их масштабной хаотичной атаки на рецепторы отвечающая за эмоции лимбическая система не в силах справится с таким напором и вынуждена частично отключиться.
Но вышеописанный механизм могут запустить и другие факторы, физические:
- инсульт;
- гипертония;
- опухоль мозга;
- неврологическая болезнь;
- травма головы;
- эпилептический приступ;
- нейрохирургическая операция;
- тяжелая инфекционная болезнь в детстве;
- родовая травма.
Весьма редко деперсонализация передается по наследству или является следствием негативных изменений в нервной системе.
Уже говорилось, что прием наркотиков или другая интоксикация организма тоже может вызвать расстройство восприятия, так как это провоцирует усиленную выработку «гормонов счастья» - эндорфинов. Поэтому в США изучением деперсонализации на государственном уровне занимается организация по вопросам наркотической зависимости населения.
Следует учесть, что при шизофрении раздвоение личности имеет другие причины и это является симптом серьезного расстройства психики, подход к которому особый и требующий сложного лечения.
Симптоматика
Существует 3 условных группы признаков, характеризующих синдром деперсонализации:
1. Эмоциональная холодность, безучастность в восприятии окружающего мира, отстраненность, равнодушие к людям::
- безразличие к страданиям других;
- отсутствие радости при общении с родными, друзьями;
- невосприимчивость к музыке;
- утрата чувства юмора;
- соблюдение невозмутимости в ранее вызывавших какие-либо чувства ситуациях, как негативных, так и позитивных.
Страх испытывается только от утраты контроля своего тела и потери ориентации в пространстве. Угнетает чувство растерянности от непонимания местонахождения, истории попадания сюда и дальнейших действий.
2. Нарушение физических ощущений:
- теряется чувствительность к горячему и холодному;
- краски становятся тусклыми, может появиться дальтонизм;
- изменяются вкусовые ощущения;
- предметы кажутся размытыми, не имеющими границ;
- звуки кажутся приглушенными, как в воде;
- боль при небольших ранениях отсутствует;
- нарушается координация движений;
- отсутствует чувство голода, а с ним пропадает и аппетит.
3. Психическая невосприимчивость:
- человек забывает свои предпочтения – что нравится и не нравится;
- отсутствие стимулов и мотивов – нежелание ухаживать за собой, готовить еду, стирать, работать, ходить за покупками;
- временная дезориентация – индивидуум может просидеть, ничего не делая, несколько часов и не понимать, сколько прошло времени;
- ощущение участия в качестве актера в скучной тягучей пьесе;
- созерцание со стороны своей жизни, как будто это сон.
Главным признаком расстройства восприятия считается глубокая погруженность человека в себя. Сначала он понимает, что воспринимает свою личность неправильно, это его угнетает и вызывает сильное душевное волнение.
При попытке понять происходящее, ощущение нереальности становится все сильнее, и нелепость ситуации заставляет индивидуума избегать общения с другими людьми. Индивид, однако, отдает себе отчет в болезненности своего состояния.
В общем клиническую картину деперсонализации можно описать так:
- Нарушено восприятие мира – он кажется ирреальным, фантастическим.
- Полная отстраненность от происходящего вокруг.
- Потеря удовлетворения от естественных физиологических потребностей – сна, еды, дефектации, секса и т.п.
- Замкнутость.
- Нарушения восприятия строения своего тела – руки и ноги кажутся искусственными, непонятной конфигурации или размера.
- Неспособность управлять своим телом.
- Снижение интеллектуальных способностей.
- Чувство одиночества, брошенности всеми.
- Отсутствие любых эмоциональных проявлений.
- Изменение физиологических ощущений.
- Раздвоение личности.
- Ощущение наблюдения за самим собой со стороны.
Эти симптомы расстройства восприятия могут иметь разную степень выраженности при разных типах деперсонализации, о которых будет сказано ниже.
Разновидности
Современная психология разделяет несколько форм синдрома деперсонализации, отличающихся между собой своеобразием восприятия окружающего мира и себя:
- Аутопсихическая деперсонализация – обостренное ощущения своего «Я», нарастание ощущения его утраты. Человеку кажется, что в нем живет, чувствует себя вольготно и действует по-своему какой-то незнакомец. Такое раздвоение заставляет страдать и испытывать дискомфорт, отвергать себя же. Социальные контакты затруднены.
- Аллопсихическая деперсонализация – дереализация. Окружающее воспринимается как сновидение, мир видится, как сквозь мутное стекло. Все кажется чужим и враждебным: звуки гулкие, предметы – нечеткие, люди – на одно лицо. Мысли и движения автоматические, дезориентация, дежавю.
- Анестетическая деперсонализация - повышается внутренняя ранимость при совершенной внешней бесчувственности.
- Соматопсихическая деперсонализация, характеризующаяся патологическим восприятием своего тела и его функций. Она самая необычная: человеку кажется, что у него нет волос или отсутствует одежда, части тела видоизменились и живут своей отдельной жизнью. Прием пищи затруднен - горло «не хочет» проталкивать еду, нет желания питаться. Меняются вкусовые ощущения, чувствительность снижается к температуре воздуха и воды.
Диагностика
Для выявления расстройства восприятия требуется тщательный опрос пациента и его родственников - они опишут поведение больного. Также проводится специальное тестирование.
Анализы крови и осмотр пациента ничего не даст – он не выглядит больным, у него нет хронических и скрытых соматических заболеваний, иммунитет не вызывает нареканий, физическое состояние вполне нормальное. Но зато МРТ покажет изменения в отдельных областях головного мозга. Существуют и особые лабораторные исследования, подтверждающие изменения в белковых рецепторах и нарушения в работе железы внутренней секреции - гипофиза.
Сейчас имеются и четкие критерии, позволяющие подтвердить диагноз:
- Критичность мышления пациента, осознающего свою проблему.
- Сохранение ясности сознания, отсутствие так называемых сумеречных эпизодов, спутанности мысли.
- Жалобы на то, что разум существует отдельно от тела, последнее существует самостоятельно и нарушено его восприятие.
- Ощущение изменения местности, нереальности, неузнавание знакомых объектов.
Специалисту следует отличить деперсонализацию от шизофрении, имеющей похожие симптомы. Различают эти патологии так: шизофрения проявляет себя одними и теми же симптомами одинаковой интенсивности каждый день, а при расстройстве восприятия они намного разнообразней.
Терапия деперсонализационного расстройства
Так как данное расстройство индивидуально для каждого больного, то и лечение подбирается для каждого пациента отдельно.
Как уже говорилось, непродолжительные случаи деперсонализации лечения не требуют, но дискомфорт поможет устранить психоанализ.
Если виновником деперсонализации стал прием наркотических веществ, то проводится дезинтоксикация организма. Гормональное лечение понадобится, если причиной расстройства стала эндокринная патология.
Деперсонализация на фоне депрессии, панических атак, шизофрении психиатр назначает комплекс транквилизаторов, антидепрессантов, нейролептиков. Показаны такие препараты:
- «Декортен»;
- «Сероквель» в сочетании с «Анафранилом»;
- «Цитофламин»;
- «Кавинтон»;
- «Налоксон»;
- витамин С с такими препаратами, как «Амитриптилин», «Сонапакс», Клопирамин», «Кветиапин».
Некоторым пациентам приходится принимать психотропные препараты пожизненно, так как вылечить синдром полностью не удается. Лекарственные средства позволяют им погасить тяжесть переживаний, вызванных расстройством.
Когда симптоматические проявления снимаются, приходит время психотерапии. Специалист проводит с пациентом ряд сеансов, на которых выявляет причины расстройства восприятия, переключает внимание больного на других людей, учит в дальнейшем справляться с возникающими приступами раздвоения.
Эффективный метод избавления от деперсонализации – запоминать странные чувства и потом рассказывать их психологу. Последний, в свою очередь, приучает пациента не боятся таких случаев, и они постепенно сходят на «нет».
Также с успехом используется аутотренинг и гипноз, они наиболее эффективны вместе с разъяснительной терапией.
В качестве дополнительных мер может быть назначено:
- иглоукалывание;
- успокоительный массаж;
- фитотерапия;
- прием антидепрессантов;
- физиотерапия;
- гомеопатия.
Психотерапевтические техники подкрепляются социальной реабилитацией: пациенту советуют чаще бывать на людях, ходить в музеи, театры и т.д. Это дает ощутимый результат в лечении и восстановлении.
Бывает, что люди с тяжелой степенью деперсонализации негативно относятся к реабилитационной программе, пассивны. В этом случае прибегают к помощи близких пациента, которые буквально вытаскивают родственника «в свет».
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Заторможенность: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
В основе функционирования нервной системы лежит рефлекторная дуга – путь, по которому раздражение (сигнал) от рецептора проходит к органу-эффектору. Рефлекторная дуга – это совокупность нейронных цепей, состоящих из чувствительных, вставочных и двигательных нейронов, которые обеспечивают восприятие сигнала извне, проведение его в специальные центры мозга, где происходит анализ полученной информации и генерация ответного импульса.
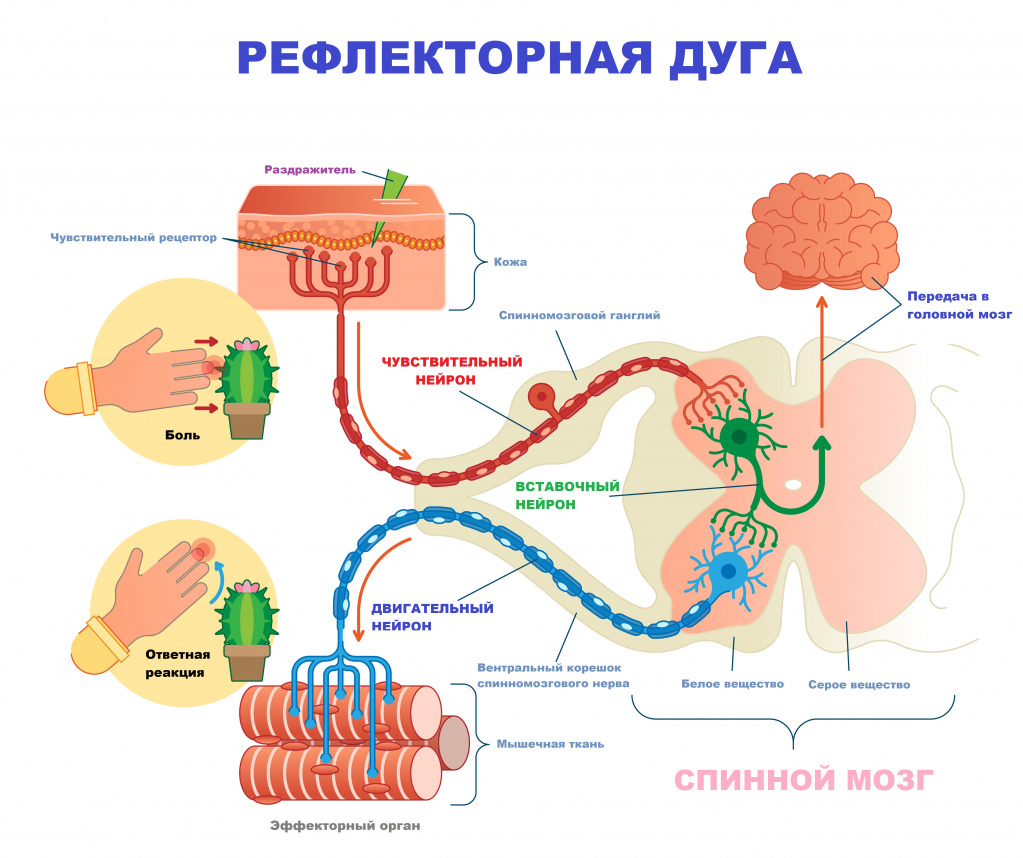
Таким образом, высокая скорость проведения импульса и обработки информации является одним из необходимых условий адекватной скорости функционирования нервной системы.
В связи с тем, что структура нервной системы очень сложна, состоит из множества клеток, соединенных между собой при помощи нервных отростков (нервных волокон), эта система подвержена значительному влиянию со стороны окружающей среды. Так, изменение состава жидкости, омывающей нервные клетки, изменение температуры и другие факторы могут значительно тормозить ее слаженную работу.
Разновидности заторможенности
Заторможенность проявляется замедлением скорости тех или иных нервных функций. При этом могут наблюдаться как изолированные изменения (например, замедление двигательной активности, заторможенность восприятия), так и комплексные - когда замедляются все основные функции нервной системы, включая высшую психическую деятельность.
Заторможенность может развиваться остро или постепенно. Чем внезапнее она проявляется, тем большее внимание необходимо уделить поиску причин ее развития.
Возможные причины развития заторможенности
Причин замедления нервных процессов достаточно много и одна из них - нервное истощение. Под этим термином подразумевают недостаточность резервов нервной ткани для выполнения ею своих функций, развивающуюся в ходе длительной напряженной работы нервной системы.
Следующим состоянием, сопряженным с заторможенностью, является кислородное голодание центральной нервной системы. Нехватка кислорода может быть обусловлена его недостаточным поступлением извне (например, пребыванием в плохо проветриваемом помещении), нарушением газообмена в легких по причине различных бронхолегочных заболеваний, нарушением кровоснабжения в результате поражения сосудов, питающих центральную нервную систему, или в результате сердечной недостаточности, сопряженной с плохим кровоснабжением всех органов и тканей. Также нарушение доставки кислорода развивается при анемии – снижении концентрации гемоглобина в крови. Гемоглобин – это белок, содержащийся в эритроцитах, который связывает и переносит кислород от легких к каждой клеточке нашего организма.
В связи с тем, что потребности в кислороде у нервной системы велики, недостаточность кислорода быстро приводит к нарушению ее работы.
Еще одной причиной заторможенности является состояние гипогликемии - снижения уровня глюкозы в крови. Оно наблюдается при недостаточном поступлении глюкозы с пищей, при значительных физических нагрузках (когда глюкоза преимущественно тратится интенсивно работающими мышцами), при передозировке инсулина больными сахарным диабетом.
Заторможенность наступает также по причине токсического поражения нервной системы в результате отека головного мозга.
Заболевания, при которых появляется заторможенность
Среди заболеваний сердечно-сосудистой системы, которые могут быть сопряжены с недостаточным кровоснабжением головного мозга, следует выделить атеросклеротическое поражение сосудов, в том числе на фоне артериальной гипертензии, сахарного диабета, сердечной недостаточности вследствие перенесенного инфаркта миокарда, миокардита и других заболеваний.
К бронхолегочным заболеваниям, приводящим к недостаточному насыщению кислородом крови, относятся пневмония, хроническая обструктивная болезнь легких, бронхиальная астма (особенно в момент приступа) и т.д.
Анемия может развиваться по причине нарушения кроветворения (например, железодефицитная анемия), разрушения эритроцитов (гемолитическая анемия), острой или хронической кровопотери.

Гипогликемия наблюдается не только при сахарном диабете, но и эндокринных заболеваниях, таких как недостаточность надпочечников, инсулинома, при длительных тяжелых заболеваниях печени и др.
Токсическое поражение центральной нервной системы может быть обусловлено как поступлением некоторых ядовитых веществ извне, так и интоксикацией на фоне развития печеночной недостаточности (например, при циррозе печени) или почечной недостаточности. Синдром интоксикации сопровождает большинство инфекционных заболеваний, а также многие злокачественные процессы.
Отдельно стоит отметить жизнеугрожающие состояния, приводящие к отеку головного мозга и проявляющиеся, среди прочего, заторможенностью – к ним относятся инсульт, сдавление головного мозга внутричерепной опухолью, черепно-мозговая травма.
К каким врачам обращаться при появлении заторможенности
Диагностика и обследования при заторможенности
Диагностика заболеваний, сопровождающихся заторможенностью, начинается с опроса и осмотра больного. Зачастую этого бывает достаточно для постановки предварительного диагноза. Однако для его подтверждения необходимо провести некоторые дополнительные исследования:
-
клинический анализ крови с подсчетом лейкоцитарной формулы, необходимый в первую очередь для исключения анемии;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

