Когда появляются синяки при эритремии
Обновлено: 25.04.2024
Что такое Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза) -
Эритремия - хроническое заболевание кроветворной системы человека с преимущественным нарушением эритропоэза, повышением содержания гемоглобина и эритроцитов в крови. Обычно болезнь появляется в возрасте от 40 до 60 лет, чаще всего эритремия встречается у мужчин. Дети заболевают редко; в семейном анамнезе других случаев заболевания не отмечается.
Что провоцирует / Причины Эритремии (истинной полицитемии, эритроцитоза, болезни Вакеза):
В последнее время на основе эпидемиологических наблюдений выдвигаются предположения о связи болезни с трансформацией стволовых клеток. Наблюдается мутация тирозинкиназы JAK 2 (Янус киназы ), где в позиции 617 валин заменён фенилаланином, Однако, эта мутация встречается и при других гематологических заболеваниях , но при полицитемии наиболее часто.
Симптомы Эритремии (истинной полицитемии, эритроцитоза, болезни Вакеза):
На ранних стадиях заболевания симптомы, как правило, отсутствуют. Однако по мере нарастания изменений в системе кровоснабжения больные жалуются на смутное ощущение распирания в голове, головные боли, головокружения. Другие симптомы появляются в зависимости от того, какие системы организма оказываются пораженными. Парадоксально, но осложнением эритремии может быть кровоизлияние.
Развернутая стадия характеризуется более яркой клинической симптоматикой. Наиболее частым и характерным признаком являются головные боли, носящие иногда характер мучительных мигреней с нарушением зрения.
Многие больные жалуются на боли в области сердца, иногда по типу стенокардии, боли в костях, в подложечной области, похудание, нарушение зрения и слуха, неустойчивое настроение, слезливость. Частым симптомом эритремии является кожный зуд. Могут быть приступообразные боли в кончиках пальцев рук и ног. Боли при этом сопровождаются покраснением участков кожи.
При осмотре обращает на себя внимание особая красно-цианотичная окраска кожи с преобладанием темно-вишневного тона. Отмечается также краснота слизистых оболочек (конъюнктив, языка, мягкого неба). В связи с частыми тромбозами конечностей наблюдается потемнение кожи голеней, иногда - трофические язвы. Многие больные жалуются на кровоточивость десен, кровотечения после удаления зубов, синяки на коже. У 80 % больных отмечается увеличение селезенки: в развернутой стадии она увеличена умеренно, в терминальной часто наблюдается выраженная спленомегалия. Обычно увеличена печень. Часто у больных эритремией выявляется повышение артериального давления. Как результат нарушения питания слизистой оболочки и тромбозов сосудов могут возникнуть язвы 12-перстной кишки и желудка. Важное место в клинической картине заболевания занимают тромбозы сосудов. Обычно наблюдаются тромбозы мозговых и коронарных артерий, а также сосудов нижних конечностей. Наряду с тромбозами больные эритремией склонны к развитию геморрагий.
В терминальной стадии клиническая картина определяется исходом заболевания -- циррозом печени, коронаротромбозом, очагом размягчения в головном мозге на почве тромбозов мозговых сосудов и кровоизлияний, миелофиброзом, сопровождающимся анемией, хроническим миелолейкозом и острым лейкозом.
Прогноз зависит от возраста больного к моменту постановки диагноза, лечения и осложнений. Смертность высока в отсутствие лечения и в тех случаях, когда эритремия сочетается с лейкемией и другими раковыми заболеваниями.
Диагностика Эритремии (истинной полицитемии, эритроцитоза, болезни Вакеза):
Большое значение при постановке диагноза истинной полицитемии имеет оценка клинических, гематологических и биохимических показателей болезни. Характерный внешний вид больного (специфической окраски кожи и слизистых оболочек ). Увеличение селезенки, печени, склонность к тромбозам. Изменение показателей крови: гематокрита, количества эритроцитов, лейкоцитов, тромбоцитов. Увеличение массы циркулирующей крови, повышение её вязкости, низкая СОЭ, увеличение содержания щелочной фосфатазы, лейкоцитов, сывороточного витамина В12.Необходимо исключить заболевания, где есть гипоксия и неадекватное лечение витамином В 12.
Для уточнения диагноза необходимо проведение трепанобиопсия и гистологическое исследование костного мозга.
Для подтверждения истинной полицитемии наиболее часто используются показатели:
- Увеличение массы циркулирующих эритроцитов:
- для мужчин - 36 мл/кг,
- для женщин - более 32 мл/кг
- Увеличение гематокрит >52 % мужчин и >47 % у женщин, увеличение гемоглобин > 185 г /л у мужчин и > 165 г/ л у женщин
- Насыщение артериальной крови кислородом (более 92 %)
- Увеличение селезёнки - спленомегалия.
- Снижение веса
- Слабость
- Потливость
- Отсутствие вторичных эритроцитозов
- Наличие генетических аномалий в клетках костного мозга, кроме наличия хромосомной транслокации Филадельфийской хромосомы или с перестроенным геном BCR ABL
- Образование колоний эритроидными клетками in vivo
- Лейкоцитоз более 12,0×10 9 л (при отсутствии температурной реакции, инфекций и интоксикаций).
- Тромбоцитоз более 400,0×10 9 в литре.
- Увеличение содержания щелочной фосфатазы нейтрофильных гранулоцит ов более 100 ед. (при отсутствии инфекций).
- Уровень сывороточного витамина В12 - больше 2200 нг
- Низкий уровень эритропоэтина
- Пункция костного мозга и гистологическое исследование пунктата, полученного с помощью трепанобиопсии, показывают увеличение мегакариоцитов .
Лечение Эритремии (истинной полицитемии, эритроцитоза, болезни Вакеза):
Флеботомия (лечение кровопусканием) может быстро уменьшить содержание эритроцитов. Частота и объем кровопусканий зависят от выраженности эритремии. После ряда таких процедур в организме оказывается недостаточно железа, что стабилизирует выработку эритроцитов и уменьшает потребность в кровопусканиях.
В развернутой стадии эритремии показана цитостатическая терапия. Наиболее эффективным цитостатическим препаратом при лечении эритремии является имифос. Препарат вводится внутримышечно или внутривенно в дозе 50 мг ежедневно первые 3 дня, а затем через день. На курс лечения - 400-600 мг. Эффект от имифоса определяется через 1,5-2 месяца, так как препарат действует на уровне костного мозга. В отдельных случаях наблюдается развитие анемии, которая обычно постепенно ликвидируется самостоятельно. При передозировке имифоса может возникнуть гипоплазия кроветворения, для лечения которой применяется преднизолон, неробол, витамин В6 и В12, а также гемотрансфузии. Средняя продолжительность ремиссии составляет 2 года, поддерживающая терапия не требуется. При рецидиве заболевания чувствительность к имифосу сохраняется. При нарастающем лейкоцитозе, быстром росте селезенки назначают миелобромол по 250 мг в течение 15-20 дней. Менее эффективен при лечении эритремии миелосан. В качестве симптоматических средств лечения эритремии используют антикоагулянты, гипотензивные препараты, аспирин.
В тяжелых случаях используют методы лечения, угнетающие активность костного мозга. Раньше использовали радиоактивный фосфор или противораковые препараты, что порой приводило к развитию лейкемии.
Профилактика Эритремии (истинной полицитемии, эритроцитоза, болезни Вакеза):
К каким докторам следует обращаться если у Вас Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эритремии (истинной полицитемии, эритроцитоза, болезни Вакеза), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Эритремия — это опухолевое клональное заболевание кроветворной системы, при котором отмечается пролиферация эритроидного, гранулоцитарного и мегакариоцитарного ростков кроветворения с преимущественной активацией эритропоэза. При этом в крови отмечается повышение уровня эритроцитов и гемоглобина, тромбоцитоз и лейкоцитоз. Практически все больные эритремией являются носителями мутации JAK2V617F.
Как развивается эритремия
Причины возникновения эритремии до сих пор не известны. Считается, что это многоэтапное заболевание, при котором под действием внешних факторов происходит повреждение генома нормальной клетки, что приводит к ее злокачественной трансформации и образованию опухолевого клона клеток, который замещает нормальный гемопоэз.
Практически у всех больных обнаруживается мутация в гене JAK2. Обычно страдает 14 экзон, у 90-96% больных отмечается мутация V617F. У 2% больных имеются мутации в 12 экзоне. Очень редко обнаруживаются повреждения других генов, в частности MPL, CALR. Все эти генетические патологии являются специфичными для эритремии, поэтому их определение необходимо для подтверждения диагноза.
Итак, молекулярно-генетические нарушения вызывают активацию JAK-STAT сигнального пути, что приводит к повышению пролиферации ростков гемопоэза и увеличению количества форменных элементов крови.
Моноциты и мегакариоциты (предшественники тромбоцитов) вырабатывают множество цитокинов — биологически активных молекул, которые стимулируют фиброзные изменения, образование новых кровеносных сосудов, что в конечном итоге приводит к остеосклерозу и фиброзу костного мозга. Кроме того, массивная продукция цитокинов способствует развитию опухолевой интоксикации, что усугубляет общее состояние больных.
Также присутствует нарушение связи стволовых клеток с микроокружением. Это провоцирует образование очагов кроветворения вне костного мозга. В первую очередь страдают печень и селезенка.
Симптомы эритремии
Клинически эритремия проявляется двумя синдромами:
- Плетора (полнокровие). Этот синдром характеризуется увеличением числа циркулирующих эритроцитов. Симптоматически проявляется головными болями, головокружением, приступами учащенного сердцебиения, зудом кожи и зрительными нарушениями. Кожа и слизистые имеют синюшный оттенок. Также возможны сосудистые осложнения: тромбозы, эритромелалгия (покраснения пальцев конечностей, боли и чувство жжения в них).
- Миелопролиферативный синдром — развивается в результате гиперплазии ростков кроветрения. Симптоматически проявляется слабостью, повышением температуры, потливостью, зудом кожи, болями в костях. При распаде гранулоцитов отмечается нарушение уратового обмена, что приводит к развитию подагры, камней в почках и уратовому диатезу.
Стадии эритремии
В процессе своего развития эритремия проходит несколько стадий. Первая, она же начальная, может продолжаться более 5 лет. В этот период в основном присутствуют умеренные проявления плеторального синдрома. В анализе крови отмечается умеренный эритроцитоз, в костном мозге отмечается усиление пролиферации всех гемопоэтических ростков за исключением лимфоцитарного. Селезенка не увеличена, осложнения развиваются редко.
Вторая стадия эритремии — это полицитемия. Она делится на 2 подстадии А и В. Стадия А длится 5-15 лет. Для нее характерно повышение количества форменных элементов крови. В результате образуется ярко выраженный плеторический синдром, который осложняется тромбозами, кровотечениями, увеличением размеров печени и селезенки. В анализе крови нарастает цитоз, в костном мозге помимо пролиферации эритропоэтического, гранулоцитарного и тромбопоэтического ростков отмечаются рубцовые изменения.
При эритремии в стадии В продолжает нарастать цитоз и клиническая симптоматика. Образуются очаги опухолевого роста в селезенке, в костном мозге прогрессируют рубцовые изменения.
3 стадия эритремии — анемическая. Здесь уже развивается фиброз костного мозга, который приводит к его истощению и снижению уровня клеток крови. Возможна трансформация заболевания в острый лейкоз.
Диагностика эритремии
В рамках диагностики эритремии пациент проходит комплексное обследование, которое включает следующие мероприятия:
- Сбор анамнеза и физикальный осмотр, во время которого проводится оценка окраски кожи лица и конечностей. Обязательно выполняется определение размеров печени и селезенки.
- Развернутый анализ крови, включающий подсчет количества форменных элементов крови и значений эритроцитарных индексов.
- Трепанбиопсия костного мозга с последующим гистологическим и гистохимическим исследованием.
- Определение уровня эритропоэтина.
- Молекулярно-генетическое тестирование на предмет наличия специфических мутаций V617F.
- УЗИ печени и селезенки для точного определения их размеров.
Диагноз эритремия выставляется согласно критериям ВОЗ 2018 года, где выделяют три больших критерия и один малый.
Большие критерии эритремии:
- Уровень гемоглобина больше 160 г/л у женщин и больше 165 г/л у мужчин.
- Гиперплазия трех ростков миелопоэза в трепанате костного мозга.
- Наличие мутации в гене JAK2.
Малый критерий — снижение уровня эритропоэтина.
Для постановки диагноза эритремия необходимо либо наличие всех трех больших критериев, либо 1-2 больших и одного малого.
Лечение эритремии
Основные цели лечения эритремии следующие:
- Предотвращение образования тромбов и лечение уже развившихся тромбозов и тромбоэмболий.
- Снижение уровня опухолевой интоксикации и контроль связанных с этим симптомов (повышение температуры, кожный зуд, потеря веса).
- Снижение риска трансформации в острый миелобластный лейкоз или миелофиброз.
- Предупреждение развития осложнений при необходимости хирургических вмешательств или беременности.
Для оценки вероятности развития тромбозов при эритремии, проводят стратификацию риска по следующим критериям:
- Возраст старше 60 лет.
- Наличие тромбозов в прошлом.
- Сердечно-сосудистые факторы риска: артериальная гипертензия, лишний вес, диабет, гиподинамия.
Если у пациента нет перечисленных факторов, то его относят к группе низкого риска, при наличии сердечно-сосудистых факторов — к промежуточной, и при возрасте более 60 лет и/или наличии тромбозов в анамнезе выставляется высокий риск тромбоэмболических осложнений. Уровень тромбоцитов на риск развития тромбозов не влияет, но он играет определенную роль при развитии кровотечений. Для предотвращения развития тромбозов необходимо устранение сердечно-сосудистых факторов риска, а также назначение антиагрегантов.
Кроме того, для лечения эритремии применяются следующие методы:
- Удаление избытка эритроцитов в крови. Может осуществляться либо с помощью гемоэкскурсии (обычное кровопускание), либо эритроцитафереза (удаление непосредственно эритроцитов).
- Циторедуктивная терапия. Применяются цитостатики и интерфероны.
- Лечение осложнений уже развившихся тромбозов.
Гемоэкскурсии (кровопускание) при эритремии
Кровопускание применяется для уменьшения объема циркулирующей крови. Объем гемоэкскурсии составляет 250-500 мл за одну процедуру, после чего недостающий объем жидкости восполняют физраствором. Либо вторым вариантом является предварительная инфузия антиагрегантов вместе с физраствором в объеме, превышающем удаляемый объем крови. Сеансы проводят через день до достижения гематокрита до 40-45%. Пожилым пациентам сеансы выполняют 2 раза в неделю, либо снижают объем гемоэкскурсии.
Эритроцитоферез
Эритроцитаферез относится к методам экстракорпоральной детоксикации, который пришел на смену кровопусканию. В его основе лежит удаление эритроцитов с последующим возвратом плазмы и восполнением объема растворами кристаллоидов или коллоидов. За один сеанс можно удалить до 400 мл эритроцитов.
Препараты ацетилсалициловой кислоты
Препараты ацетилсалициловой кислоты, или аспирина, назначаются для предотвращения тромбических осложнений. Аспирин должен назначаться каждому больному эритремией при отсутствии противопоказаний. Если они есть, назначают клопидогель или тиклопидин.
Циторедуктивная терапия
Гидроксимочевина
Теоретически гидроскимочевина может применяться в рамках терапии первой линии у пациентов любого возраста. Но из-за того, что она обладает генотоксичностью и может спровоцировать лейкозогенный эффект, пациентам младше 50 лет и беременным женщинам такое лечение в рамках первой линии не рекомендуется. Также требуется отмена лечения при непереносимости и неэффективности терапии. Критерием непереносимости гидроксимочевины является наличие хотя бы одного из этих симптомов:
- Превышение гематокрита более 45% через 3 месяца после лечения гидроксимочевиной в дозировке 2000 мг/день.
- Отсутствие контроля миелопролиферации. Об этом может свидетельствовать уровень тромбоцитов более 400×10 9 и лейкоцитов выше 10×10 9 через 3 месяца лечения.
- Сохранение увеличенной селезенки (более 10 см ниже края реберной дуги) или невозможность устранения симптомов спленомегалии.
- Миелопения при применении минимальных дозировок препаратов — уровень тромбоцитов ниже 100×10*9 или гемоглобина ниже 100 мг/л.
- Язвы на голенях.
- Поражение кожи и слизистых оболочек.
- Нарушение работы ЖКТ.
- Пневмониты.
- Лихорадка.
Интерферон альфа
Интерферон альфа обладает высокой эффективностью в отношении эритремии и позволяет у части пациентов добиться молекулярного ответа. Также он хорошо купирует плеторальный синдром, снижая выраженность зуда. Однако его широкое применение ограничивает плохая переносимость. В основном его рекомендуют пациентам младше 50 лет.
Бусульфан
С помощью бусульфана возможен активный контроль эритремии, однако при длительном его применении повышается риск развития вторичных лейкозов. Поэтому его применяют у пациентов старше 70 лет при непереносимости гидроксимочевины и интерферонов.
Прогноз при эритремии
В целом прогноз при эритремии относительно благоприятный. Общая 10-летняя выживаемость составляет около 75%. Но заболевание может трансформироваться в острый миелобластный лейкоз (риск 5%) либо в миелофиброз (риск чуть менее 10%).
Симптомы эритремии (головные боли, боли в костях, парестезии) могут ухудшать качество жизни пациентов. Основной причиной гибели пациентов являются тромбозы, кровотечения и тяжелые инфекции, риск которых увеличивается при трансформации патологии в острый миелобластный лейкоз или в миелофиброз.
Лечение эритремии в клинике «Евроонко» проводится с применением современных лечебных протоколов. В сложных случаях решение принимается коллегиально консилиумом специалистов. Важное значение мы уделяем наблюдению пациента в период ремиссии. Это также позволяет достигать увеличения эффективности проводимого лечения.
Эритроцитоз – это повышение уровня эритроцитов в крови. Может быть физиологическим или патологическим. Сопутствует болезням бронхолегочной системы, порокам сердца, заболеваниям почек, гормонально активным новообразованиям, высокому АД, значительной потере жидкости. Проявления варьируются, возможны умеренная гепатоспленомегалия, красный цианоз кожи, варикоз, иногда – кровотечения, тромбозы. Эритроцитоз определяется по результатам клинического анализа крови. Лечение включает терапию основной патологии, коррекцию образа жизни, диету, кровопускания.
Классификация
Эритроцитоз диагностируется при превышении следующих показателей: у мужчин – 5,5х10 9 /ml, женщин и детей до 13 лет – 4,7х10 9 /ml. У новорожденных количество эритроцитов должно превышать 5,6х10 9 /ml. Выделяют следующие виды эритроцитоза:
1. По наличию или отсутствию связи с патологическими процессами:
- Физиологический. Изменение показателя не связано с заболеваниями. Возникает в рамках адаптации к гипоксии, обусловленной условиями внешней среды.
- Патологический. Сопутствует некоторым заболеваниям, развивается вследствие нарушений гомеостаза, вызванных различными травматическими и нетравматическими причинами.
2. По изменениям, лежащим в основе эритроцитоза:
- Абсолютный. Становится следствием усиления эритропоэза на фоне гипоксии, повышенной выработки эритропоэтина вследствие болезней почек, эндокринных заболеваний, гормонально активных опухолей.
- Относительный. Формируется после уменьшения объема плазмы в результате обильного потоотделения, рвоты, диареи.
3. По времени возникновения:
- Первичный. Имеет наследственный характер, провоцируется генными мутациями, вызывающими изменение структуры гемоглобина или энзима, который отвечает за транспортировку кислорода в эритроциты, его последующую «отдачу» в ткани.
- Вторичный (симптоматический). Развивается в течение жизни, потенцируется заболеваниями и патологическими состояниями.
Симптоматический эритроцитоз является наиболее распространенной разновидностью данного состояния. Выявляется у мужчин и женщин, может быть абсолютным либо относительным. Абсолютный симптоматический эритроцитоз обнаруживается чаще относительного, провоцируется следующими факторами:
- Болезни почек: ишемия различной этиологии, новообразования, состояние после трансплантации почки.
- Нарушения нейрогуморальной регуляции: чрезмерная стимуляция вегетативной нервной системы.
- Эндокринные расстройства: повышение уровня гормонов щитовидной железы, глюкокортикоидов, катехоламинов, адренокортикотропного гормона.
- Болезни крови: гемобластоз с увеличением продукции эритроцитов.
- Гемическая гипоксия: отравления веществами, уменьшающими кислородную емкость крови.
- Циркуляторная гипоксия: недостаточное кровоснабжение органов и тканей вследствие нарушения функций сердца.
- Респираторная гипоксия: снижение объема вентиляции легких на фоне бронхолегочных патологий.
- Экзогенная гипоксия: нормобарическая гипоксия при недостатке кислорода в воздухе, гипобарическая гипоксия при декомпрессионной болезни.
Среди относительных симптоматических эритроцитозов преобладают гемоконцентрационные – возникающие вследствие уменьшения количества жидкости в сосудистом русле. Реже у женщин и мужчин встречаются перераспределительные эритроцитозы – состояния, при которых происходит резкий выброс эритроцитов из депо.

Почему возникает эритроцитоз
Физиологические причины
Высокое количество эритроцитов выявляется у жителей высокогорных районов. Даже при отсутствии соматических заболеваний организм страдает от гипоксии, из-за уменьшения количества кислорода во внешней среде компенсаторно вырабатывается больше кровяных клеток для его транспортировки. У урожденных жителей высокогорий физиологический эритроцитоз наблюдается на протяжении всей жизни, у приезжих развивается при длительном пребывании в данной местности.
Еще один пример – эритроцитоз у младенцев после рождения. В утробе кровь плода насыщалась кислородом от крови матери. В крови женщины кислорода меньше, чем в воздухе, поэтому еще не рожденному ребенку требовалось много эритроцитов для его переноса. С началом дыхания атмосферным воздухом поступление кислорода увеличивается, количество кровяных клеток постепенно уменьшается.
Респираторная гипоксия
Эритроцитоз выявляется при патологиях, сопровождающихся снижением объема легочной вентиляции:
- Бронхиальная астма. Может быть аллергической, неаллергической (например, аспириновой), смешанной. Приступ удушья сопровождается ощущением стеснения в грудной клетке, сокращением продолжительности вдоха, увеличением длительности выдоха, свистящими хрипами, вынужденным положением, набуханием вен шеи.
- Хронический бронхит. Бывает обструктивным либо необструктивным. Проявляется кашлем со слизисто-гнойной мокротой. Количество мокроты увеличивается в период обострения. Симптомами обструкции являются экспираторная одышка, упорный кашель, свистящие хрипы, набухание шейных вен.
- ХОБЛ. Характерно прогрессирующее течение по бронхитическому или эмфизематозному типу. В первом случае преобладают симптомы обструктивного бронхита, во втором – экспираторная одышка.
- Рестриктивные нарушения. Хроническая пневмония, пневмосклероз, пневмоторакс, экссудативный плеврит, распространенный спаечный процесс в плевральной полости, другие состояния приводят к ограничению движений легочной ткани.
Наряду с неспецифическими заболеваниями значимую роль в развитии респираторной гипоксии с симптоматическим эритроцитозом играют различные формы туберкулеза легких и пневмокониозы: силикоз, силикатозы. Кроме того, данный тип гипоксии наблюдается у курильщиков. Обусловлен постоянным поступлением табачного дыма, возникновением бронхита курильщика (разновидности ХОБЛ). Чаще страдают мужчины.
Циркуляторная гипоксия
Явления гипоксии ярче всего выражены при синих пороках сердца, сопровождающихся венозным сбросом или смешением крови с гиповолемией малого круга кровообращения, гипоксемией. Вторичный эритроцитоз и развитие коллатералей до определенной степени позволяют скомпенсировать нарушения гемодинамики. Из-за угрозы необратимых дистрофических изменений миокарда детей рекомендуют оперировать в раннем возрасте. Эритроцитозом характеризуются следующие пороки:
- болезнь Фалло: триада, тетрада, пентада;
- атрезия трехстворчатого клапана;
- транспозиция магистральных сосудов;
- аномалии впадения легочных вен;
- общий артериальный ствол.
Гемическая гипоксия
Снижение кислородной емкости крови и компенсаторный эритроцитоз потенцируются некоторыми экзогенными интоксикациями. Отравление угарным газом возникает в быту либо на производстве. Сопровождается давящей головной болью, тошнотой, головокружением, шаткостью походки. Иногда наблюдаются судороги, кома. В последующем возможны ретроградная амнезия, нарушения сердечной проводимости, пневмония, бронхит.
Отравление нитратами провоцируется употреблением питьевой воды, сельскохозяйственных продуктов, выращенных с применением азотистых удобрений, приемом больших доз некоторых фармпрепаратов, вдыханием токсичных паров. Проявляется желудочно-кишечными расстройствами, желтухой, одышкой, гипотонией, нарушениями сознания.
Экзогенная гипоксия
При нормальном атмосферном давлении, но ограниченном притоке воздуха возникает нормобарическая гипоксия. Эритроцитоз наблюдается у пострадавших в результате стихийных бедствий, несчастных случаев на производстве (например, пребывании в ограниченном пространстве без доступа воздуха после обвала в шахте). Причиной гипобарической гипоксии является снижение барометрического давления при длительном нахождении на большой высоте у летчиков. Отмечается экстремально быстрое изменение условий среды с развитием декомпрессионной болезни.
Болезни почек
Недостаточное кровоснабжение почек, наличие объемных образований органа стимулирует усиленное выделение эритропоэтина, активизацию красного ростка кроветворения. Эритроцитозом сопровождаются:
- Пиелонефрит. Острое воспаление характеризуется повышением температуры тела, слабостью, тупой болью в поясничной области, изменением цвета мочи. При хроническом процессе симптоматика сглажена, общее состояние не нарушено.
- Гломерулонефрит. Острая форма протекает с гипертермией, признаками интоксикации, гематурией, гипертонией, отеками, больше выраженными на лице. Для хронического гломерулонефрита типично рецидивирующее течение с периодическим появлением клиники острого воспаления.
- Гидронефроз. Возникает вследствие препятствий оттоку мочи. Проявляется дискомфортом, тупыми болями в пояснице, к которым в дальнейшем присоединяются прогрессирующая усталость, преходящая гипертензия, гематурия.
- Стеноз почечных артерий. Отмечаются нарастающая артериальная гипертония, ишемическая нефропатия. Первый синдром включает церебральные проявления, второй – боль в пояснице, иногда гематурию. Возможно развитие вторичного гиперальдостеронизма.
- Киста почки. Эритроцитоз развивается при сдавлении кровеносных сосудов и стимуляции юкстагломерулярного аппарата, сопровождающейся повышением АД. Другими возможными симптомами являются боли, нарушения уродинамики.
Перечень новообразований, провоцирующих эритроцитоз, включает нефробластомы, гипернефромы, неоплазии, секретирующие эритропоэтин. Иногда показатель повышается у пациентов, перенесших трансплантацию почки.
Расстройства нейрогуморальной регуляции
Повышенная активность симпатической нервной системы, обуславливающая эритроцитоз, сопутствует хронической сердечной недостаточности, нейрогенной эссенциальной артериальной гипертензии. Аналогичное изменение уровня эритроцитов на фоне нейрогуморальных нарушений наблюдается при тяжелом сонном апноэ или частых панических атаках.
Эндокринные патологии
Некоторые гормоны повышают уровень утилизации кислорода, поэтому их гиперпродукция сопровождается вторичным эритроцитозом:
- Гормоны щитовидной железы. Гипертиреоз наблюдается при диффузном токсическом зобе, аутоиммунном тиреоидите, токсической аденоме щитовидной железы.
- Адренокортикотропный гормон. Гиперкортицизм определяется при микроаденоме гипофиза, синдроме Иценко-Кушинга, обусловленном аденомами и аденокарциномами надпочечников, АКТГ-эктопическим синдромом.
- Катехоламины и глюкокортикоиды. Повышенный уровень гормонов обнаруживается соответственно при опухолях мозгового и коркового слоя надпочечников.
Кроме того, эритроцитоз диагностируется у людей, принимающих андрогенные стероиды в качестве допинга для стимуляции роста мышц, улучшения спортивных результатов.
Полицитемия
Эритремия (полицитемия или болезнь Вакеза) – хронический лейкоз, сопровождающийся усиленной пролиферацией всех ростков кроветворения, в первую очередь, эритроцитарного. Типичными признаками заболевания являются полнокровие (телеангиэктазии, красный или вишневый оттенок кожи, гиперемия склер), нестерпимый кожный зуд. У многих пациентов выявляется эритромелалгия. При прогрессировании наблюдаются боли в костях, мигрени, гипертония, миалгии.
Наследственно-семейный эритроцитоз
Представляет собой группу генетически обусловленных заболеваний с изменением структуры гемоглобина, метаболическими нарушениями в эритроцитах, чрезмерным выделением эритропоэтина почками. Выраженность и время появления симптоматики определяются формой наследственно-семейного эритроцитоза. Возможны тахикардия, варикоз, геморрой, гепатоспленомегалия, одышка, повышенная кровоточивость.
Потери жидкости
Гемоконцентрация с формированием эритроцитоза возникает при значительных потерях жидкости. У здорового человека преходящее нарушение лабораторного показателя может определяться при продолжительной жажде, после обильного потоотделения при работе в условиях высокой температуры окружающей среды. Последний вариант чаще встречается у мужчин, занятых тяжелым физическим трудом. Эритроцитоз также обнаруживается при следующих состояниях:
- Кишечные инфекции:холера, дизентерия, сальмонеллез. Жидкость теряется при многократной рвоте, обильной диарее с водянистым стулом.
- Обширные ожоги: более 15% поверхности тела при ожогах II и более тяжелой степени. Причиной гемоконцентрации становится выделение ожогового экссудата.
- Кетоацидоз: кетоацидотическая кома у больных сахарным диабетом. Жидкость выводится из организма через почки вместе с глюкозой.

Диагностика
Диагностику болезней легких осуществляют врачи-пульмонологи. Пациентов с подозрением на патологию почек обследуют нефрологи. При других заболеваниях требуется участие гематологов, онкологов, иных специалистов. Эритроцитоз подтверждается данными общего анализа крови. Другими показателями, определяемыми в ходе исследования, являются уровни гемоглобина и гематокрита, количество ретикулоцитов, лейкоцитов, тромбоцитов.
Лейкоцитоз со сдвигом формулы влево свидетельствует о наличии воспалительного процесса. Ретикулоцитоз выявляется при бронхообструктивных заболеваниях, рестриктивных поражениях легочной ткани, цианотических пороках сердца, полицитемии. Для болезни Вакеза также характерно повышение уровня тромбоцитов и лейкоцитов, возможен микроцитоз.
Для уточнения диагноза пациенту назначают расширенное лабораторное обследование. Производят определение уровня эритропоэтина, исследование газового состава крови. При подозрении на эндокринные заболевания, гормонально активные опухоли выполняют анализ на гормоны надпочечников, щитовидной железы, АКТГ. Пациентам с полицитемией осуществляют трепанобиопсию с последующим гистологическим исследованием. Перечень инструментальных методик зависит от характера патологии:
- Болезни легких. Базовым исследованием является рентгенография легких. На снимках обнаруживаются признаки бронхита, пневмонии, пневмосклероза, туберкулеза, других заболеваний. Метод может дополняться КТ, МРТ, бронхоскопией, спирометрией, пневмотахографией.
- Пороки сердца. Список диагностических процедур включает электрокардиографию, фонокардиографию, холтеровское мониторирование, эхокардиографию, рентгенографию ОГК. Больным с легочной гипертензией показаны ангиография, зондирование полостей сердца.
- Заболевания почек. Пациентам назначают УЗИ, МРТ, КТ почек. Проводят пиелографию, экскреторную урографию, нефросцинтиграфию. Для выявления вторичных нарушений со стороны других органов выполняют осмотр глазного дна, ЭКГ, УЗИ плевральной полости. Для уточнения характера патологического процесса осуществляют биопсию с морфологическим исследованием.
- Эндокринные расстройства. В зависимости от имеющейся симптоматики могут быть рекомендованы УЗИ, КТ или МРТ надпочечников или щитовидной железы, рентгенография турецкого седла, контрастная МРТ головного мозга.
Лечение
Консервативная терапия
Курильщикам советуют отказаться от вредной привычки. Диету и режим физической активности подбирают с учетом особенностей заболевания. Симптоматическое лечение заключается в проведении кровопусканий. Для устранения эритроцитоза назначают курс, включающий 3-4 процедуры с одномоментным удалением 400-500 мл крови.
При определении необходимости манипуляции учитывают компенсаторную роль эритроцитоза у больных с пороками сердца, по показаниям используют кислородотерапию, применяют дезагреганты. При почечных патологиях кровопускания осуществляют до нормализации гематокрита. В последние годы процедуру выполняют реже, чем раньше, поскольку исследования свидетельствуют о стимуляции костного мозга и последующей активизации кроветворения после кровопусканий.
Этиопатогенетическая терапия наследственного эритроцитоза не разработана. В качестве симптоматических мер рекомендованы антиагреганты, антикоагулянты, иногда – цитотоксические средства. Вторичные эритроцитозы устраняют путем лечения основной патологии:
Полицитемия – хронический гемобластоз, в основе которого лежит неограниченная пролиферация всех ростков миелопоэза, преимущественно эритроцитарного. Клинически полицитемия проявляется церебральной симптоматикой (тяжестью в голове, головокружением, шумом в ушах), тромбогеморрагическим синдромом (артериальными и венозными тромбозами, кровотечениями), микроциркуляторными расстройствами (зябкостью конечностей, эритромелалгией, гиперемией кожи и слизистых). Основные диагностические сведения получают при исследовании периферической крови и костного мозга. Для лечения полицитемии применяются кровопускания, эритроцитаферез, химиотерапия.

Общие сведения
Полицитемия (болезнь Вакеза, эритремия, эритроцитоз) – заболевание группы хронических лейкозов, характеризующееся повышенной продукцией эритроцитов, тромбоцитов и лейкоцитов, увеличением ОЦК, спленомегалией. Заболевание является редкой формой лейкемии: ежегодно диагностируется 4-5 новых случаев полицитемии на 1 млн. населения. Эритремия развивается преимущественно у пациентов старшей возрастной группы (50-60 лет), несколько чаще у мужчин. Актуальность полицитемии обусловлена высоким риском развития тромботических и геморрагических осложнений, а также вероятностью трансформации в острый миелобластный лейкоз, эритромиелоз, хронический миелолейкоз.
Причины полицитемии
Развитию полицитемии предшествуют мутационные изменения полипотентной стволовой гемопоэтической клетки, дающей начало всем трем клеточным линиям костного мозга. Наиболее часто выявляется мутация гена тирозинкиназы JAK2 с заменой валина фенилаланином в 617 позиции. Иногда наблюдается семейная заболеваемость эритремией, например, среди евреев, что может свидетельствовать в пользу генетической корреляции.
При полицитемии в костном мозге присутствуют 2 вида клеток-предшественников эритроидного кроветворения: одни из них ведут себя автономно, их пролиферация не регулируется эритропоэтином; другие, как и положено, являются эритропоэтинзависимыми. Считается, что автономная популяция клеток представляет собой не что иное, как мутантный клон – основной субстрат полицитемии.
Патогенез
В патогенезе эритремии ведущая роль принадлежит усиленному эритропоэзу, следствием которого служит абсолютный эритроцитоз, нарушение реологических и свертывающих свойств крови, миелоидная метаплазия селезенки и печени. Высокая вязкость крови обусловливает склонность к сосудистым тромбозам и гипоксическому повреждению тканей, а гиперволемия вызывает повышенное кровенаполнение внутренних органов. В финале полицитемии отмечается истощение кроветворения и миелофиброз.
Классификация
В гематологии различают 2 формы полицитемии - истинную и относительную. Относительная полицитемия развивается при нормальном уровне эритроцитов и снижении объема плазмы. Данное состояние носит название стрессовой или ложной полицитемии и не рассматривается в рамках данной статьи.
Истинная полицитемия (эритремия) по происхождению может быть первичной и вторичной. Первичная форма является самостоятельным миелопролиферативным заболеванием, в основе которого лежит поражение миелоидного ростка кроветворения.
Вторичная полицитемия обычно развивается при повышении активности эритропоэтина; данное состояние является компенсаторной реакцией на общую гипоксию и может встречаться при хронической легочной патологии, «синих» пороках сердца, опухолях надпочечников, гемоглобинопатиях, при подъеме на высоту или курении и т. д. Истинная полицитемия в своем развитии проходит 3 стадии: начальную, развернутую и терминальную.
I стадия (начальная, малосимптомная) – длится около 5 лет; протекает бессимптомно или с минимально выраженными клиническими проявлениями. Характеризуется умеренной гиперволемией, небольшим эритроцитозом; размеры селезенки в норме.
II стадия (эритремическая, развернутая) подразделяется на две подстадии:
- IА – без миелоидной трансформации селезенки. Отмечается эритроцитоз, тромбоцитоз, иногда – панцитоз; по данным миелограммы – гиперплазия всех ростков кроветворения, выраженный мегакариоцитоз. Длительность развернутой стадии эритремии 10-20 лет.
- IIВ – с наличием миелоидной метаплазии селезенки. Выражены гиперволемия, гепато- и спленомегалия; в периферической крови – панцитоз.
III стадия (анемическая, постэритремическая, терминальная). Характерны анемия, тромбоцитопения, лейкопения, миелоидная трансформация печени и селезенки, вторичный миелофиброз. Возможны исходы полицитемии в другие гемобластозы.
Симптомы полицитемии
Эритремия развивается длительно, постепенно и может быть обнаружена случайно при исследовании крови. Ранние симптомы, такие как тяжесть в голове, шум в ушах, головокружение, ухудшение зрения, зябкость конечностей, расстройство сна и др., часто «списываются» на преклонный возраст или сопутствующие заболевания.
Наиболее характерной чертой полицитемии служит развитие плеторического синдрома, обусловленного панцитозом и увеличением ОЦК. Свидетельством полнокровия служат телеангиэктазии, вишнево-красная окраска кожи (особенно лица, шеи, кистей рук и других открытых участков) и слизистых (губ, языка), гиперемия склер. Типичным диагностическим признаком служит симптом Купермана – окраска твердого нёба остается нормальной, а мягкое нёбо приобретает застойный цианотический оттенок.
Другим отличительным симптомом полицитемии является кожный зуд, усиливающийся после водных процедур и иногда имеющий нестерпимый характер. К числу специфических проявлений полицитемии также относится эритромелалгия – болезненное жжение в кончиках пальцев, которое сопровождается их гиперемией.
В развернутой стадии эритремии могут возникать мучительные мигрени, боли в костях, кардиалгия, артериальная гипертензия. У 80% пациентов обнаруживается умеренная или выраженная спленомегалия; печень увеличивается несколько реже. Многие больные полицитемией замечают повышенную кровоточивость десен, появление синяков на коже, длительные кровотечения после экстракции зубов.
Следствием неэффективного эритропоэза при полицитемии является повышение синтеза мочевой кислоты и нарушение пуринового обмена. Это находит клиническое выражение в развитии так называемого уратового диатеза - подагры, мочекаменной болезни, почечной колики.

Осложнения
Результатом микротромбозов и нарушения трофики кожи и слизистых оболочек служат трофические язвы голени, язвы желудка и двенадцатиперстной кишки. Наиболее часты в клинике полицитемии осложнения в виде сосудистых тромбозов глубоких вен, мезентериальных сосудов, портальных вен, церебральных и коронарных артерий. Тромботические осложнения (ТЭЛА, ишемический инсульт, инфаркт миокарда) выступают ведущими причинами смерти больных полицитемией. Вместе с тем, наряду с тромбообразованием, больные полицитемией склонны к геморрагическому синдрому с развитием спонтанных кровотечений самой различной локализации (десневых, носовых, из вен пищевода, желудочно-кишечных и др.).
Диагностика
Гематологические изменения, характеризующие полицитемию, являются определяющими при проведении диагностики. При исследовании крови выявляется эритроцитоз (до 6,5-7,5х10 12 /л), повышение гемоглобина (до 180-240 г/л), лейкоцитоз (свыше 12х10 9 /л), тромбоцитоз (свыше 400х10 9 /л). Морфология эритроцитов, как правило, не изменена; при повышенной кровоточивости может обнаруживаться микроцитоз. Достоверным подтверждением эритремии служит увеличение массы циркулирующих эритроцитов более 32-36 мл/кг.
Для исследования костного мозга при полицитемии более информативно проведение не стернальной пункции, а трепанобиопсии. При гистологическом исследовании биоптата выявляется панмиелоз (гиперплазия всех ростков кроветворения), в поздних стадиях полицитемии - вторичный миелофиброз.
Для оценки риска развития осложнений эритремии проводятся дополнительные лабораторные тесты (функциональные печеночные пробы, общий анализ мочи) и инструментальные исследования (УЗИ почек, УЗДГ вен конечностей, ЭхоКГ, УЗДГ сосудов головы и шеи, ФГДС и др.). При угрозе тромбогеморрагических и метаболических нарушений необходимы консультации соответствующих узких специалистов: невролога, кардиолога, гастроэнтеролога, уролога.
Лечение полицитемии
С целью нормализации объема ОЦК и снижения риска тромботических осложнений первой мерой являются кровопускания. Эксфузии крови проводятся в объеме 200-500 мл 2-3 раза в неделю с последующим восполнением удаленного объема крови физиологическим раствором или реополиглюкином. Следствием частых кровопусканий может явиться развитие железодефицитной анемии. Кровопускания при полицитемии могут быть успешно заменены эритроцитаферезом, позволяющим извлечь из кровотока только эритроцитарную массу, вернув плазму.
В случае выраженных клинико-гематологических изменений, развития сосудистых и висцеральных осложнений прибегают к миелодепрессивной терапии цитостатиками (бусульфан, митобронитол, циклофосфамид и др.). Иногда проводится терапия радиоактивным фосфором. Для нормализации агрегатного состояния крови назначаются гепарин, ацетилсалициловая кислота, дипиридамол под контролем коагулограммы; при геморрагиях показаны трансфузии тромбоцитов; при уратном диатезе - аллопуринол.
Прогноз
Течение эритремии носит прогрессирующий характер; заболевание не склонно к спонтанным ремиссиям и самопроизвольному излечению. Больные пожизненно вынуждены находиться под наблюдением гематолога, проходить курсы гемоэксфузионной терапии. При полицитемии высок риск тромбоэмболических и геморрагических осложнений. Частота трансформации полицитемии в лейкоз составляет 1% у пациентов, не проходивших химиотерапевтическое лечение, и 11-15% у получавших цитостатическую терапию.
Сенильная пурпура — это небольшие кровоподтеки, которые возникают у пожилых людей из-за повышенной хрупкости сосудов и других возрастных изменений структуры кожи. К предрасполагающим факторам относят влияние ультрафиолета, терапию антикоагулянтами. Заболевание проявляется синяками, которые обычно расположены на руках и появляются без видимых причин. Диагностика этого вида пурпуры основана на физикальном осмотре. Чтобы исключить другие причины сосудистых нарушений, назначается коагулограмма, клинические анализы крови. Патология не требует лечения, но для уменьшения неэстетичных пятен рекомендованы гепариновые мази.
МКБ-10
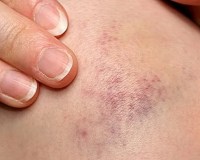
Общие сведения
Сенильная (старческая) пурпура — типичная проблема пожилого возраста, которая встречается в среднем у 80% людей старше 60 лет. Женщины болеют чаще мужчин, люди с низким весом страдают этой формой пурпуры чаще пациентов с избыточным весом. Расстройство не представляет угрозы для здоровья, но проявляется видимыми эстетическими дефектами и вызывает у больных дискомфорт. Зачастую патология сочетается с другими сенильными дерматозами: лентиго, хроническим актиническим дерматитом, себорейным кератозом.

Причины
Сенильная пурпура обусловлена естественными возрастными изменениями, появляется без травматизации кожного покрова либо при незначительном воздействии, например, регулярном трении одеждой или неаккуратных прикосновениях. Основным предрасполагающим фактором называют хроническое воздействие ультрафиолета, поэтому кровоподтеки чаще наблюдаются на открытых участках тела. Развитию заболевания способствует прием антикоагулянтов, антиагрегантов, глюкокортикоидов.
Патогенез
С возрастом в коже начинается ряд неблагоприятных изменений, которые вызваны двумя механизмами: естественными процессами «запрограммированной смерти» клеток, негативными внешними воздействиями на протяжении жизни. Под влиянием этих факторов происходит дегенерация соединительнотканных волокон дермы и сосудистых стенок, кожа становится истонченной, похожей на пергамент.
По мере старения ухудшаются барьерные свойства кожных покровов, снижается их гидратация, уменьшается секреция сальных желез. Эти изменения вместе с повышенной хрупкостью сосудов способствуют частому повреждению капилляров, формированию кровоподтеков. Проблема более выражена у пожилых больных худощавого телосложения, поскольку они не имеют достаточного слоя подкожной клетчатки, выполняющей функцию амортизации.
Симптомы сенильной пурпуры
Состояние проявляется точечными кровоизлияниями в кожу (петехиями) и более крупными очагами размером несколько сантиметров (экхимозами). Как правило, багровые пятна образуются на кистях и предплечьях, ноги и туловище поражаются редко. Кровоподтеки светлеют в течение нескольких дней, оставляя после себя шелушения, стойкую коричневую пигментацию. В местах характерного появления сенильных синяков кожа выглядит истонченной, атрофичной.
Осложнения
Заболевание не сопровождается нарушениями свертываемости крови, не вызывает угрожающих жизни кровоизлияний и кровотечений. Основная проблема сенильной пурпуры — косметический дефект на видимых зонах тела, который доставляет человеку значительный дискомфорт, заставляет подбирать полностью закрытую одежду с длинными рукавами даже в жаркое время года. При длительном течении болезни формируется кожный гемосидероз, отличающийся благоприятным течением.
Диагностика
Клиническую оценку кожных изменений проводит врач-терапевт, а для уточнения диагноза может потребоваться консультация гематолога. На первичном приеме специалист расспрашивает пациента о принимаемых препаратах, выявляет типичные симптомы сенильных дерматозов. Состояние капилляров оценивается с помощью пробы щипка или жгута. Дополнительное обследование назначается для исключения более серьезных причин пурпуры, и включает следующие методы:
- Коагулограмма. Показатели протромбинового времени, АЧТВ, фибриногена находятся в пределах нормы. Часто обнаруживается увеличение времени свертываемости крови, что связано с назначением системных антикоагулянтов пожилым.
- Гемограмма. При сенильных кровоподтеках количество тромбоцитов остается в норме, возможна анемия легкой степени, обусловленная хроническими патологиями и частыми кровоподтеками. Отклонения в биохимическом анализе вызваны сопутствующими болезнями.
Лечение сенильной пурпуры
Специфическая этиопатогенетическая терапия отсутствует. Для ускорения рассасывания кровоподтеков, предупреждения кожного гемосидероза назначаются мази с антикоагулянтами. Важную роль играет достаточное питание кожи, которое повышает ее упругость и устойчивость к механическим повреждениям. Пожилым больным подбирают линейки дерматокосметики с добавлением гиалуроновой кислоты, коллагена, питательных масел.
Прогноз и профилактика
У страдающих сенильной пурпурой не бывает тяжелых осложнений, поэтому прогноз для пациентов благоприятный. Профилактика заключается в регулярном уходе за кожей, применении питательных кремов, нанесении средств с высоким уровнем SPF в дни с повышенным УФ-индексом. Мелкие кровоизлияния при нормальных маркерах гемостаза не являются основанием для отмены антикоагулянтной терапии, назначенной кардиологом.
2. Дерматогелиоз как предиктор развития эпителиальных новообразований кожи/ Е.С. Снарская, С.Б. Ткаченко, Е.В. Кузнецова// Российский журнал кожных и венерических болезней. – 2014.
3. Возрастные изменения численности и пролиферации фибробластов в коже человека/ А.Г. Гунин, Н.К. Корнилова, В.В. Петров, О.В. Васильева// Успехи геронтологии. – 2011.
Читайте также:

