Когда после поверхностных ожогов остаются рубцы
Обновлено: 30.04.2024
Термические ожоги кожи сопровождаются разрушением клеточных структур и их гибелью. При этом тяжесть клинической картины зависит от высоты температуры и общей площади поражения кожных покровов. Скорость процессов регенерации после ожогов тоже зависит от степени поражения, но при правильно выбранной врачебной тактике и корректно назначенном лечении есть возможность полностью или частично восстановить функции поражённых частей тела.
Степени ожогов и поражение кожных покровов
Степень термического повреждения принято оценивать таким образом:
- первая степень — её называют эпидермальным ожогом. Проявляется покраснением кожных покровов и отёком окружающих тканей. Такая рана может зажить самопроизвольно, время регенерации составляет от 5 до 12 дней, рубцы не остаются.
- вторая степень — термический ожог захватывает более глубокий слой кожи, дерму. Несмотря на то, что речь идёт о поверхностном повреждении, при отсутствии должного лечения ожог второй степени может перейти в третью - по причине того, что в местах поражения не восстановлена микроциркуляция. Клинически он проявляется в виде пузырей, на месте которых потом появляется струп. Он может быть светло-жёлтым, коричневым или серым, в зависимости от степени некротического поражения и характера повреждения.
- третья степень. Глубокий ожог дермы с отслоением поверхностных слоёв кожи. Пузыри сливаются, на поверхности видны обрывки обожжённой кожи. Дерма обнажена, может быть мраморного, серого или багрового оттенка. В месте ожога нарастает отёк, ткани поражены до поверхностного фасциального слоя.
- четвёртая степень. Речь идёт уже о субфасциальном ожоге, когда поражаются ткани, находящиеся глубже собственных фасций. При этом в тканях быстро развиваются вторичные процессы, причиной которых является субфасциальный отёк. В тяжёлых случаях бывает сосудистый тромбоз, а если человек получил сильный электрический ожог, могут быть повреждены и внутренние органы.
Таким образом, практически любой ожог опасен и нуждается в серьёзном лечении. В зависимости от клинической картины терапию проводят дома либо в условиях стационара, с использованием комплекса эффективных препаратов.
Способы регенерации кожи после ожогов
Ожоги первой степени обычно лечат в домашних условиях. Такие симптомы как покраснение кожи, небольшой отёк и неприятные болевые ощущения можно снять дома, применяя местное лечение в виде спреев.
При ожогах второй степени обязательно использование антисептических средств, так как пузыри, образующиеся при них, склонны к нагноению и присоединению вторичной инфекции. Для того, чтобы избежать появления шрама или рубца, пациентам выписывают антисептические или антибактериальные мази. Кроме того, необходимо регулярно накладывать на место ожога асептическую повязку и ежедневно её менять. Если необходимо, можно пить обезболивающие таблетки.
Ожоги третьей степени несут угрозу не только здоровью, но и жизни человека. На месте ожога образуется чёрный или коричневый струп, а кожа полностью уничтожена. Необходима срочная госпитализация пациента с целью устранения болевого шока и инфекции раны. Госпитализация в стационар нужна и при ожогах четвёртой степени, когда в патологический процесс вовлечены мышечная и костная ткани. Противошоковая терапия в данном случае должна стоять на первом месте.
Что касается лекарственных препаратов, применяемых при лечении ожогов, их выпускают в форме:
- спреев;
- аэрозолей;
- кремов;
- мазей;
- гелей;
- лечебных и антисептических повязок.
Спреи применяют обычно при ожогах первой степени, при сильных болях, вызываемых контактом с раневой поверхностью. Распыление спрея происходит безболезненно и легко. Для лечения ожогов второй степени используют более широкий спектр препаратов.

Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Первая степень
Главная задача при лечении ожогов первой степени состоит в скорейшем заживлении и регенерации кожных покровов. Чаще всего речь идёт о незначительном поражении кожи, но пациенты испытывают неприятные и тянущие ощущения, иногда боль малой или средней интенсивности. Один из лучших препаратов в данном случае — спрей декспантенол. Оказываясь на поверхности кожи, он становится пантотеновой кислотой. В свою очередь, она представляет собой часть одного из кофакторов, обеспечивающих продуцирование энергии. Такая форма обеспечивает активное участие декспантенола:
- в регенеративных процессах кожи и слизистых оболочек;
- в нормализации клеточного обмена;
- в ускорении клеточного деления;
- в повышении прочности волокон коллагена.
Декспантенол является основой для подавляющего большинства противоожоговых спреев, каждый из которых имеет свою специфику.
Из них особенно популярным является немецкий препарат «Пантенол спрей». Кроме основного действующего компонента декспантенола, в его составе есть жидкий воск, минеральное масло и несколько пропеллентов в виде бутана, изобутана и пропана. Состав оптимально сбалансирован, благодаря чему каждый компонент несёт свою полезную лечебную функцию, устраняя все негативные симптомы и жалобы, предъявляемый пациентами с ожогами первой степени.
В целом, «Пантенол спрей» и другие лекарственные формы на основе декспантенола обладают следующими действиями:
- защищают клеточные мембраны от разрушения;
- снимают боли и воспаление;
- обладают антиоксидантным эффектом.
Что касается болевого синдрома, его устраняют пропелленты, охлаждая и успокаивая воспалённую и отёчную кожу.
Жидкий воск, входящий в состав «Пантенола спрей» и других подобных препаратов, способствует сохранению влаги в повреждённых участках кожи, а минеральное масло, сохраняя её эластичность, ускоряет процессы заживления. Кожа становится гладкой, а неприятное ощущение стянутости проходит. При регулярном применении спрея после заживления на месте ожога не остаётся шрамов и следов.
Перед распылением спрея нужно держать ёмкость в вертикальном положении - так, чтобы клапан был расположен кверху. Для получения пышной пены ёмкость надо энергично встряхнуть перед применением, после чего равномерно распылить лекарство по всем поражённым кожным участкам. Частота нанесения — от одного до нескольких раз ежесуточно.
Вторая степень
При лечении ожогов второй степени важна правильная и своевременная обработка волдырей, чтобы под ними как можно скорее начала образовываться новая кожа. Если лечение верное, регенеративные процессы длятся не больше одной или двух недель, после чего на месте пузыря появляется бледно-розовая, новая кожа.
При неблагоприятных обстоятельствах может присоединиться вторичная инфекция: пузыри нагнаиваются и воспаляются. Безусловно, восстановление в таких случаях проходит тяжело, мучительно и медленно, а рубцы и шрамы, к сожалению, остаются почти всегда. Для того, чтобы избежать инфицирования, рубцовых контрактур, кожной деформации и других серьёзных осложнений, важно вовремя проводить местное консервативное лечение. Именно по этой причине терапия должна носить, прежде всего, антисептический характер: подавлять развитие патогенных микробов и предотвращать появление рубцовых образований.
Третья степень
При ожогах третьей степени лечение проводят только в условиях стационара. К сожалению, без хирургического вмешательства не обойтись:
- проведение декомпрессионных операций или некротомии с иссечением некротизированных тканей. Показания: глубокий ожоги конечностей, тела;
- проведение некрэктомии или иссечения струпа. Сюда же включают полную или частичную ампутацию конечностей;
- проведение дерматопластики с целью компенсировать косметический дефект.
Декомпрессионные хирургические вмешательства обычно находятся на первом месте. Их проводят в экстренном порядке, ещё на стадиях ожогового шока, чтобы уменьшить тяжесть его проявления и предотвратить субфасциальные отёки, приводящие к нарушению кровотока в нервных стволах и мышцах. Некрэктомию проводят после того, как состояние пациента удаётся стабилизировать. Отмершие ткани опасны тем, что могут стать источником генерализованного сепсиса, так как в них содержится большое количество токсинов. Только после некрэктомии и её благополучного исхода врачи приступают к кожной пластике, чтобы минимализировать или устранить возникший косметический дефект.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления хирургических рубцов
Оглавление
Хирургические рубцы (шрамы, шрамы на лице, шрамы на теле, рубцы на коже, scars) — плотное соединительнотканное образование на коже, возникающее при нарушении нормального ранозаживления или при наличии обширной раны вследствие инвазивного вмешательства. По статистике, каждый год в мире регистрируется более 200 млн больших и малых операций, после которых только в США у пациентов возникает более 170 тыс. новых рубцов.
В нашей компании Вы можете приобрести следующее оборудование для удаления хирургических рубцов:
Этиология и патогенез рубцов после операции
Хирургические рубцы могут возникать в результате любого инвазивного вмешательства, будь то небольшая эстетическая манипуляция или крупная операция. Например, они становятся осложнением многих косметических процедур — глубоких химических пилингов, дермабразии, мезотерапевтических инъекций, контурной пластики, электрокоагуляции и др. При этом рубцы никогда не приходят самостоятельно — они остаются на всю жизнь, нередко создавая заметный косметический и/или функциональный дефект органа и ткани.
Отдельного упоминания заслуживают рубцы после пластических операций. С одной стороны, они играют роль структуры, поддерживающей и фиксирующей перемещенные хирургом ткани. С другой стороны, грубые и неэстетичные рубцы способны полностью нивелировать результаты блестяще выполненной операции, вызвать психологический дискомфорт у человека, потерю уверенности в себе и стать причиной социальной дезадаптации.
На развитие рубцовой ткани влияют следующие факторы:
- расовая принадлежность;
- цвет кожи (фототип);
- генетическая предрасположенность (склонность к рубцеванию);
- состояние эндокринной системы;
- состояние иммунной системы;
- длительное заживление раны;
- выраженная воспалительная реакция в ране;
- инсоляция в ранние сроки после ранозаживления;
- применение некоторых лекарственных средств и физических факторов после заживления ран;
- инородные тела в ране (шовный материал, перманентные филлеры).
Морфологическими признаками рубцов являются:
- фиброзно-измененная дерма;
- неполноценность эпидермиса;
- отсутствие или снижение количества придатков кожи (например, волосяных фолликулов) с выраженным нарушением их функции.
Отмечено, что даже после завершения острой фазы (репарации тканей в случае оперативных вмешательств или затихания воспалительных реакций после введения филлеров) патологические процессы в рубце не заканчиваются, а протекают по своим, до конца еще не выясненным законам.
Свой вклад в развитие рубцов вносят фибробласты, кератиноциты, клетки кровеносных сосудов, макрофаги, плазматические клетки, лимфоциты, меланоциты, клетки Лангерганса, гормоны (щитовидной железы и яичников и др.) и цитокины (TGF-β, VEGF). Сочетание этих факторов в каждом случае может быть разным.
Клинические проявления травматических рубцов
В настоящее время известно более 20 различных классификаций, в большинстве из которых предусмотрено выделение следующих типов рубцов:
- Келоидные
- Гипертрофические
- Нормотрофические
- Гипотрофические
- Атрофические
В 1990 году была впервые представлена Ванкуверская шкала оценки рубцов (Vancouver Scar Scale,VSS), которая на сегодняшний день имеет несколько модификаций. Согласно одной из них, рубцы оцениваются по числу баллов от 0 до 11 (табл. 1).
Табл. 1. Ванкуверская шкала оценки рубцов
· нормотрофический — 0 баллов;
· гипертрофический гомогенный — 1 балл;
· гипертрофический с узелками — 2 балла;
· заметный келоид — 3 балла;
· выраженный келоид — 4 балла.
· нормальная — 0 баллов;
· небольшое уплотнение — 1 балл;
· выраженная индурация — 2 балла.
· здоровой кожи — 0 баллов;
· незначительная эритема — 1 балл;
· выраженная эритема — 2 балла.
· напряжение — 0 баллов;
· жжение — 2 балла;
Некоторые особенности послеоперационных рубцов и методы их лечения:
- В норме рубец на месте хирургической раны, зажившей без осложнений, в течение 6 месяцев становится ровным, нитевидным, практически однородным по цвету и плотности с окружающими тканями (первичное заживление).
- Признаком осложненного течения раневого процесса является плотный, неровный, «звездчатый» рубец, часто выполненный белесой или багровой тканью (вторичное заживление).
- Может формироваться плотный, багровый, выступающий над окружающими покровами рубец.
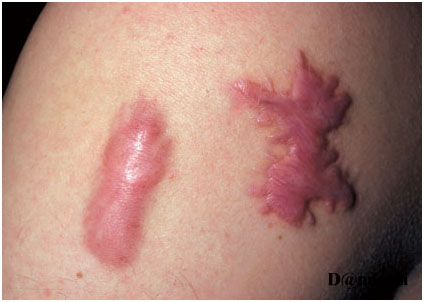
- При склонности пациента к избыточному образованию соединительной ткани часто образуется келоид (рис. 1).
- Свидетельством дренирования полостей является наличие нескольких небольших рубцов, помимо основного. Их количество косвенно указывает на объем вмешательства, а состояние — на тяжесть послеоперационного периода.
Рис. 1. Келоидные рубцы на коже пациента (Danish national service on dermato-venereology)
Принципы лечения и удаления рубцов после операции
Профилактика роста рубца
Для профилактики образования рубца топически используются препараты силикона — как изолированно, так и в составе комплексной терапии. Например, силиконовые повязки применяются для профилактики и лечения рубцов на участках тела, закрытых одеждой.
Антигистаминные препараты нормализуют уровень интерлейкинов 4, -12, -13 и простагландинов, а также снижают уровень гистамина, что способствует лучшему ранозаживлению и снижает вероятность появления грубых рубцов.
Период интенсивного роста рубца
Глюкокортикостериды тормозят высвобождение интерлейкинов из лимфоцитов и макрофагов, снижают продукцию фактора роста сосудов и фактора роста опухолей, блокируют деление миофибробластов и уменьшают количество тучных клеток. Их можно использовать при избыточных рубцах, когда их объем существенно превышает исходный объем кожи.
Гиалуронидазы (лидаза, нидаза, ронидаза, лонгидаза) разрушают гликозаминогликаны и разрыхляют внеклеточный матрикс. Их эффективность зависит от правильности выбора препарата, дозы, схемы и путей введения. Наиболее эффективным является инъекционное введение гиалуронидаз непосредственно в ткань рубца.
Коллагеназы (колализин, ферменкол, кларидаза) разрушают белковую составляющую внеклеточного матрикса. Эти препараты вводят инъекционно (колализин) или чрескожно в различных вариантах — электрофорез, фонофорез, с помощью энхансеров и др.
Одним из наиболее эффективных методов лечения рубцов и шрамов является компрессионная терапия — она рекомендуется значительной части пациентов после оперативных вмешательств.
Криодеструкция с успехом применяется для лечения гипертрофических и келоидных рубцов. Заживление после разрушения рубца этим методом, как правило, не приводит к его рецидиву.
Период отдаленных последствий
В этот период можно использовать возможности лазерной и механической (дермабразия) шлифовки кожи. Среди преимуществ дермабразии стоит отметить формирование раны по типу ссадины (минимизирует риск повторного рубцевания), низкий риск осложнений и возможность дополнительного применения раневых покрытий.
При наличии атрофических рубцов можно использовать следующие методы утолщения кожи:
- Инъекции препаратов коллагена.
- Введение гиалуроновой кислоты в сочетании с белками.
- Фибробласты (аутологичные, аллогенные, эмбриональные).
- Стволовые клетки
- Пересадка аутологичного жира (липофилинг)
- Контролируемое повреждение кожи (пилинг, микронидлинг)
Хирургическое лечение обычно используют при низком риске патологического рубцевания с целью создания дефекта меньшей площади. Оперативным методом можно переместить рубец с открытого участка тела в менее заметную область. Хирургия также показана для восстановления функциональной активности пораженного рубцом органа и удаления инородного тела из рубца после операции.
Аппаратные процедуры лечения хирургических рубцов, а точнее коррекции рубцовых деформаций, включают в себя в основном лазерное воздействие. При этом существует 2 подхода в терапии:
- Во-первых, можно воздействовать на молодой, формирующийся рубец, ставя задачей формирование как можно более узкого и незаметного на коже дефекта. В этом случае применяются сосудистые лазеры и IPL, которые избирательно воздействуют на сосудистый компонент рубца.
- Во-вторых, на уже сформировавшийся рубец (атрофический или нормотрофический) с успехом можно воздействовать фракционными лазерами — аблятивными и неаблятивными. При этом за счет ремоделирования дермы и рубцовой ткани можно добиться получения практически равномерного участка кожи без видимых проявлений рубца.
В определенной степени на изменение рельефа кожи при наличии рубца можно влиять при помощи RF-аппарата. В этом случае добиваются уплотнения кожи, ее расправления, натяжения и, как следствие, улучшения внешнего вида рубца.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения ожоговых рубцов
Оглавление
Ожоговые рубцы — это плотные соединительнотканные образования на коже, возникающие при нарушении нормального заживления ожоговых ран, а также при обширном и/или глубоком поражении тканей. Основную проблему для врачей и их пациентов представляют гипертрофические и келоидные ожоговые рубцы.
В нашей компании Вы можете приобрести следующее оборудование для лечения ожоговых рубцов:
По данным обследования 100 пациентов с ожогами (включая 59 детей), гипертрофические и келоидные рубцы зафиксированы в 38% случаев, включая 34% у взрослых и 41% у детей. В другом исследовании были проанализированы пациенты ожогового отделения Окружного госпиталя Солсбери — в 1968 году гипертрофические рубцы отмечены в 51% случаев, тогда как в 1984 году уже в 63% случаев.
Вероятность развития ожоговых рубцов повышают следующие факторы:
- молодой возраст;
- женский пол;
- локализация повреждения на шее и верхних конечностях;
- более одного хирургического вмешательства в травмированной области;
- трансплантация сетчатого кожного лоскута в область ожога.
Этиология и патогенез
В обычной жизни большинство ожогов происходят при температуре 100–200 °С с воздействием на кожу более 1 секунды. В горячих цехах и зонах боевых действий возможны ожоги при температуре более 1000 °С и времени воздействия менее 1 секунды. Критическим уровнем, при котором развивается термическое повреждение тканей, считается 43 °С — температура ниже этого значения не вызывает ожогов вне зависимости от длительности контакта с кожей.
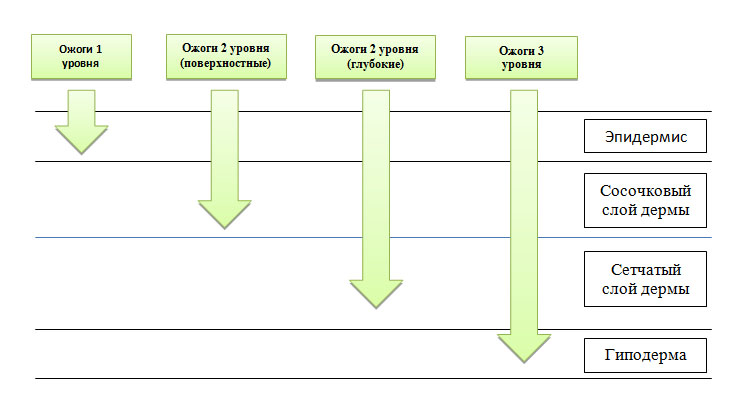
Уровень локального повышения температуры в тканях зависит от их теплопроводности — у дермы она выше, чем у подкожно-жировой клетчатки, поскольку жир является хорошим изолятором. Поэтому термическое повреждение, приводящее к полному некрозу дермы, может почти не затрагивать нижележащий липидный слой. Хотя при очень высокой температуре полностью разрушаются не только дерма и гиподерма, но также скелетные мышцы, фасции, внутренние органы и кости (рис. 1).
Волосяные фолликулы простираются глубоко в подкожно-жировую клетчатку, но это не всегда защищает их от высокой температуры. Хотя их сохранение критически важно для быстрого и качественного заживления травмированной области.
Поверхностные ожоги (первый уровень) — это термическое повреждение одного или нескольких слоев эпидермиса, за исключением базальной мембраны. Нетронутой также остается подлежащая дерма вместе с волосяными фолликулами. Заживление поверхностных ожогов обычно происходит без образования рубцов, поскольку со дна волосяных фолликулов поступает много свежих кератиноцитов, которые помогают быстро восстанавливать пораженную область.
Средние ожоги (второй уровень) — в этом случае поражается весь эпидермис и сосочковый (поверхностные ожоги 2 уровня) или сетчатый слой дермы (глубокие ожоги 2 уровня). После термического воздействия активируются макрофаги, которые начинают очищать рану от некротического мусора. Далее под отмершей тканью образуется свежая грануляционная, формируя так называемый ожоговый струп. Все это способствует восстановлению эпидермиса и образованию тонкого нормотрофического рубца.
При средних ожогах глубокие части волосяных фолликулов остаются жизнеспособными. Выстилающие их дно кератиноциты начинают активно делиться и мигрировать в пораженную область, способствуя реэпителизации. В тяжелых случаях потеря волосяных фолликулов может привести к недостаточной регенеративной активности для эффективного закрытия области повреждения. Если присоединяется инфекция, восстановление ожоговой раны затягивается и может завершаться образованием гипертрофического или келоидного рубца.
Глубокие ожоги (третий уровень) — термическое повреждение распространяется достаточно глубоко в дерму и частично в подкожно-жировую клетчатку, где полностью разрушает волосяной фолликул, включая его основание. Быстрая регенерация кожи фолликулярными кератиноцитами в этом случае невозможна — новые клетки поступают только с краев раны, поэтому такое повреждение заживает медленно. Плюс для удаления больших объемов некротизированной ткани требуется длительная работа макрофагов. В итоге растет вероятность присоединения инфекции, что еще больше осложняет и затягивает регенерацию, способствуя образованию гипертрофических или келоидных рубцов.
Основные исходы ожогов:
- Заживление ожоговой раны с полным восстановлением функции поврежденного органа или области.
- Заживление ожоговой раны с частичной утратой функции поврежденного органа или области.
- Заживление ожоговой раны со значительной утратой функции поврежденного органа или области, вплоть до ее полной потери.
- Образование гипертрофических или келоидных рубцов, сопровождающихся зудом, болезненностью, изъязвлениями и выраженным косметическим дефектом.
Рис. 1. Уровни ожогов и глубина повреждения тканей
Клинические проявления
Наиболее тяжелыми формами ожоговых рубцов являются гипертрофические и келоидные. Гипертрофические рубцы формируются в результате избыточного образования коллагена — они плотные, возвышаются над уровнем кожи, но не выходят за пределы первоначального повреждения и со временем могут подвергаться инволюции. Келоидные рубцы представляют собой опухолеподобное разрастание незрелой соединительной ткани за счет неконтролируемой пролиферации фибробластов. Их особенностью является быстрый рост, сопровождающийся парестезиями, зудом и болевыми ощущениями. Келоиды могут активно увеличиваться в размерах, выходя за пределы ожогового повреждения кожи в виде периферических тяжей. Они почти никогда не уменьшаются и не рассасываются.
Гипертрофические и келоидные рубцы обычно возникают у пациентов с серьезными (глубокими и/или обширными) ожогами (рис. 2). Отягчающим фактором является присоединение инфекции, которая значительно замедляет эвакуацию некротического содержимого и дальнейшую реэпителизацию. В области гипертрофических и келоидных рубцов часто наблюдаются нарушения пигментации — локальное потемнение или побледнение вплоть до обесцвечивания.
Ожоговые рубцы могут увеличиваться в размерах в течение нескольких месяцев, а затем постепенно регрессировать в течение нескольких лет, превращаясь в плоские рубцы без каких-либо дополнительных симптомов. Однако такой сценарий реализуется не у всех пациентов.
Точная оценка состояния ожогового рубца необходима для диагностики и выбора стратегии лечения. Среди различных классификаций, предложенных в последние годы, чаще всего используется Ванкуверская шкала оценки рубцов (Vancouver Scar Scale, VSS). В России была разработана ее модификация, представленная в табл. 1.
Табл. 1. Модифицированная Ванкуверская шкала для оценки ожоговых рубцов

Резюме
Изучена клиническая эффективность ферментативного препарата Ферменкол при лечении послеожоговых рубцов у детей раннего возраста. В результате применения данного препарата отмечается снижение высоты и мобильности рубцовой ткани. Это биологически активное вещество является простым и легким в использовании. За все время наблюдения у детей раннего возраста не отмечалось аллергических реакций.
Ключевые слова: термический ожог, дети, ферментная терапия.
Abstract
The clinical efficacy of an enzyme drug Fermencol in post-burn scars treatment in infants was studied. The reduction of scar tissue height and mobility were observed as a result of this drug application. This biologically active substance is simple and easy to use. No allergic reactions were observed during study period in infants.
Keywords: thermal burns, children, enzyme therapy.
ВВЕДЕНИЕ
По данным Всемирной организации здравоохранения, ожоговая патология составляет около 30% всех травм и характеризуется высокими показателями летальности и инвалидности; 33% всех погибших составляют дети до 14 лет. В России за медицинской помощью по поводу ожогов ежегодно обращаются 75–77 тыс. детей [2], что составляет 33,5–38% от общего числа пострадавших от ожогов, а в Беларуси на долю детей приходится более 20% [4]. Однако отдаленные результаты лечения ожоговой раны напрямую зависят от своевременно начатого консервативного и хирургического лечения на этапе реабилитации [1], в которой нуждаются более 80% детей с последствиями ожоговой травмы.
Патологические рубцы – не только медицинская, но социальная проблема в современном мире, особенно в детском возрасте. У детей наиболее часто встречаются гипертрофические и келоидные рубцы.
Наиболее частой причиной возникновения данной патологии являются термические ожоги кожи. Особую группу риска ожоговых поражений составляют дети в возрасте от 2 до 4 лет [8]. Рост патологических рубцов у детей возможен до 1,5–2 лет от момента своего возникновения, но рост детского организма продолжается на протяжении длительного периода, что приводит и объясняет отставание рубцов в росте от нормальных тканей, часто вызывая развитие контрактур. Учитывая анатомо-физиологические особенности детского организма, такие как диспропорция роста рубцовой и неповрежденной кожи, а также рост детей, необходимо продолжительное динамическое наблюдение за формирующимся рубцом.
Для лечения рубцово-измененных тканей существует огромный арсенал лекарственных препаратов. В настоящее время применяются средства, обеспечивающие гидролиз коллагена и гликозаминогликанов в патологических тканях с последующим восстановлением нормального состава и структуры внеклеточного матрикса. Одним из препаратов, обладающим коллагенолитической активностью, является Ферменкол (Россия) [3]. Это природный комплекс из гепатопанкреаса камчатского краба, содержащий комплекс изоферментов коллагеназы с молекулярной массой от 23 до 36 кДа, а также гиалуроновую кислоту до отдельных фрагментов, вплоть до отдельных аминокислот. Применяется в 2 формах: гель и набор для электрофореза.

Оценить клиническую эффективность препарата Ферменкол в лечении послеожоговых рубцов у детей в возрасте до 3 лет.
МАТЕРИАЛЫ И МЕТОДЫ
В клинике детской хирургии на базе Гродненской областной детской клинической больницы было проведено обследование 25 пациентов в возрасте от 1 года до 2,5 лет. Пациенты были разделены на 2 группы:
- 1-я группа (контрольная, 10 человек) – основная, дети, которые не получали лечения после возникновения патологических рубцов;
- 2-я группа (15 человек) – дети, получавшие консервативное лечение препаратом Ферменкол (гель) 0,1 мг (0,01%) активного вещества (комплекс коллагенолитических протеаз) и один или два курса электрофореза с раствором Ферменкол на область гипертрофической ткани (спустя 1–1,5 мес. после ожоговой травмы).
Для лечения пациентов с гипертрофическими рубцами концентрация раствора составляла 0,1–0,2 мг/мл. Для растворения сухого вещества использовали специальное вещество солактин – прозрачную жидкость, содержащую хлориды калия и кальция, хлоргексидин и соляную кислоту. Эффективность консервативного лечения оценивали по субъективным критериям (зуд, нарушение сна) с использованием визуально-аналоговой шкалы от 0 до 10 баллов, объективно – с помощью Ванкуверской шкалы (Vancouver Scar Scale) [9], разработанной T. Sallivan и соавт. в 1990 г. (см. таблицу) для оценки рубца по следующим параметрам: пигментация, васкуляризация, эластичность, высота рубца над уровнем здоровой кожи. Также проводилась термометрия, фотографирование и измерение площади рубца с помощью компьютерной программы.
Ванкуверская шкала оценки рубцов
Цвет рубца (васкуляризация)
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
В начале лечения у пациентов в обеих группах интенсивность зуда была 7–9 баллов, имелись нарушения сна, появление рубцов по Ванкуверской шкале оценивалось в 8–10 баллов. У пациентов 2-й группы после 3 мес. терапии субъективные и объективные показатели рубцового процесса были значительно лучше, чем в контрольной. Таким образом, интенсивность зуда у пациентов 1-й группы снизилась до 2–4 баллов, нормализация сна отмечалась у 12 пациентов, в то время как показатели во 2-й группе были 5–6 баллов и 3–4 балла соответственно. Объективно внешний вид рубцово-измененных тканей у пациентов 2-й группы, которые использовали препарат Ферменкол, составил 3–4 балла согласно Ванкуверской шкале, в то время в 1-й группе отмечалось 5–6 баллов. Особенно быстро во 2-й группе произошло снижение высоты и мобильности рубцовой ткани.
В развитии рубцов играют важную роль многие клетки (лейкоциты, макрофаги, фибробласты, клетки иммунной системы), ростовые факторы, гормоны и цитокины [5]. В результате различных вариантов течения раневого процесса исходом травмы является наличие фиброзноизмененной кожи. Необходимо отметить, что межклеточный органический матрикс соединительной ткани имеет сложный химический состав и состоит из следующих основных типов молекул: протеогликанов и белков, преимущественно структурных (эластин, коллаген), а также гликозаминогликанов. Встречаются также адгезивные белки (фибронектин, ламинин) [7].
КЛИНИЧЕСКИЙ ПРИМЕР
Ребенок Б. поступил в отделение экстренной хирургии с наличием ожоговой раны в области правой стопы S=2(1%)% 1–3 ст. Травма в быту, опрокинул на себя кружку с горячим чаем. Местное лечение: влажно-высыхающие повязки, повязки с мазями на серебре. На 14-е сутки выполнена аутодермопластика свободным расщепленным кожным лоскутом. Послеоперационный период без особенностей. Через 1,5 мес. после выписки контрольный осмотр. В области тыла стопы отмечается гипертрофический рубец, возвышающийся над кожей, гиперемированный, неровный, мать отмечает наличие у ребенка зуда (рис. 1).
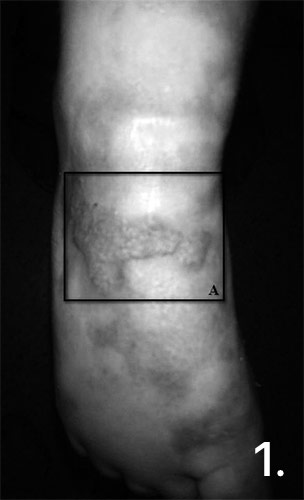
Рис. 1. Гипертрофический рубец в области тыла стопы через 2 мес. после получения ожога.
Ребенку назначена местная терапия: после очищения рубца легкими движениями, не втирая, наносить Ферменкол-гель 0,1 мг (0,01%) активного вещества (комплекс коллагенолитических протеаз) 3 недели.
Повторный осмотр через 1 мес. от начала терапии. Рубец возвышается над кожей, увеличен в толщине, но уменьшился зуд. Ребенку назначен курс электрофореза препаратом Ферменкол. Концентрация раствора составила 0,1 мг/мл, объем раствора – 0,3–0,5 мл на 1 см 2 рубцовой поверхности, длительность курса – 10 сеансов ежедневно. Через 1 мес. после выполнения электрофореза рубец уменьшился в толщине, стал более гладкий, но сохранялась его гиперемия (рис. 2).
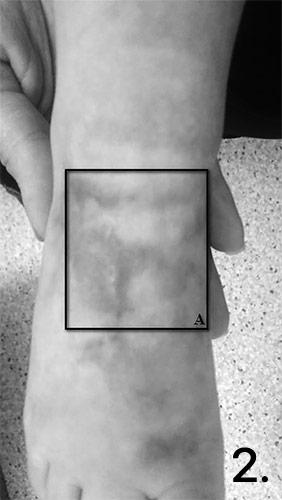
Рис. 2. Гипертрофический рубец в области тыла стопы через 4 мес. после получения ожога.
Ребенку назначено 2 курса геля Ферменкол. После последнего курса рубец не возвышается, бледнеет. Ферментативная терапия больше не применялась. Через 10 мес. от травмы контрольный осмотр, рубец нормотрофический, бледный (рис. 3). Родители отмечают, что при применении данной терапии аллергической реакции не выявлено.
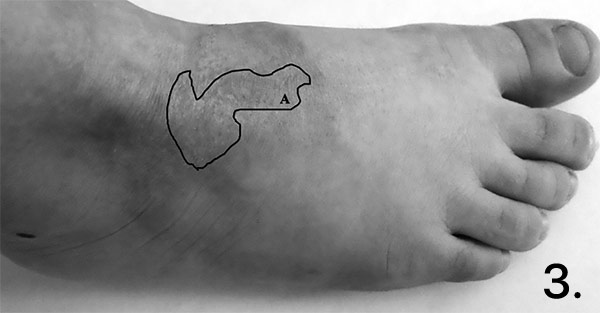
Рис. 3. Гипертрофический рубец в области тыла стопы через 10 мес. после получения ожога.
Известно, что рубцовые изменения являются непосредственным последствием глубоких ожогов, а при неадекватном местном лечении при обширных поражениях и некоторых особенностях иммунного статуса пациентов рубцы возникают и при поверхностных ожогах [6].
Установлено, что после курса электродного фармофореза с препаратом Ферменкол у пациентов с рубцовыми изменениями кожи отмечалось уменьшение толщины гиперэхогенного тяжа в глубоких отделах дермы с участками нормальной эхогенности [3].
Показано, что препараты гиалуронидазы действуют главным образом на полисахаридную составляющую внеклеточного матрикса, поэтому монотерапия гиалуронидазой имеет существенные ограничения. Фибробласты (миофибробласты), «населяющие» рубец, реагируют на изменение состава окружающего их внеклеточного матрикса (его полисахаридной составляющей) дополнительной продукцией гликозаминогликанов и белков, что и объясняет наличие в массиве рубца нетронутых волокон коллагена, в результате такая терапия в ряде случаев может спровоцировать рост рубца. В связи с эти препараты Ферменкол и Ферменкол-гель обладают выраженной амилолитической активностью, могут использоваться в виде монотерапии [7].
ЗАКЛЮЧЕНИЕ
Наши данные показывают эффективность применения препарата Ферменкол в лечении послеожоговых рубцов на коже у детей. Это биологически активное вещество является простым и легким в использовании. За все время наблюдения у детей раннего возраста не отмечалось аллергических реакций.

ЛИТЕРАТУРА
1. Baindurashvili A., Kaleva T., Afonichev K. (2012) Profilaktika posledstvij ozhogov u detej [Prophylactics of post-burn effects in children]. Russian Bulletin Pediatric Surgery, Anesthesiology and Intensive Care, Application. Proceedings of X All-Russian scientific-practical conference “Actual problems of pediatric surgery”, pp. 25–26.
2. Baindurashvili A., Solov’eva K., Zaletina A. (2012) Rasprostranennost’ ozhogov u detej, potrebnost’ v stacionarnom lechenii, invalidnost’ [The frequency of burns in children, the need of inpatients treatment, disability]. Russian Bulletin Pediatric Surgery, Anesthesiology and Intensive Care, Application. Proceedings of X All-Russian scientific-practical conference “Actual problems of pediatric surgery”, pp. 26–27.
3. Stenko A. (2014) Konservativnoe lechenie pacientov s rubcovymi izmeneniyami kozhi metod e’lektrodnogo farmaforeza [Conservative treatment of patients with scars by electrod pharmaphoresis]. Russian Journal of Skin and Venereal Diseases, no 1, pp. 58–61.
4. Koshel’kov Ya. (2008) Statistika ozhogovoj travmy v Respublike Belarus’ [Burn trauma statistics in Belarus]. Sbornik nauchnyh trudov: II s”ezd kombustiologov Rossii, Moskva, 2–5 iyunya 2008 g. [Collection of scientific papers: 2ND congress of Russian co mbustiologists, Moscow, 2–5 of June 2008]. Moscow: A. Vishnevsky Institute of Surgery Medical Technologies, pp. 24–25.
5. Kuzin M., Kostyuchenok B. (1990) Rany i ranevaya infekciya [Wounds and wound infections]. Moscow: Medicine, 592 p. (in Russian).
6. Fistal’ N. (2014) Osobennosti profilaktiki, lecheniya i rannej reabilitacii bol’nyh s posleozhogovymi rubcami [Details of prophylaxis, treatment and early rehabilitation of patients with post-burn scarring]. Bulletin of emergency and rehabilitation medicine, vol. 15, no 1, pp. 43–51.
7. Paramonov B., Turkovskij I., Antonov S. (2012) Fermentnaya terapiya patologicheskih rubcov kozhi Chast’ I. Sravnitel’naya ocenka sposobnosti fermentnyh preparatov razrushat’ komponenty vnekletochnogo matriksa [Enzyme therapy of pathologic scarring. Part 1. Comparison of enzyme drugs activity on extracellular matrix components breakdown]. Art beauty professionals, no 2, pp. 50–58.
8. Alekseev A. (2007) Profilaktika i lechenie posleozhogovyh rubcov gelem kontraktubeks [Prophylaxis and treatment of post-burn scars with Contractubex gel]. Recipe, no 1 (51), pp. 153–154.
9. Sullivan T. (1990) Rating the burn scar. J Burn Care Rehabil, vol. 11, no 3, pp. 256–260.
Глуткин Александр Викторович – к.м.н., ассистент кафедры детской хирургии Гродненского государственного медицинского университета

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!
Читайте также:

