Когда начинают функционировать апокринные потовые железы
Обновлено: 22.04.2024
Апокринные и сальные железы. Строение и секреция апокринных желез кожи
Апокринные железы отличаются от эккринных желез своим происхождением, распределением, способом секреции, размерами и отношением к краскам. Вместе с волосом и сальными железами они развиваются из первичной эпителиальной зародышевой клетки и в соответствии с этим протоки апокринных желез направляются в сальноволосяные фолликулы, а не непосредственно в эпидермис.
Апокринные железы имеются лишь в некоторых участках кожного покрова: в подкрыльцовых впадинах, вокруг сосков, в перигенитальной и перианальной областях; в измененном виде он.и находятся в наружном слуховом проходе (серные железы), в области век [железы Молля (Moll)] и в области груди (молочные железы).
В отдельных случаях единичные апокринные железы встречаются в области живота и груди. Апокринные железы — трубчатые, активно секретируют, клетки их претерпевают полный цикл секреторного развития. В начале цикла клетки имеют кубическую форму; увеличиваясь постепенно в высоту, они достигают просвета и освобождают в него часть своей протоплазмы. Этот способ секреции Шиффердекер назвал мерокринным.
Название «апокринные» основано на том, что часть протоплазмы секреторных клеток отталкивается в просвет («аро» по-греч. «от»).
Диаметр просвета секреторной части апокринных желез достигает 200 u. Таким образом, он в 10 раз больше диаметра просвета эккринных желез.
Секреторная часть состоит только из одного слоя эпителиальных клеток, так как наружный слой (аналогично потовым железам) дифференцируется в миоэпителиальные клетки. Высота секреторных клеток значительно варьирует, что зависит от стадии секреторного цикла. В противоположность секреторным клеткам эккринных желез, окрашивающихся базофильно, секреторные клетки апокринных желез обладают выраженной эозинофильной окрашиваемостью.
Кроме того, они часто содержат зерна, положительно реагирующие на окраску железом [Гомма (Homma)]. Просвет апокринных желез, заполнен клеточным детритом, что является результатом мерокринного типа секреции. Проток состоит из двух слоев эпителиальных клеток, умеренно окрашиваемых эозинофильными красками (в противоположность клеткам протоков эккринных желез, обладающим резко выраженной базофильной окрашиваемостью).
Сальные железы
Сальные железы имеются в коже всюду, за исключением ладоней и подошв. Они представляют собой альвеолярные голокринные железы, т. е. не имеют просвета и образование секрета происходит за счет разрушения собственных клеток. Секрет через сальный проток эвакуируется в сально-волосяной фолликул. Фолликул может содержать волос, но может и не содержать его. Если фолликул содержит волос, он окружен одной-шестью сальными железами.
На красной кайме губ, головке полового члена, внутренней поверхности препуциального мешка, малых половых губах и клиторе, где отсутствуют волосы, сальные железы впадают в фолликулы, полностью лишенные волос. Мейбомиевы железы век являются измененными сальными железами.
Каждая сальная железа состоит из нескольких долек, каждая из которых окружена по периферии одним слоем кубических клеток. Эти клетки с резко выраженной базофильной окрашиваемостью являются производящими клетками [Гринфелт (Grymeltt)]. Протоплазма всех клеток, расположенных кнутри от этого слоя, представляет собой нежную сеть, ячейки которой выполнены жиром, преимущественно нейтральным.
В качестве такового он является изотропным и не выявляется при полярископическом исследовании, если диски пересекаются.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Кожа. Эмбриогенез кожи. Развитие кожи.
Нижеследующий раздел представляет обобщенные краткие сведения по нормальному строению кожи и этапам ее развития в эмбриогенезе. Некоторые анатомические структуры, важные с точки зрения неопластических преобразований, будут описаны также в соответствующих главах, посвященных основным типам опухолей кожи (например, опухолям придатков, лимфопролиферативным новообразованиям). Строение меланоцитов является важным диагностическим критерием для меланоцитарных опухолей, но эти клетки встречаются также в немеланоцитарных опухолях кожи. Описание меланоцитов будет представлено как в данной главе, так и дополнительно в статье «Опухоли меланогенной системы».
В норме кожа образована двумя различными по происхождению слоями. Наружный слой — производное эктодермы — это многослойный плоский ороговевающий эпителий, который не содержит сосудов и получает питание посредством обмена тканевой жидкости, а тканевая жидкость поступает из второго слоя — производного мезенхимы, располагающегося глубже и содержащего сосуды. Толщина эпидермиса различна и широко варьирует в зависимости от локализации на теле человека, наиболее толстый слой эпидермиса расположен на подошвах и ладонях, а самый тонкий — на веках и крайней плоти. Кожа располагается на подкожной жировой клетчатке, которую называют гиподермой, но она не является собственно частью кожи. Пучки волокон коллагена распространяются из дермы в гиподерму, обеспечивая механическую прочность кожи, в то время как подкожная жировая ткань создает ее относительную подвижность.
Данные раннего (эмбрионального) развития важны в изучении кожных опухолей, так как некоторые из них (например, опухоли придатков кожи) имеют тенденцию повторять эмбриональные структуры.
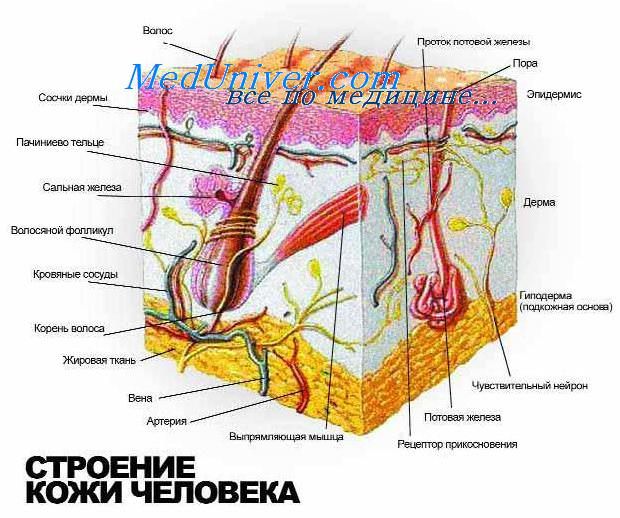
Нормальная кожа взрослого человека состоит из эпидермального слоя, сформированного четырьмя типами клеток: кератиноцитами (90%), меланоцитами (4-5%), клетками Лангерганса (4-5%) и клетками Меркеля (
Постепенно в течение эмбриогенеза дерма становится менее клеточной за счет увеличения коллагеновых и эластических волокон. К 12-й неделе беременности кровеносные сосуды начинают пролиферировать, но правильно сформированные сплетения не выявляются до конечных стадий эмбриогенеза. Нервы в дерме обнаруживаются уже в 5 недель беременности, со временем они про лиферируют, формируют запутанную сеть тонких волокон, которые заканчиваются как специализированные сенсорные рецепторы (рецепторы контакта Мейсснера в поверхностном слое дермы и пачиниевы рецепторы давления в глубоком слое дермы и подкожном слое).
Между 60-м и 70-м днями эмбрионального периода эпидермальный слой становится стратифицированным плоскоклеточным эпителием, в котором появляются отдельные слои эпидермиса (базальные клетки, шиповатый, зернистый и роговой слои). К концу второго триместра беременности синтезируются белки кератина с более высокой молекулярной массой, то есть клетки содержат «большее количество зрелого цитокератина». В этот период дермо-эпидермальная граница, которая была плоской, становится волнообразной, формируя возвышения эпидермиса. Эти возвышения являются результатом инвагинации тысяч дермальных сосочков, содержащих петли капиллярной сети. К 24 неделям беременности кератинизация завершается и перидерма полностью бывает сформирована. Клетки Мерке-ля, обычно связываемые с эпителием волосяных фолликулов взрослых, и потовые железы не определяются в этот период (60—70 дней).
Приблизительно в период от 70-го до 80-го дня беременности начинается развитие волосяного фолликула с появления мезенхимальных уплотнений, которые формируются непосредственно под отдельными скоплениями вытянутых крупных базальных клеток. Далее эти базальные клетки погружаются в основное вещество дермы, в зону мезенхимальных уплотнений. Эпителиальные элементы вначале формируют солидные структуры, которые в конечном счете становятся вытянутыми цилиндрическими и являются основой для не сформированных волосяных фолликулов. Мезенхимальные уплотнения, по-видимому, направляют это погружение и после завершения становятся сосочками, которые окружены герминативным базальным эпителием волосяных луковиц. Со временем фолликулярный эпителий дифференцируется во множество специализированных слоев, некоторые из нихявляются основой для эпителиальных опухолей придатков кожи.
Апокринные железы происходят из поверхностных участков волосяных фолликулов. В процессе формирования клеток, выстилающих эти секреторные структуры, развивается как бы «обезглавленная» форма секреции, что является типичным для апокринной дифференцировки. Эккринные железы образуются в то же самое время в результате пролиферации базалоидных эпидермальных клеток, которые располагаются на верхушках возвышений и формируют тонкие колонки образующих гликоген клеток в основном веществе дермы. После достижения глубокого слоя на границе дермы и подкожных структур эти колонки становятся извитыми. Образование секрета сначала обнаруживается ультраструктурно как отграниченная мембраной вакуоль в отдельной эпителиальной клетке. Разрушением клетки вокруг этой вакуоли впоследствии и заканчивается формирование определенного секрета. Некоторые эккринные опухоли придатков кожи могут быть идентифицированы ультраструктурно на основании обнаружения этой эмбриональной формы образования секрета в неопластических клетках.
Принимая во внимание, что все перечисленные компоненты кожи имеют уникальное или характерное отражение во многих кожных опухолях, что будет особо подчеркнуто в специальных разделах, посвященных конкретным новообразованиям, далее мы даем более полное описание основных структурных элементов кожи.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Придатки кожи. Потовые железы.
Несмотря на то, что многие исследователи относят структуры придатков и их клеточные элементы (эккринные, апокринные, волосяные и себоцейные) к элементам дермы, эти структуры, строго говоря, представляют собой специализированный погрузившийся эпидермис. Каждая структура придатков кожи — сложный орган, который обеспечивает строго специфические функции для организма в целом (например, регуляция температуры эккринными железами). Иммунология, биохимия и патофизиология эпидермальных придатков только начинают исследоваться и пониматься. Морфология неоплазий различных придатков разнообразна, и точное распознавание и классификация индивидуальных опухолей во многом зависят от детального знания нормальной, а иногда и эмбриональной структуры.
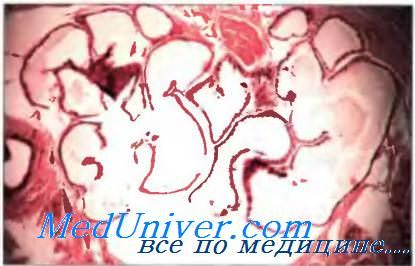
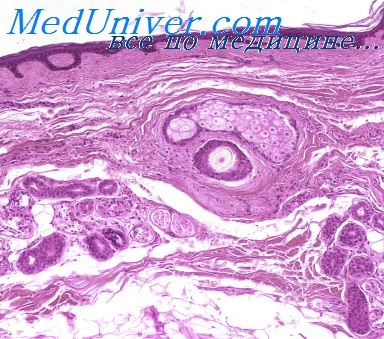
Апокриновые потовые железы
Потовые железы
Данные железы делят на апокринные и эккринные.
Апокринные потовые железы эволюционно появились первыми, их основной функцией, вероятно, является выработка небольшого количества секрета, который, достигая поверхности кожи, придает ей определенный запах. У человека распространение этих желез ограничено кожей подмышечных впадин, областью лобка и сосков молочных желез. Железы этого типа секреции формируются из тех же эпителиальных структур, что и волосяные фолликулы, протоки желез открываются в волосяные фолликулы над местом, где открываются сальные железы. В апокринных потовых железах различают секреторный отдел и проток, оба закручены, поэтому на срезах одна и та же железа производит впечатление нескольких желез. Секреторный отдел представлен широким просветом, ограниченным слоем кубических или цилиндрических секретирующих клеток, которые вырабатывают постоянно небольшое количество секрета. Клетки секреторного отдела крупные, со светлой цитоплазмой, содержащей мелкозернистые гранулы. В цитоплазме этих клеток выявляются вакуоли, гемосидерин, липиды, гликоген, кислые и нейтральные мукополисахариды. Форма и величина эпителиальных клеток секреторных отделов зависит от фазы секреторного цикла железы.
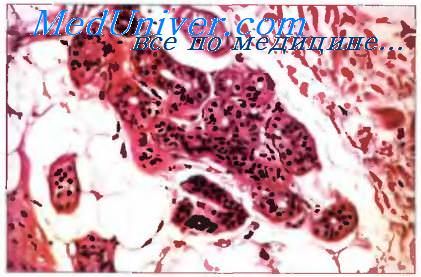
Эккриновые потовые железы
Так в его начале они имеют кубическую форму, затем увеличиваются и превращаются в высокие цилиндрические клетки, далее апикальная часть цитоплазмы отшнуровывается и высвобождается в просвет трубочки. Секреторные отделы окружены миоэпителиальными клетками, иннервирующимися автономной нервной системой, что способствует сокращению их в условиях возбуждения и выделению секрета из секреторных отделов. Сам по себе секрет не имеет запаха, но легко разлагается бактериями до продуктов со специфическим запахом. Выводные протоки апокринных потовых желез выстланы двумя слоями эпителиальных клеток с эозинофильной цитоплазмой. Апокринные железы начинают функционировать в период полового созревания, деятельность их усиливается в период беременности, лактации, изменения секреции связаны с менструальным циклом у женщин и эндокринными нарушениями, а в климактерическом периоде функция этих желез угасает и полностью прекращается в старческом возрасте, при этом сами железы атрофируются.
Наибольшее распространение у человека имеют эккринные потовые железы, они встречаются везде, кроме губ и некоторых участков половых органов. Построены они как простые трубчатые железы, в железе выделяют секреторный отдел и выводной проток. Секреторные отделы эккринных потовых желез представлены рубочками которые располагаются сразу под дермой в подкожной жировой ткани. Различают секреторные клетки двух типов. Первый тип — кубические или цилиндрические клетки с бледной цитоплазмой и умеренным количеством гликогена в ней, они шире в основании, чем в апикальной части (предполагают, что секрет — пот попадает в просвет по канальцам между соседними клетками). Другие клетки встречаются реже, они более узки в основании, чем на верхушке, цитоплазма их содержит хорошо окрашиваемые гранулы, поэтому этот тип клеток называют темными клетками. Просвет секреторного отдела по ширине приблизительно равен толщине его стенки. Мио эпителиальные клетки располагаются вокруг секреторных трубочек на границе базальной мембраны, при их сокращении выделяется пот. Снаружи от миоэпите-лиальных клеток и базальной мембраны имеется уплотненная соединительная ткань в виде оболочки секреторных отделов желез. Секреторные отделы переходят в выводные протоки клетки которых окрашиваются более интенсивно, так как образованы двумя слоями клеток меньшего размера, чем секреторный эпителий, что приводит к наличию большего количества ядер и более темной окраске; просвет протоков более узкий, чем просвет в секреторном отделе. Протоки по мере прохождения через дерму спиралевидно закручиваются и попадают в концы межсосочковых клиньев эпидермиса, где эпителий протоков и клиньев сливается, и далее стенки протоков образуются клетками эпидермиса. Протоки эккринных потовых желез открываются на поверхности эпидермиса.
Потовые железы иннервируются симпатическим отделом автономной нервной системы. При этом на окончании постганглионар-ных симпатических волокон, иннервирующих потовые железы, выделяется ацетилхолин, а ак-ивность нервов и потовых желез регулируется центром терморегуляции в гипоталамусе.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Жара, интенсивные физические нагрузки, страх и другие сильные эмоции, – всё это заставляет человека потеть. Сегодня мы поговорим о том, почему это происходит, и откуда берется пот.
На поверхности кожи человека находится от двух до четырех миллионов потовых желез. Больше всего их на подошвах, ладонях, лбу, щеках, в подмышечных впадинах. Потовые железы, как и волосы с ногтями, относятся к придаткам кожи. И они бывают двух разновидностей.
Больше всего эккриновых потовых желез – их примерно 75% от общего количества, и ими покрыта вся поверхность кожи.
Эккриновая железа представляет собой длинную трубочку, которая свернута в глубок и находится в глубоких слоях кожи – дерме и гиподерме. Она выделяет жидкий пот, в основном состоящий из воды и соли. Также в его состав входит множество других веществ, но их концентрации крайне малы.
Эккриновые потовые железы начинают работать очень рано – они активны еще у детей в возрасте 2–3 лет.
Интересно, что в течение жизни их количество не меняется. То есть плотность расположения эккриновых желез на коже у ребенка выше, чем у взрослого, а у худого человека – выше, чем у полного. Но дети не потеют из-за этого сильнее, потому что у них потовые железы менее активны.
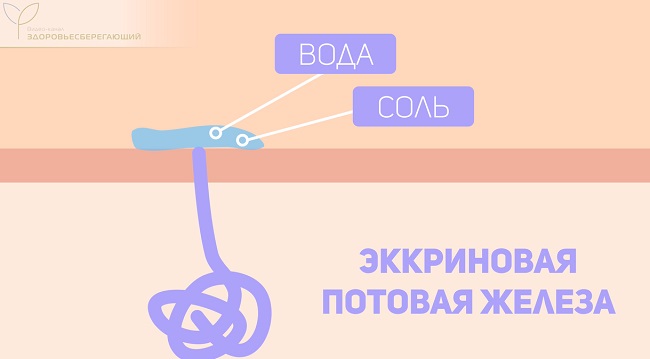
Основная задача эккриновых потовых желез – вырабатывать пот, который затем испаряется и помогает снизить температуру тела. Это один из основных механизмов терморегуляции у людей и таких животных, как лошади, медведи.
А вот, например, у кошек и собак, эккриновые железы есть только на подушечках лап и вокруг губ. У этих животных жидкость испаряется в основном во время дыхания.
Для грызунов и других мелких животных обезвоживание губительно, поэтому у них эккринновых потовых желез нет вообще.
Второй вид – апокриновые потовые железы – больше по размерам, и их протоки открываются не просто на поверхности кожи, а в волосяные фолликулы. Они выделяют густой секрет, богатый жирами.
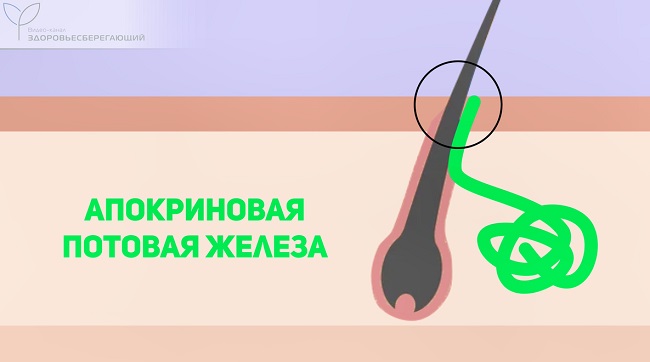
Когда бактерии, присутствующие на коже, расщепляют эти жиры, образуются жирные кислоты, которые дают резкий неприятный запах.
Апокриновые потовые железы у человека располагаются главным образом в области подмышек, половых органов и ануса, на груди, лице. У детей они не работают: активация этих желез происходит по мере взросления под действием половых гормонов.
У других млекопитающих апокриновых потовых желез намного больше, чем у человека. С помощью них животные «общаются» – например, привлекают половых партнеров или метят территорию.
Кстати, молочные железы у женщин – это тоже бывшие апокриновые потовые железы, которые изменились в ходе эволюции.
Существует и третий, самый таинственный, вид потовых желез – апоэккриновые. Они находятся в подмышечных впадинах. Эти железы развиваются из эккриновых в 8–14 лет, так же открываются на поверхность кожи и выделяют жидкий пот. Однако, в терморегуляции эти железы не участвуют – ученым до сих пор неизвестна их функция.
Работу всех потовых желез регулируют гормоны и нервная система – а именно ее отдел, который называется симпатическим.
Когда повышается температура тела, то на это реагируют особые нервные окончания – терморецепторы, расположенные на поверхности кожи и внутри тела.

Сигнал поступает в гипоталамус – отдел мозга, отвечающий за терморегуляцию.
В ответ он посылает нервные импульсы к эккриновым потовым железам и активирует вазомоторную реакцию. Сосуды расширяются, к потовым железам начинает поступать больше крови, и активируется потоотделение. Эти сигналы в нервной системе передаются с помощью особого вещества-медиатора – ацетилхолина.
Клетки в составе потовых желез поглощают воду и различные вещества из крови. Затем в клетках эккриновых желез образуются пузырьки. Они сливаются с клеточной мембраной и высвобождают свое содержимое наружу. Как мы уже упомянули, секрет эккриновых желез по составу такой же, как плазма крови, только без белков – вода и хлорид натрия.
В апокриновых железах всё происходит несколько иначе. С верхушек их клеток отделяются кусочки цитоплазмы вместе с оболочкой. Таким образом, эти клетки частично разрушаются, но всё же не погибают и потом восстанавливаются. Поэтому в секрете апокриновых потовых желез содержится так много органических веществ.

Также гипоталамус реагирует на гормоны и пирогены – вещества, которые вырабатываются в организме во время инфекций, воспаления. А еще потоотделение – главным образом из апокриновых желез – активирует стресс.
Таким образом, на интенсивность потоотделения влияют следующие факторы:
- изменение температуры окружающей среды и тела;
- физические нагрузки;
- стрессы;
- инфекции, воспалительные процессы;
- изменения в гормональном фоне.
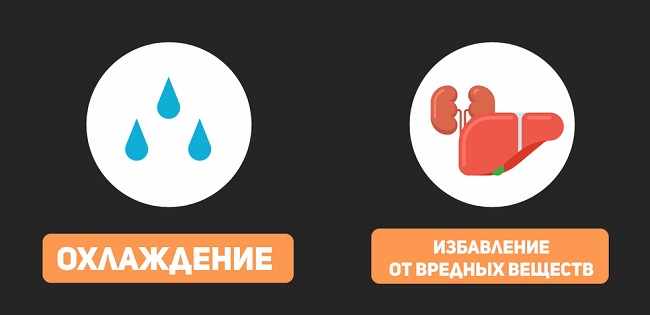
И под конец развеем один распространенный миф. В интернете можно часто встретить информацию о том, что с помощью пота организм избавляется от вредных веществ – токсинов и шлаков. На этом основаны многие методики детоксикации. На самом деле это не так. Главная функция пота – охлаждение организма. А за избавление от вредных веществ отвечают печень и почки.

Кожа ребенка, как и взрослого человека, состоит из эпидермы, дермы (собственно кожи) и гиподермы (подкожной клетчатки). Однако по своим морфологическим и функциональным особенностям она отличается значительным своеобразием, особенно у детей раннего возраста.
Хороший детский дерматолог Москва — поликлиника «Маркушка».
Эпидермис имеет очень тонкий роговой слой, состоящий из 2-3 рядов слабо связанных между собой и слущивающихся клеток, и активно разрастающийся основной слой. Основная перепонка, разделяющая эпидермис и дерму, у детей раннего возраста недоразвита, рыхла, вследствие чего при патологии эпидермис может отделяться от дермы пластами (десквамативная эритродермия). Для детской кожи особенно характерно хорошее кровенаполнение, связанное с густой сетью широких капилляров, что придает кожным покровам вначале ярко-розовый, затем нежно-розовый цвет.
Дерма состоит из сосочкового и ретикулярного слоев, в которых слабо развиты эластические, соединительнотканные и мышечные элементы.
Сальные, потовые железы у ребенка, волосы на голове новорожденных детей
Сальные железы у ребенка хорошо функционируют уже внутриутробно, образуя творожистую смазку, покрывающую его тело при рождении. У новорожденных и детей 1-го года жизни на коже лица заметны желтовато-белые точки — избыточное скопление секрета в кожных сальных железах. У детей, предрасположенных к экссудативному диатезу, на щеках образуется тонкая, так называемая молочная корка, а на волосистой части головы — гнейс (жирная себорея).
Потовые железы у новорожденных сформированы, но в течение первых 3-4 мес. жизни обнаруживается их некоторая функциональная недостаточность, что связано с несовершенством центра терморегуляции.
Волосы на голове новорожденных детей вполне развиты, но не имеют сердцевины, сменяются несколько раз на 1-м году жизни. Кожа на спине и плечах покрыта пушком, более выраженным у недоношенных. Брови и ресницы выражены слабо, рост их усиливается на 1-м году, а к 3-5 годам жизни они становятся, как у взрослых людей. Ногти обычно хорошо развиты и доходят до кончиков пальцев у доношенных новорожденных.
Подкожная жировая клетчатка у ребенка, детей
Состав подкожной жировой клетчатки у детей разных возрастов различен: у детей раннего возраста в ней содержится большее количество твердых жирных кислот (пальмитиновой и стеариновой) и меньше — жидкой олеиновой кислоты, что и обусловливает более плотный тургор тканей у детей 1 -го года жизни, более высокую точку плавления жира и наклонность к образованию локальных уплотнений и отека кожи и подкожной клетчатки с образованием склеремы и склередемы. Важно отметить, что состав подкожного жирового слоя у грудных детей близок по составу к жирам женского молока, поэтому они всасываются, минуя переваривание, в желудочно-кишечном тракте ребенка. Подкожный жир в различных частях тела ребенка имеет разный состав, чем и обусловлены своеобразие распределения и порядок накопления или исчезновения жирового слоя при похудении. Так, при накоплении жира отложение его происходит прежде всего на лице, потом на конечностях, туловище и затем на животе (здесь преобладают жидкие жирные кислоты). Исчезает подкожная клетчатка в обратном порядке.
Особенностью детей раннего возраста является наличие у них скоплений бурой жировой ткани в задней шейной области, супраилеоцекальной зоне, вокруг почек, в межлопаточном пространстве, вокруг магистральных сосудов. У доношенного новорожденного ее количество составляет около 1—3 % всей массы тела. Она обеспечивает более высокий уровень теплопродукции за счет так называемого несократительного термогенеза (не связанного с мышечным сокращением).
Малым количеством жировой клетчатки объясняется большая смещаемость внутренних органов у детей до 5-летнего возраста, так как только к этому возрасту увеличивается количество жира в грудной, брюшной полостях, в забрюшинном пространстве. Жировые клетки у детей раннего возраста мельче и содержат ядра, с возрастом они увеличиваются в размере, а ядра, наоборот, уменьшаются. Округлость форм тела у девочек обусловлена тем, что более 70 % жировой ткани приходится на подкожный жир, в то время как у мальчиков — лишь около 50 %.
Функции кожи у ребенка, детей: защитная, дыхательная, резорбционная
Функции кожи многообразны, но главная из них — защитная. У детей эта функция выражена слабо, о чем свидетельствуют легкая ранимость кожи, частая инфицируемость из-за недостаточной кератинизации рогового слоя и его тонкости, незрелости местного иммунитета (детский иммунолог — поликлиника «Маркушка») и обильного кровоснабжения. Эти особенности делают детскую кожу легкоранимой и склонной к воспалениям, в частности при плохом уходе (мокрые, грязные пеленки).
Дыхательная функция кожи у детей раннего возраста имеет большее значение, чем у взрослых. Кожа активно участвует в образовании ферментов, витаминов, биологически активных веществ. Тесно связаны между собой выделительная и терморегулирующая функции, которые становятся возможными лишь к 3—4 мес. при созревании нервных центров. До этого возраста плохая регуляция температуры тела связана с большой относительной поверхностью тела, хорошо развитой сетью сосудов, из-за чего новорожденный ребенок, особенно недоношенный, может легко перегреваться или переохлаждаться при недостаточном уходе.
Резорбционная функция кожи у детей раннего возраста повышена (тонкость рогового слоя, богатое кровоснабжение), в связи с чем следует осторожно применять лекарственные средства в мазях, кремах, пастах, так как накопление их может вызвать неблагоприятный эффект. Кожа является органом с многочисленными и разнообразными рецепторами, обеспечивающими осязательную, температурную, поверхностную болевую чувствительность.
Отеки кожи ребенка, детей
При осмотре кожи ребенка, детей обращается внимание на наличие отеков и их распространенность (на лице, веках, конечностях, общий отек или местный, истинный или слизистый).
Причины генерализованных отеков многообразны. К факторам, влияющим на развитие отеков, относятся: повышение гидростатического давления в сосудистом русле, что способствует усиленному пропотеванию жидкости через сосудистую стенку в межклеточное пространство (сердечная недостаточность — консультации детского кардиолога, портальная гипертензия, слипчивый перикардит, тромбофлебит и др.); снижение онкотического давления, обусловленное уменьшением содержания белка в сыворотке крови (нефротический синдром; общие отеки часто возникают при острых и хронических почечных заболеваниях, при сердечной недостаточности).
Развитию общего отека в случае сердечной недостаточности у детей предшествуют отечность нижних конечностей и увеличение печени. По мере развития декомпенсации отеки становятся более распространенными, сочетаются с накоплением жидкости в серозных полостях (плевральной, перикардиальной, брюшной). В отличие от отеков сердечного происхождения отеки при заболеваниях почек сначала возникают на лице, а затем захватывают все новые и новые участки кожи. Особенно массивные отеки наблюдаются при нефротической форме гломерулонефрита. Общие отеки алиментарного происхождения появляются при недостаточности в рационе белковой пищи (преимущественное питание мучной, углеводистой пищей), при общей дистрофии.
Алиментарные отеки могут появляться при тяжелых хронических заболеваниях (циррозе печени), при расстройствах процессов расщепления и всасывания в кишечнике (целиакии, дисахаридазной недостаточности и др.). Безбелковые отеки зависят от гидростатического давления, то есть более выражены в соответствующих частях тела, например, односторонний легочный отек у лежачих больных при вынужденном или предпочтительном положении.
Своеобразный отек кожи и подкожной жировой клетчатки наблюдается при гипотиреозе. Кожа при этом становится сухой и утолщенной, в надключичных ямках в виде «подушечек» располагаются муцинозные (слизистые) отеки. Стероидные отеки возникают при лечении кортикостероидами и АКТГ в высоких дозах, при синдроме Кушинга.
Распространенные отеки наблюдаются при отечной форме гемолитической болезни новорожденных.
Местные отеки, иногда массивные, наблюдаются после укусов насекомых, змей, особенно в тех случаях, когда ребенок имеет аллергическую настроенность (консультация детский аллерголог поликлиника «Маркушка»). Они возникают также вследствие ангионевротических расстройств, типичным проявлением которых является отек Квинке, локализующийся в любом месте: на губах, веках, ушных раковинах, языке, наружных половых органах и т.д. Реже отек Квинке локализуется в области голосовых связок, что приводит к синдрому острого стеноза гортани.
Изолированные отеки в области лица у детей бывают после приступов кашля при коклюше, после интенсивного растирания глаз. Известно, что локальная инфекция в области придаточных пазух носа, зубов, миндалин может вызвать затруднение оттока и застой лимфы в лимфатических узлах угла нижней челюсти и симулировать односторонний или двусторонний отек лица, который исчезает по мере стихания воспалительного процесса.
К редким причинам отека лица относятся начинающийся дерматомиозит, склеродермия и тромбоз кавернозного синуса. Наиболее часто в детской практике встречаются сердечные и почечные отеки.
Читайте также:

