Когда мороз по коже признак какого заболевания
Обновлено: 18.04.2024
Озноб — это ощущение холода, которое сопровождается интенсивной мышечной дрожью и появлением «гусиной кожи». Расстройство может быть вызвано переохлаждением, стрессовыми ситуациями, лихорадкой. Познабливание возникает при воспалениях, заболеваниях эндокринной системы, нарушении вегетативной регуляции. Для выяснения причины постоянного озноба проводятся лабораторные анализы, сонография, рентгенологические методы, неврологический осмотр. Для купирования неприятных симптомов необходимо устранить провоцирующий фактор или назначить комплексную терапию основной патологии.
Причины озноба
Переохлаждение
Озноб без температуры чаще всего возникает под воздействием внешней причины — в холодное время года или при несоответствии одежды погоде. Признаки нарастают постепенно: сначала человек ощущает холод и желание согреться, затем начинается нисходящая дрожь мелких мышц — от жевательной мускулатуры и плечевого пояса к мышечным группам нижних конечностей. Резко бледнеет кожа. Кратковременные симптомы озноба наблюдаются при дуновении холодного ветра. Проявления исчезают самостоятельно после согревания. При сильном переохлаждении требуется врачебная помощь.
Стресс
При эмоциональном напряжении в избытке выделяется адреналин, который вызывает спазм сосудов кожи и мышечную дрожь. Кратковременное чувство напряжения и дрожания мышц, сочетающееся с ощущением сильного холода и повышенной потливостью, отмечается при испуге, страхе. У женщин подобные приступы озноба психогенной причины без температуры встречаются чаще, что обусловлено лабильностью нервной системы. Неприятные симптомы исчезают после нормализации эмоционального состояния. Если признаки беспокоят часто и тем более постоянно, следует посетить врача.
Влияние половых гормонов у женщин
Климактерический период и менопауза — наиболее частые причины, почему возникает озноб у представительниц женского пола. Наличие симптома обусловлено резкими перепадами уровня эстрогена и прогестерона, которые нарушают работу нервной и сердечно-сосудистой системы. Пациентки сообщают о чередовании периодов холода и дрожи в теле с приливами жара и покраснением лица. Озноб без температуры у женщин наблюдается в предменструальном периоде и в первый день месячных, что связано с колебаниями эстрогенов и кровопотерей.
Расстройство беспокоит беременных, начиная с первого триместра, когда изменяется секреция половых гормонов, усиливается синтез тропных гормонов в передней доле гипофиза. Симптомы озноба появляются в любое время суток, продолжаются короткое время и существенно не нарушают общее самочувствие. Во втором и третьем триместрах частота возникновения неприятных ощущений снижается. Если развивается длительный сильный озноб, стойко ухудшается общее состояние, необходима срочная медицинская помощь.
Лихорадка
Мышечная дрожь и сильное ощущение холода отмечаются в первом периоде лихорадки (при простуде, ОРВИ либо неинфекционной патологии), когда температура тела только начинает подниматься. Симптом связан с централизацией кровообращения и спазмом периферических сосудов. Озноб при температуре развивается всегда, выраженность расстройств зависит от скорости появления лихорадки и причины, вызвавшей симптоматику. Человек ощущает резкий холод, его начинает трясти, при этом кожа бледнеет, область носогубного треугольника становится цианотичной (синюшной).
Озноб сопровождается головной болью, сильной слабостью, недомоганием. Чтобы согреться, пациенты укрываются несколькими одеялами. При достижении температурой максимальных показателей, что указывает на переход лихорадки во второй период, чувство холода и дрожь исчезают, кожные покровы приобретают ярко-розовую окраску. Проявления озноба чаще возникают у взрослых, поскольку у детей температура зачастую повышается резко без продромального периода. Познабливание иногда возможно при быстром (критическом) снижении температурных показателей до нормального уровня.

Хроническое воспаление
Частые причины возникновения озноба ночью — вялотекущие инфекционные или соматические воспалительные болезни. Развитие расстройства вызвано хронической интоксикацией организма, изменением работы вегетативной нервной системы. У мужчин основной причиной озноба без температуры является туберкулез легких или лимфатических узлов. При этой инфекции больные просыпаются среди ночи от недомогания и чувства холода, берут еще одно одеяло, чтобы согреться. Также характерна повышенная потливость, выраженная бледность кожных покровов. Озноб вызывают и другие причины:
- Аутоиммунные заболевания: ревматоидный артрит, васкулиты, тиреоидит Хашимото.
- Поражение внутренних органов: хронический пиелонефрит, патология печени.
Гнойные процессы
Гнойные воспаления любой локализации вызывают резкие потрясающие ознобы, когда человека трясет практически беспрерывно, кожа приобретает бледный цвет, на дистальных отделах конечностей формируется мраморный рисунок из-за недостаточного наполнения кровеносных сосудов и снижения артериального давления. Симптомы проявляются на фоне гектической или постоянной высокой лихорадки, типичны профузные поты как следствие массивной интоксикации организма. Наиболее распространенные гнойные причины, вызывающие озноб:
- Поражение кожи: панариций, многочисленные фурункулы и карбункулы, нагноение ран.
- Патологии внутренних органов: абсцесс кишечника и печени, эмпиема плевры, гнойный холецистит и холангит.
- Пилефлебит.
- Гинекологические заболевания: гнойный мастит, пиосальпинкс и пиометра.
Вегетососудистая дистония
Нарушение скоординированной работы симпатического и парасимпатического звена вегетативной регуляции, как причина появления озноба без температуры, отмечается довольно часто, особенно у молодых людей на фоне волнения, эмоциональных потрясений. Симптом обусловлен сужением просвета периферических сосудов и снижением кровотока в коже, что воспринимается организмом как сильный холод. Поэтому при ВСД возникают основные симптомы озноба: мелкая дрожь мышц, особенно в области лица, плечевого пояса — начинают «стучать зубы», кожа бледнеет и покрывается характерными пупырышками.
Эндокринные нарушения
Распространенные причины развития озноба без подъема температуры, которые более типичны для женщин, — нарушения функции щитовидной железы. Орган секретирует гормон тироксин, отвечающий за терморегуляцию: при его недостатке основной обмен замедляется, а температура тела снижается. Организм реагирует на такие изменения сократительным термогенезом — генерализованной дрожью всех мышечных групп. Кожа при этом выглядит очень бледной и сухой, кажется холодной на ощупь. Резкое появление озноба и повышенной потливости — первые признаки гипогликемии при сахарном диабете.
Редкие причины
- Системные аллергические реакции: отек Квинке, анафилактический шок, аллергический альвеолит у детей.
- Болезнь и синдром Рейно.
- Кровопотеря: массивные наружные кровотечения, кровоизлияния в органы и естественные полости организма.
- Психогенные факторы: панические атаки, депрессивные состояния.
- Неврологическая патология: боковой амиотрофический склероз, височная эпилепсия.
- Синдром хронической усталости.
- Ятрогенные причины: посттрансфузионные реакции, осложнения трансплантации почки.
Диагностика
Выяснением причин возникновения озноба с температурой или без нее занимается участковый терапевт, который составляет план первичного обследования и при необходимости направляет пациента на консультацию к другим специалистам. Диагностический поиск предполагает исключение наиболее распространенных этиологических факторов познабливания, для чего используются инструментальные и лабораторные исследования. Наиболее информативными методами являются:
- Анализ крови. У всех обследуемых с ознобом без видимой причины берется общий анализ крови, который показывает признаки воспалительного процесса или кровотечения. Биохимическое исследование выявляет симптомы поражения внутренних органов, прежде всего печени. Определяются уровни гормонов щитовидной железы и надпочечников.
- Бактериологический метод. Если познабливание сопровождается насморком, кашлем, симптомами поражения ЖКТ, необходимо собрать соответствующий биологический материал для микроскопии и посева на селективные питательные среды. При длительном существовании признаков ночного озноба информативно трехкратное исследование мокроты на туберкулез.
- Неврологический осмотр. Озноб без температуры зачастую является симптомом нарушений вегетативной иннервации, для диагностики которых применяются специальные пробы: ортостатическая, Данини-Ашнера. Для исключения тяжелых неврологических расстройств проверяют симметрию и сохранность основных рефлексов, мышечный тонус и координацию движений.
- Ультразвуковая диагностика. Периодические жалобы на озноб без повышения температуры тела служат показанием для УЗИ щитовидной железы. Метод позволяет выявить объемные образования, диффузное замещение паренхимы лимфоидной или соединительной тканью. Также проводится УЗИ органов брюшной полости, особое внимание обращается на надпочечники.
- Рентгенологическая визуализация. При сочетании познабливания с возможным поражением внутренних органов рекомендованы обзорная рентгенография брюшной полости, рентгенограмма легких в двух проекциях. В случае постоянного озноба всего тела без причины назначается высокочувствительная сцинтиграфия щитовидной железы.
- Дополнительные исследования. Серологические реакции (РИФ, ИФА, ПЦР) выполняются для экспресс-диагностики вирусных инфекций. Для исключения гинекологической причины сильного озноба у женщины производят осмотр влагалища и шейки матки в зеркалах, взятие мазков. Больным с экссудативным диатезом назначается исследование расширенной иммунограммы.
Лечение
Помощь до постановки диагноза
Если причина сильного озноба без температуры — общее переохлаждение, нужно как можно быстрее доставить человека в теплое помещение, дать горячий чай, укрыть несколькими одеялами или приготовить теплую ванну. Познабливание, обусловленное стрессами, проходит самостоятельно после разрешения психотравмирующей ситуации, также для успокоения помогает чай с мятой, обладающей седативным действием. Если озноб развивается без видимых причин, сочетается с ухудшением самочувствия, общим недомоганием, следует обратиться к врачу.

Консервативная терапия
Врачебная тактика зависит от этиологического фактора неприятных ощущений и общего состояния пациента. При чувстве озноба без увеличения температуры показано этиотропное лечение с целью устранения основного заболевания. Если симптоматика возникает на фоне высокой лихорадки, сначала нужно снизить температуру. При простудах с успехом применяются физиотерапевтические методы лечения: полоскания горла, промывания носа, электрофорез и местные электромагнитные воздействия. Схема медикаментозной терапии может включать:
- Жаропонижающие средства. Лекарства с антипиретическим эффектом (чаще — парацетамол) назначаются при лихорадке более 38,5 °С. У детей сбивают температуру, начиная с 38 градусов. Нельзя принимать аспирин из-за его токсического действия на печень и эритроциты.
- Спазмолитики. Препараты особенно эффективны при ознобе без температуры. Они расслабляют гладкие мышцы сосудов, что способствует расширению их просвета и нормализации кровотока. Медикаменты можно использовать на первом этапе лихорадки.
- Седативные препараты. Мягкие растительные средства помогают нормализовать вегетативные реакции и тонус поверхностных сосудов. Препараты показаны при ВСД, стрессах и синдроме хронической усталости. Иногда схему лечения дополняют «дневными» транквилизаторами.
- Гормональные средства. Если появление озноба без температуры обусловлено колебаниями женских половых гормонов в климактерическом периоде, рекомендована заместительная терапия эстрогенными препаратами. При гипотиреозе принимают левотироксин.
- Нестероидные противовоспалительные препараты. Если озноб протекает без температуры, но сопровождается признаками воспаления, показаны НПВС. Средства блокируют синтез специфических медиаторов и цитокинов. Для закрепления результата применяются длительными курсами.
1. Температура тела в норме и в патологии/ Иванов К.П.// Международные Медицинские Обзоры. — 1993 - № 3.
3. Терморегуляция: от физиологии к клинике. Лекции// Марьянович А.Т., Цыган В.Н., Лобзин Ю.В. — 1997.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Озноб: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Озноб – это ощущение холода, которое сопровождается появлением гусиной кожи, мышечной дрожи и бледностью кожных покровов. При ознобе происходят частые сокращения мышц, сужение сосудов и замедление микроциркуляции кожи, соответственно, снижается теплоотдача и возникает чувство зябкости. В большинстве случаев с ознобом сталкиваются при повышении температуры тела, однако этот симптом может возникать и по другим причинам, многие из которых требуют незамедлительного врачебного вмешательства.

Разновидности озноба
Наиболее важным для диагностики является определение связи озноба с температурой тела:
- озноб, связанный с повышенной температурой тела;
- озноб, возникающий при нормальной температуре тела;
- озноб, возникший при переохлаждении.
- постоянный озноб – длительностью более часа;
- кратковременный озноб – продолжительностью несколько минут.
- Однократный озноб – возникает при инфекционных заболеваниях с острым началом, таких как пневмония, ангина, грипп; при аллергических реакциях и некоторых других ответных реакциях организма, например, при переливании компонентов крови.
- Многократный озноб – чередование лихорадки с периодами нормальной температуры (характерно для малярии, возвратного сыпного тифа).
Наиболее частой причиной озноба является инфекция, вызывающая повышение температуры тела.
Лихорадка – это аутоиммунный ответ организма на простуду, грипп и т. д. Известно, что повышенная температура тела затрудняет размножение вирусов и позволяет иммунной системе более эффективно бороться с болезнью.
Мозг получает сигнал для повышения температуры тела, после чего в организме усиливается процесс теплопродукции и снижается теплоотдача, в этот момент и возникает озноб.
Редкое, но опасное инфекционное заболевание – малярия, передающаяся комарами рода Anopheles. Малярия сопровождается высокой температурой и сильным ознобом, который наступает внезапно и продолжается до двух часов.
Пациенты, недавно вернувшиеся из тропических стран и жалующиеся на лихорадку с ознобом, должны быть обязательно обследованы на предмет малярии.
Не стоит забывать, что не только инфекционные заболевания, но и онкологический процесс может стать причиной озноба. В таком случае у пациента также наблюдается снижение массы тела, потливость, особенно в ночное время, повышенная утомляемость, ухудшение аппетита.
Озноб может стать следствием сильного переохлаждения. При этом состоянии кровеносные сосуды сужаются, в организме замедляется не только кровоток, но и обменные процессы.
Не самой частой, но все же встречающейся в медицинской практике причиной озноба может стать синдром Рейно, характеризующийся кратковременными спазмами сосудов концевых фаланг кистей и стоп. Данное состояние чаще регистрируется у женщин, а провоцирующим фактором является холод.
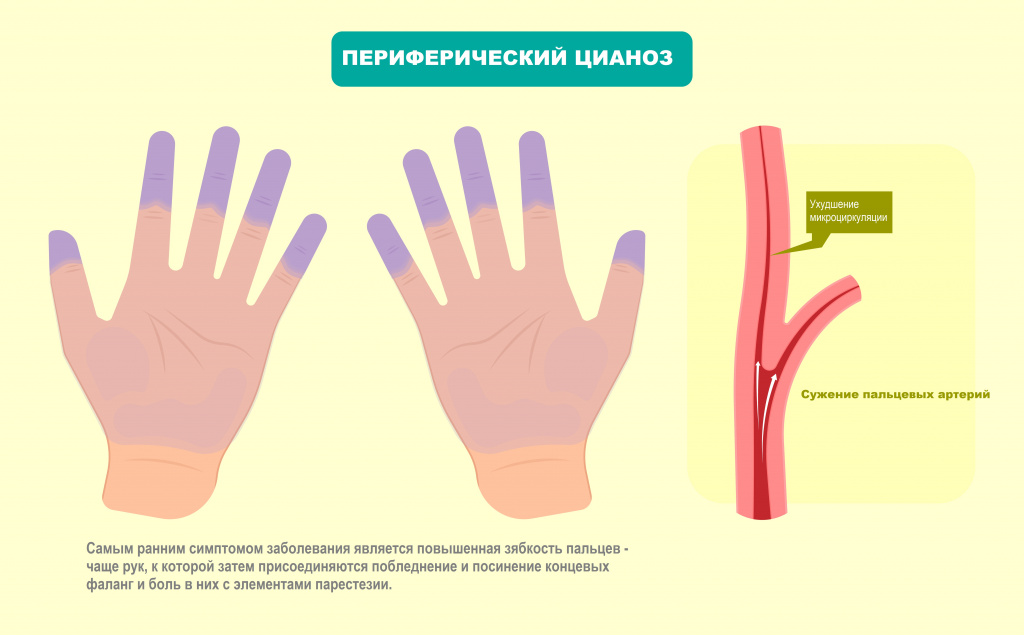
Что касается появления озноба при нормальной температуре тела, то и здесь причин тоже немало.
Эндокринологические нарушения и заболевания. Например, для пациентов с недостаточной функцией щитовидной железы жалобы на озноб – совсем не редкость. Больные сахарным диабетом могут ощущать зябкость в момент резкого снижения уровня глюкозы. У женщин причиной появления озноба порой становится гормональный дисбаланс во время климактерического периода.
Озноб может быть одним из симптомов анемии – заболевания, сопровождающегося снижением количества красных клеток крови (эритроцитов) и содержащегося в них гемоглобина.
Нередко озноб возникает в ответ на повышение или понижение артериального давления. В таком случае помимо озноба пациента будут беспокоить головокружение, резкая слабость, тошнота, рвота.
Озноб без повышения температуры может быть симптомом хронизации инфекционного процесса.
На озноб нередко жалуются люди с дефицитом массы тела (значение индекса массы тела менее 18,5 кг/м2). Для расчета индекса массы тела нужно значение массы тела в килограммах разделить на значение роста в метрах, предварительно возведенное в квадрат.
В некоторых случаях стресс, психоэмоциональное напряжение и тяжелые физические нагрузки являются причиной озноба на фоне нормальной температуры тела.
Озноб может стать побочной реакцией на прием некоторых медикаментов, поэтому при обращении к врачу следует сообщать обо всех принимаемых лекарственных препаратах.
Таким образом, озноб возникает при следующих заболеваниях:
- Острые респираторные заболевания (грипп, ОРВИ, коронавирус).
- Острые инфекционные заболевания верхних и нижних дыхательных путей (синусит, ангина, перитонзиллярный абсцесс, крупозная пневмония).
- Бактериальный эндокардит.
- Инфекционные и воспалительные заболевания пищеварительной системы (бактериальный гастроэнтерит, ротавирусная инфекция, острый панкреатит).
- Инфекционные и воспалительные заболевания верхних и нижних мочевыводящих путей (цистит, уретрит, пиелонефрит, мочекаменная болезнь).
- Заболевания эндокринной системы (гипотиреоз, сахарный диабет).
- Гипертонический криз.
- Онкологические заболевания.
- Туберкулез.
- Малярия.
- Аллергическая реакция.
- Переохлаждение.
- Анемия.
- Стресс, тревожное расстройство, депрессивное расстройство.
Если озноб возник на фоне высокой температуры, особенно у пожилых пациентов или маленьких детей, гипертонического криза, резкого падения сахара в крови, аллергической реакции, то может потребоваться экстренный вызов скорой медицинской помощи.
Диагностика и обследования при ознобе
При обращении пациента с жалобами на озноб врач собирает подробный анамнез, выясняет, сопровождается ли озноб повышением температуры, проводит тщательный физикальный осмотр пациента с целью поиска инфекционного очага, выясняет, какие еще симптомы беспокоят больного, узнает, принимает ли пациент какие-либо лекарственные препараты.
В зависимости от предполагаемой причины появления озноба с целью уточнения диагноза врач может назначить следующие обследования:
-
клинический анализ крови с развернутой лейкоцитарной формулой позволяет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях, исключить анемию;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зябкость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Зябкость – это неприятное ощущение холода, которое доставляет значительный дискомфорт в повседневной жизни. Те, кто ощущают зябкость, избегают сквозняков и открытых окон, постоянно кутаются в теплую одежду, несмотря на относительно высокую температуру на улице и в помещении. Большинство людей не придают этому значения, считая, что у них просто повышенная чувствительность к холоду.
Однако при тщательном обследовании нередко могут быть выявлены определенные патологические процессы в организме, симптомом которых является зябкость.
На зябкость часто жалуются пожилые люди, курильщики, гипотоники, больные сахарным диабетом, а также пациенты с нарушением обмена липидов (жиров), повышенной вязкостью крови и хроническими болезнями почек.
Разновидности зябкости
- Зябкость при сердечно-сосудистых заболеваниях.
- Зябкость при эндокринопатиях.
- Зябкость при неврологических нарушениях.
- Зябкость другой этиологии.
Здесь возможны различные механизмы патологического процесса, однако все они приводят к одному конечному результату – нарушается доставка артериальной крови, насыщенной кислородом и питательными веществами, к периферическим тканям. Среди заболеваний, приводящим к зябкости, на первое место выходит группа заболеваний артерий нижних конечностей. Для них характерно постепенное патологическое сужение артерий и хроническая ишемия (недостаточное кровоснабжение) тканей нижних конечностей.
Заболевания, одним из симптомов которых является зябкость.
- Атеросклероз артерий – самая распространенная причина развития заболеваний артерий нижних конечностей и других сосудов организма. При атеросклерозе нарушаются процессы обмена белков и жиров в организме, повреждается сосудистая стенка, в ее эндотелиальном слое накапливается белково-холестериновый комплекс и формируются атеросклеротические бляшки. В дальнейшем происходит прорастание поврежденного сосуда соединительной тканью. Артерии становятся ригидными (жесткими). Возникают условия для нарушения местного кровотока, и появления ощущения зябкости.
- Заболевания, вызванные дегенеративными поражениями артериального русла, нередко становятся причиной появления аневризм сосудов. Аневризмы сосудов - это очаги аномального расширения вен и артерий. Они развиваются в результате ослабления стенок кровеносных сосудов и представляют собой их выбухание, в полости которого образуется тромб.
В дальнейшем присоединяется боль, появляются трофические язвы, в тяжелых случаях возможен разрыв аневризмы с развитием сильного кровотечения.
При высоком уровне глюкозы в крови происходит повреждение сосудистой стенки и нарушается работа внутриклеточных систем.
Хроническая сердечная недостаточность - распространенная причина ощущения зябкости, особенно в пожилом возрасте.
При хронической сердечной недостаточности нарушается насосная функция сердца и уменьшается сердечный выброс.
В результате снижается продвижение по сосудистому руслу артериальной крови и доставка кислорода и питательных веществ к тканям.
Гипотиреоз. При гипотиреозе происходит замедление основного обмена, задержка жидкости, увеличение объема жировой ткани, что ведет к недостаточности периферического кровотока, нарушению терморегуляции и питания тканей. Этими процессами объясняется постоянное чувство зябкости.
Климактерический период может сопровождаться ощущением зябкости, чередующимся с приливами жара на фоне снижения уровня эстрогенов.

Анемия. Железо играет важную роль в обеспечении тканей кислородом. При дефиците железа наступают сбои в терморегуляции, в результате человеку все время холодно.
Зябкость может быть симптомом неврологического заболевания или следствием черепно-мозговых трав, некоторых психических расстройств.
К каким врачам обращаться при зябкости
При регулярном ощущении зябкости необходимо обратиться за консультацией к терапевту . После осмотра врач назначит необходимый комплекс лабораторно-инструментальных обследований. Также может потребоваться консультация хирурга , эндокринолога , кардиолога , невролога , ревматолога.
Диагностика и обследования при зябкости
Для постановки диагноза заболевания, вызывающего ощущение зябкости, могут потребоваться следующие исследования:
-
гормональное исследование крови: фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), пролактин, тестостерон, эстрадиол, адренокортикотропный гормон (АКТГ), тироксин (Т4), трийодтиронин (Т3), тиреотропный гормон (ТТГ);
Синонимы: Анализ крови на ФСГ; Фоллитропин. Follicle-Stimulating Hormone; Follitropin; FSH. Краткая характеристика определяемого вещества Фолликулостимулирующий гормон Гликопротеиновый гонадотропный гормон, синтезируемый базофильными клетками передней доли гипофиза. До насту.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ощущение ползания мурашек по коже: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нервная система человека при помощи рефлекторных импульсов влияет на органы и ткани, способствуя приспособлению организма к меняющимся условиям среды. Под рефлексом понимают опосредованный нервной системой ответ на какой-либо раздражитель (внешний или внутренний).
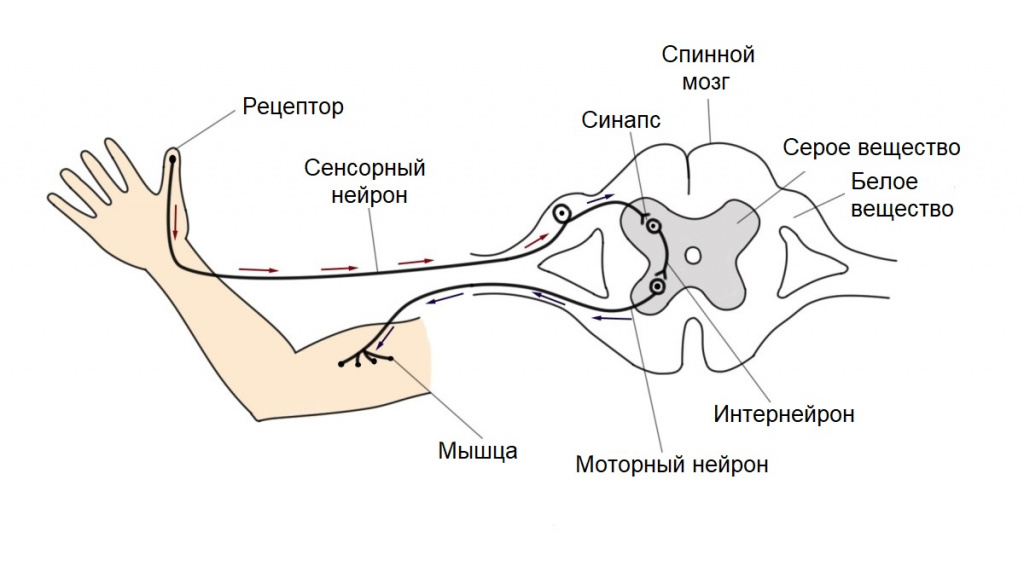
На протяжении жизни человек приобретает одни рефлексы и утрачивает другие. Однако есть группа рефлексов, с которыми мы рождаемся и живем. К их числу относится так называемое ползание мурашек по коже, или пиломоторный рефлекс.
Пиломоторный рефлекс – это непроизвольное сокращение гладкомышечных структур основания волосяного фолликула, в результате которого поднимаются волоски, покрывающие поверхность кожи.
Эволюционно у животных данный рефлекс способствует минимум двум вещам. Во-первых, созданию дополнительной воздушной прослойки между кожей животного и окружающей средой, что дает возможность сохранить тепло и защититься от переохлаждения. Во-вторых, при помощи пиломоторного рефлекса животное принимает более устрашающий вид, что помогает в устрашении врагов.
У человека пиломоторный рефлекс утратил свое былое значение. Тем не менее, мурашки на коже, или как их еще называют «гусиная кожа», не раз возникали у каждого. Чувство появления мурашек на коже является одним из видов парестезии.
Под парестезиями понимают необычное, вычурное чувство, создаваемое тактильными рецепторами при отсутствии их реального раздражения. К другим видам парестезий относят необъяснимое чувство покалывания, жжения и т.д.

Разновидности мурашек по коже
Ощущение мурашек на коже может охватывать всю поверхность тела или возникать лишь на определенном участке, т.е. быть локализованным. В одних случаях оно может быть преходящим, ситуационно обусловленным и не приносящим в связи с этим особого дискомфорта. В других - парестезии длительные и стойко сохраняющиеся, тогда они могут снижать качество жизни и становиться поводом для беспокойства и обращения к врачу.
Возможные причины появления мурашек по коже
В основе возникновения мурашек лежит рефлекторный ответ нервной системы. Рефлекс может запускаться как при раздражении рецепторов – периферических нервных окончаний (например, холодовых рецепторов под действием холодного воздуха или холодной воды), так и при возбуждении структур, находящихся в центральной нервной системе, например в головном мозге.
Это характерно для появления мурашек на коже при возникновении чувства эстетического и иного удовольствия или страха.
При неадекватном возбуждении тех или иных нервных структур у человека также развивается пилоэрекция (поднятие волосков), что характерно для различных заболеваний, сопровождающихся поражением нервной системы. Чаще поражаются периферические нервы, причем, как правило, патологический процесс распространяется от мельчайших ветвей нервов вверх, захватывая все более и более крупные нервные структуры. Поэтому появление парестезий может быть первым симптомом заболевания.
При каких заболеваниях может развиваться чувство ползания мурашек по коже?
В первую очередь, стоит выделить группу заболеваний, сопровождающихся первичным поражением нервных волокон (нейропатии). К ним относятся:
- диабетическая полинейропатия, возникающая при неконтролируемом стойком подъеме уровня глюкозы в крови;
- полинейропатия, вызванная недостатком витаминов и питательных веществ в организме, например железа, витаминов группы В, С;
- токсическая полинейропатия, возникающая под действием токсинов, поступающих в организм извне или являющихся продуктами обмена;
- алкогольная полинейропатия – поражение периферических нервов продуктами обмена этилового спирта, является частным случаем токсической нейропатии;
- аутоиммунные заболевания, сопровождающиеся повреждением нервов за счет аномальной активации клеток иммунной системы против тканей собственного организма;
- демиелинизирующие заболевания, например, рассеянный склероз, характеризующийся разрушением оболочек нервов;
- посттравматическая нейропатия, возникающая вследствие механического воздействия на нервные волокна;
- нейропатия, связанная с дегенеративными изменениями позвоночника, приводящими к сдавлению нервов и нарушению их функционирования;
- наследственные дегенеративные заболевания нервной системы, например, болезнь Шарко–Мари–Тута, одним из симптомов которой являются различные парестезии.
Ряд психических заболеваний имеет одним из своих симптомов появление парестезий.
У больных эпилепсией парестезии часто появляются как составляющий компонент «ауры», т.е. субъективных ощущений, предвещающих скорое развитие эпилептического приступа.
К другим причинам появления мурашек относится, например, нарушение кровообращения в том или ином отделе тела, приводящее к кислородному голоданию тканей.
К каким врачам обращаться при появлении чувства ползания мурашек?
Традиционно диагностикой и лечением парестезий, разновидностью которых является чувство ползания мурашек по коже, занимается врач-невролог , т.к. данный феномен напрямую связан с особенностями функционирования нервной системы. Тем не менее, если причиной поражения нервов является соматическое заболевание, т.е. заболевание внутренних органов, то помимо невролога такой пациент наблюдается у терапевта , эндокринолога , сосудистого хирурга и других специалистов – в зависимости от основного заболевания.
Диагностика и обследования при чувстве ползания мурашек по коже
Причины появления парестезий крайне многообразны, поэтому, придя на прием, нужно быть готовым к тому, что врач будет интересоваться давностью появления чувства ползания мурашек, изменениями в диете, образом жизни, приемом лекарственных средств и добавок, перенесенными инфекционными заболеваниями, путешествиями в другие страны и т.д. После проведения всестороннего клинического исследования будет определена наиболее вероятная причина появления чувства ползания мурашек по коже, и в зависимости от нее пациента направят на дополнительные лабораторно-инструментальные исследования.
-
Общий анализ крови с лейкоцитарной формулой для исключения анемии, инфекционно-воспалительных процессов и др.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Температурная крапивница – аллергический уртикарный дерматоз, возникающий в качестве ответной реакции на действие температурного фактора. Основными клиническими симптомами являются зуд и гиперемия, на фоне которых появляются мономорфные волдыри, существующие не более 24 часов. Высыпания могут сопровождаться повышением температуры, головной болью, продромальными явлениями, интоксикацией. Диагностируют температурную крапивницу на основании анамнеза, клинических проявлений и провокационных тестов. Терапия заключается в устранении причины дерматоза, назначении антигистаминных, десенсибилизирующих, противовоспалительных препаратов, детоксикации.
Общие сведения
Температурная крапивница – транзиторный аллергический ответ организма на тепло или холод. Данной патологией страдают около 7% населения планеты. Впервые температурная крапивница упоминается ещё в трудах Гиппократа (IV век до н. э.). Клинические симптомы заболевания подробно описаны в XVIII веке английским врачом У. Геберденом. Открытие тучных клеток, переполненных гистамином, немецким иммунологом П. Эрлихом в 1877-79 годах дало основу понимания патогенеза крапивницы с точки зрения образования уртикарий. В 1961 году представителями отечественной школы дерматологии Ю. Ф. Анцыпаловским и А. П. Зинченко был доказан приоритет в патогенезе холодовой крапивницы особых холодовых рецепторов, обладающих сверхчувствительностью к низким температурам, что в сочетании с аллергической настроенностью организма объясняло факт волнообразного течения патологии и её резистентности к проводимой терапии.
Температурная крапивница не имеет гендерной окраски и возрастных рамок. Нестандартность данного состояния проявляется в его способности сопровождать процесс отогревания человека, возникать во время летнего дождя, плавания в тропических широтах, перемещения с солнцепёка в тень и т. д. Актуальность проблемы на современном этапе связана с неуклонным ростом заболеваемости температурной крапивницей, а также с производственными и экономическими потерями, поскольку дерматозом страдают преимущественно трудоспособные пациенты.

Причины температурной крапивницы
Пусковым моментом заболевания считают тепловое или холодовое воздействие. Тепловая крапивница является контактным дерматозом, холодовая возникает в качестве реакции холодовых рецепторов кожи на понижение температуры окружающей среды, употребление мороженого и холодных напитков. Кроме того, данное состояние может наблюдаться при внутривенном введении препаратов, температура которых ниже 6 °C. Иногда патологический процесс является симптомом других заболеваний, связанных с наличием в организме пациента холодозависимых белков (например, пароксизмальная холодовая гемоглобинурия). Факторами, увеличивающими вероятность развития температурной крапивницы, считают паразитарные болезни, простуды, очаги фокальной инфекции в организме пациента, заболевания пищеварительного тракта, гинекологическую патологию. Существуют наследственные аутосомно-доминантные формы температурной крапивницы.
Единая концепция возникновения патологии отсутствует. Различают иммунные и неиммунные механизмы развития температурной крапивницы. При воздействии низких температур на кожные покровы происходит активация тучных клеток, из которых высвобождается гистамин, простагландины, лейкотриены (ЛТ D4, С4, Е4), повышается проницаемость сосудов с развитием отёка и возникновением волдырей. Параллельно в организме начинается выработка специальных белков – криоглобулинов, дополнительно стимулирующих выработку гистамина и провоцирующих новые аллергические высыпания.
Редко фиксируется пассивный перенос гиперчувствительности к холоду, опосредованный IgG- или IgG-IgМ-криоглобулинами. Контакт с холодом стимулирует синтез IgG-аутоантител к рецепторам, связанным с тучными клетками. Образуются циркулирующие иммунные комплексы, провоцирующие сосудистую реакцию, аналогичную гистаминному ответу с белковой деструкцией клеток и формированием волдырей. Тепловую крапивницу вызывает выброс медиаторов ацетилхолина из нервных окончаний под воздействием тепла.
Классификация температурной крапивницы
В современной дерматологии различают две основных формы температурной крапивницы – холодовую и тепловую. Холодовая крапивница возникает в качестве ответной реакции кожи на низкие температуры. Она может быть острой (до 6 недель) и хронической (более 6 недель). Тепловая крапивница, развивается в ответ на действие высоких температур, также подразделяется на острую (до 6 недель) и хроническую (более 6 недель).
Холодовая крапивница включает следующие виды патологии:
- Рецидивирующая – сезонная (исключаются летние месяцы и поздняя весна), возникающая на действие холодной воды.
- Рефлекторная – локальная, проявляющаяся сыпью вокруг места соприкосновения эпидермиса с холодом, и общая, возникающая из-за переохлаждения всего организма. Участок контакта остаётся неизменённым.
- Семейная – генодерматоз с аутосомно-доминантным наследованием.
- Холодовая эритема, сопровождающаяся болезненной гиперемией в области контакта кожи и холода.
- Холодовой дерматит – шелушащееся воспаление кожи в ответ на переохлаждение.
- Холодовой ринит, характеризующийся симптомами насморка только на холоде.
- Холодовой конъюнктивит, проявляющийся на морозе.
Тепловая крапивница включает две разновидности:
- Классическую локальную форму, возникающую в месте соприкосновения кожи с теплом.
- Нестандартную холинергическую форму – вариант развития патологического процесса в ответ на тепло при физических нагрузках, стрессах, горячих ваннах, жаркой погоде.
Симптомы температурной крапивницы.
Основной особенностью заболевания является мономорфность высыпаний и зуд. Волдыри локализуются повсеместно, включая кожу кистей, стоп, волосистой части головы. Величина и внешний вид элементов значительно варьируют – от пузырьков диаметром несколько миллиметров до сливных элементов величиной с ладонь, своими очертаниями напоминающих географическую карту. Острая форма температурной крапивницы характеризуется крупными волдырями, которые стремительно появляются, а затем так же быстро регрессируют, хроническая – мелкой сыпью, сохраняющейся на коже в течение суток. Хроническая температурная крапивница – интенсивно зудящий ночной дерматоз, что обусловлено суточным ритмом секреции гистамина. При острой температурной крапивнице зуд менее интенсивен, отсутствует в ночное время.
Температурная крапивница начинается спонтанно с зуда и гиперемии. На фоне эритемы возникают ярко-розовые уртикарии, нарастает отёк, который сдавливает капилляры кожи, вследствие чего волдыри бледнеют. Возможны геморрагические подсыпания. В последующем волдыри начинают регрессировать с центра, приобретая форму колец. При развитии рецидива или хронизации температурной крапивницы отмечаются продромальные явления с резким подъёмом температуры, артралгиями и диспепсией. Температурная крапивница способна к самостоятельному регрессу, не оставляет следов на коже. Анафилактические реакции наблюдаются очень редко.
Диагностика температурной крапивницы
Клинический диагноз ставится дерматологом на основании анамнеза и мономорфности сыпи, подтверждается провокационными пробами. Для холодового варианта применяют Дункан-тест: на локтевой сгиб кладут лёд, если спустя 15 минут кожа остаётся инертной – крапивница отсутствует. Для более точной проверки используют иммерсию, погружая руку в холодную воду (ниже 8 °C) на 5-10 минут. Отсутствие в течение тестового времени зуда и эритемы – отрицательный результат. Можно поместить пациента без одежды на 10-30 минут в холодную комнату с температурой 4 °C. В этом случае следует соблюдать осторожность во избежание развития простуды или системных реакций. Используют также тест с физическими упражнениями при температуре 4 °C в течение 15 минут, после чего определяют уровень криоглобулинов в крови.
Локальную форму тепловой крапивницы диагностируют с помощью пробы с тёплым предметом: к коже предплечья прикладывают стакан с горячей водой (40–48 °C) на 1-5 минут или опускают кисть в воду той же температуры. Инертность кожи свидетельствует об отсутствии крапивницы. Распространённую форму подтверждают при возникновении волдырей в горячей ванне с температурой 40-48 °C или с помощью ходьбы в течение 30 минут. Тепловую крапивницу холинергического варианта можно диагностировать и по кожному тесту с метахолином (волдыри при внутривенном или подкожном ведении вещества). Для исключения иного генеза волдырей проводят анализ крови на аллергены.
Дифференцируют температурную крапивницу с укусами насекомых, дермографизмом, уртикарным васкулитом, многоформной экссудативной эритемой, строфулюсом, наследственным ангиоотёком, мастоцитозом, вторичным сифилисом, синдромами Леффлера, Висслера-Фанкони, Мелькерссона-Розенталя.
Лечение температурной крапивницы
Необходимо устранить причину заболевания. При холодовой крапивнице показано сочетание антигистаминных препаратов II и III поколения, транквилизаторов, десенсибилизирующих средств, М-холиноблокаторов. В тяжёлых случаях назначают кортикостероиды короткими курсами, проводят детоксикацию. При анафилаксии необходимо срочное внутривенное или подкожное введение адреналина. Самостоятельно купировать приступ можно с помощью специальной ручки-шприца с адреналином. Местная терапия включает тёплые овсяные ванны, противозудные и противовоспалительные средства, болтушки.
При тепловом варианте антигистаминные средства неэффективны из-за медиаторов ацетилхолина. На очаги поражения 1-2 раза в день наносят гели и мази на основе атропина, экстракта красавки. Параллельно купируют обострение сопутствующих заболеваний, санируют очаги хронической инфекции. Прогноз относительно благоприятный, в 50% случаев температурная крапивница самопроизвольно разрешается в течение года. У 20% больных патология становится хронической, приобретает упорное рецидивирующее течение. Важна своевременная и точная диагностика, адекватная терапия, поскольку температурная крапивница в редких случаях осложняется ангионевротическим отёком и анафилаксией.
Читайте также:

