Когда исчезают геморрагические высыпания
Обновлено: 24.04.2024
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — заболевания полиэтиологические. Наиболее часто наблюдается связь с фокальной инфекцией (стрептококки, стафилококки, микобактерии туберкулеза, дрожжевые грибы, вирусы и др.). Определенное значение имеет повышенная чувствительность к ряду лекарственных веществ, в частности к антибиотикам и сульфаниламидным препаратам. Нередко, несмотря на тщательно собранный анамнез и проведенное обследование, этиологический фактор остается невыясненным. Среди факторов риска при васкулитах следует учитывать: возраст (наиболее уязвимы дети и пожилые люди), переохлаждение, чрезмерную инсоляцию, тяжелые физические и психические нагрузки, травмы, операции, заболевания печени, сахарный диабет, гипертонию. Патогенетическим механизмом развития васкулитов кожи в настоящее время считается образование циркулирующих иммунных комплексов с последующей их фиксацией в эндотелии, хотя окончательно это доказано не для всех заболеваний данной группы.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
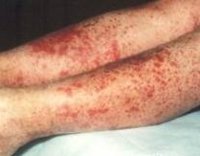
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Острая узловатая эритема — это панникулит, который характеризуется наличием болезненных розовых узлов на разгибательной поверхности нижних конечностей. Сопровождается лихорадкой, недомоганием, диареей, головной болью, конъюнктивитом и кашлем. Среди взрослых узловатая эритема в 5–6 раз чаще встречается у женщин, пиковый возраст — 20–30 лет. В основе заболевания гиперчуствительность к различным антигенам (бактерии, вирусы, грибы, новообразования и заболевания соединительной ткани). Половина случаев является идиопатическими. Диагностика основывается на данных анамнеза и физического осмотра. Необходимо провести полный анализ крови, рентгенограмму легких (выявляется двусторонняя аденопатия в области корней легких), мазок из зева или быстрый тест на стрептококки.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
- Классифицировать заболевание (характерная клиническая картина, анамнез, гистологическое исследование).
- Поиск этиологического фактора, но в 30% случаев его установить не удается (поиск очагов хронической инфекции, микробиологические, иммунологические, аллергологические и другие исследования).
- Оценка общего состояния и определение степени активности заболевания: общий анализ крови и мочи, биохимический анализ крови, коагулограмма, иммунограмма. Степень активности васкулитов: I. Высыпания не обильные, температура тела не выше 37,5, общие явления незначительные, СОЭ не выше 25, С-реактивный белок не более ++, комплемент более 30 ед. II. Высыпания обильные (выходят за пределы голени), температура тела выше 37,5, общие явления — головная боль, слабость, симптомы интоксикации, артралгии; СОЭ выше 25, С-реактивный белок более ++, комплемент менее 30 ед., протеинурия.
- Оценка признаков системности (исследование по показаниям).
- Определение вида и режима лечения в зависимости от степени активности: I ст. — возможно лечение в амбулаторных условиях; II ст. — в стационаре. Во всех случаях обострений васкулитов кожи необходим постельный режим, так как у таких больных обычно резко выражен ортостатизм, который следует соблюдать до перехода в регрессирующую стадию. Рекомендуется диета с исключением раздражающей пищи (алкогольные напитки, острые, копченые, соленые и жареные блюда, консервы, шоколад, крепкий чай и кофе, цитрусовые).
- Этиологическое лечение. Если есть возможность устранить причинный агент (лекарство, химикаты, инфекции), то быстро следует разрешение кожных очагов и другого лечения не требуется. Но надо помнить, что при санации очагов инфекции может наблюдаться усиление сосудистого процесса.
- Патогенетическое лечение.
- Профилактические мероприятия: диспансеризация, предупреждение провоцирующих факторов (инфекции, переохлаждение, инсоляции, стрессы и др.), рациональное использование лекарственных средств, трудоустройство, лечебная физкультура, санаторно-курортное лечение.
Лечение геморрагического васкулита
- Глюкокортикостероиды (преднизалон до 1,5 мг/кг) — облегчают проявление кожно-суставного синдрома, но не укорачивают заболевание и не предотвращают поражение почек. Назначаются в тяжелых случаях и под прикрытием гепарина, т. к. повышают свертываемость крови.
- Нестероидные противовоспалительные средства (НПВС) в обычных терапевтических дозировках. Выбор конкретного препарата принципиального значения не имеет (индометацин, диклофенак, ацетилсалициловая кислота).
- Антикоагулянты и антиагреганты. Гепарин при распространенном процессе 300–400 ЕД/кг/сутки. Продолжительность курса должна составлять не менее 3–5 недель. Под контролем коагулограммы.
- Лечебный плазмаферез, когда проявления заболевания не устраняются перечисленными средствами.
- Никотиновая кислота в переносимых дозах в/в капельно.
- Не следует применять: антигистаминные препараты (возможно только в самом начале заболевания), препараты кальция, все витамины.
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Геморрагический васкулит — системное асептическое воспаление сосудов микроциркуляторного русла с преимущественным поражением кожи, суставов, желудочно-кишечного тракта и почечных клубочков. Протекает с явлениями геморрагической или уртикарной сыпи, артралгиями, абдоминальным болевым синдромом, гематурией и почечной недостаточностью. Диагностика основана на клинических симптомах, лабораторных данных (анализ крови, мочи, коагулограмма), исследовании органов ЖКТ и почек. Основой лечения васкулита является терапия антикоагулянтами, ангиагрегантами. В тяжелых случаях применяется экстракорпоральная гемокоррекция, глюкокортикоидная терапия, противовоспалительное, цитостатическое лечение.
МКБ-10
Общие сведения
Геморрагический васкулит (ГВ, болезнь Шенлейн-Геноха, аллергическая пурпура, капилляротоксикоз) относится к наиболее распространенным на сегодняшний день геморрагическим заболеваниям. По сути своей он является аллергическим васкулитом поверхностного характера с поражением мелких артериол, венул, а также капилляров. В Международной классификации болезней (МКБ) заболевание имеет название "аллергическая пурпура". Болезнь Шенлейн-Геноха встречается в основном в детском возрасте - от 5 до 14 лет. Средняя распространенность среди детей этого возраста составляет 23-25 случая на 10 тыс. Наиболее подвержены заболеванию лица в возрасте 7-12 лет. У детей до 3 лет известны лишь отдельные случаи возникновения пурпуры.

Причины
Этиологические аспекты изучены не до конца, известно лишь, что в большинстве случаев патология носит инфекционно-аллергическую природу. Существует сезонная зависимость ‒ наибольшая заболеваемость регистрируется в сырое и холодное время года. Многолетние наблюдения позволили выявить общие триггерные факторы, предшествующие развитию клинических проявлений. К их числу относят:
Во многих наблюдениях причинный фактор, вызвавший возникновение васкулита, установить не удается. Ряд авторов высказывает предположение, что воздействие провоцирующих факторов приводит к развитию геморрагического васкулита лишь в тех случаях, когда оно осуществляется на фоне генетической предрасположенности организма к гиперергическим иммунным реакциям.
Патогенез
В основе механизма развития геморрагического васкулита лежит образование иммунных комплексов и повышение активности белков системы комплемента. Циркулируя в крови, они откладываются на внутренней поверхности стенки мелких сосудов (венул, артериол, капилляров), вызывая ее повреждение с возникновением асептического воспалительного процесса. Воспаление сосудистой стенки в свою очередь приводит к повышению ее проницаемости, отложению в просвете сосуда фибрина и тромботических масс, что обуславливает основные клинические признаки заболевания — кожно-геморрагический синдром и микротромбирование сосудистого русла с поражением ЖКТ, почек, суставов.
Классификация
В клиническом течении капилляротоксикоза различают острую фазу (начальный период или обострение) и фазу стихания (улучшение). По преобладающим симптомам заболевание классифицируют на следующие клинические формы: простую, ревматоидную (суставную), абдоминальную и молниеносную. В соответствии с характером течения различают острый (до 2-х мес.), затяжной (до полугода) и хронический ГВ. По тяжести клинических проявлений выделяют васкулит:
- Легкой степени. Отмечается удовлетворительное состояние пациентов и необильный характер сыпи, артралгии.
- Средней степени. Состояние больного средней тяжести, высыпания обильные, артралгии сопровождаются изменениями в суставах по типу артрита, отмечаются периодические боли в животе и микрогематурия.
- Тяжелой степени. Имеет место тяжелое состояние больного, сливные обильные высыпания с некротическими участками, ангионевротические отеки, нефротический синдром, наблюдается макрогематурия и желудочно-кишечные кровотечения, возможно развитие острой почечной недостаточности.
Симптомы
Для клиники аллергической пурпуры типично острое начало с повышением температуры до субфебрильных или фебрильных цифр. Однако возможно отсутствие подъема температуры. Кожный синдром отмечается в самом дебюте заболевания и наблюдается у всех больных. Он характеризуются диффузными пятнисто-папулезными геморрагическими элементами различной величины (чаще мелкими), не исчезающими при надавливании. В некоторых случаях наблюдается уртикарная сыпь. Высыпания обычно располагаются симметрично на коже голеней, бедер и ягодиц, в области крупных суставов, реже — на коже рук и туловища. Обильность высыпаний часто коррелирует с тяжестью васкулита. При наиболее тяжелом его течении в центре некоторых элементов сыпи развивается некроз и образуется язва. Разрешение сыпи заканчивается длительно сохраняющейся гиперпигментацией. При хроническом течении ГВ с частыми рецидивами на коже после исчезновения сыпи возникает шелушение.
Суставной синдром развивается у 70% пациентов. Поражения суставов могут носить кратковременный характер в виде легкой артралгии или сохраняться в течение нескольких дней с выраженным болевым синдромом, сопровождающимся другими симптомами артрита (покраснение, отечность) и приводящим к ограничению движений в суставе. Типичным является летучий характер поражения с вовлечением преимущественно крупных суставов, чаще коленных и голеностопных. Суставной синдром может появиться в начальном периоде васкулита или возникнуть позже. Зачастую он имеет преходящий характер и никогда не приводит к стойкой деформации суставов. Абдоминальный синдром может предшествовать кожно-суставным проявлениям или сопутствовать им. Он проявляется болями в животе различной интенсивности - от умеренных до приступообразных по типу кишечной колики. Пациенты часто не могут указать точную локализацию боли, жалуются на нарушения стула, тошноту и рвоту. Абдоминалгии могут появляться несколько раз в течение суток и проходят самопроизвольно или в первые несколько дней лечения.
Почечный синдром возникает у 25-30% пациентов и проявляется признаками хронического или острого гломерулонефрита с различной степенью гематурии. У ряда больных возникает нефротический симптомокомплекс. Поражение других органов при геморрагическом васкулите происходит довольно редко. Это может быть геморрагическая пневмония в виде кашля с прожилками крови в мокроте и одышки, кровоизлияния в эндокард, геморрагический перикардит, миокардит. Поражение сосудов головного мозга проявляется головокружением, раздражительностью, головной болью, эпиприступами и может вызвать развитие геморрагического менингита.
Осложнения
Поражение почек является самым стойким синдромом геморрагического васкулита, может осложняться злокачественным гломерулонефритом и хронической почечной недостаточностью. В тяжелых случаях аллергической пурпуры возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и присутствием крови в каловых массах, легочные кровотечения, кровоизлияния в вещество головного мозга (геморрагический инсульт). Массивные кровопотери могут привести к коллапсу и анемической коме. Осложнения абдоминального синдрома встречаются реже и представлены инвагинацией кишечника, перитонитом, тромбозом брыжеечных сосудов, некрозом части тонкого кишечника. Наибольшая частота летальных исходов регистрируется при молниеносной форме ГВ.
Диагностика
Проводя диагностику, ревматолог учитывает возраст пациента, изучает этиофакторы, сопоставляет клинические и лабораторные данные, исключает другие заболевания. При развитии почечного синдрома пациенту необходима консультация нефролога, при наличии абдоминальных болей - консультация гастроэнтеролога и хирурга. Диагностическая панель включает:
- Гематологические тесты. В общем анализе крови, как правило, отмечаются неспецифические признаки умеренного воспаления (лейкоцитоз и небольшое повышение СОЭ), увеличение количества тромбоцитов и эозинофилов. Биохимический анализ крови показывает увеличение иммуноглобулина А и СРБ. Большое диагностическое значение имеют результаты коагулограммы. Отсутствие в ней данных за нарушение свертывания при наличии клинических признаков геморрагического синдрома свидетельствует в пользу ГВ.
- Анализы мочи и кала. В анализе мочи выявляется гематурия, протеинурия, цилиндрурия. Пациентам с почечным синдромом показан мониторинг изменений в анализе мочи, проведение биохимии мочи, пробы Зимницкого, Нечипоренко. Для диагностики скрытого ЖКТ-кровотечения производят анализ кала на скрытую кровь.
- Инструментальную диагностику. С целью оценки состояния органов-мишеней выполняется УЗИ почек, УЗДГ почечных сосудов. Для исключения органических причин кровотечения из пищеварительного тракта и бронхов целесообразно проведение УЗИ брюшной полости, гастроскопии, бронхоскопии.
- Биопсию с гистологией. В тяжелых диагностических случаях показана биопсия кожи или почек. Гистологическое исследование биоптата выявляет характерные изменения: отложения иммуноглобулина А и ЦИК на эндотелии и в толще сосудистой стенки венул, артериол и капилляров; образование микротромбов; выход элементов крови за пределы сосуда.
Абдоминальную форму геморрагического васкулита следует дифференцировать от других причин, обуславливающих появление симптомов «острого живота»: аппендицита, пенетрации язвы желудка, острого холецистита, панкреатита, перфорации кишечника при язвенном колите др. Также необходимо исключить тромбоцитопеническую пурпуру, геморрагический синдром при инфекционных заболеваниях (геморрагических лихорадках, гриппе), лейкоз, ревматоидный артрит, болезнь Стилла, острый гломерулонефрит, системные васкулиты.
Лечение
В острой фазе геморрагического васкулита пациентам необходимо соблюдать постельный режим и гипоаллергенную диету, ограничить употребление жидкости и соли, исключить прием антибиотиков и других медикаментов, которые могут усиливать сенсибилизацию организма. Основные направления терапии зависят от клинических проявлений, поэтому их целесообразно рассматривать посиндромно:
- При любых синдромах. Основу базисной терапии при всех формах ГВ составляет назначение дезагрегантов (дипиридамола, пентоксифиллина) и активаторов фибринолиза (никотиновой кислоты). Препараты этих групп препятствуют агрегации тромбоцитов, улучшают микроциркуляцию и внутритканевую перфузию. Часто в базисную схему включают гепарин и другие антикоагулянты.
- При кожном синдроме. Терапия предполагает применение сульфасалазина, колхицина. Использование преднизолона до сих пор является спорным вопросом среди врачей. Возможно его назначение в тяжелых случаях ГВ. При отсутствии эффекта от терапии кортикостероидами препаратами запаса являются цитостатики.
- При суставном синдроме. Выраженные артралгии купируются проведением противовоспалительной терапии (индометацин, ибупрофен). Дополнительно могут назначаться производные аминохинолина (хлорохин).
- При почечном синдроме. Назначаются высокие дозы глюкокортикоидов, цитостатиков. Возможно использование иАПФ, антагонистов рецепторов ангиотензина II, введение нормального человеческого иммуноглобулина, проведение электрофореза с никотиновой кислотой и гепарином на область почек. В терминальной стадии ХПН требуется гемодиализ или трансплантация почки.
- При абдоминальном синдроме. Интенсивный болевой синдром служит показанием к внутривенному введению преднизолона, реополиглюкина, кристаллоидов. При развитии хирургических осложнений (перфорация, инвагинация кишки) применяется хирургическая тактика.
Тяжелое течение заболевания является показанием для проведения экстракорпоральной гемокоррекции (гемосорбция, иммуносорбция, плазмаферез). Многие авторы отмечают неэффективность антигистаминных препаратов в лечении ГВ. Однако их применение может быть оправдано у пациентов с аллергическим анамнезом. При связи заболевания с пищевой аллергией и наличием абдоминального синдрома дополнительно назначаются энтеросорбенты.
Прогноз и профилктика
Легкие формы геморрагического васкулита склонны к самопроизвольному излечению после первой же атаки заболевания – их прогноз благоприятен. При молниеносной форме смерть пациентов может произойти в первые несколько суток от начала заболевания. Чаще всего это связано с поражением сосудов ЦНС и возникновением внутримозгового кровоизлияния. Другой причиной летального исхода может стать тяжелый почечный синдром, приводящий к развитию уремии. В целях профилактики аллергического васкулита рекомендуется санация хронических инфекционных очагов ЛОР органов, дегельминтизация при глистных инвазиях, исключение контакта с известными аллергенами и бесконтрольного приема медикаментов.
Геморрагические лихорадки – вирусные инфекции с природно-очаговым распространением, протекающие с геморрагическим и острым лихорадочным синдромом. Симптоматика геморрагических лихорадок включает выраженную интоксикацию, высокую температуру тела, геморрагическую сыпь, кровотечения различной локализации, полиорганные нарушения. Форма геморрагической лихорадки определяется с учетом клинико-эпидемиологических и лабораторных данных (ПЦР, ИФА, РИФ). При геморрагических лихорадках проводится дезинтоксикационная, противовирусная, гемостатическая терапия, введение специфических иммуноглобулинов, борьба с осложнениями.
Общие сведения
Геморрагические лихорадки – группа инфекционных заболеваний вирусной природы, вызывающих токсическое поражение сосудистых стенок, способствуя развитию геморрагического синдрома. Протекают на фоне общей интоксикации, провоцируют полиорганные патологии. Геморрагические лихорадки распространены в определенных регионах планеты, в ареалах обитания переносчиков заболевания. Вызывают геморрагические лихорадки вирусы следующих семейств: Togaviridae, Bunyaviridae, Arenaviridae и Filoviridae. Характерной особенностью, объединяющей эти вирусы, является сродство к клеткам эндотелия сосудов человека.
Резервуаром и источником этих вирусов является человек и животные (различные виды грызунов, обезьяны, белки, летучие мыши и др.), переносчиком – комары и клещи. Некоторые геморрагические лихорадки могут передаваться контактно-бытовым, пищевым, водным и другими путями. По способу заражения эти инфекции подразделяются на группы: клещевые инфекции (Омская, Крымская-Конго и лихорадка Кьясанурского леса), комариные (желтая, лихорадка денге, Чукунгунья, долины Рифт) и контагиозные (лихорадки Лаоса, Аргентинская, Боливийская, Эбола, Марбург и др.).
Восприимчивость к геморрагическим лихорадкам у человека довольно высока, заболевают преимущественно лица, чья профессиональная деятельность связана с дикой природой. Заболеваемость в городах чаще отмечается у граждан, не имеющих постоянного места жительства и сотрудников бытовых служб, контактирующих с грызунами.

Симптомы геморрагической лихорадки
Геморрагические лихорадки в большинстве случаев объединяет характерное течение с последовательной сменой периодов: инкубации (как правило, 1-3 недели), начальный (2-7 дней), разгара (1-2 недели) и реконвалесценции (несколько недель). Начальный период проявляется общеинтоксикационной симптоматикой, обычно весьма интенсивной. Лихорадка при тяжелом течении может достигать критических цифр, интоксикация – способствовать расстройству сознания, бреду, галлюцинациям.
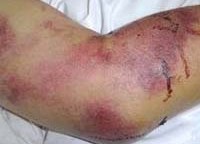
На фоне общей интоксикации уже в начальном периоде отмечают токсическую геморрагию (капиляротоксикоз): лицо и шея, конъюнктива больных обычно гиперемированы, склеры инъецированы, могут выявляться элементы геморрагической сыпи на слизистой мягкого неба, эндотелиальные симптомы («жгута» и «щипка») – положительны. Отмечаются токсические нарушения сердечного ритма (тахикардия, переходящая в брадикардию), снижение артериального давления. В этот период общий анализ крови показывает лейкопению (сохраняется 3-4 дня) и нарастающую тромбоцитопению. В формуле крови нейтрофилез со сдвигом влево.
Перед наступлением периода разгара нередко отмечается кратковременная нормализация температуры и улучшение общего состояния, после чего токсикоз нарастает, интенсивность общей клиники увеличивается, развиваются полиорганные патологии, нарушения гемодинамики. В период реконвалесценции происходит постепенный регресс клинических проявлений и восстановление функционального состояния органов и систем.
Геморрагический дальневосточный нефрозонефрит нередко называют геморрагической лихорадкой с почечным синдромом, поскольку для этого заболевания характерно преимущественное поражение сосудов почек. Инкубация геморрагического дальневосточного нефрозонефрита составляет 2 недели, но может сокращаться до 11 и удлиняться до 23 дней. Впервые дни заболевания возможны продромальные явления (слабость, недомогание). Затем развивается тяжелая интоксикация, температура тела поднимается до 39,5 и более градусов и сохраняется на протяжении 2-6 дней. Спустя 2-4 дня от начала лихорадки появляется геморрагическая симптоматика на фоне прогрессирующей интоксикации. Иногда могут отмечаться менингеальные симптомы (Кернига, Брудзинского, ригидность затылочных мышц). Ввиду токсического поражения головного мозга, сознание нередко спутано, появляются галлюцинации, бред.
Общий геморрагический синдром сопровождается симптоматикой со стороны почек: боль в пояснице, положительный симптом Пастернацкого, в общем анализе мочи выявляют эритроциты, цилиндры, белок. С прогрессированием заболевания почечный синдром усугубляется, равно, как и геморрагический. В разгар заболевания отмечаются кровотечения из носа, десен, геморрагическая сыпь на туловище (преимущественно в области плечевого пояса и боковых поверхностей груди). При осмотре слизистой оболочки рта и ротоглотки выявляют точечные кровоизлияния на небе и нижней губе, развивается олигурия (в тяжелых случаях вплоть до полной анурии). Отмечается макрогематурия (моча приобретает цвет «мясных помоев»).
Крымская геморрагическая лихорадка характеризуется острым началом: отмечается рвота, боль в животе натощак, озноб. Температура тела резко повышается. Внешний вид больных характерный для геморрагических лихорадок: гиперемированное отечное лицо и инъецированные конъюнктивы, веки, склеры. Геморрагическая симптоматика выражена: петехиальные высыпания, кровоточивость десен, кровотечения из носа, примесь крови в кале и рвотных массах, маточные кровотечения у женщин. Селезенка чаще остается нормального размера, у некоторых больных может отмечаться ее увеличение. Тяжелое течение заболевания проявляется интенсивной болью в животе, частой рвотой, меленой. Пульс лабильный, артериальное давление снижено, сердечные тоны – глухие.
Омская геморрагическая лихорадка протекает более легко и доброкачественно, геморрагический синдром выражен слабее (хотя летальность имеет место и при этой инфекции). В первые дни лихорадка достигает 39 с небольшим градусов, в половине случаев лихорадочный период протекает волнообразно, с периодами повышения и нормализации температуры тела. Продолжительность лихорадки – 3-10 дней.
Геморрагическая лихорадка денге характеризуется инкубационным периодом от 5 до 15 дней, доброкачественным течением, симптоматикой общей интоксикации, усиливающейся к 3-4 дню и пятнисто-папулезной сыпью геморрагического происхождения, проходящей через 2-3 дня после появления (обычно возникает в разгар заболевания) и не оставляющей после себя пигментаций или шелушения. Температурная кривая может быть двухволновой: лихорадка прерывается 2-3-дневным периодом нормальной температуры, после чего возникает вторая волна. Такая форма характерна для европейцев, у жителей Юго-Восточной Азии лихорадка Денге развивается по геморрагическому варианту и имеет более тяжелое течение.
Геморрагические лихорадки могут способствовать развитию тяжелых, угрожающих жизни состояний: инфекционно-токсического шока, острой почечной недостаточности, комы.
Диагностика геморрагических лихорадок
Диагностику геморрагических лихорадок производят на основании клинической картины и данных эпидемиологического анамнеза, подтверждая предварительный диагноз лабораторно. Специфическая диагностика производится с помощью серологических исследования (РСК, РНИФ и др.), иммуноферментного анализа (ИФА), выявления вирусных антигенов (ПЦР), вирусологического метода.
Геморрагические лихорадки обычно характеризуются тромбоцитопенией в общем анализе крови, выявлением эритроцитов в моче и кале. При выраженной геморрагии появляются симптомы анемии. Положительный анализ кала на скрытую кровь говорит о кровотечении по ходу желудочно-кишечного тракта.
Лихорадка с почечным синдромом также проявляется при лабораторной диагностике в виде лейкопении, анэозинофилии, увеличением количества палочкоядерных нейтрофилов. Значительны патологические изменения в общем анализе мочи – удельный вес снижен, отмечается белок, (нередко повышение достигает 20-40%), цилиндры. В крови повышен остаточный азот. Крымская лихорадка отличается лимфоцитозом на фоне общего нормоцитоза, сдвигом лейкоформулы влево и нормальной СОЭ.
Лечение геморрагической лихорадки
Больные с любой геморрагической лихорадкой подлежат госпитализации. Прописан постельный режим, полужидкая калорийная легкоусвояемая диета, максимально насыщенная витаминами (в особенности С и В) – овощные отвары, фруктовые и ягодные соки, настой шиповника, морсы). Кроме того, назначают витаминотерапию: витамины С, Р. Ежедневно в течение четырех дней принимается викасол (витамин К).
Внутривенно капельно назначают раствор глюкозы, в период лихорадки могут производиться переливания крови небольшими порциями, а также введение препаратов железа, препаратов на основе водного экстракта из печени крупного рогатого скота. В комплексную терапию включают противогистаминные средства. Выписка из стационара производится после полного клинического выздоровления. По выписке больные некоторое время наблюдаются амбулаторно.
Прогноз и профилактика геморрагической лихорадки
Прогноз зависит от тяжести течения заболевания. Геморрагические лихорадки могут варьироваться по течению в весьма широких пределах, в некоторых случаях вызывая развитие терминальных состояний и заканчиваясь летально, однако в большинстве случаев при своевременной медицинской помощи прогноз благоприятен – инфекция заканчивается выздоровлением.
Профилактика геморрагических лихорадок в первую очередь подразумевает меры, направленные на уничтожение переносчиков инфекции и предупреждение укусов. В ареале распространения инфекции производят тщательную очистку мест, подготовленных под поселение, от кровососущих насекомых (комары, клещи), в эпидемически опасных регионах рекомендовано в лесных массивах носить плотную одежду, сапоги, перчатки, специальные противокомариные комбинезоны и маски, использовать репелленты. Для омской геморрагической лихорадки существует методика специфической профилактики, плановая вакцинация населения с помощью убитой вакцины вируса.
Внезапная экзантема – острое инфекционное заболевание детей раннего возраста, вызываемое вирусом герпеса 6 и 7 типа, протекающее с температурной реакцией и кожными высыпаниями. При внезапной экзантеме последовательно появляются фебрильная температура, затем – папулезная сыпь на коже туловища, лица и конечностей. Специфическими методами диагностики внезапной экзантемы являются ПЦР выявление ВГЧ-6 и ИФА титров IgM и IgG. Лечение внезапной экзантемы, главным образом, симптоматическое (жаропонижающие средства), возможно назначение противовирусных препаратов.
Общие сведения
Внезапная экзантема (псевдокраснуха, розеола, трехдневная лихорадка, шестая болезнь) – детская вирусная инфекция, характеризующаяся высокой лихорадкой и пятнистой сыпью на коже. Внезапная экзантема поражает около 30% детей раннего возраста (от 6 месяцев до 3-х лет). В большинстве случаев внезапная экзантема развивается у ребенка в возрасте от 9 месяцев до 1 года; реже до 5 месяцев. Предполагается, что заболевание передается воздушно-капельным и контактным путем. Пик распространения инфекции приходится на осень и зиму; девочки и мальчики болеют одинаково. Внезапная экзантема переносится детьми однократно, после чего у переболевших вырабатывается устойчивый иммунитет.

Причины внезапной экзантемы
Этиологическими агентами, вызывающими внезапную экзантему, являются вирусы герпеса человека типа 6 и 7 (HHV-6 и HHV-7). Среди этих двух типов HHV6 обладает большей патогенностью и считается основным возбудителем внезапной экзантемы; HHV7 выступает вторым возбудителем (кофактором).
HHV-6 и HHV-7 принадлежат к семейству Herpesviridae, роду Roseolovirus. Наибольшей тропностью вирусы обладают к T-лимфоцитам, моноцитам, макрофагам, астроцитам, древовидным клеткам, ткани эпителия и др. Попадая в организм, возбудители стимулируют продукцию цитокинов (интерлейкина-1b и фактора некроза опухоли-α), реагируют с клеточными и циркулирующими иммунными комплексами, вызывая появление внезапной экзантемы.
У подростков и взрослых с HHV-6 связано бессимптомное течение мочевой инфекции. Кроме этого, реактивация латентно персистирующего в ЦНС вируса может вызывать развитие менингоэнцефалита и миелита. По имеющимся сведениям, HHV-6 является «виновником» доброкачественных (лимфаденопатия) и злокачественных (лимфома) лимфопролиферативных заболеваний. С HHV-7 некоторые авторы связывают синдром хронической усталости.
Симптомы внезапной экзантемы
Инкубационный период при внезапной экзантеме составляет от 5 до 15 суток. Заболевание начинается с внезапного повышения температуры тела до высоких значений (39-40,5°С). Период лихорадки длится в течение 3-х суток, сопровождаясь выраженным интоксикационным синдромом (слабостью, апатией, отсутствием аппетита, тошнотой).
Характерно, что при внезапной экзантеме, несмотря на такую высокую температуру, в большинстве случаев отсутствуют катаральные явления (насморк, кашель). Сравнительно редко, у младших детей возникает диарея, заложенность носа, увеличение шейных лимфатических узлов, отечность век, гиперемия зева, мелкая сыпь на мягком небе и язычке. У грудных детей иногда отмечается пульсация родничка.
Температура тела несколько снижается в утреннее время; на фоне приема антипиретиков дети чувствуют себя удовлетворительно. Поскольку внезапная экзантема по срокам совпадает с прорезыванием зубов, повышенную температуру родители часто объясняют именно этим фактом. Иногда при резком повышении температуры до 40°С и выше развиваются фебрильные судороги: при внезапной экзантеме они встречаются у 5-35% детей в возрасте от 18 месяцев до 3-х лет. Фебрильные судороги, как правило, не опасны и проходят самостоятельно; они не связаны с повреждением нервной системы.
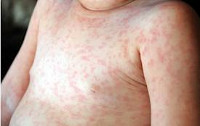
Критическое снижение температуры при внезапной экзантеме происходит на 4-е сутки. Нормализация температуры создает ложное впечатление полного выздоровления ребенка, однако практически одновременно с этим на всем теле появляется точечная или мелкопятнистая розовая сыпь. Высыпания вначале появляются на спине и животе, затем быстро распространяются на грудь, лицо и конечности. Элементы сыпи при внезапной экзантеме имеют розеолезный, макулезный или макулопапулезный характер; розовую окраску, диаметр до 1-5 мм; при надавливании они бледнеют, не имеют тенденции к слиянию и не зудят. Сыпь, сопровождающая внезапную экзантему, не заразна. В период высыпаний общее самочувствие ребенка не страдает. Кожные проявления бесследно исчезают через 2-4 дня. В некоторых случаях внезапная экзантема может протекать без сыпи, только с лихорадочным периодом.
Осложнения при внезапной экзантеме развиваются довольно редко и, главным образом, у детей со сниженным иммунитетом. Описаны случаи развития острого миокардита, менингоэнцефалита, краниального полиневрита, реактивного гепатита, инвагинации кишечника, постинфекционной астении. Замечено, что после перенесенной внезапной экзантемы, у детей может отмечаться ускоренный рост аденоидов, частые простудные заболевания.
Диагностика внезапной экзантемы
Несмотря на большую распространенность, диагноз внезапной экзантемы своевременно устанавливается крайне редко. Этому способствует быстротечность заболевания: пока ведется диагностический поиск, симптомы инфекции, как правило, исчезают самостоятельно. Тем не менее, дети с высокой лихорадкой или сыпью должны быть непременно осмотрены педиатром и детским инфекционистом.
В физикальном обследовании ведущая роль принадлежит изучению элементов сыпи. Для внезапной экзантемы характерно наличие мелких розовых пятен, исчезающих при диаскопии, а также папул диаметром 1-5 мм. При боковом освещении заметно, что элементы сыпи слегка возвышаются над поверхностью кожи.
В общем анализе крови обнаруживается лейкопения, относительный лимфоцитоз, эозинопения, гранулоцитопения (иногда агранулоцитоз). Для выявления вируса используется метод ПЦР. Для определения активного вируса в крови применяется культуральный метод. У переболевших внезапной экзантемой детей с помощью ИФА в крови выявляются IgG и IgM к HHV-6 и HHV-7.
В случае развития осложнений внезапной экзантемы необходимы консультация детского невролога, детского кардиолога, детского гастроэнтеролога и дополнительные инструментальные исследования (ЭЭГ, ЭКГ, УЗИ брюшной полости и др.).
При внезапной экзантеме дифференциальная диагностика должна осуществляться с лихорадкой неизвестной этиологии, краснухой, корью, скарлатиной, инфекционной эритемой, энтеровирусными инфекциями, аллергической сыпью, лекарственной токсидермией, пневмонией, пиелонефритом, отитом.
Лечение внезапной экзантемы
Контагиозность вируса не является высокой, тем не менее, дети с внезапной экзантемой должны быть изолированы от сверстников до исключения других инфекционных заболеваний и исчезновения симптомов.
В комнате, где находится больной с внезапной экзантемой, проводятся ежедневная влажная уборка и проветривания каждые 30 минут. В лихорадочном периоде ребенок должен получать обильное питье (чаи, компоты и морсы). Прогулки разрешаются после нормализации температуры.
Специфического лечения внезапной экзантемы не существует. Если дети плохо переносят высокую температуру, показан прием жаропонижающих препаратов (парацетамола или ибупрофена). По назначению детского врача при внезапной экзантеме могут быть использованы противовирусные и антигистаминные препараты.
Прогноз и профилактика внезапной экзантемы
В большинстве случаев течение внезапной экзантемы доброкачественное. Обычно заболевание заканчивается полным восстановлением здоровья. Однократно перенесенная инфекция обусловливает формирование постоянного иммунитета.
Вакцинопрофилактики внезапной экзантемы не существует. Основные профилактические мероприятия сводятся к изоляции заболевшего ребенка и предупреждению осложнений.
Петехии – точечные геморрагии, имеющие округлую форму и возникающие при разрыве мелких кровеносных сосудов под кожей. Красные, пурпурные и фиолетовые пятна появляются в результате выхода эритроцитов из кровеносного русла в межтканевое пространство. Петехии — как крошечные ушибы, достигающие в диаметре 1 или 2 мм. Они не пальпируются и не выделяются над поверхностью кожи. Петехиальные кровоизлияния бывают единичными и множественными. Одномоментно появляется сразу несколько плоских пятен, которые не изменяют свой цвет и не исчезают при нажатии пальцем или растягивании кожи.
Петехии — симптом целого ряда патологий, среди которых преобладают болезни крови, системные аутоиммунные заболевания, некоторые инфекции.
У здоровых людей высыпания могут появляться из-за чрезмерного напряжения. Со временем пятнышки бледнеют и исчезают, оставляя после себя небольшую пигментацию.Локализация петехий различна: кожа рук, ног, туловища, лица, слизистая оболочка ротовой полости, конъюнктива глаз.
Этиология
Перед тем, как приступить к лечению петехий, необходимо выявить и исключить причины их появления!
Физиологические причины
- Наиболее распространенной причиной образования петехиальной сыпи у здоровых людей является травма — сильное физическое воздействие на кожу. Капилляры разрываются, кровь вытекает под кожу. У взрослых петехии чаще образуются после удара, а у детей – во время игр или падения. На слизистой оболочке полости рта геморрагии появляются при употреблении твердой пищи.
- Чрезмерное перенапряжение, возникающее во время приступов кашля, эмоционального плача или рвоты, может привести к разрыву капилляров возле глаз и на других участках лица.
- Нередко петехии можно увидеть после родов у женщины и новорожденного. Сильное перенапряжение и стресс оказывают негативное воздействие на кожу матери и ребенка.
- Единичные петехии появляются во время занятий некоторыми видами спорта — тяжелой атлетикой.
- Тесная и неудобная одежда — причина появления петехий.
- Петехии могут появиться при натягивании жгута или в следствие повышенного давления на мягкие ткани. Точечные геморрагии в таких случаях не представляют особой опасности для здоровья и бесследно исчезают через несколько дней.
- Старение кожи.
Патологические причины
В результате большинства гематологических и аутоиммунных заболеваний нарушаются процессы образования и функционирования тромбоцитов, что клинически проявляется появлением на коже петехий. Диссеминированная внутрисосудистая коагуляция также является причиной геморрагической сыпи бактериального происхождения.
-
Аутоиммунные заболевания — СКВ, склеродермия, спондилоартрит, тромбоцитопеническая пурпура, геморрагический васкулит;

примеры петихий при тромбоцитопенической пурпуре, характерной для детей
Патогенез

В результате травматического повреждения капилляров тромбоциты собираются вместе, чтобы помочь крови свернуться. Группы тромбоцитов вступают в реакцию с факторами свертывающей системы крови, кровь застаивается в пораженном месте, образуется тромб. У лиц с имеющимися в организме нарушениями свертывающая система крови работает менее эффективно, на коже появляются мелкие кровоподтеки — петехии.
- Первичные петехии — это мелкие точки, которые вначале имеют пурпурную или голубовато-черную окраску, а в последующем изменяют цвет до коричневого или желто-коричневого. Это объясняется образованием гемосидерина в тканях. Постепенно очертания петехий становятся размытыми, а их цвет тускнеет.
- Механизм образования вторичных петехий — просачивание клеток крови в смежные ткани. Такие геморрагии не проходят самостоятельно. Больные нуждаются в оперативном вмешательстве.
Некоторые инфекционные заболевания проявляются появлением петехий на коже. Особенно это касается детей с еще неокрепшим иммунитетом. У ребенка инфекционный синдром проявляется жаром, тахикардией, одышкой. Патогенные микроорганизмы вырабатывают токсины, которые поражают стенки сосудов. Подкожные кровоизлияния или геморрагическая сыпь — характерный признак сепсиса. В тяжелых случаях сыпь быстро распространяется по всему телу, возникают обморочные, судорожные и бредовые состояния.
При системных заболеваниях собственные сосуды воспринимаются организмом как чужеродные. Иммунная система вырабатывает антитела, образуются иммунные комплексы, которые циркулируют в крови, оседают на стенках сосудов и поражают их. У больных появляется общая и специфическая симптоматика: одышка, гипергидроз, кардиалгия, боль в мышцах и суставах.
Если петехии сопровождаются недомоганием и лихорадкой, распространяются по всему телу, приобретая большие размеры, и выглядят, как синяки, необходимо немедленно обратиться к врачу.
Основные виды петехий при различных заболеваниях
Менингит
Менингит проявляется геморрагической сыпью, элементы которой имеют звездчатую форму и бледный цвет. Это ранний симптом заболевания, появляющийся в первые часы и сутки и очень быстро распространяющийся по телу. Петехии локализуются на бедрах, голенях, ягодицах, стопах, нижней части живота. Они имеют в центре везикулу и часто сливаются друг с другом, образуя обширные экхимозы, которые в дальнейшем часто подвергаются некрозу.
Гонорея
При гонорее высыпания локализуются на дистальных отделах конечностей, над крупными суставами. Они напоминают пустулы с геморрагическим содержимым и сочетаются с характерной клинической симптоматикой — признаками поражения мочеполового аппарата, аноректальной области и глотки.
Стафилококковая инфекция
Стафилококковая инфекция проявляется гнойными петехиями, при исследовании которых обнаруживают скопления грамположительных кокков. При стафилококковом сепсисе повышается проницаемость сосудистых стенок под воздействием микробных токсинов. На коже, слизистой рта и склерах появляются геморрагии в виде точечных петехий.
Аутоиммунные заболевания, васкулиты
При аутоиммунных заболеваниях возникает петехиальная экзантема на руках и ногах, а спустя 2—4 дня на ней появляются множественные петехии. Их появление сопровождается признаками интоксикационного синдрома: жаром, малгией, артралгией, недомоганием. Петехии спустя несколько дней исчезают, а на их месте остаются пигментированные участки и зоны шелушения.

геморрагии при различных васкулитах
Петехиальная сыпь при геморрагическом васкулите сопровождается поражением суставов и болью в животе. Чаще всего воспаляются крупные суставы ног — голеностопный или коленный. Боль в эпигастрии носит умеренный характер без явных признаков диспепсии. В тяжелых случаях внезапная, приступообразная, напоминающая кишечную колику боль в животе сопровождается диареей, рвотой, лихорадкой.
Болезнь Шамберга
Болезнь Шамберга — гемосидероз кожи, возникающий из-за аутоиммунного воспаления кожных капилляров. На коже больных появляются мелкие точки, как от укола иглой. Сначала они имеют бурую или коричневую окраску, а затем светлеют и исчезают на некоторое время. Высыпания располагаются на теле симметрично, но морфологически они разнообразны. Это связано с одновременным возникновением на коже свежих и застарелых элементов. Эта болезнь имеет доброкачественное течение, поскольку поражаются только кожные капилляры. Подвержены патологии в большей степени мужчины. Петехии располагаются на бедрах и голенях, имеют различный размер и неровный контур.
Энтеровирусная инфекция
Энтеровирусная инфекция проявляется лихорадкой, болью в мышцах, воспалением мягких мозговых оболочек, герпетической ангиной, желудочно-кишечной дисфункцией. После появления петехиальной сыпи на коже состояние больных заметно улучшается, температура тела нормализуется. Сыпь появляется в течение одного дня. Она располагается на лице и туловище и исчезает бесследно к концу вторых суток.
Диагностика заболеваний, проявляющихся петехиальной сыпью, включает сбор жалоб, опрос больного, проведение лабораторных испытаний и диагностических тестов:
- Коагулограмма,
- Общий анализ крови,
- Биопсия костного мозга.
Диагностика и лечение
Петехии, возникающие спонтанно и не сопровождающие клинической симптоматикой, проходят самостоятельно и не требуют специального лечения. Но несмотря на это, лицам, не имеющим каких-либо заболеваний, необходимо убедиться в отсутствии скрытых причин кровоизлияний.
Читайте также:

