Когда дерматит на ладонях что это может быть
Обновлено: 26.04.2024
Дерматит на руках – это воспаление кожи, для которого характерны высыпания на тыльной стороне кистей, ладонях, пространствах между пальцами, запястьях и предплечьях (реже – плечах). Подобные высыпания чаще встречаются при контактном, аллергическом и атопическом дерматите.
Причины и симптомы дерматита на руках
Причина контактного дерматита на руках – механическое, физическое, химическое или биологическое воздействие на кожу: ношение металлических украшений, латексных или шерстяных перчаток, воздействие бытовых средств, сока растений, пыльцы, ультрафиолетового излучения, холода, косметики, например, лака для ногтей или крема для рук.
Аллергический дерматит на руках развивается под воздействием аллергенных веществ, попадающих внутрь организма, – медикаментов, пищевых продуктов, пыли, химических испарений. В этом случае острое воспаление кожи называется токсидермией. Аллергический дерматит рук нередко развивается у людей, имеющих предрасположенность к другим аллергическим заболеваниям, например, к бронхиальной астме, сезонным аллергиям и т. д. Появление очагов поражения кожи на руках может занять от нескольких минут до нескольких месяцев после попадания аллергена в кровоток.
Генетически обусловленная гиперчувствительность иммунной системы к определенному фактору – причина атопического дерматита.
Дерматит на руках сопровождают яркие симптомы. Первый из них – зуд, который приводит к расчесыванию кожи. На ней появляются покраснения, жжение, мелкие водянистые пузырьки или волдыри. Суставы на руках – пальцы и запястья – становится трудно сгибать из-за их отечности, кожа теряет эластичность, и появляются глубокие мокнущие трещины. Руками становится сложно двигать, даже их мытье или надевание перчаток причиняет боль. Кроме того, из-за неприятных ощущений и зуда нарушается сон, больной может просыпаться несколько раз за ночь.
Дерматит на руках фото
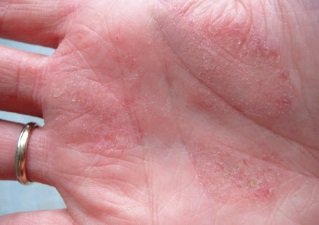
Фото 1.
Дерматит ладоней.
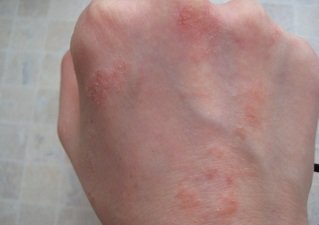
Фото 2.
Дерматит тыльной стороны кисти.
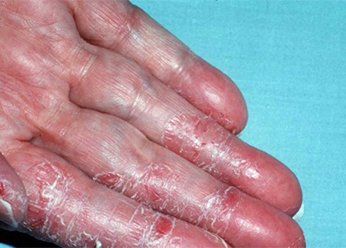
Фото 3.
Дерматит на руках.
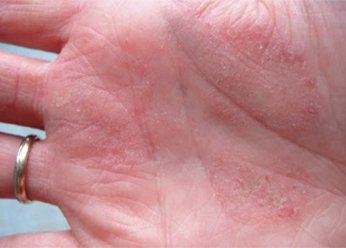
Фото 4.
Дерматит на руках.

Причины появления дерматита: контакт с агрессивной химической средой.

Длительное нахождение при низком температурном режиме.
Дерматит на руках – это не только физическая, но и косметическая проблема. Большую часть времени руки видят посторонние люди, которые могут реагировать на сыпь, папулы и расчесы совершенно по-разному. Переживания и психологический дискомфорт пациента усугубляют течение болезни. По статистике, группу риска составляют женщины, живущие в больших городах, однако дерматит на руках может появиться у любого человека вне зависимости от пола, возраста, и образа жизни.
Помимо психических факторов лечение дерматита на руках затрудняет даже гигиена и контакт с окружающей средой: с воздухом (который может быть пыльным, сухим и т. д.), чистящими средствами, водой, различными поверхностями, порой загрязненными. Именно поэтому дерматит называют болезнью цивилизации: развитие промышленности, появление новых средств бытовой химии привело к тому, что человек постоянно сталкивается с новыми видами чистящих, моющих, красящих, клеящих средств. Даже правила гигиены, столь необходимые в современном городе, могут сослужить плохую службу пациенту с дерматитом на руках. Общественные и домашние туалеты, деньги, ручки дверей и поручни – контакт с этими объектами, во-первых, повышает риск инфицирования больной кожи, а во-вторых, делает необходимым частое мытье рук, что приводит к пересыханию, шелушению, растрескиванию кожного покрова.
Через ранки, образовавшиеся на месте расчесов или лопнувшей пересохшей кожи, в кровь может проникнуть инфекция. В свою очередь это может привести к тяжелым последствиям для организма, вплоть до общего падения иммунитета и распространения дерматита на другие участки тела.
Лечение дерматита на руках - подбор терапии
Подбор терапии при воспалении кожи рук зависит от формы и тяжести заболевания. Первый шаг к выздоровлению – это определение аллергена и прекращение контакта с ним. Если реакцию вызывают пищевые продукты, назначается гипоаллергенная диета, если бытовые химические средства или чернила, краски, то необходимо использовать резиновые перчатки при работе с ними. Если дерматит на руках проявляется при контакте с определенным металлом, стоит заменить его на другой или вовсе отказаться от украшений. Нередко для легкой степени контактного дерматита этого лечения достаточно, чтобы избавиться от симптомов. Более серьезные случаи болезни требуют медикаментозного лечения и наблюдения врача-дерматолога.
Второй этап терапии заключается в снятии острой стадии воспаления, при которой наблюдаются сильнейший зуд, вздутие и покраснение кожи, даже боль. Назначаются препараты для внутреннего и внешнего применения.
Препараты для внутреннего применения
Так, для торможения воспалительных процессов и снижения пагубного воздействия аллергенов назначаются таблетированные антигистамины. В зависимости от степени поражения препараты назначаются на срок от 2 недель до нескольких месяцев. Для лечения дерматита на руках применяются средства различных поколений.
Антигистаминные препараты первого поколения (дифенгидрамин, мебгидролин, хлорпирамин, клемастин, ципрогепадин, прометазин, квифенадин) оказывают мощный противозудный и противоотечный эффект, а также снижают мышечный тонус и провоцируют сонливость. Их рекомендуют для терапии в остром периоде.
Препараты второго поколения практически не влияют на нервную систему и не снижают физическую активность, однако могут негативно повлиять на работу сердца, поэтому их нельзя принимать людям с кардиологическими заболеваниями и пожилым пациентам. К противоаллергическим средствам второго поколения относятся терфенадин, астемизол, акривастин, диметенден, лоратадин.
При невозможности обеспечить пациенту постельный (домашний) режим лечения назначаются антигистамины третьего поколения. Они не влияют на работу мозга и сердечной мышцы, а значит, их можно принимать людям, чья работа связана с умственной деятельностью. На фармацевтическом рынке антигистамины третьего поколения представляют цетиризин, фексофенадин, дезолоратадин, хифенадин.
Для быстрого выведения аллергенов из организма назначаются препараты, стабилизирующие работу желудочно кишечного тракта. Сорбенты впитывают и выводят из организма токсины, скопившиеся в печени и кишечнике. К ним относится активированный уголь, энтеросгель.
Препараты для внешнего применения
Дерматит на руках часто сопровождает зуд, усиливающийся в ночное время. Многие пациенты жалуются на пробуждение среди ночи и невозможность заснуть снова. В таких случаях рекомендуется перед сном надевать хлопчатобумажные перчатки и принимать легкое снотворное на растительной основе.
Острый воспалительный процесс снимается посредством глюкокортикоидных мазей или кремов. В зависимости от тяжести поражения назначаются применение препаратов слабого или среднего действия. Если поражение кожи распространяется и затрагивает не только кожу рук, но и остальные части тела, необходимо применение гормональных препаратов сильного действия. Так как дерматит на руках сопровождается отеками и жжением, чаще пациентам назначают кремы. Благодаря своей структуре они оказывают охлаждающий эффект, что способствует снижению отечности, и быстрое противозудное действие. К слабым гормонам относится гидрокортизон, к средним – преднизолон, флуокортолон, предникарбат. Глюкокортикоидные кремы применяются ограниченное количество времени, чаще не дольше недели.
Снятие острого воспаления – это лишь первая ступень терапии. Для хронической стадии также характерны зуд (пусть и не такой интенсивный) и, главное, сухость кожи. Сухость провоцирует шелушение и трещины, мешающие заживлению кожного покрова. Для нормализации обменных процессов в коже, в том числе водного баланса, необходимо прибегать к дополнительному увлажнению. Наибольший эффект приносит нанесение кремов после гигиенических процедур. Под воздействием теплой (но не горячей) воды эпидермис размягчается, а корки растворяются и отходят.
Однако стоит заметить, что мытье рук мылом приведет скорее к негативному результату, так как щелочь иссушает кожный покров и, попав в ранки, вызывает пощипывание и отделение экссудата. Деликатный уход обеспечивают специальные лечебно-косметические средства для ухода для воспаленной кожи. Так, гель для тела «Лостерин», который можно использовать и в качестве мыла для рук, не содержит поверхностно-активных веществ, отдушек и красителей. А 4 вида растительных масел в его составе, нафталан обессмоленный и экстракт японской софоры обеспечивает и очищение, и бактерицидное действие, и увлажнение кожи. В остром периоде рекомендуется очищать кожу рук мицеллярной водой и чистыми мягкими салфетками.
После проведения водных процедур кожу аккуратно промакивают (не вытирают!) полотенцем и наносят увлажняющий крем. При дерматите кожи рук полезны кремы с содержанием растительных масел и пантенола, которые создают на поверхности кожи тонкую жировую пленку и не позволяют жидкости испаряться. Растительные масла можно наносить на кожу в виде примочек, либо они могут входить в состав кремов. Традиционно в дерматологии применяют оливковое, льняное, облепиховое, подсолнечное масло, масла авокадо и жожоба. Кроме того, необходимы средства с добавлением растительных экстрактов и витаминов. Эти компоненты обеспечивают питание кожных клеток и ускоряют регенерацию. Кожный зуд помогают снять препараты с дегтем, нафталаном, салициловой кислотой, цинком.
Восстановлению эпителиальных клеток способствуют препараты с прополисом. Это природное средство обладает десенсибилизирующими, противовоспалительными и регенеративными свойствами благодаря составу. Прополис содержит флавоноиды, ароматические и жирные кислоты, свободные аминокислоты, белки, спирты, минеральные вещества, сахара, витамины, стероиды, множество микроэлементов. Однако мази, спреи и кремы с прополисом можно назначать только тем людям, у которых отсутствует аллергия на мед и цветочную пыльцу. В иных случаях средство может вызвать тяжелую аллергическую реакцию.
В большинстве случаев хронический дерматит на руках поддается наружной фитотерапии. Ее можно совместить с проведением гигиенических манипуляций. Например, после вечернего душа полезно принимать ванночки для рук с экстрактами или настоями хвои, цветов ромашки, коры дуба, календулы, березовых почек, череды, корня лопуха, листьев подорожника, почек тополя, медуницы. После 10-минутного приема ванночек кожу рук также сушат полотенцем и наносят увлажняющий крем.
Крем Лостерин при лечении дерматита на руках
Средства природного происхождения необходимо использовать каждый день в течение нескольких недель и даже месяцев в зависимости от тяжести болезни. Важно, чтобы они не имели синтетических отдушек, а их активные компоненты быстро проникали вглубь эпидермиса. Этим требованиям полностью удовлетворяет крем «Лостерин», предназначенный для ежедневного ухода, увлажнения и защиты кожи рук. Миндальное масло обеспечивает регуляцию водного баланса. Экстракт софоры японской снижает интенсивность воспаления и шелушения, а нафталан обессмоленный является натуральным продуктом, который более 100 лет применяется в комплексном лечении дерматитов. Нафталан обладает бактерицидными, сосудорасширяющими и регенеративными свойствами, а в комплексе с мочевиной и салициловой кислотой оказывает мощный противозудный эффект. Для гигиенических процедур людям с дерматитом компания «Гринвуд» предлагает гель для душа «Лостерин», который не содержит щелочи, не раздражает кожу и оказывает десенсибилизирующее действие.
По статистике заболевания, связанные с нарушением работы иммунной системы, с каждым годом диагностируются все чаще. Если раньше многие болезни проявлялись лишь у подростков и взрослых, то сегодня ими болеют и малыши. Атопический дерматит - один из таких недугов. Особый дискомфорт он доставляет ребенку в том случае, если локализован на попе.
Дерматит – это воспаление кожи, вызванное различными факторами. Дерматит поражает самые разные участки тела, включая грудь. Наиболее часто дерматит на груди встречается у женщин во время беременности / кормления и сопровождается покраснением кожи, сыпью, шелушением и сильным зудом.
Атопический дерматит – заболевание, характеризующееся аллергической реакцией в виде высыпаний на коже. Причинами его могут быть проблемы в работе отдельных органов и их систем, наследственный фактор, нервные перегрузки. Аллергенами служат продукты, употребляемые в пищу, шерсть животных, лекарства, пыльца растений, пыль и т.д.
Животные в доме — это причина хорошего настроения и теплых отношений в семье. В большинстве случаев появление питомца развивает чувство ответственности, заботы о ближнем, дружбы и любви.
Но люди, страдающие дерматитом, задаются вопросом: как ужиться с животным в одном доме, чтобы здоровье не пострадало?
Закажите бесплатную доставку



Задайте вопрос
о заболеваниях кожи

Сергеев Юрий Юрьевич
Вопросы и ответы
посмотреть все вопросы
Здравствуйте подскажите пожалуйста год назад появилось пятно на ступни не грибок, иногда зудит и шелушится сказали экзема похоже на псориаз что делать чем лечить перепробовала все не чего не помогает пятно только становится больше
Валентина, здравствуйте! Если точный диагноз не установлен, то подбирать какое-то пробное лечение будет неправильно. Постарайтесь получить второе мнение по диагнозу у дерматолога на очной консультации, возможно, на консилиуме.
Здравствуйте! Подскажите, а какое действие имеет мазь Солантра при папуло-пустулезной розацеа? Эффективна? Чем можно лечить «розовые угри»?
Здравствуйте, Марина. Препарат обладает противовоспалительным эффектом и влияет на микрофлору кожи. В своей практике не часто назначаю этот препарат, предпочтение отдаю вариантам системной терапии (изотретиноин в малых дозах). Не занимайтесь самолечением, найдите своего врача и добивайтесь стойкой ремиссии!
Чем лечить раздражение на руке?
Здравствуйте, Ольга Игоревна. Во-первых, следует исключить провоцирующие факторы, которые вызывают воспалительную реакцию. Как лечебное средство Вы можете использовать крем «Лостерин» 2-3 раза в день – он поможет восстановить структуры кожи, уберет воспаление и безопасен для длительного применения.
Дерматит на руках – неприятное заболевание, которое может тревожить любого человека.
Правда, как отмечают медицинские работники, страдают от недуга в основном представительницы женского пола.
Под дерматитом понимают воспалительный процесс, который затрагивает кожные покровы.
Чем лечить дерматит на руках, часто интересуются пациенты у своих лечащих врачей, и каковы симптомы этой болезни.
Какие мази помогут, и есть ли народные рецепты, способные избавить от заболевания?
Причины дерматита на руках
Многих пациентов волнуют причины развития заболевания. Ведь симптомы редко появляются на пустом месте.
Как отмечают врачи, факторов, способствующих развитию патологии, может быть несколько.
Выделяют, например:
- Различные физические раздражители
В эту обширную группу входят физические явления, такие как трение, действие некоторых видов облучения, температурный режим.
Лучший пример действия физических факторов – дерматит холодового типа.
Развивается из-за резкого спазма периферических сосудов на холоде.
Отсутствие полноценного кровотока быстро приводит к воспалительной реакции.
- Раздражители биологической природы
В эту группу обычно входят различные растения.
Самый наглядный пример – действие крапивы на кожные покровы любого человека.
Однако важно иметь в виду, что симптомы патологии могут появляться и при контакте с другими растениями.
- Раздражители химического происхождения
В повседневной жизни мы постоянно сталкивается с различными химическими агентами.
Они могут вызывать негативную реакцию со стороны кожных покровов.
В первую очередь стоит вспомнить средства для стирки белья, а также для мытья посуды.

Подобные средства способны вызывать шелушение и раздражение кожных покровов, что и является яркой картиной дерматита.
Список аллергенов очень обширен и вариабелен для каждого отдельного человека.
Люди могут страдать от аллергии, проявляющейся поражениями кожи.
При контакте, например, с животными, пыльцой, продуктами питания, некоторыми медикаментами, косметическими средствами и др.
Предугадать, какой агент внешней среды станет аллергеном для того или иного человека бывает не просто сложно, но и вовсе невозможно.
Атопическая предрасположенность также может вести к поражению кожи.
Более того, в значительном числе случаев в качестве основополагающего фактора выступает именно она.
А остальные факторы лишь способствуют тому, чтобы заболевание расцветало буйным цветом.
Различные хронические патологии внутренних органов, эндокринные заболевания, неполадки в работе организма – все это может привести к тому, что кожный покров ответит воспалительной реакцией на любое стороннее воздействие.
В связи с этим при оценке тяжести и выборе способов его лечения стоит учитывать также общее состояние организма человека.
Дерматит у взрослого на руках может появляться по огромному числу причин.
Задача врача – установить их и дать рекомендации по грамотному прекращению воздействия на организм вредных факторов.
Дерматит на руках: разновидности болезни
Многие пациенты задаются вопросом о том, какие виды дерматита на руках встречаются в медицинской практике.
Вариантов заболевания очень много.
В первую очередь недуг принято делить на несколько разновидностей в зависимости от причины.
Наиболее часто диагностируются:
При атопии основной фактор развития заболевания – генетический.
Именно из-за наличия предрасположенности пациент страдает от проявлений патологии.
Контактный вариант – еще один частый вид заболевания, диагностируемый дерматологами.
В этом случае патология развивается из-за того, что кожные покровы пациента достаточно часто контактируют с различными раздражающими агентами.
Это могут быть, например, моющие и стирающие средства, неподходящие ткани и др.
О солнечном типа заболевания говорят в том случае, если у пациента появляются признаки патологии после пребывания на солнце.
В зависимости от того, насколько сильно выражена болезнь, даже кратковременное пребывание на солнце может приводить к негативным последствиям.
Заболевание аллергической природы развивается в том случае, если руки пациента контактируют с чем-либо, на что у него аллергия.
Это может быть, например, какой-либо продукт питания, неверно подобранный крем, мазь для ухода за кожей и др.
Существует множество других вариантов заболевания, которые знает любой хороший врач-дерматолог.
Важно также деление патологии на острую и хроническую.
Хронический дерматит на руках обычно имеет рецидивирующее течение.
Поддается лечению значительно сложней, чем острый вариант патологии.
Симптоматика дерматита рук
Симптомы поражения рук должны быть хорошо известны любому человеку.
Это поможет своевременно обнаружить заболевание и обратиться к врачу.
В результате удастся предотвратить переход острой формы в хроническую.
Об остром процессе говорят обычно следующие жалобы:
- интенсивный зуд в проблемной зоне, появление жжения, болевых ощущений;
- изменение цвета кожных покровов в зоне негативного воздействия на красный или темно-розовый;
- появление специфического отека, который в зависимости от тяжести болезни может значительно варьироваться по выраженности;
- сильный дерматит на руках может проявляться пузырьками, которые со временем лопаются, оставляя после себя болезненные, длительно заживающие эрозии и трещины, зоны шелушения.
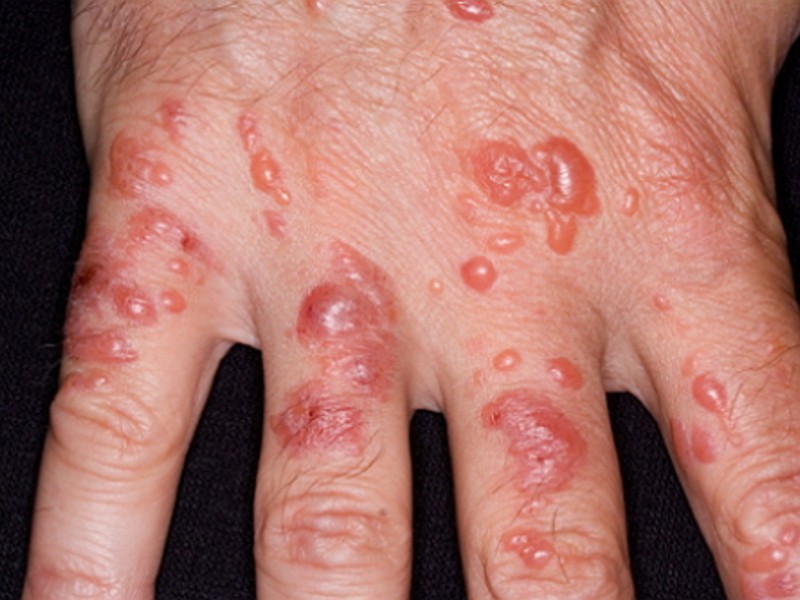
Хронические признаки дерматита на руках обычно отличны от острых.
Картина дополняется:
- утолщением некоторых слоев дермы;
- выраженным шелушением кожных покровов;
- изменением цвета кожных покровов на синюшный;
- образованием участков повышенной сухости, склонным к появлению трещин;
- постепенной атрофией эпидермиса.
Первые признаки дерматита на руках
Важно иметь в виду, что заболевание развивается далеко не сразу.
Нужно внимательно следить за собственным здоровьем кожи рук, чтобы не пропустить первые тревожные признаки.
В первую очередь дерматит на руках у ребенка или взрослого проявится следующими признаками:
- зуд кожного покрова;
- отечность;
- покраснение проблемной зоны;
- скачок местной температуры тела;
- возможны болевые ощущения.
Именно эти симптомы являются «красными флажками» и постепенно нарастают по мере ухудшения состояния пациента.

При осмотре кожи можно обратить внимание на то, что она напоминает по структуре треснутое стекло.
Это значит, что на ней сильнее видны ранее незаметные линии.
А также определяются очаги образований, напоминающих папулы, которые могут быть заполнены светлой жидкостью.
Также осмотр позволит определить наличие эрозий и трещин, которые остаются после того, как папулы с жидкостью прорвутся.
В большинстве случаев появление болевого синдрома связывают именно с образованием трещин и эрозий.
До того, как они сформируются, боли могут отсутствовать, даже если прочая симптоматика выражена явно.
Диагностика дерматита рук
Многие пациенты спрашивают, какой врач поможет при данном заболевании.
Обращаться стоит в первую очередь к дерматологу.
Этот медицинский работник сможет оценить симптомы болезни и дать оптимальные рекомендации относительно лечения.
Прежде чем будет назначена терапия, доктору необходимо будет провести ряд исследований.
С их помощью удастся установить, какова причина развития болезни.
Рекомендуется обычно сдать:
- анализы крови, а также мочу, чтобы установить, каково общее состояние организма, и нет ли каких-либо тревожных отклонений, свидетельствующих о хронических патологиях, не затрагивающих эпидермис;
- аллергопробы помогут установить, есть ли у обратившегося человека аллергия и, если есть, то на что именно;

- соскоб с кожи – еще один метод диагностики, который применяется для того, чтобы убедиться, что эпидермис человека не затронут никакими инфекционными процессами, которые могут вызывать неприятные симптомы;
- выполнение биопсии – исследование, которое показано далеко не всем пациентам, может потребоваться при подозрении на новообразования или другие злокачественные процессы в коже.
Важно помнить о том, что помимо консультации у дерматолога может потребоваться консультация аллерголога.
Это особенно важно в том случае, если у пациента диагностирована аллергия.
Что использовать для лечения дерматита рук
Применяются медикаментозные средства, которые могут использоваться как для приема внутрь, так и для наружной обработки кожных покровов.
Для приема внутрь рекомендуются:
- противоаллергические средства, которые купируют воспалительный процесс, облегчат общее состояние человека (Зодак, Зиртек, Кларитин и др.);
- сорбенты, которые помогут нормализовать работу ЖКТ, нормализовать процессы пищеварения, вывести из организма патологические вещества, способные запускать негативные реакции;
- витамины при дерматите на руках, необходимы для нормальной регенерации кожных покровов, адекватного противостояния инфекционным процессам.
Крем, гель или мазь – отдельная и очень важная часть терапии.
Местные средства способны останавливать воспалительный процесс, устранять зуд, увлажнять кожу, уменьшать интенсивность шелушения.
Сегодня существует огромное количество средств для местного ухода.

Например:
- Эплан – средство с выраженным антибактериальным, регенерирующим воздействием на кожные покровы, которое также используют при ожоговых поражениях кожи;
- Пантенол – одно из самых популярных и эффективных средств, которое способствует процессам регенерации, насыщает кожные покровы влагой;
- Радевит – средство на основе витамина A, имеющее яркий регенеративный эффект, также способно уменьшать выраженность зуда;
- Фенистил – противозудное средство, выпускаемое в основном в виде геля, обладает охлаждающим эффектом, устраняя желание расчесывать зоны поражения;
- Ла-кри – еще один эффективный успокаивающий крем, устраняющий шелушение, зуд, гиперемию, обладает также выраженным увлажняющим эффектом.
Важно помнить о том, что мало просто применять лекарственные средства.
Важным этапом в лечении контактного дерматита на руках и других видов патологии является своевременное устранение раздражающих факторов.
Это значит, что если выявлена аллергия, необходимо прекратить контакт с аллергеном.
Если причина в контакте с какими-то негативными факторами, рекомендуется избегать их действия и т.д.
Глюкокортикоиды и иммунодепрессанты при дерматите рук
Если не проходит дерматит на руках, несмотря на все усилия, врач моет прибегнуть к глюкокортикоидам или средствам из группы местных иммунодепрессантов.
Среди глюкокортикоидов чаще всего используют:
- Акридерм;
- Клобетазол;
- Локоид;
- Синолар и др.
Эти средства рекомендуется использовать только короткими курсами для того, чтобы устранить выраженный воспалительный процесс.
Важно помнить о том, что препараты при длительном использовании провоцируют развитие атрофии кожных покровов.
А также могут приводить к появлению системных эффектов.
Системные эффекты в основном появляются в том случае, если наносить их на зону лица, где кровоток очень интенсивен.
Но не исключено их появление и при использовании на конечностях.
Современная альтернатива глюкокортикостероидам – это иммунодепрессанты местного применения.
Часто используются Элидел при дерматите рук, а также Протопик.

В основе этих препаратов лежат вещества, которые способны устранить местные воспалительные реакции за счет подавления агрессивности иммунитета, облегчив состояние пациента.
Средства применяют с осторожностью.
Так как в некоторых случаях они могут провоцировать развитие бактериальных и грибковых инфекций.
Способы помощи ребенку при дерматите на руках
Лечение дерматита на руках у ребенка еще более сложное, чем у взрослого человека.
Объясняется это тем, что в детском возрасте использование многих лекарственных средств или существенно ограничено, или вовсе находится под запретом.
При появлении признаков болезни, необходимо обязательно показать малыша педиатру.
А не предпринимать попытки избавиться от болезни самостоятельно.
Только детский врач совместно с дерматологом и аллергологом смогут подобрать оптимально лечение, чтобы малыш не мучился от симптомов болезни.
В первую очередь рекомендуется устранить тот фактор, который провоцирует появление воспалительных кожных реакций.
Главное – правильно определить фактор.
Устранение патологического агента уже сыграет большую роль в терапии.
После назначают крема и мази без глюкокортикостероидов и иммунодепрессантов.
Рекомендуется отдавать предпочтение, например, Пантенолу или Радевиту.

Так как эти средства обладают высокой степенью безвредности.
А Пантенол и вовсе применяется, чтобы лечить у грудничков опрелости, что говорит о высокой степени его безопасности.
Препараты системного действия, иммунодепрессанты, а также глюкокортикостероиды стараются назначать в исключительных случаях.
Их применение рекомендовано, если устранение провоцирующего фактора и использование местных безопасных средств не дали достаточной эффективности.
Возможные осложнения при дерматите рук
Дерматит кистей рук – неприятное заболевание.
Она не только существенно снижает качество жизни пациентов, но и способно приводить к ряду серьезных осложнений.
Среди них:
- вероятность развития экземы, которая формируется в том случае, если на открытые ранки оседает бактериальная, грибковая или вирусная инфекция (заболевание довольно сложно поддается лечению и доставляет пациентам множество неудобств);
- вероятность формирования сепсиса в том случае, если организм человека недостаточно готов к тому, чтобы бороться с патогенными микроорганизмами, и пропустил их вглубь, позволяя попасть в кровь и органы;
- развитие психоэмоционыльных расстройств, которым способствуют постоянный зуд и жжение в зонах поражения.
Естественно, если дерматит лечить своевременно и полноценно, избежать осложнений болезни можно будет без особого труда.
Профилактика дерматита на руках
Лучшее средство от дерматита на руках – это своевременная его профилактика.

Чтобы не столкнуться с заболеванием, пациентам всех возрастов и обоих полов рекомендуется:
- использовать перчатки при мытье посуды и стирке белья, чтобы ограничить контакт кожи с агрессивными моющими средствами;
- выбирать средства для мытья посуды и стирки белья, которые будут иметь в своем составе минимум агрессивных реагентов;
- защищать руки перчатками или варежками в морозное время года;
- использовать качественные средства для ухода за кожей рук, обладающие высокой способностью к увлажнению;
- при наличии аллергии избегать контакта с аллергенами, которые могут спровоцировать обострение болезни;
- пользоваться увлажняющими кремами для рук, чтобы защитить кожные покровы от воздействия негативных факторов внешней среды и обеспечить достаточное увлажнение.
Если возник вопрос о том, как вылечить дерматит на руках, всегда необходима врачебная консультация.
Заниматься самолечением при этом заболевании не рекомендуется.
Так как оно довольно быстро хронизируется и в будущем может значительно снизить качество жизни пациента.
Обращение к медику защитит не только от хронизации процесса, но и от возможных осложнений.
При появлении дерматита на руках обращайтесь к автору этой статьи – дерматологу в Москве с 15 летним опытом работы.
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной Алевтины Алексеевны, педиатра со стажем в 6 лет.
Над статьей доктора Похлебкиной Алевтины Алексеевны работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.

Заболевание широко распространено и часто носит хронический, но доброкачественный характер. Эксфолиативный кератолиз чаще встречается у детей и подростков, реже у взрослых. Нередко его ошибочно принимают за псориаз, экзему или хронический контактный дерматит. У людей с повышенной потливостью рук состояние ухудшается в тёплую погоду и может быть связано с гипергидрозом — усиленным потоотделением [1] .
Ранее эксфолиативный кератолиз называли дисгидротической экземой , и считалось, что заболевание вызвано нарушением работы потовых желёз. Эта связь уже опровергнута, но термин "дисгидротическая экзема" всё ещё используется [2] .
Дисгидротическая экзема, также называемая помфоликсом, может предшествовать эксфолиативному кератолизу. При этом состоянии на пальцах рук, ног, ладонях и подошвах образуются волдыри, наполненные жидкостью, и возникает сильный зуд [2] . Причина дисгидротической экземы неизвестна, но, вероятно, на развитие заболевания влияет множество факторов. В большинстве случаев причину и предрасполагающий фактор выделить невозможно [17] .
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
- трение и контакт с водой[3][6];
- мыло, моющие средства и растворители: химические вещества, содержащиеся в них, могут привести к появлению трещин и пузырей на руках;
- аллергия: продукты питания, загрязнение воздуха и другие вещества могут спровоцировать появление аллергии на коже;
- стресс: может не только вызвать, но и усугубить течение болезни;
- жаркий климат: при тёплой погоде потоотделение усиливается, что может привести к шелушению кожи;
- воздействие солёной воды;
- сухость кожи.
Эксфолиативный кератолиз не связан с дефицитом какого-либо витамина . Встречаются семейные случаи заболевания, однако генетическая роль в развитии эксфолиативного кератолиза изучена недостаточно [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эксфолиативного кератолиза
Эксфолиативный кератолиз часто протекает без выраженных симптомов и проявляется незначительным поражением кожи ладонно-подошвенной области [5] . Отшелушиванию кожи предшествует появление наполненных воздухом пузырей, которые никогда не бывают заполнены жидкостью [3] . В некоторых случаях заболевание начинается только с очагового шелушения кожи, без образования пузырей.
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.

Участки слущенного эпителия теряют защитную функцию, становятся красными, сухими и покрываются трещинками. Шелушению может предшествовать небольшой зуд или жжение, в некоторых случаях область слущенного эпителия становится болезненной [3] .
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Также в эпидермисе содержатся корнеодесмосомы — белковые структуры, которые соединяют кератиноциты в сеть. В верхнем роговом слое кожи количество таких структур обычно уменьшается. Это нормальный физиологический процесс. Он называется десквамацией. Благодаря нему клетки кожи отшелушиваются, при этом поддерживается постоянная толщина рогового слоя [8] .

Исследование 24 пациентов с эксфолиативным кератолизом показало, что заболевание может возникать из-за дисбаланса активности ферментов, участвующих в процессе десквамации, особенно на коже ладоней [3] .
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к "другим эксфолиативным состояниям".
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые "медовые корочки". При этом может возникать зуд.

Диагностика эксфолиативного кератолиза
Диагноз "эксфолиативный кератолиз" ставится на основании данных клинического обследования и сбора анамнеза [15] . Некоторые пациенты отмечают, что состояние усугубляется после воздействия химических или физических раздражителей, таких как вода, мыло и моющие средства. Другие ассоциируют шелушение кожи с повышенным потоотделением.
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Патч-тесты , оценивающие потенциальную контактную аллергию , при эксфолиативном кератолизе отрицательны.
Дифференциальную диагностику проводят со следующими заболеваниями:
- различные формы дерматита рук, включая контактный дерматит, — для него характерен зуд, воздействие провоцирующих факторов в анамнезе, положительный ответ на гормональные мази;
- дисгидроз — сопровождается зудом, появлением трещин и везикул, наполненных жидкостью; — бляшки с чёткими границами бордово-красного цвета, выступающие над поверхностью кожи;
- дерматофития рук — изменение ногтей на руках и ногах, положительный ответ на противогрибковые препараты, не всегда симметричное поражение;
- простой буллёзный эпидермолиз — пузыри на разных участках кожи младенцев, возникающие после трения;
- ограниченный ладонный гипокератоз — редкое состояние, характеризуется центральной розовой областью с тонкой кожей на ладонях или подошвах стопы, по краям резкий переход к нормальной коже;
- пальмоплантарная кератодерма — возникает на коже стоп и кистей, характеризуется выраженным утолщением кожи [11] ;
- синдром акрального шелушения кожи — генетическое заболевание с пожизненным отслаиванием кожи.
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Активное увлажнение кожи — важный, безопасный и эффективный метод лечения [10] . Наиболее подходящим способом для большинства пациентов являются кератолитические кремы, содержащие мочевину, молочную кислоту, лактат аммония или салициловую кислоту. Кремы с мочевиной увлажняют кожу и предотвращают её сухость. Кремы могут содержать мочевину 20 % или 40 %, 12 % лактата аммония, 6 % салициловой кислоты и 12 % молочной кислоты. Любой из них применяют до двух раз в день.

Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
В некоторых исследованиях упоминается использование фотохимиотерапии с псораленом и ультрафиолетовым светом (PUVA), но только при тяжёлых случаях, так как риски этой терапии превышают пользу [9] .
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Возможные побочные эффекты PUVA-терапии: покраснение кожи вплоть образования пузырей, зуд; к редкими побочными эффектам относятся головная боль, головокружение, учащённое сердцебиение и слабость [4] .
Также в литературе встречаются данные о лечении эксфолиативного кератолиза ацитретином [7] [14] . Но для рутинного применения ацитретина в качестве лечения кератолиза информации пока недостаточно. Ацитретин — это производное витамина А, которым лечат псориаз.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Иногда кератолиз приобретает хронический характер и длится много лет подряд. В таком случае заболевание трудно поддаётся лечению. С возрастом эксфолиативный кератолиз возникает реже [2] .
Меры профилактики:
- избегать веществ, которые способствуют шелушению, например растворителей, антибактериального мыла и некоторых тканей;
- соблюдать гигиену рук и ног с частой стрижкой ногтей — это поможет избежать вторичного инфицирования;
- использовать перчатки при контакте с химическими веществами;
- наносить увлажняющие кремы для рук, особенно полезны кремы, содержащие мочевину, молочную кислоту или силикон.

Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
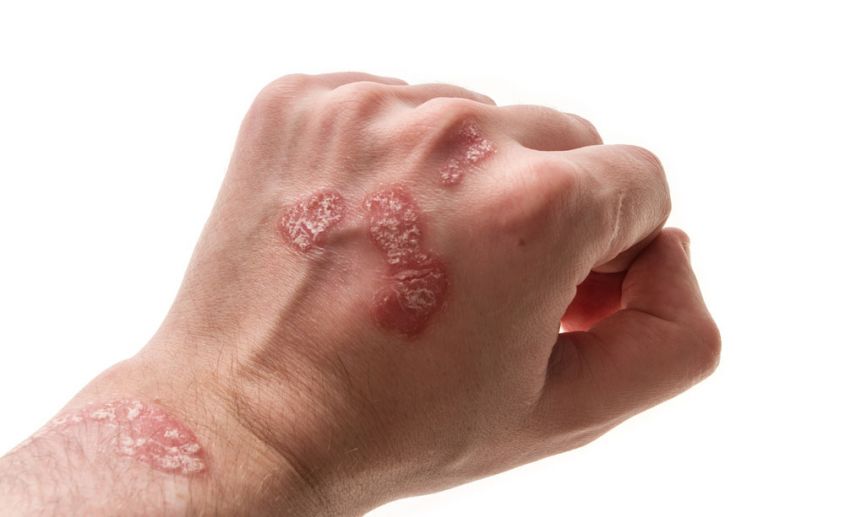
Красные пятна на ладонях: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Появление красных пятен на ладонях может быть причиной личного дискомфорта и нарушения социальных контактов.
- Воспаление – пятна обычно красного цвета, исчезают при надавливании (папулы, волдыри и узелки), как правило локализуются в верхних слоях кожи, обычно слегка возвышаются над поверхностью кожи. Возникают при аллергических и воспалительных заболеваниях кожи.
- Геморрагии – не исчезают при надавливании, поскольку кровь проникает в кожу из-за повреждения сосуда, например, при васкулитах.
- Пузыри – возникают при накоплении жидкости между слоями кожи.
Появление красных пятен на ладонях может быть вызвано разнообразными причинами: от аллергических реакций до серьезных системных, аутоиммунных заболеваний. Важно вовремя установить причину и начать лечение.
- Аллергическая реакция или крапивница является наиболее частой причиной возникновения красных пятен на ладонях.
Крапивница появляется в виде волдырей – отечных красных элементов кожи, которые очень похожи на ожоги крапивой.
Возможно появление пятен при ношении украшений или после контакта с моющими и косметическими средствами.
Чесотка сопровождается выраженным, мучительным зудом, что связано с движением клещей внутри слоев кожи.
- Некоторые системные и аутоиммунные заболевания могут приводить к появлению красных пятен на ладонях: при пурпуре Шенлейна–Геноха появляются красные пятна на конечностях, не исчезающие при надавливании (из-за пропитывания кровью участков кожи). Заболевание сопровождается болями в суставах и в животе, иногда появляется кровь в моче.
- Болезнь Кавасаки (слизисто-кожный лимфонодулярный синдром) встречается как правило у детей до 5 лет. В основе заболевания лежит системный васкулит, с преимущественным поражением средних и мелких артерий. Заболевание начинается с высокой температуры тела, сопровождается покраснением конъюнктивы глаз, трещинами губ, воспалением слизистых оболочек носа, глотки и увеличением шейных лимфатических узлов. На 2–5-й день заболевания возникают отечность и покраснение ладоней и ступней.
- При циррозе печени появляются красные «печеночные» ладони (пальмарная эритема), которые возникают из-за тяжелого нарушения функции печени. При циррозе печени также характерны следующие яркие симптомы: желтуха с зудом, увеличение живота, расширение вен на животе, появление сыпи и сосудистых звездочек.
- Инфекционный эндокардит – не самая очевидная причина появления на ладонях красных пятен. Изменения кожи на ладонях названы по фамилии врачей, впервые описавших эти элементы при инфекционном эндокардите: узелки Ослера - болезненные подкожные узлы величиной с половину горошины, имеющие лиловый оттенок, располагаются на подушечках пальцев рук и ног, а также на возвышении большого пальца и мизинца. Пятна Джейнуэя - маленькие геморрагические пятна или папулы на ладонях и подошвах, иногда буро-синюшного цвета. Клиническая картина при инфекционном эндокардите включают в себя фебрильную лихорадку, озноб, учащение сердцебиения, шелушение кожи, геморрагические высыпания на конъюнктивах глаз, полости рта.
- При ожогахкожи I степени возможно появление красных пятен на ладонях, при ожогах II степени появляются пузыри.
Особенно внимательно необходимо относиться к ожогам у детей раннего возраста и своевременно обращаться за медицинской помощью. В связи с особенностями кожных покровов детей и развития общих реакций организма в ответ на повреждение может произойти резкое ухудшение состояния ребенка, несмотря на относительно маленькую поверхность ожога.
В случае, если человека беспокоят только кожные проявления: покраснение, шелушение и зуд, следует обратиться за консультацией к дерматологу. Если красные пятна на ладонях сопровождаются другими симптомами, потребуется консультация терапевта или педиатра . По показаниям терапевт или педиатр назначают консультации других специалистов. Среди них может быть кардиолог , хирург, ревматолог, гепатолог.
В связи с тем, что красные пятна на ладонях могут быть симптомом различных заболеваний, при первичном обследовании решающую роль играет осмотр врачом. После консультации врач определит объем лабораторно-инструментальных методов исследования. В перечень обследования могут войти:
- Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Читайте также:

