Кератоз в ротовой полости что это такое
Обновлено: 19.04.2024
Лейкоплакия полости рта. Клиника лейкоплакии полости рта.
Лейкоплакия полости рта — хроническое заболевание полиэтиологической природы, относящееся к группе кератопреканкрозов и характеризующееся очаговым ороговением слизистых оболочек. Это пятно или бляшка белого цвета, покрытое мягкими чешуйками; элемент не удается стереть механически и нельзя охарактеризовать на основании клинических или гистологических данных как другое заболевание (например, красный плоский лишай, системную красную волчанку, кандидоз, белый губчатый невус). Термин «лейкоплакия», вне зависимости от наличия или отсутствия эпителиальной дисплазии, используется исключительно для клинического описания, но не для обозначения ранних, in situ и анап-ластических изменений, как это было принято прежде Лейкоплакию наблюдают не только в полости рта, но и на других слизистых оболочках: шейки матки, мочевого пузыря, мочеиспускательного канала, крайней плоти и др.
Лейкоплакия — одна из наиболее частых предраковых поражений рта у взрослых; предполагается, что она встречается почти у 1% населения, чаще в возрастной группе 50-70. Мужчины болеют в 2 раза чаще. При этом важная роль отводится внешним раздражителям (курению, алкоголю, постоянному трению зубными протезами или острыми краями зубов). При прекращении воздействия этих раздражителей она может проходить, но может и продолжать персистировать. Нередко на фоне лейкоплакии выявляются Candida albicans. Ряд авторов связывают развитие лейкоплакии рта с ВПЧ типа 11 и 16. В этиологии лейкоплакии определенное значение придается наследственной предрасположенности. Среди эндогенных факторов выделяют системные поражения органов желудочно-кишечного тракта, эндокринной системы и др. Лейкоплакия выявлялась у больных сахарным диабетом, анемиями, гиповитаминозами. Заболевание развивается из-за хронического раздражения и воспаления слизистой оболочки.
Частота развития рака на фоне оральной лейкоплакии оценивается в 7-13%. В развитии малигнизации важную роль играет локализация процесса. Так, лейкоплакия слизистой оболочки щек оказалась доброкачественной в 96% случаев, лейкоплакия дна ротовой полости была доброкачественной в 32% случаев, в 31% оказалась раком in situ, а в 37% плоскоклеточным раком.
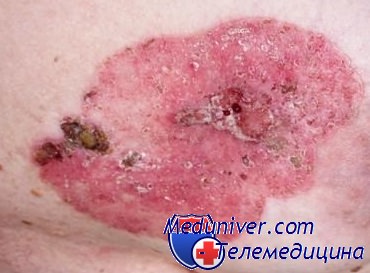
Плоскоклеточный рак полости рта, развившийся на фоне лейкоплакии, имеет более выраженную тенденцию к метастазированию, по сравнению с плоскоклеточным раком, возникшим на фоне солнечного кератоза.
Различают три вида лейкоплакии: лейкоплакию-симптом, возникающую при системных заболеваниях; лейкоплакию-болезнь (истинную лейкоплакию), характеризующуюся ороговением слизистой оболочки без признаков воспаления; ложную лейкоплакию при красной волчанке, красном плоском лишае и заболеваниях слизистой оболочки, сопровождающихся появлением очагов гиперкератоза. А.Л. Машкиллейсон (1970) выделил четыре формы заболевания: лейкоплакию курильщиков Типпейнера, плоскую, веррукозную и эро-зивно-язвенную. Возможно, трансформация в рак во многом зависит от формы заболевания и длительности его существования.
Излюбленная локализация поражения — слизистая оболочка щек, спайки губ, твердое нёбо, дно рта и дёсны. Клинически очаги лейкоплакии на слизистой оболочке рта состоят из одной или нескольких мелких или крупных (до 2-4 см) серовато-белых бляшек, которые могут не возвышаться над ее поверхностью и быть плохо различимы. Однако, будучи слегка приподнятыми, они выглядят как четко очерченные очаги неправильной формы с острыми углами. Поверхность их может быть однородной или усеянной мелкими эрозиями. При пальпации поверхность неровная, шероховатая, жесткая.
Картина лейкоплакии также во многом определяется формой патологического процесса. Заболевание обычно начинается с покраснения участка слизистой оболочки вследствие ее воспаления. В последующем развивается плоская лейкоплакия, характеризуюшаяеся равномерным ороговением на ограниченном участке слизистой оболочки. В случае про-грессирования лейкоплакический очаг приподнимается над уровнем слизистой оболочки, становится бугристым, что свидетельствует о веррукозном типе. Появление трещин и эрозий на поверхности веррукозных изменений отражает трансформацию в эрозивную фор му лейкоплакии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Кератозы — группа заболеваний, в основе которых лежат специфические изменения в эпителии. Физиологическим свойством эпителия слизистой оболочки полости рта является процесс ороговения. Различают несколько состояний, соответствующих нарушению нормального процесса ороговениях паракератоз, кератоз, гиперкератоз, лейкокератоз, акантоз, дискератоз. Подробно описаны элементы поражения, клиническое течение, диагностика, дифференциальная диагностика и лечение лейкоплакии, плоского лишая, системной красной волчанки при проявлении в полости рта.
Физиологическим свойством эпителия слизистой оболочки полости рта является процесс ороговения. Различают несколько состояний, соответствующих нарушению нормального процесса ороговения: паракератоз, кератоз, гиперкератоз, лейкокератоз, акантоз, дискератоз [6].
Паракератоз — неполноценное ороговение, когда в протоплазме клеток поверхностного слоя появляется кератин, но еще присутствуют ядра. Клетки эпителия теряют способность вырабатывать кератогиалин, связь между отдельными клетками нарушена, гистологически определяется разрыхление рогового слоя, частичное или полное исчезновение зернистого слоя. Паракератоз является нормальным состоянием большинства участков слизистой оболочки полости рта и как патологический процесс квалифицируется в ороговевающем плоском эпителии [10].
Кератоз — клиническое понятие, объединяющее группу заболеваний кожи и слизистой оболочки невоспалительного характера, характеризующихся утолщением ороговевающего слоя, образованием рогового слоя [5, 6].
Гиперкератоз — значительное увеличение рогового слоя по сравнению с толщиной его при кератозе. При этом процессе происходит также развитие зернистого слоя. В литературе встречается термин «лейкокератоз», употребляемый для обозначения участка гиперкератоза белой окраски [4, 6].
Акантоз— гистологический термин, характеризующий утолщение эпителия за счет усиленной пролиферации базального и шиповидного слоев. Процесс сопровождается удлинением межсосочковых выростов эпителия и более выраженным их ростом в соединительную ткань [6, 13].
Дискератоз — это патологический процесс, при котором происходит дискератинизация и дегенерация клеток шиповидного слоя, наблюдается дисплазия клеток, нарушаются соединения между ними, клетки располагаются хаотично [1, 3, 17].
Гранулез— увеличение количества рядов зернистого слоя или появление зернистого слоя там, где его не должно быть [19].
Папилломатоз— разрастание межэпителиальных соединительнотканных сосочков, которые могут достигать поверхности рогового слоя [6].
Гиперкератоз, гранулез, акантоз и папилломатоз относят к патоморфологическим процессам пролиферативного характера [8, 9].
ЛИТЕРАТУРА
1. Борк К., Бургдорф В., Хеде Н. Болезни слизистой оболочки полости рта и губ. Клиника, диагностика и лечение. Атлас и руководство.— М., 2011.
2. Александрова Л. Л., Рутковская А. С., Ромейко О. А., Якушевич О. О. // Стоматолог.— 2013.— № 4.— С. 72—75.
3. Гожая Л. Д., Талалай Т. Ю., Арунов Т.И. // Кафедра.— 2011.— № 38.— С. 30—33.
4. Данилевский Н. Ф., Урбанович Л. И. Кератозы слизистой оболочки полости рта и губ.— Киев, 1979.
5. Данилевский Н. Ф., Леонтьев В. К., Несин А. Ф., Рахний Ж. И. Заболевания слизистой оболочки полости рта.— М., 2001.
6. Луцкая И. К. Заболевания слизистой оболочки полости рта.— М., 2014.
7. Морозова С. И., Савельева Н. А. Заболевания слизистой оболочки рта.— М., 2012.
8. Герасимова Л. П., Чемикосова Т. С., Вильданов М. Н. и др. // Практич. медицина.— 2013.— № 4 (13).— С. 34—39.
9. Педорец А. П. Клинические особенности течения кератозов слизистой оболочки рта и пути их коррекции на фоне различной реактивности организма: Автореф. дис…. д-ра мед. наук.— Киев, 1996.
10. Yarom N. // Isr. Med. Assoc. J.— 2007.— Vol. 9, № 5.— P. 370—372.
11. Bai J. // J. Interferon Cytokine Res.— 2009.— Vol. 29, № 7.— P. 381—388.
12. Backman K, Jontell M. // Oral Dis.— 2007.— Vol. 13, № 4. — P. 402—406.
13. Ben Salem C. // Pharmacoepidemiol. Drug Saf.— 2008.— Vol. 17, № 7.— P. 722—724.
14. Yarom N. // J. Dent. Res.— 2009.— Vol. 88, № 5.— P. 427—432.
15. Colosanto S., Rossi L. // Minerva stomatol.— 2000.— Vol. 49, № 9.— P. 393—398.
16. Fujita Y. // Contact Dermatitis.— 2003.— Vol. 48, № 5.— P. 285.
17. Jokovic A., Locker D., Stephens M. // J. Dent. Res.— 2004.— Vol. 83, № 12.— P. 925—966.
18. Nanda A. // Вестн. дерматологии и венерологии.— 2002.— № 5.— С. 69.
19. Yamamoto Т., Nakane Т., Osaki Т. // J. Clin. Immunol.— 2000.— Vol. 20, № 4.— P. 294—305.
Ключевые слова: кератоз, лейкоплакия, плоский лишай, системная красная волчанка, слизистая оболочка полости рта
Автор(ы): Луцкая И. К., Зиновенко О. Г., Андреева В. А.
Медучреждение: Белорусская медицинская академия последипломного образования
Лейкоплакия ротовой полости является наиболее встречающимся предраковым состоянием. После 50-ти лет лейкоплакия диагностируется у 1% населения, при этом заболеваемость среди мужчин в два раза выше, чем среди женщин. Лейкоплакия полости рта проявляется распространенными или локальными очагами поражения, представляющими собой сероватые или белые бляшки самой различной локализации. Для лейкоплакии характерно малосимптомное и вялое течение с постепенным перерождением в раковое заболевание. Лечение лейкоплакии - это, прежде всего, устранение травматизации пораженного участка и коррекция причинной патологии.
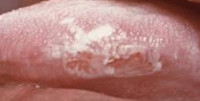


Общие сведения
Лейкоплакия – поражение слизистой оболочки рта, сопровождающееся ее повышенным ороговением (гиперкератозом). Характеризуется возникновением очагов уплотнения на слизистой щек, языка, уголков рта, чувством легкого жжения, зуда и стягивания. При соблюдении гигиенических мероприятий и проведении санации полости рта, устранении раздражающих факторов лейкоплакия может исчезнуть. Некоторые формы лейкоплакии подвержены злокачественному перерождению и подлежат хирургическому иссечению.

Причины лейкоплакии полости рта
Люди, у которых на слизистую полости рта часто воздействуют различные раздражители, более подвержены развитию лейкоплакии. В основном это активные курильщики и люди, злоупотребляющие крепкими сортами алкогольных напитков. Лейкоплакия может возникнуть вследствие постоянного приема горячей и острой пищи, пряностей. При длительном приеме некоторых лекарственных препаратов лейкоплакия может проявиться как побочное действие, особенно часто это случается у пожилых пациентов, которые принимают препараты разных фармакологических групп.
То есть, любые раздражители, вызывающие замещение слизистой оболочки на ороговевший эпителий, могут стать причиной лейкоплакии полости рта. Лейкоплакия не является самостоятельным заболеванием, поэтому при появлении белесых пятен на слизистой рта следует провести детальное обследование, чтобы выяснить основную причину синдрома лейкоплакии.
Раздражение слизистой оболочки рта и десны острыми краями зубов или коронок является постоянным травмирующим фактором, что и может стать причиной лейкоплакии. Неправильно установленный или некачественный зубной протез особенно в сочетании с другими факторами, у многих пациентов старческого возраста является основным патогенетическим звеном в развитии лейкоплакии и других заболеваний полости рта. У пациентов с ВИЧ-инфекцией лейкоплакия диагностируется в несколько раз чаще, как и пациентов, которые в течение жизни подвергались длительному воздействию ультрафиолетового излучения.
Исследования подтверждают, что в этиологии лейкоплакии имеет значение наследственная предрасположенность и наличие вируса папилломы человека типа 11 и 16. Гиповитаминозы, железодефицитные анемии, сахарный диабет и болезни органов желудочно-кишечного тракта являются основными эндогенными причинами лейкоплакии.
Клинические проявления лейкоплакии

Синдром лейкоплакии может появиться на любом участке, где имеется слизистая оболочка. Различают лейкоплакию влагалища, пищевода, шейки матки, мочевого пузыря и полости рта. Лейкоплакия в полости рта диагностируется раньше, чем в других органах. Ранняя диагностика позволяет вовремя назначить лечение и предотвратить малигнизацию.
В зависимости от месторасположения пораженных клеток и от основной причины лейкоплакии степень и тип ороговения эпителия может быть различным.
Очаг поражения лейкоплакией состоит из бляшек серого или белого цвета. Диаметр бляшек от 2-х до 4-х сантиметров, их количество вариабельно. Локализуются очаги лейкоплакии на слизистой оболочке щек, спайке губ, твердом нёбе, дёснах и дне рта. Обычно бляшки не возвышаются над поверхностью слизистой оболочки рта, кроме этого, сочетаясь с общей цианотичностью, участки лейкоплакии могут быть не заметны при невнимательном осмотре.
В тех случаях, когда очаги лейкоплакии возвышаются над поверхностью, они имеют неправильные фестончатые очертания, иногда острые неровные углы. Часто при таких лейкоплакиях поверхность очагов неоднородная и изъязвлена. На ощупь бляшки жесткие, шероховатые.
Формируются очаги лейкоплакии в течение нескольких месяцев, хотя в большинстве случаев они становятся заметными уже через две недели. Внешне участки лейкоплакии на перовом этапе возвышаются и выглядят слегка утолщенными. По прошествии времени они затвердевают и грубеют. Болезненность и другие субъективные ощущения отсутствуют, но иногда участки лейкоплакии более чувствительны к раздражителям, острее реагируют на горячую и холодную пищу.
Лейкоплакия является вялотекущей патологией, обычно ее симптомы то стихают, то нарастают на протяжении многих лет. Но однако, обратного развития лейкоплакия не принимает; со временем площадь поражения увеличивается, появляются трещины и изъязвления, бляшки буреют и становятся более плотными. Такое перерождение является неблагоприятным признаком и расценивается как предраковое состояние или же начало перерождения в раковое заболевание слизистой полости рта.
Волосистая лейкоплакия является атипичным вариантом течения заболевания и встречается в основном у ВИЧ-положительных пациентов и у пациентов со СПИДом, иногда волосистая лейкоплакия наблюдается у пациентов со СПИД-ассоциированным симптомокомплексом. Клинически ворсистая лейкоплакия характеризуется появлением белых бляшек, покрытых ворсинками. Поскольку участки лейкоплакии чаще располагаются на языке, то следует дифференцировать ее от кандидозного стоматита. Хотя у пациентов с ВИЧ-положительным статусом довольно часто волосистая лейкоплакия сочетается с кандидозным стоматитом.
Диагностика и лечение лейкоплакии полости рта
Во время визуального осмотра стоматолог может поставить предварительный диагноз, но для точной диагностики лейкоплакии необходимо проводить биопсию. Биопсию проводят под местным обезболиванием, и полученный материал исследуют в цитологической лаборатории.
Тактика лечения лейкоплакии полости рта сводится к устранению источника раздражения. Это минимизация или полный отказ от курения, коррекция зубных протезов, реставрация зубов при обломке их краев, обточка острых краев зуба. В тех случаях, когда причинами лейкоплакии явились внутренние заболевания, показана криодеструкция пораженных участков, коррекция основного заболевания и диспансерное наблюдение пациента.
Лейкоплакия является предопухолевым состоянием слизистой, и, если пятна лейкоплакии утрачивают блеск, поверхность становится шероховатой, покрывается разрастаниями и язвочками, то, как правило, прогноз в этих случаях неблагоприятный и лейкоплакия перерождается в рак полости рта. Примерно 10% случаев лейкоплакии слизистой оболочки рта заканчиваются малигнизацией.
Кератоакантома губ и слизистой рта – быстро развивающаяся эпителиальная опухоль из группы предраков, склонная к спонтанной регрессии. На красной кайме губ, в редких случаях на языке возникает безболезненное образование с углублением, заполненным роговыми массами. Пациентов с кератоакантомой не беспокоят дискомфортные ощущения, они жалуются исключительно на косметический дефект. Диагноз ставится на основании клинической картины и данных гистологического исследования биоптата пораженной области. Часто происходит произвольная инволюция новообразования, в других случаях для лечения применяются консервативные или хирургические методы в зависимости от формы и стадии патологии.
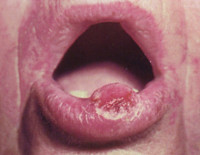
Общие сведения
Кератоакантома губ и слизистой рта представляет собой предраковое заболевание красной каймы губ и слизистой оболочки. Впервые болезнь была описана Дюпоном в 1930 году у пациента с поражением нижней губы. Новообразование имеет вид резко ограниченной и немного выступающей над окружающими тканями опухоли с углублением в виде кратера в центре. Его дно покрыто эпителием и заполнено роговыми массами. Кератоакантома губ и слизистой рта встречается у пациентов 50-70 лет, независимо от половой принадлежности с одинаковой вероятностью у мужчин и женщин. В стоматологи данному заболеванию придается особое значение из-за вероятности малигнизации и развития плоскоклеточного рака.

Причины кератоакантомы губ и слизистой рта
К настоящему моменту причины развития заболевания изучены недостаточно полно. Однако ученые сходятся во мнении, что возникновение кератоакантомы связано с наследственностью, комплексом канцерогенных факторов и снижением иммунитета. Провоцирующее влияние ультрафиолетового излучения подтверждается частотой локализации кератоакантомы кожи на участках тела, больше подверженных инсоляции. Вероятность поражения кератоакантомой нижней губы значительно выше, чем верхней. О негативном воздействии химических канцерогенов и их роли в патогенезе опухоли позволяет говорить высокая частота заболевания у рабочих, задействованных на производстве подобных веществ и имеющих с ними ежедневный контакт.
Кератоакантома может возникнуть в результате воздействия рентгеновского излучения как последствие рентгенотерапии или из-за радиационной загрязненности местности. Появление новообразования связывают с вирусом папилломы человека 9, 16, 19, 25 и 37 типа и его воздействием на структуру ДНК пораженной клетки. В пользу данных о влиянии иммуносупрессивных состояний на развитие данного новообразования свидетельствует резкое снижение общего числа Т-лимфоцитов на фоне сохранения нормальной концентрации В-лимфоцитов и сывороточных иммуноглобулинов.
Классификация кератоакантомы губ и слизистой рта
Выделяют типичную и атипичную форму заболевания. К типичным кератоакантомам относят солитарные куполообразные опухоли до 2 см в диаметре. Они имеют гладкую поверхность с центральным углублением, заполненным роговыми массами. На периферии новообразование образует плотный валик с множественными телеангиэктазиями. Для данного вида характерно цикличное течение и отсутствие рецидивов. Чаще всего типичные кератоакантомы начинают спонтанно регрессировать через 3 месяца после появления, но могут встречаться и персистирующие варианты.
К атипичным кератоакантомам относят гигантские, роговые, «стойкие», центробежные, множественные, грибовидные и мультинодулярные. В отличие от типичных форм они не склонны к инволюции, наоборот, носят персистирующий характер, часто достигают крупных размеров и прорастают в окружающие ткани. Если опухоль все-таки начинает регрессировать, на ее месте потом образуется рубец или плоская фиброзная бляшка.
Симптомы кератоакантомы губ и слизистой рта
Обычно заболевание поражает красную кайму губ, и в очень редких случаях очаг локализуется на языке. Сначала формируется серовато-красный узелок с небольшим вдавлением в центре. Далее течение кератоакантомы подвержено следующему циклу: фаза прогресса, фаза стабилизации и фаза регресса. Во время первой фазы отмечается интенсивный рост новообразования, в результате чего оно достигает 2-3 см в диаметре. Центральная воронка наполняется легко удаляющимися роговыми массами. При пальпации образование абсолютно безболезненно, подвижно, не спаяно с окружающими тканями. Пациенты часто игнорируют опухоль или приходят к врачу-стоматологу с жалобами на косметический дефект.
В фазе стабилизации процесс роста замедляется, и образование сохраняется в таком виде более месяца без изменения формы и размера. Далее в большинстве случаев начинается фаза регресса, при которой происходит обратное развитие кератоакантомы с уменьшением в размерах и отторжением роговых масс. Процесс может занять несколько месяцев, после чего опухоль исчезает с образованием атрофического рубца. При неблагоприятном исходе происходит малигнизация новообразования.
Диагностика и лечение кератоакантомы губ и слизистой рта
Для диагностики кератоакантомы используют данные объективного осмотра и гистологическое исследование биоптата из очага поражения. Принципиальным моментом является взятие контрольного образца именно в зоне валика. Для кератоакантомы характерно нахождение эпителиальной ткани в состоянии акантоза, могут обнаруживаться эпителиальные «шипы», глубоко погруженные в соединительную ткань. В «шипах» отмечается состояние клеточного полиморфизма, реже – дискератоз. В гистологическом образце кератоакантомы отсутствуют атипичные клетки. Заболевание необходимо дифференцировать от плоскоклеточного рака, при котором образование имеет более плотную консистенцию и кровоточит после удаления роговых масс, а гистологически характеризуется наличием атипичных клеток. Бородавчатый предрак, папиллома и кожный рог в отличие от кератоакантомы не имеют в своей структуре центрального вдавления, заполненного роговыми массами.
Если по истечении 3-х месяцев с момента появления опухоли отсутствуют признаки инволюции, начинают консервативную терапию. Для этого используют мази с цитостатиками (проспидия хлорид, фторурацил), инъекции иммуномодуляторов (интерферон) и близкофокусную рентгенотерапию. При отсутствии эффекта рекомендуется удаление новообразования, которое можно проводить как посредством традиционного иссечения при помощи скальпеля, так и с применением низкотравматичных методов лазерной и электрокоагуляции, криодеструкции. Если для врача принципиально провести полноценное гистологическое исследование, лучше выбрать метод электрокоагуляции или лазерный нож – в этих случаях удается максимально сохранить структуру опухоли. Все эти операции хорошо переносятся пациентами и имеют короткий восстановительный период.
Прогноз и профилактика кератоакантомы губ и слизистой рта
В целом прогноз заболевания благоприятный: кератоакантома склонна к инволюции и хорошо поддается консервативной терапии. В тех случаях, когда отсутствуют признаки регресса, своевременное медицинское вмешательство позволяет не допустить малигнизации процесса и развития плоскоклеточного рака. Для профилактики необходимо максимально снизить контакт с канцерогенными веществами, пройти обследование на наличие вируса папилломы человека и при необходимости провести лечение, не подвергать себя излишней инсоляции и остерегаться зон с неблагоприятным радиационным фоном. Рекомендуется также отказаться от курения, придерживаться здорового питания и укреплять иммунитет.
Актинический кератоз – это широко распространённое (особенно среди пожилых людей) заболевание с медленным, неуклонно прогрессирующим течением, возникновение которого спровоцировано воздействием на кожу прямых солнечных лучей. Первичным элементом является овальное шелушащееся пятно, локализующееся на открытых участках кожи, достаточно быстро трансформирующееся в кератоакантому – доброкачественное новообразование, расположенное в эпидермисе и верхних слоях дермы. Самочувствие пациентов не нарушено. Возможно как саморазрешение процесса, так и перерождение в рак. Диагностика строится на основании данных биопсии. Лечение аппаратно–косметическое или радикально-хирургическое.
МКБ-10
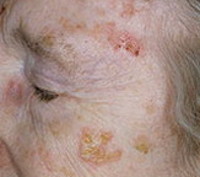
Общие сведения
Заболевание, известное как актинический кератоз, по статистике встречается у каждого четвёртого человека старше 45 лет и составляет примерно 14% всех обращений к дерматологу. В клинической дерматологии оно также носит название «солнечного кератоза» или «сенильной акантомы». Несмотря на явную причину болезни – длительную гиперинсоляцию - недуг внесезонный. Актинический кератоз обладает кумулятивной составляющей: на протяжении десятка лет, подвергаясь постоянному воздействию солнечных лучей, кожа бессимптомно «копит» их негативное влияние. И только с возрастом, на фоне ослабевающего иммунитета, проявляются первые симптомы болезни. При этом человек может не загорать, не иметь никакого контакта с солнцем длительный период времени – первичные элементы всё равно появятся на открытых участках кожного покрова.
Иногда первопричиной высыпаний становится приём антибиотиков, повышающий сенсибилизацию кожи, ношение тесной одежды, вызывающее трение на некоторых участках дермы, гормональная перестройка организма. По своей природе первичные элементы актинического кератоза - не что иное, как уплотнение рогового слоя эпидермиса. Возможность их перерождения в злокачественные формы рака кожи определяет актуальность знакомства с данным заболеванием.

Причины
Причина, вызывающая актинический кератоз, одна – это длительная гиперинсоляция, постоянное ультрафиолетовое облучение с определённой длиной волны солнечного спектра (от 280 до 320 нм). Но факторов, участвующих в возникновении и развитии заболевания, много. Прежде всего, климат. Люди, живущие высоко в горах, в экваториальном, субэкваториальном, тропическом поясе, где солнечных дней в году практически 365, а температура летом достигает >35°С, имеют самый большой индекс заболеваемости актиническим кератозом. Усугубляет риск возникновения патологии работа на открытом воздухе.
Второй важный фактор - возраст. Сам термин «сенильная акантома» указывает на то, что это болезнь пожилых. Все, кому за 50, находятся в группе риска. Третий фактор риска – светлый цвет кожи, волос и глаз. Блондины с минимальным количеством пигментных клеток, выступающих в данном случае своеобразной защитой от гиперинсоляции, болеют в три раза чаще обладателей смуглой кожи, чёрных волос и карих глаз. Своеобразным «предсказателем» появления актинического кератоза в старости являются веснушки у молодых. Не последняя роль в возникновении заболевания принадлежит солнечным ожогам, которые раз за разом «подготавливают» кожу к дебюту заболевания; наследственность, стрессы и тяжёлые соматические недуги, заставляющие пациентов принимать гормоны, иммунодепрессанты, химиотерапию.
Патогенез
Актинический кератоз ничем не проявляет себя на протяжении десятилетий. Кожа всё это время не меняет своей структуры под воздействием ультрафиолета, она накапливает негативное влияние солнца в своих слоях. Это называется латентным, скрытым периодом болезни. С возрастом на фоне ослабевающего иммунитета поверхностный слой кожи начинает постепенно меняться. Часть клеток эпидермиса становятся недифференцированными, из них образуется очаг преинвазивного рака, который не прорастает через основание эпителия, а «ползёт» по базальному слою.
В процессе такого распространения атипичные клетки заменяют собой нормальный эпителий, эпидермис теряет защитную функцию, в нём ускоряются процессы ороговения. Со временем наступает час «икс», когда атипичные клетки нарушают целостность базальной мембраны, проникают в дерму, где создают новый очаг уже злокачественной опухоли. Вплоть до момента нарушения целостности базального слоя эпидермиса заболевание может внезапно саморазрешиться.
Классификация
Классифицируют актинический кератоз исключительно по патоморфологическим изменениям в слоях кожи. По локализации активного процесса в эпидермисе и дерме принято выделять типичные варианты заболевания:
- Гипертрофический актинический кератоз, когда в эпидермисе появляются атипичные крупно ядерные клетки, вырабатывающие светлый и тёмный кератин. Именно чередование слоёв кератина является диагностическим признаком актинического кератоза.
- Пигментным актиническим кератозом называют скопление большого количества клеток меланина, окрашивающего очаг локализации в тёмно-коричневый цвет в базальном слое эпидермиса.
- Лихеноидный актинический кератоз характеризуется активными процессами на границе базального слоя эпидермиса и верхних слоёв дермы, где на «изъеденном» кератозом базальном слое эпидермиса формируются лимфоцитарные инфильтраты из клеток дермы.
- Пролиферативный актинический кератоз возникает на фоне эластоза (коллоидной дистрофии глубоких слоёв дермы), связан с прорастанием в кожу клеток эпидермиса и образованием очагов гиперкератоза.
- Атрофический актинический кератоз локализуется в верхних слоях дермы, истончая и разрушая их локально, путём образования специфических «лакун» и трещин.
- Отличительной особенностью акантолитического актинического кератоза является эластоз с образованием эпителиально-соединительнотканных очагов в глубине дермы над уже существующими «лакунами» и «трещинами». Эти локальные опухолевидные образования растут к поверхности кожи.
- Боуэноидный (бовеноидный) вариант актинического кератоза – начальная стадия рака, характеризуется скоплением дисплазированных атипичных клеток и в эпидермисе, и в верхних слоях дермы. Атипичные клетки находятся в так называемом «динамическом равновесии»: сколько атипичных клеток появляется, столько же их гибнет.
По нестандартным первичным проявлениям различают атипичные формы актинического кератоза:
- Буллёзный актинический кератоз, в основе которого лежит инфильтрация дермы нейтрофилами с образованием мини-абсцессов в сосочковом слое.
- Педжетоидный актинический кератоз, когда в верхнем слое эпидермиса появляются атипичные педжетоидные (предмеланомные) клетки.
Симптомы актинического кератоза
Начинается заболевание неожиданно, с бессимптомного появления на открытых участках кожного покрова шелушащихся, чуть инфильтрированных красноватых пятен небольшой величины, до 1 см в диаметре, с чёткими границами. Чаще других в процесс вовлекается кожа спинки носа, где на фоне пятна можно увидеть телеангиоэктазии. Это - эритематозная форма болезни. Если процесс локализуется на лбу и верхнем веке, первичным элементом является бляшка с толстыми роговыми чешуйками (кожный рог), это – гипертрофический, или роговой вариант недуга. Диаметр таких бляшек до 4 см, при их снятии появляется мини-кровотечение и болезненность, а иногда обнажается эрозивная поверхность или островок атрофии.
Проявления зависят от формы актинического кератоза, связи первичного элемента с эпидермисом, дермой. При педжетоидной форме заболевания высыпания напоминают себорейную бородавку из-за формы и коричневой окраски. Так проявляется пигментная, или папилломатозная форма болезни. Актинический кератоз часто локализуется на нижней губе, где возникают трещины и эрозии – это актинический хейлит. От появления сыпи страдают также шея, плечи, кисти, предплечья, ушные раковины, щёки, волосистая часть кожи головы. Иногда высыпания локализуются на спине и верхней трети живота - в зависимости от открытых частей тела, наиболее часто подвергающихся загару.
Появившаяся сыпь может самопроизвольно исчезнуть в одном месте, но тут же высыпать в другом, а может регрессировать полностью. Это зависит от иммунитета пациента и от количества накопленной в коже «отрицательной» солнечной энергии. Если же болезнь прогрессирует, то очень медленно. Актинический кератоз требует к себе постоянного внимания, поскольку через несколько лет возможно его озлокачествление: вокруг бляшек появляется воспалительный ободок, болезненность и зуд.
Диагностика
Диагностируется актинический кератоз на основании клинических признаков и гистологического исследования. Дифференциальный диагноз подтверждается только с помощью биопсии. Необходимо отличать актинический кератоз от проявлений:
- себореи;
- доброкачественного лихена;
- сенильного лентиго;
- красной волчанки;
- веррукозного невуса;
- псориаза;
- красного плоского лишая;
- дерматофитии туловища;
- болезни Боуэна;
- хондродерматита;
- прокератоза;
- кератоакантомы;
- плоскоклеточного и базальноклеточного рака кожи;
- злокачественной меланомы;
- радиационного дерматита.
Лечение актинического кератоза
Способ лечения для каждого пациента с актиническим кератозом врач-дерматолог подбирает индивидуально на основании полного клинико-лабораторного обследования. При доброкачественном сенильном кератозе используют аппаратные методы удаления образований. Наиболее атравматична, безболезненна и результативна лазерная коагуляция, наиболее популярный и доступный по цене - метод криодеструкции. При намёке на перерождение показана консультация дерматоонколога и хирургическое вмешательство.
Профилактика
Предотвратить появление актинического кератоза сложно. Мы все – дети солнца. Биологически зависим от него, любим загорать, гулять, путешествовать, заниматься спортом на открытом воздухе. Однако, чтобы к 40 годам не получить проблемную кожу с тенденцией к локальному раковому перерождению, необходимо знать меру в общении со Светилом: загорать в положенные для этого часы (с 10 утра до 14 дня); использовать кремы для защиты кожи от ультрафиолета, в том числе, при необходимости и зимой; носить удобную солнцезащитную одежду и очень критично относиться к искусственному загару круглый год. При первых признаках роста родинки или любой другой «бляшки» нужна срочная консультация дерматолога, поскольку спрогнозировать дальнейшее развитие заболевания практически невозможно.
1. Особенности патогенеза, клинической картины и лечения актинического кератоза/ Васенова В.Ю., Бутов Ю.С., Иванова М.С.// Российский журнал кожных и венерических болезней. - 2017.
2. Распространенность различных форм актинического кератоза/ Курбанова Б.Ч.// Бюллетень науки и практики. - 2019.
3. Морфологические особенности актинического кератоза/ Хлебникова А.Н., Бобров М.А., Селезнева Е.В., Чанглян К.А.// Российский журнал кожных и венерических болезней. - 2012.
Читайте также:

