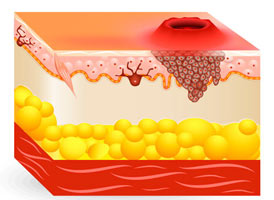
Карцинома что это такое и сколько проживет человек кожи
Обновлено: 27.04.2024
Все новообразования кожи условно принято разделять на доброкачественные, предраковые и злокачественные. К злокачественным новообразованиям относят следующие формы рака:
- Сквамозно-клеточная карцинома – развивается из клеток поверхностного шара эпидермиса;
- Базалиома, или базальноклеточный рак кожи – берет начало из базального слоя эпидермиса;
- Меланома – относится к пигментообразующим опухолям. Клетка родоначальница – меланоцит. Особо агрессивная форма рака кожи;
- Аденокарцинома – одна из редких форм злокачественных опухолей кожи, которая развивается из железистых клеток – сальных или потовых.
Аденокарцинома локализуется в участках, которые богаты на сальные и потовые железы. Для аденокарциномы характерен медленный рост, но в случае упорного игнорирования всех симптомов фото аденокарциномы кожи особо больших размеров можно найти в интернете. Каждый должен понимать, что в случаях, когда аденокарцинома кожи достигает таких размеров, происходит ее проникновения в мышечно-связочный аппарат, что носит более тяжелые последствия.
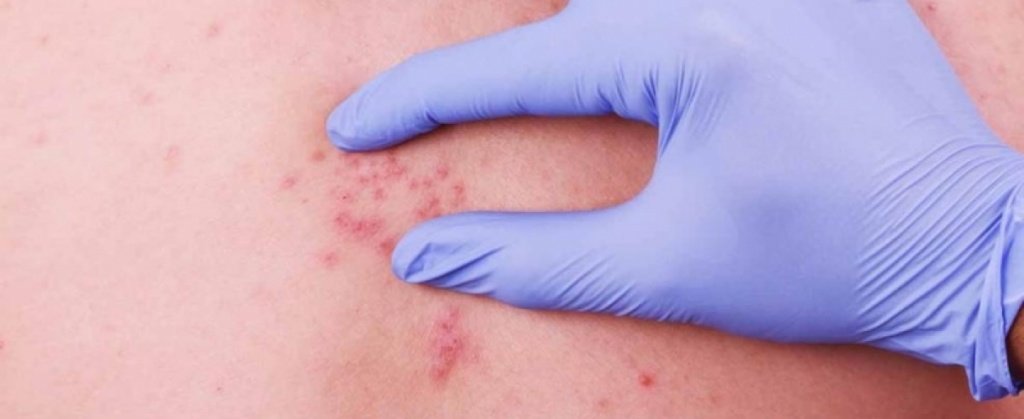
В Юсуповской больнице работают долгое время с пациентами с аденокарциномами кожи. Фото каждого случая аденокарциномы хранятся в базе больницы. Наши специалисты быстро диагностируют и устанавливают диагноз, с последующим лечением, тем самым, не допуская запущенности состояния.
Придя в Юсуповскую больницу, ощущаешь, что принял правильное решение. Так как сюда обращаются множество людей, которые столкнулись с диагнозом рака кожи, специалисты легко находят подход. Режим работы больницы порадует и подойдет каждому, поскольку здесь круглосуточно без выходных и праздником рады оказывать помощь. Каждого пациента встретят, поймут и обязательно помогут. Приветливый, отзывчивый, внимательный и, что самое главное, компетентный и квалифицированный персонал приложит максимум усилий для удовлетворения потребностей любого пациента. Услуги предоставляются на высочайшем европейском уровне. Специалисты работают на новейшей технике, обследования и лечения ведется по последним новшествам и достижениям как мировой медицины, так и на основании собственных исследований.
Если необходима квалифицированная помощь, то незамедлительно записывайтесь на прием в Юсуповскую больницу. Это можно сделать, позвонив по номеру или записаться в онлайн режиме. Именно здесь быстрое решение наболевших проблем, которые легко решат специалисты этой больницы.
Симптомы аденокарциномы кожи
Причинами возникновения аденокарциномы кожи некоторые ученые считают даже нерациональное питание и ожирение. Так же к этиофакторам относят отягощённый анамнез, факторы окружающей среды и метаболические заболевания. Классификация условно разделяет аденокарциномы кожи на серозные и слизисто-секреторные, в зависимости от вырабатываемого секрета.
На начальных стадиях долгое время заболевание протекает незаметно, при этом у пациента вообще отсутствуют жалобы. Но со временем прогрессирование процесса появляются первые жалобы. Новообразование имеет вид уплотнения, что поднимается над поверхностью кожи. На нем со временем могут появляться язвочки, возникают воспалительные явления и кровоточивость. Появляется боль, дискомфорт, слабость, плохой аппетит сонливости и усталость. При пальпации обнаруживаются увеличение регионарных лимфатических узлов.
Диагностика аденокарциномы кожи
В любом случае все начинается со сбора жалом, анамнеза, осмотра, пальпации, перкуссии, аускультации. Далее проводят ряд лабораторных и инструментальных методов исследования. В общем анализе крови чаще всего есть признаки анемии.
В случае аденокарциномы кожи необходимо проводить дифференциальный диагноз из другими формами рака кожи и с целлюлитом. Окончательно расставить все точки поможет гистологическое исследование материала.
Компьютерная томография, рентгенологические исследования, ультразвуковая диагностика применяются для исключения метастатического процесса. Подробно исследуются и регионарные лимфатические узлы, вплоть до цитологического исследования.
Лечение и прогноз при аденокарциноме кожи
Наиболее частым методом лечения аденокарциномы кожи является – хирургический метод лечения. При аденокарциноме коже возникает необходимость в удалении новообразования вместе со здоровыми тканями.
Альтернативным методом выступает так же радиологическая терапия. Химиотерапия применяется после радикальных методов. Лучевая, фотодинамическая, интерферонотерапия также широко применимы в практике ведущих специалистов.
Прогноз при аденокарциноме кожи зависит от стадии, распространенности, наличия метастазов, строения, состояния макроорганизма, наличия коморбидной патологии и др. Чем раньше установлен диагноз – тем благоприятней прогноз.
Работники - фанаты своего дела, постоянно улучшают свои знания и навыки, делятся и обмениваются опытом с коллегами ближнего и дальнего зарубежья. Именно здесь ответят на все волнующие вопросы, проинформируют о возможных вариантах лечения и рисках, подберут наиболее подходящий конкретно для каждой проблемы. Для пациентов Юсуповской больницы созданы максимально комфортные условия пребывания. Комнаты очень светлые, просторные и уютные. Не забыли позаботиться и о досуге.
Для консультации у специалистов Юсуповской больницы необходимо записаться на консультацию по телефону или в онлайн режиме.
Один из самых распространенный типов раковых опухолей у людей – карцинома. Этот тип неоплазии, злокачественного роста, который зарождается в тканях, которые покрывают как внешние поверхности тела, так и внутренние полости. Этот вид онкологии относится к опухолям эпителиального происхождения.
Акции

Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.

«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!

Консультация врача-хирурга по поводу операции бесплатно!
- Врачи
- Цены
- Липома
- Рак губы
- Фиброма
- Карцинома
- Аденома
- Саркома
- Кератома
- Гемангиома
- Базалиома – базальноклеточный рак кожи
- Рак кожи
- Опухоли соединительной, подкожной и других мягких тканей
- Меланома кожи
Содержание статьи:
Общие данные
В большинстве случаев эти типы опухолей, которые называют карциномой, происходят их клеток особых зародышевых листков – эктодермального либо энтодермального, образующих ткани тела в период эмбриогенеза (развития зародыша). Карцинома считается опухолью, тканью, которая, по предположению ученых, берет основу из эпителиальных (покровных) тканей, генетический материал которых повреждается или изменяется, в результате клетки подвергаются трансформации, начинают проявлять аномальные свойства и злокачественность.
Кроме того, будут характеризоваться как карцинома и те злокачественные опухоли, которые состоят из клеток, подвергшихся трансформации, которые имеют специфические характеристики на молекулярном, гистологическом и клеточном уровне, типичные для эпителиальной ткани.
По данным ВОЗ на долю карцином приходится ежегодно до 9,5 млн смертей. Лечение этих видов рака (карциномы) достаточно трудная задача, показатели выживаемости очень разнятся. Участки органов, часто поражаемые карциномами, включают:
- легкое;
- грудь;
- простату;
- толстую и прямую кишку;
- поджелудочную железу.
Причины возникновения карцином
Пока точные причины, по которой развиваются разные типы рака, включая карциному, не определены. Но ученые выделили ряд факторов, предрасполагающих к развитию патологии:
- гены (наследование определенных дефектов);
- влияние химических факторов (например, ароматические амины или углеводороды);
- физические влияния (ионизирующие излучения, ультрафиолет);
- биологические факторы (заражение определенными онкогенными вирусами – гепатит, папилломавирус);
- расстройства гормонального статуса – нарушение метаболизма определенных гормонов.
Типы карциномы, классификация
Хотя карциномы могут возникать во многих частях тела, наиболее распространены следующие типы карциномы:
- базальноклеточная карцинома;
- плоскоклеточная карцинома;
- почечно-клеточный рак;
- протоковая карцинома in situ (DCIS);
- инвазивный протоковый рак;
- аденокарцинома.
Основа классификации карцином – тип клеток и их локализация, а также стадии карциномы.
Карциномы могут распространяться на другие части тела или ограничиваться основным местом. Заболевание имеет различные формы, в том числе:
Важно знать также признаки опухоли в разных стадиях развития.
Стадия 1 – опухоль имеет размер не более 20 мм, нет метастазов в лимфатических узлах, в области внутренних органов.
Стадия 2 – опухоль не более 5 см в диаметре, в лимфоузлах определяются единичные метастазы.
Стадия 3 – опухоль превышает 50 мм диаметром, есть массивные метастазы в области лимфоузлов.
Стадия 4 – определяются отдаленные метастазы по всему организму.
Карцинома: симптомы
Врачи дают описание того, как выглядит тот или иной тип карциномы.
- Базально-клеточный рак часто выглядит так:
- открытые язвы;
- красные пятна;
- розовые наросты;
- блестящие шишки или шрамы.
Если выявлена базальноклеточная карцинома, вероятно, она возникла из-за слишком длительного пребывания на солнце. Возможно, было несколько серьезных солнечных ожогов или в течение жизни человек много времени проводил на солнце.
- Плоскоклеточная карцинома. Этот рак также может быть обнаружен на коже и в других частях тела, таких как выстилка клеток:
- определенных органов;
- пищеварительного тракта;
- дыхательных путей.
Когда плоскоклеточный рак развивается в коже, он часто обнаруживается на участках, подверженных воздействию солнца, таких как:
- лицо;
- уши;
- шея;
- губы;
- тыльная сторона ладони.
Плоскоклеточная карцинома, которая развивается на коже, имеет тенденцию к росту и распространению больше, чем рак базальных клеток. В редких случаях он может распространяться на лимфатические узлы.
На фоне карциномы возможен синдром интоксикации с лихорадкой, потерей аппетита и веса, слабостью, локальные изменения в области пораженной кожи, изменение цвета, уплотнение. Если поражен внутренний орган, страдают его функции.
Диагностика
Постановкой диагноза занимаются онкологи, они помимо оценки жалоб и осмотра, назначают целый ряд обследований. К ним относят:
- полное лабораторное обследование крови и мочи, включая анализ на онкомаркеры;
- эндоскопические исследования респираторного тракта и пищеварительной трубки;
- рентгенографию предполагаемого места опухоли для выявления повреждений окружающих тканей;
- КТ и МРТ для уточнения размера опухоли, определения метастазов;
- биопсию подозрительного очага для подтверждения типа рака Источник:
Скрининг и ранняя диагностика гепатоцеллюлярной карциномы. Кириенко В.Т., Зайцев И.А., Грушкевич В.В., Потий В.В. Актуальная инфектология, 2018. с. 70-76 .
Методы лечения
Лечение карциномы варьируется в зависимости от типа, местоположения и степени заболевания, но может включать:
- Хирургию. В зависимости от типа рака, карциному можно лечить с помощью хирургического удаления раковой ткани, а также некоторых окружающих тканей. Минимально инвазивные хирургические методы лечения могут помочь сократить время заживления и снизить риск инфицирования после операции.
- Лучевую терапию. Может использоваться в сочетании с хирургическим вмешательством и/или химиотерапией. Передовые методы лучевой терапии используют визуализацию до и во время лечения целевых опухолей и разработаны, чтобы помочь сохранить здоровые ткани и окружающие органы.
- Химиотерапию. Она лечит карциному с помощью лекарств, предназначенных для уничтожения раковых клеток во всем теле или в определенной области. В некоторых случаях химиотерапия может использоваться в сочетании с другими видами лечения, такими как лучевая терапия или хирургическое вмешательство Источник:
Скрининг и ранняя диагностика гепатоцеллюлярной карциномы. Кириенко В.Т., Зайцев И.А., Грушкевич В.В., Потий В.В. Актуальная инфектология, 2018. с. 70-76 .
Карцинома: прогноз
Важно понимать, что означает диагноз. Это злокачественная опухоль, которую нужно лечить как можно раньше. При локальном поражении прогноз наиболее благоприятный, при метастазировании проводят поддерживающее лечение, которое улучшает качество жизни пациента.
Рекомендации
Для рака кожи основные рекомендации – это снизить облучение кожи УФ-лучами и оградить себя от влияния потенциальных канцерогенов. В целом, ведение здорового образа жизни с рациональным питанием, дозированными нагрузками помогает снизить риск онкологии.
Источники статьи:
- Инвазивные методы лечения гепатоцеллюлярной карциномы. Исмаилова Г., Енин Е., Каниев Ш., Таджибаев Т., Байшалова А., Шорманов А., Баймаханов Б. Клиническая медицина Казахстана, 2017. с. 11-13
- Скрининг и ранняя диагностика гепатоцеллюлярной карциномы. Кириенко В.Т., Зайцев И.А., Грушкевич В.В., Потий В.В. Актуальная инфектология, 2018. с. 70-76 Merkel cell carcinoma. Jürgen C. Becker, Andreas Stang, James A. DeCaprio, Lorenzo Cerroni, Celeste Lebbé, Michael Veness, Paul Nghiem Lobular Carcinoma in Situ. Hannah Y Wen, MD, PhD and Edi Brogi, MD, PhD
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Рак кожи — это общее название для злокачественных новообразований, формирующихся из клеток кожи и соединительных тканей. На различные виды рака кожи приходится большинство всех случаев онкопатологий в мире.
Акции

Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.

«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!

Консультация врача-хирурга по поводу операции бесплатно!
- Врачи
- Цены
- Липома
- Рак губы
- Фиброма
- Карцинома
- Аденома
- Саркома
- Кератома
- Гемангиома
- Базалиома – базальноклеточный рак кожи
- Рак кожи
- Опухоли соединительной, подкожной и других мягких тканей
- Меланома кожи
Содержание статьи:
Рак кожи — группа злокачественных новообразований, сформированных из клеток кожи и соединительной ткани. Это самое распространенное из всех онкозаболеваний.
Виды рака кожи
Выделяют 3 основных вида рака кожи: плоскоклеточный, базалиома и меланома.
- Базалиома — базальноклеточный рак. Выглядит как родимое пятно, плотный узелок или кровоточащая язва. Наименее склонен к метастазированию, поэтому наименее опасен.
- Плоскоклеточной рак кожи возникает в местах травматизации мягких тканей. Выглядит как небольшой узелок, может иметь форму гриба либо цветной капусты. Нередко кровоточит, покрывается язвами и корочками. Быстро метастазирует.
- Меланома — рак кожи, развивающийся из пигментных клеток дермы меланоцитов либо невусов (родимых пятен). Выглядит как быстрорастущая родинка. Характеризуется агрессивным течением и быстрым метастазированием.
Статистика заболеваемости
Рак кожи в 30% случаев развивается из имеющейся родинки и в 70% маскируется под нее. Чаще возникает на открытых участках, поэтому относительно легко обнаруживается. В смертности из-за рака кожи 75% — доля меланомы. Неблагоприятная наследственность увеличивает риск развития опухолей на 50%, регулярный загар в солярии — на 75%, а солнечный ожог на 100%. При выявлении рака кожи на 4-й стадии вероятность летального исхода — 90%. Полное выздоровление возможно при ранних этапах лечения Источник:
Ю.А. Гончарова. Рак кожи // Главный врач Юга России, 2015, № 2(43), с.25-30. .
Классификация рака кожи
Опухоли дермы классифицируют:
- по глубине прорастания;
- толщине;
- схеме роста;
- объему поражения;
- стадиям.
Выделяют 5 уровней прорастания новообразований:
- в эпидермис;
- верхние отделы сосочкового слоя дермы;
- весь сосочковый слой дермы;
- ретикулярную дерму;
- подкожно-жировую клетчатку.
По толщине опухоли кожи бывают:
- до 1 мм;
- 1,01 – 2 мм;
- 2,01 – 4 мм;
- более 4 мм.

ДЕРМАТОСКОП HE DELTA 20 PLUS
Аппарат представляет собой трубку с окуляром, внутри которого располагается лупа с мощностью увеличения до 10–20 раз, прозрачная пластина, неполяризованный источник света.
- получение мгновенного результата исследования;
- неинвазивность;
- полная безопасность технологии;
- специальная подготовка к процедуре не требуется;
- длительность обследования 3-5 минут;
- отсутствие противопоказаний.
По схеме роста различают опухоли дермы:
- Поверхностные — встречаются в 70% случаев, выглядят как пятно с неровными границами и неравномерным окрасом. В течение долгого времени протекают доброкачественно, после чего перерождаются и начинают расти внутрь. Хорошо лечатся.
- Узловые — похожи на шишки. Глубоко прорастают в кожу и часто метастазируют. Чаще — черного цвета. Своевременно диагностируются 10-15% случаев.
- Злокачественные лентиго — пятна с неравномерным окрасом. Чаще развиваются на открытых для солнца местах. Растут 10–20 лет, редко метастазируют. Диагностируются преимущественно в пожилом возрасте.
- Акральные лентигинозные опухоли — черные и коричневые пятна на ступнях, ладонях и под ногтями. Быстро прогрессируют. Наиболее злокачественные Источник:
В.М. Литвиненко. Рак кожи: причины возникновения, классификация, способы лечения и профилактика // Наука, техника и образование, 2014. .
В зависимости от объема поражения опухоли дермы бывают:
- первичными;
- с поражением регионарных лимфатических узлов;
- с отдаленными метастазами.
При категоризации учитывают скорость роста, наличие или отсутствие изъязвлений.
С учетом перечисленных факторов различают стадии рака кожи:
1 стадия. Размер 1 мм. Без изъязвлений.
2 стадия. Размер 2 мм. Возможны изъязвления и лучеподобные разрастания на коже.
3 стадия. Увеличение размера опухоли. Поражение близлежащих тканей и лимфоузлов. Изъязвления. Ухудшение общего состояния больного.
4 стадия. Обширное поражение близлежащих и отдаленных тканей, лимфоузлов и органов.
Стадии развития заболевания в соответствии с системой TNM
Наиболее точная классификация рака кожи TNM разработана американским комитетом по изучению рака. Она учитывает толщину опухоли и скорость деления раковых клеток. Критерий Т определяет распространенность, N — наличие либо отсутствие метастазов в регионарных лимфоузлах, М — наличие либо отсутствие отдаленных метастазов. Каждый критерий индексируют — от 0 (отсутствие) до 4 (максимум).
Стадирование позволяет врачу определить наиболее эффективную лечебную тактику.
Причины развития рака кожи и способствующие факторы
Причины возникновения рака кожи — мутации ДНК, вызванные:
- УФ-излучением;
- наследственной предрасположенностью.
Вероятность заболеть выше у людей со светлой кожей, большим количеством родинок (особенно несимметричных и возвышающихся над дермой), после солнечного ожога, постоянного травмирования в одном и том же месте, а также с ослабленным иммунитетом.
Симптомы
Первый признак рака кожи — появление новой родинки или пигментного пятна либо изменение имеющихся. Повод для обращения к врачу — обнаружение двух из перечисленных признаков:
- быстрый рост;
- изменение структуры (обычная родинка становится мягкой либо плотной);
- асимметрия;
- неровные края;
- неравномерный цвет;
- диаметр 6 мм и более.
Чаще рак кожи развивается на ногах у женщин, на туловище у мужчин и в верней части спины независимо от пола. Сопутствующие симптомы (развиваются в течение нескольких недель или нескольких месяцев):
- воспаление по краям;
- зуд, жжение, покалывание в тканях родинки;
- шелушение, формирование «корочек»;
- кровоточивость;
- трещины и изъязвления;
- появление новых образований вокруг основного очага.
Это повод для немедленного обращения к врачу.
Методы диагностики рака кожи
Окончательный диагноз ставят после удаления опухоли и гистологического анализа ее тканей. Предоперационная биопсия может спровоцировать рост новообразования, поэтому противопоказана.
Предварительный диагноз ставят после сбора анамнеза, осмотра, пальпации лимфатических узлов, дерматоскопии. Наличие метастазов определяют с помощью, КТ МРТ, ПЭТ, рентгенограммы, сканирования костей, анализа крови на ЛДГ и биохимию, радиоизотопного исследования.
Методы лечения рака кожи
Хирургическими методами лечат злокачественные опухоли дермы на начальных стадиях. В ходе операции опционально удаляют лимфатические узлы. После операции, подтверждения диагноза и стадирования лечебную схему прицельно корректируют. Иногда проводят повторное широкое иссечение близлежащих тканей.
Если опухоль была на пальце, может потребоваться его ампутация. Метастазирующие новообразования иссекают, чтобы продлить жизнь пациента и улучшить ее качество.
Для уничтожения раковых клеток используют химиотерапию. Лекарства принимают внутрь или вводят внутривенно. С кровотоком они разносятся по организму, попадают в лимфатические узлы и внутренние органы, где атакуют клетки опухоли. Лечение проводят курсами по несколько недель. Химиотерапию назначают при распространенных новообразованиях Источник:
Boada A.LeadershipintheTreatmentofSkinCancer // ActasDermosifiliogr . Jul-Aug 2019;110(6):423. doi: 10.1016/j.ad.2019.03.003. Epub 2019 Apr 18. .
Иммунотерапия помогает организму распознавать и уничтожать клетки опухоли. При лечении используют моноклональные антитела, цитокины, интерфероны, вакцины и специальные кремы.
Радиолучевую терапию применяют на 2-й стадии заболевания и назначают после операции для предупреждения рецидивов. На стадии метастазирования метод используют в качестве паллиативного лечения.
Комбинированное лечение состоит из предоперационной лучевой терапии и хирургического удаления опухоли с метастазами. Индивидуальную схему для каждого больного подбирает врач-дерматоонколог. Она зависит от стадии заболевания, локализации опухоли, состояния здоровья пациента.
Прогнозы
Стандартный показатель прогноза для жизни пациента — коэффициент выживаемости. По данным Американского комитета изучения рака при лечении рака кожи:
- 1-й стадии — 5-летняя выживаемость 92–97%, 10-летняя — 86–95%.
- 2-й стадии — 5-летняя выживаемость 53–81%, 10-летняя — 40–67%.
- 3-й стадии — 5-летняя выживаемость 40–78%, 10-летняя — 24–68%.
- 4-й стадии — 5-летняя выживаемость 15–20%, 10-летняя — 10–15%.
Прогноз хуже при поражении внутренних органов, ладоней, ступней, ногтевого ложа, у пациентов с ВИЧ, старше 70 лет и темнокожих.
Клинические рекомендации
После окончания лечения врач составляет план обследований для своевременного обнаружения возможного рецидива рака кожи. Для этого понадобится регулярно посещать дерматолога, сдавать общий и биохимический анализ крови, оценивать уровень фермента ЛДГ, периодически делать томографию Источник:
Watson M, Thomas CC, Massetti GM, McKenna S, Gershenwald JE, Laird S, Iskander J, Lushniak B.CDC GrandRounds: Prevention and ControlofSkinCancer // MMWR MorbMortalWklyRep . 2015 Dec 4;64(47):1312-4. doi: 10.15585/mmwr.mm6447a2 .
Методы профилактики рака кожи:
- Воздерживаться от загара, особенно в часы высокой солнечной активности (с 11 до 16). В это время носите легкую одежду, закрывающую тело и конечности.
- Проводить ежемесячный самоосмотр кожных покровов.
При обнаружении симптомов рака кожи незамедлительно запишитесь к врачу.
Источники:
- Ю.А. Гончарова. Рак кожи // Главный врач Юга России, 2015, № 2(43), с.25-30.
- В.М. Литвиненко. Рак кожи: причины возникновения, классификация, способы лечения и профилактика // Наука, техника и образование, 2014.
- Boada A.LeadershipintheTreatmentofSkinCancer // ActasDermosifiliogr . Jul-Aug 2019;110(6):423. doi: 10.1016/j.ad.2019.03.003. Epub 2019 Apr 18.
- Watson M, Thomas CC, Massetti GM, McKenna S, Gershenwald JE, Laird S, Iskander J, Lushniak B.CDC GrandRounds: Prevention and ControlofSkinCancer // MMWR MorbMortalWklyRep . 2015 Dec 4;64(47):1312-4. doi: 10.15585/mmwr.mm6447a2
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
К онкологии мягких тканей относятся новообразования кожи и подлежащих тканей до костей. Это подкожно-жировая клетчатка, мышечные волокна, связки, сухожилия, синовиальные оболочки суставов, нервы и сосуды. Наиболее частым видом злокачественных поражений являются саркомы, а среди поражений кожи – меланома и немеланомные виды рака (менее агрессивные).
Сегодня выделяется много разновидностей опухолевых поражений мягких тканей и кожи, однако не все эти образования – злокачественные. Степень агрессивности и тактика лечения у них различается.
Акции

Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.

«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!

Консультация врача-хирурга по поводу операции бесплатно!
- Липома
- Рак губы
- Фиброма
- Карцинома
- Аденома
- Саркома
- Кератома
- Гемангиома
- Базалиома – базальноклеточный рак кожи
- Рак кожи
- Опухоли соединительной, подкожной и других мягких тканей
- Меланома кожи
Содержание статьи:
Особенности опухолей мягких тканей
Злокачественные поражения мягких тканей встречаются редко, составляя не более 1% от всех онкологических заболеваний. Но агрессивность многих видов рака кожи или подлежащих тканей – очень высокая. Выявить их несколько проще, чем поражения внутренних органов, поскольку они формируют достаточно заметные изменения окраски кожи, ее внешнего вида или плотности тканей под эпидермисом.
Саркомы, поражающие мягкие ткани и относящиеся к злокачественным образованиям, могут появляться в области подкожной клетчатки, включая стромальные и жировые клетки, в мышечных элементах, кровеносных сосудах или лимфатических капиллярах, нервных волокнах, соединительной ткани суставов. Локализация опухолей возможна в любой части тела, но более 50% из них поражают конечности (ноги и руки), остальная часть определятся в области шеи и головы, туловища, реже поражаются внутренние органы или забрюшинное пространство Источник:
З.Р. Хисматуллина
Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики //
Креативная хирургия и онкология, 2010, с.69-73 .
При раннем обнаружении возможно радикальное удаление опухолей и благоприятный прогноз в отношении выздоровления.
Виды рака мягких тканей
Наиболее распространенный вид онкологии кожи – базальноклеточная карцинома. Это уплотненный участок кожи, имеющий обычную окраску или жемчужно-восковой оттенок. Обычно обнаруживается в области рук, шеи или головы, до 20% образований находят на оставшихся частях тела.
Другой вариант поражения кожи – плоскоклеточная карцинома, которая имеет вид незаживающей язвочки, пятен с отслоением чешуек эпителия, уплотненных покрасневших бугорков. Самая частая локализация – спина и область груди, лицо или руки, шея, ушные раковины.
Еще одна разновидность – самая агрессивная – меланома, опухоль, возникающая в области родинок (пигментированных участков кожи). Для нее типично быстрое прогрессирование и высокая злокачественность. Обычно располагается в межпальцевых промежутках, в паху, на голове, туловище, спине.
Признаки
Типичные признаки рака мягких тканей – саркомы обнаруживаются в области кожи или подлежащих тканей. Изначально это безболезненное уплотнение, но по мере роста раздражаются нервы, возникает дискомфорт. Особенно опасны опухоли более 40-50 мм с проникновением вглубь тканей. Самые распространенные варианты саркомы:
- Опухоль жировых тканей – липосаркома. Типична для коленей, забрюшинного пространства и бедер.
- Образования из скелетных мышц – рабдомиосаркомы. Они поражают мышцы, участвующие в двигательных актах.
- Фибросаркомы – новообразования из соединительной ткани. Обычно появляются между мышечными волокнами на плечах, бедрах или шее.
- Синовиальные саркомы поражают оболочки крупных суставов в области рук и ног.
- Лейомиосаркомы возникают в области гладкомышечных элементов полых органов – тонкой кишки, матки, мочевого пузыря или желудка.
- Разные типы сарком нервных клеток возникают в области нервных стволов. Это невриномы, симпатобластомы или шванномы.
- Редким и склонным к быстрому метастазированию видом рака является гемангиосаркома, она повреждает стенки кровеносных сосудов.
- Крайне редкий вид лимфангиосаркомы повреждает лимфатические протоки и капилляры. Типична для женщин, у которых по каким-либо причинам проводилась мастэктомия (удалена молочная железа) Источник:
Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая
Некоторые клинические вопросы сарком мягких тканей //
Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013 .
Почему возникают опухоли мягких тканей и кожи
Для разных видов рака кожи ключевым провоцирующим фактором считается УФ-облучение. Длительное пребывание на открытом солнце, агрессивный загар, солнечные ожоги провоцируют эпителиальные и пигментные клетки к раковой трансформации. Особенно опасно это для светлокожих людей, жителей высокогорья и тех, у кого на теле много родинок и невусов.
Для всех опухолей в целом провокаторами могут выступать:
- Ионизирующие излучения, на их долю приходится до 5% рака. Опасны также облучения по поводу лечения других видов опухолей (лимфомы, рака груди). В целом проходит до 10 лет между радиотерапией и образованием сарком.
- Неблагоприятная наследственность по меланоме или саркоме, а также наличие некоторых генетических патологий, например, нейрофиброматоза – образования множественных фибром на теле, которые могут перерастать в рак.
- Синдром Гарднера опасен в плане развития опухолей мягких тканей. При нем развивается полипоз или рак кишечника, а также фибросаркомы или опухоли других локализаций.
- Провокаторами раковых опухолей могут стать частые повреждения мягких тканей, обширные хирургические вмешательства, нахождение в теле различных конструкций – спицы, пластины.
- Возможно влияние различных химических канцерогенов, повреждающих клетки. В результате страдает ДНК и возможно перерождение в рак.
- Наличие предраковых состояний, доброкачественных опухолей в некоторых ситуациях может приводить к переходу их в рак, например, при лейомиоме или рабдомиоме матки.
Признаки опухолей кожи и онкологии мягких тканей
Первые симптомы онкологических заболеваний кожи люди обычно обнаруживают в области рук или ног, реже – груди и спины. Нередко появлению необычной родинки или опухолевого участка предшествуют солнечные ожоги, травмы или интенсивные воздействия (мозоли, ссадины). Нередко опухоли проявляются на рубцующихся тканях, приводя к образованию бугорков, язвочек, шелушения кожи или неровной пигментации.
Для меланомы типичен ряд признаков – градация ABCDE, отличающих ее от всех других:
- A (от англ. asymmetry) – асимметричные края родинки;
- B (от англ. boundary) – неровные, оборванные края, зубчики;
- C (от англ. color) – окрашивание элемента неровное, с участками светлых и почти черных, голубоватых вкраплений;
- D (от англ. diameter) – разрастание более 50-60 мм в диметре;
- E (от англ. evolution) – быстрое изменение внешнего вида родинки в течение короткого времени.
Саркомы мягких тканей могут длительное время не давать выраженных симптомов, пока не достигают больших размеров и не начинают сдавливать сосуды и нервы. Возникают признаки невралгии, ощущение ползания мурашек, боль, онемение. Возможно общее недомогание, похудение, упадок сил, под кожей обнаруживается опухолевидное неровное уплотнение без четких краев. Оно может сдвигаться относительно тканей или неподвижное, очень твердое. На поверхности узлов возможно развитие незаживающих язв.
Если это опухоли мышц или суставов, связок, для них типична боль при движениях, но она может быть незначительной и часто рак диагностируют в поздней стадии, когда уже есть метастазы.
Особенности диагностики
Основа диагностики опухолей мягких тканей – это жалобы пациента, изменение внешнего вида родинок или подлежащих тканей. Для того чтобы уточнить природу опухоли, ее тип и степень злокачественности, составить план лечения, необходимы:
- Дерматоскопия – это исследование эпидермиса при помощи современного прибора дерматоскопия с подсветкой и оптикой.
- Забор биопсии для определения типа клеток.
- Рентгенография для определения поражения костей и мягких тканей при разных видах сарком.
- УЗИ для выявления опухолей в мягких тканях и органах.
- МРТ или КТ-сканирование для уточнения размеров, наличия метастазов в лимфоузлах или отдаленных органах.
- Ангиография, в том числе с контрастом для выявления опухолей сосудов.
- Дополняют эти методы анализы крови и мочи, исследование на онкомаркеры, а также гистологические, биохимические и цитологические анализы полученных образцов тканей во время биопсии Источник:
А.А. Модестов, Э.В. Семёнов, Р.А. Зуков, Е.В. Слепов, Е.Н. Еремина, Е.Н. Гаас
Новые подходы к организации скрининга злокачественных новообразований кожи.
Сибирский онкологический журнал, 2017, №16(2), с.61-65 .
Лечение рака мягких тканей
Основной способ лечения онкологических болезней кожи и подлежащих тканей – хирургическое иссечение опухоли в пределах здоровых тканей. Если образование большое, дополнительно проводится пластическая операция для улучшения внешнего вида. В некоторых случаях необходимо также удаление регионарных лимфоузлов.
Если опухоль неоперабельная либо нужно уменьшить ее размеры до операции, назначается химиотерапия современными препаратами с минимальными побочными эффектами и влиянием на организм. Возможно применение препаратов и после операции, чтобы уничтожить оставшиеся раковые клетки и предотвратить рецидивы.
Для меланомы разработаны протоколы таргетной терапии с прицельным воздействием только на раковые клетки специальными моноклональными антителами. Применяются методы иммунотерапии кожного рака с введением препаратов курсами для активизации собственной иммунной системы для борьбы с раком Источник:
Paulson KG, Lahman MC, Chapuis AG, Brownell I
Immunotherapy for skin cancer //
Int Immunol. 2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012 .
Прогнозы
При раннем выявлении меланомы возможно полное избавление от рака с последующим длительным наблюдением за пациентом. При позднем обнаружении прогноз неблагоприятный, процент выживания за 5 лет не превышает 10-15%.
Для рака мягких тканей, особенно мышечных волокон, типично рецидивирование, особенно при неполном удалении опухолевых клеток. Наиболее благоприятный прогноз – у эмбриональной саркомы, выживаемость на 15-20% выше всех остальных типов рака. Чем младше возраст, тем лучше прогноз в отношении лечения Источник:
Linos E, Katz KA, Colditz GA
Skin Cancer-The Importance
of Prevention //
JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008 .
Для первой стадии благоприятный прогноз – до 80%, для второй – чуть более 60%, для запущенных форм болезни выживаемость не превышает 20-30%, при неоперабельном раке пациенты живут до 18 месяцев.
- З.Р. Хисматуллина. Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики // Креативная хирургия и онкология, 2010, с.69-73.
- Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая. Некоторые клинические вопросы сарком мягких тканей // Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013.
- А.А. Модестов, Э.В. Семёнов, Р.А. Зуков, Е.В. Слепов, Е.Н. Еремина, Е.Н. Гаас. Новые подходы к организации скрининга злокачественных новообразований кожи. Сибирский онкологический журнал, 2017, №16(2), с.61-65.
- Paulson KG, Lahman MC, Chapuis AG, Brownell I. Immunotherapy for skin cancer // Int Immunol. 2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012.
- Linos E, Katz KA, Colditz GA. Skin Cancer-The Importance of Prevention // JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Рак кожи — это группа опухолей с локализацией на коже, в которую входят базальноклеточный, плоскоклеточный и метатипический виды. Среди всех злокачественных заболеваний кожи чаще встречаются базалиома и меланома.
Виды рака кожи
Выделяют следующие основные разновидности злокачественных опухолей кожи:
- базальноклеточный рак;
- плоскоклеточный рак;
- метатипический рак;
- рак из клеток Меркеля;
- меланома – не относится к раку, так как происходит не из эпителия, а из пигментных клеток-меланоцитов.
Базалиома![]()
Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей. [1,2]
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи — наиболее злокачественная эпителиальная опухоль. На долю плоскоклеточного рака кожи приходится около 20% от всех злокачественных новообразований кожи.
Почти в каждом случае плоскоклеточный рак развивается на фоне измененной кожи (предраковые заболевания кожи, псориаз, трофические язвы, рубцы и тп). Чаще развивается после 50 лет (за исключением случаев заболевания у лиц в состоянии иммуносупрессии, тут развитие может наблюдаться гораздо раньше). В развитии плоскоклеточного рака кожи важную роль играет избыточная инсоляция — чем больше общая сумма пребывания на солнце в течение всей жизни, тем выше вероятность развития рака кожи. Другими факторами внешней среды являются ионизирующее излучение, ВПЧ-16 и 18 типа, химические канцерогены. [3,4]
Рак из клеток Меркеля
Рак из клеток Меркеля – очень редкая разновидность злокачественных опухолей кожи, которые отличаются высокой агрессивностью и быстрым ростом. Они развиваются из клеток, продуцирующих гормоны, то есть относятся к нейроэндокринным опухолям. Обычно рак из клеток Меркеля локализуется в области головы и шеи.
Злокачественное новообразование выглядит как узелок куполообразной формы с гладкой поверхностью красного, розового или синюшного цвета. Размеры опухоли обычно менее 2 см. 7
Метатипический рак кожи
Метатипический рак кожи — злокачественное эпителиальное новообразование, которое занимает промежуточное положение между базальноклеточным и плоскоклеточным раком кожи. Метатипический рак кожи отличается большей агрессивностью, чем базалиома, но меньшей чем плоскоклеточный рак. [8]
Причины рака кожи
Можно выделить несколько главных причин возникновения рака кожи:
- Длительное воздействие ультрафиолетового излучения на незащищенную кожу. Это может быть интенсивный загар или частое посещение солярия. Под действием УФ-лучей происходит повреждение ДНК клеток. При этом возникают мутации, которые активируют онкогены и «выключают» гены, подавляющие опухоли. Например, при плоскоклеточном раке зачастую подавлена активность гена-супрессора TP53, который вызывает гибель клеток с поврежденной ДНК. При базальноклеточном раке нередко имеется мутация в гене PTCH1, который контролирует размножение клеток.
- Воздействие ионизирующего излучения. Это может быть работа, связанная с рентгенологическим излучением, с открытыми источниками излучения. Также повышает риск развития рака кожи наличие лучевой терапии в анамнезе.
- Иммунодефицитные состояния, как врожденные, так и приобретенные (ВИЧ, трансплантация органов, необходимость приема цитостатической терапии и др).
- Хроническая травматизация кожи, например, натирание обувью или одеждой.
- Контакт с химическими канцерогенами — сажа, угольная пыль, парафин, деготь, бытовая химия и др.
- Инфицирование вирусом папилломы человека высокого онкогенного риска.
- Наличие предраковых кожных заболеваний — лейкоплакия, кожный рог, пигментная ксеродерма и др. [9]
В чем причина возникновения базалиомы?
Чаще всего базалиому провоцирует длительное ультрафиолетовое излучение, поэтому чаще всего она возникает на открытых участках кожи. [10] Кроме того, развитию базалиомы способствуют химические канцерогены, ионизирующее излучение, иммуносупрессия, воздействие ретровирусов, а также генетическая предрасположенность.
Базалиома встречается и у мужчин и у женщин примерно в равном соотношении. Ей особенно подвержены люди старше 50 лет. В группу риска автоматически попадает большинство пациентов-блондинов со светлой кожей и голубыми глазами. Согласно многочисленным исследованиям базалиома чаще встречается в южных регионах у светлокожих и голубоглазых жителей.
Стадии рака кожи
Выделяют пять основных стадий немеланомного рака кожи:
- Стадия 0 — «рак на месте». На этой начальной стадии рак кожи головы, лица, шеи и других областей тела находится в пределах верхнего слоя кожи — эпидермиса.
- Стадия I — опухоль диаметром не более 2 см, имеет один признак высокого риска.
- Стадия II — опухоль диаметром более 2 см или имеющая 2 признака высокого риска.
- Стадия III — раковые клетки распространились в челюсть, глазницу, кости черепа, в лимфатический узел (при этом его диаметр не превышает 3 см).
- Стадия IV — раковые клетки распространились в кости черепа, позвоночник, ребра, лимфатические узлы, либо обнаружены отдаленные метастазы. [1,3]
Симптомы рака кожи
Как проявляется и как быстро развивается рак кожи будет зависеть от гистологического вида опухоли.
Чаще всего встречается базальноклеточный рак. Он развивается крайне медленно и очень редко дает метастазы, поэтому его еще называют полузлокачественной опухолью. Он может быть представлен узловато-язвенной, поверхностной и морфеаподобной формой.
Начальная стадия базальноклеточного рака выглядит как узел, возвышающийся над поверхностью кожи. Со временем на его поверхности образуется язвочка, покрытая корками. Если ее удалить, обнаруживается дно язвы, покрытое бугорками красно-коричневого цвета.
Поверхностная форма базалиомы сначала имеет вид пятна или бляшки, которая может напоминать псориаз. Затем по ее краям начинают образовываться мелкие восковидные узелки. [1,2]
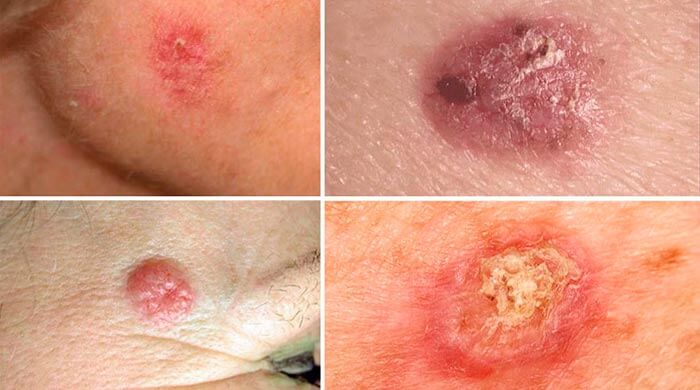
Базальноклеточный рак кожи, внешний вид
Плоскоклеточный рак кожи обычно развивается на фоне предраковых состояний, таких как актинический кератоз (состояние, вызванное воздействием ультрафиолетовых лучей), ожоги, хронические инфекции, папилломавирусная инфекция. В редких случаях опухоль возникает de novo, без предшествующего поражения кожи. Первыми признаками плоскоклеточного рака кожи является папула или уплотнение, покрытое коркой. Оно очень быстро начинает изъязвляться и увеличиваться в размерах. В первую очередь на коже возникает красная бляшка с чешуйками желто-белого цвета. Постепенно она увеличивается в размерах и превращается в темно-красный узел, в его центральной части появляется изъязвление, корка из погибших тканей. Если опухоль возникает de novo, то, как правило, она сразу представляет собой темно-красный узел, покрытый коркой. Если удалить эту корку, то под ней остается язва с неприятным запахом. Плоскоклеточный рак бывает двух видов:
- Экзофитный — опухоль выглядит как большой узел или грибовидное образование, располагающееся на широком основании. Она покрыта корками и легко начинает кровоточить при механическом воздействии.
- Инфильтрирующий — опухоль имеет вид язвы, с кратерообразными краями. Язва быстро разрастается и прорастает в ткани. [3,4]
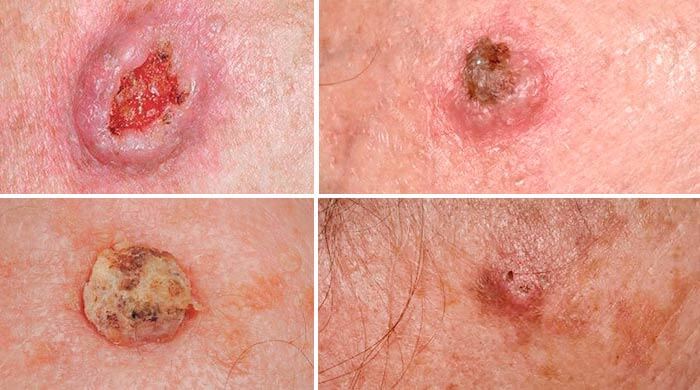
Базальноклеточный рак кожи, внешний вид
Рак из клеток Меркеля чаще всего (в 66% случаев) представляет собой единичную опухоль, но со временем рядом с ней могут появляться дополнительные очаги – сателлитные. Этот тип рака кожи характеризуется быстрым распространением. Иногда первичное новообразование имеет очень малые размеры и не вызывает симптомов, а первым признаком, из-за которого пациент обращается к врачу, становится увеличение пораженных регионарных лимфатических узлов. [5,6]
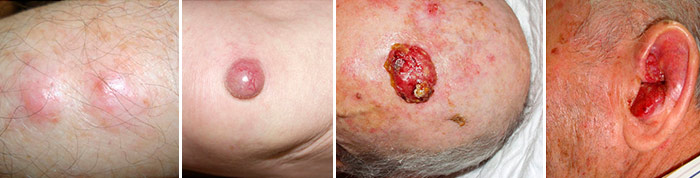
Рак из клеток Меркеля, внешний вид
Неочевидные признаки рака кожи, о которых стоит помнить
В понимании большинства людей словосочетание «рак кожи» ассоциируется с меланомой, хотя, как мы отметили выше, меланома не относится к раковым опухолям. Но эта опухоль наиболее узнаваема: на теле появляется новая родинка (или изменения происходят с уже существующей), которая начинает быстро расти, выглядит очень «неправильно». Однако, многие злокачественные опухоли кожи выглядят не так, и из-за менее ярких проявлений их сложно распознать. Поэтому важно обращать внимание на любые образования:
- Розовые пятна. Они всегда являются проявлением какого-либо патологического процесса в коже и иногда могут представлять собой злокачественную опухоль.
- Новообразования в виде «жемчужин». Чаще всего они возникают в области лица. В некоторых случаях так проявляется базальноклеточный рак.
- Рубцы. Они должны насторожить в случае, если появились в тех местах, где до этого не было травм кожи.
- Шелушение и зуд. Очаги розового цвета, которые шелушатся и зудят, могут быть проявлением актинического кератоза. Это состояние относится к предраковым – оно зачастую предшествует развитию плоскоклеточного рака.
- Темные пятна. Очаги гиперпигментации могут появляться как на коже, так и под ногтями. Если вы заметили у себя такое пятно – его нужно показать врачу-дерматологу, оно может оказаться злокачественной опухолью.
- «Следы от укусов». В некоторых случаях очаги при раке кожи могут напоминать следы от укусов клопов и других насекомых.
- Язвочки. Они должны стать поводом для беспокойства и визита к врачу, как и любые повреждения кожи, которые не заживают в течение длительного времени.
- Бородавки. Чаще всего они доброкачественные и не представляют опасности. Но некоторые со временем превращаются в злокачественные новообразования.
Диагностика рака кожи
Во время первичного приема врач-дерматоонколог расспрашивает пациента о жалобах, о том, когда появилось новообразование кожи, как его внешний вид менялся со временем.
Затем проводится внешний осмотр кожи. Врач использует специальный прибор — дерматоскоп — чтобы осмотреть кожу под увеличением, это помогает выявить изменения, незаметные для невооруженного глаза. В «Евроонко» применяется еще более совершенное оборудование — ФотоФайндер. С помощью него можно составить «карту родинок», обнаружить рак кожи, родинки, подвергшиеся злокачественной трансформации, и другие патологические изменения, отследить их в динамике.
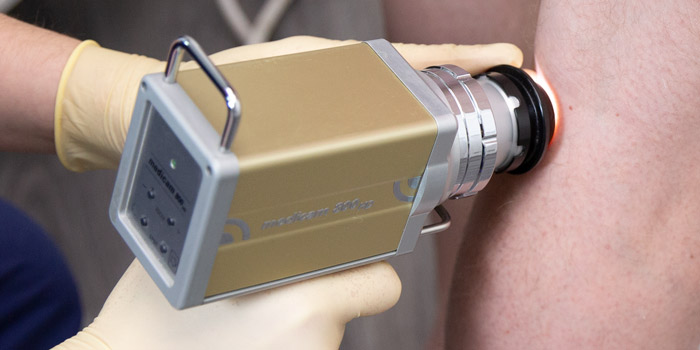
Если по результатам осмотра есть подозрение на рак, проводят биопсию. Врач назначает операцию, во время которой полностью иссекает новообразование и отправляет его в лабораторию для цитологического, гистологического исследования.
Если есть подозрение на то, что могут быть поражены лимфатические узлы, их тоже исследуют. Может быть проведена биопсия сторожевого лимфоузла. Во время этой процедуры врач удаляет ближайший к опухоли лимфатический узел и отправляет его в лабораторию. Если в нем обнаружены раковые клетки, это говорит о том, что они, вероятно, успели распространиться и в другие регионарные лимфоузлы.
Для поиска отдаленных метастазов применят компьютерную томографию, МРТ, ПЭТ-сканирование. 2

Диагностика плоскоклеточного рака кожи
Диагноз плоскоклеточного рака кожи устанавливается на основании клинических и лабораторных данных с обязательным проведением морфологического исследования (цитологического и гистологического). Гистологическая диагностика имеет свои сложности на ранних этапах развития плоскоклеточного рака и в случае недифференцированного варианта. Приходится проводить дифференциальную диагностику с различными заболеваниями. Но гистологическое исследование имеет решающее значение при постановке диагноза «плоскоклеточный рак кожи». [3,4,11]
Лечение рака кожи
Лечение злокачественных опухолей кожи должно быть начато как можно скорее, так как в запущенных случаях заболевание сложнее поддается терапии.
Лечение базальноклеточного рака
Выбор метода лечения базально-клеточного рака зависит от клинической формы, размера и локализации опухоли, возраста пациента, а также сопутствующих заболеваний. К современным способам лечения базалиомы относят:
- лучевую терапию;
- фотодинамическую терапию;
- криовоздействие;
- лазерную терапию;
- терапию радиоволнами;
- медикаментозное лечение.
Все они направлены на деструкцию патологического очага. Однако наиболее радикальным методом лечения базальноклеточного рака кожи остается хирургическое иссечение. [1,2]
Лечение плоскоклеточного рака кожи
Выбор метода лечения зависит от стадии заболевания (наличия/отсутствия метастазов), локализации, степени распространенности первичного процесса, возраста пациента и его общего состояния (наличия/отсутствия сопутствующих заболеваний). Как правило, для плоскоклеточного рака кожи используют следующие методы лечения:
Хирургический — основан на иссечении первичной опухоли в пределах здоровых тканей, отступив на 1 см от края опухоли с последующей пластикой или без нее. При метастазах в регионарные лимфатические узлы проводится операция по удалению пораженного коллектора (лимфодиссекция соответствующего лимфатического коллектора).
Лучевая терапия — наиболее часто используется при лечении пациентов пожилого возраста, а также при большой распространенности первичного очага (особенно в области волосистой части головы или лица), когда невозможно выполнить адекватное хирургическое лечение с пластикой дефекта. Возможно сочетать криотерапию с лучевой терапией. Обычно на первом этапе пациенту проводят «замораживание» с помощью жидкого азота (криотерапия), затем пациент направляется на процедуру лучевой терапии.
Лекарственное лечение — как правило, для плоскоклеточного рака кожи используется в случаях, крупных неоперабельных опухолей, метастатических опухолей, когда другие методы лечения не возможны. В качестве препаратов выбора могут быть: препараты платины (цисплатин, карбоплатин), таксаны (паклитаксел, доцетаксел), блеомицин, метотрексат, фторурацил.
Профилактика плоскоклеточного рака кожи заключается в своевременном выявлении и лечении предраковых заболеваний кожи. [3,4]
Профилактика рака кожи
Защититься на 100% от рака кожи невозможно. Но существуют меры, которые помогут существенно снизить риски:
- Если вам приходится бывать на улице в солнечную погоду, старайтесь находиться в тени.
- Надевайте одежду с длинными рукавами и штанинами.
- Используйте солнцезащитные кремы.
- Выходя на улицу, надевайте шляпу, желательно с широкими полями для защиты кожи лица.
- Носите солнцезащитные очки.
- Откажитесь от курения и других вредных привычек.
- Не посещайте солярии.
- Регулярно проводите самоосмотр кожи — самостоятельно с помощью зеркала, или попросите кого-то из близких осмотреть ваше тело. Заметив любые подозрительные изменения, лучше сразу обратиться к врачу. [10]
| Подробнее о дерматологических исследованиях в «Евроонко» | |
| Консультация дерматолога-онколога | от 5 100 руб |
| Исследование кожи на немецком аппарате FotoFinder | 17 500 руб |
| Диагностика меланомы | от 5 100 руб |
Можно ли предотвратить развитие базалиомы?
Лучший способ снизить риск возникновения базальноклеточного рака — избегать воздействия солнечных лучей, строго соблюдать меры безопасности при работе с веществами, в состав которых входят канцерогены. Людям, находящимся в группе риска, необходимо обязательно проводить регулярные самоосмотры: длительно существующие покраснения на коже и незаживающие ранки могут стать тревожным знаком. В связи с чем при появлении подобных очагов необходимо обратиться к онкологу.
Читайте также: